Болит поясница — что делать, причины у мужчин и женщин
Какой может быть боль в пояснице
Боль в пояснице может быть острой или ноющей, возникать резко или нарастать постепенно, появляться при нагрузках или определённых движениях (например, наклонах) или сохраняться независимо от того, чем человек занят.
Боль может быть точечной или иррадиирующей (то есть распространяющейся на другие участки). При этом у человека болит не только спина в области поясницы, но и другие части тела, например низ живота, область промежности, нога или ягодица.
Боль в пояснице может проявляться скованностью движений или мышечными спазмами. Человеку может быть тяжело нагибаться или подниматься из лежачего положения, стоять выпрямив спину или поддерживать осанку при ходьбе.
Если боль вызвана мышечным спазмом или защемлением нерва, она может быть невыносимой и даже инвалидизирующей. Такая боль заставляет оставаться в постели до получения медицинской помощи.
Почему болит поясница
Наиболее часто причиной боли в пояснице становится та или иная патология опорно-двигательного аппарата: растяжения, защемления, воспаления.
Также неприятные ощущения в пояснице могут быть признаком острых или хронических заболеваний внутренних органов. Это происходит за счёт того, что болевые импульсы способны передаваться по нервным волокнам в соседние регионы. В этом случае говорят, что боль «отдаёт» в поясницу.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице
Чаще всего боль в пояснице вызывают травмы и патологии опорно-двигательного аппарата — растяжения мышц и связок, травмы позвоночника, грыжи и протрузии межпозвоночных дисков, воспаления суставов, заболевания костной ткани.
Деформации и растяжения мышц и связок
Такие повреждения могут возникнуть из-за неловкого движения, если человек поднимает что-то очень тяжёлое или не соблюдает технику безопасности при работе с громоздкими предметами. Также травму можно получить во время занятий спортом или если просто неудачно чихнуть.
Боль в пояснице может появиться, если поднимать тяжести, не соблюдая технику безопасности
При растяжениях и деформациях боль усиливается во время движения, могут появляться спазмы в мышцах. Человеку может быть больно ходить, наклоняться вперёд или держать спину прямо.
Человеку может быть больно ходить, наклоняться вперёд или держать спину прямо.
Диагностика при деформации и растяжении мышц и связок основывается на данных физического осмотра и инструментальных исследований — УЗИ, рентгенологического исследования, МРТ поясничной области. При подозрении на растяжение или деформацию мышц или связок стоит обратиться к ортопеду-травматологу.
Лечение заключается в том, чтобы снять острую боль и спазм мышц — для этого используют ледяные компрессы, обезболивающие препараты, лекарства для снятия мышечного спазма (миорелаксанты). Важно дать повреждённому участку покой, чтобы ткани могли восстановиться — как правило, требуется около 2 недель. После этого важно начать реабилитацию: показаны упражнения лечебной физкультуры, направленные на восстановление работы мышц.
Без лечения деформации и растяжения приводят к ограничению подвижности: стараясь не травмировать повреждённый участок, человек снижает активность, что может привести к набору веса, снижению прочности костей и потере мышечной массы.
Травмы позвоночника
Повреждение (как правило, трещина) одного или нескольких позвонков возникает в результате падений, аварий, спортивных занятий или бытовых травм. У людей с нарушениями плотности костной ткани (например, при остеопорозе) такие повреждения могут быть вызваны даже незначительным воздействием.
Лечение травм позвоночника заключается в том, чтобы не допустить смещения и дальнейшей деформации позвоночных дисков. Если повреждение несильное, рекомендуют спать на жёсткой поверхности и ограничить физическую активность. Если повреждение значительное, для фиксации применяют хирургические методы.
Без лечения повреждение позвоночных дисков может вызвать стеноз (сужение) позвоночного канала, неврологические нарушения, в том числе радикулит — защемление нервных волокон, отходящих от позвоночника.
Патологии межпозвоночных дисков
Межпозвоночные диски — это фиброзно-хрящевые пластины с желеобразным содержимым, расположенные между позвонками. Они выступают в роли амортизирующих подушек для позвонков, обеспечивая их подвижность. Диски могут смещаться (протрузии) или прорываться (грыжа), провоцируя сильную боль и ограничивая мобильность позвоночника.
Они выступают в роли амортизирующих подушек для позвонков, обеспечивая их подвижность. Диски могут смещаться (протрузии) или прорываться (грыжа), провоцируя сильную боль и ограничивая мобильность позвоночника.
Межпозвоночные грыжи и протрузии могут возникать у людей со слабым мышечным каркасом и лишним весом, у тех, кто ведёт сидячий образ жизни или поднимает тяжести. Курящие люди более подвержены патологиям межпозвоночных дисков.
Межпозвоночная грыжа — выпячивание межпозвоночного диска в позвоночный канал
Лечение заключается в том, чтобы снять боль и воспаление — для этого рекомендуют покой, обезболивающие препараты, мази и компрессы на воспалённую область. Врач может назначить физиотерапию или курс лечебной физкультуры. При умеренных повреждениях диск может восстановиться, если исключить причину грыжи или протрузии — например, укрепить мышечный корсет, снизить вес и не давать чрезмерных нагрузок на позвоночник.
Если боль в пояснице настолько сильная, что мешает заниматься повседневными делами, не стихает в течение 1–1,5 месяца или если симптомы ухудшаются, нужно повторно обратиться к врачу. В некоторых случаях может потребоваться терапия стероидными препаратами или даже хирургическое лечение.
С возрастом возможно развитие дегенеративного заболевания межпозвоночных дисков — они становятся более плоскими и хуже выполняют амортизирующую функцию, что также может вызывать боль. В этом случае лечение включает обезболивание и общее оздоровление организма.
В некоторых случаях может потребоваться терапия стероидными препаратами или даже хирургическое лечение.
С возрастом возможно развитие дегенеративного заболевания межпозвоночных дисков — они становятся более плоскими и хуже выполняют амортизирующую функцию, что также может вызывать боль. В этом случае лечение включает обезболивание и общее оздоровление организма.
Сколиоз поясничного отдела позвоночника
Сколиоз (искривление) позвоночника — это смещение позвоночного столба вправо или влево относительно вертикальной оси. Патология приводит к увеличенному давлению на отдельные участки межпозвоночных дисков и позвонков, а также к защемлению тканей и нервных волокон. Сколиоз может вызывать сильную боль в пояснице справа или слева — там, куда приходится большая нагрузка, — и сильно ограничивать подвижность позвоночника.
Сколиоз (искривление) позвоночника может вызвать сильную боль в том участке поясницы, куда приходится большая нагрузка
Сколиоз может возникать из-за ослабления мышечного корсета при отсутствии достаточной физической нагрузки, сидячем образе жизни (у школьников, офисных работников).
Лечение предполагает введение сбалансированных физических нагрузок (лечебной физкультуры, плавания), массаж и мануальную терапию, физиотерапевтические процедуры для укрепления мышц, например электростимуляцию. При сильных повреждениях показано ношение корсета, который помогает поддерживать правильное положение позвоночника.
Артриты и артрозы
Воспаление и дегенеративные процессы в суставах позвоночника также могут вызывать сильную боль в пояснице. Существует много форм артрита, среди них — остеоартрит (повреждение хрящей и прилегающих тканей), анкилозирующий спондилит (болезнь Бехтерева — поражение суставов позвоночника, которое приводит к сращению позвонков).
Причиной артритов может быть естественное старение, генетическая предрасположенность, аутоиммунные заболевания.
Лечение артрита в зависимости от формы может включать применение нестероидных и стероидных противовоспалительных и обезболивающих препаратов, физиотерапевтические процедуры (магнитотерапию, электрофорез), лечебный массаж, лечебную физкультуру.
Физиотерапевтические процедуры помогают облегчить боль при патологиях суставов
Спондилолистез
Смещение позвонка относительно позвоночного столба (спондилолистез) возникает в результате травмы или дегенеративных процессов в позвоночнике. Патология встречается у спортсменов, людей старшего возраста или людей с наследственной предрасположенностью к болезням костей (например, остеопорозу — нарушению плотности костной ткани). Спондилолистез может приводить к сильной боли в пояснице, ягодицах и в ногах, вызывать судороги или слабость в ногах.
Лечение предполагает снятие боли и воспаления, возникающего на фоне сдавливания позвонком соседних тканей. В зависимости от выраженности болевого синдрома врач может назначить негормональные обезболивающие препараты в таблетках или инъекции кортикостероидными препаратами. Параллельно назначают физиотерапевтические процедуры и лечебную физкультуру, чтобы укрепить мышцы и восстановить положение позвонков. Если спондилолистез сопровождается очень сильной болью, применяют хирургическое лечение.
При травматических и неинфекционных патологиях опорно-двигательного аппарата боль в пояснице обычно стихает или уменьшается, когда человек принимает удобное положение.
Если спондилолистез сопровождается сильной болью, врач может назначить инъекции кортикостероидными препаратами
Инфекционные заболевания позвоночника
Воспаление костной ткани (остеомиелит) и воспаление межпозвоночного диска (дисцит) могут вызывать сильную боль в пояснице. Эти патологии, как правило, имеют вторичную природу, то есть возникают как осложнение воспаления других органов (инфекция попадает в ткани с кровотоком).
Лечение предусматривает госпитализацию, длится до 1 месяца, а затем требует реабилитации, которая занимает от 6 до 12 месяцев.
Опухолевые заболевания позвоночника
Новообразования могут развиваться под действием наследственных или внешних факторов (например, радиации), но чаще всего возникают как повторные очаги (метастазы) при онкологических заболеваниях других органов — лёгких, молочных желёз, простаты, щитовидной железы, почек.
Один из наиболее характерных симптомов при опухолевых патологиях — боль, которая не стихает при смене положения или после отдыха. Также возможны такие симптомы, как онемение, частичный паралич, бесконтрольное мочеиспускание и резкое повышение температуры тела с ознобом. Без лечения симптомы нарастают.
Лечение назначается в зависимости от типа опухоли, её расположения и симптомов и может включать химиотерапию, радиотерапию и хирургическое удаление новообразований. Обезболивание проводится негормональными или стероидными препаратами. Для стабилизации позвоночника врач может назначить ношение корсета.
Ортопедический корсет способствует стабилизации позвоночника
Заболевания внутренних органов, вызывающие боль в пояснице
Боль в пояснице может возникать при заболеваниях, не связанных с патологиями позвоночника и прилегающих тканей. Острая или ноющая, она может сопровождать воспаления внутренних органов: пиелонефрит, мочекаменную болезнь, аневризму брюшной аорты. У женщин болезненные ощущения в пояснице могут развиваться при гинекологических патологиях.
У женщин болезненные ощущения в пояснице могут развиваться при гинекологических патологиях.
Мочекаменная болезнь
Заболевание, при котором в почках и мочевом пузыре формируются камни — твёрдые образования из осадка химических компонентов мочи. Боль в пояснице — это один из основных признаков патологии. В зависимости от размера и расположения камни в почках могут вызывать тупую и ноющую боль, которая возникает и стихает периодически, или очень резкую, которая не проходит самостоятельно и требует скорой медицинской помощи.
Мочекаменная болезнь — образование конкрементов в почках и мочевом пузыре
При подозрении на камни в почках нужно обратиться к урологу или нефрологу. Врач назначит анализы и инструментальные исследования (УЗИ, рентгенологическое обследование, компьютерную томографию, в том числе с применением контрастного вещества), чтобы поставить диагноз и выбрать тактику лечения.
Лечение назначают с учётом размера, природы, локализации камней и других факторов. Если камень небольшой (5–10 мм), а других показаний к хирургическому удалению нет, применяют медикаментозное лечение. Если в течение месяца нет положительной динамики, рекомендовано удаление неинвазивными или хирургическими методами.
Если камень небольшой (5–10 мм), а других показаний к хирургическому удалению нет, применяют медикаментозное лечение. Если в течение месяца нет положительной динамики, рекомендовано удаление неинвазивными или хирургическими методами.
Аневризма брюшной аорты
Ослабление стенок брюшной аорты (аневризма) может привести к опасному для жизни состоянию — разрыву аорты и внутрибрюшному кровотечению. Как правило, патология возникает у людей старшего возраста: в группе риска мужчины от 65 лет и женщины от 70 лет, в том числе курящие, страдающие сосудистыми заболеваниями (повышенным артериальным давлением), имеющие случаи аневризм ранее или наследственную предрасположенность к ним.
Боль в пояснице при аневризме брюшной аорты не стихает со временем и может сопровождаться болями в животе и в ногах.
При подозрении на аневризму назначают узи брюшной полости и компьютерную томографию.
Лечение зависит от размера аневризмы. Небольшие изменения требуют наблюдения с инструментальным обследованием дважды в год и коррекции образа жизни. Значительные (свыше 5 см, с высоким риском разрыва) — являются показанием для полостной или малоинвазивной операции.
Значительные (свыше 5 см, с высоким риском разрыва) — являются показанием для полостной или малоинвазивной операции.
Как предупредить боль в пояснице
Так как наиболее часто боль в пояснице вызвана травматическим повреждением мышц, фасций, суставов или костей, основная рекомендация по профилактике — соблюдение техники безопасности, поддержание крепкого мышечного корсета, а также здоровья костей и суставов.
Профилактика растяжений и микротравм поясницы:
- разнообразный рацион, включающий витамины и минералы, необходимые для поддержания здоровья костных и мышечных тканей и суставов;
- поддержание здорового веса;
- регулярные физические нагрузки: упражнения для профилактики боли в пояснице должны включать силовые упражнения для развития мышечного каркаса, растяжку, чтобы снять зажимы и спазмы мышц и кардиотренировки, чтобы поддерживать кровоснабжение и питание тканей;
- соблюдение техники безопасности во время занятий спортом — например, первые занятия в спортзале обязательно должны проходить под присмотром квалифицированного тренера;
- соблюдение техники безопасности в быту — многих травм можно избежать, если носить удобную обувь, держаться за перила на лестнице, не торопиться, когда на улице скользко;
- соблюдение техники безопасности при поднятии тяжестей — нагрузка на позвоночник будет меньше, если подойти к предмету как можно ближе (не тянуться за ним), а при подъёме предметов с пола согнуть ноги, а не наклонять корпус.

Занятия йогой и пилатесом помогают снять спазмы и зажимы в пояснице
Курение нарушает кровообращение и ухудшает питание тканей — это повышает риск повреждений и травм.
Что делать, если болит поясница
Если болит поясница, причины могут быть разными, а значит, разной будет и тактика лечения.
При сильном физическом переутомлении спине нужно дать отдых — возможно, этого будет достаточно, чтобы восстановились мышцы и вернулась подвижность позвоночника.
Если боль не проходит в течение 1–2 дней или если она очень сильная, нужно обратиться к врачу. В ожидании врача острую боль можно попробовать снять обезболивающими препаратами.
На приёме врач проведёт обследование, определит причину боли и даст рекомендации по лечению. Это поможет исключить опасные состояния и не допустить развитие осложнений.
Прогревание (поясничный перцовый пластырь, горячая грелка, сауна) противопоказано при воспалениях, но может снять острую боль в пояснице, если она вызвана переутомлением мышц или защемлением нерва. Эти методы можно применять только после консультации с врачом.
Эти методы можно применять только после консультации с врачом.
К какому врачу обращаться с жалобой на боль в пояснице
При подозрении на патологии опорно-двигательного аппарата следует обратиться к неврологу и ортопеду-травматологу.
Диагностика проводится во время физического осмотра и с применением инструментальных способов: магнитно-резонансной терапии, компьютерной томографии, рентгеновского и ультразвукового исследования. Также возможно назначение миелограммы (рентгенологическое или КТ-исследование с контрастным веществом, которое вводят в позвоночный канал) и электромиографии — исследования, которое позволяет оценить состояние нервных и мышечных волокон.
При подозрении на заболевания почек нужно обратиться к урологу, нефрологу или терапевту. Врач проанализирует жалобы и проведёт физический осмотр, а затем назначит лабораторные и инструментальные исследования, чтобы уточнить диагноз.
На основании анализов крови и мочи врач сможет определить, есть ли воспаление в органах мочевыделительной системы, а ультразвуковое и рентгенологические исследования помогут визуализировать органы, определить причину болевых ощущений и выбрать наиболее эффективную тактику лечения.
При неясном происхождении болей в пояснице нужно обратиться к врачу общей практики или терапевту.
Врач соберёт анамнез (историю заболеваний), проанализирует наследственные риски, проведёт физический осмотр и назначит анализы, которые позволят выявить воспалительные процессы или нарушения в работе внутренних органов.
Общий анализ крови помогает выявить воспалительный процесс.
Общий анализ крови расширенный с лейкоцитарной формулой и ретикулоцитами (только венозная кровь)Вен. кровь (+230 ₽) 91 1 день
91 бонус
910 ₽
В корзину
1 день
Вен. кровь 230 ₽
Общий анализ мочи позволяет определить кислотность (pH) мочи, выявить кровь в моче и признаки воспаления.
Общий анализ мочиМоча 42 1 день
42 бонуса
420 ₽
В корзину
1 день
Моча 0 ₽
Биохимический анализ крови позволяет оценить работу внутренних органов и выявить хронические заболевания.
Биохимия 8 показателейВен. кровь (+230 ₽) 238 1 день
кровь (+230 ₽) 238 1 день
238 бонусов
2 380 ₽
В корзину
1 день
Вен. кровь 230 ₽
При необходимости врач направит на инструментальные исследования (УЗИ, рентгенологическое исследование, МРТ) или порекомендует обратиться к узкому специалисту для дальнейшей диагностики и лечения.
Почему болит спина? Лечение боли в спине
Почему болит спина? Частая проблема — простые решения
От болей в спине различной интенсивности и локализации страдает большинство людей. Боли в шейном, грудном и поясничном отделах могут быть вызваны разными причинами, однако самой частой из них является остеохондроз позвоночника. Также симптомы боли в спине возникают вследствие травм, в более редких случаях являются признаком опухоли, инфекционного или аутоиммунного заболевания.
Чаще всего на боль в спине жалуются люди, ведущие малоподвижный образ жизни, имеющие избыточный вес (который является дополнительным фактором риска развития остеохондроза), а также те, кто постоянно имеет значительные физические нагрузки, связанные, например, с подъемом тяжестей. Это — основные причины боли в спине.
Это — основные причины боли в спине.
Сильно болит спина: какой именно бывает боль?
- Спина может болеть по-разному. При остеохондрозе умеренная тянущая боль усиливается при физических нагрузках, кашле, чихании, может отдавать в ногу, имитировать боль в сердце. В таких случаях важна консультация врача, чтобы не перепутать остеохондроз со стенокардией и получить правильное лечение.
- При наличии межпозвоночной грыжи спина может болеть при наклонах или поворотах тела, движениях, ходьбе. В таких случаях могут возникать резкие боли в спине. Боль может отдавать в ноги, иногда вызывая онемение нижних конечностей.
- При радикулите также могут быть жалобы на онемение ноги, чувство зуда или жжения, боль может отдавать в ягодицу, бедро, а также усиливаться при ходьбе и других движениях.
- Спина может болеть вследствие миозита – воспаления поясничных мышц, которое бывает после сильного перенапряжения или переохлаждения.
- Еще одна распространенная причина боли в спине – воспаление седалищного нерва.
 В таком случае часто возникают боли в крестце, пояснице, ягодицах, а также иногда в голенях и стопах.
В таком случае часто возникают боли в крестце, пояснице, ягодицах, а также иногда в голенях и стопах.
Если спина болит постоянно, сила боли не изменяется при движении, не проходит при смене положения тела или усиливается, необходимо проконсультироваться с врачом и выяснить причину боли, так как ее могут вызывать воспалительные и инфекционные заболевания, а также опухоли внутренних органов.
Как избавиться от боли в спине?
В зависимости от причины, вызвавшей проблему, лечение боли в спине проводится различными методами. Самые эффективные и распространенные из них – физиотерапия, лечебная физкультура, плаванье, а также использование медикаментозной терапии, направленной на снятие воспаления и болевого синдрома.
Во многих случаях рекомендуется комплексный подход к лечению боли в спине. Прием препаратов, уменьшающих боль, позволяет быстрее избавиться от спазма мышц, возникающего при сжатии или ущемлении нервных корешков, нормализовать кровообращение и ускорить восстановительные процессы. При терапии боли в спине также назначают препараты, содержащие витамины группы В, особенно В1 (бенфотиамин) и В6 (пиридоксин). Они позволяют уменьшить дозы нестероидных противовоспалительных препаратов, способствуют более быстрому выздоровлению, улучшают обменные процессы в нервных корешках и нормализуют функцию прохождения нервных импульсов.
При терапии боли в спине также назначают препараты, содержащие витамины группы В, особенно В1 (бенфотиамин) и В6 (пиридоксин). Они позволяют уменьшить дозы нестероидных противовоспалительных препаратов, способствуют более быстрому выздоровлению, улучшают обменные процессы в нервных корешках и нормализуют функцию прохождения нервных импульсов.
Снятие боли в спине с использованием медикаментозных средств позволяет уменьшить стресс и напряжение, а также быстро вернуться к обычному образу жизни. Важно помнить, что снижение уровня мышечного напряжения с помощью, например, массажа, также является одним из подходов в терапии, так как в определенной степени тоже помогает от боли в спине благодаря расслабляющему эффекту.
Мужчина из Миссисипи находит облегчение в клинике Майо от мучительной боли в спине
Автор
Рода Мэдсон
Эдвард Маркл был в отчаянии.
Несмотря на блокаду нервов от врачей, Эдвард говорит, что боль от двух межпозвоночных грыж стала невыносимой и неумолимой. Он не мог ни сидеть, ни ходить без боли. Он спал на полу по два часа в сутки. Его все больше беспокоило будущее.
Он не мог ни сидеть, ни ходить без боли. Он спал на полу по два часа в сутки. Его все больше беспокоило будущее.
«Это снизило качество моей жизни почти до нуля, — говорит он. «Я не мог пошевелиться. Я не мог выбраться. Я не мог найти способ спрятаться от боли. Не было места, где можно было бы получить хотя бы минутное облегчение. В конце пути не было света. туннель».
В поисках помощи
Эдвард начал серьезно искать решение. Однажды ночью, в 2 часа ночи, он зашел в интернет и напечатал: «Лучшая операция на спине в Соединенных Штатах». Клиника Мэйо появилась первой.
На следующий день он позвонил в клинику Мэйо в Рочестере, штат Миннесота, из своего дома в Пасс-Кристиан, штат Миссисипи, примерно в 25 милях от Галфпорт-Билокси. Он обратился к врачу, который несколько лет назад лечил его по другому поводу. В конце концов он связался с центром позвоночника Mayo Clinic. К его удивлению, человек на линии сказал, что у нее есть вакансия для первой встречи на следующей неделе.
«Она спросила, смогу ли я записаться на прием в столь короткие сроки», — вспоминает Эдвард. «Полагаю, она поняла, что я в бешенстве и в отчаянии. Я сказал: «Я буду там».
Через несколько дней 72-летний Эдвард и его жена летели на самолете в Рочестер. Он встретился с ассистентом врача в Центре позвоночника Mayo Clinic для первичной оценки, и стало ясно, что ему нужна операция. Через час Эдвард разговаривал с Бреттом Фридманом, доктором медицины, хирургом-ортопедом. Доктор Фридман осмотрел Эдварда и изучил его медицинские записи, компьютерную томографию и рентгеновские снимки.
Это была не первая травма спины Эдварда. Тридцать лет назад он повредил спину, но зажил без хирургического вмешательства. На этот раз боль от травмы в сентябре 2022 года существенно отличалась.
Правильное время
Доктор Фридман провел дополнительные тесты для Эдварда и определил, что Эдварду необходима операция как можно скорее. Из-за необычной отмены в последнюю минуту в расписании операции доктора Фридмана появилось свободное место на следующий день. Эдуард занял место.
Эдуард занял место.
Во время операции по декомпрессии диска доктор Фридман удалил часть грыжи диска Эдварда и кость, сдавливающую его нерв, что причиняло боль.
Грыжа межпозвонкового диска, вызывающая симптомы, является наиболее распространенной причиной, по которой люди обращаются к хирургам позвоночника и хирургическим операциям, говорит доктор Фридман.
«Мы удаляем только то, что вам не нужно», — говорит доктор Фридман. «Когда мы закончим, у вас будет стабильный позвоночник, а через шесть недель — стабильный и заживший позвоночник. Проблема мистера Маркла заключалась в 100% защемлении нерва, и он получил 100% клиническое улучшение».
Операция прошла хорошо. Эдвард, юрист и инженер по образованию, был поражен. Находясь в зоне восстановления, у него не было боли, отдающей в правую ногу или в область хирургического вмешательства. У него не было серьезных осложнений.
На следующее утро он сделал то, чего не мог делать два месяца — безболезненно поднялся на два лестничных пролета.
Через несколько дней Эдвард вышел из клиники Майо и направился домой.
«Это был потрясающий результат», — говорит Эдвард. «Я называю это чудом. Майо и доктор Фридман спасли мне жизнь».
Статьи по теме
Клиника Майо Вопросы и ответы: опущение лица у детей
УВАЖАЕМАЯ КЛИНИКА МЭЙО! Мы с мужем недавно заметили, что наша 5-летняя дочь с трудом моргает и ест, а одна сторона ее лица опущена. …
Синтия Вайс • 18 июля 2023 г.
Consumer Health: что такое глиобластома?
День осведомленности о глиобластоме будет отмечаться в среду, 19 июля, и это хорошее время, чтобы узнать об одном из самых сложных, смертельных и устойчивых к лечению …
Лорел Келли • 17 июля 2023 г.
Причины, лечение, и когда обращаться к специалисту
Распространенными причинами боли в спине являются растяжение мышц, повреждение межпозвонкового диска и некоторые состояния здоровья, такие как сколиоз и остеопороз. Варианты лечения включают применение теплого или холодного компресса, иглоукалывание и прием лекарств.
Боль в спине может быть вызвана травмой, физической активностью и некоторыми заболеваниями. Это может повлиять на людей любого возраста и по разным причинам. По мере взросления вероятность развития болей в пояснице увеличивается из-за таких факторов, как предыдущая профессия и остеохондроз.
Боль в пояснице может быть связана с костями поясничного отдела позвоночника, дисками между позвонками, связками вокруг позвоночника и дисков, спинным мозгом и нервами, мышцами нижней части спины, внутренними органами брюшной полости и таза или кожей вокруг поясничной области.
Боль в верхней части спины может быть связана с заболеваниями аорты, опухолями грудной клетки или воспалением позвоночника.
Заметка о сексе и гендере
Пол и гендер существуют в спектрах. В этой статье термины «мужской», «женский» или оба будут использоваться для обозначения пола, назначенного при рождении. Кликните сюда, чтобы узнать больше.
Было ли это полезно?
Спина человека состоит из сложной структуры мышц, связок, сухожилий, дисков и костей, которые работают вместе, чтобы поддерживать тело и обеспечивать движение.
Сегменты позвоночника покрыты хрящеподобными подушечками, называемыми дисками.
Проблемы с любым из этих компонентов могут привести к болям в спине. Однако в некоторых случаях боли в спине причина остается неясной.
Повреждения могут быть вызваны, среди прочего, напряжением, заболеваниями или плохой осанкой.
Узнайте больше о болях в спине
В этой статье обсуждается общая боль в спине. Для получения более подробной информации о различных областях спины см. следующие статьи:
- Что может вызывать боль в пояснице?
- Боль в средней части спины: причины и облегчение
- Каковы наиболее вероятные причины болей в верхней части спины?
Было ли это полезно?
Боль в спине обычно возникает в результате деформации, напряжения или травмы. Частыми причинами боли в спине являются:
- растяжение мышц или связок
- мышечный спазм
- мышечное напряжение
- повреждение дисков
- травмы, переломы или падения
Напряжение
К действиям, которые могут привести к напряжениям или спазмам, относятся:
- неправильный подъем чего-либо
- подъем чего-либо слишком тяжелого
- резкое, неуклюжее движение
Структурные проблемы
Ряд структурных проблем также может привести к боли в спине:
- Разрывы межпозвоночных дисков: Каждый позвонок в позвоночнике амортизирован дисками.
 Если диск разорвется, давление на нерв будет больше, что приведет к боли в спине.
Если диск разорвется, давление на нерв будет больше, что приведет к боли в спине. - Выпячивание дисков: Во многом так же, как разрывы дисков, выпячивания дисков могут привести к большему давлению на нерв.
- Ишиас: Острая и стреляющая боль проходит через ягодицу и вниз по задней части ноги. Это может произойти, когда выпячивание или грыжа диска давит на нерв или когда мышца давит конкретно на седалищный нерв.
- Артрит: Остеоартрит может вызывать проблемы с тазобедренными суставами, нижней частью спины и другими частями тела. В некоторых случаях пространство вокруг спинного мозга сужается. Эксперты в области здравоохранения называют это спинальным стенозом.
- Необычное искривление позвоночника: Необычное искривление позвоночника может вызвать боль в спине. Примером этого является сколиоз, при котором позвоночник искривляется в сторону.
- Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.

- Проблемы с почками: Камни в почках или почечная инфекция могут вызвать боль в спине.
Движение и осанка
Сгорбленная сидячая поза при работе за компьютером может со временем привести к усугублению проблем со спиной и плечами.
Боль в спине также может быть вызвана некоторыми повседневными делами или плохой осанкой.
Примеры:
- скручивание
- кашель или чихание
- чрезмерное растяжение
- неуклюжее или длительное сгибание
- толкание, тяга, поднятие или переноска чего-либо
- стояние или сидение в течение длительного времени
- вытягивание шеи вперед , например, при вождении или использовании компьютера
- длительное вождение без перерыва, даже если вы не сгорбились
- сон на матрасе, который не поддерживает тело или не удерживает позвоночник прямо
Другие причины
Некоторые заболевания могут привести к болям в спине:
- Синдром конского хвоста: нервные корешки, отходящие от нижнего конца спинного мозга.
 Симптомы этого синдрома включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря.
Симптомы этого синдрома включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря. - Рак позвоночника: Опухоль позвоночника может давить на нерв, вызывая боль в спине. Структурное повреждение самой кости также может быть болезненным при наличии опухолей или метастазов в кости.
- Инфекция позвоночника: Лихорадка и болезненная, теплая область на спине могут быть вызваны инфекцией позвоночника.
- Другие инфекции: Воспалительные заболевания органов малого таза и инфекции почек или мочевого пузыря также могут вызывать боли в спине.
- Нарушения сна: Люди с нарушениями сна чаще других испытывают боли в спине.
- Опоясывающий лишай: Инфекция, поражающая нервы, может привести к болям в спине. Это зависит от того, какие нервы поражены. Сыпь последует за болью в спине.
Основным симптомом болей в спине является боль в любом месте спины, иногда вплоть до ягодиц и ног.
Некоторые проблемы со спиной могут вызывать боль в других частях тела, в зависимости от пораженных нервов.
Боль часто проходит без лечения. Однако, если это происходит с любым из следующих, человек должен обратиться к врачу:
- необъяснимая потеря веса
- лихорадка
- воспаление или опухоль на спине
- постоянная боль в спине, когда лежание или отдых не помогают
- боль в ногах
- боль, распространяющаяся ниже колен
- недавняя травма, удар или травма спины
- недержание мочи
- затрудненное мочеиспускание
- недержание кала или потеря контроля над дефекацией
- онемение вокруг половых органов
- онемение вокруг ануса
- онемение вокруг ягодиц
Человек должен искать медицинскую помощь, если они испытывают какое-либо онемение или покалывание или при болях в спине:
- , которые не проходят в покое
- после травм или падений
- при онемении ног
- при слабости
- с лихорадкой
- с необъяснимой потерей веса
Боль в спине обычно проходит после отдыха и домашних средств, но иногда необходимо лечение.
Домашнее лечение
Болеутоляющие препараты, отпускаемые без рецепта (OTC), обычно нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить дискомфорт. Применение горячего компресса или пакета со льдом к болезненной области также может уменьшить боль.
Отдых от напряженной деятельности может помочь, но движение уменьшит скованность, облегчит боль и предотвратит ослабление мышц.
Медикаментозное лечение
Если домашние процедуры не облегчают боль в спине, врач может порекомендовать следующие лекарства, физиотерапию или и то, и другое:
ЛекарстваБоль в спине, которая плохо реагирует на безрецептурные обезболивающие препараты рецептурный НПВП.
Кодеин или гидрокодон, которые являются наркотиками, могут быть назначены на короткий период времени. Они требуют тщательного наблюдения со стороны врача. В некоторых случаях врачи могут также рекомендовать миорелаксанты.
Антидепрессанты, такие как амитриптилин, могут быть назначены, но исследования их эффективности продолжаются, а имеющиеся данные противоречивы.
Физиотерапия
Применение тепла, льда, ультразвука и электростимуляции, а также некоторые методы расслабления мышц спины и мягких тканей могут облегчить боль.
По мере уменьшения боли физиотерапевт может ввести некоторые упражнения на гибкость и силу для мышц спины и живота. Также могут помочь методы улучшения осанки.
Рекомендуется регулярно практиковать техники, даже после того, как боль прошла, чтобы предотвратить повторение болей в спине.
Инъекции кортизона
Если другие варианты неэффективны, их можно вводить в эпидуральное пространство вокруг спинного мозга.
Кортизон — противовоспалительный препарат. Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для обезболивания областей, которые, как считается, вызывают боль.
Ботокс
Согласно исследованиям, ботокс уменьшает боль, парализуя растянутые мышцы при спазме. Эти инъекции эффективны в течение примерно 3–4 месяцев.
Тяга
Блоки и утяжелители используются для растяжки спины. Это может привести к возвращению грыжи межпозвонкового диска в исходное положение. Он также может облегчить боль, но только во время вытяжения.
Когнитивно-поведенческая терапия
Когнитивно-поведенческая терапия (КПТ) может помочь справиться с хронической болью в спине, поощряя новые способы мышления. Это могут быть техники релаксации и способы поддержания позитивного настроя.
Исследования показали, что люди, получающие когнитивно-поведенческую терапию, становятся более активными и занимаются физическими упражнениями, что снижает риск повторения болей в спине.
Хирургия
Хирургия при болях в спине проводится очень редко. Если у человека есть грыжа диска, хирургическое вмешательство может быть вариантом, особенно если есть постоянная боль и сдавление нерва, что может привести к мышечной слабости.
Примеры хирургических процедур:
- Сращивание : Хирург соединяет два позвонка и вставляет между ними костный трансплантат.
 Позвонки шинируют вместе металлическими пластинами, винтами или клетями. Существует значительно больший риск развития артрита в соседних позвонках.
Позвонки шинируют вместе металлическими пластинами, винтами или клетями. Существует значительно больший риск развития артрита в соседних позвонках. - Искусственный диск : Хирург вставляет искусственный диск, который заменяет прокладку между двумя позвонками.
- Дискэктомия : Хирурги могут удалить часть диска, если он раздражает или давит на нерв.
- Частичное удаление позвонка: Хирург может удалить небольшой участок позвонка, если он защемляет спинной мозг или нервы.
Введение клеток для регенерации спинномозговых дисков: ученые из Университета Дьюка в Дареме, Северная Каролина, разработали новые биоматериалы, которые могут доставлять бустерную дозу репаративных клеток в студенистое ядро, эффективно устраняя боль, возникающую в результате остеохондроза.
Дополнительные методы лечения
Дополнительные методы лечения могут использоваться наряду с традиционными методами лечения или самостоятельно.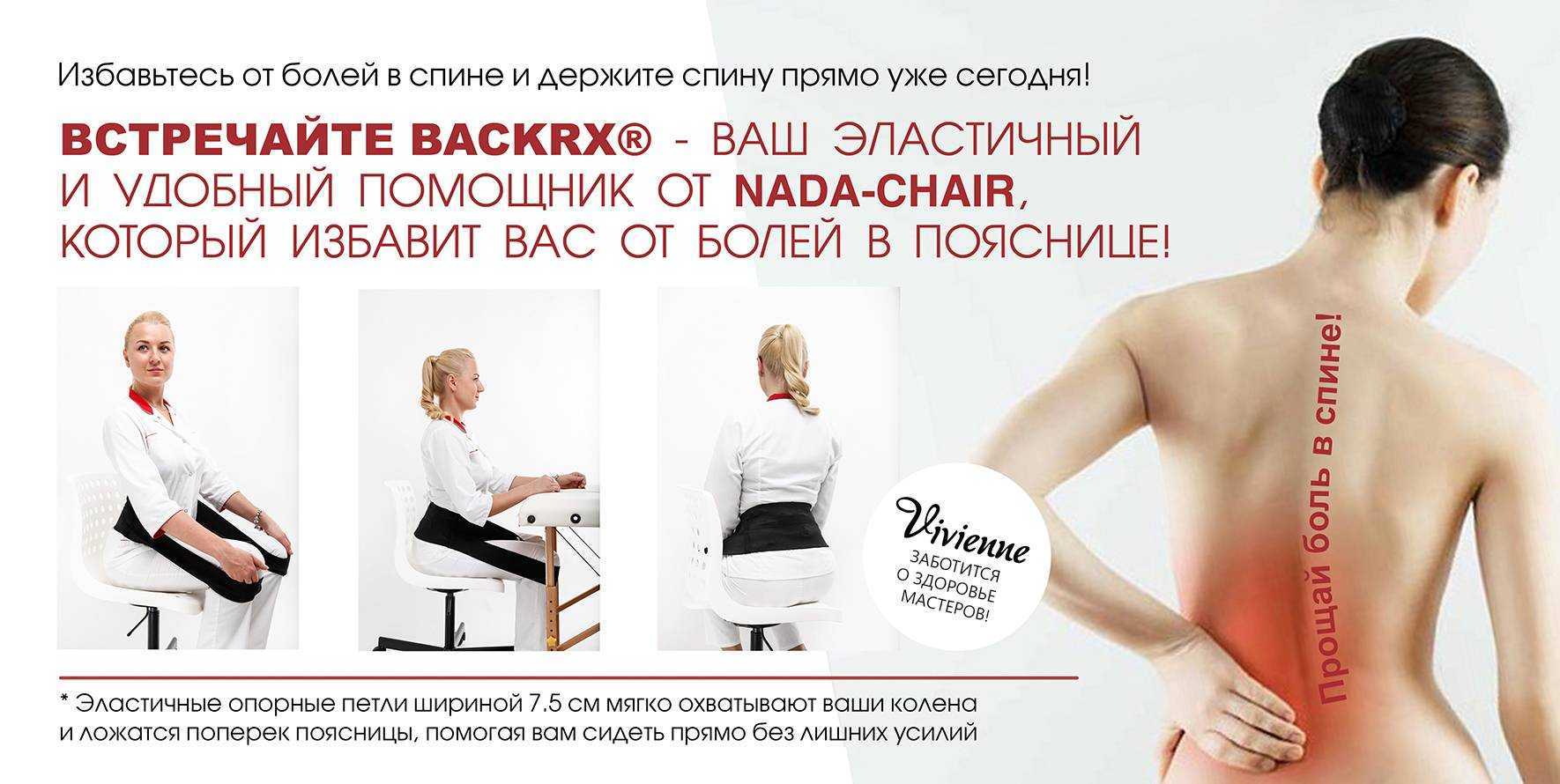
Хиропрактика, остеопатия, шиацу и акупунктура могут облегчить боль в спине и помочь человеку почувствовать себя расслабленным.
- Остеопат — врач, специализирующийся на лечении скелета и мышц.
- Хиропрактик лечит суставы, мышцы и кости. Основное внимание уделяется позвоночнику.
- Шиацу , или терапия давлением пальцев, представляет собой тип массажа, при котором давление применяется вдоль энергетических линий в теле. Шиацу-терапевт оказывает давление пальцами, большими пальцами и локтями.
- Иглоукалывание , зародившееся в Китае, предполагает введение тонких игл в определенные точки тела. Иглоукалывание может помочь организму высвободить свои естественные обезболивающие — эндорфины — и стимулировать нервную и мышечную ткани.
- Йога включает определенные физические позы, движения и дыхательные упражнения. Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку.
 Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Исследования дополнительных методов лечения дали неоднозначные результаты. Некоторые люди ощутили значительные преимущества, а другие нет. При рассмотрении альтернативных методов лечения важно обратиться за советом к квалифицированному и зарегистрированному терапевту.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — популярная терапия для людей с хроническими болями в спине. Аппарат TENS подает в тело небольшие электрические импульсы через электроды, размещенные на коже.
Эксперты считают, что ЧЭНС побуждает организм вырабатывать эндорфины и может блокировать болевые сигналы, возвращающиеся в мозг. Исследования TENS дали смешанные результаты. Некоторые не показали никаких преимуществ, в то время как другие указывают, что это может быть полезно для некоторых людей.
Аппарат TENS следует использовать под руководством медицинского работника.
Человеку следует избегать ЧЭНС, если он:
- беременен
- страдает эпилепсией в анамнезе
- имеет кардиостимулятор
ЧЭНС считается «безопасной, неинвазивной, недорогой и удобной для пациента» и, по-видимому, уменьшает боль. Однако необходимы дополнительные доказательства, чтобы подтвердить его эффективность в повышении уровня активности.
Однако необходимы дополнительные доказательства, чтобы подтвердить его эффективность в повышении уровня активности.
Следующие факторы связаны с повышенным риском развития болей в пояснице:
- профессиональная деятельность
- беременность
- малоподвижный образ жизни
- недостаточная физическая нагрузка
- пожилой возраст
- ожирение 9 0012
- курение
- напряженные физические упражнения или работа, особенно если они выполняются неправильно
- генетические факторы
- медицинские состояния, такие как артрит и рак
Боли в пояснице чаще встречаются у женщин, чем у мужчин, возможно, из-за гормональных факторов. Кроме того, эксперты в области здравоохранения связывают боль в спине со стрессом, беспокойством и расстройствами настроения.
Врач обычно может диагностировать боль в спине, спросив о симптомах и проведя медицинский осмотр.
Визуализирующее сканирование и другие тесты могут быть необходимы, если:
- боль в спине возникает в результате травмы
- существует основная причина, требующая лечения
- боль сохраняется в течение длительного периода
рентген , МРТ или КТ могут дать информацию о состоянии мягких тканей спины:
- Рентген может показать расположение костей и выявить признаки артрита или переломов костей, но не может выявить повреждения мышц, спинного мозга, нервов или дисков.

- МРТ или КТ могут выявить грыжи межпозвоночных дисков или проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями.
- Сканирование костей может выявить опухоли костей или компрессионные переломы, возникающие в результате остеопороза. В вену вводят радиоактивное вещество или индикатор. Трейсер накапливается в костях и помогает врачу обнаружить проблемы с костями с помощью специальной камеры. Врачи используют их при заболеваниях костей и трудно обнаруживаемых переломах.
- Электромиография измеряет электрические импульсы, генерируемые нервами в ответ на мышцы. Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
Врач также может назначить анализ крови, если подозревает инфекцию.
Другие типы диагностики
- Хиропрактик поставит диагноз на ощупь или пальпацией и визуальным осмотром. Хиропрактика известна как прямой подход с упором на коррекцию суставов позвоночника.
 Хиропрактик может также захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
Хиропрактик может также захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи. - Остеопат также проводит диагностику с помощью пальпации и визуального осмотра. Остеопатия включает в себя медленное и ритмичное растяжение, известное как мобилизация, давление или непрямые техники, а также манипулирование суставами и мышцами.
- Физиотерапевт занимается диагностикой проблем с суставами и мягкими тканями тела.
Хроническая или острая боль?
Специалисты в области здравоохранения различают два типа боли в спине: острую и хроническую.
Острая боль начинается внезапно и длится до 6 недель.
Хроническая или долговременная боль развивается в течение более длительного периода, длится более 3 месяцев и вызывает постоянные проблемы.
Если у человека наблюдаются как периодические приступы более интенсивной боли, так и довольно непрерывная умеренная боль в спине, врачу может быть трудно определить, есть ли у него острая или хроническая боль в спине.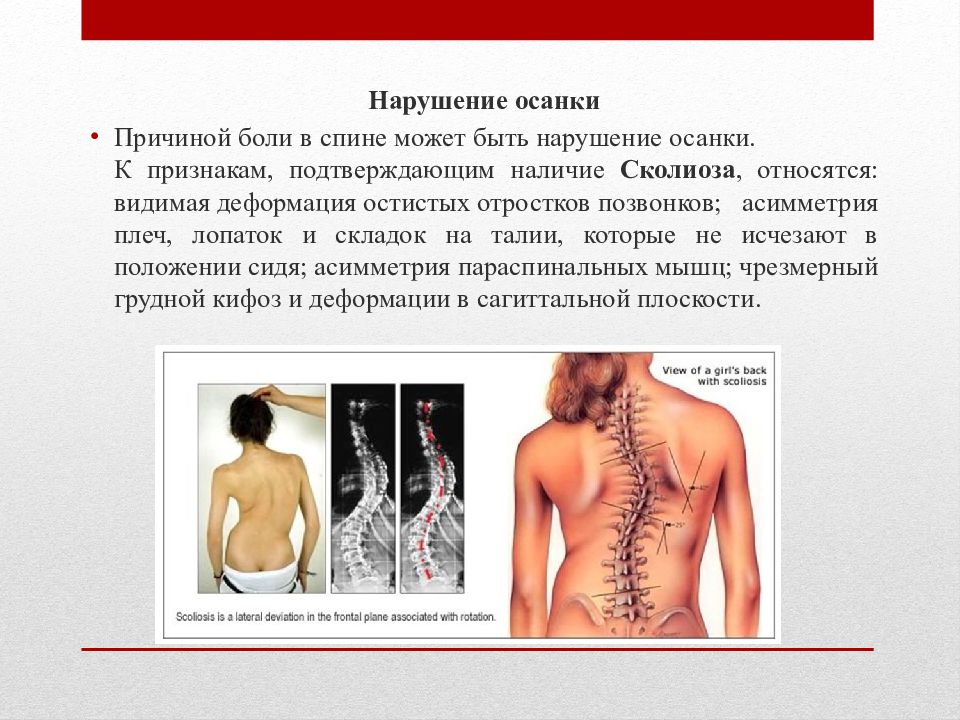
Меры по снижению риска развития болей в спине состоят в основном из устранения некоторых факторов риска.
Физические упражнения
Регулярные физические упражнения помогают наращивать силу и управлять массой тела. Направляемые аэробные упражнения с низким воздействием могут улучшить здоровье сердца, не напрягая и не дергая спину.
Перед началом любой программы упражнений человек должен проконсультироваться с врачом.
Существует два основных типа упражнений, которые люди могут выполнять для снижения риска болей в спине:
- Упражнения для укрепления мышц кора работают с мышцами живота и спины, помогая укрепить мышцы, защищающие спину.
- Тренировка гибкости направлена на улучшение гибкости корпуса, включая позвоночник, бедра и верхнюю часть ног.
Диета
Диета человека должна включать достаточное количество кальция и витамина D, так как они имеют решающее значение для здоровья костей.
Сбалансированное питание также помогает управлять массой тела.
Курение
Значительно более высокий процент курящих людей испытывает боли в спине по сравнению с некурящими людьми того же возраста, роста и веса.
Масса тела
Вес, который люди несут, и то, где они его носят, влияет на риск развития болей в спине.
Люди с ожирением подвержены значительно более высокому риску болей в спине, чем люди с умеренной массой тела.
Более того, люди, у которых избыточный вес приходится на область живота, а не ягодиц и бедер, также подвергаются большему риску.
Поза стоя
Убедитесь, что у вас нейтральное положение таза. Встаньте прямо, головой вперед и прямой спиной, равномерно распределите вес на обеих ногах. Держите ноги прямыми, а шею на одной линии с остальной частью позвоночника.
Поза сидя
Хорошее сиденье для работы должно иметь хорошую поддержку спины, подлокотники и поворотное основание.
Сидя, старайтесь держать колени и бедра на одном уровне, а ступни упираться в пол или использовать скамеечку для ног. Вы должны быть в состоянии сидеть прямо с опорой на поясницу.
Вы должны быть в состоянии сидеть прямо с опорой на поясницу.
Если вы используете клавиатуру, убедитесь, что угол между плечом и предплечьем составляет 90 градусов.
Подъем
При подъеме вещей используйте ноги, а не спину.
Сохраняйте длинную спину и держите ноги врозь, одну ногу немного вперед, чтобы сохранить равновесие. Согните только колени, держите вес близко к телу и выпрямляйте ноги, как можно меньше меняя положение спины.
Сгибание спины изначально неизбежно, но когда вы сгибаете спину, старайтесь не сутулиться и обязательно втягивайте нижнюю часть живота, чтобы таз оставался нейтральным и поддерживался. Самое главное, не выпрямляйте ноги перед подъемом, иначе вы будете использовать спину для большей части работы.
Избегайте одновременного подъема и скручивания.
Если что-то особенно тяжелое, проверьте, сможете ли вы поднять его с кем-то еще. Поднимая его, продолжайте смотреть прямо вперед, а не вверх или вниз, чтобы шея находилась на одной линии с остальной частью позвоночника.
 В таком случае часто возникают боли в крестце, пояснице, ягодицах, а также иногда в голенях и стопах.
В таком случае часто возникают боли в крестце, пояснице, ягодицах, а также иногда в голенях и стопах.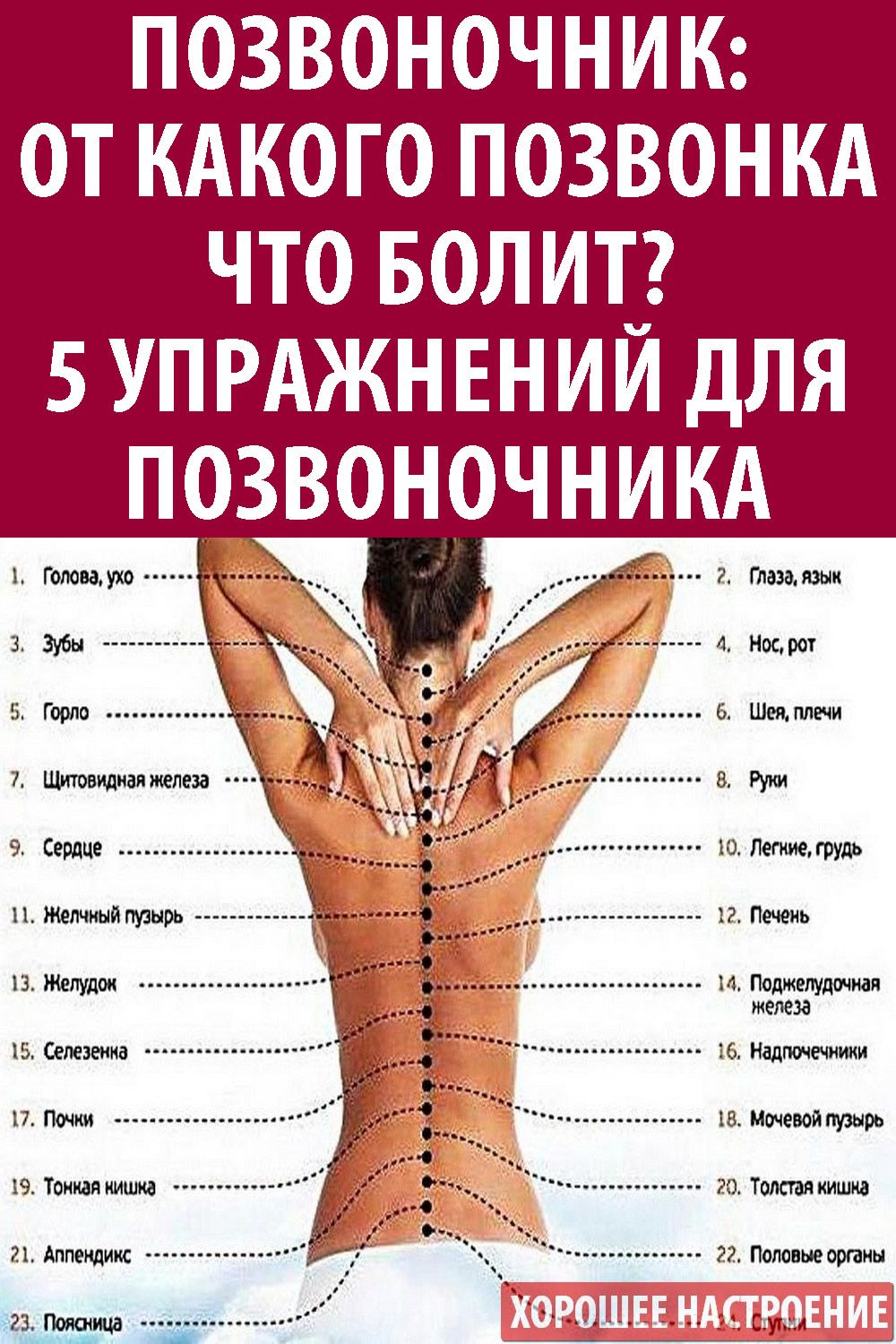 Если диск разорвется, давление на нерв будет больше, что приведет к боли в спине.
Если диск разорвется, давление на нерв будет больше, что приведет к боли в спине.
 Симптомы этого синдрома включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря.
Симптомы этого синдрома включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря. Позвонки шинируют вместе металлическими пластинами, винтами или клетями. Существует значительно больший риск развития артрита в соседних позвонках.
Позвонки шинируют вместе металлическими пластинами, винтами или клетями. Существует значительно больший риск развития артрита в соседних позвонках. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
 Хиропрактик может также захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
Хиропрактик может также захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.