Почему болят суставы?
Причины болей в суставах
Сустав – это сложная анатомическая конструкция в области соединения костей. Суставы устроены по принципу шарниров и обеспечивают подвижность скелета. Поверхности костей в области сочленения покрыты гладким и упругим хрящом и заключены в плотную капсулу из соединительной ткани. Полость сустава заполнена «смазкой» — синовиальной жидкостью.
Появление болей в суставах может быть вызвано травмами, дегенеративными (в том числе возрастными) изменениями, обменными нарушениями и воспалением. Часто заболевания суставов становятся следствием аутоиммунных, инфекционных и других патологических процессов. Установить причину бывает непросто, поэтому с любой суставной болью нужно обратиться к врачу как можно скорее. Диагностикой заболеваний суставов занимаются врачи-терапевты, травматологи-ортопеды, ревматологи и другие специалисты.
Какие бывают боли в суставах. Боль в суставах при артрозах.
Причина артроза – дегенеративные изменения в суставах, чаще всего обусловленные старением организма. С возрастом снижается плотность костной ткани. Хрящи и связки становятся менее эластичными, суставные поверхности приобретают шероховатость и хуже скользят при движениях; капсулы суставов деформируются. Из-за недостаточной подвижности ухудшается циркуляция крови в сосудах, кровоснабжающих суставы, и это усугубляет обменные нарушения. Нарушение функции одного сустава приводит к перераспределению нагрузки и повышению изнашиваемости соседних суставов.
С возрастом снижается плотность костной ткани. Хрящи и связки становятся менее эластичными, суставные поверхности приобретают шероховатость и хуже скользят при движениях; капсулы суставов деформируются. Из-за недостаточной подвижности ухудшается циркуляция крови в сосудах, кровоснабжающих суставы, и это усугубляет обменные нарушения. Нарушение функции одного сустава приводит к перераспределению нагрузки и повышению изнашиваемости соседних суставов.
На боли в суставах жалуются почти 70% пожилых людей в возрасте старше 65 лет. Чаще от остеоартроза страдают женщины, особенно с наступлением менопаузы. После 80 лет дегенеративные изменения в суставах развиваются у подавляющего большинства пациентов.
Артроз развивается медленно, постепенно. В патологический процесс обычно вовлекаются один или несколько суставов. Чаще всего это крупные суставы, несущие осевую нагрузку (голеностопные, коленные, тазобедренные) или нагрузку, связанную с профессиональной деятельностью. Боли в суставах появляются не сразу, а когда разрушение уже становится выраженным и необратимым. Сначала ноющая боль появляется только после интенсивной физической нагрузки и исчезает в покое. После длительного отдыха возникает ощущение скованности – в течение 15-20 минут трудно двигаться, потом сустав «разрабатывается». Патология прогрессирует, и со временем болевой синдром становится выраженным, приобретает постоянный, мучительный характер. Даже незначительные движения приводят к резкому усилению боли.
Сначала ноющая боль появляется только после интенсивной физической нагрузки и исчезает в покое. После длительного отдыха возникает ощущение скованности – в течение 15-20 минут трудно двигаться, потом сустав «разрабатывается». Патология прогрессирует, и со временем болевой синдром становится выраженным, приобретает постоянный, мучительный характер. Даже незначительные движения приводят к резкому усилению боли.
Диагностика артрозов
Первичный диагноз врач устанавливает на основании опроса и осмотра пациента. Может потребоваться проведение рентгенологического (рентгенография, МРТ) или ультразвукового исследования для оценки патологических изменений в суставе. Лабораторная диагностика при артрозе имеет вспомогательное значение: общеклинические и биохимические тесты, как правило, назначают для определения общего состояния пациента и выявления сопутствующих нарушений.
Профилактика артрозов
Активный образ жизни и ежедневная физическая нагрузка умеренной интенсивности (гимнастика, плавание, прогулки) помогают сохранить здоровье суставов и замедлить развитие дегенеративных изменений в пожилом возрасте.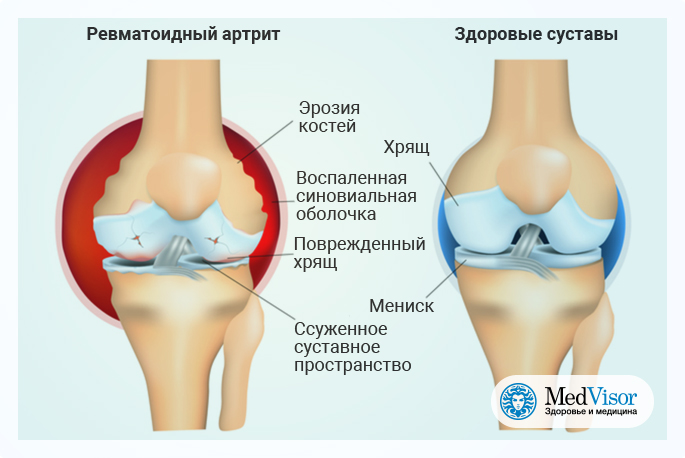
Важно сбалансированно и правильно питаться: 4-5 раз в день, небольшими порциями. В ежедневном рационе должны присутствовать свежие овощи, фрукты – источники клетчатки, витаминов и микроэлементов. Нормализация веса тела помогает снизить нагрузку на суставы.
Кофеин, алкоголь и никотин нарушают обмен веществ и способствуют прогрессированию заболеваний опорно-двигательного аппарата в пожилом возрасте. Отказ от вредных привычек принесет ощутимую пользу здоровью!
Боль в суставах при артритах
Артрит – это воспаление сустава. Боли при артритах – острые, пульсирующие, отдающие в соседние области. Появляются в покое и усиливаются при малейшем движении. Могут определяться и другие признаки воспаления – припухлость, изменение формы, покраснение в области суставов, ограничение объема активных движений.
Причинами артритов могут быть около сотни различных болезней. Диагностика и лечение будут отличаться в зависимости от основного заболевания.
Аутоиммунные заболевания, обусловленные агрессивным разрушающим воздействием собственной иммунной системы на ткани организма.
Ревматоидный артрит. Чаще заболевают люди в возрасте 40 – 55 лет, у женщин болезнь диагностируют в 3 раза чаще, чем у мужчин. Классическое проявление ревматоидного артрита – двустороннее симметричное поражение нескольких мелких суставов кистей и стоп. Заболевание неуклонно прогрессирует, приводя к нарушению подвижности и деформации суставов. Пациенты испытывают ноющую или пульсирующую боль, при осмотре определяется припухлость, покраснение и повышение температуры в области воспаленных суставов. После отдыха боль усиливается, также возникает ощущение скованности и тугоподвижности, которое не проходит в течение часа и более.
Суставы могут вовлекаться в патологический процесс и при других аутоиммунных заболеваниях: системной красной волчанке, системной склеродермии, синдроме Шегрена, дерматомиозитах, васкулитах и т.д.
Диагностикой и лечением аутоиммунных заболеваний занимаются врачи-ревматологи. Чем быстрее будет назначено эффективное лечение, тем больше шансов замедлить развитие процесса и избежать инвалидизации в ближайшие годы.
Наиболее информативные лабораторные тесты для диагностики ревматоидного артрита – определение антител к цитруллинированным белкам (циклическому цитруллинированному пептиду, модифицированному цитруллинированному виментину и другим) и ревматоидного фактора Ig M. Определение различных антинуклеарных антител помогает установить диагноз других системных аутоиммунных заболеваний. Чтобы оценить выраженность воспалительного процесса, определяют уровень С-реактивного белка и скорость оседания эритроцитов (СОЭ).
Инфекционные заболевания
Артриты могут быть одним из проявлений инфекционных заболеваний, например, лайм-боррелиоза, туберкулеза, вирусных гепатитов, мононуклеоза, токсоплазмоза, ВИЧ-инфекции, сифилиса, урогенитальных инфекций и других. Возбудитель инфекции может попасть в сустав при травме, из очагов, расположенных в тканях поблизости, и с током крови. При бактериальных инфекциях, как правило, поражение затрагивает один-два сустава. При вирусных инфекциях может развиваться картина полиартрита. Основные симптомы – острая боль, припухлость, покраснение кожи в области сустава. Диагноз устанавливают по клиническим признакам, характерным для инфекционного процесса с учетом данных эпидемиологического анамнеза.
Основные симптомы – острая боль, припухлость, покраснение кожи в области сустава. Диагноз устанавливают по клиническим признакам, характерным для инфекционного процесса с учетом данных эпидемиологического анамнеза.
Болезни обмена веществ
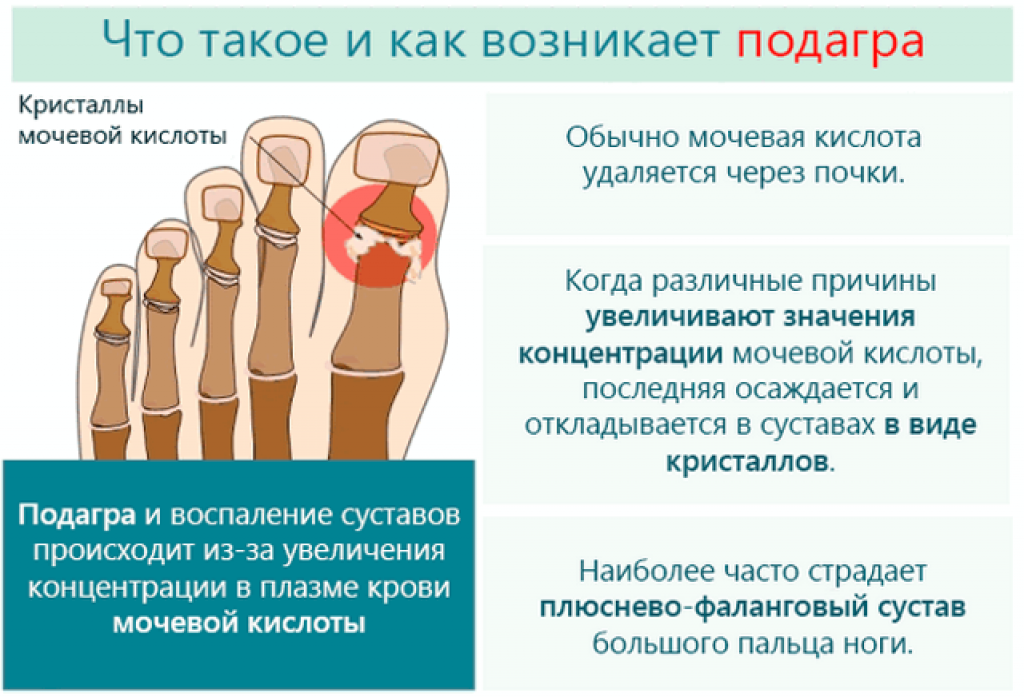
Подагра – заболевание, обусловленное нарушением обмена веществ и повышением уровня мочевой кислоты в крови. В связи с этим в тканях происходит отложение кристаллов уратов (солей мочевой кислоты). Первый приступ подагры чаще всего поражает плюснефаланговый сустав большого пальца стопы, при прогрессировании заболевания могут воспаляться и другие суставы. Боль возникает остро, нарастает в течение нескольких часов, появляется припухлость и краснота. Воспалительный процесс в нескольких суставах может обостряться одновременно или поочередно.
Основной диагностический тест при подагре – определение уровня мочевой кислоты в сыворотке крови.
Профилактика обострений подагры заключается в отказе от употребления продуктов, содержащих большое количество пуринов: мясных субпродуктов, крепких бульонов, подливок, сельди, грибов, морепродуктов, пива (включая безалкогольное).
Другие заболевания: псориаз, неврологические, онкологические болезни также могут протекать с поражением суставов.
При острой боли в суставе облегчить состояние помогут нестероидные противовоспалительные средства (диклофенак, нимесулид и другие). Их можно принять внутрь, а также нанести на область сустава в виде мази или геля. Важно помнить, что лечение не должно ограничиваться применением обезболивающих: похожие симптомы могут быть вызваны разными заболеваниями, которые требуют принципиально различных подходов к лечению. То, что эффективно в одной ситуации, может навредить в другой. Не нужно терпеть боль! Это не только лишние страдания, но и упущенное время. При боли в суставах необходима консультация специалиста.
Болят и опухают суставы: причины и лечение
Ортопед-травматолог
Суставы представляют собой сложную костно-хрящевую конструкцию, которая принимает на себя всю массу тела. Мелкие и крупные суставы выполняют двигательную функцию и регулярно испытывают физическую нагрузку. Боль и опухание суставов — реакция на внутренние или внешние факторы, результатом которой становится ограничение движений, изменение формы. Если появляется отечность и боль в суставах, независимо от локализации следует обратиться к врачу, чтобы избежать тяжелых, необратимых последствий.
Боль и опухание суставов — реакция на внутренние или внешние факторы, результатом которой становится ограничение движений, изменение формы. Если появляется отечность и боль в суставах, независимо от локализации следует обратиться к врачу, чтобы избежать тяжелых, необратимых последствий.
Причины опухания суставов
В основе формирования отека сустава практически всегда лежит воспалительный процесс. В зависимости от границ патологического очага опухание суставов бывает общим или локальным. По течению процесса различают острую и хроническую отечность. Из общих причин формирования отека выделяют:
-
артриты;
-
артрозы;
-
бурситы;
-
остеоартриты;
-
ревматоидный артрит;
-
подагру;
-
остеохондриты, протекающие с некрозом хрящей;
-
травмы;
-
интенсивные спортивные нагрузки;
-
длительное выполнение однотипных движений;
-
недостаточная физическая активность;
-
инфекционные заболевания;
-
расстройства функций сердца и сосудов;
-
нарушение питания;
-
изменения связанные с возрастом;
-
проблемы неврологического характера.

Для разработки терапевтической программы в первую очередь необходимо установить причину опухания суставов. Без выяснения первопричины нельзя добиться стойкого лечебного эффекта.
Что делать если опухли суставы на руке
Опухание суставов руки довольно часто возникает на фоне дегенеративно- дистрофических изменений. При отсутствии болезненных ощущений пациенты предъявляют характерные жалобы:
-
опухание с последующей скованностью суставов пальцев рук;
-
покраснение кожи над пораженными тканями;
-
чувство пульсации;
-
дискомфорт в окружающих мышцах;
-
появление жидкости в местных тканях.
После тщательного обследования все силы направляют на устранение первопричины. Назначают глюкокортикостероиды, лекарственные препараты с хондропротекторным, противовоспалительным, миорелаксирующим действием.
Отдельное место занимает применение средств народной медицины, которые способствуют облегчению состояния пациента. С этой целью эффективно накладывание компрессов, выполнение местных ванночек, нанесение мазей на основе лекарственных растений.
Выраженный противоотечный и противовоспалительный эффект достигается с помощью различных физиотерапевтических процедур:
-
ударно-волновой терапии;
-
электрофореза;
-
парафинотерапии;
-
озокеритовых аппликаций;
-
грязевых обертываний;
-
прогреваний.
Все активные терапевтические манипуляции осуществляют после устранения признаков воспалительного процесса.
Опухание суставов ног
Опухание голеностопных суставов, мелких суставов стопы приносит неудобства и неприятные симптомы. Пациенты, страдающие опуханием суставов ног отказывают себе в красивой обуви, не могут носить одежду, открывающую колени. Довольно часто первопричиной патологических изменений становятся:
Пациенты, страдающие опуханием суставов ног отказывают себе в красивой обуви, не могут носить одежду, открывающую колени. Довольно часто первопричиной патологических изменений становятся:
-
всевозможные травмы;
-
аутоиммунные заболевания;
-
деформирующие суставные патологии;
-
дегенеративные процессы;
-
проблемы сердечно-сосудистой системы;
-
нарушения функций почек;
-
тяжелые аллергические реакции.
Опухание коленного сустава часто наблюдается при повреждениях мениска и крестовидных связок.
Для устранения опухания суставов ног применяют консервативные, малоинвазивные хирургические методы, физиотерапию. Из медикаментозных препаратов целесообразно назначение:
-
диуретиков;
-
противоопухолевых средств;
-
глюкокортикостероидов;
-
антибиотиков;
-
нестероидных противовоспалительных средств;
-
антигистаминов;
-
противоотечных и охлаждающих мазей, гелей.

Малоинвазивные процедуры проводят с минимальным нарушением целостности кожи и структуры сустава. Шприцем делают прокол суставной сумки и отсасывают жидкость из суставной полости. Цель артроскопии — удаление поврежденных костно-хрящевых элементов, восстановление целостности крестовидных связок.
Из физиотерапевтических методик выраженный лечебный эффект обеспечивают:
На этапе восстановления обязательны занятия спортивной физкультурой. Курс ЛФК способствует нормализации двигательной активности, восстановлению обменных процессов в пораженных суставах и окружающих тканях. Массаж стимулирует движение лимфы, активизирует местный кровоток. Массажные сеансы устраняют признаки отека, купируют болезненные ощущения, восстанавливают трофику мягких, хрящевых и суставных тканей.
Диагностика
Чтобы установить первопричину опухания суставов, составляют план диагностического обследования. В программу диагностики входят:
-
Рентгенография — проводится в первую очередь.
 Осуществляются снимки суставов в двух проекциях. Пораженные суставы отличаются наличием сужения суставной щели, деформацией краев, участков разрушения. Снимки показывают изменения суставных концов костей, очаги остеолиза.
Осуществляются снимки суставов в двух проекциях. Пораженные суставы отличаются наличием сужения суставной щели, деформацией краев, участков разрушения. Снимки показывают изменения суставных концов костей, очаги остеолиза. -
Сонография — необходима для определения степени поражения мягких тканей. В ходе исследования удается выявить наличие свободной жидкости, очаги патологических отложений солей кальция, кровоизлияния. Метод является основным для установления первопричины опухания суставов рук и ног.
-
КТ, МРТ — визуализируют опухолевые процессы, внутрисуставные травмы. Томографические методы используют с целью дифференциации видов патологический изменений — опухолей, отеков, дегенеративных патологий костных форагментов.
-
Пункция сустава — обязательна при подозрении на синовит, гемартроз. Полученный биоматериал отправляют на бактериологический, цитологический и иммунологический анализ. На основании полученных результатов удается установить характер патологического процесса.

-
Лабораторные анализы — необходимы для подтверждения или опровержения ревматоидной, аутоиммунной, аллергической природы заболевания.
Только результаты всестороннего диагностического обследования дают полное представление о природе первопричины опухания суставов.
К какому врачу обращаться
Если у вас или у кого-то из ваших близких опухли суставы локтей, пальцев рук или стоп, колени или голеностопы, следует обязательно обратиться к врачу-ортопеду или ревматологу. В Центре восстановительной медицины в Набережных Челнах ведут прием специалисты с многолетним опытом работы с пациентами, имеющим проблемы с суставами. Подробную информацию о квалификации врача можно получить здесь.
После тщательной диагностики врач составляет медикаментозную программу лечения и назначает курс терапии, направленный на восстановление функций суставов. Пациент оказывается в надежных руках опытных массажистов, физиотерапевтов, реабилитологов.
Цены на лечебные процедуры в клинике можно посмотреть по ссылке. Если остались вопросы, звоните по номерам +7 (8552) 78-09-35, +7 (953) 482-66-62. Внимательные специалисты обязательно дадут вам полный ответ, запишут на консультацию к врачу в удобное для вас время.
Другие статьи
Новые программы реабилитации: челнинские врачи переняли передовой опыт московских клиник
Многие даже не представляют, что выписка из больницы после травмы или инсульта – это только начало пути к выздоровлению. Вернуть человека в общество помогает современная реабилитация. Передовые технологии в этой сфере применяют специалисты Центра восстановительной медицины Набережных Челнов. Причем куратором этой работы в нашем городе стал академик РАН Константин Лядов – ведущий российский эксперт в реабилитации больных после инсультов, с поражением опорно-двигательного аппарата и с травмами.
Что такое ударно-волновая терапия
Ударно-волновая терапия — одно из направлений физиотерапии, в основе которого лежит применение ударных волн. Ударные или акустические волны проникают во внутренние ткани, где оказываясь между тканями разного типа, высвобождают огромное количество энергии. Эта энергия необходима для реализации жизненно важных биохимических и физиологических процессов.
Информация о боли в суставах | Гора Синай
Скованность в суставе; Боль — суставы; артралгия; Артрит
Боль в суставах может поражать один или несколько суставов.
Суставы, особенно шарнирные, такие как локтевой и коленный, представляют собой сложные структуры, состоящие из костей, мышц, синовиальной оболочки, хрящей и связок, которые предназначены для того, чтобы выдерживать вес и перемещать тело в пространстве. Колено состоит из бедренной кости (бедренной кости) вверху и большеберцовой кости (голени) и малоберцовой кости внизу. Коленная чашечка (надколенник) скользит через неглубокую бороздку на передней части нижней бедренной кости. Связки и сухожилия соединяют три кости колена, которые содержатся в суставной капсуле (синовиальной оболочке) и защищены хрящом.
Колено состоит из бедренной кости (бедренной кости) вверху и большеберцовой кости (голени) и малоберцовой кости внизу. Коленная чашечка (надколенник) скользит через неглубокую бороздку на передней части нижней бедренной кости. Связки и сухожилия соединяют три кости колена, которые содержатся в суставной капсуле (синовиальной оболочке) и защищены хрящом.
Скелет состоит из групп костей, которые защищают и двигают тело.
Ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система организма атакует сама себя. Паттерн пораженных суставов обычно симметричен, вовлекает руки и другие суставы и ухудшается по утрам. Ревматоидный артрит также является системным заболеванием, поражающим другие органы тела, в то время как остеоартрит ограничивается суставами. Со временем обе формы артрита могут нанести вред.
Причины
Боль в суставах может быть вызвана многими типами травм или состояний. Это может быть связано с артритом, бурситом и мышечной болью. Независимо от того, что ее вызывает, боль в суставах может быть очень неприятной. Некоторые вещи, которые могут вызвать боль в суставах:
Это может быть связано с артритом, бурситом и мышечной болью. Независимо от того, что ее вызывает, боль в суставах может быть очень неприятной. Некоторые вещи, которые могут вызвать боль в суставах:
- Аутоиммунные заболевания, такие как ревматоидный артрит и волчанка
- Бурсит
- Хондромаляция надколенника
- Кристаллы в суставах — подагра (особенно в большом пальце ноги) и артрит ДПКЛ (псевдоподагра)
- Инфекции, вызванные повреждением вируса
- , такими как перелом
- остеоартрит
- остеомиелит (костяная инфекция)
- септический артрит (суставный инфекция)
- Tendinitis
- unusUce ExeRection 70018
- unusUce ExeSires 3.
- unusUcual ExeRement 70018
- unusulaulaulaul. Признаки воспаления суставов включают:
- Отек
- Повышение температуры
- Болезненность
- Покраснение
- Боль при движении
Уход на дому
Следуйте рекомендациям своего лечащего врача по устранению причины боли.

При неартритной боли в суставах важны как отдых, так и физические упражнения. Теплые ванны, массаж и упражнения на растяжку следует использовать как можно чаще.
Ацетаминофен (тайленол) может уменьшить болезненность.
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен, могут уменьшить боль и отек. Поговорите со своим врачом, прежде чем давать детям аспирин или НПВП, такие как ибупрофен.
Когда обращаться к медицинскому работнику
Обратитесь к своему врачу, если:
- У вас высокая температура, не связанная с симптомами гриппа.
- Вы похудели на 10 фунтов (4,5 кг) или более без каких-либо усилий (непреднамеренная потеря веса).

- Боль в суставах длится более нескольких дней.
- У вас сильная необъяснимая боль в суставах и отек, особенно если у вас есть другие необъяснимые симптомы.
Чего ожидать в вашем кабинете Посетите
Ваш врач задаст вам вопросы о вашей истории болезни и симптомах, в том числе:
- Какой сустав болит? Боль с одной стороны или с обеих сторон?
- С чего началась боль и как часто она у вас была? У вас было это раньше?
- Эта боль началась внезапно и сильно или медленно и слабо?
- Боль постоянна или приходит и уходит? Боль стала сильнее?
- Вы повредили сустав?
- Были ли у вас заболевания, сыпь или лихорадка?
- Отдых или движение уменьшают или усиливают боль? Являются ли определенные позиции более или менее удобными? Помогает ли держать сустав в приподнятом положении?
- Уменьшают ли боль лекарства, массаж или применение тепла?
- Какие еще симптомы у вас есть?
- Есть ли онемение?
- Можете ли вы согнуть и выпрямить сустав? Сустав ощущается тугоподвижным?
- У вас скованность в суставах по утрам? Если да, то как долго сохраняется скованность?
- Что повышает жесткость?
Будет проведен физикальный осмотр для выявления признаков патологии сустава, включая:
- Отек
- Болезненность
- Теплота
- Боль при движении
- Аномальные движения, такие как ограничение, расшатывание сустава 9039
Анализы, которые могут быть выполнены, включают:
- Общий анализ крови (CBC) или дифференциальный анализ крови
- С-реактивный белок
- Рентген суставов
- Скорость оседания
- Анализы крови, характерные для различных аутоиммунных заболеваний
- Совместная аспирация для получения суставной жидкости для посева, подсчета лейкоцитов и исследования на наличие кристаллов
Лечение может включать: лекарственные препараты (НПВП), включая ибупрофен, напроксен или индометацин
- Инъекция кортикостероидного препарата в сустав
- Антибиотики и часто хирургический дренаж в случае инфекции (обычно требуется госпитализация)
- Физиотерапия для восстановления мышц и суставов
Быкерк ВП, Кроу Мк.
 Подход к больному ревматизмом. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 241.
Подход к больному ревматизмом. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 241.Дэвис Дж. М., Модер К. Г., Хундер Г. Г. Анамнез и физикальное обследование опорно-двигательного аппарата. В: Firestein GS, Budd RC, Gabriel SE, Koretzky GA, McInnes IB, O’Dell JR, eds. Учебник ревматологии Файрштейна и Келли . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 43.
Последнее рассмотрение: 16.01.2022
Рецензировано: Дайан М. Горовиц, доктор медицинских наук, ревматология и внутренняя медицина, Northwell Health, Great Neck, NY. Обзор предоставлен VeriMed Healthcare Network. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
10 причин и их лечение
Боль в суставах может быть вызвана многими состояниями, но не все из них влияют на все суставы одновременно.
 Внезапная и широко распространенная боль в суставах может быть вызвана инфекциями, воспалительными заболеваниями и осложнениями некоторых заболеваний.
Внезапная и широко распространенная боль в суставах может быть вызвана инфекциями, воспалительными заболеваниями и осложнениями некоторых заболеваний.Грипп (грипп) — это распространенная инфекция, которая может вызвать внезапную боль в суставах. Некоторые виды артрита и аутоиммунных заболеваний также могут привести к этому.
Лечение этого симптома зависит от его причины. Одни причины не требуют медицинского вмешательства, другие требуют. Людям следует обратиться к врачу для постановки диагноза и обсуждения наилучшего способа справиться с болью.
В этой статье рассматриваются некоторые причины, по которым могут внезапно заболеть все суставы, и методы лечения каждого состояния.
Грипп – распространенное инфекционное заболевание. В отличие от симптомов простуды, симптомы гриппа могут начаться довольно внезапно. Симптомы могут включать:
- боль в суставах
- мышечные боли
- жар или озноб
- кашель
- боль в горле
- насморк или заложенность носа0018
Обычно грипп проходит сам по себе через 1–2 недели.
 Большинство людей, заболевших гриппом, не нуждаются в лечении. Тем не менее, следующие группы населения имеют более высокий риск осложнений:
Большинство людей, заболевших гриппом, не нуждаются в лечении. Тем не менее, следующие группы населения имеют более высокий риск осложнений:- пожилые люди
- маленькие дети
- беременные
- люди с ослабленной иммунной системой заболевания и уменьшить выраженность симптомов.
COVID-19 — еще одно инфекционное заболевание. It can cause a range of symptoms, such as:
- joint pain
- body aches
- fever or chills
- headache
- cough
- sore throat
- shortness of breath
- new loss of taste or smell
- заложенность носа или насморк
- тошнота или рвота
- диарея
У большинства людей, заболевших COVID-19, наблюдаются легкие или умеренные симптомы, и им становится лучше без лечения. Однако возможны серьезные долгосрочные осложнения, в том числе:
- тромбы
- сердечная недостаточность
- неврологические состояния
- поражение печени или почек
Некоторые люди подвергаются повышенному риску тяжелых заболеваний и осложнений от COVID-19, в том числе:
- пожилые люди с хроническими заболеваниями 900 состояния, такие как хроническая обструктивная болезнь легких и диабет
- люди с ослабленной иммунной системой
Каждый, кто имеет право на прививку от COVID-19, должен получить ее, чтобы снизить риск серьезных симптомов, особенно люди из этих групп.

Если у человека появляются симптомы, ему следует как можно скорее пройти тестирование, так как это может позволить ему начать противовирусное лечение.
Хотя многие люди выздоравливают от распространенных респираторных вирусов самостоятельно, у некоторых могут наблюдаться симптомы, которые длятся недели, месяцы или годы после первоначального заболевания. Это может привести к боли в суставах.
Люди могут испытывать поствирусные состояния, такие как:
- Поствирусный синдром: Это набор симптомов, которые сохраняются после вирусного заболевания, включая усталость, боль, трудности с концентрацией внимания и головные боли.
- Длительный COVID: «Длительный COVID» относится к стойким симптомам, которые развиваются у некоторых людей после COVID-19. Он может включать широкий спектр симптомов, таких как боль, усталость, трудности с концентрацией внимания и постнагрузочное недомогание (ПНН), когда человек чувствует себя значительно плохо после физической или умственной деятельности.

- Реактивный артрит: Это тип воспаления суставов, которое может возникнуть после инфекционного заболевания, особенно пищевого отравления или инфекции, передающейся половым путем. Это вызывает отек и боль в различных суставах, особенно в бедрах, коленях, лодыжках и пальцах ног.
Реактивный артрит обычно проходит сам по себе через несколько месяцев. Врач может предложить лечить любые основные бактериальные инфекции антибиотиками или использовать лекарства для снятия боли и отека.
Стандартных методов лечения поствирусного синдрома или длительного COVID не существует. Некоторые люди выздоравливают со временем и отдыхом, в то время как другие испытывают долгосрочные симптомы. Врачи могут порекомендовать стратегии лечения, чтобы помочь людям справиться с болезнью.
Узнайте больше о длительном COVID.
Миалгический энцефаломиелит/синдром хронической усталости (ME/CFS) — это хроническое состояние, которое может развиться после вирусного заболевания.
 Однако иногда нет явного триггера для его развития.
Однако иногда нет явного триггера для его развития.Подобно длительному COVID и поствирусному синдрому, МЭ/СХУ вызывает сильную усталость, что затрудняет выполнение повседневных задач. Другие возможные симптомы включают:
- боль в суставах
- гриппоподобные симптомы, такие как увеличение лимфатических узлов
- трудности со сном
- трудности мышления или «мозговой туман»
- ортостатическая непереносимость или головокружение при вставании
- БЭН
Если у человека БЭН, его симптомы могут внезапно проявиться через некоторое время после активности, вызвавшей ее.
Специфического лечения МЭ/СХУ не существует. Врачи сосредоточены на том, чтобы помочь человеку управлять своей энергией и уменьшить симптомы.
Узнайте больше о ME/CFS.
Подагра — это тип артрита, который может возникнуть у человека с высоким уровнем мочевой кислоты в крови. Мочевая кислота образует кристаллы в суставах, что приводит к воспалению, отеку и боли.

Приступы подагры могут возникать внезапно, достигая пика через 12–24 часа после появления первых симптомов. Обычно поражается только один сустав или конечность, например, одна стопа. Реже люди могут заболеть полиартикулярной подагрой, которая поражает несколько суставов.
Лечение направлено на снижение уровня мочевой кислоты, уменьшение воспаления и облегчение симптомов с помощью диеты и образа жизни. Если симптомы не улучшаются, врач может назначить лекарства для снижения количества мочевой кислоты в крови.
Аутоиммунные заболевания заставляют иммунную систему атаковать здоровые клетки и ткани организма. Это может привести к воспалению и боли в суставах. Примеры аутоиммунных состояний, которые могут вызывать боль в суставах, включают:
- Ревматоидный артрит: Это хроническое воспалительное заболевание, которое в первую очередь поражает суставы. Это вызывает скованность, боль и отек. Без надлежащего лечения он может повредить хрящи и кости в суставах.
 Лечение направлено на облегчение симптомов и предотвращение повреждения суставов и может включать медикаментозное лечение, физиотерапию и физические упражнения.
Лечение направлено на облегчение симптомов и предотвращение повреждения суставов и может включать медикаментозное лечение, физиотерапию и физические упражнения. - Волчанка: Системная красная волчанка — это хроническое аутоиммунное заболевание, которое может поражать многие участки тела, включая суставы, кожу, почки и головной мозг. Это вызывает воспаление и повреждение тканей. В настоящее время волчанка неизлечима, но лечение может помочь людям справиться с симптомами, предотвратить обострения и предотвратить повреждение органов.
- Псориатический артрит (ПсА): Эта форма артрита поражает 1 из 5 человек с кожным заболеванием псориаз. Это вызывает болезненное воспаление и скованность в суставах. Лечение псориатического артрита включает медикаментозное лечение, физиотерапию и физические упражнения для облегчения симптомов и предотвращения дальнейшего повреждения суставов.
Если у человека возникла внезапная боль в суставах и у него может быть COVID-19, он должен следовать рекомендациям своего местного органа здравоохранения по проведению тестирования.

Важно отметить, что COVID-19 по-разному влияет на людей. Людям не обязательно иметь все возможные симптомы. В результате лучше всего пройти тест, если есть какие-либо сомнения.
Если тест положительный, человек должен отдохнуть дома и держаться подальше от других. Им не следует посещать медицинское учреждение без предварительного звонка.
Если тест отрицательный, человек может обратиться к врачу для постановки диагноза. Внезапная широко распространенная боль в суставах может быть симптомом многих заболеваний, в том числе не перечисленных в этой статье. Врач может определить первопричину.
Немедленно позвоните по номеру 911, если у человека:
- затрудненное дыхание
- синие, серые или белые губы и ногти
- новое замешательство
- боль или давление в груди
- трудности с бодрствованием
- признаки обезвоживания вследствие рвоты или диареи, такие как темно-желтая моча, отсутствие слез или пота и сильная жажда
Внезапная боль во всех суставах может быть симптомом нескольких состояний, включая инфекции, подагру, ME/ СХУ и некоторые аутоиммунные состояния.



 Осуществляются снимки суставов в двух проекциях. Пораженные суставы отличаются наличием сужения суставной щели, деформацией краев, участков разрушения. Снимки показывают изменения суставных концов костей, очаги остеолиза.
Осуществляются снимки суставов в двух проекциях. Пораженные суставы отличаются наличием сужения суставной щели, деформацией краев, участков разрушения. Снимки показывают изменения суставных концов костей, очаги остеолиза.


 Подход к больному ревматизмом. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 241.
Подход к больному ревматизмом. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 241.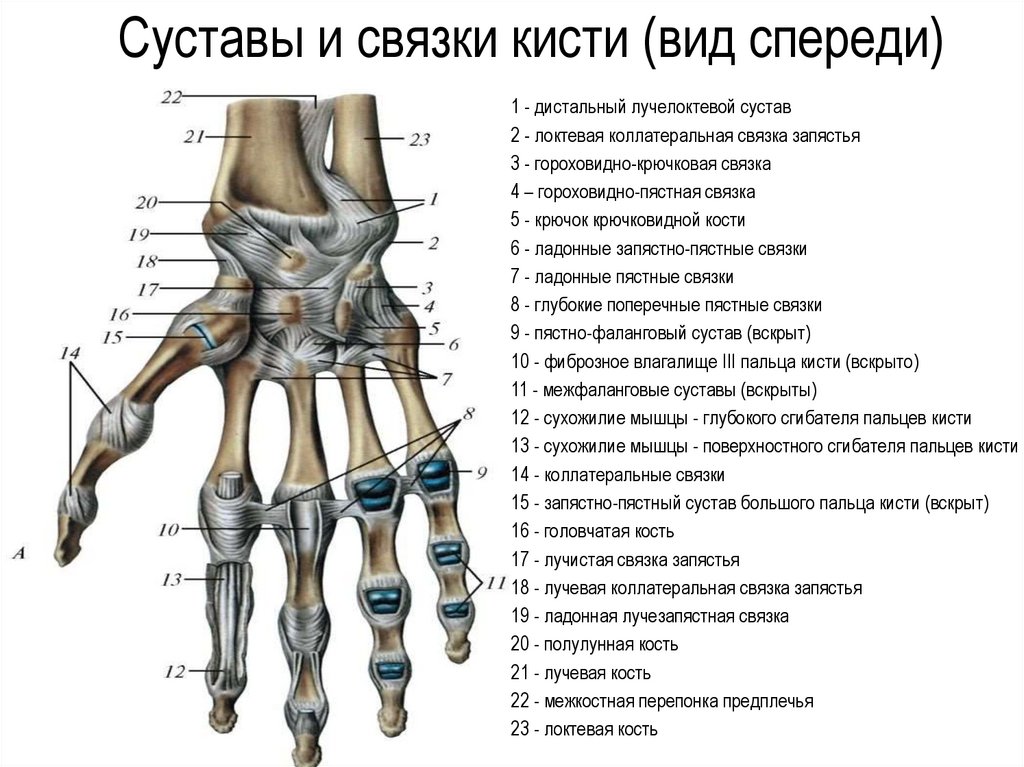 Внезапная и широко распространенная боль в суставах может быть вызвана инфекциями, воспалительными заболеваниями и осложнениями некоторых заболеваний.
Внезапная и широко распространенная боль в суставах может быть вызвана инфекциями, воспалительными заболеваниями и осложнениями некоторых заболеваний. Большинство людей, заболевших гриппом, не нуждаются в лечении. Тем не менее, следующие группы населения имеют более высокий риск осложнений:
Большинство людей, заболевших гриппом, не нуждаются в лечении. Тем не менее, следующие группы населения имеют более высокий риск осложнений:

 Однако иногда нет явного триггера для его развития.
Однако иногда нет явного триггера для его развития.
 Лечение направлено на облегчение симптомов и предотвращение повреждения суставов и может включать медикаментозное лечение, физиотерапию и физические упражнения.
Лечение направлено на облегчение симптомов и предотвращение повреждения суставов и может включать медикаментозное лечение, физиотерапию и физические упражнения.
