Дегенеративные изменения суставов и позвоночника
Дегенеративные заболевания суставов или остеоартрозы (ОА) являются наиболее распространённой формой заболевания суставов, при этом коленный сустав наиболее часто поражается. Каждый год к врачу из-за боли в коленях обращается более четырёх миллионов новых пациентов.
Согласно оценкам, у 10% населения старше 55 лет присутствуют симптомы утраты трудоспособности коленного сустава, а у около 25% из них имеются серьёзные проблемы. Согласно докладу ВОЗ о глобальной тяжести заболевания, ОА коленного сустава является одной из основных причин глобальной инвалидности в обществе: четвёртой по значимости среди женщин и восьмой среди мужчин.
Остеоартроз присутан на всех континентах и может затронуть любого человека, независимо от пола, возраста, расы и цвета кожи. Основное проявление ОА заключается в потере суставного хряща, ремоделировании субхондральной кости и образовании остеофитов (окостенение суставов).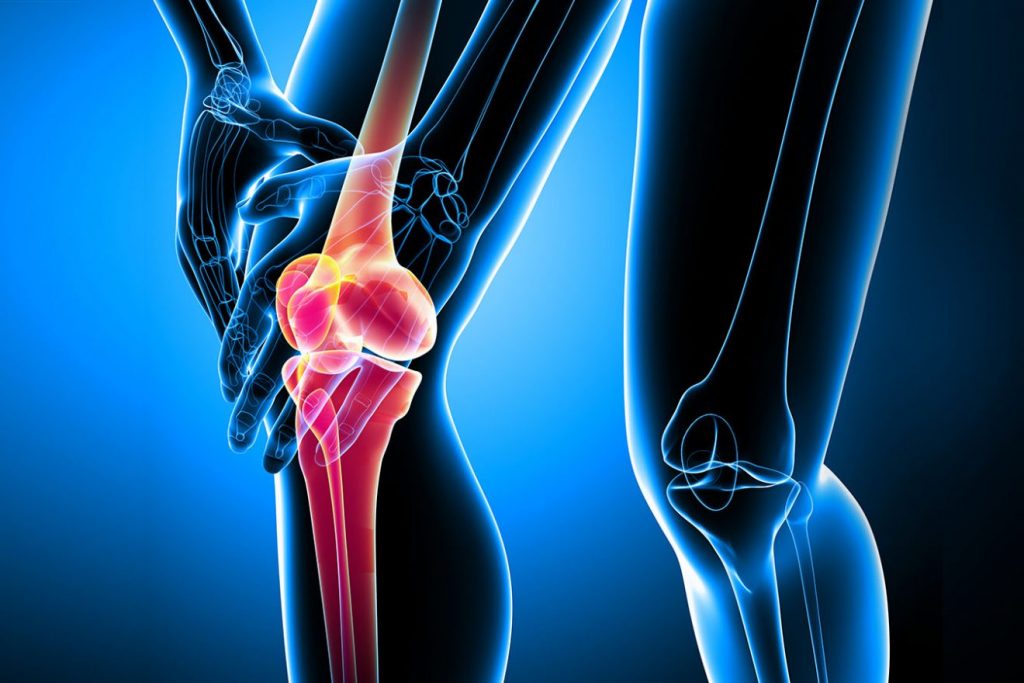
Появление ОА во всех суставах тесно связано с возрастом. До 50-ти лет чаще встречается у мужчин, после 50-ти лет у женщин, что является результатом нехватки эстрогенов в период менопаузы. При этом частота заболевания у женщин и мужчин сравняется примерно к 80-летнему возрасту.
В настоящее время неизвестны методы лечения, которыми можно полностью вылечить остеоартроз. Различные лекарства и вспомогательные лекарственные средства рекомендуются в данном случае, чтобы уменьшить боль, сохранить и улучшить подвижность суставов и ограничить потерю их функции. Бальнеотерапия недавно официально вошла в список процедур для безоперационного лечения ОА коленного сустава (OARSI guidelines for the non-surgical management of knee Osteoarthritis).
Бальнеотерапия недавно официально вошла в список процедур для безоперационного лечения ОА коленного сустава (OARSI guidelines for the non-surgical management of knee Osteoarthritis).Серная вода и пелоид (лечебная грязь) в мировой бальнеотерапии считается «золотым стандартом» для лечения дегенеративных заболеваний суставов. Специфично их благотворное влияние на больных ревматизмом, организм которых испытывает дефицит серы в суставах и хрящах.
Многолетний опыт врачей Бани Ковилячи и их коллег по всему миру подтвердил, что этот вид лечения ОА является наиболее эффективным. А главное, что при правильно подобранном количестве процедур, нет никаких побочных эффектов.
Особенно важно отметить, что серные воды и пелоид Бани Ковилячи имеют научно доказанное антиоксидантное действие. А целебность местных природных факторов лично подтвердил с помощью проведённых анализов профессор Зеки Карагулле, всемирно признанный балнеоклиматолог.
Благодаря всему этому, Специализированная больница медицинской реабилитации Баня Ковиляча — это правильный выбор для вас, если Вы страдаете от дегенеративных заболеваний суставов.
Заболевания суставов — диагностика и лечение в медицинском центре «Андреевские больницы
Болезни суставов в наш век – явление распространённое, опередившее онкологические, сердечнососудистые заболевания и диабет. Их очень много, но принято выделять две основные группы: воспалительные заболевания суставов — артриты и дегенеративные изменения в суставах – артрозы.
В основе заболеваний суставов из группы артритов лежат воспалительные процессы, которые определяются множеством различных ревматических (то есть поражающих и соединительную ткань) заболеваний, часто приводящих к инвалидности. Как правило, большинство этих болезней хронические, и часто не ограничиваются поражением только суставов, а вовлекают в процесс и внутренние органы (ревматоидный артрит, болезнь Бехтерева). Есть исследования, доказывающие, что к ним существует наследственная предрасположенность. Различные инфекции (например, кишечные или мочевые) тоже могут вызывать артрит, называемый реактивным. Артрит может возникать при повторяющихся легких травмах, открытых повреждениях суставов, при частом физическом перенапряжении и переохлаждении.
Есть исследования, доказывающие, что к ним существует наследственная предрасположенность. Различные инфекции (например, кишечные или мочевые) тоже могут вызывать артрит, называемый реактивным. Артрит может возникать при повторяющихся легких травмах, открытых повреждениях суставов, при частом физическом перенапряжении и переохлаждении.
В основе артрозов – обменно-дистрофические процессы, которые проявляются в атрофии хряща, отложениях солей кальция, новообразованиях костной ткани и так далее. Они могут развиться вследствие травм, нарушений метаболических процессов, чрезмерной физической нагрузки и пр. Запущенный артроз чреват неподвижностью сустава. Хотелось бы отметить тот факт, что это довольно-таки распространённое заболевание: порядка 10-15% людей болеют артрозом. Основной враг суставов — это, конечно, возраст. При возрастных изменениях (уже в 35-40 лет) уменьшается выработка внутрисуставной смазки, обезвоживается и разрушается хрящ, вымывается кальций из костей, кости становятся хрупкими — увеличивается опасность переломов.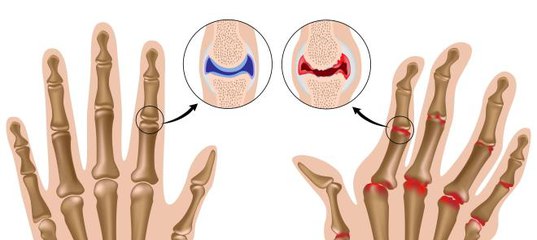
Причины
Болезни суставов поражают и мужчин, и женщин, встречаются даже у детей и молодых людей и очень часто – у пожилых. Практически никто не защищён от этого недуга. Дегенеративные изменения в суставах (артрозы) часто встречаются у людей, которым свойственны: тяжёлые физические нагрузки, особенно требующие постоянного повторения одних и тех же движений; избыточный вес; нарушение метаболизма; нарушения в работе щитовидной железы; сколиоз, плоскостопие; травма сустава. Толчком к развитию артрита нередко служат: инфекционное заболевание; аутоиммунный конфликт; интоксикация; переохлаждение; нарушение обменных процессов; авитаминоз; курение; лишний вес; сильные нагрузки на суставы; аллергические заболевания и др.
Симптомы
Для артритов характерно покраснение и повышение температуры кожи над припухшим суставом, ограничение подвижности, боль при пальпации, скованность в суставах. Возможно общее повышение температуры, слабость, снижение массы тела.
Характерные симптомы артроза – боль при нагрузке, стихающая в покое, ограничение объема движений, хруст в суставе, напряжение мышц в области сустава, возможно периодическое появление припухлости, ломота на погоду, постепенная деформация сустава.
Все эти симптомы не следует оставлять без внимания, так как прогрессирование заболевания приводит к значительному ограничению подвижности больного сустава. Нужно четко осознать, что нелеченные или недолеченные болезни суставов — это прямая дорога к инвалидности. Если появилась боль – значит, в суставе что-то происходит. Необходимо принимать меры и срочно!
Диагностика
При диагностике поражений суставов важно провести тщательное обследование для выяснения природы заболевания, так как от этого во многом зависит лечебная тактика. Для уточнения наличия воспалительных, инфекционных и аутоиммунных нарушений проводятся анализы крови, для уточнения степени поражения суставов применяется рентгенография, для уточнения наличия повреждений связочного аппарата – УЗИ и МРТ суставов.
Профилактика и лечение
Для профилактики заболеваний суставов необходимо соблюдать режим питания, вести физически активный образ жизни, избегать особенно длительного переохлаждения, резких и тяжелых физических нагрузок, приводящих к травме.
Лечение большинства артритов проводится специалистом-ревматологом, т.к. эти заболевания требуют длительной и настойчивой терапии, направленной на профилактику повторных обострений и замедление прогрессирования заболевания.
Медикаменты, которые используются при  Часто применяются мази и растирки для наружного применения, оказывающие согревающее, обезболивающее, отвлекающее воздействие, тем же помогает и физиотерапия.
Часто применяются мази и растирки для наружного применения, оказывающие согревающее, обезболивающее, отвлекающее воздействие, тем же помогает и физиотерапия.
К сожалению, приходится отметить, что имеющиеся в арсенале медиков т.н. хондропротекторы, хоть и приносят определенный клинический эффект, но на торможение прогрессирования заболевания никак не влияют.
Пораженные заболеванием суставы нуждаются в движении, поэтому под руководством врача нужно выбрать программу упражнений лечебной физкультуры и определить их интенсивность. Современная медицина в силах бороться с болью, тормозить деформацию суставов и помогать человеку сохранять работоспособность. К хирургии прибегают в том случае, если другое лечение не приносит результатов. Хирургическое вмешательство – является единственным выходом, который позволяет произвести замену пораженного сустава.
Хотелось бы отметить, что некоторые болезни суставов развиваются очень стремительно и крайне опасны тем, что грозят инвалидностью. Причём выяснить это может только специалист. Именно поэтому не стоит откладывать визит к врачу, если у Вас уже появились признаки начинающейся болезни суставов
Причём выяснить это может только специалист. Именно поэтому не стоит откладывать визит к врачу, если у Вас уже появились признаки начинающейся болезни суставов
Диагностика и лечение заболеваний суставов / Статьи / «Авиценна» в Волгограде
20/07/15
Очень большое количество людей разного возраста, пола, социального положения, профессии в наше время страдают различными заболеваниями суставов — острыми и хроническими.
Для установления точного диагноза и, следовательно, для выбора правильной тактики лечения, а при некоторых состояниях также в лечебных целях, может применяться пункция сустава. Использование УЗ аппарата увеличивает точность и результативность этой манипуляции.
Хронические деструктивные заболевания суставов (суставных хрящей) и окружающих их тканей (в т.ч. остеоартроз), вызывают боли и ограничение или потерю подвижности.
Причинами разрушения суставных хрящей могут стать: нарушение обмена веществ и гормонального фона, ухудшение кровоснабжения сустава, наследственная предрасположенность к заболеваниям хрящевой ткани, травмы, псориаз, ревматоидный артрит, хирургическое вмешательство на суставе, возрастные изменения в суставах. Однако самая распространенная причина артроза – несоответствие между нагрузкой на суставы и способностью хрящей сопротивляться ей. Виновниками такого состояния могут стать: избыточный вес, «стоячая» работа, нарушение осанки, занятие спортом.
Однако самая распространенная причина артроза – несоответствие между нагрузкой на суставы и способностью хрящей сопротивляться ей. Виновниками такого состояния могут стать: избыточный вес, «стоячая» работа, нарушение осанки, занятие спортом.
При остеоартрозе происходит разрушение суставного хряща. Он утрачивает свою эластичность, суставные поверхности становятся шероховатыми, на них появляются трещины. При этом синовиальная жидкость – эластичный вязкий гель, покрывающий хрящ и защищающий его от повреждения, теряет свои смазывающие и защитные свойства.
Это в свою очередь происходит вследствие постепенного уменьшения концентрации и молекулярного веса гиалуроновой кислоты – основного компонента синовиальной жидкости.
Восстановление синовиальной жидкости стало возможным при помощи внутри суставных инъекций высокоочищенного гиалуроната натрия РусВиск, который повышает ее смазывающие и амортизирующие функции и уменьшает механическую нагрузку на сустав, приводя к значительному уменьшению боли и повышению подвижности пораженного сустава.
В результате длительных экспериментов на научной базе Новосибирского Института Иммунологии, учеными была выявлена оптимальная концентрация гиалуроновой кислоты, при которой ткани человека не повреждаются, а молекулярный вес гиалуроната натрия, входящего в состав препарата соответствует среднему молекулярному весу полимера, содержащегося в синовиальной жидкости у человека.
Кроме того именно эта форма гиалуроновой кислоты («несшитая») обладает большей гидрофильностью, что позволяет увлажнять хрящевую ткань и обеспечивать свободную циркуляцию синовиальной жидкости. «Несшитая ГК» обладает антиоксидантным эффектом и является не только механическим протектором, но и защищает клеточные мембраны клеток хряща, снижая воздействие факторов воспаления на клетки суставных поверхностей.. Клинический эффект такого лечения отмечается даже при 3 стадии остеоартроза.
Концентрация и молекулярный вес гиалуроновой кислоты в данном препарате является самым оптимальным и приближенным к синовиальной жидкости здорового сустава.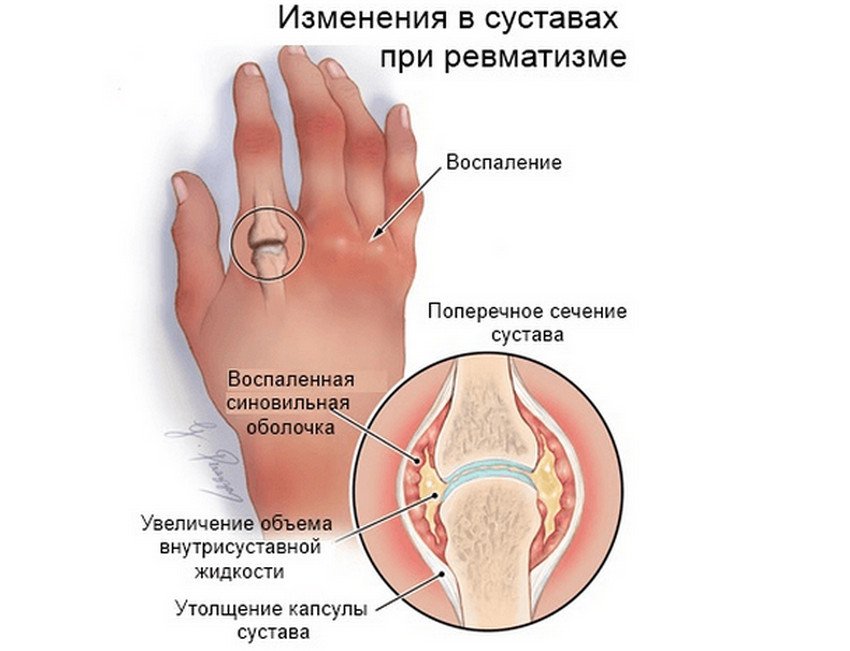 В свою очередь, это позволит восстанавливать баланс эндогенной (самостоятельно вырабатываемой организмом) гиалуроновой кислоты. Отсюда замечательный и длительный эффект!
В свою очередь, это позволит восстанавливать баланс эндогенной (самостоятельно вырабатываемой организмом) гиалуроновой кислоты. Отсюда замечательный и длительный эффект!
Длительность терапевтического эффекта после проведения лечебного цикла препарата РусВиск® свыше 8-10 месяцев в зависимости от стадии заболевания.
Метод и техника повышения вязкости синовиальной жидкости включает в себя три инъекции РусВиск® с недельным интервалом между ними. Происходит замещение синовиальной жидкости, не выполняющей свои функции, на гель способный защитить хрящ от повреждения.
Проведение манипуляции под контролем УЗ аппарата обеспечивает ее максимальную точность.
Основываясь на результатах первого курса инъекций и рекомендациях лечащего врача, лечение можно проводить каждый год. Кроме того, можно проводить лечение обоих коленных суставов одновременно в течение года.
Артроз. Артрит, дегенеративные процессы в суставах :: АЦМД
Согласно классификации, дегенеративные процессы в суставах разделяют на дегенеративные изменения и дегенеративные поражения.
Под дегенеративными изменениями понимают так называемые инволютивные изменения, которые охватывают все суставы, а именно изменения, связанные с их старением.
Дегенеративные поражения суставов рассматривается как хроническое заболевание, которое возникает в одном или нескольких суставах в относительно молодом возрасте. Дегенеративные поражения полиэтиологичны (то есть могут иметь много различных причин развития). Например, часто причинами развития данных поражений могут быть генетические неполноценности хряща, анатомические дефекты суставов, травматические повреждения, острая или хроническая перегрузка, воспалительные процессы, эндокринная патология.
Состояние сустава в первую очередь зависит от состояния его хрящевых покровов. В центральных отделах хрящ имеет гиалиновую основу, в периферических же волокнистую. В среднем, толщина гиалиновой части колеблется от 0,5 до 6 мм. Сам хрящ состоит из хрящевых клеток, а именно – хондроцитов, которые вырабатывают специальные тоненькие фибриллы, которые переплетаются в различных направлениях и формируют собственно хрящ, а так же хондроциты вырабатывают жидкое вещество – хондрин, который пропитывает хондрофибриллы. В норме у новорожденного тканевая жидкость хряща состоит на 75%-80% из воды, у взрослых этот показатель падает до уровня 55-65%, ну а в период старения (инволюции) данный показатель опускается до значения в 50% и ниже. При этом соли кальция и холестерин выпадают в осадок. Дегенеративный процесс обуславливается первичным поражением самого хряща, а уже потом он распространяется на капсулу сустава, суставные концы костей и так далее.
В норме у новорожденного тканевая жидкость хряща состоит на 75%-80% из воды, у взрослых этот показатель падает до уровня 55-65%, ну а в период старения (инволюции) данный показатель опускается до значения в 50% и ниже. При этом соли кальция и холестерин выпадают в осадок. Дегенеративный процесс обуславливается первичным поражением самого хряща, а уже потом он распространяется на капсулу сустава, суставные концы костей и так далее.
Причиной дегенеративных повреждений хряща есть недостаточность его функции, а уже позже гибель самих хондроцитов, которые, к сожалению, не восстанавливаются. При этом уменьшается количество протеингликонов (в основном хондроитинсульфатов). В таком случае возможно развитие аутоиммунной реакции на протеингликоны суставного хряща, на фоне которой происходит потеря белково-полисахаридных комплексов, которая приводит к снижению гидрофильности хряща. Хрящ теряет эластичность, снижается его устойчивость, в балансе процессов повреждения и восстановления начинают перевешивать процессы повреждения, которые и обуславливают дегенеративные изменения.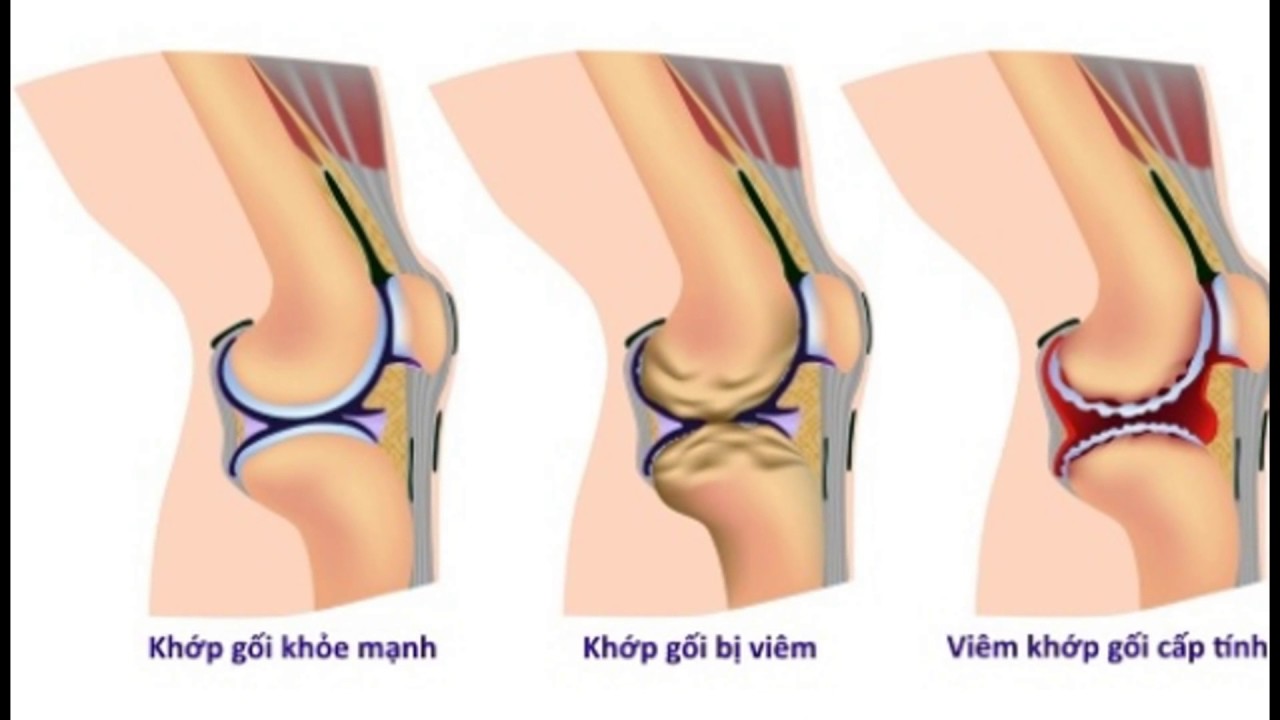 В развитии этого процесса не малую роль играет нарушение кровообращения в суставных концах костей (венозный стаз) и изменения биохимического состава синовиальной (внутрисуставной) жидкости, которые обусловлены повреждением капсулы сустава.
В развитии этого процесса не малую роль играет нарушение кровообращения в суставных концах костей (венозный стаз) и изменения биохимического состава синовиальной (внутрисуставной) жидкости, которые обусловлены повреждением капсулы сустава.
Морфологически процесс проходит в несколько стадий: I – изменения хряща, II – сморщивания суставной капсулы, III – структурные изменения костей и окружающих тканей.
В следствие потери белков и жидкости хрящ становится сухим, шероховатым, истончается и начинает «трескаться», на поверхности хряща образуются эрозии. Поврежденные участки гиалинового хряща постепенно заменяются волокнистой ткань или они просто гибнут и разрушаются. Одновременно по периферии суставной поверхности формируются костные клювовидные разрастания, за счет процессов разрастания волокнистой части хряща. Гибель хряща обуславливает перегрузку подхрящевой костной пластинки, в результате чего она склерозируется. Иногда возникают микропереломы. Ишемия (недостаточность кровообращения) суставных концов костей обуславливает появлений очагов рассасывания, которые в итоге приводят к образованию очагов остеонекроза. В синовиальной оболочке разрастаются фиброзная и жировая ткань, сосуды капсулы сустава склерозируются и пустеют. На этом фоне и возникают вторичные артрозо-артриты, с признаками асептического воспаления и накоплением жидкостного экссудата.
В синовиальной оболочке разрастаются фиброзная и жировая ткань, сосуды капсулы сустава склерозируются и пустеют. На этом фоне и возникают вторичные артрозо-артриты, с признаками асептического воспаления и накоплением жидкостного экссудата.
Диагностика дегенеративных процессов суставов в диагностическом центре АЦМД обширна. В первуюочередь используется цифровая рентгенография высокого качества с низким облучением. После проведения первичной консультации врачом-ортопедом-травматологом может быть назначено дообследование в виде спиральной компьютерной томографии или магнитно-резонансной томографии в зависимости объема поражения и жалоб пациента.
В последнее время в нашей Клинике для лечения дегенеративных процессов в суставах широко используется революционный метод ударно-волновой терапии, позитивные результаты которой иногда просто поражают даже самых скептичных пациентов и «бывалых» ортопедов-травматологов.
Возможно, у Вас есть жалобы на боли в суставах, ощущение тяжести, трудности при сгибании\разгибании, болезненные пощелкивания при движениях, да и просто истощающие хронические боли, которые уже давно перестали давать покой.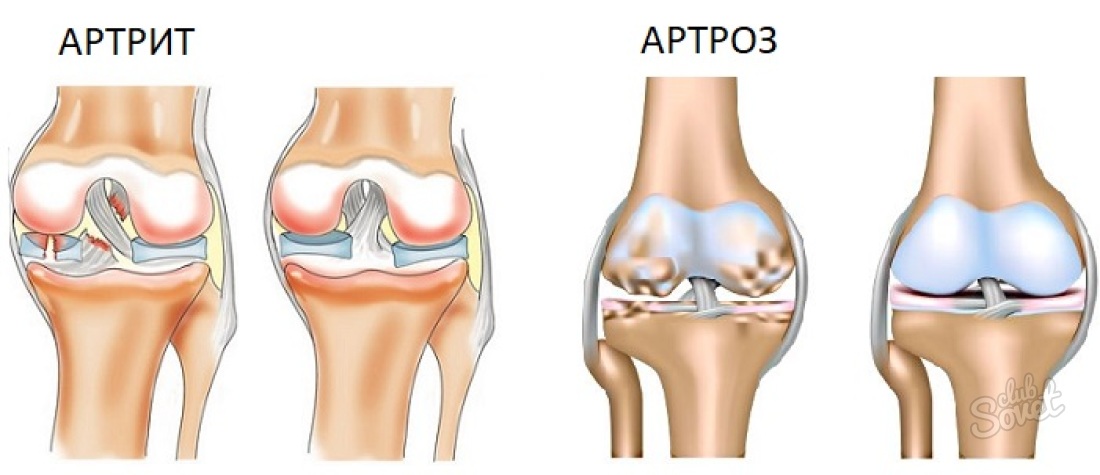 Начинать бороться с этими проблемами необходимо как можно раньше, поскольку запущенные формы дегенеративных изменений уже редко поддаются излечению и со временем только неуклонно ухудшают качество жизни.
Начинать бороться с этими проблемами необходимо как можно раньше, поскольку запущенные формы дегенеративных изменений уже редко поддаются излечению и со временем только неуклонно ухудшают качество жизни.
Будьте внимательны к себе и к своему здоровью.
Статью подготовили специалисты АЦМД-МЕДОКС
Возрастные изменения суставов | Здоровая жизнь | Здоровье
С возрастом изменяется обмен веществ в организме, и ткани суставов также подвергаются изменениям. Суставные хрящи высыхают и становятся менее упругими, что затрудняет движение в суставе, и причиняет боль.
Нередкими спутниками боли в суставах являются: скованность, ограничение подвижности, хруст при движении, припухлость в области сустава. Причин, вызывающих заболевания суставов много, и выбор методов лечения будет зависеть от причины, вызвавшей поражение сустава.
Лекарственное лечение направлено на уменьшение выраженности воспалительного процесса в суставе, снятие отечности тканей, устранение боли. Некоторые препараты, такие как Артрофоон, способны замедлять развитие воспалительного процесса в суставе и уменьшать выраженность боли.
Некоторые препараты, такие как Артрофоон, способны замедлять развитие воспалительного процесса в суставе и уменьшать выраженность боли.
При лечении болезней суставов следует понимать, что для лечения используется несколько групп препаратов: гормональные (их следует применять только по назначению врача), нестероидные противовоспалительные средства (применяются под наблюдением врача, могут вызывать боли в желудке), безрецептурные противовоспалительные препараты и хондропротекторы (средства, защищающие ткань сустава от повреждения).
И если для приобретения гормональных или нестероидных препаратов вам необходимо получить рецепт у врача, то для покупки противовоспалительных препаратов (таких, как Артрофоон) рецепта не потребуется. У препарата практически нет противопоказаний (в инструкции к препарату написано только об индивидуальной чувствительности).
Препарат совместим с другими средствами, вы можете его принимать вместе с вашими привычными лекарствами (от давления, болей в сердце).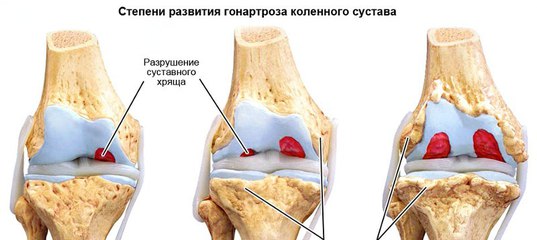
Артрофоон способствует уменьшению воспаления и боли. Препарат рассчитан на курс лечения продолжительностью от месяца до 6-и. При этом не наблюдается негативного воздействия на желудок.
Если у вас начали болеть суставы, не забывайте, что осенью и весной случаются обострения. Врачи рекомендуют защищать себя от обострения с помощью противовоспалительных средств (например, Артрофоона). Начните принимать препарат, не дожидаясь начала сезонного обострения и появления боли в суставах.
Перед применением препарата обязательно выясните наличие противопоказаний и проконсультируйтесь с врачом.
НА ПРАВАХ РЕКЛАМЫ
Смотрите также:
Боль в суставах и боль при остеоартрозе
Характерные признаки и симптомы
К характерным симптомам остеоартроза относится боль при движении пораженного сустава, «скрип, хруст» в суставе, скованность утром или после периода покоя и нарушение функции сустава.18
Боль в голеностопном и коленном суставах, как правило, возникает при переносе тяжелых вещей, однако боль в коленном суставе может усиливаться при подъеме по лестнице или сгибании. 19,20
19,20
Значение инструментальных исследований
Роль методов визуализации
Клинический диагноз «остеоартроз» можно поставить без проведения инструментальных исследований, если пациент в возрасте 45 лет и старше, у него наблюдается связанная с движением боль в суставах, и при отсутствии скованности суставов с утра (или скованность сохраняется не более 30 минут).15
Клинические симптомы не всегда совпадают с данными рентгенологического исследования, однако для оценки изменения структуры сустава при ОА и его тяжести, в случае если рассматривается возможность хирургического вмешательства, часто проводится обзорная рентгенография.21–25
К классическим рентгенологическим признакам относится очаговое неравномерное сужение суставной щели, наличие остеофитов, субхондральный остеосклероз и наличие субхондральных «кист».21
Ранняя диагностика важна для результата лечения пациента
Поскольку остеоартроз является прогрессирующем состоянием, в отсутствие лечения он может оказать существенное физическое и психосоциальное влияние на пациента.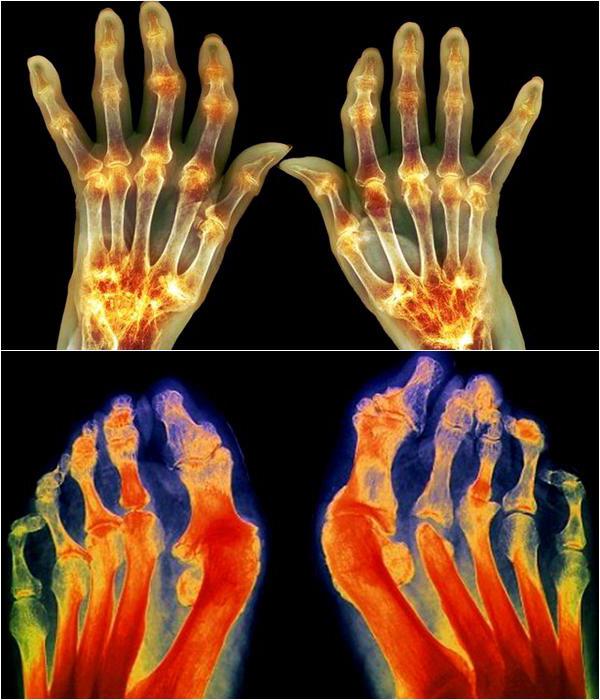 14,26,27
14,26,27
Поэтому раннее выявление остеоартроза имеет жизненно важное значение для своевременного вмешательства и терапевтического воздействия, которые могут замедлить прогрессирование заболевания и предупредить потерю дееспособности пациентом, а также улучшить исходы лечения.22,28,29
Наряду с обучением, применение медикаментозных и немедикаментозных методов способствует замедлению темпов прогрессирования остеоартрита и позволяет справиться с обострениями болезни.18 Кроме того, существуют группы поддержки пациентов с остеоартрозом, которые могут предоставить практическую и эмоциональную поддержку, позволяя пациентам активно управлять своим состоянием, чувствовать себя более позитивно и жить полной жизнью.13
Остеоартроз коленного сустава | Медицинский центр MedSwiss
Остеоартроз коленного сустава (деформирующий остеоартроз, ДОА) представляет собой системное дегенеративное заболевание суставных и околосуставных тканей. Проще говоря, оно характеризуется износом хрящевого покрова сустава и нарушением нормальных анатомических соотношений (деформацией) суставных поверхностей. Коленный сустав человека находится под постоянной нагрузкой, удерживая массу тела человека и обеспечивая большой объем движений ноги. Это приводит к частому развитию остеоартроза. С течением заболевания хрящевой покров постепенно истончается, возникает его неравномерное разволокнение. При дальнейшем прогрессировании возникают полнослойные хондральные дефекты с обнажением подлежащей костной ткани мыщелков бедренной и большеберцовой костей.
Проще говоря, оно характеризуется износом хрящевого покрова сустава и нарушением нормальных анатомических соотношений (деформацией) суставных поверхностей. Коленный сустав человека находится под постоянной нагрузкой, удерживая массу тела человека и обеспечивая большой объем движений ноги. Это приводит к частому развитию остеоартроза. С течением заболевания хрящевой покров постепенно истончается, возникает его неравномерное разволокнение. При дальнейшем прогрессировании возникают полнослойные хондральные дефекты с обнажением подлежащей костной ткани мыщелков бедренной и большеберцовой костей.
Причины развития остеоартроза разнообразны. К основным факторам риска следует отнести избыточную массу тела, курение, системные и эндокринные заболевания (ревматоидный артрит, подагру, сахарный диабет и др.), постоянные тяжелые физические нагрузки (например, профессиональные занятия спортом), а также наличие в анамнезе травм и ортопедических операций на нижних конечностях.
По разным данным деформирующим остеоартрозом страдают 7–22 % людей. Заболеванию чаще подвержены женщины 40–60 лет, при этом у 25 % из них развиваются выраженные нарушения функциональной активности. Однако в последние годы наблюдаются случаи болезни и в более молодом возрасте. Также ДОА часто встречается у людей пожилого возраста, что связано со старением организма и нарушением питания хрящевой ткани.
Заболеванию чаще подвержены женщины 40–60 лет, при этом у 25 % из них развиваются выраженные нарушения функциональной активности. Однако в последние годы наблюдаются случаи болезни и в более молодом возрасте. Также ДОА часто встречается у людей пожилого возраста, что связано со старением организма и нарушением питания хрящевой ткани.
Наиболее ранними симптомами остеоартроза являются боли при физических нагрузках и скованность в пораженных суставах.
Болезнь развивается постепенно. Поначалу в коленном суставе появляются боли после длительной ходьбы, при ходьбе по лестнице и физических нагрузках. Характерно усиление болей в холодную и влажную погоду. С течением времени они становятся более сильными, приобретают постоянный характер.
Нередко при заболевании развивается реактивный безмикробный воспалительный процесс внутренней оболочки сустава (синовит). При этом может наступить резкое обострение болей. Коленный сустав увеличивается в размерах, припухает. Затем процесс стихает и возобновляется снова при неблагоприятных условиях. Пациенты жалуются на хруст, скрип в коленном суставе. При прощупывании он болезненный, боль усиливается при попытке смещения надколенника.
Пациенты жалуются на хруст, скрип в коленном суставе. При прощупывании он болезненный, боль усиливается при попытке смещения надколенника.
При дальнейшем прогрессировании остеоартроза коленного сустава постепенно ограничивается функция ходьбы. Расстояние, которое может пройти больной сокращается. Пациент вынужден опираться на трость. В поздней стадии развития заболевания в результате сокращения и укорочения мышц образуются контрактуры, при которых голень согнута в коленном суставе. В зависимости от большего или меньшего поражения она может быть подвернута внутрь или наружу, придать нормальное положение ноге пациент не может. В конечном итоге движения в коленном суставе резко ограничиваются или утрачиваются совсем.
При прогрессировании остеоартроза страдает не только хрящевой покров сустава, но и остальные внутрисуставные анатомические структуры. Более чем у половины пациентов, обращающихся за медицинской помощью, он сочетается с разрывами менисков, реже — с повреждением крестообразных связок. У части пациентов течение деформирующего артроза сопровождается образованием свободных внутрисуставных тел.
У части пациентов течение деформирующего артроза сопровождается образованием свободных внутрисуставных тел.
При обследовании пациента с остеоартрозом наиболее информативными являются рентгенограммы и магнитно-резонансная томография. На снимках можно выявить сужение суставной щели и деформацию суставных поверхностей. Однако информацию о степени истончения хрящевого покрова, сопутствующих повреждениях менисков и/или связочного аппарата сустава можно получить только при выполнении МРТ.
Существующим диагностическим критериям гонартроза, в том числе и МРТ, свойственен недостаток: большая частота потенциальных ошибок. Она особенно велика на ранних стадиях. Случается, что при наличии клинической симптоматики остеоартроза он не подтверждался даже на МРТ, но выявлялся при диагностической артроскопии. Очевидно, что избежать значительных ошибок в диагностике может только прямая визуализация суставного хряща.
При артроскопическом исследовании коленного сустава при остеоартрозе выявляются размягчение и дегенеративное изменение суставного хряща (хондромаляция) различной степени выраженности:
- I степень — поверхностные разрушения суставного хряща;
- II степень — глубокие разрушения суставного хряща
- III степень — разрушения, доходящие до субхондральной кости;
- IV степень — разрушения с формированием дефекта хряща и обнажением подлежащей кости.

Рис. 1. Артроскопическая картина ОА I ст. Хрящевой покров неровный, дегенеративно измененный.
Рис. 2. Артроскопическая картина ОА II ст. Выявляется разволокнение и растрескивание хряща.
Рис. 3. Артроскопическая картина ОА III ст. Глубокие изменения и выраженное истончение хряща.
Рис. 4. Артроскопическая картина ОА IV Полнослойный хрящевой дефект с обнажением подлежащей кости.
Лечение остеоартроза (деформирующего артроза) патогенетическое. На ранних этапах заболевания хороший эффект дает комплексное консервативное лечение, включающее дозированные физические нагрузки, курсы физиотерапевтического лечения, нестероидную противовоспалительную терапию, курсовой прием хондропротекторов — препаратов, содержащих строительный материал для хряща (хондроитин и глюкозамин). Хороший терапевтический эффект в комплексе с таким лечением имеет внутрисуставное введение гиалуроновой кислоты. Однако даже такая терапия далеко не всегда приносит пациенту значимое облегчение.
При неэффективности консервативного лечения рассматривается вопрос о хирургическом вмешательстве. Наиболее приемлемым методом является артроскопия. Это малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Иногда она используется просто для диагностического исследования.
При артроскопии хирург проводит тщательную диагностику и осмотр всех отделов сустава. В зависимости от выявленных нарушений выполняются лечебные манипуляции. Неровности хрящевого покрова шлифуются при помощи специального инструмента (абразивная хондропластика), разрушенные фрагменты менисков и внутрисуставные тела удаляются из сустава. Конечной целью артроскопической операции при остеоартрозе является устранение нестабильных фрагментов менисков и суставного хряща и создание условий для движения без повышенного трения суставных поверхностей. Выполнение артроскопии на ранних стадиях заболевания является достаточно эффективным способом лечения.
После артроскопии не требуется наложение гипсовых повязок или ходьбы на костылях. Передвижение с полной опорой на оперированную конечность возможна с первых суток. Пациент выписывается на 2–3 сутки после операции. Средние сроки стационарного лечения составляют 4–5 дней.
Передвижение с полной опорой на оперированную конечность возможна с первых суток. Пациент выписывается на 2–3 сутки после операции. Средние сроки стационарного лечения составляют 4–5 дней.
В раннем послеоперационном периоде пациентам рекомендуется ограничение физических нагрузок и длительной ходьбы в течение 3–4 недель. Рекомендованы упражнения на увеличение амплитуды движений. Через 7–10 дней снимаются швы и назначается курс физиотерапевтического лечения. В дальнейшем рекомендованы внутрисуставные инъекции препаратов гиалуроновой кислоты и прием хондропротекторов. Консервативное лечение после артроскопии направлено на увеличение длительности эффекта от операции и на замедление процессов износа сустава.
Синовит — заболевание сустава, характеризующееся воспалением синовиальной (внутренней) оболочки, что сопровождается избыточным накоплением синовиальной (внутрисуставной) жидкости.
Синовиальная оболочка является самым чувствительным индикатором состояния коленного сустава. Выделяют несколько типов ее поражений:
Выделяют несколько типов ее поражений:
- Первичные синовиты (связаны с системными заболеваниями и нарушением обмена веществ).
- Реактивные синовиты (возникают при повреждении хряща или менисков).
- Травматические повреждения синовиальной оболочки.
- Посттравматические изменения синовиальной оболочки.
Причины синовита коленного сустава могут быть разными:
- Травмы колена, ушибы, ранения.
- Артрит, артроз коленного сустава.
- Ревматизм.
- Аутоиммунные заболевания, гемофилия.
- Нарушения обмена веществ, сахарный диабет, подагра.
- Инфекционные заболевания — сифилис, гонорея, бруцеллез, туберкулез, а также вирусы (грипп, ангина и др.). Инфекция может попасть в сустав при переломах и ранениях колена, при несоблюдении правил оказания помощи.
- Реактивный синовит может развиться в ответ на повреждения хряща, менисков, связочного аппарата.
Также в медицинской практике есть ряд случаев, когда установить истинную причину синовита коленного сустава так и не удалось.
Основной задачей врача при лечении пациентов этой группы является поиск и установление причины воспаления в суставе. Зачастую обследование бывает длительным и сопровождается консультациями специалистов смежных специальностей (ревматолога, терапевта, уролога, инфекциониста).
При установлении диагноза хронического (рецидивирующего) синовита показано консервативное лечение, включающее курс нестероидных противовоспалительных средств, внутрисуставное введение кортикостероидов.
Такая тактика лечения возможна только при отсутствии сопутствующих травматических изменений в суставе.
Устранение причин синовита:
- Повреждения хряща. Нередко дегенеративные изменения хрящевого покрова сустава сопровождаются синовитом. Артроскопическое лечение этой патологии подробно описано в соответствующем разделе.
- Нестабильность. При этом показано восстановление связок колена. Подробно лечение таких пациентов описано в разделе, посвящённом повреждению крестообразных связок коленного сустава.

- Свободные внутрисуставные тела. Также могут быть причиной синовита. Лечение заключается в артроскопическом удалении внутрисуставного тела.
При выявлении первичного синовита, не поддающегося консервативному лечению, показана артроскопическая синовэктомия. Эта операция направлена на удаление части измененной синовиальной оболочки с обязательным отправлением удаленных тканей на гистологическое и патологоанатомическое исследование. После синовэктомии пациенту рекомендуется ходьба на костылях в течение 4–6 недель без нагрузки на оперированную конечность.
Привычный (рецидивирующий) вывих надколенника
Привычный (рецидивирующий) вывих надколенника — патологическое состояние, при котором возникают повторяющиеся наружные (латеральные) вывихи надколенника (коленной чашечки).
Впервые возникший у пациента вывих надколенника чаще всего является следствием травмы — прямого удара или резкого сгибания в коленном суставе. При этом происходит разрыв медиальной поддерживающей связки (или медиальной пателлофеморальной связки, МПФС, MPFL). Эта структура ответственна за удерживание коленной чашечки в правильном положении. При верном консервативном лечении в большинстве случаев повторные вывихи не происходят. Однако при наличии у пациента предрасполагающих факторов (например, дисплазии) или при отсутствии грамотной терапии может возникнуть ситуация, когда МПФС перестает выполнять свою функцию вследствие перерастяжения, что приводит к повторам вывихов или подвывихов надколенника.
Эта структура ответственна за удерживание коленной чашечки в правильном положении. При верном консервативном лечении в большинстве случаев повторные вывихи не происходят. Однако при наличии у пациента предрасполагающих факторов (например, дисплазии) или при отсутствии грамотной терапии может возникнуть ситуация, когда МПФС перестает выполнять свою функцию вследствие перерастяжения, что приводит к повторам вывихов или подвывихов надколенника.
Привычным вывихам надколенника наиболее подвержены молодые девушки, однако патология иногда встречается и у юношей.
Патологическая подвижность и повторные вывихи надколенника ведут к значимым повреждениям хрящевого покрова коленного сустава, что в свою очередь приводит к появлению стойкого болевого синдрома и снижению физической активности пациентов.
Диагностика рецидивирующего вывиха надколенника чаще всего не представляет трудностей. Наличие у пациента при нагрузочных тестах выраженной боязни повторного вывиха позволяет заподозрить эту патологию при обычном осмотре травматологом-ортопедом. Для подтверждения диагноза рекомендуется выполнение магнитно-резонансной томографии коленного сустава. На МРТ выявляются признаки повреждения МПФС и хрящевого покрова, надколенник нередко находится в состоянии подвывиха.
Для подтверждения диагноза рекомендуется выполнение магнитно-резонансной томографии коленного сустава. На МРТ выявляются признаки повреждения МПФС и хрящевого покрова, надколенник нередко находится в состоянии подвывиха.
Лечение привычного вывиха надколенника оперативное. Наличие у пациента в анамнезе только одного вывиха коленной чашечки еще не является поводом для операции, но повторяющиеся эпизоды — прямое показание к хирургической стабилизации надколенника. В настоящее время существует большое количество операций при привычном вывихе надколенника. Наиболее современным и эффективным методом является пластика медиальной пателлофеморальной связки (МПФС) в сочетании с артроскопией коленного сустава.
Неоспоримым плюсом является воссоздание нормальной анатомии сустава за счет замещения утраченной МПФС сухожильным трансплантатом.
Схема артроскопической пластики МПФС
Артроскопия — это малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости шлифуются поврежденные участки хряща.
Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости шлифуются поврежденные участки хряща.
Далее через 2 дополнительных разреза подкожно проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника.
После артроскопической пластики МПФС оперированный сустав обездвиживается при помощи ортопедического тутора, пациенту рекомендуется ходьба на костылях без нагрузки на оперированную конечность на срок 3 недели с момента операции. После возможно передвижение с полной осевой нагрузкой в специальном ортезе (наколеннике) с латеральной поддержкой. Длительность пребывания в стационаре в среднем составляет 5–7 суток. Швы снимаются на 10 сутки после операции амбулаторно. После снятия ортопедического тутора рекомендован курс реабилитационного лечения, включающий лечебную физкультуру под контролем реабилитолога или врача ЛФК, физиотерапевтические процедуры и прием хондропротекторов. Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Повреждения крестообразных связок коленного сустава.
Передняякрестообразнаясвязка (ПКС) – главный стабилизатор колена, который удерживает голень от смещения кпереди.
При повреждении (разрыве) передней крестообразной связки возникает патологическая передне-задняя подвижность, что сопровождается ощущениями неустойчивости и болями в коленном суставе.
Причиной разрыва передней крестообразной связки чаще всего является спортивная или бытовая травма, связанная с вращением бедра относительно голени — разворот корпуса при фиксированной стопе. Наиболее характерным это повреждение является для травм, полученных при падении на горных лыжах и при занятиях контактными и игровыми видами спорта (борьба, футбол, хоккей, волейбол и т. д.).
Для разрыва передней крестообразной связки характерен выраженный болевой синдром в момент получения травмы, отек коленного сустава в первые сутки после травмы. Нередко первые несколько недель пациент не отмечает неустойчивость, однако в дальнейшем она нарастает, проявляясь сначала при спортивных, а потом и при повседневных бытовых нагрузках. Если человек долго не получает необходимого лечения, патологическая подвижность в суставе приводит к развитию остеоартроза и необратимых изменений хрящевого покрова.
Если человек долго не получает необходимого лечения, патологическая подвижность в суставе приводит к развитию остеоартроза и необратимых изменений хрящевого покрова.
Диагностика. Разрыв передней крестообразной связки подтверждается результатами магнитно-резонансной томографии коленного сустава. Рентгенография не является информативным методом исследования при разрыве ПКС, поскольку мягкие ткани, связки и хрящевые структуры не видны на рентгеновских снимках. На МРТ возможно выявить признаки повреждения не только ПКС, но и менисков, хрящевого покрова сустава.
Лечение разрывов ПКС только оперативное. При выявлении у пациента признаков передне-задней нестабильности коленного сустава или МРТ признаков разрыва ПКС показано выполнение артроскопической пластики поврежденной связки.
Схема артроскопической пластики ПКС
Артроскопия — малоинвазивная техника, позволяющая осуществить некоторые хирургические операции на колене. Через 2 прокола под видеоконтролем выполняется визуальный осмотр всех отделов сустава, при необходимости проводится резекция (т. е. удаление поврежденной части) менисков, шлифуются поврежденные участки хряща.
е. удаление поврежденной части) менисков, шлифуются поврежденные участки хряща.
Разорванные волокна поврежденной ПКС удаляются из сустава, через дополнительно сформированную систему костных тоннелей проводится сухожильный трансплантат, заменяющий утраченную переднюю крестообразную связку.
Артроскопическая картина проведения трансплантата ПКС
После артроскопической пластики передней крестообразной связки оперированный сустав обездвиживается при помощи ортопедического тутора. Пациенту рекомендуется ходьба на костылях без нагрузки на оперированную конечность на срок 3 недели с момента операции. Передвижение с полной осевой нагрузкой в ортезе (наколеннике) с боковыми шарнирами возможна через 3 недели после операции. Длительность пребывания в стационаре в среднем составляет 5–7 суток. Швы снимаются на 10 сутки после операции амбулаторно. После снятия ортопедического тутора рекомендован курс реабилитационного лечения, включающий лечебную физкультуру под контролем реабилитолога или врача ЛФК, физиотерапевтические процедуры и прием хондропротекторов.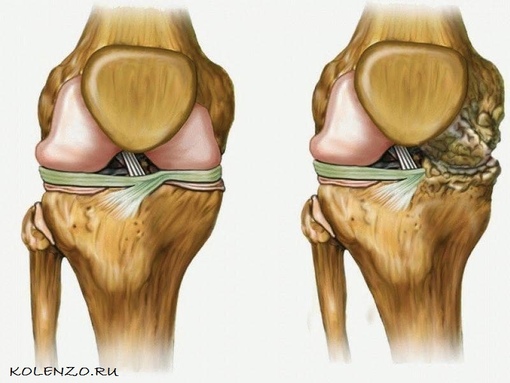 Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Пациенту рекомендуется воздержаться от спортивных и тяжелых физических нагрузок в течение 6 месяцев после операции.
Задняя крестообразная связка (ЗКС) удерживает голень от смещения в коленном суставе назад. Её повреждения являются следствием тяжелой травмы. Разрыв и повреждение задней крестообразной связки возникают гораздо реже, чем повреждение ПКС.
Диагноз повреждения ЗКС ставится при наличии у пациента клинических признаков задней нестабильности коленного сустава и при подтверждении разрыва связки на МРТ.
При подтвержденном разрыве ЗКС пациенту показано оперативное лечение. Пластика ЗКС также выполняется артроскопически, однако является более трудоемкой, чем пластика ПКС.
Схема пластики ЗКС
Под артроскопическим видеоконтролем удаляются поврежденные волокна ЗКС:
Далее формируется система костных тоннелей в бедренной и большеберцовой костях:
Далее в сустав проводится сухожильный трансплантат, формирующий ЗКС:
После операции коленный сустав обездвиживается специальным заднестабилизирующим ортопедическим тутором.
Дальнейшие сроки реабилитации и сроки пребывания в стационаре такие же, как при повреждении ПКС.
К наиболее тяжелым травматическим повреждениям коленного сустава относится одномоментный разрыв обеих крестообразных связок, что приводит к значительному ограничению физической активности пациента и стойкому болевому синдрому. На наш взгляд, наиболее адекватным методом лечения является одномоментная артроскопическая пластика обеих связок.
Артроскопическая картина конечного результата одномоментной пластики обеих крестообразных связок
В случае выполнения пластики ПКС и ЗКС одним этапом длительность иммобилизации (обездвиживания сустава) и ходьбы на костылях увеличивается до 6 недель с момента операции. В остальном сроки лечения и реабилитации остаются теми же, что и при изолированной пластике одной из крестообразных связок коленного сустава.
Остеоартрит: симптомы, лечение и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое остеоартрит?
Остеоартрит (ОА) — наиболее частое хроническое (продолжительное) заболевание суставов.
Сустав — это место соединения двух костей. Концы этих костей покрыты защитной тканью, называемой хрящом. При ОА этот хрящ разрушается, в результате чего кости в суставе трутся друг о друга.Это может вызвать боль, скованность и другие симптомы.
ОА чаще всего встречается у пожилых людей, хотя может встречаться и у взрослых любого возраста. ОА также называют дегенеративным заболеванием суставов, дегенеративным артритом и артритом износа.
ОА, являющаяся основной причиной инвалидности, поражает более 30 миллионов мужчин и женщин в Соединенных Штатах. Вот все, что вам нужно знать об остеоартрозе, от лечения до профилактики и т. Д.
ОА вызвано повреждением сустава. Это повреждение может накапливаться со временем, поэтому возраст является одной из основных причин повреждения суставов, приводящего к остеоартриту. Чем вы старше, тем больше у вас износа суставов.
Чем вы старше, тем больше у вас износа суставов.
Другие причины повреждения суставов включают прошлые травмы, такие как:
- разрыв хряща
- вывих суставов
- травмы связок
К ним также относятся уродства суставов, ожирение и плохая осанка. Определенные факторы риска, такие как семейный анамнез и пол, увеличивают риск остеоартрита. Ознакомьтесь с наиболее частыми причинами остеоартрита.
Хрящ — это жесткое, эластичное вещество, более гибкое и мягкое, чем кость.Его задача — защитить концы костей в суставе и позволить им легко двигаться друг относительно друга.
Когда хрящ разрушается, эти поверхности кости становятся шероховатыми и шероховатыми. Это может вызвать боль в суставе и раздражение окружающих тканей. Поврежденный хрящ не может восстановиться сам. Это потому, что хрящ не содержит кровеносных сосудов.
Когда хрящ полностью изнашивается, амортизирующий буфер, который он обеспечивает, исчезает, обеспечивая контакт кости с костью.Это может вызвать сильную боль и другие симптомы, связанные с остеоартрозом. Вот что еще вам нужно знать о хрящах, суставах и остеоартрите.
ОА — это прогрессирующее состояние с пятью стадиями от 0 до 4. Первая стадия (0) представляет собой нормальный сустав. Стадия 4 представляет собой тяжелый ОА. Не каждый, у кого есть ОА, будет прогрессировать до стадии 4. Состояние часто стабилизируется задолго до достижения этой стадии.
У людей с тяжелой формой остеоартрита наблюдается обширная или полная потеря хряща в одном или нескольких суставах.Связанное с этим трение кость о кость может вызвать серьезные симптомы, такие как:
- Увеличение отека и воспаления. Количество синовиальной жидкости в суставе может увеличиваться. Обычно эта жидкость помогает уменьшить трение во время движения. Однако в больших количествах он может вызвать отек суставов. Фрагменты оторванного хряща также могут плавать в синовиальной жидкости, усиливая боль и отек.
- Усиление боли. Вы можете чувствовать боль во время занятий, но также и в состоянии покоя.Вы можете почувствовать усиление боли в течение дня или увеличение опухоли в суставах, если вы часто использовали их в течение дня.
- Уменьшенный диапазон движений. Возможно, вы не сможете двигаться из-за скованности или боли в суставах. Это может затруднить получение удовольствия от повседневных дел, которые раньше давались легко.
- Нестабильность сустава. Ваши суставы могут стать менее стабильными. Например, если у вас тяжелая форма остеоартрита колен, вы можете столкнуться с блокировкой (внезапным отсутствием движений).Вы также можете испытывать искривление (когда колено не выдерживает), что может привести к падению и травмам.
- Другие симптомы. По мере того, как сустав продолжает изнашиваться, также могут возникать мышечная слабость, костные шпоры и деформация суставов.
Повреждение сустава, вызванное тяжелой формой остеоартрита, необратимо, но лечение может помочь уменьшить симптомы. Узнайте все, что вам нужно знать о запущенном остеоартрите.
ОА и ревматоидный артрит (РА) имеют одинаковые симптомы, но являются очень разными состояниями.ОА — это дегенеративное заболевание, что означает, что его тяжесть со временем нарастает. РА, с другой стороны, является аутоиммунным заболеванием.
У людей с РА есть иммунная система, которая ошибочно принимает мягкую подкладку вокруг суставов как угрозу для организма, заставляя его атаковать эту область. Эта мягкая оболочка, в которую входит синовиальная жидкость, называется синовиальной оболочкой. Когда иммунная система начинает атаковать, внутри сустава накапливается жидкость, вызывая скованность, боль, отек и воспаление.
Если вы не знаете, какая у вас форма артрита, лучше всего поговорить со своим врачом.Но вы также можете провести собственное исследование. Узнайте различия между RA и OA.
ОА часто представляет собой медленно развивающееся заболевание, которое трудно диагностировать, пока оно не начнет вызывать болезненные или изнурительные симптомы. Ранний ОА часто диагностируется после несчастного случая или другого инцидента, который вызывает перелом, требующий рентгеновского исследования.
Помимо рентгена, ваш врач может использовать МРТ для диагностики ОА. Этот визуальный тест использует радиоволны и магнитное поле для создания изображений костей и мягких тканей.
Другие диагностические тесты включают анализ крови для исключения других состояний, вызывающих боль в суставах, таких как РА. Анализ суставной жидкости также может использоваться, чтобы определить, являются ли подагра или инфекция основной причиной воспаления. Ознакомьтесь с другими тестами, которые помогают диагностировать остеоартрит.
Лечение остеоартрита направлено на устранение симптомов. Тип лечения, который поможет вам больше всего, во многом будет зависеть от тяжести ваших симптомов и их локализации. Часто изменения образа жизни, безрецептурных лекарств и домашних средств достаточно, чтобы облегчить боль, скованность и отек.
Домашние методы лечения и изменения образа жизни при ОА включают:
Упражнения
Физическая активность укрепляет мышцы вокруг суставов и может помочь уменьшить скованность. Старайтесь заниматься физическими упражнениями не менее 20-30 минут, по крайней мере, через день. Выбирайте мягкие занятия с низким уровнем воздействия, например ходьбу или плавание. Тай-чи и йога также могут улучшить гибкость суставов и облегчить боль.
Магазин ковриков для йоги.
Потеря веса
Избыточный вес может вызвать нагрузку на суставы и вызвать боль.Избавление от лишних килограммов помогает снять это давление и уменьшить боль. Здоровый вес также может снизить риск других проблем со здоровьем, таких как диабет и сердечные заболевания.
Достаточный сон
Отдых мышц может уменьшить отек и воспаление. Будьте добры к себе и не переусердствуйте. Достаточное количество сна ночью также может помочь вам более эффективно справляться с болью.
Тепло- и холодотерапия
Вы можете поэкспериментировать с теплом или холодом, чтобы уменьшить мышечную боль и скованность.Несколько раз в день прикладывайте к больным суставам холодный или горячий компресс на 15-20 минут.
Эти методы помогут снять симптомы и улучшить качество жизни. Полный список методов лечения ОА можно найти здесь.
Существует ряд различных типов лекарств от остеоартрита, которые могут помочь облегчить боль или отек. К ним относятся:
- Пероральные анальгетики. Тайленол (ацетаминофен) и другие болеутоляющие средства уменьшают боль, но не отек.
- Местные анальгетики. Эти безрецептурные продукты доступны в виде кремов, гелей и пластырей. Они помогают обезболить область суставов и могут облегчить боль, особенно при легкой боли при артрите.
- НПВП (нестероидные противовоспалительные препараты). НПВП, такие как Адвил (ибупрофен) и Алив (напроксен), уменьшают отек, а также боль.
- Тарелка. Ваш врач может прописать вам антидепрессант Цимбалта (дулоксетин) не по назначению, чтобы облегчить боль при ОА.
- Кортикостероиды. Эти рецептурные лекарства доступны в пероральной форме. Их также можно вводить путем инъекции непосредственно в сустав.
Ваш врач может порекомендовать вам попробовать безрецептурные препараты в качестве первой линии защиты. Узнайте больше о безрецептурных и рецептурных вариантах лечения остеоартрита.
В здоровом питании нет недостатков, но если у вас остеоартроз, диета и питание особенно важны.
Во-первых, вам нужно поддерживать нормальный вес, чтобы уменьшить ненужную нагрузку на суставы.
Есть также исследования, показывающие, что некоторые типы остеоартрита, такие как остеоартрит коленного сустава, положительно реагируют на диету с высоким содержанием флавоноидов — питательных веществ, содержащихся во фруктах и овощах. Кроме того, антиоксиданты, содержащиеся во многих фруктах и овощах, также помогают бороться со свободными радикалами, образующимися при воспалении. Свободные радикалы — это молекулы, которые могут вызывать повреждение клеток.
Качественная диета может помочь облегчить симптомы остеоартрита за счет уменьшения воспаления и отека. Очень полезно употребление в пищу продуктов с высоким содержанием следующих веществ:
- витамин C
- витамин D
- бета-каротин
- омега-3 жирные кислоты
Также поможет увеличение потребления продуктов с противовоспалительными свойствами.Узнайте больше о причинах и способах хорошо питаться, живя с ОА.
Остеоартрит может поражать одну или несколько областей ваших рук. Эти области часто включают кончики пальцев, средний сустав каждого пальца, сустав, соединяющий большой палец и запястье, и само запястье. Пораженные суставы во многом определяют возникающие симптомы. Эти симптомы часто включают:
- скованность
- боль
- отек
- покраснение
- слабость
- проблемы с движением пальцев
- уменьшение диапазона движений
- хруст при движении пальцами
- проблемы с захватом или удержанием предметов
Женщины более склонны к остеоартрозу руки, чем мужчины, и обычно заболевают им в более молодом возрасте.Hand OA может иметь большое влияние на вашу способность выполнять задачи, связанные с повседневной жизнью. Тем не менее, лечение, от изменения образа жизни до хирургического вмешательства, может помочь. Подробнее об ОА в руках и о том, как его лечить.
ОА может возникать в одном или обоих бедрах. Этим он отличается от РА, который обычно возникает в обоих бедрах одновременно.
ОА тазобедренного сустава — медленно дегенеративное заболевание. Многие люди обнаруживают, что в течение многих лет они могут бороться со своими симптомами с помощью лекарств, физических упражнений и физиотерапии.Также могут помочь опоры, такие как трости.
При ухудшении состояния могут помочь инъекции стероидов, другие лекарства или хирургическое вмешательство. Альтернативные методы лечения также могут помочь, и на горизонте появляются новые технологии. Вот что вам нужно знать о многих вариантах лечения ОА тазобедренного сустава.
Как и ОА бедра, ОА коленного сустава может возникать в одном или обоих коленях. Возраст, генетика и травма колена могут играть роль в ОА коленного сустава.
Спортсмены, которые сосредоточены исключительно на одном виде спорта, который создает обширные повторяющиеся движения, например, бег или теннис, могут подвергаться повышенному риску ОА.Точно так же, если вы занимаетесь только одним видом физической активности, это может привести к чрезмерной нагрузке на одни мышцы и недостаточной нагрузке на другие, вызывая слабость и нестабильность в коленном суставе. Разнообразие занятий помогает проработать разные группы мышц, позволяя укрепить все мышцы вокруг колена.
Лечение ОА коленного сустава зависит от стадии заболевания. Узнайте о стадиях остеоартрита коленного сустава и о том, как лечить каждую из них.
Ношение бандажа на колене может быть отличным нехирургическим методом лечения ОА коленного сустава.Подтяжки могут уменьшить отек и давление. Они также могут повысить устойчивость вашего колена, перенеся вес тела с поврежденной части колена. Это обеспечивает большую мобильность.
Существует несколько типов коленных бандажей. Некоторые из них могут быть изготовлены специально для вас, а другие доступны без рецепта. Ваш врач может порекомендовать вам попробовать разные виды подтяжек для разных занятий. Узнайте, какой тип ортезы лучше всего подходит для вашего ОА.
Шейный остеоартрит также называют шейным остеоартритом или шейным спондилезом.Это возрастное заболевание, которым страдают более 85 процентов людей старше 60 лет. Оно встречается как у мужчин, так и у женщин.
Шейный отдел позвоночника расположен в шее и содержит фасеточные суставы. Эти суставы помогают поддерживать гибкость позвоночника, обеспечивая полный диапазон движений. Когда хрящ вокруг фасеточных суставов начинает изнашиваться, возникает шейный ОА.
Шейный ОА не всегда вызывает симптомы. Если это так, симптомы могут варьироваться от легких до тяжелых и включают:
- боль в лопатке, внизу руки или в пальцах
- мышечная слабость
- жесткость в шее
- головная боль, в основном в спине. ваша голова
- покалывание или онемение в руках или ногах
Иногда могут возникать более серьезные симптомы, такие как потеря контроля над мочевым пузырем или кишечником или потеря равновесия.Ознакомьтесь с факторами риска и вариантами лечения шейного остеоартрита.
Если у вас болит спина, у вас может быть остеоартрит позвоночника. Это состояние влияет на фасеточные суставы, расположенные в пояснице и ягодицах. Возраст и травма позвоночника являются потенциальными факторами остеоартрита позвоночника. Женщины чаще, чем мужчины, заболевают этим заболеванием. Люди с избыточным весом или люди, работа которых требует приседания и сидения, также могут подвергаться повышенному риску.
Симптомы остеоартрита позвоночника могут различаться по степени тяжести. К ним относятся:
- скованность или болезненность в суставах спины
- слабость, онемение или покалывание в руках или ногах
- уменьшение диапазона движений
Важно обращать внимание на эти симптомы.Если его не лечить, остеоартроз позвоночника может ухудшиться, вызывая более серьезные симптомы и инвалидность. Подробнее об ОА позвоночника.
У вас могут быть факторы риска ОА, которые вы не можете контролировать, например наследственность, возраст и пол. Но другие факторы риска можно контролировать, и управление ими может помочь снизить риск остеоартрита.
Следующие советы помогут вам управлять факторами риска, находящимися под вашим контролем:
- Поддержите свое тело. Если вы спортсмен или заядлый спортсмен, позаботьтесь о своем теле.Носите спортивные опоры и обувь, которые уменьшают нагрузку на колени. Также убедитесь, что вы меняете свои виды спорта, чтобы тренировались все ваши мышцы, а не одни и те же каждый раз.
- Следите за своим весом. Поддерживайте индекс массы тела (ИМТ) в диапазоне, соответствующем вашему росту и полу.
- Соблюдайте здоровую диету. Ешьте разнообразную здоровую пищу, уделяя особое внимание свежим овощам и фруктам.
- Отдыхай. Дайте вашему телу широкие возможности для отдыха и сна.
Если у вас диабет, контроль уровня сахара в крови также может помочь снизить риск развития остеоартрита. Узнайте, как еще вы можете управлять своим риском и помочь предотвратить остеоартроз.
ОА — это хроническое заболевание, которое не поддается лечению, но после лечения прогноз положительный. Не игнорируйте симптомы хронической боли в суставах и скованности. Чем раньше вы поговорите со своим врачом, тем скорее вы получите диагноз, начнете лечение и улучшите качество своей жизни. Вот почему вам может понадобиться обратиться к ревматологу.
Остеоартрит: симптомы, лечение и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое остеоартрит?
Остеоартрит (ОА) — наиболее частое хроническое (продолжительное) заболевание суставов.
Сустав — это место соединения двух костей. Концы этих костей покрыты защитной тканью, называемой хрящом. При ОА этот хрящ разрушается, в результате чего кости в суставе трутся друг о друга.Это может вызвать боль, скованность и другие симптомы.
ОА чаще всего встречается у пожилых людей, хотя может встречаться и у взрослых любого возраста. ОА также называют дегенеративным заболеванием суставов, дегенеративным артритом и артритом износа.
ОА, являющаяся основной причиной инвалидности, поражает более 30 миллионов мужчин и женщин в Соединенных Штатах. Вот все, что вам нужно знать об остеоартрозе, от лечения до профилактики и т. Д.
ОА вызвано повреждением сустава. Это повреждение может накапливаться со временем, поэтому возраст является одной из основных причин повреждения суставов, приводящего к остеоартриту.Чем вы старше, тем больше у вас износа суставов.
Другие причины повреждения суставов включают прошлые травмы, такие как:
- разрыв хряща
- вывих суставов
- травмы связок
К ним также относятся уродства суставов, ожирение и плохая осанка. Определенные факторы риска, такие как семейный анамнез и пол, увеличивают риск остеоартрита. Ознакомьтесь с наиболее частыми причинами остеоартрита.
Хрящ — это жесткое, эластичное вещество, более гибкое и мягкое, чем кость.Его задача — защитить концы костей в суставе и позволить им легко двигаться друг относительно друга.
Когда хрящ разрушается, эти поверхности кости становятся шероховатыми и шероховатыми. Это может вызвать боль в суставе и раздражение окружающих тканей. Поврежденный хрящ не может восстановиться сам. Это потому, что хрящ не содержит кровеносных сосудов.
Когда хрящ полностью изнашивается, амортизирующий буфер, который он обеспечивает, исчезает, обеспечивая контакт кости с костью.Это может вызвать сильную боль и другие симптомы, связанные с остеоартрозом. Вот что еще вам нужно знать о хрящах, суставах и остеоартрите.
ОА — это прогрессирующее состояние с пятью стадиями от 0 до 4. Первая стадия (0) представляет собой нормальный сустав. Стадия 4 представляет собой тяжелый ОА. Не каждый, у кого есть ОА, будет прогрессировать до стадии 4. Состояние часто стабилизируется задолго до достижения этой стадии.
У людей с тяжелой формой остеоартрита наблюдается обширная или полная потеря хряща в одном или нескольких суставах.Связанное с этим трение кость о кость может вызвать серьезные симптомы, такие как:
- Увеличение отека и воспаления. Количество синовиальной жидкости в суставе может увеличиваться. Обычно эта жидкость помогает уменьшить трение во время движения. Однако в больших количествах он может вызвать отек суставов. Фрагменты оторванного хряща также могут плавать в синовиальной жидкости, усиливая боль и отек.
- Усиление боли. Вы можете чувствовать боль во время занятий, но также и в состоянии покоя.Вы можете почувствовать усиление боли в течение дня или увеличение опухоли в суставах, если вы часто использовали их в течение дня.
- Уменьшенный диапазон движений. Возможно, вы не сможете двигаться из-за скованности или боли в суставах. Это может затруднить получение удовольствия от повседневных дел, которые раньше давались легко.
- Нестабильность сустава. Ваши суставы могут стать менее стабильными. Например, если у вас тяжелая форма остеоартрита колен, вы можете столкнуться с блокировкой (внезапным отсутствием движений).Вы также можете испытывать искривление (когда колено не выдерживает), что может привести к падению и травмам.
- Другие симптомы. По мере того, как сустав продолжает изнашиваться, также могут возникать мышечная слабость, костные шпоры и деформация суставов.
Повреждение сустава, вызванное тяжелой формой остеоартрита, необратимо, но лечение может помочь уменьшить симптомы. Узнайте все, что вам нужно знать о запущенном остеоартрите.
ОА и ревматоидный артрит (РА) имеют одинаковые симптомы, но являются очень разными состояниями.ОА — это дегенеративное заболевание, что означает, что его тяжесть со временем нарастает. РА, с другой стороны, является аутоиммунным заболеванием.
У людей с РА есть иммунная система, которая ошибочно принимает мягкую подкладку вокруг суставов как угрозу для организма, заставляя его атаковать эту область. Эта мягкая оболочка, в которую входит синовиальная жидкость, называется синовиальной оболочкой. Когда иммунная система начинает атаковать, внутри сустава накапливается жидкость, вызывая скованность, боль, отек и воспаление.
Если вы не знаете, какая у вас форма артрита, лучше всего поговорить со своим врачом.Но вы также можете провести собственное исследование. Узнайте различия между RA и OA.
ОА часто представляет собой медленно развивающееся заболевание, которое трудно диагностировать, пока оно не начнет вызывать болезненные или изнурительные симптомы. Ранний ОА часто диагностируется после несчастного случая или другого инцидента, который вызывает перелом, требующий рентгеновского исследования.
Помимо рентгена, ваш врач может использовать МРТ для диагностики ОА. Этот визуальный тест использует радиоволны и магнитное поле для создания изображений костей и мягких тканей.
Другие диагностические тесты включают анализ крови для исключения других состояний, вызывающих боль в суставах, таких как РА. Анализ суставной жидкости также может использоваться, чтобы определить, являются ли подагра или инфекция основной причиной воспаления. Ознакомьтесь с другими тестами, которые помогают диагностировать остеоартрит.
Лечение остеоартрита направлено на устранение симптомов. Тип лечения, который поможет вам больше всего, во многом будет зависеть от тяжести ваших симптомов и их локализации. Часто изменения образа жизни, безрецептурных лекарств и домашних средств достаточно, чтобы облегчить боль, скованность и отек.
Домашние методы лечения и изменения образа жизни при ОА включают:
Упражнения
Физическая активность укрепляет мышцы вокруг суставов и может помочь уменьшить скованность. Старайтесь заниматься физическими упражнениями не менее 20-30 минут, по крайней мере, через день. Выбирайте мягкие занятия с низким уровнем воздействия, например ходьбу или плавание. Тай-чи и йога также могут улучшить гибкость суставов и облегчить боль.
Магазин ковриков для йоги.
Потеря веса
Избыточный вес может вызвать нагрузку на суставы и вызвать боль.Избавление от лишних килограммов помогает снять это давление и уменьшить боль. Здоровый вес также может снизить риск других проблем со здоровьем, таких как диабет и сердечные заболевания.
Достаточный сон
Отдых мышц может уменьшить отек и воспаление. Будьте добры к себе и не переусердствуйте. Достаточное количество сна ночью также может помочь вам более эффективно справляться с болью.
Тепло- и холодотерапия
Вы можете поэкспериментировать с теплом или холодом, чтобы уменьшить мышечную боль и скованность.Несколько раз в день прикладывайте к больным суставам холодный или горячий компресс на 15-20 минут.
Эти методы помогут снять симптомы и улучшить качество жизни. Полный список методов лечения ОА можно найти здесь.
Существует ряд различных типов лекарств от остеоартрита, которые могут помочь облегчить боль или отек. К ним относятся:
- Пероральные анальгетики. Тайленол (ацетаминофен) и другие болеутоляющие средства уменьшают боль, но не отек.
- Местные анальгетики. Эти безрецептурные продукты доступны в виде кремов, гелей и пластырей. Они помогают обезболить область суставов и могут облегчить боль, особенно при легкой боли при артрите.
- НПВП (нестероидные противовоспалительные препараты). НПВП, такие как Адвил (ибупрофен) и Алив (напроксен), уменьшают отек, а также боль.
- Тарелка. Ваш врач может прописать вам антидепрессант Цимбалта (дулоксетин) не по назначению, чтобы облегчить боль при ОА.
- Кортикостероиды. Эти рецептурные лекарства доступны в пероральной форме. Их также можно вводить путем инъекции непосредственно в сустав.
Ваш врач может порекомендовать вам попробовать безрецептурные препараты в качестве первой линии защиты. Узнайте больше о безрецептурных и рецептурных вариантах лечения остеоартрита.
В здоровом питании нет недостатков, но если у вас остеоартроз, диета и питание особенно важны.
Во-первых, вам нужно поддерживать нормальный вес, чтобы уменьшить ненужную нагрузку на суставы.
Есть также исследования, показывающие, что некоторые типы остеоартрита, такие как остеоартрит коленного сустава, положительно реагируют на диету с высоким содержанием флавоноидов — питательных веществ, содержащихся во фруктах и овощах. Кроме того, антиоксиданты, содержащиеся во многих фруктах и овощах, также помогают бороться со свободными радикалами, образующимися при воспалении. Свободные радикалы — это молекулы, которые могут вызывать повреждение клеток.
Качественная диета может помочь облегчить симптомы остеоартрита за счет уменьшения воспаления и отека. Очень полезно употребление в пищу продуктов с высоким содержанием следующих веществ:
- витамин C
- витамин D
- бета-каротин
- омега-3 жирные кислоты
Также поможет увеличение потребления продуктов с противовоспалительными свойствами.Узнайте больше о причинах и способах хорошо питаться, живя с ОА.
Остеоартрит может поражать одну или несколько областей ваших рук. Эти области часто включают кончики пальцев, средний сустав каждого пальца, сустав, соединяющий большой палец и запястье, и само запястье. Пораженные суставы во многом определяют возникающие симптомы. Эти симптомы часто включают:
- скованность
- боль
- отек
- покраснение
- слабость
- проблемы с движением пальцев
- уменьшение диапазона движений
- хруст при движении пальцами
- проблемы с захватом или удержанием предметов
Женщины более склонны к остеоартрозу руки, чем мужчины, и обычно заболевают им в более молодом возрасте.Hand OA может иметь большое влияние на вашу способность выполнять задачи, связанные с повседневной жизнью. Тем не менее, лечение, от изменения образа жизни до хирургического вмешательства, может помочь. Подробнее об ОА в руках и о том, как его лечить.
ОА может возникать в одном или обоих бедрах. Этим он отличается от РА, который обычно возникает в обоих бедрах одновременно.
ОА тазобедренного сустава — медленно дегенеративное заболевание. Многие люди обнаруживают, что в течение многих лет они могут бороться со своими симптомами с помощью лекарств, физических упражнений и физиотерапии.Также могут помочь опоры, такие как трости.
При ухудшении состояния могут помочь инъекции стероидов, другие лекарства или хирургическое вмешательство. Альтернативные методы лечения также могут помочь, и на горизонте появляются новые технологии. Вот что вам нужно знать о многих вариантах лечения ОА тазобедренного сустава.
Как и ОА бедра, ОА коленного сустава может возникать в одном или обоих коленях. Возраст, генетика и травма колена могут играть роль в ОА коленного сустава.
Спортсмены, которые сосредоточены исключительно на одном виде спорта, который создает обширные повторяющиеся движения, например, бег или теннис, могут подвергаться повышенному риску ОА.Точно так же, если вы занимаетесь только одним видом физической активности, это может привести к чрезмерной нагрузке на одни мышцы и недостаточной нагрузке на другие, вызывая слабость и нестабильность в коленном суставе. Разнообразие занятий помогает проработать разные группы мышц, позволяя укрепить все мышцы вокруг колена.
Лечение ОА коленного сустава зависит от стадии заболевания. Узнайте о стадиях остеоартрита коленного сустава и о том, как лечить каждую из них.
Ношение бандажа на колене может быть отличным нехирургическим методом лечения ОА коленного сустава.Подтяжки могут уменьшить отек и давление. Они также могут повысить устойчивость вашего колена, перенеся вес тела с поврежденной части колена. Это обеспечивает большую мобильность.
Существует несколько типов коленных бандажей. Некоторые из них могут быть изготовлены специально для вас, а другие доступны без рецепта. Ваш врач может порекомендовать вам попробовать разные виды подтяжек для разных занятий. Узнайте, какой тип ортезы лучше всего подходит для вашего ОА.
Шейный остеоартрит также называют шейным остеоартритом или шейным спондилезом.Это возрастное заболевание, которым страдают более 85 процентов людей старше 60 лет. Оно встречается как у мужчин, так и у женщин.
Шейный отдел позвоночника расположен в шее и содержит фасеточные суставы. Эти суставы помогают поддерживать гибкость позвоночника, обеспечивая полный диапазон движений. Когда хрящ вокруг фасеточных суставов начинает изнашиваться, возникает шейный ОА.
Шейный ОА не всегда вызывает симптомы. Если это так, симптомы могут варьироваться от легких до тяжелых и включают:
- боль в лопатке, внизу руки или в пальцах
- мышечная слабость
- жесткость в шее
- головная боль, в основном в спине. ваша голова
- покалывание или онемение в руках или ногах
Иногда могут возникать более серьезные симптомы, такие как потеря контроля над мочевым пузырем или кишечником или потеря равновесия.Ознакомьтесь с факторами риска и вариантами лечения шейного остеоартрита.
Если у вас болит спина, у вас может быть остеоартрит позвоночника. Это состояние влияет на фасеточные суставы, расположенные в пояснице и ягодицах. Возраст и травма позвоночника являются потенциальными факторами остеоартрита позвоночника. Женщины чаще, чем мужчины, заболевают этим заболеванием. Люди с избыточным весом или люди, работа которых требует приседания и сидения, также могут подвергаться повышенному риску.
Симптомы остеоартрита позвоночника могут различаться по степени тяжести. К ним относятся:
- скованность или болезненность в суставах спины
- слабость, онемение или покалывание в руках или ногах
- уменьшение диапазона движений
Важно обращать внимание на эти симптомы.Если его не лечить, остеоартроз позвоночника может ухудшиться, вызывая более серьезные симптомы и инвалидность. Подробнее об ОА позвоночника.
У вас могут быть факторы риска ОА, которые вы не можете контролировать, например наследственность, возраст и пол. Но другие факторы риска можно контролировать, и управление ими может помочь снизить риск остеоартрита.
Следующие советы помогут вам управлять факторами риска, находящимися под вашим контролем:
- Поддержите свое тело. Если вы спортсмен или заядлый спортсмен, позаботьтесь о своем теле.Носите спортивные опоры и обувь, которые уменьшают нагрузку на колени. Также убедитесь, что вы меняете свои виды спорта, чтобы тренировались все ваши мышцы, а не одни и те же каждый раз.
- Следите за своим весом. Поддерживайте индекс массы тела (ИМТ) в диапазоне, соответствующем вашему росту и полу.
- Соблюдайте здоровую диету. Ешьте разнообразную здоровую пищу, уделяя особое внимание свежим овощам и фруктам.
- Отдыхай. Дайте вашему телу широкие возможности для отдыха и сна.
Если у вас диабет, контроль уровня сахара в крови также может помочь снизить риск развития остеоартрита. Узнайте, как еще вы можете управлять своим риском и помочь предотвратить остеоартроз.
ОА — это хроническое заболевание, которое не поддается лечению, но после лечения прогноз положительный. Не игнорируйте симптомы хронической боли в суставах и скованности. Чем раньше вы поговорите со своим врачом, тем скорее вы получите диагноз, начнете лечение и улучшите качество своей жизни. Вот почему вам может понадобиться обратиться к ревматологу.
Остеоартрит: симптомы, лечение и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое остеоартрит?
Остеоартрит (ОА) — наиболее частое хроническое (продолжительное) заболевание суставов.
Сустав — это место соединения двух костей. Концы этих костей покрыты защитной тканью, называемой хрящом. При ОА этот хрящ разрушается, в результате чего кости в суставе трутся друг о друга.Это может вызвать боль, скованность и другие симптомы.
ОА чаще всего встречается у пожилых людей, хотя может встречаться и у взрослых любого возраста. ОА также называют дегенеративным заболеванием суставов, дегенеративным артритом и артритом износа.
ОА, являющаяся основной причиной инвалидности, поражает более 30 миллионов мужчин и женщин в Соединенных Штатах. Вот все, что вам нужно знать об остеоартрозе, от лечения до профилактики и т. Д.
ОА вызвано повреждением сустава. Это повреждение может накапливаться со временем, поэтому возраст является одной из основных причин повреждения суставов, приводящего к остеоартриту.Чем вы старше, тем больше у вас износа суставов.
Другие причины повреждения суставов включают прошлые травмы, такие как:
- разрыв хряща
- вывих суставов
- травмы связок
К ним также относятся уродства суставов, ожирение и плохая осанка. Определенные факторы риска, такие как семейный анамнез и пол, увеличивают риск остеоартрита. Ознакомьтесь с наиболее частыми причинами остеоартрита.
Хрящ — это жесткое, эластичное вещество, более гибкое и мягкое, чем кость.Его задача — защитить концы костей в суставе и позволить им легко двигаться друг относительно друга.
Когда хрящ разрушается, эти поверхности кости становятся шероховатыми и шероховатыми. Это может вызвать боль в суставе и раздражение окружающих тканей. Поврежденный хрящ не может восстановиться сам. Это потому, что хрящ не содержит кровеносных сосудов.
Когда хрящ полностью изнашивается, амортизирующий буфер, который он обеспечивает, исчезает, обеспечивая контакт кости с костью.Это может вызвать сильную боль и другие симптомы, связанные с остеоартрозом. Вот что еще вам нужно знать о хрящах, суставах и остеоартрите.
ОА — это прогрессирующее состояние с пятью стадиями от 0 до 4. Первая стадия (0) представляет собой нормальный сустав. Стадия 4 представляет собой тяжелый ОА. Не каждый, у кого есть ОА, будет прогрессировать до стадии 4. Состояние часто стабилизируется задолго до достижения этой стадии.
У людей с тяжелой формой остеоартрита наблюдается обширная или полная потеря хряща в одном или нескольких суставах.Связанное с этим трение кость о кость может вызвать серьезные симптомы, такие как:
- Увеличение отека и воспаления. Количество синовиальной жидкости в суставе может увеличиваться. Обычно эта жидкость помогает уменьшить трение во время движения. Однако в больших количествах он может вызвать отек суставов. Фрагменты оторванного хряща также могут плавать в синовиальной жидкости, усиливая боль и отек.
- Усиление боли. Вы можете чувствовать боль во время занятий, но также и в состоянии покоя.Вы можете почувствовать усиление боли в течение дня или увеличение опухоли в суставах, если вы часто использовали их в течение дня.
- Уменьшенный диапазон движений. Возможно, вы не сможете двигаться из-за скованности или боли в суставах. Это может затруднить получение удовольствия от повседневных дел, которые раньше давались легко.
- Нестабильность сустава. Ваши суставы могут стать менее стабильными. Например, если у вас тяжелая форма остеоартрита колен, вы можете столкнуться с блокировкой (внезапным отсутствием движений).Вы также можете испытывать искривление (когда колено не выдерживает), что может привести к падению и травмам.
- Другие симптомы. По мере того, как сустав продолжает изнашиваться, также могут возникать мышечная слабость, костные шпоры и деформация суставов.
Повреждение сустава, вызванное тяжелой формой остеоартрита, необратимо, но лечение может помочь уменьшить симптомы. Узнайте все, что вам нужно знать о запущенном остеоартрите.
ОА и ревматоидный артрит (РА) имеют одинаковые симптомы, но являются очень разными состояниями.ОА — это дегенеративное заболевание, что означает, что его тяжесть со временем нарастает. РА, с другой стороны, является аутоиммунным заболеванием.
У людей с РА есть иммунная система, которая ошибочно принимает мягкую подкладку вокруг суставов как угрозу для организма, заставляя его атаковать эту область. Эта мягкая оболочка, в которую входит синовиальная жидкость, называется синовиальной оболочкой. Когда иммунная система начинает атаковать, внутри сустава накапливается жидкость, вызывая скованность, боль, отек и воспаление.
Если вы не знаете, какая у вас форма артрита, лучше всего поговорить со своим врачом.Но вы также можете провести собственное исследование. Узнайте различия между RA и OA.
ОА часто представляет собой медленно развивающееся заболевание, которое трудно диагностировать, пока оно не начнет вызывать болезненные или изнурительные симптомы. Ранний ОА часто диагностируется после несчастного случая или другого инцидента, который вызывает перелом, требующий рентгеновского исследования.
Помимо рентгена, ваш врач может использовать МРТ для диагностики ОА. Этот визуальный тест использует радиоволны и магнитное поле для создания изображений костей и мягких тканей.
Другие диагностические тесты включают анализ крови для исключения других состояний, вызывающих боль в суставах, таких как РА. Анализ суставной жидкости также может использоваться, чтобы определить, являются ли подагра или инфекция основной причиной воспаления. Ознакомьтесь с другими тестами, которые помогают диагностировать остеоартрит.
Лечение остеоартрита направлено на устранение симптомов. Тип лечения, который поможет вам больше всего, во многом будет зависеть от тяжести ваших симптомов и их локализации. Часто изменения образа жизни, безрецептурных лекарств и домашних средств достаточно, чтобы облегчить боль, скованность и отек.
Домашние методы лечения и изменения образа жизни при ОА включают:
Упражнения
Физическая активность укрепляет мышцы вокруг суставов и может помочь уменьшить скованность. Старайтесь заниматься физическими упражнениями не менее 20-30 минут, по крайней мере, через день. Выбирайте мягкие занятия с низким уровнем воздействия, например ходьбу или плавание. Тай-чи и йога также могут улучшить гибкость суставов и облегчить боль.
Магазин ковриков для йоги.
Потеря веса
Избыточный вес может вызвать нагрузку на суставы и вызвать боль.Избавление от лишних килограммов помогает снять это давление и уменьшить боль. Здоровый вес также может снизить риск других проблем со здоровьем, таких как диабет и сердечные заболевания.
Достаточный сон
Отдых мышц может уменьшить отек и воспаление. Будьте добры к себе и не переусердствуйте. Достаточное количество сна ночью также может помочь вам более эффективно справляться с болью.
Тепло- и холодотерапия
Вы можете поэкспериментировать с теплом или холодом, чтобы уменьшить мышечную боль и скованность.Несколько раз в день прикладывайте к больным суставам холодный или горячий компресс на 15-20 минут.
Эти методы помогут снять симптомы и улучшить качество жизни. Полный список методов лечения ОА можно найти здесь.
Существует ряд различных типов лекарств от остеоартрита, которые могут помочь облегчить боль или отек. К ним относятся:
- Пероральные анальгетики. Тайленол (ацетаминофен) и другие болеутоляющие средства уменьшают боль, но не отек.
- Местные анальгетики. Эти безрецептурные продукты доступны в виде кремов, гелей и пластырей. Они помогают обезболить область суставов и могут облегчить боль, особенно при легкой боли при артрите.
- НПВП (нестероидные противовоспалительные препараты). НПВП, такие как Адвил (ибупрофен) и Алив (напроксен), уменьшают отек, а также боль.
- Тарелка. Ваш врач может прописать вам антидепрессант Цимбалта (дулоксетин) не по назначению, чтобы облегчить боль при ОА.
- Кортикостероиды. Эти рецептурные лекарства доступны в пероральной форме. Их также можно вводить путем инъекции непосредственно в сустав.
Ваш врач может порекомендовать вам попробовать безрецептурные препараты в качестве первой линии защиты. Узнайте больше о безрецептурных и рецептурных вариантах лечения остеоартрита.
В здоровом питании нет недостатков, но если у вас остеоартроз, диета и питание особенно важны.
Во-первых, вам нужно поддерживать нормальный вес, чтобы уменьшить ненужную нагрузку на суставы.
Есть также исследования, показывающие, что некоторые типы остеоартрита, такие как остеоартрит коленного сустава, положительно реагируют на диету с высоким содержанием флавоноидов — питательных веществ, содержащихся во фруктах и овощах. Кроме того, антиоксиданты, содержащиеся во многих фруктах и овощах, также помогают бороться со свободными радикалами, образующимися при воспалении. Свободные радикалы — это молекулы, которые могут вызывать повреждение клеток.
Качественная диета может помочь облегчить симптомы остеоартрита за счет уменьшения воспаления и отека. Очень полезно употребление в пищу продуктов с высоким содержанием следующих веществ:
- витамин C
- витамин D
- бета-каротин
- омега-3 жирные кислоты
Также поможет увеличение потребления продуктов с противовоспалительными свойствами.Узнайте больше о причинах и способах хорошо питаться, живя с ОА.
Остеоартрит может поражать одну или несколько областей ваших рук. Эти области часто включают кончики пальцев, средний сустав каждого пальца, сустав, соединяющий большой палец и запястье, и само запястье. Пораженные суставы во многом определяют возникающие симптомы. Эти симптомы часто включают:
- скованность
- боль
- отек
- покраснение
- слабость
- проблемы с движением пальцев
- уменьшение диапазона движений
- хруст при движении пальцами
- проблемы с захватом или удержанием предметов
Женщины более склонны к остеоартрозу руки, чем мужчины, и обычно заболевают им в более молодом возрасте.Hand OA может иметь большое влияние на вашу способность выполнять задачи, связанные с повседневной жизнью. Тем не менее, лечение, от изменения образа жизни до хирургического вмешательства, может помочь. Подробнее об ОА в руках и о том, как его лечить.
ОА может возникать в одном или обоих бедрах. Этим он отличается от РА, который обычно возникает в обоих бедрах одновременно.
ОА тазобедренного сустава — медленно дегенеративное заболевание. Многие люди обнаруживают, что в течение многих лет они могут бороться со своими симптомами с помощью лекарств, физических упражнений и физиотерапии.Также могут помочь опоры, такие как трости.
При ухудшении состояния могут помочь инъекции стероидов, другие лекарства или хирургическое вмешательство. Альтернативные методы лечения также могут помочь, и на горизонте появляются новые технологии. Вот что вам нужно знать о многих вариантах лечения ОА тазобедренного сустава.
Как и ОА бедра, ОА коленного сустава может возникать в одном или обоих коленях. Возраст, генетика и травма колена могут играть роль в ОА коленного сустава.
Спортсмены, которые сосредоточены исключительно на одном виде спорта, который создает обширные повторяющиеся движения, например, бег или теннис, могут подвергаться повышенному риску ОА.Точно так же, если вы занимаетесь только одним видом физической активности, это может привести к чрезмерной нагрузке на одни мышцы и недостаточной нагрузке на другие, вызывая слабость и нестабильность в коленном суставе. Разнообразие занятий помогает проработать разные группы мышц, позволяя укрепить все мышцы вокруг колена.
Лечение ОА коленного сустава зависит от стадии заболевания. Узнайте о стадиях остеоартрита коленного сустава и о том, как лечить каждую из них.
Ношение бандажа на колене может быть отличным нехирургическим методом лечения ОА коленного сустава.Подтяжки могут уменьшить отек и давление. Они также могут повысить устойчивость вашего колена, перенеся вес тела с поврежденной части колена. Это обеспечивает большую мобильность.
Существует несколько типов коленных бандажей. Некоторые из них могут быть изготовлены специально для вас, а другие доступны без рецепта. Ваш врач может порекомендовать вам попробовать разные виды подтяжек для разных занятий. Узнайте, какой тип ортезы лучше всего подходит для вашего ОА.
Шейный остеоартрит также называют шейным остеоартритом или шейным спондилезом.Это возрастное заболевание, которым страдают более 85 процентов людей старше 60 лет. Оно встречается как у мужчин, так и у женщин.
Шейный отдел позвоночника расположен в шее и содержит фасеточные суставы. Эти суставы помогают поддерживать гибкость позвоночника, обеспечивая полный диапазон движений. Когда хрящ вокруг фасеточных суставов начинает изнашиваться, возникает шейный ОА.
Шейный ОА не всегда вызывает симптомы. Если это так, симптомы могут варьироваться от легких до тяжелых и включают:
- боль в лопатке, внизу руки или в пальцах
- мышечная слабость
- жесткость в шее
- головная боль, в основном в спине. ваша голова
- покалывание или онемение в руках или ногах
Иногда могут возникать более серьезные симптомы, такие как потеря контроля над мочевым пузырем или кишечником или потеря равновесия.Ознакомьтесь с факторами риска и вариантами лечения шейного остеоартрита.
Если у вас болит спина, у вас может быть остеоартрит позвоночника. Это состояние влияет на фасеточные суставы, расположенные в пояснице и ягодицах. Возраст и травма позвоночника являются потенциальными факторами остеоартрита позвоночника. Женщины чаще, чем мужчины, заболевают этим заболеванием. Люди с избыточным весом или люди, работа которых требует приседания и сидения, также могут подвергаться повышенному риску.
Симптомы остеоартрита позвоночника могут различаться по степени тяжести. К ним относятся:
- скованность или болезненность в суставах спины
- слабость, онемение или покалывание в руках или ногах
- уменьшение диапазона движений
Важно обращать внимание на эти симптомы.Если его не лечить, остеоартроз позвоночника может ухудшиться, вызывая более серьезные симптомы и инвалидность. Подробнее об ОА позвоночника.
У вас могут быть факторы риска ОА, которые вы не можете контролировать, например наследственность, возраст и пол. Но другие факторы риска можно контролировать, и управление ими может помочь снизить риск остеоартрита.
Следующие советы помогут вам управлять факторами риска, находящимися под вашим контролем:
- Поддержите свое тело. Если вы спортсмен или заядлый спортсмен, позаботьтесь о своем теле.Носите спортивные опоры и обувь, которые уменьшают нагрузку на колени. Также убедитесь, что вы меняете свои виды спорта, чтобы тренировались все ваши мышцы, а не одни и те же каждый раз.
- Следите за своим весом. Поддерживайте индекс массы тела (ИМТ) в диапазоне, соответствующем вашему росту и полу.
- Соблюдайте здоровую диету. Ешьте разнообразную здоровую пищу, уделяя особое внимание свежим овощам и фруктам.
- Отдыхай. Дайте вашему телу широкие возможности для отдыха и сна.
Если у вас диабет, контроль уровня сахара в крови также может помочь снизить риск развития остеоартрита. Узнайте, как еще вы можете управлять своим риском и помочь предотвратить остеоартроз.
ОА — это хроническое заболевание, которое не поддается лечению, но после лечения прогноз положительный. Не игнорируйте симптомы хронической боли в суставах и скованности. Чем раньше вы поговорите со своим врачом, тем скорее вы получите диагноз, начнете лечение и улучшите качество своей жизни. Вот почему вам может понадобиться обратиться к ревматологу.
Остеоартрит: симптомы, лечение и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое остеоартрит?
Остеоартрит (ОА) — наиболее частое хроническое (продолжительное) заболевание суставов.
Сустав — это место соединения двух костей. Концы этих костей покрыты защитной тканью, называемой хрящом. При ОА этот хрящ разрушается, в результате чего кости в суставе трутся друг о друга.Это может вызвать боль, скованность и другие симптомы.
ОА чаще всего встречается у пожилых людей, хотя может встречаться и у взрослых любого возраста. ОА также называют дегенеративным заболеванием суставов, дегенеративным артритом и артритом износа.
ОА, являющаяся основной причиной инвалидности, поражает более 30 миллионов мужчин и женщин в Соединенных Штатах. Вот все, что вам нужно знать об остеоартрозе, от лечения до профилактики и т. Д.
ОА вызвано повреждением сустава. Это повреждение может накапливаться со временем, поэтому возраст является одной из основных причин повреждения суставов, приводящего к остеоартриту.Чем вы старше, тем больше у вас износа суставов.
Другие причины повреждения суставов включают прошлые травмы, такие как:
- разрыв хряща
- вывих суставов
- травмы связок
К ним также относятся уродства суставов, ожирение и плохая осанка. Определенные факторы риска, такие как семейный анамнез и пол, увеличивают риск остеоартрита. Ознакомьтесь с наиболее частыми причинами остеоартрита.
Хрящ — это жесткое, эластичное вещество, более гибкое и мягкое, чем кость.Его задача — защитить концы костей в суставе и позволить им легко двигаться друг относительно друга.
Когда хрящ разрушается, эти поверхности кости становятся шероховатыми и шероховатыми. Это может вызвать боль в суставе и раздражение окружающих тканей. Поврежденный хрящ не может восстановиться сам. Это потому, что хрящ не содержит кровеносных сосудов.
Когда хрящ полностью изнашивается, амортизирующий буфер, который он обеспечивает, исчезает, обеспечивая контакт кости с костью.Это может вызвать сильную боль и другие симптомы, связанные с остеоартрозом. Вот что еще вам нужно знать о хрящах, суставах и остеоартрите.
ОА — это прогрессирующее состояние с пятью стадиями от 0 до 4. Первая стадия (0) представляет собой нормальный сустав. Стадия 4 представляет собой тяжелый ОА. Не каждый, у кого есть ОА, будет прогрессировать до стадии 4. Состояние часто стабилизируется задолго до достижения этой стадии.
У людей с тяжелой формой остеоартрита наблюдается обширная или полная потеря хряща в одном или нескольких суставах.Связанное с этим трение кость о кость может вызвать серьезные симптомы, такие как:
- Увеличение отека и воспаления. Количество синовиальной жидкости в суставе может увеличиваться. Обычно эта жидкость помогает уменьшить трение во время движения. Однако в больших количествах он может вызвать отек суставов. Фрагменты оторванного хряща также могут плавать в синовиальной жидкости, усиливая боль и отек.
- Усиление боли. Вы можете чувствовать боль во время занятий, но также и в состоянии покоя.Вы можете почувствовать усиление боли в течение дня или увеличение опухоли в суставах, если вы часто использовали их в течение дня.
- Уменьшенный диапазон движений. Возможно, вы не сможете двигаться из-за скованности или боли в суставах. Это может затруднить получение удовольствия от повседневных дел, которые раньше давались легко.
- Нестабильность сустава. Ваши суставы могут стать менее стабильными. Например, если у вас тяжелая форма остеоартрита колен, вы можете столкнуться с блокировкой (внезапным отсутствием движений).Вы также можете испытывать искривление (когда колено не выдерживает), что может привести к падению и травмам.
- Другие симптомы. По мере того, как сустав продолжает изнашиваться, также могут возникать мышечная слабость, костные шпоры и деформация суставов.
Повреждение сустава, вызванное тяжелой формой остеоартрита, необратимо, но лечение может помочь уменьшить симптомы. Узнайте все, что вам нужно знать о запущенном остеоартрите.
ОА и ревматоидный артрит (РА) имеют одинаковые симптомы, но являются очень разными состояниями.ОА — это дегенеративное заболевание, что означает, что его тяжесть со временем нарастает. РА, с другой стороны, является аутоиммунным заболеванием.
У людей с РА есть иммунная система, которая ошибочно принимает мягкую подкладку вокруг суставов как угрозу для организма, заставляя его атаковать эту область. Эта мягкая оболочка, в которую входит синовиальная жидкость, называется синовиальной оболочкой. Когда иммунная система начинает атаковать, внутри сустава накапливается жидкость, вызывая скованность, боль, отек и воспаление.
Если вы не знаете, какая у вас форма артрита, лучше всего поговорить со своим врачом.Но вы также можете провести собственное исследование. Узнайте различия между RA и OA.
ОА часто представляет собой медленно развивающееся заболевание, которое трудно диагностировать, пока оно не начнет вызывать болезненные или изнурительные симптомы. Ранний ОА часто диагностируется после несчастного случая или другого инцидента, который вызывает перелом, требующий рентгеновского исследования.
Помимо рентгена, ваш врач может использовать МРТ для диагностики ОА. Этот визуальный тест использует радиоволны и магнитное поле для создания изображений костей и мягких тканей.
Другие диагностические тесты включают анализ крови для исключения других состояний, вызывающих боль в суставах, таких как РА. Анализ суставной жидкости также может использоваться, чтобы определить, являются ли подагра или инфекция основной причиной воспаления. Ознакомьтесь с другими тестами, которые помогают диагностировать остеоартрит.
Лечение остеоартрита направлено на устранение симптомов. Тип лечения, который поможет вам больше всего, во многом будет зависеть от тяжести ваших симптомов и их локализации. Часто изменения образа жизни, безрецептурных лекарств и домашних средств достаточно, чтобы облегчить боль, скованность и отек.
Домашние методы лечения и изменения образа жизни при ОА включают:
Упражнения
Физическая активность укрепляет мышцы вокруг суставов и может помочь уменьшить скованность. Старайтесь заниматься физическими упражнениями не менее 20-30 минут, по крайней мере, через день. Выбирайте мягкие занятия с низким уровнем воздействия, например ходьбу или плавание. Тай-чи и йога также могут улучшить гибкость суставов и облегчить боль.
Магазин ковриков для йоги.
Потеря веса
Избыточный вес может вызвать нагрузку на суставы и вызвать боль.Избавление от лишних килограммов помогает снять это давление и уменьшить боль. Здоровый вес также может снизить риск других проблем со здоровьем, таких как диабет и сердечные заболевания.
Достаточный сон
Отдых мышц может уменьшить отек и воспаление. Будьте добры к себе и не переусердствуйте. Достаточное количество сна ночью также может помочь вам более эффективно справляться с болью.
Тепло- и холодотерапия
Вы можете поэкспериментировать с теплом или холодом, чтобы уменьшить мышечную боль и скованность.Несколько раз в день прикладывайте к больным суставам холодный или горячий компресс на 15-20 минут.
Эти методы помогут снять симптомы и улучшить качество жизни. Полный список методов лечения ОА можно найти здесь.
Существует ряд различных типов лекарств от остеоартрита, которые могут помочь облегчить боль или отек. К ним относятся:
- Пероральные анальгетики. Тайленол (ацетаминофен) и другие болеутоляющие средства уменьшают боль, но не отек.
- Местные анальгетики. Эти безрецептурные продукты доступны в виде кремов, гелей и пластырей. Они помогают обезболить область суставов и могут облегчить боль, особенно при легкой боли при артрите.
- НПВП (нестероидные противовоспалительные препараты). НПВП, такие как Адвил (ибупрофен) и Алив (напроксен), уменьшают отек, а также боль.
- Тарелка. Ваш врач может прописать вам антидепрессант Цимбалта (дулоксетин) не по назначению, чтобы облегчить боль при ОА.
- Кортикостероиды. Эти рецептурные лекарства доступны в пероральной форме. Их также можно вводить путем инъекции непосредственно в сустав.
Ваш врач может порекомендовать вам попробовать безрецептурные препараты в качестве первой линии защиты. Узнайте больше о безрецептурных и рецептурных вариантах лечения остеоартрита.
В здоровом питании нет недостатков, но если у вас остеоартроз, диета и питание особенно важны.
Во-первых, вам нужно поддерживать нормальный вес, чтобы уменьшить ненужную нагрузку на суставы.
Есть также исследования, показывающие, что некоторые типы остеоартрита, такие как остеоартрит коленного сустава, положительно реагируют на диету с высоким содержанием флавоноидов — питательных веществ, содержащихся во фруктах и овощах. Кроме того, антиоксиданты, содержащиеся во многих фруктах и овощах, также помогают бороться со свободными радикалами, образующимися при воспалении. Свободные радикалы — это молекулы, которые могут вызывать повреждение клеток.
Качественная диета может помочь облегчить симптомы остеоартрита за счет уменьшения воспаления и отека. Очень полезно употребление в пищу продуктов с высоким содержанием следующих веществ:
- витамин C
- витамин D
- бета-каротин
- омега-3 жирные кислоты
Также поможет увеличение потребления продуктов с противовоспалительными свойствами.Узнайте больше о причинах и способах хорошо питаться, живя с ОА.
Остеоартрит может поражать одну или несколько областей ваших рук. Эти области часто включают кончики пальцев, средний сустав каждого пальца, сустав, соединяющий большой палец и запястье, и само запястье. Пораженные суставы во многом определяют возникающие симптомы. Эти симптомы часто включают:
- скованность
- боль
- отек
- покраснение
- слабость
- проблемы с движением пальцев
- уменьшение диапазона движений
- хруст при движении пальцами
- проблемы с захватом или удержанием предметов
Женщины более склонны к остеоартрозу руки, чем мужчины, и обычно заболевают им в более молодом возрасте.Hand OA может иметь большое влияние на вашу способность выполнять задачи, связанные с повседневной жизнью. Тем не менее, лечение, от изменения образа жизни до хирургического вмешательства, может помочь. Подробнее об ОА в руках и о том, как его лечить.
ОА может возникать в одном или обоих бедрах. Этим он отличается от РА, который обычно возникает в обоих бедрах одновременно.
ОА тазобедренного сустава — медленно дегенеративное заболевание. Многие люди обнаруживают, что в течение многих лет они могут бороться со своими симптомами с помощью лекарств, физических упражнений и физиотерапии.Также могут помочь опоры, такие как трости.
При ухудшении состояния могут помочь инъекции стероидов, другие лекарства или хирургическое вмешательство. Альтернативные методы лечения также могут помочь, и на горизонте появляются новые технологии. Вот что вам нужно знать о многих вариантах лечения ОА тазобедренного сустава.
Как и ОА бедра, ОА коленного сустава может возникать в одном или обоих коленях. Возраст, генетика и травма колена могут играть роль в ОА коленного сустава.
Спортсмены, которые сосредоточены исключительно на одном виде спорта, который создает обширные повторяющиеся движения, например, бег или теннис, могут подвергаться повышенному риску ОА.Точно так же, если вы занимаетесь только одним видом физической активности, это может привести к чрезмерной нагрузке на одни мышцы и недостаточной нагрузке на другие, вызывая слабость и нестабильность в коленном суставе. Разнообразие занятий помогает проработать разные группы мышц, позволяя укрепить все мышцы вокруг колена.
Лечение ОА коленного сустава зависит от стадии заболевания. Узнайте о стадиях остеоартрита коленного сустава и о том, как лечить каждую из них.
Ношение бандажа на колене может быть отличным нехирургическим методом лечения ОА коленного сустава.Подтяжки могут уменьшить отек и давление. Они также могут повысить устойчивость вашего колена, перенеся вес тела с поврежденной части колена. Это обеспечивает большую мобильность.
Существует несколько типов коленных бандажей. Некоторые из них могут быть изготовлены специально для вас, а другие доступны без рецепта. Ваш врач может порекомендовать вам попробовать разные виды подтяжек для разных занятий. Узнайте, какой тип ортезы лучше всего подходит для вашего ОА.
Шейный остеоартрит также называют шейным остеоартритом или шейным спондилезом.Это возрастное заболевание, которым страдают более 85 процентов людей старше 60 лет. Оно встречается как у мужчин, так и у женщин.
Шейный отдел позвоночника расположен в шее и содержит фасеточные суставы. Эти суставы помогают поддерживать гибкость позвоночника, обеспечивая полный диапазон движений. Когда хрящ вокруг фасеточных суставов начинает изнашиваться, возникает шейный ОА.
Шейный ОА не всегда вызывает симптомы. Если это так, симптомы могут варьироваться от легких до тяжелых и включают:
- боль в лопатке, внизу руки или в пальцах
- мышечная слабость
- жесткость в шее
- головная боль, в основном в спине. ваша голова
- покалывание или онемение в руках или ногах
Иногда могут возникать более серьезные симптомы, такие как потеря контроля над мочевым пузырем или кишечником или потеря равновесия.Ознакомьтесь с факторами риска и вариантами лечения шейного остеоартрита.
Если у вас болит спина, у вас может быть остеоартрит позвоночника. Это состояние влияет на фасеточные суставы, расположенные в пояснице и ягодицах. Возраст и травма позвоночника являются потенциальными факторами остеоартрита позвоночника. Женщины чаще, чем мужчины, заболевают этим заболеванием. Люди с избыточным весом или люди, работа которых требует приседания и сидения, также могут подвергаться повышенному риску.
Симптомы остеоартрита позвоночника могут различаться по степени тяжести. К ним относятся:
- скованность или болезненность в суставах спины
- слабость, онемение или покалывание в руках или ногах
- уменьшение диапазона движений
Важно обращать внимание на эти симптомы.Если его не лечить, остеоартроз позвоночника может ухудшиться, вызывая более серьезные симптомы и инвалидность. Подробнее об ОА позвоночника.
У вас могут быть факторы риска ОА, которые вы не можете контролировать, например наследственность, возраст и пол. Но другие факторы риска можно контролировать, и управление ими может помочь снизить риск остеоартрита.
Следующие советы помогут вам управлять факторами риска, находящимися под вашим контролем:
- Поддержите свое тело. Если вы спортсмен или заядлый спортсмен, позаботьтесь о своем теле.Носите спортивные опоры и обувь, которые уменьшают нагрузку на колени. Также убедитесь, что вы меняете свои виды спорта, чтобы тренировались все ваши мышцы, а не одни и те же каждый раз.
- Следите за своим весом. Поддерживайте индекс массы тела (ИМТ) в диапазоне, соответствующем вашему росту и полу.
- Соблюдайте здоровую диету. Ешьте разнообразную здоровую пищу, уделяя особое внимание свежим овощам и фруктам.
- Отдыхай. Дайте вашему телу широкие возможности для отдыха и сна.
Если у вас диабет, контроль уровня сахара в крови также может помочь снизить риск развития остеоартрита. Узнайте, как еще вы можете управлять своим риском и помочь предотвратить остеоартроз.
ОА — это хроническое заболевание, которое не поддается лечению, но после лечения прогноз положительный. Не игнорируйте симптомы хронической боли в суставах и скованности. Чем раньше вы поговорите со своим врачом, тем скорее вы получите диагноз, начнете лечение и улучшите качество своей жизни. Вот почему вам может понадобиться обратиться к ревматологу.
Остеоартрит: симптомы, лечение и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое остеоартрит?
Остеоартрит (ОА) — наиболее частое хроническое (продолжительное) заболевание суставов.
Сустав — это место соединения двух костей. Концы этих костей покрыты защитной тканью, называемой хрящом. При ОА этот хрящ разрушается, в результате чего кости в суставе трутся друг о друга.Это может вызвать боль, скованность и другие симптомы.
ОА чаще всего встречается у пожилых людей, хотя может встречаться и у взрослых любого возраста. ОА также называют дегенеративным заболеванием суставов, дегенеративным артритом и артритом износа.
ОА, являющаяся основной причиной инвалидности, поражает более 30 миллионов мужчин и женщин в Соединенных Штатах. Вот все, что вам нужно знать об остеоартрозе, от лечения до профилактики и т. Д.
ОА вызвано повреждением сустава. Это повреждение может накапливаться со временем, поэтому возраст является одной из основных причин повреждения суставов, приводящего к остеоартриту.Чем вы старше, тем больше у вас износа суставов.
Другие причины повреждения суставов включают прошлые травмы, такие как:
- разрыв хряща
- вывих суставов
- травмы связок
К ним также относятся уродства суставов, ожирение и плохая осанка. Определенные факторы риска, такие как семейный анамнез и пол, увеличивают риск остеоартрита. Ознакомьтесь с наиболее частыми причинами остеоартрита.
Хрящ — это жесткое, эластичное вещество, более гибкое и мягкое, чем кость.Его задача — защитить концы костей в суставе и позволить им легко двигаться друг относительно друга.
Когда хрящ разрушается, эти поверхности кости становятся шероховатыми и шероховатыми. Это может вызвать боль в суставе и раздражение окружающих тканей. Поврежденный хрящ не может восстановиться сам. Это потому, что хрящ не содержит кровеносных сосудов.
Когда хрящ полностью изнашивается, амортизирующий буфер, который он обеспечивает, исчезает, обеспечивая контакт кости с костью.Это может вызвать сильную боль и другие симптомы, связанные с остеоартрозом. Вот что еще вам нужно знать о хрящах, суставах и остеоартрите.
ОА — это прогрессирующее состояние с пятью стадиями от 0 до 4. Первая стадия (0) представляет собой нормальный сустав. Стадия 4 представляет собой тяжелый ОА. Не каждый, у кого есть ОА, будет прогрессировать до стадии 4. Состояние часто стабилизируется задолго до достижения этой стадии.
У людей с тяжелой формой остеоартрита наблюдается обширная или полная потеря хряща в одном или нескольких суставах.Связанное с этим трение кость о кость может вызвать серьезные симптомы, такие как:
- Увеличение отека и воспаления. Количество синовиальной жидкости в суставе может увеличиваться. Обычно эта жидкость помогает уменьшить трение во время движения. Однако в больших количествах он может вызвать отек суставов. Фрагменты оторванного хряща также могут плавать в синовиальной жидкости, усиливая боль и отек.
- Усиление боли. Вы можете чувствовать боль во время занятий, но также и в состоянии покоя.Вы можете почувствовать усиление боли в течение дня или увеличение опухоли в суставах, если вы часто использовали их в течение дня.
- Уменьшенный диапазон движений. Возможно, вы не сможете двигаться из-за скованности или боли в суставах. Это может затруднить получение удовольствия от повседневных дел, которые раньше давались легко.
- Нестабильность сустава. Ваши суставы могут стать менее стабильными. Например, если у вас тяжелая форма остеоартрита колен, вы можете столкнуться с блокировкой (внезапным отсутствием движений).Вы также можете испытывать искривление (когда колено не выдерживает), что может привести к падению и травмам.
- Другие симптомы. По мере того, как сустав продолжает изнашиваться, также могут возникать мышечная слабость, костные шпоры и деформация суставов.
Повреждение сустава, вызванное тяжелой формой остеоартрита, необратимо, но лечение может помочь уменьшить симптомы. Узнайте все, что вам нужно знать о запущенном остеоартрите.
ОА и ревматоидный артрит (РА) имеют одинаковые симптомы, но являются очень разными состояниями.ОА — это дегенеративное заболевание, что означает, что его тяжесть со временем нарастает. РА, с другой стороны, является аутоиммунным заболеванием.
У людей с РА есть иммунная система, которая ошибочно принимает мягкую подкладку вокруг суставов как угрозу для организма, заставляя его атаковать эту область. Эта мягкая оболочка, в которую входит синовиальная жидкость, называется синовиальной оболочкой. Когда иммунная система начинает атаковать, внутри сустава накапливается жидкость, вызывая скованность, боль, отек и воспаление.
Если вы не знаете, какая у вас форма артрита, лучше всего поговорить со своим врачом.Но вы также можете провести собственное исследование. Узнайте различия между RA и OA.
ОА часто представляет собой медленно развивающееся заболевание, которое трудно диагностировать, пока оно не начнет вызывать болезненные или изнурительные симптомы. Ранний ОА часто диагностируется после несчастного случая или другого инцидента, который вызывает перелом, требующий рентгеновского исследования.
Помимо рентгена, ваш врач может использовать МРТ для диагностики ОА. Этот визуальный тест использует радиоволны и магнитное поле для создания изображений костей и мягких тканей.
Другие диагностические тесты включают анализ крови для исключения других состояний, вызывающих боль в суставах, таких как РА. Анализ суставной жидкости также может использоваться, чтобы определить, являются ли подагра или инфекция основной причиной воспаления. Ознакомьтесь с другими тестами, которые помогают диагностировать остеоартрит.
Лечение остеоартрита направлено на устранение симптомов. Тип лечения, который поможет вам больше всего, во многом будет зависеть от тяжести ваших симптомов и их локализации. Часто изменения образа жизни, безрецептурных лекарств и домашних средств достаточно, чтобы облегчить боль, скованность и отек.
Домашние методы лечения и изменения образа жизни при ОА включают:
Упражнения
Физическая активность укрепляет мышцы вокруг суставов и может помочь уменьшить скованность. Старайтесь заниматься физическими упражнениями не менее 20-30 минут, по крайней мере, через день. Выбирайте мягкие занятия с низким уровнем воздействия, например ходьбу или плавание. Тай-чи и йога также могут улучшить гибкость суставов и облегчить боль.
Магазин ковриков для йоги.
Потеря веса
Избыточный вес может вызвать нагрузку на суставы и вызвать боль.Избавление от лишних килограммов помогает снять это давление и уменьшить боль. Здоровый вес также может снизить риск других проблем со здоровьем, таких как диабет и сердечные заболевания.
Достаточный сон
Отдых мышц может уменьшить отек и воспаление. Будьте добры к себе и не переусердствуйте. Достаточное количество сна ночью также может помочь вам более эффективно справляться с болью.
Тепло- и холодотерапия
Вы можете поэкспериментировать с теплом или холодом, чтобы уменьшить мышечную боль и скованность.Несколько раз в день прикладывайте к больным суставам холодный или горячий компресс на 15-20 минут.
Эти методы помогут снять симптомы и улучшить качество жизни. Полный список методов лечения ОА можно найти здесь.
Существует ряд различных типов лекарств от остеоартрита, которые могут помочь облегчить боль или отек. К ним относятся:
- Пероральные анальгетики. Тайленол (ацетаминофен) и другие болеутоляющие средства уменьшают боль, но не отек.
- Местные анальгетики. Эти безрецептурные продукты доступны в виде кремов, гелей и пластырей. Они помогают обезболить область суставов и могут облегчить боль, особенно при легкой боли при артрите.
- НПВП (нестероидные противовоспалительные препараты). НПВП, такие как Адвил (ибупрофен) и Алив (напроксен), уменьшают отек, а также боль.
- Тарелка. Ваш врач может прописать вам антидепрессант Цимбалта (дулоксетин) не по назначению, чтобы облегчить боль при ОА.
- Кортикостероиды. Эти рецептурные лекарства доступны в пероральной форме. Их также можно вводить путем инъекции непосредственно в сустав.
Ваш врач может порекомендовать вам попробовать безрецептурные препараты в качестве первой линии защиты. Узнайте больше о безрецептурных и рецептурных вариантах лечения остеоартрита.
В здоровом питании нет недостатков, но если у вас остеоартроз, диета и питание особенно важны.
Во-первых, вам нужно поддерживать нормальный вес, чтобы уменьшить ненужную нагрузку на суставы.
Есть также исследования, показывающие, что некоторые типы остеоартрита, такие как остеоартрит коленного сустава, положительно реагируют на диету с высоким содержанием флавоноидов — питательных веществ, содержащихся во фруктах и овощах. Кроме того, антиоксиданты, содержащиеся во многих фруктах и овощах, также помогают бороться со свободными радикалами, образующимися при воспалении. Свободные радикалы — это молекулы, которые могут вызывать повреждение клеток.
Качественная диета может помочь облегчить симптомы остеоартрита за счет уменьшения воспаления и отека. Очень полезно употребление в пищу продуктов с высоким содержанием следующих веществ:
- витамин C
- витамин D
- бета-каротин
- омега-3 жирные кислоты
Также поможет увеличение потребления продуктов с противовоспалительными свойствами.Узнайте больше о причинах и способах хорошо питаться, живя с ОА.
Остеоартрит может поражать одну или несколько областей ваших рук. Эти области часто включают кончики пальцев, средний сустав каждого пальца, сустав, соединяющий большой палец и запястье, и само запястье. Пораженные суставы во многом определяют возникающие симптомы. Эти симптомы часто включают:
- скованность
- боль
- отек
- покраснение
- слабость
- проблемы с движением пальцев
- уменьшение диапазона движений
- хруст при движении пальцами
- проблемы с захватом или удержанием предметов
Женщины более склонны к остеоартрозу руки, чем мужчины, и обычно заболевают им в более молодом возрасте.Hand OA может иметь большое влияние на вашу способность выполнять задачи, связанные с повседневной жизнью. Тем не менее, лечение, от изменения образа жизни до хирургического вмешательства, может помочь. Подробнее об ОА в руках и о том, как его лечить.
ОА может возникать в одном или обоих бедрах. Этим он отличается от РА, который обычно возникает в обоих бедрах одновременно.
ОА тазобедренного сустава — медленно дегенеративное заболевание. Многие люди обнаруживают, что в течение многих лет они могут бороться со своими симптомами с помощью лекарств, физических упражнений и физиотерапии.Также могут помочь опоры, такие как трости.
При ухудшении состояния могут помочь инъекции стероидов, другие лекарства или хирургическое вмешательство. Альтернативные методы лечения также могут помочь, и на горизонте появляются новые технологии. Вот что вам нужно знать о многих вариантах лечения ОА тазобедренного сустава.
Как и ОА бедра, ОА коленного сустава может возникать в одном или обоих коленях. Возраст, генетика и травма колена могут играть роль в ОА коленного сустава.
Спортсмены, которые сосредоточены исключительно на одном виде спорта, который создает обширные повторяющиеся движения, например, бег или теннис, могут подвергаться повышенному риску ОА.Точно так же, если вы занимаетесь только одним видом физической активности, это может привести к чрезмерной нагрузке на одни мышцы и недостаточной нагрузке на другие, вызывая слабость и нестабильность в коленном суставе. Разнообразие занятий помогает проработать разные группы мышц, позволяя укрепить все мышцы вокруг колена.
Лечение ОА коленного сустава зависит от стадии заболевания. Узнайте о стадиях остеоартрита коленного сустава и о том, как лечить каждую из них.
Ношение бандажа на колене может быть отличным нехирургическим методом лечения ОА коленного сустава.Подтяжки могут уменьшить отек и давление. Они также могут повысить устойчивость вашего колена, перенеся вес тела с поврежденной части колена. Это обеспечивает большую мобильность.
Существует несколько типов коленных бандажей. Некоторые из них могут быть изготовлены специально для вас, а другие доступны без рецепта. Ваш врач может порекомендовать вам попробовать разные виды подтяжек для разных занятий. Узнайте, какой тип ортезы лучше всего подходит для вашего ОА.
Шейный остеоартрит также называют шейным остеоартритом или шейным спондилезом.Это возрастное заболевание, которым страдают более 85 процентов людей старше 60 лет. Оно встречается как у мужчин, так и у женщин.
Шейный отдел позвоночника расположен в шее и содержит фасеточные суставы. Эти суставы помогают поддерживать гибкость позвоночника, обеспечивая полный диапазон движений. Когда хрящ вокруг фасеточных суставов начинает изнашиваться, возникает шейный ОА.
Шейный ОА не всегда вызывает симптомы. Если это так, симптомы могут варьироваться от легких до тяжелых и включают:
- боль в лопатке, внизу руки или в пальцах
- мышечная слабость
- жесткость в шее
- головная боль, в основном в спине. ваша голова
- покалывание или онемение в руках или ногах
Иногда могут возникать более серьезные симптомы, такие как потеря контроля над мочевым пузырем или кишечником или потеря равновесия.Ознакомьтесь с факторами риска и вариантами лечения шейного остеоартрита.
Если у вас болит спина, у вас может быть остеоартрит позвоночника. Это состояние влияет на фасеточные суставы, расположенные в пояснице и ягодицах. Возраст и травма позвоночника являются потенциальными факторами остеоартрита позвоночника. Женщины чаще, чем мужчины, заболевают этим заболеванием. Люди с избыточным весом или люди, работа которых требует приседания и сидения, также могут подвергаться повышенному риску.
Симптомы остеоартрита позвоночника могут различаться по степени тяжести. К ним относятся:
- скованность или болезненность в суставах спины
- слабость, онемение или покалывание в руках или ногах
- уменьшение диапазона движений
Важно обращать внимание на эти симптомы.Если его не лечить, остеоартроз позвоночника может ухудшиться, вызывая более серьезные симптомы и инвалидность. Подробнее об ОА позвоночника.
У вас могут быть факторы риска ОА, которые вы не можете контролировать, например наследственность, возраст и пол. Но другие факторы риска можно контролировать, и управление ими может помочь снизить риск остеоартрита.
Следующие советы помогут вам управлять факторами риска, находящимися под вашим контролем:
- Поддержите свое тело. Если вы спортсмен или заядлый спортсмен, позаботьтесь о своем теле.Носите спортивные опоры и обувь, которые уменьшают нагрузку на колени. Также убедитесь, что вы меняете свои виды спорта, чтобы тренировались все ваши мышцы, а не одни и те же каждый раз.
- Следите за своим весом. Поддерживайте индекс массы тела (ИМТ) в диапазоне, соответствующем вашему росту и полу.
- Соблюдайте здоровую диету. Ешьте разнообразную здоровую пищу, уделяя особое внимание свежим овощам и фруктам.
- Отдыхай. Дайте вашему телу широкие возможности для отдыха и сна.
Если у вас диабет, контроль уровня сахара в крови также может помочь снизить риск развития остеоартрита. Узнайте, как еще вы можете управлять своим риском и помочь предотвратить остеоартроз.
ОА — это хроническое заболевание, которое не поддается лечению, но после лечения прогноз положительный. Не игнорируйте симптомы хронической боли в суставах и скованности. Чем раньше вы поговорите со своим врачом, тем скорее вы получите диагноз, начнете лечение и улучшите качество своей жизни. Вот почему вам может понадобиться обратиться к ревматологу.
Ортопедия | Причины и симптомы дегенеративного заболевания суставов
Дегенеративное заболевание суставов или дегенерация суставов — это еще одно название остеоартрита. Он известен как артрит «изнашивания», потому что он развивается по мере износа суставов, позволяя костям тереться друг о друга. У людей с дегенеративным заболеванием суставов часто наблюдается скованность, боль и опухание суставов. Это может стать настолько изнурительным, что повседневные задачи станут трудными.
Как это бывает
С возрастом люди становятся слабее, поскольку кости, мышцы и суставы ломаются или постепенно теряют функцию.Когда суставная ткань трется о кость в течение многих лет, нормальный износ может отрицательно сказаться на суставах, включая суставы позвонков. Дегенерация суставной ткани часто приводит к скованности и боли, столь характерным для остеоартрита. Артрит может развиться в любом суставе, но чаще всего он встречается в шее и пояснице.
Типичные методы лечения дегенеративных заболеваний суставов
Методы лечения остеоартрита различаются в зависимости от тяжести состояния, локализации дегенерации сустава и степени инвалидности, вызванной симптомами этого состояния.Варианты лечения, в том числе подход «подождать и посмотреть» и ничего не делать, самопомощь, посещение врача для составления плана лечения, физиотерапия и ортопедическая операция.
Остеоартрит часто можно эффективно лечить с помощью нехирургических методов лечения боли и улучшения гибкости суставов. Лечение может заключаться в приеме нестероидных противовоспалительных препаратов (НПВП), применении горячих и холодных компрессов на пораженные суставы, выполнении упражнений с малой ударной нагрузкой, укреплении суставов и других нехирургических средствах.Некоторые люди получают облегчение, изменяя свой образ жизни. Например, снижение веса, ограничение потребления алкоголя и отказ от курения могут помочь уменьшить симптомы. Некоторым людям помогает альтернативная медицина, такая как массаж, хиропрактика и иглоукалывание. Что бы вы ни выбрали, вам следует тесно сотрудничать со своим врачом, чтобы убедиться, что вы не делаете ничего, что могло бы ухудшить ваше состояние.
Если у вас сильная боль или инвалидность, вам может потребоваться операция. Операция на суставах может обеспечить длительное облегчение симптомов и значительно улучшить качество вашей жизни.
Узнайте больше о различных типах артрита.
Узнайте о остеохондрозе.
Долгосрочный прогноз
Остеоартрит — это прогрессирующее дегенеративное заболевание, поэтому без эффективного лечения оно, вероятно, будет ухудшаться в течение всей вашей жизни. Однако с помощью лечения симптомы часто удается контролировать, и если вы выберете операцию, вы можете испытать стойкое облегчение.
Свяжитесь с нашими специалистами-ортопедами
В Бомонте наши хирурги-ортопеды открывают новые возможности и вводят новаторские методы лечения, которые улучшают жизнь пациентов, страдающих остеоартритом и другими ортопедическими заболеваниями.Если вы ищете помощь с существующим заболеванием, хотите поставить диагноз или вам нужна помощь в выздоровлении и реабилитации, врачи Бомонта могут вам помочь. В Бомонте есть специалисты-ортопеды, которые предложат вам необходимые процедуры и услуги.
Позвоните нам по телефону 800-633-7377, чтобы записаться на прием, или запишитесь на прием онлайн.
Синдром фасеточного сустава, фасеточная артропатия Мозг и позвоночник Мэйфилд Цинциннати, Огайо
Обзор
Синдром фасеточного сустава — это заболевание позвоночника, подобное артриту, которое может быть значительным источником боли в спине и шее.Это вызвано дегенеративными изменениями суставов между костями позвоночника. Хрящ внутри фасеточного сустава может сломаться и воспалиться, вызывая болевые сигналы в близлежащих нервных окончаниях. Для лечения симптомов могут использоваться лекарства, физиотерапия, инъекции в суставы, блокада нервов и абляция нервов. При хронических симптомах может потребоваться операция по сращению сустава.
Анатомия фасеточных суставов
Позвоночник состоит из колонны подвижных костей, называемых позвонками, которые соединяются друг с другом.Каждый позвонок функционирует как трехсуставной комплекс с большим диском спереди и двумя фасеточными суставами сзади. Этот штатив прочен — кости соединены вместе, а позвоночник изгибается и скручивается. Фасетки — это синовиальные суставы, выстланные хрящом, смазанные синовиальной жидкостью и покрытые суставной капсулой. Здоровые фасеточные суставы скользят и скользят при движении спины, но предотвращают чрезмерное скручивание.
Рис. 1. Вид сбоку на позвоночник показывает нормальный диск и фасеточный сустав (вверху).Износ диска и фасеточного сустава может вызвать артритную боль, отек и скованность (внизу).Что такое синдром фасеточного сустава?
Боль, исходящая от одного или нескольких фасеточных суставов, называется синдромом фасеточного сустава или фасеточной артропатией. Дегенеративные изменения позвоночника могут привести к неравномерному переносу веса тела на фасеточные суставы. Эта дополнительная нагрузка вызывает износ сустава и со временем меняет его: капсула сустава истончается, гладкий хрящ разрушается и становится неровным, как улица, вымощенная булыжником, и могут образовываться костные шпоры (рис.1). Подобно артриту коленного сустава, эти изменения затрудняют плавное движение сустава, и он реагирует, становясь воспаленным и раздраженным. Раздраженный сустав посылает болевые сигналы в мозг через небольшие нервы в капсуле, которые называются сенсорными нервами медиальной ветви (рис. 2). В свою очередь, мышцы в этой области могут окоченеть и спазмировать.
Рис. 2. Раздраженный сустав посылает болевые сигналы в мозг через мелкие нервы в капсуле, которые называются сенсорными нервами медиальной ветвиКаковы симптомы?
Дегенерация фасеточного сустава может протекать безболезненно, пока какое-либо событие не вызовет симптомы.Есть несколько симптомов, указывающих на то, что боль у человека исходит из фасеточных суставов. Боль часто представляет собой диффузную тупую боль в пояснице непосредственно над позвоночником, которая может распространяться на ягодицы. В области шеи это можно почувствовать в плечах и задней части черепа.
Такие движения, как наклон назад или скручивание в сторону в сторону пораженного сустава, вызывают боль. Боль может усилиться при стоянии или периодах бездействия. Действия, снижающие нагрузку на сустав, такие как сидение, наклон вперед или смена положения, могут облегчить боль.Симптомы фасеточного сустава также могут имитировать боль при грыже межпозвоночного диска. Боль может ощущаться в руках или ногах, если образуются костные шпоры и давят на спинномозговые нервы. Боль может быть хронической или периодически обостряться.
Каковы причины?
С возрастом хрящи в наших суставах изнашиваются. Травма, повторяющиеся движения, ожирение, плохая осанка и другие состояния позвоночника, которые изменяют способ выравнивания и движения фасеточных суставов, могут вызывать боль.
Изменения фасеточных суставов могут начаться с порчи позвоночного диска.При переносе нагрузки веса тела на фасеточный сустав хрящ разрушается, суставная щель сужается, кости трутся друг о друга.
Кто пострадал?
Синдром фасеточного сустава встречается как у мужчин, так и у женщин. Чаще всего встречается в возрасте от 40 до 70 лет и у людей, склонных к артриту. Он также может развиться у людей, перенесших травму позвоночника.
Как ставится диагноз?
Фасеточная боль может быть похожей на другие состояния позвоночника.Точный диагноз важен, чтобы определить, является ли фасеточный сустав источником вашей боли. Оценка включает сбор анамнеза и медицинский осмотр. Врач рассмотрит всю предоставленную информацию, включая историю травм, местонахождение вашей боли, а также проблемы со стоянием или сном.
Вас могут попросить встать или переместиться в разных положениях и указать в том месте, где вы чувствуете боль. Врач может манипулировать вашими суставами или почувствовать болезненность в позвоночнике.
Визуализирующие исследования, такие как рентген, КТ или МРТ, могут быть назначены для помощи в диагностике и для выявления других проблем, связанных с позвоночником и тазобедренным суставом.
Рис. 3. Инъекция в фасеточный сустав — это минимально инвазивная процедура, которая включает инъекцию кортикостероида и обезболивающего средства в болезненный сустав.Диагностическая инъекция в фасеточный сустав часто выполняется для подтверждения причины боли. В фасеточный сустав вводят местный анестетик и кортикостероидные препараты (рис. 3). Инъекция проводится с помощью рентгеноскопии, чтобы гарантировать точное размещение иглы в фасеточном суставе. Уровень боли оценивается до и через 20-30 минут после инъекции, а затем контролируется в течение следующей недели.Поражение фасеточных суставов подтверждается, если уровень боли снижается более чем на 75%. Если уровень боли не изменился после инъекции, маловероятно, что фасеточный сустав является причиной вашей боли.
Какие методы лечения доступны?
Хотя артрит фасеточных суставов невозможно вылечить, существуют доказательства того, что упражнения, изменение образа жизни и тщательное лечение боли в спине могут способствовать повышению качества жизни. Если консервативные методы лечения не помогают справиться с болью и контролировать ее, врач может порекомендовать инъекции, абляцию или операцию.
Уход за собой: Правильная осанка и выравнивание позвоночника — важные вещи, которые вы можете сделать для предотвращения болезненных эпизодов. Возможно, вам придется скорректировать свои повседневные привычки стоять, сидеть и спать. Похудение позволяет снизить нагрузку на фасеточные суставы и облегчить боль.
Физиотерапия. Упражнения очень полезны при болезненных фасеточных суставах и могут помочь вам быстрее вылечиться. Физиотерапевты могут проинструктировать вас о правильных техниках подъема и ходьбы, и они будут работать с вами, чтобы укрепить и растянуть мышцы нижней части спины, ног и живота (см. Как справиться с болью в спине).Хотя физиотерапевт может показать вам упражнения на укрепление и растяжку, вы обязаны выполнять их.
Лекарства: Некоторым пациентам могут потребоваться пероральные противовоспалительные препараты или местные пластыри, кремы, мази или механические фиксаторы. Иногда при мышечных спазмах назначают миорелаксанты.
Стероидные инъекции в сустав: Инъекция в фасеточный сустав — это минимально инвазивная процедура, которая включает инъекцию кортикостероида и обезболивающего средства в болезненный сустав (рис.3). Стероиды могут уменьшить отек и воспаление нервов. Обезболивание может длиться от нескольких дней до нескольких лет, что позволит улучшить ваше состояние с помощью физиотерапии и программы упражнений. Если вы испытываете рецидив боли, процедуру можно повторить.
Рисунок 4. Анестетик вводится вдоль нерва, чтобы «заблокировать» боль.Радиочастотная абляция нерва: Если инъекции стероидов в суставы успешны, но боль часто повторяется, может быть рекомендована процедура абляции для ожога мелких нервов суставной капсулы.Сначала выполняется диагностический тест на блокаду нерва , чтобы определить, какие нервы подлежат лечению. Анестетик вводится вдоль нерва, чтобы «заблокировать» боль (рис. 4). Если блокада прошла успешно, радиочастотная абляция, вероятно, обеспечит более длительное облегчение боли.
Рис. 5. Как только игла находится на месте, вводится электрод, и ток радиочастоты разрушает некоторые нервные волокна средней ветви, несущие болевые сигналы в суставе.Процедура абляции нерва выполняется аналогично блокаде нерва.Как только игла находится на месте, вводится электрод, и ток радиочастоты разрушает некоторые нервные волокна средней ветви, несущие болевые сигналы в суставе (рис. 5). Обезболивание может длиться от 9 месяцев до более 2 лет. Возможно, нерв снова прорастет через образовавшееся ожоговое поражение.
Хирургия: Если все другие виды лечения не помогают облегчить боль, возможна операция по сращению позвоночника. Обычно это происходит при компрессии нервных корешков из-за увеличенных фасеточных суставов, остеохондроза или нестабильности позвоночника.
Восстановление и профилактика
Важно помнить, что инъекции и радиочастотная абляция могут облегчить симптомы, но не меняют лежащую в основе дегенерацию позвоночника.
Регулярные упражнения на растяжку, укрепление и сердечно-сосудистые упражнения могут замедлить процесс дегенерации и снизить нагрузку на фасеточные суставы, улучшая общую силу и состояние спины и снимая воспаление в организме.
Источники и ссылки
Если у вас есть дополнительные вопросы, свяжитесь с Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Ссылки
SpineUniverse.com
Spine-Health.com
Глоссарий
анестетик: агент, вызывающий потерю чувствительности с потерей сознания или без нее.
кортикостероид: гормон, вырабатываемый надпочечниками или синтетическим путем. Регулирует солевой и водный баланс, оказывает противовоспалительное действие.
фасеточных суставов: суставы, расположенные сверху и снизу каждого позвонка, которые соединяют позвонки друг с другом и обеспечивают движение назад.
суставная капсула: мешок, окружающий синовиальный сустав.
Инъекционный тест нервного блока: это инъекция анестетика в нерв / болевой рецептор, связанный с определенным нервом или суставом, или рядом с ним.
радиочастотная абляция: процедура, при которой используется радиочастотный ток для ослабления нервов, окружающих фасеточный сустав, и предотвращения попадания болевых сигналов в мозг; также называется фасеточной ризотомией.
обновлено> 9.2018
рассмотрено> Роберт Уиттен, доктор медицины и Марк Орландо, доктор медицины, клиника Мэйфилд, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалов написаны и разработаны клиникой Mayfield Clinic.

