Профилактика заболеваний опорно — двигательного аппарата — Школа здоровья — ГБУЗ Городская поликлиника 25 г. Краснодара МЗ КК
16 декабря 2019 г.
За заболеваниями опорно-двигательной системы традиционно закреплена слава «возрастных» болезней: считается, что проблемы с костно-мышечной системой у человека могут начаться лишь в пенсионном возрасте. Частично это утверждение правильно: например, остеопорозом страдает каждая четвертая женщина старше 60 лет (мужчины – вчетверо реже), 55% болеющих остеоартрозом – люди старше 50 лет. С другой стороны, остеохондроз является достаточно «молодой» болезнью – поражающей по большей части молодых людей в возрасте от 20 до 40 лет. Все заболевания опорно-двигательной системы имеют серьезные последствия, и часть из них приводит к инвалидности. Например, переломы шейки бедра в 45% случаев заканчиваются инвалидностью, а в 20% случаев – летальным исходом. Общая заболеваемость болезнями опорно-двигательной системы в нашей стране составляет более 10% всего населения.
Наиболее распространенные заболевания опорно-двигательной системы:
• Остеоартроз. Риск заболевания остеоартрозом увеличивается пропорционально возрасту: после 65 лет процент больных этим заболеванием составляет 87%, но уже после 45 лет риск увеличивается до 30% (по сравнению с 2% людей до 45 лет).
• Остеопороз. Это системное заболевание, поражающее все кости скелета, сопровождающееся снижением плотности и прочности костей, что приводит к повышению риска переломов даже при минимальной травме. Чаще всего остеопороз встречается у женщин старше 60 лет (у мужчин – реже в 4 раза).
• Остеохондроз. Это заболевание позвоночника, заключающееся в дегенеративно–дистрофическом поражении тел позвонков, их отростков, межпозвонковых дисков, мелких суставов позвоночника, мышц и связок.
Факторы риска:
Факторы риска можно разделить на две разновидности в соответствии с эффективностью их устранения: неустранимые и устранимые.
Неустранимые факторы риска – это данность, то, с чем нужно считаться, то, что вы не можете изменить.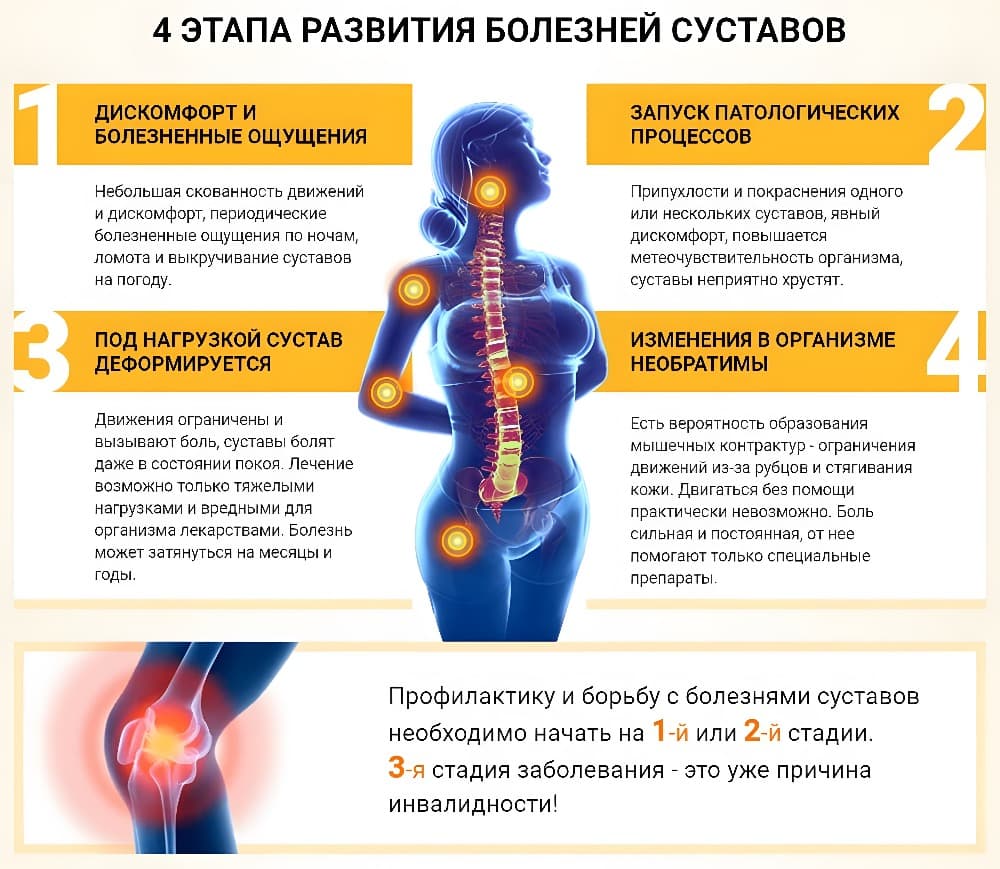
Устранимые факторы риска – это, напротив, то, что вы можете изменить, приняв соответствующие меры или внеся коррективы в свой образ жизни.
Неустранимые факторы риска:
• Возраст. После 45 лет у мужчин возраст становится одним из факторов риска развития остеоартроза.
• Пол. Женщины в несколько раз чаще заболевают остеопорозом и остеоартрозом, чем мужчины, особенно после наступления менопаузы.
• Наследственность. Если ваши родители или ближайшие родственники больны остеоартрозом, то ваш риск заболеть также увеличивается в несколько раз.
• Дисплазии костей и суставов. Врожденные заболевания костей и суставов, встречаются у 2-12% населения земного шара.
Неустранимые факторы риска:
• Избыточный вес. У людей, страдающих ожирением, в подавляющем большинстве случаев имеются проблемы с коленными и голеностопными суставами. Также вес в течение долгих лет оказывает давящее воздействие на костный аппарат, усугубляя все заболевания и вызывая деформации костей, нарушения в позвоночнике.
• Систематическая тяжелая физическая нагрузка. Тяжелой физической нагрузкой считается такая, при которой вы большую часть дня проводите на ногах, активно двигаетесь, сильно устаете, поднимаете или переносите тяжести, выполняете много задач, связанных с физической активностью.
• Низкая физическая активность. Так же, как вредна избыточная нагрузка, так не полезна для костей и недостаточная физическая активность, которая приводит к атрофии мышечной ткани, а затем – и костной.
• Профессиональные занятия спортом. Те виды спорта, которые связаны с хронической чрезмерной нагрузкой на опорно-двигательный аппарат (тяжелая атлетика, бодибилдинг), в несколько раз увеличивают вероятность развития остеоартроза из-за постоянных перегрузок суставов.
• Недостаток поступления кальция с пищей. Если вы получаете недостаточно кальция в сутки, это становится фактором развития заболеваний опорно-двигательной системы. Так как кальций – это основная составляющая костной ткани, кости ослабляются, становятся более хрупкими.
• Курение. Курение в несколько раз увеличивает возможность развития остеопороза.
• Злоупотребление алкоголем. Чрезмерное употребление алкоголя приводит к снижению всасывания кальция в кишечнике и, следовательно, к развитию остеопороза.
• Тяжелые травмы позвоночника, конечностей. Тяжелые травмы позвоночника и конечностей даже при условии полноценного лечения могут приводить к стойким нарушениям функции опорно-двигательной системы.
• Заболевания костей и суставов. Любые заболевания костей и суставов могут в дальнейшем привести к развитию других проблем и заболеваний опорно-двигательной системы.
Профилактика:
• Правильное питание. Следите, чтобы в вашем рационе присутствовали все необходимые элементы, витамины, минералы. Если ваше питание небогато кальцием и витамином D, принимайте витаминные комплексы.
• Физическая активность. Физические упражнения в достаточном объеме (не меньше 150 минут в неделю) укрепляют кости и развивают мышцы, что позволяет значительно снизить риск развития заболеваний опорно-двигательной системы и обеспечить достойную мышечную поддержку позвоночнику и костям.
• Отказ от курения. Так как курение приводит к потере костной ткани (остеопороза), этот фактор является чрезвычайно сильным в общем списке причин развития заболеваний.
• Ограничение потребления алкоголя. Чрезмерное употребление алкоголя приводит к снижению всасывания кальция в кишечнике и, следовательно, к развитию остеопороза.
• Контроль веса. Избавьте свою костную систему от избыточного груза лишних килограммов. Главное – делайте это медленно и следите за тем, чтобы количество калорий не снижалось за счет продуктов, богатых кальцием.
• Адекватная физическая нагрузка. Если это возможно, дозируйте физическую нагрузку, достаточно отдыхайте, выделяйте время на реабилитацию.
• Своевременное оказание медицинской помощи при травмах и заболеваниях опорно-двигательной системы. Обязательно доводите лечение травм до конца, полностью следуйте рекомендациям врача. Постарайтесь исключить из своей жизни факторы, которые привели к травме. Относитесь серьезно к лечению заболеваний костей и суставов, выполняйте все предписания лечащего врача, контролируйте выздоровление и принимайте профилактические меры, о которых вы можете справиться у своего врача.
Постарайтесь исключить из своей жизни факторы, которые привели к травме. Относитесь серьезно к лечению заболеваний костей и суставов, выполняйте все предписания лечащего врача, контролируйте выздоровление и принимайте профилактические меры, о которых вы можете справиться у своего врача.
Позвоночник и суставы
Гордая осанка. Прямая спина. Уверенная походка. Такой человек внушает уважение и доверие. Однако за свое прямохождение он расплачивается заболеваниями опорно-двигательного аппарата.
Практически каждый человек в течение жизни сталкивается с заболеваниями суставов или позвоночника, какими-либо травмами или другой ортопедической патологией (нарушения осанки, остеохондроз, заболевания суставов, плоскостопие, переломы костей, травмы суставов и сухожилий, ушибы, растяжения). Иногда болезни суставов и позвоночника относятся к области ревматологии (ревматоидный артрит, болезнь Бехтерева и др.).
Любая патология позвоночника или суставов, и уж тем более травма, немедленно отражается на нашем самочувствии, трудоспособности, причиняя боль, ограничивая движения, лишая радости жизни. Не все знают, что от нарушений осанки, плоскостопия, заболеваний позвоночника страдает весь организм в целом, может нарушаться работа внутренних органов.
Одним из основных постулатов медицины является то, что любое заболевание легче предотвратить, чем вылечить. Сайт http://www.mckb.ru/http://www.mckb.ru/ рекомендует несколько несложных правил профилактики заболеваний опорно-двигательного аппарата, которые будут полезны и позволят сохранить позвоночник и суставы здоровыми.
Для позвоночника хуже нет, чем находиться в вечном покое. Именно гипокинезия приводит к 3/4 всех болезней нашего позвоночника. Двигайтесь!
Конечно же, любые
повреждения и травмы позвоночника и суставов никогда не проходят бесследно. Причем опасны очень и легкие удары, и потрясения. Когда люди со всей силы
хлопаются, например, в метро на сиденье, они и не догадываются, что просто
стирают себе хрящевые диски. Берегите
себя!
Причем опасны очень и легкие удары, и потрясения. Когда люди со всей силы
хлопаются, например, в метро на сиденье, они и не догадываются, что просто
стирают себе хрящевые диски. Берегите
себя!
Позвоночник совершенно не
терпит, когда к нему относятся легкомысленно, когда используют в качестве
«подъемного крана». Перед тем как «взять» рекордный вес, вспомните, как делают
штангисты: они сгибают колени и выпрямляют свою спину, затем делают вдох и
задерживают дыхание. Груз нужно держать как можно ближе к телу, а затем поднять
его на выдохе.
Совсем недавно любители физкультуры вращение головой активно включали в утренний комплекс гимнастики и разминку. Оказывается, что при этом движении межпозвонковые диски нашего шейного отдела позвоночника сильно страдают. Если повращать пару лет головой, можно легко заработать остеохондроз. Прежде чем давать серьезную физическую нагрузку позвоночнику, сделайте упражнения на растяжение и разогрейте мышцы.
Для сна и отдыха совсем не подойдут ни мягкие перины, из-за которых ваш позвоночник просто может искривиться, ни «голые доски», от которых он тоже может пострадать. Очень важно, чтобы ваш матрац был полужестким, который бы сохранял все естественные изгибы вашего позвоночника. Кстати, японцы являются нацией с самыми здоровыми позвоночниками! Многим приходится ютиться в маленьких домах и квартирках, где из-за тесноты нет места кроватям. Вместо них они используют матрасы, которые набиты рисовой соломой и спят на них, при этом не знают ни о какой боли в пояснице, ни об остеохондрозе. Отдыхайте правильно!
Может ли вам понравиться ходить целые сутки, не снимая при этом рюкзак? Нет? Почему тогда вы принуждаете год за годом свой позвоночник выдерживать ваш «лишний» вес? Соблюдайте меру в еде!
Употребление большого
количества сахара вредно, оно сказывается на вашем позвоночнике и костях.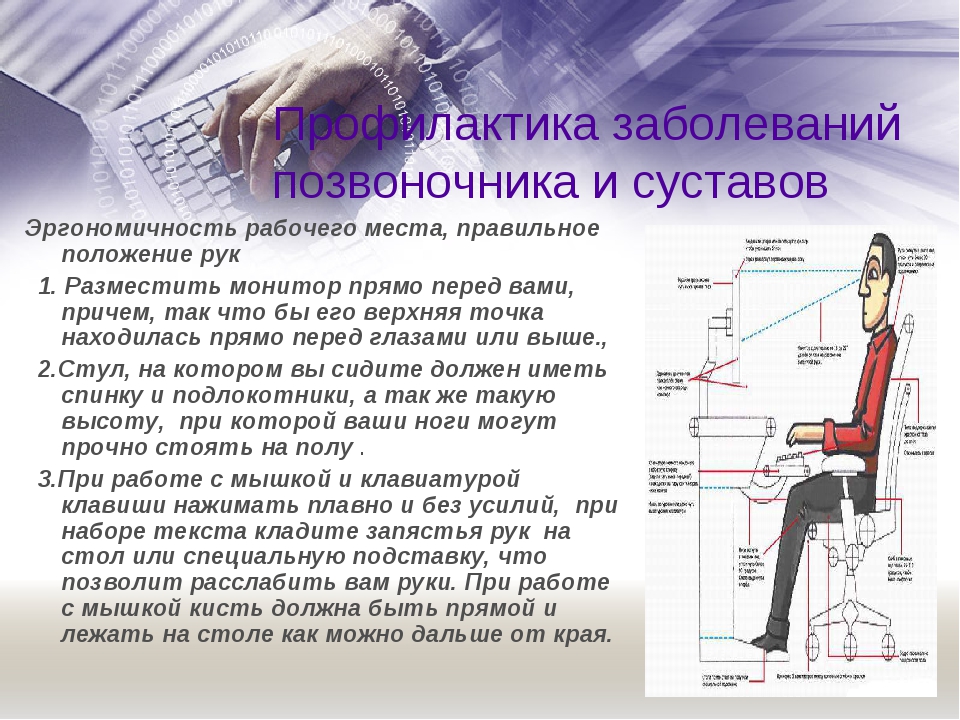 Сахар
забирает из ваших костей фосфор, кальций, марганец, магний, делая при этом их
хрупкими и пористыми. От сахара быстро начинают гнить даже зубы! А они намного
тверже! Введите в свой рацион мед, изюм
и финики.
Сахар
забирает из ваших костей фосфор, кальций, марганец, магний, делая при этом их
хрупкими и пористыми. От сахара быстро начинают гнить даже зубы! А они намного
тверже! Введите в свой рацион мед, изюм
и финики.
Вам нравится жизнь в вечном напряжении и бесконечных стрессах? Думаем, что нет. Вот и вашему позвоночнику это совсем не нравится. Он быстро реагирует на перемены в вашем настроении. Не будьте «бесхребетными»! Не давайте никому портить ваше настроение. А создавайте его только сами. И идите по вашей жизни, легко распрямив спину!
Узнайте больше
Книги
Евдокименко, П.В. Боль в ногах. Что нужно знать о своем заболевании / П.В. Евдокименко. – М., 2011. – 320 с.
Известный врач-ревматолог доктор Евдокименко просто и ясно объясняет причины различных заболеваний ног, дает практические советы, предлагает лечебные и профилактические процедуры, позволяющие вернуться к полноценной жизни. Подробно описаны методы диагностики и лечения каждого заболевания. Особое внимание в книге уделяется лечебной гимнастике.
Лукьяненко, Т.В. Здоровые суставы, сосуды и мышцы / Т.В. Лукьяненко – Харьков, 2011. – 320 с.
В настоящей книге речь идет о наиболее часто встречающихся заболеваниях рук и ног, которые ограничивают движение: артрит, ревматизм, остеопороз и т.д. В книге рассматриваются вопросы профилактики и лечения заболеваний, даются рекомендации по реабилитации и санаторному лечению. В ней Вы так же найдете оздоровительные упражнения и рекомендации по оказанию первой медицинской помощи.
Рудницкая, Л. Артрит и артроз. Профилактика и лечение. – СПб., 2010. – 224 с.
Жизнь – это постоянное
движение. Мы ходим, бегаем, танцуем, подпрыгиваем и приседаем – и все это
благодаря тому, что у нас есть суставы. Когда работа хотя бы одного из них
нарушается, жизнь как будто замирает, начинается борьба с болью.
Мы ходим, бегаем, танцуем, подпрыгиваем и приседаем – и все это
благодаря тому, что у нас есть суставы. Когда работа хотя бы одного из них
нарушается, жизнь как будто замирает, начинается борьба с болью.
Семейный доктор Л.Рудницкая рекомендует эффективную программу лечения артритов, артрозов и родственных им недугов: определяем проблему, выбираем комплекс восстанавливающих упражнений, следуем исцеляющей диете… И болезнь отступает.
Васильева, А. Остеохондроз: профилактика и исцеление от недугов / А.Васильева. – СПб., 2002. –126 с.
Остеохондроз – это преждевременная старость, это скрип суставов, «прострелы», боль в спине. По статистике, этот мучительный недуг поражает каждого второго взрослого человека. Недаром его называют «болезнью века».
Автор книги призывает нас вспомнить древнее изречение: «Человек молод настолько, насколько молод его позвоночник». Советы и рекомендации, данные в книге, помогут вернуть гибкость и подвижность мышцам и суставам, выпрямить позвоночник… и начать новую жизнь без боли.
Кругляк, Л.Г. Остеопороз. Тихая эпидемия XXI века / Л.Г.Кругляк. – СПб., 2009. – 192 с.
Мировой опыт борьбы с заболеванием показывает, что основной упор необходимо делать на профилактику остеопороза. В книге предложена комплексная программа борьбы с заболеванием с учетом современных исследований. Она включает в себя рекомендации по рациональному образу жизни, взвешенному питанию, а так же комплексы лечебной гимнастики и новые лекарственные средства для профилактики и лечения.
Бубновский, С. Болят колени. Что делать? / С. Бубновский. – М., 2011, 192 с.
В основе этой книги лежат,
прежде всего, проблемы коленного сустава. Даны специально разработанные автором
упражнения, обсуждаются мифы и заблуждения, связанные с лечением колена,
подробно описано лечение и восстановление после травм и операций.
Все книги можно взять на абонементе Центральной библиотеки (ул. Пушкина, 4, тел.2-08-02).
Электронные ресурсы
Позвоночник и суставы [Электронный ресурс] : [сайт]. – Режим доступа: http://pozv.ru
Сайт посвящен лечению заболеваний позвоночника и суставов. Здесь Вы узнаете о разновидностях заболеваний опорно-двигательного аппарата, привычных и нетрадиционных методах борьбы с ними. Многие из этих способов можно применять самостоятельно в домашних условиях, другие же выполняются только специалистами-профессионалами.
Женское здоровье [Электронный ресурс] : [сайт]. — Режим доступа: http://www.wh-lady.ru/
Все о лечении и профилактике заболеваний опорно-двигательного аппарата в разделе «Ревматология».
Ортопедический портал [Электронный ресурс] : [сайт]. – Режим доступа: http://www.ortho-m.ru/
Все о заболеваниях, профилактике и методах лечения позвоночника и суставов. Популярные статьи и последние новости. Обзор ортопедических изделий и производителей. На страницах Ортопедического Портала Вы сможете не только прочитать статьи об ортопедических заболеваниях, но и скачать понравившиеся Вам книги.
Лечение заболеваний позвоночника [Электронный ресурс] : [сайт]. – Режим доступа: http://www.spinanorma.ru/
Остеохондроз позвоночника и грыжа межпозвонкового диска,
перелом позвонка и остеопороз, хирургическое вмешательство на позвоночнике и современные
методы его лечения…Полная информация по этим темам, а также ответы на многие другие вопросы, связанные с
проблемами заболеваний позвоночника размещены на этом сайте.
Статьи из периодических изданий
Костенецкая, А. Болят суставы? Заройтесь в песок! // Будь здоров! — 2012. — №7. — С. 43-47.
— №7. — С. 43-47.
Псаммотерапия – метод лечения с использованием горячего песка.
Как уберечься от остеопороза? // Женское здоровье. – 2010. — №2. – С. 10-11.
Штелле, А. Болит спина? Лечите зубы! // Здоровье. – 2009. — №12. – С.58-59.
Боль в спине часто связана со стоматологическим проблемами.
Попова, В.С. Молодой артрит // Женское здоровье. – 2009. — №9. – С. 10-11.
Профилактика заболевания.
Активная спина // Женское здоровье. – 2006. — №8. – С. 78-79.
Стоит ли отказываться от активного образа жизни при проблемах со спиной? Как с помощью упражнений улучшить свое состояние?
Антипко, Л.Э. Молодой остеохондроз : [беседа с кандидатом мед. Наук Л.Э. Антипко / провела Е. Баринова] // Женское здоровье. – 2006. — №6. – С. 24-26.
Современные методы лечения и профилактики заболеваний позвоночника.
Болезнь без симптомов // Наука и жизнь. – 2006. — №6. – С. 90-93.
Остеопороз.
Попелянский, Я. Остеохондроз: плата за прямохождение или вечная болезнь // Наука и жизнь. – 1984. — №5. – С. 56-59.
Составитель С. Барулина
Профилактика заболеваний позвоночника и суставов —
Профилактика заболеваний позвоночника и суставов
Статистика исследований причин заболеваний позвоночника и суставов подтверждает, что основной причиной заболевания является неосведомленность о причине болезни и в результате неправильное отношение к своему здоровью.
Поэтому профилактика любого заболевания в клинике ЗДРАВИЯ начинается с предоставления пациенту подробной информации о заболевании изложенной простым и ясным языком.
Количество различных заболеваний позвоночника и суставов, которые вызывают ощущение боли и дискомфорта насчитывают не один десяток, и на первый взгляд человеку без медицинского образования трудно в них разобраться, но количество причин, которые вызывают все эти заболевания не так много и они просты и понятны.
Исходя из этого, методы профилактики заболеваний позвоночника и суставов очень просты и не требуют больших временных затрат. При этом пациенты, которые четко знают причины своего заболевания, наиболее эффективные методы лечения и профилактики, применяя те же методы лечения, достигают полного выздоровления значительно быстрее и легче, а главное с меньшими материальными затратами, чем пациенты неосведомленные.
В начале рассмотрим основные причины (факторы) вызывающие нарушение функций позвоночника и суставов:
· низкая двигательная активность;
· хроническое мышечное напряжение в результате неоптимального двигательного режима;
· длительные стрессы и негативные эмоциональные реакции, которые приводят к патологическому мышечному напряжению и мышечным спазмам;
· травмы;
· отсутствие в питании витаминов и минеральных веществ, необходимых для нормального функционирования опорно-двигательного аппарата;
· воздействие на организм вредных факторов экзогенного характера – токсические вещества, радиация, разного рода загрязнения воды, воздуха и пищи;
· наличие инфекции в организме человека;
· врожденные патологии развития скелетно-мышечных структур.
Другие причины появления функциональных и структурных нарушений деятельности позвоночника на сегодняшний момент не выявлены. И все разнообразие патологий позвоночника является следствием вышеперечисленного.
Обобщая написанное ясно, что на организм человека извне воздействуют различные силы:
· физические (чрезмерные или недостаточные физические нагрузки, неправильные двигательные стереотипы, травмы и т.п.)
· химические (неправильное питание, побочное действие лекарственных препаратов, экология и т.п.)
· психические (подавленные негативные эмоции, продолжительный стресс, депрессия)
· биологические (вирусы, инфекции и т.д.).
На это внешнее воздействие человеческий организм формирует внутренний ответ.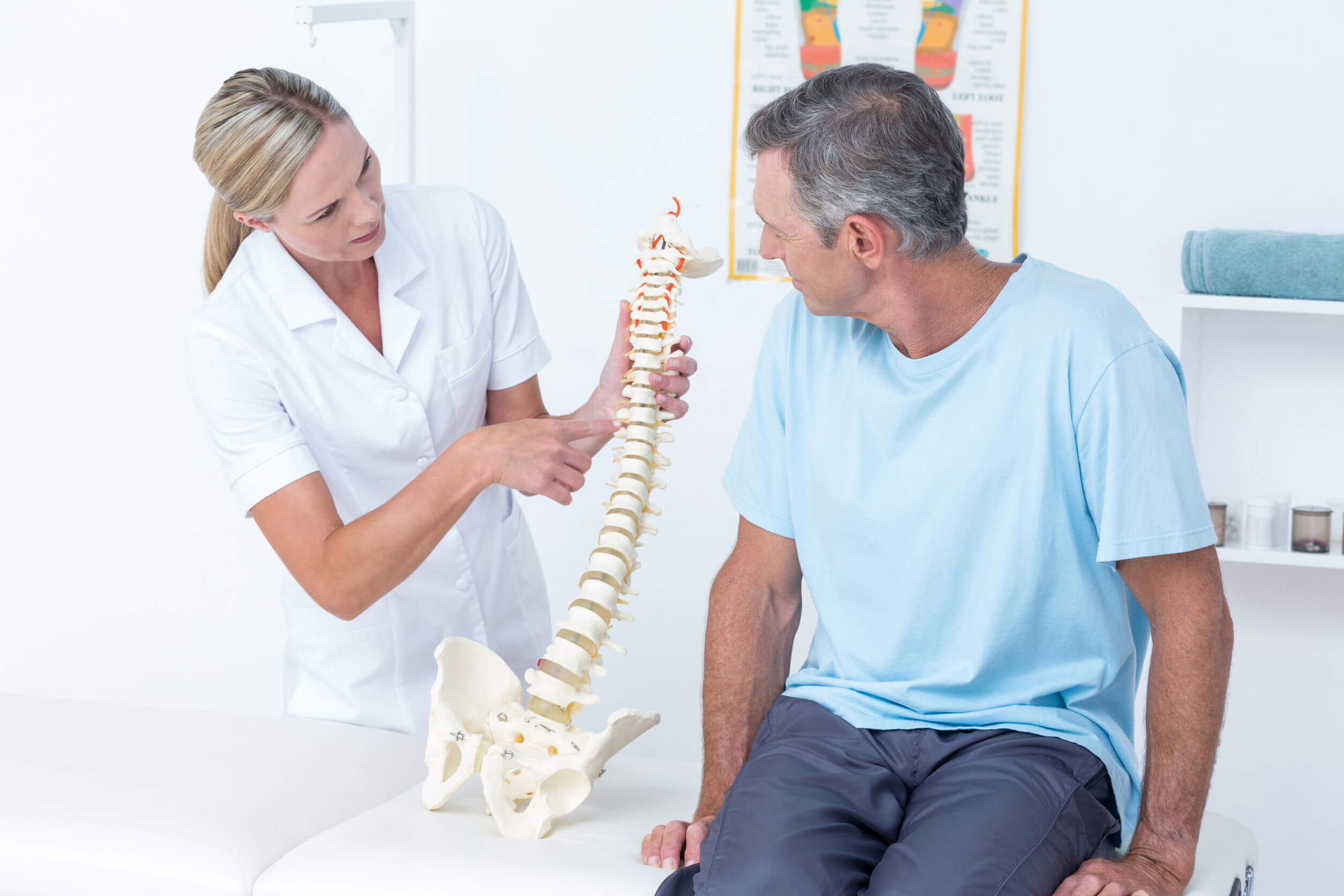 Когда внутренних резервов организма достаточно для компенсации внешнего воздействия, мы можем говорить о том, что человек практически здоров. Если внешнее воздействие больше чем способности противостоять ему (или рассеивать его) тогда человек заболевает, после чего появляются симптомы болезни. Наше тело постоянно находится в состоянии противостояния внешнему воздействию, которое лежит в основе болезни.
Когда внутренних резервов организма достаточно для компенсации внешнего воздействия, мы можем говорить о том, что человек практически здоров. Если внешнее воздействие больше чем способности противостоять ему (или рассеивать его) тогда человек заболевает, после чего появляются симптомы болезни. Наше тело постоянно находится в состоянии противостояния внешнему воздействию, которое лежит в основе болезни.
Методы профилактики и лечения любого заболевания позвоночника и суставов основаны на устранении или компенсировании внешних или внутренних, негативных воздействий на организм человека.
Основные направления профилактики заболеваний позвоночника и суставов:
· методы физического расслабления,
· изучение правильных двигательных стереотипов,
· методы психологического расслабления,
· наука о правильном питании,
· способы повышения иммунитета.
Вместе с общими способами профилактики заболеваний позвоночника и суставов пациент обязательно узнает и о дополнительных способах профилактики конкретно его заболевания исходя из диагноза, возраста пациента и показаний к лечению.
Сочетание профилактики с эффективными методами диагностики и лечения дает прекрасные результаты при лечении заболеваний позвоночника и суставов в клинике ЗДРАВИЯ.
Профилактика травм и заболеваний опорно-двигательного аппарата
Профилактика заболеваний суставов и всего опорно-двигательного аппарата направлена, прежде всего, на изменение образа жизни. Профилактика заболеваний опорно-двигательного аппарата направлена на укрепление костной, мышечной ткани, синовиальных соединений и предотвращение патологий.
Правильное сбалансированное питание, соблюдение режима дня, активный отдых и отказ от вредных привычек способствуют нормализации обменных процессов. Употребление полезных продуктов питания насыщает организм необходимыми витаминами, микроэлементами.
Для укрепления суставов и всех тканей опорно-двигательного аппарата необходимо получать витамины А, Е, С, В.
Профилактика артроза включает такие аспекты:
- умеренные физические нагрузки;
- ношение удобной обуви;
- прием хондропротекторов;
- сбалансированное питание;
- коррекция веса.
Профилактика артроза, артрита хронической формы состоит в проведении укрепляющей терапии, своевременном лечении инфекционных, вирусных заболеваний. Болезни ЛОР органов, кариозные поражения зубов также являются источниками распространения инфекции, поэтому необходимо следить за состоянием ротовой полости и регулярно посещать стоматолога.
Для профилактики плоскостопия рекомендуется ходить босиком по песку, делать массаж стоп, носить удобную обувь с приподнятой пяткой. Высокие каблуки вредят здоровью суставов, так как оказывают усиленную нагрузку на ноги.
К профилактическим мерам остеохондроза относятся такие аспекты:
- запрет на поднятие тяжестей;
- массаж спины;
- упражнения на турнике;
- отдых после длительного нахождения в вертикальном положении;
- равномерное распределение нагрузки.
Необходимо обеспечить комфортные условия для ночного отдыха. Чтобы тело находилось в правильном положении, используют ортопедическую подушку или валик под шею, спят на жестком матраце.
Профилактикой заболеваний опорно-двигательного аппарата является активный отдых (плавание, езда на велосипеде, пешие прогулки, катание на лыжах) и оздоровление организма.
Так же в профилактических целях применяют ортезы — ортопедические приспособления, предназначенные для фиксирования и снятия нагрузки с позвоночника и суставов.
симптомы, причины и лечение – как проявляется и как
При поражении каждого отдела позвоночника есть свои специфические симптомы:
- Шейный отдел: головные боли, головокружения, боли и онемение плеч, рук. В некоторых случаях формируется синдром позвоночной артерии: артерия, питающая головной и спинной мозг, сдавливается, что вызывает мучительную пульсирующую головную боль в области виска или затылка.
 Также появляются неприятные симптомы: шум в ушах, нарушение равновесия, потемнение в глазах, а при значительном пережатии — резкие приступы головокружения с тошнотой и рвотой. Все перечисленные симптомы обычно возникают при резких поворотах головы.
Также появляются неприятные симптомы: шум в ушах, нарушение равновесия, потемнение в глазах, а при значительном пережатии — резкие приступы головокружения с тошнотой и рвотой. Все перечисленные симптомы обычно возникают при резких поворотах головы. - Грудной отдел: ощущение «кола в груди», боли, которые пациенты часто считают связанными с сердцем или внутренними органами.
- Пояснично-крестцовый отдел: боли и онемение в пояснице и ногах, могут быть неприятные ощущения в области малого таза.
Причины остеохондроза
Главная причина остеохондроза — дегенеративные изменения в хрящевой ткани межпозвоночного диска, в результате которых они теряют упругость и эластичность. Позвоночный диск уменьшается в объеме, становится плотным и перестает полноценно амортизировать. Даже в процессе обычной ходьбы твердые позвонки, состоящие из костной ткани, не слишком упруго пружинят на хрящевых прослойках между ними, а практически соприкасаются друг с другом, сдавливая при этом нервные волокна. Из-за этого подвижность позвоночника ограничивается, появляются постоянные боли, распространяющиеся на спину и конечности, спровоцированные сдавленными нервными корешками.
Причины дистрофических изменений могут быть разными. Главный предрасполагающий фактор — особенности питания. С рождения хрящевая ткань получает необходимые вещества двумя путями: из кровеносных сосудов и из межпозвоночной жидкости. К 23-25 годам сосуды полностью зарастают, остается один способ питания. Питание хрящевой ткани через межпозвоночную жидкость возможно во время движения позвоночника, когда происходит циркуляция жидкости: во время сжатия и разжатия дисков жидкость распадается на питательные вещества. Поэтому после 30 лет резко возрастает риск дистрофии хрящевой ткани межпозвоночных дисков, особенно при недостаточной физической активности.
Дистрофические процессы разрушения дисков усугубляют интенсивные тренировки (особенно без разминки), травмы, любая патология скелета (включая плоскостопие и нарушение осанки), так как она меняет распределение нагрузки на позвоночник. Избыточный вес оказывает такое же действие. Существует и генетическая предрасположенность к остеохондрозу — рыхлая хрящевая ткань, склонная к дистрофическим процессам.
Избыточный вес оказывает такое же действие. Существует и генетическая предрасположенность к остеохондрозу — рыхлая хрящевая ткань, склонная к дистрофическим процессам.
Стадии остеохондроза позвоночника
Остеохондроз — прогрессирующее заболевание, но переход к каждой следующей стадии происходит постепенно. Одной из стадий развития остеохондроза являются так называемые грыжи диска. Диски состоят из твердой оболочки, которая называется фиброзным кольцом, и из полужидкого ядра. Грыжи дисков возникают, когда фиброзное кольцо диска истончается и рвется, через разрыв выпячивается ядро, сдавливаются нервные корешки, что сопровождается усилением болей и еще большим снижением амортизирующих свойств диска. Скорость развития симптомов зависит от образа жизни, проводимого лечения и индивидуальных особенностей организма.
Стадия 1
Появляются характерные жалобы, постоянные или периодические. Часто их провоцируют физические нагрузки или вынужденное положение тела. На рентгенограмме — минимальное сужение межпозвонковых щелей или норма.
Стадия 2
Симптомы усиливаются, так как происходит потеря стабильности диска (хрящевая ткань выбухает в окружающее ее фиброзное кольцо), которые сдавливают нервные корешки. На рентгенограмме — заметное сокращение межпозвонкового расстояния или смещение позвонков, могут появляться разрастания костной ткани.
Стадия 3
Появляются грыжи межпозвоночных дисков, называемые также протрузия или пролапс дисков, диск все больше выходит в окружающие ткани, что приводит к повреждению сосудов и нервов, поэтому боли усиливаются, ограничивая движение в конечностях и вызывая их онемение.
Стадия 4
Стадия фиброза диска. Диск затвердевает, его заменяет рубцовая ткань, по краю разрастаются костные выступы, межпозвонковое расстояние заметно уменьшается. Подвижность позвоночника значительно снижается — он буквально костенеет.
Диагностика заболевания
Предварительный диагноз врач ставит на основании характерных жалоб и данных осмотра. Оцениваются болезненность в определенных точках, мышечный тонус, чувствительность, амплитуда движений, осанка. Уточнить стадию остеохондроза и подтвердить диагноз помогают инструментальные методы исследования. Чаще всего на первоначальном этапе назначают рентгенографию интересующего отдела позвоночника. Снимки наглядно демонстрируют, есть ли сокращение расстояния между позвонками, то есть имеет ли место истончение хряща, и как далеко зашел процесс. Если по результатам рентгенографии врач предполагает наличие межпозвонковых грыж, он назначит более информативный метод исследования — магнитно-резонансную томографию (МРТ). Послойное сканирование и хорошая визуализация мягких тканей позволяют с абсолютной точностью подтвердить или опровергнуть диагноз грыжи межпозвоночного диска.
Оцениваются болезненность в определенных точках, мышечный тонус, чувствительность, амплитуда движений, осанка. Уточнить стадию остеохондроза и подтвердить диагноз помогают инструментальные методы исследования. Чаще всего на первоначальном этапе назначают рентгенографию интересующего отдела позвоночника. Снимки наглядно демонстрируют, есть ли сокращение расстояния между позвонками, то есть имеет ли место истончение хряща, и как далеко зашел процесс. Если по результатам рентгенографии врач предполагает наличие межпозвонковых грыж, он назначит более информативный метод исследования — магнитно-резонансную томографию (МРТ). Послойное сканирование и хорошая визуализация мягких тканей позволяют с абсолютной точностью подтвердить или опровергнуть диагноз грыжи межпозвоночного диска.
Как лечить остеохондроз позвоночника?
Лечение остеохондроза всегда комплексное и продолжительное. Его задача — не только купировать боль, снять мышечное напряжение, но и остановить дальнейшее развитие заболевания, то есть повлиять на его причину. Чем лечиться в каждом конкретном случае, решает врач. Медикаменты обычно дополняют лечебной физкультурой, массажем, мануальной, физио- и рефлексотерапией. Если консервативная терапия не дает желаемого эффекта, показано хирургическое лечение.
Медикаменты
Основная цель при обострении остеохондроза — купировать воспаление и сопровождающие его боль, мышечный спазм. Для этого назначают нестероидные противовоспалительные средства (НПВС) в сочетании с миорелаксантами, которые понижают тонус скелетной мускулатуры, уменьшают мышечные спазмы и сдавленность нервных корешков. Улучшить состояние нервных корешков помогают препараты витаминов группы В. Обычно курс лечения длится 7-10 дней. Прием лекарств внутрь дополняют местным лечением: на область поражения наносят мази или гели, содержащие НПВС или просто разогревающие, чтобы усилить кровоснабжение, обмен веществ и быстрее остановить воспаление. Наружные средства быстро обезболивают, так как действующее вещество проникает в очаг воспаления, минуя пищеварительную систему и общий кровоток, но их недостаточно для полноценного лечения.
Болезнь Бехтерева | Клиническая ревматологическая больница №25
Анкилозирующий спондилит (Болезнь Бехререва) —
это системное заболевание, характеризующееся хроническим воспалительным поражением суставов позвоночника, околопозвоночной ткани и крестцово-подвздошного сочленения с анкилозированиеммежпозвонковых суставов и развитием кальцификации спинальной связки.Частота встречаемости – 0.8- 0.9% Мужчины болеют в 2-3 раза чаще, чем женщины. Как правило, заболеванию подвержены молодые люди в возрасте 15-35 лет. Поражение позвоночника и периферических суставов приводит к инвалидизации больного.
Клинические проявления.
- «воспалительные» боли в суставах
- утренняя скованность
- боль и скованность в позвоночнике усиливается в покое
- двухсторонний сакроилеит
- ассиметричный олигоартрит чаще поражаются плечевые, тазобедренные, крупные суставы нижних конечностей; мелкие суставы кистей и стоп (10% случаев)
- нередки энтезопатии (воспаления сухожилий, связок и мест их прикрепления к костям)
- перемежающиеся боли в ягодичных областях
Как правило, незадолго до проявления заболевания у больных наблюдалось расстройство кишечника, «отравление», негонококковые воспаления мочеполовой сферы. Могут быть у больного или его родственников такие заболевания, как хронический энтероколит, хронический балонит, псориаз.
Очень часто при Болезни Бехтерева поражается тазобедренный сустав – коксит
В этом случае у больного имеет место боль воспалительного характера с иррадиацией в ягодичные области, до появления рентгенологических признаков возникают значительные ограничения движений в тазобедренном суставе, нарушается отведение и ротация (круговые движения), возникает сгибательная контрактура, что приводит к «утиной походке».
Внесуставные поражения затрагивают такие важные системы организма, как
сердечно-сосудистая (в 10% случаев),
дыхательная;
желудочно-кишечный тракт;
слизистые глаз.
Подробности о работе врача ревматолога и процедуру обращения можно уточнить на страницах «Пациентам» и «Порядок обращения».
О профилактике заболеваний позвоночника.
Позвоночник — наша опора.
Необходимо соблюдать 10 золотых правил “спинальной школы” по Kramer
1. Ты должен двигаться.
2. Держи спину прямо
3. Упражняйся в ходьбе в согнутом (на корточках) положении.
4. Не поднимай тяжелых предметов.
5. Распределяй груз и держи его ближе к туловищу.
6. Избегай вращения в поясничном отделе позвоночника с одновременным наклоном вперед.
7. Не стой с выпрямленными ногами.
8. В положении лежа согни ноги.
9. Занимайся спортом: плавание, бег, велосипед.
10. Тренируй ежедневно мышцы позвоночника.
Профилактика обострений должна:
- проводится постоянно;
- в рамках рекомендованных комплексов лечебной физкультуры;
- в соответсвии с комплексами ауторелаксации, назначаемых врачом по окончанию курса мануальной терапии;
- с учетом специфики трудовой деятельности пациента;
На поясничный отдел позвоночника приходится основная нагрузка. Когда мы поднимаем тяжести, моем полы , передвигаем мебель наши диски страдают от гигантского давления . Позвоночник легко раним. Причиной боли может стать любая мелочь — неудачный поворот корпусом или неловко поднятая сумка. Недостаток движения и излишний вес , слишком тяжелый ранец или неудобная обувь — незначительные на первый взгляд факторы приобретают значение с возрастом. Гиподинамия и однотипные нагрузки действуют на позвоночник отрицательно .Опасность представляет подъем тяжести с одновременным поворотом в сторону. Поэтому сумки всегда надо нести в двух руках, чтобы нагрузки были одинаковые. Проводя целый день за письменным столом, мы подвергаем позвоночник огромным нагрузкам. Человек, работающий за компьютером, в сутки 80000 раз ударяет по клавишам. Эта нагрузка приходится не только на мышцы рук, но и на мышцы спины. Очевидно, что в этой ситуации очень важно правильно сидеть на стуле: плотно прижимайте позвоночник с спинке, слегка напрягая мышцы живота. При этом мышцы плечевого пояса и груди должны быть расслаблены. К сожалению, мышцы у большинства людей тренированы слабо и не могут хорошо «держать спину», что сразу же сказывается на осанке .Чело- веку со слабым «мышечным корсетом» трудно противостоять травматическому воздействию внешней среды. Поэтому зачастую, чтобы разрушить хрупкое «спинное » равновесие, достаточно небольшой нагрузки. А следствие — боль и невозможность свободно двигаться.
Недостаток движения и излишний вес , слишком тяжелый ранец или неудобная обувь — незначительные на первый взгляд факторы приобретают значение с возрастом. Гиподинамия и однотипные нагрузки действуют на позвоночник отрицательно .Опасность представляет подъем тяжести с одновременным поворотом в сторону. Поэтому сумки всегда надо нести в двух руках, чтобы нагрузки были одинаковые. Проводя целый день за письменным столом, мы подвергаем позвоночник огромным нагрузкам. Человек, работающий за компьютером, в сутки 80000 раз ударяет по клавишам. Эта нагрузка приходится не только на мышцы рук, но и на мышцы спины. Очевидно, что в этой ситуации очень важно правильно сидеть на стуле: плотно прижимайте позвоночник с спинке, слегка напрягая мышцы живота. При этом мышцы плечевого пояса и груди должны быть расслаблены. К сожалению, мышцы у большинства людей тренированы слабо и не могут хорошо «держать спину», что сразу же сказывается на осанке .Чело- веку со слабым «мышечным корсетом» трудно противостоять травматическому воздействию внешней среды. Поэтому зачастую, чтобы разрушить хрупкое «спинное » равновесие, достаточно небольшой нагрузки. А следствие — боль и невозможность свободно двигаться.
К здоровой спине ведет много дорог .Однако их направление всегда одно — создание «мышечного корсета». Как это правильно сделать?
Ведь многие из мышц, защищающих наш позвоночник, нагружаются в течение дня неравномерно. Большинство людей пишет и играет правой рукой носит сумку на правом плече, а на педаль газа в машине давит правой ногой . У многих с детства имеется нарушение осанки, ассиметрия осанки, сутулость , искривление позвоночника (сколиоз), плоскостопие и др. нарушения опорно-двигательного аппарата. Даже психологические проблемы, душевное напряжение немедленно передаются мускулатуре. Стресс переходит в хроническую форму , что отражается на здоровье.
Тренированные мышцы и отличная подвижность в суставах — основа здоровой спины.
Если вы работаете в офисе и целый день сидите, то начните с малого: старайтесь почаще вставать и прохаживаться по комнате, пройдитесь лишний раз к ксероксу или телефону, разговаривайте по телефону стоя, сделайте несколько физических упражнений сидя за столом или стоя, не пользуйтесь лифтом, ходите больше пешком. В профилактике и лечении остеохондроза позвоночника существенное значение имеют систематические занятия специальной лечебной гимнастикой. Заниматься лечебной гимнастикой можно в любое время дня . Однако полезно утром сразу после сна выполнять несколько упражнений. Одежда во время выполнения упражнений должна быть легкой, не стесняющей движений, но не допускающая переохлаждения. Некоторые из рекомендованных вам упражнений полезно выполнять в течение рабочего дня. Появление болевых ощущений во время выполнения упражнений является сигналом к снижению амплитуды выполнения упражнений, их интенсивности или к полному прекращению их выполнения.
В профилактике и лечении остеохондроза позвоночника существенное значение имеют систематические занятия специальной лечебной гимнастикой. Заниматься лечебной гимнастикой можно в любое время дня . Однако полезно утром сразу после сна выполнять несколько упражнений. Одежда во время выполнения упражнений должна быть легкой, не стесняющей движений, но не допускающая переохлаждения. Некоторые из рекомендованных вам упражнений полезно выполнять в течение рабочего дня. Появление болевых ощущений во время выполнения упражнений является сигналом к снижению амплитуды выполнения упражнений, их интенсивности или к полному прекращению их выполнения.
Для того, чтобы занятия лечебной физкультурой приносили наибольшую пользу, следует:
— Выполнять упражнения ежедневно;
— Выполнять упражнения старательно, в медленном темпе, не искажая самовольно форму, скорость и интенсивность выполнения упражнений;
— При выполнении упражнений не задерживать дыхания;
— Прежде чем приступить к самостоятельным занятиям лечебной физкультурой , необходимо проконсультироваться со специалистом (врачом ЛФК).
Из других средств ЛФК следует признать целесообразным применение тех, которые не будут воздействовать в отрицательном плане на дегенеративные диски: плавание, терренкур, лыжи, коньки, велотренажер, физические упражнения с отягощением, на силовых тренажерах и др.
Применять такие виды спорта как бег, волейбол, быстрые танцы, аэробику , теннис (большой и настольный ) следует осторожно, т.к. резкие, часто нескоординированные движения и повороты могут спровоцировать обострения остеохондроза. Упражнения с отягощениями предпочтительно выполнять в и.п.- лежа (спине, животе) для исключения вертикальных нагрузок на позвоночник. Нежелательны также прыжки в воду с возвышения, упражнения на гребном станке, метания. В любом случае при занятиях ЛФК следует помнить, что постоянные микротравмы и перегрузки позвоночника, нескоординированные движения, толчки по оси позвоночника подготавливают соответствующий фон для разрыва дегенерированного диска и обострения болевого синдрома. В дополнении к занятиям лечебной гимнастикой рекомендуется применение лечебного плавания и лечебной гимнастики в воде. С целью замедления дегенеративных процессов в позвоночнике, а также для профилактики рецидивов обострения болевого синдрома, рекомендуется соблюдать специфическую осанку с кифозированием поясничного отдела позвоночника в различных ситуациях при совершении бытовых, трудовых и иных видов деятельности. В профилактике остеохондроза позвоночника важная роль отводится уменьшению микро- и макротравматизации межпозвонковых дисков , а также статических и динамических перегрузок позвоночника.
В дополнении к занятиям лечебной гимнастикой рекомендуется применение лечебного плавания и лечебной гимнастики в воде. С целью замедления дегенеративных процессов в позвоночнике, а также для профилактики рецидивов обострения болевого синдрома, рекомендуется соблюдать специфическую осанку с кифозированием поясничного отдела позвоночника в различных ситуациях при совершении бытовых, трудовых и иных видов деятельности. В профилактике остеохондроза позвоночника важная роль отводится уменьшению микро- и макротравматизации межпозвонковых дисков , а также статических и динамических перегрузок позвоночника.
Следует признать особо неблагоприятными наклоны туловища вперед из положения стоя. При выпрямлении из этого положения возможен даже сдвиг дегенерированных позвонков относительно друг друга. В связи с этим наклоны вперед , особенно выполняемые с одновременным поворотом туловища , следует исключать из регулярных занятий ЛФК. При выполнении бытовых работ, связанных с наклоном туловища вперед (стирка белья, полоскание, подметание и мытье полов), желательно разгружать позвоночник , имея под свободной рукой какую-либо опору. Для уборки квартиры при помощи пылесоса желательно трубку пылесоса нарастить с таким расчетом, чтобы туловище не сгибалось вперед, т.к. в противном случае ритмичные движения в полунаклоне вперед вызовут перегрузку позвоночника. Следует особо предостеречь от работ, связанных с напряженными однотипными движениями (особенно в полунаклоне вперед), например: пилка и колка дров, садовые работы с лопатой и тяпкой, рывковые движения при перебрасывании тяжелых предметов, стирке белья и т.п., т.к. нагрузка на позвонки, связки и мышцы резко возрастает. Особенно неблагоприятно отражается неправильное положение туловища и нескоординированная работа мышц при поднимании и переноске тяжестей. Наилучший вариант — выпрямленная спина, когда позвоночник прочно упирается в таз. В этом случае межпозвоночные диски нагружаются равномерно и не деформируются . Наряду с этим переноска и особенно подъем даже не очень тяжелого груза при согнутой спине ( например , впереди себя и на вытянутых руках ) нередко приводит к обострению.
При переноске тяжестей рекомендуется выпрямленное положение туловища . Груз при этом нужно держать как можно ближе к туловищу. При поднятии тяжестей с земли нельзя наклоняться вперед и поднимать груз, выпрямляя туловище. Надо согнуть колени, присесть, оставляя спину прямой и поднимать груз за счет выпрямления ног в коленях. При езде в автомобиле под поясничный отдел подкладывается валик (или специальная подушка для автомобиля). Обязателен подголовник для избегания травматизации шейного отдела позвоночника при резких рывках автомобиля. Зашнуровывая обувь нужно встать на одно колено, коснуться туловищем бедра и только после этого зашнуровывать обувь. Однако и удобное положение тела может вызвать нежелательные изменения в позвоночнике, если профессиональная поза остается неизменной. Поэтому необходимо периодическое изменение положения тела во время работы. Например, в положении стоя — периодическая смена опоры одной ноги на скамеечку не только даст отдых ногам, но и способствует кифозированию поясничного отдела позвоночника в облегченных условиях. При транспортировке в лифте целесообразно принять облегченную позу для снижения вертикальной нагрузки на дегенерированные диски при ускорениях и замедлениях в движении лифта . Эту позу рекомендуется принимать в течении дня несколько раз с выдержкой 10-60 сек и как физическое упражнение. К профилактическим мероприятиям следует отнести и лечение положением . При достаточно высоком валике под голенями уменьшается поясничный лордоз , расслабляются напряженные мышцы, уменьшается давление на задние отделы дегенерированных дисков поясничного отдела позвоночника, снимается боль. После трудового дня целесообразно провести в этом положении в домашних условиях 30-60 мин перед сном.
Нарастающая слабость (детренированность) мышц у больных, не занимающихся лечебной гимнастикой довольно обычное явление. Тренированный и хорошо развитый мышечный «корсет » туловища в значительной степени облегчает и разгружает «рессорный » аппарат позвоночника. Упражнения , укрепляющие мышцы брюшного пресса , большие ягодичные мышцы, мышцы-разгибатели позвоночника должны стать частью двигательного режима больного и проводиться в течении всего дня. Несомненное влияние на перегрузки позвоночника оказывают нерационально подобранная рабочая мебель, особенно стулья. В этом аспекте целесообразно пользоваться стульями с невысоким сидением, с внутренним его наклоном и со слегка выпуклой спинкой на месте поясничного изгиба позвоночника. Лучше, если в положении сидя колени будут несколько выше тазобедренных суставов. Следует считать также целесообразным ношение обуви на эластичной подошве , т.к. при этом снижается амортизационная перегрузка дегенерированных дисков . Не рекомендуется длительная езда в автомашине, особенно по неровным дорогам. Необходимо устранить факторы, увеличивающие поясничный лордоз; ношение обуви на высоких каблуках, избыточный вес. Спать нужно на твердой постели (деревянный щит и тонкий матрац) или на ортопедическом матраце. Ношение ортопедических корсетов дает положительный эффект. Механическое ограничение подвижности позвоночника (особенно в поясничном отделе) имеет немаловажное значение для профилактики обострений, особенно при наличии нестабильности позвоночника.
Упражнения , укрепляющие мышцы брюшного пресса , большие ягодичные мышцы, мышцы-разгибатели позвоночника должны стать частью двигательного режима больного и проводиться в течении всего дня. Несомненное влияние на перегрузки позвоночника оказывают нерационально подобранная рабочая мебель, особенно стулья. В этом аспекте целесообразно пользоваться стульями с невысоким сидением, с внутренним его наклоном и со слегка выпуклой спинкой на месте поясничного изгиба позвоночника. Лучше, если в положении сидя колени будут несколько выше тазобедренных суставов. Следует считать также целесообразным ношение обуви на эластичной подошве , т.к. при этом снижается амортизационная перегрузка дегенерированных дисков . Не рекомендуется длительная езда в автомашине, особенно по неровным дорогам. Необходимо устранить факторы, увеличивающие поясничный лордоз; ношение обуви на высоких каблуках, избыточный вес. Спать нужно на твердой постели (деревянный щит и тонкий матрац) или на ортопедическом матраце. Ношение ортопедических корсетов дает положительный эффект. Механическое ограничение подвижности позвоночника (особенно в поясничном отделе) имеет немаловажное значение для профилактики обострений, особенно при наличии нестабильности позвоночника.
Современная терапия основана на двух принципах: раннем распознавании болезни , максимально раннем комплексном лечении.
Расширение арсенала средств восстановительного лечения способствует улучшению качества жизни у пациентов : уменьшению болей, расширению объема движений, увеличению периода ремиссии, длительному сохранению трудоспособности и социальной активности.
Эффективность проводимого лечения связана с адекватностью терапии, зависящей в свою очередь от клинической формы болезни, вариантов ее течения, степени активности, рентгенологической стадии, функционального состояния опорно-двигательного аппарата.
Необходимо:
— контролировать осанку во время ходьбы и сидения,
— правильно выполнять движения, например при подъеме тяжести,
— употреблять достаточное количество кальция и других микроэлементов,
— правильно тренировать мышцы спины и брюшного пресса.
Боль в спине в конце рабочего дня может быть обусловлена двумя причинами: недостатком движения сидячей работой. В положении сидя межпозвонковые диски испытывают максимальную нагрузку. Неудобная поза во время сидения лишь усугубляет ситуацию. В таких случаях необходимо во время рабочего дня один раз в час вставать из-за стола и делать небольшую разминку, походить , во время обеда пройтись или погулять по улице. Организуйте рабочее место. Сидеть необходимо на офисном стуле. Сидите , плотно прижав спину к спинке стула. Монитор компьютера установите так, чтобы его верхняя граница была на уровне глаз, а телефон расположите в пределах досягаемости. После работы — идите в бассейн, тренажерный зал . Смените вид деятельности.
Что же делать, если все же у вас появились боли в спине?
При дебюте или обострении заболевания с острым болевым синдромом первой рекомендацией пациенту должно быть назначение щадящего двигательного и физического режима . Необходимо создать условия максимальной разгрузки и покоя пораженного отдела позвоночника, что будет способствовать улучшению кровообращения в ПДС , расслаблению мышц, устранению компрессионных явлений в отношении нервно-сосудистых образований. Поскольку при остеохондрозе позвоночника пораженный ПДС часто ослаблен,- покой с положением больного лежа на жесткой основе будет также способствовать уменьшению компрессионной нагрузки на сегмент, препятствуя повышению внутридискового давления и патологической импульсации по синувертебральному нерву. Однако увлекаться сильно жесткой постелью при выраженном болевом синдроме и вынужденной позе пациента не стоит, т.к. расслабиться в этих условиях проблематично. При этом лучше рекомендовать пребывание на полужесткой постели в сочетании с применением ортопедической уклад- ки: например, при остеохондрозе поясничного отдела позвоночника лежать на спине с опорой на подставку, согнутых под прямым углом к бедру голеней (искусственное кифозирование), или с валиком под коленными суставами ; при остеохондрозе шейного отдела позвоночника больному удобнее лежать на боку так, чтобы плечо опиралось на матрац, а голова покоилась на небольшой подушке.
В настоящее время для этих целей применяются специальные ортопедические подушки и матрацы с элементами легкой тракции (детензоры). Это способствует расслаблению мышечного аппарата и уменьшению раздражения нервных образований. Особенно важно максимально удобное положение пациента во время сна. В период бодрствования пациенту рекомендуется избегать резких движений , фиксированного положения с разогнутым или согнутым положением шеи и туловища, подъема тяжестей и переохлаждения. При выполнении домашней работы делайте перерывы , чередуйте различные виды деятельности, всю работу делайте только с прямой спиной . Если спина устала, прилягте минут на 10-20 . Переносимый в руках груз распределяйте равномерно на обе руки. Больше 15 кг поднимать и переносить не рекомендуется. Если в руках что-то тяжелое, не нагибайтесь ни в коем случае. Поднимать груз, переносить его нужно только с прямой спиной.
Причины и советы по профилактике артрита
Когда дело доходит до артрита, существует несколько широко распространенных заблуждений по этому поводу. Многие люди могут подумать, что артрит — это то, что случается со случайными людьми без какой-либо рифмы или причины. Его нельзя предотвратить, и вы его либо разовьете, либо нет. Другие могут подумать, что он полностью генетический, и поэтому шансы на его развитие зависят от нашей семейной истории.
Может быть, вы давно болеете артритом. Возможно, вы только начинаете ощущать скованность в суставах и задаетесь вопросом, не страдаете ли вы от начала артрита.Или, может быть, вам просто любопытно, и вам интересно, есть ли какие-то шаги, которые вы можете предпринять, чтобы вообще предотвратить развитие этого состояния.
Как бы то ни было, всегда лучше быть в курсе. Вот почему мы составили руководство по артриту. Здесь мы поговорим о том, что это такое, что его вызывает и какие шаги вы можете предпринять, чтобы предотвратить его развитие, или о том, какие шаги вы можете предпринять, чтобы уменьшить свои симптомы.
Что такое артрит?
Знаете ли вы, что артрит — это не просто одно заболевание? Несмотря на то, что мы часто используем этот термин в общем для описания любой боли в суставах, связанной с воспалением, он описывает примерно 200 различных состояний и заболеваний, которые влияют на суставы и прилегающие области.
Артрит — очень распространенное заболевание, которое обычно поражает взрослых старше 65 лет, но может затронуть любого. По данным Центра по контролю за заболеваниями (CDC), это настолько распространено, что 52,5 миллиона взрослых сообщают о том, что страдают от той или иной формы заболевания. Некоторые из наиболее известных типов артрита — это остеопороз, ревматические заболевания и систематические заболевания соединительной ткани, но существует гораздо больше разновидностей.
Каковы симптомы артрита?
Симптомы вашего артрита будут сильно различаться в зависимости от того, какой у вас тип артрита.Шаблоны, скорее всего, будут совершенно разными, как и расположение и тяжесть боли, а также другие симптомы, которые могут сопровождать боль.
Однако, несмотря на большой потенциал разнообразия симптомов, почти при каждой разновидности артрита присутствуют четыре основных симптома.
- Боль
Боль — наиболее распространенный элемент артрита. Боль обычно сосредоточена в суставах, хотя может распространяться на другие части тела. Он может быть ограничен только одним суставом или может поражать множество суставов по всему телу.Боль может развиваться постепенно или внезапно. Это может быть постоянная боль или она может приходить и уходить, вызванная определенными действиями, которые чрезмерно нагружают пораженный сустав. - Отек
Большинство типов артрита вызывают заметный отек пораженного сустава. Кожа может стать красной и теплой на ощупь. Припухлость может быть очень значительной или очень незначительной. Эта опухоль может длиться столько же, сколько и боль, или она может приходить и уходить, вызванная внешними факторами.Скорее всего, он будет обостряться в течение определенного периода времени в сочетании с болью. - Скованность
Скованность — классический симптом артрита, который присутствует почти при любой форме артрита. Пострадавшие при движении начнут «скрипеть». Движения могут стать медленными, а диапазон движений может быть ограничен. Скованность может усиливаться по утрам или после продолжительных периодов неподвижности, например, после долгого сидения за столом или в машине - Трудности с передвижением Сустав: Этот симптом очень похож на скованность суставов.Переход из одного положения в другое может быть болезненным. Некоторые движения могут стать невозможными из-за растущей нехватки гибкости и боли, которую могут вызывать определенные движения. Другие симптомы могут варьироваться от одного типа артрита к другому, но они могут включать онемение или покалывание в суставах, трудности со сном и скрежетание при движении пораженного сустава.
Что вызывает артрит?
Трудно определить одну причину артрита. Отчасти это связано с тем, что существует так много разных типов артрита, а отчасти потому, что при любом конкретном типе артрита действует множество факторов.Однако во всем спектре есть некоторые общие черты и общие тенденции.
- Травма: Если вы получили травму одного из суставов, например, спортивную травму или несчастный случай другого типа, это может способствовать развитию дегенеративного артрита. Процесс заживления после травмы очень утомителен для тела и может привести к тому, что сустав сломается быстрее, чем обычно. Кроме того, сустав, возможно, не зажил правильно после травмы и может быть более подвержен развитию артрита в дальнейшем.
- Генетика: Не каждый тип артрита наследуется генетически, но некоторые из них наследуются. Один из таких типов — остеоартроз. Это разновидность артрита, при которой смягчающий хрящ в коленях уменьшается гораздо быстрее, чем обычно. Генетическая предрасположенность к этому часто передается через семьи.
- Плохое питание: Это часто является причиной таких типов артрита, как подагра или псевдоподагра. Эти виды артрита напрямую вызваны диетами, которые содержат много продуктов с высоким содержанием пуринов, таких как мясо, морепродукты и красное вино.Переедание этих продуктов может вызвать подагру.
- Инфекции: Некоторые типы артритов, такие как артрит, связанный с болезнью Лайма, могут начаться с инфекции, прежде чем перерасти в артрит сами по себе.
- Дисфункция иммунной системы
Проблемы с иммунной системой могут быть причиной некоторых типов артритов, таких как ревматоидный артрит или системная красная волчанка.
Факторы риска
Любой человек может в какой-то момент своей жизни заболеть артритом.У некоторых она может развиться в старости, у некоторых она может возникнуть в раннем возрасте, а у третьих она вообще может не развиться. Однако за прошедшие годы были выделены некоторые решающие факторы, которые повышают риск артрита у человека.
Факторы, повышающие риск артрита, включают, но не ограничиваются ими:
- Генетика
Если ваши родители, бабушка и дедушка, тети и дяди страдали артритом, то с высокой вероятностью это будет и у вас.Не каждый тип артрита имеет генетический компонент, но некоторые имеют. Часто, если у вас есть генетическая предрасположенность к артриту, вы можете быть более восприимчивыми к факторам окружающей среды, которые могут вызвать у вас заболевание. - Возраст
Несмотря на то, что у любого человека может развиться артрит в любой момент своей жизни, существует определенная связь между возрастом и артритом. Не у каждого пожилого человека разовьется артрит, но риск значительно увеличивается с возрастом. - Секс
Ваш пол может быть фактором, когда речь идет о развитии различных типов артрита.В целом вероятность развития артрита у женщин выше, чем у мужчин. Однако важно отметить, что статистика варьируется в зависимости от того, какой тип артрита вы исследуете. Например, большинство пациентов с ревматоидным артритом — женщины, тогда как большинство пациентов с подагрой (еще один распространенный тип артрита) — мужчины. - Ожирение
Если ваше тело несет значительный лишний вес, это создает дополнительную нагрузку на некоторые из ваших суставов. В частности, это нагружает бедра, колени и позвоночник.Это подвергает вас гораздо более высокому риску развития артрита. - Предыдущие травмы
Если у вас когда-либо была травма сустава, велика вероятность того, что в будущем у вас в этом суставе разовьется артрит. Это могло произойти из-за того, что что-то не зажило с первого раза правильно, или из-за того, что сустав может деградировать быстрее в результате травмы. - Род занятий
Некоторые работы требуют частых сгибаний, приседаний и других движений, которые затрудняют работу коленных суставов.Если вы работаете на такой работе, вы, вероятно, будете подвержены более высокому риску развития остеоартрита коленного сустава. Точно так же определенные виды работ, требующие от вас повторяющихся движений руками и запястьями, могут сделать вас более восприимчивым к развитию артрита в лучезапястных суставах.
Профилактика
Некоторые факторы, повышающие риск артрита, находятся вне вашего контроля. Вы не можете исправить предыдущую травму, вы не можете помочь своей генетике и, конечно же, не можете контролировать свой возраст. Однако есть несколько шагов, которые вы можете предпринять, чтобы опередить себя и стать менее вероятным кандидатом на артрит.
- Ешьте больше рыбы
Некоторые виды рыбы, такие как лосось, форель и сардины, особенно богаты жирными кислотами Омега-3. Это полезные полиненасыщенные жиры, которые, как известно, полезны для здоровья. Одно из этих преимуществ — уменьшение воспаления в организме. В частности, женщины, которые едят рыбу с высоким содержанием Омега-3, будут подвергаться более низкому риску ревматоидного артрита. - Поддерживайте здоровый вес
Мы упоминали, что ожирение является фактором риска, способствующим развитию артрита.Поэтому, если вы хотите предотвратить артрит, поддержание веса на нормальном уровне — отличный способ сделать это. Это не только снизит риск артрита, но и будет иметь множество других преимуществ для здоровья, если вы будете иметь здоровый вес. Соблюдая хорошо сбалансированную диету и много упражняясь, вы можете довести свой вес до здорового диапазона для вашего тела. тело и помогает снизить нагрузку на суставы. Это снизит вероятность развития артрита в долгосрочной перспективе. - Упражнение
Это хорошо сочетается с пунктом 2. Упражнения — отличная профилактическая техника, поскольку они могут помочь вам похудеть и снять дополнительную нагрузку на суставы. Не только это, но и упражнения укрепляют мышцы, окружающие суставы, что помогает обеспечить им дополнительный уровень защиты от износа, который часто приводит к артриту. Если вы будете смешивать упражнения, они будут наиболее полезны. Чередуйте аэробные упражнения, такие как плавание и бег, с силовыми тренировками.Тренировки на гибкость также являются отличной идеей, так как они помогут сохранить гибкость суставов, их гибкость и меньшую подверженность травмам. - Попытайтесь избежать травм
Это может быть очевидным, но о нем все же стоит упомянуть. Травмы могут привести к артриту из-за неправильного заживления суставов или из-за их более быстрого износа. Вы также должны избегать травм ради других преимуществ для здоровья, особенно из-за той роли, которую они играют в развитии артрита. Всегда носите защитное снаряжение при занятиях спортом или других потенциально опасных занятиях.Обязательно растягивайтесь до и после тренировки и всегда находите время, чтобы изучить правильную форму и технику любой деятельности, чтобы избежать травм. - Будьте здоровы со своими суставами
Чем лучше вы заботитесь о своих суставах, тем лучше они могут позаботиться о вас. Это значит делать такие вещи, как сгибание в коленях, чтобы поднимать тяжелые предметы, вместо того, чтобы сгибаться в талии. Это означает, что нужно носить с собой тяжелые предметы, чтобы снять напряжение с запястий. Это означает, что будьте осторожны с позами, в которых вы спите.Еще одна вещь, которую вы можете сделать, чтобы помочь своим суставам, — это встать после того, как вы долгое время сидели. Если у вас есть офисная работа, время от времени делайте перерывы, чтобы встать, потянуться и совершить короткую прогулку. - Наслаждайтесь напитком
Исследования начали связывать употребление умеренного количества алкоголя с множеством преимуществ для здоровья, например с меньшим риском сердечных заболеваний. Одно недавнее исследование предполагает, что это может распространяться на снижение риска ревматоидного артрита. Исследование далеко не завершено, но результаты, похоже, указывают на пользу для здоровья от умеренного употребления алкоголя.Конечно, чрезмерное употребление алкоголя вредно для здоровья человека, и всегда лучше проконсультироваться с врачом и узнать, безопасно ли это для вас. - Посетите врача
Один из лучших способов предотвратить артрит — это посетить врача и поговорить с ним об этом. Ваш врач может дать ценный совет о том, как лечить артрит и предотвратить дальнейшее повреждение. Даже если вы только думаете, что у вас начинает развиваться артрит, стоит посетить его. Поскольку артрит вызывает прогрессирующие повреждения, лучше приехать раньше и сразу же начать лечение.Ожидание может означать риск еще большего повреждения пораженных суставов.
Возьмите свое здоровье под контроль
Артрит нельзя полностью предотвратить. Некоторые из нас всегда будут более восприимчивы к этому, чем другие. У нас может быть генетическая предрасположенность, нам, возможно, придется работать за столом весь день или мы просто стареем.
Не позволяйте этому разочаровывать вас. Есть так много способов взять под контроль свое здоровье и принять меры для облегчения симптомов артрита.
Может быть, вы еще не заболели артритом, а может быть, никогда не заболеете. Но это по-прежнему отличные советы и отличные меры, которые вы можете предпринять, чтобы поддерживать свое здоровье и правильное функционирование.
Правильное питание, регулярные упражнения, предотвращение травм и посещение врача — все это отличные идеи, независимо от того, думаете ли вы, что у вас может развиться артрит. Следуя этим шагам, вы скоро станете здоровее.
Профилактика артрита позвоночника или дегенеративного заболевания суставов
Знаете ли вы, что дегенеративное заболевание суставов является основной причиной инвалидности у пожилых людей?
Что такое дегенеративная болезнь суставов?
Дегенеративное заболевание суставов или DJD на самом деле не заболевание, это термин, используемый для описания старения и изменений межпозвоночных дисков.Спинальные диски сделаны из фиброзного хряща, который представляет собой мягкий хрящ, который поглощает сжимающие силы позвоночника. Диски — это то, что позволяет позвоночнику поглощать удары, сгибаться, сгибаться и скручиваться. Дегенеративное заболевание суставов чаще всего обнаруживается в нижней части спины (поясничный отдел) и шее (шейный отдел) и реже — в средней части спины (грудной отдел) из-за помощи грудной клетки.
Дегенерация происходит как прогрессирующая потеря фиброзного хряща (усадка диска), что вызывает снижение способности сгибаться, сгибаться, скручиваться или поглощать удары.
По мере того, как диск становится тоньше, между позвонками становится меньше подушечек, и позвоночник становится менее устойчивым с уменьшением подвижности. Затем на позвонках развиваются костные разрастания, называемые костными шпорами (остеофиты). Костные шпоры могут оказывать давление на корешки спинномозговых нервов или спинной мозг, что приводит к боли и нарушению функции нервов. Что, в свою очередь, уменьшает больше движений и позволяет заболеванию прогрессировать.
Изменения в дисках могут привести к боли в спине или шее, а также к общим сопутствующим состояниям, таким как:
- Остеоартрит: разрушение костей и хрящей, которые защищают диски.
- Грыжа диска: , когда внутренняя часть диска (пульпозное ядро) прорывается наружу диска.
- Стеноз позвоночника / фораминала: сужение костных отверстий, которое уменьшает пространство, через которое проходит спинной мозг и нервы
Любое из этих состояний может вызвать боль и повлиять на функцию нерва, поскольку оно оказывает давление на спинной мозг или спинномозговые нервы
Что вызывает дегенеративное заболевание суставов?
- Возраст: дегенерация обычно возникает в процессе старения, однако дегенерация может оставаться более легкой, если позвоночник имеет надлежащий уход, гибкость и подвижность.
- Травма: падение, автомобильная авария, производственная травма и многие другие виды травм могут вызвать дегенерацию позвоночника, если пациент не лечится или ограничивает подвижность из-за травмы.
- Плохая биомеханика: неправильная походка при ходьбе, неравномерная длина ног, хромота из-за проблем с конечностями или нерегулярные движения из-за травмы, врожденной аномалии или хирургического вмешательства.
- Повторяющиеся микротравмы: действий в вашей обычной жизни, которые вызывают небольшие травмы, которые со временем усиливаются.Такие вещи, как сотрясение позвоночника при повторяющихся сгибаниях, скручиваниях при подъеме, использование тяжелого оборудования, длительная вибрация и, да, даже длительное сидение.
- Осанка: устойчивая плохая осанка с активностью и бездействием, плохая эргономика стола, длительное пребывание в нечетных положениях. (например, дантисты, стоматологи-гигиенисты, парикмахеры и механики)
- Недостаток мышечной гибкости: напряженные, короткие мышцы, которые ограничивают диапазон движений и усиливают напряжение в пояснице или позвоночнике.
- Генетика: аномалии позвоночника, которые уменьшают диапазон движений и увеличивают нагрузку на межпозвонковые диски. (например, сколиоз, спондилистез, кривошея, люмбаризация и другие)
Как избавиться от дегенеративного заболевания суставов?
Короткий ответ, нет. Вы не можете «избавиться» от DJD, однако вы можете уменьшить симптомы и уменьшить прогрессирование DJD.
- Двигайтесь! Диск похож на губку, которой нужно движение, чтобы выдавить отходы диска и внести необходимые питательные вещества, которые поддерживают его здоровье.Регулярные упражнения могут помочь предотвратить развитие диджейской болезни. Если в настоящее время у вас есть симптоматический ДЖД, вы хотите обсудить с врачом, какие упражнения лучше выполнять.
- Гидратация: Вода поможет сохранить ваше тело гидратированным и поддерживать здоровый уровень гидратации в дисках, что предотвращает высыхание дисков (ухудшение из-за высыхания).
- Растяжка: Повышение гибкости позволяет мышцам двигаться более свободно и снимает ненужное напряжение с позвоночника и суставов.
- Упражнение: Важно растянуть короткие мышцы и укрепить слабые, чтобы сбалансировать движения вашего тела и помочь в правильной осанке.
- Регулировки хиропрактики: Исследования показали, что регулярные корректировки хиропрактики могут замедлить процесс дегенерации за счет увеличения движения в позвоночнике, увеличения гибкости как мышц, так и связок, позволяют регидратировать диски и уменьшать боль в позвоночнике за счет высвобождения эндорфина.
- Правильный сон: Поддерживайте здоровый цикл сна; 6-8 часов сна помогают позвоночнику отдохнуть, расслабиться и восстановить водный баланс за счет давления тела.Спите на спине или на боку, подложив подушку между колен.
DJD — основная причина инвалидности у пожилых людей, но это не обязательно! Подобно тому, как ваш стоматолог обучен предотвращать разрушение зубов, хиропрактики обучены предотвращать дегенеративные заболевания суставов в позвоночнике. Однако, если вы слишком долго ждете, прежде чем обратиться к стоматологу или мануальному терапевту, может произойти слишком большой ущерб, который снижает ваши шансы на наилучший результат. Так что не ждите, двигайтесь, растягивайтесь, делайте упражнения и высыпайтесь, и звоните нам, когда вам понадобится наша помощь.
Натан Т. Элдридж, округ Колумбия
Анкилозирующий спондилит — Лечение — NHS
Нет лекарства от анкилозирующего спондилита (АС), но существует лечение, которое помогает облегчить симптомы.
Лечение также может помочь отсрочить или предотвратить процесс соединения (сращения) и скованности позвоночника.
В большинстве случаев лечение включает комбинацию:
Физиотерапия и упражнения
Поддержание активности может улучшить вашу осанку и диапазон движений позвоночника, а также предотвратить его жесткость и болезненность.
Помимо поддержания активности, физиотерапия является ключевой частью лечения АС. Физиотерапевт посоветует наиболее эффективные упражнения и составит программу упражнений, которая вам подходит.
Типы физиотерапии, рекомендуемые при АС, включают:
- программа групповых упражнений — где вы тренируетесь вместе с другими
- индивидуальная программа упражнений — вам даны упражнения, которые вы можете выполнять самостоятельно
- массаж — ваши мышцы и другие мягкие ткани обрабатываются для облегчения боли и улучшения движений; никогда нельзя манипулировать костями позвоночника, так как это может привести к травмам у людей с AS
- гидротерапия — упражнения в воде, обычно в теплом неглубоком бассейне или в специальной гидротерапевтической ванне; плавучесть воды помогает облегчить движение, поддерживая вас, а тепло расслабляет мышцы
Некоторые люди предпочитают плавать или заниматься спортом, чтобы сохранять гибкость.Обычно это нормально, хотя также важны ежедневные упражнения на растяжку и упражнения.
Если вы сомневаетесь, поговорите со своим физиотерапевтом или ревматологом, прежде чем заняться новым видом спорта или физическими упражнениями.
Национальное общество анкилозирующего спондилита (NASS) предоставляет подробную информацию о различных видах упражнений, которые помогут вам управлять своим заболеванием.
Обезболивающие
Во время направления к ревматологу вам могут понадобиться обезболивающие для лечения вашего состояния.Ревматолог может продолжать прописывать обезболивающие, хотя не всем они нужны постоянно.
Нестероидные противовоспалительные средства (НПВП)
Первый тип обезболивающих, которые обычно назначают, — это нестероидные противовоспалительные препараты (НПВП). НПВП не только облегчают боль, но и снимают отек (воспаление) в суставах.
Примеры НПВП:
При назначении НПВП ваш терапевт или ревматолог попытается найти 1, который вам подходит, и минимально возможную дозу, которая облегчит ваши симптомы.Ваша доза будет контролироваться и при необходимости пересматриваться.
Парацетамол
Если НПВП вам не подходят, можно порекомендовать альтернативное обезболивающее, например парацетамол.
Парацетамол редко вызывает побочные эффекты и может использоваться беременными или кормящими грудью женщинами. Однако парацетамол может не подходить для людей с проблемами печени или алкогольной зависимости.
Кодеин
При необходимости вам также могут назначить более сильное обезболивающее, называемое кодеином, а также парацетамол.
Кодеин может вызывать побочные эффекты, в том числе:
Биологические препараты
Препарат против TNF
Если ваши симптомы невозможно контролировать с помощью обезболивающих, физических упражнений и растяжек, можно порекомендовать лекарство от фактора некроза опухоли (TNF). TNF — это химическое вещество, вырабатываемое клетками при воспалении тканей.
Лекарства против TNF вводятся в виде инъекций и работают, предотвращая эффекты TNF, а также уменьшая воспаление в суставах, вызванное анкилозирующим спондилитом.
Это относительно новые методы лечения АС, и их долгосрочные эффекты неизвестны. Однако они дольше используются людьми с ревматоидным артритом, и это дает более четкую информацию об их долгосрочной безопасности.
Если ваш ревматолог рекомендует использовать лекарства против TNF, решение о том, подходят ли они вам, должно быть тщательно обсуждено, и ваш прогресс будет тщательно контролироваться.
В редких случаях лекарства против TNF могут влиять на иммунную систему, увеличивая риск развития потенциально серьезных инфекций.
Если ваши симптомы не улучшатся значительно после приема препарата против TNF в течение 3 месяцев, лечение будет прекращено.
Секукинумаб
Секукинумаб — это лекарство, которое можно предлагать людям с АС, которые не реагируют на НПВП или лекарства против TNF.
Секукинумаб блокирует действие белка, вызывающего воспаление.
Секукинумаб обычно не доступен в NHS для людей с AS, поэтому вам, возможно, придется заплатить за него.
Кортикостероиды
Кортикостероиды обладают мощным противовоспалительным действием, и люди с АС могут принимать их в виде таблеток или инъекций.
Если какой-либо сустав воспаляется, кортикостероиды можно вводить непосредственно в сустав. После инъекции вам необходимо дать суставу отдых в течение 48 часов.
Обычно рекомендуется ограничивать количество инъекций кортикостероидов не более 3 раз в год с интервалом не менее 3 месяцев между инъекциями в один и тот же сустав.
Это связано с тем, что инъекции кортикостероидов могут вызывать ряд побочных эффектов, например:
- Заражение в ответ на инъекцию
- кожа вокруг инъекции может изменить цвет (депигментация)
- окружающие ткани могут исчезнуть
- сухожилие возле сустава может лопнуть (разрыв)
Кортикостероиды также могут успокаивать болезненные опухшие суставы при приеме в таблетках.
Противоревматические препараты, модифицирующие заболевание (БПВП)
Модифицирующие заболевание противоревматические препараты (DMARD) — это альтернативный тип лекарств, часто используемый для лечения других типов артрита.
БПВП могут быть назначены при АС, хотя они полезны только при лечении боли и воспаления в суставах в других частях тела, кроме позвоночника.
Сульфасалазин является основным DMARD, который иногда используется для лечения воспалений суставов, кроме позвоночника.
Хирургия
Большинству людей с AS операция не требуется. Тем не менее, операция по замене сустава может быть рекомендована для уменьшения боли и уменьшения подвижности в пораженном суставе, если сустав серьезно поврежден.
Например, если поражены тазобедренные суставы, может быть проведена замена тазобедренного сустава.
В редких случаях может потребоваться коррекционная операция при сильном искривлении позвоночника.
Последующая деятельность
Поскольку симптомы АС развиваются медленно и имеют тенденцию появляться и исчезать, вам необходимо регулярно посещать ревматолога или терапевта.
Они убедятся, что ваше лечение работает должным образом, и могут провести физический осмотр, чтобы оценить, как прогрессирует ваше состояние.Это может включать дополнительные наборы тех же анализов крови или рентгеновских снимков, которые вы делали во время постановки диагноза.
Последняя проверка страницы: 11 июля 2019 г.
Срок следующего рассмотрения: 11 июля 2022 г.
10 типов заболеваний костей, которых следует остерегаться | Total Orthopaedic Care
3 августа 2018 г.
Человеческое тело состоит из 206 костей. Кости — это живая ткань, как и все другие части нашего тела, и поэтому они постоянно проходят цикл обновления.Старая костная ткань заменяется вновь сформированной костной тканью в процессе, называемом ремоделированием. Подобно ремонту дома, наша скелетная структура укрепляется, так что мы можем полагаться на нее на протяжении всей нашей жизни.
Обычно мы измеряем состояние наших костей по их плотности или «костной массе». Например, скрининг минеральной плотности костной ткани (МПК) может помочь врачу определить содержание кальция в костях и, следовательно, степень прочности наших костей.
Плотность наших костей достигает пика в молодом возрасте, обычно в возрасте от 25 до 30 лет.После этого, по мере того как мы продолжаем стареть, наши кости постепенно теряют плотность. Но есть способы бороться с этой естественной потерей костной массы — например, витамины и минералы, лекарства, такие как заместительная терапия эстрогеном, а также силовые тренировки и упражнения с отягощением.
Итак, каковы наиболее распространенные заболевания или нарушения, поражающие кости? Вот 10 примеров, которых следует избегать, если возможно:
- Остеопороз: Остеопороз, при котором низкая плотность означает, что кости хрупкие, слабые и легко ломаются, на сегодняшний день является наиболее распространенным заболеванием костей.В настоящее время им страдают 44 миллиона — или примерно половина всех — американцев в возрасте 50 лет и старше. Остеопороз поражает больше женщин, чем мужчин, и даже дети могут быть подвержены риску развития ювенильного остеопороза. Проблемы с плотностью костей могут возникать из-за того, что организм теряет слишком много костной ткани, вырабатывает слишком мало костной ткани или является комбинацией того и другого. Обычно это бессимптомно. То есть люди с остеопорозом, как правило, не знают, что у них он есть — до тех пор, пока из-за перелома кости они не посетят врача, который поставит диагноз.
- Болезнь Педжета: Это заболевание костей, при котором процесс обновления костей (ремоделирование) происходит слишком быстро, что приводит к деформации костей (мягкие, увеличенные кости, такие как позвоночник, таз, череп и длинные кости бедер и т. Д.). голень). Болезнь Педжета, как правило, возникает у взрослых белых людей старше 55 лет и может иметь наследственный компонент.
- Инфекция костей: Инфекция костной ткани, также называемая остеомиелитом, является редким, но серьезным заболеванием.Это может произойти после операции, такой как замена тазобедренного сустава, или может распространиться на кости из другой части тела. Боль, отек и покраснение являются обычными симптомами костной инфекции, и антибиотики являются обычным компонентом лечения. В некоторых случаях может потребоваться хирургическое удаление части инфицированной кости.
- Остеонекроз: Без крови костная ткань умирает — заболевание, называемое остеонекрозом. В большинстве случаев это происходит в результате травмы кости, которая нарушает кровоток к кости, например, перелома бедра.Продолжительное употребление высоких доз стероидов также может вызвать этот тип гибели костных клеток. Когда костная ткань умирает, кость ослабевает и разрушается. Постепенно усиливающаяся боль может указывать на остеонекроз.
- Опухоли костей: Опухоли костей возникают при неконтролируемом росте клеток внутри кости. Эти опухоли могут быть доброкачественными или злокачественными, хотя чаще встречаются доброкачественные (доброкачественные) костные опухоли, которые не затрагивают другие костные ткани и не распространяются.
- Остеоартрит: Хроническое дегенеративное заболевание суставов, остеоартрит — наиболее распространенный тип артрита, ежегодно диагностируемый более чем 3 миллионами американцев.Остеоартрит возникает, когда хрящ, который действует как подушка между костями, ломается, и кости трутся друг о друга, вызывая боль, воспаление и жесткость.
- Ревматоидный артрит: Ревматоидный артрит — это хроническое иммунодефицитное заболевание, при котором иммунная система по ошибке атакует ткани тела, такие как суставы рук и ног. В отличие от износа, который возникает при остеоартрите, РА поражает слизистую оболочку суставов, вызывая болезненный отек, который в конечном итоге может привести к эрозии костей и деформации суставов.
- Сколиоз: Это заболевание, при котором кости позвоночника неправильно изгибаются влево или вправо, обычно поражает незадолго до полового созревания. Ежегодно в США ставится около 3 миллионов диагнозов сколиоза, хотя большинство случаев протекает в легкой форме. В некоторых случаях деформации позвоночника со временем усугубляются. Его причина неизвестна, хотя есть подозрение на наследственный компонент.
- Низкая плотность костей: Также называемая остеопенией, это заболевание диагностируется, когда плотность костей человека ниже, чем должна быть.Низкая плотность костей может привести к остеопорозу, который вызывает переломы, боль и сутулость. Если у вас диагностирована остеопения, важно внести необходимые изменения для улучшения плотности костей.
- Подагра: Суставы поражаются необычно у людей, у которых развивается подагра — распространенное заболевание, при котором в суставах накапливаются избыточные кристаллы мочевой кислоты, вызывая аномальный отек, боль и покраснение. Большой палец стопы обычно заметно опухает, но симптомы могут возникать и в других суставах, включая голеностопный сустав, стопу или колено.Подагра может возникнуть из-за диеты или из-за того, что почки неправильно перерабатывают мочевую кислоту.
Чтобы узнать больше о том, как мы можем помочь в лечении хрупких костей и проблем с плотностью костей, чтобы избежать переломов, позвоните в Total Orthopaedic Care по телефону (954) 735-3535. Чтобы записаться на прием, позвоните или воспользуйтесь нашей безопасной онлайн-формой запроса на прием.
Что вызывает повреждение суставов? | Целостность позвоночника
Суставы отмечают точку, где встречаются 2 кости. Они находятся на ваших плечах, локтях, запястьях, бедрах, коленях и лодыжках.Суставы позволяют вашим конечностям двигаться, поэтому боль в суставах и их повреждения могут серьезно повлиять на вашу жизнь и способность нормально функционировать.
Артрит — наиболее распространенное заболевание, вызывающее боль, отек и воспаление суставов. Прочтите наше подробное руководство, чтобы узнать о признаках и симптомах проблем с суставами, о том, как артрит влияет на ваши суставы, и о вариантах лечения, которые помогут предотвратить долговременное повреждение суставов.
Признаки и симптомы совместных проблем
Боль в суставах — распространенная жалоба, и многие острые случаи быстро проходят без медицинской помощи.Однако иногда болезненные боли в суставах являются симптомом основного воспалительного состояния. Обратитесь к врачу, если вы испытываете боль, которая не проходит в течение нескольких дней, или если у вас появляются дополнительные симптомы (например, жар, плохое самочувствие или потеря веса) вместе с болью в суставах.
- Боль
- Набухание
- Утренняя скованность
- Нежность
- Тепло
- Покраснение
- Слабость или потеря диапазона движений
При отсутствии контроля воспаление суставов и боль могут привести к необратимому повреждению суставов.Если у вас есть какие-либо из перечисленных выше признаков или симптомов, обратитесь к врачу для осмотра. Ранняя диагностика и проактивное лечение могут помочь предотвратить будущие повреждения.
Общие состояния суставов
Артрит — наиболее распространенное заболевание, которое вызывает боль в суставах и приводит к необратимому повреждению суставов. Термин «артрит» является общим термином для заболеваний и травм, вызывающих боль в суставах и воспаление. Артрит поражает более 50 миллионов взрослых и 300 000 детей в Соединенных Штатах.Общие формы состояния включают:
- Ревматоидный артрит. Воспалительная форма артрита, которая развивается, когда иммунная система по ошибке атакует собственные ткани и вызывает воспаление, боль и отек вокруг суставов.
- Псориатический артрит. Воспалительная форма артрита, поражающая людей, страдающих псориазом. Он развивается, когда иммунная система организма атакует здоровые ткани и вызывает воспаление и боль в суставах.
- Остеоартроз. Невоспалительная форма артрита, которая развивается, когда защитный хрящ, покрывающий концы костей, изнашивается, вызывая боль в суставах и потерю диапазона движений.
- Анкилозирующий спондилит. Воспалительная форма артрита, развивающаяся в позвоночнике и вызывающая боль и скованность в спине.
- Подагра. Воспалительная форма артрита, вызывающая сильные приступы боли в суставах, воспаление и отек.
Существуют и другие состояния, которые могут вызывать боль в суставах и проблемы с подвижностью суставов, краткосрочные или долгосрочные.Вот некоторые из этих условий:
- Бурсит
- Тендинит
- Травмы, похожие на растяжения или растяжения
- Вывихи
- Превышение нормы
Постоянное повреждение сустава
Со временем хроническое воспаление от артрита может вызвать необратимое повреждение суставов, что может привести к:
- Эрозии костей
- Повреждение связок
- Деформации суставов
- Потеря функции и диапазона движения
- Слабость
- Хроническая боль
- Ослабление и снижение качества жизни
Таким образом, если не лечить, воспаление, вызывающее боль в суставах и отек, может распространиться на другие внутренние органы, такие как глаза, легкие, сердце и почки.Раннее и агрессивное лечение с помощью лекарств, физиотерапии и домашнего ухода необходимо, чтобы снизить риск изнурительного повреждения от воспалительного заболевания суставов.
Варианты лечения
В то время как острые случаи боли в суставах излечиваются с помощью самолечения, вам может потребоваться медицинское лечение, если вы страдаете от состояния, вызывающего хроническое воспаление и боль, например воспалительного артрита. Поэтому целью лечения является уменьшение хронических воспалительных изменений, уменьшение боли и поддержание нормальной силы суставов и диапазона движений.Чем раньше вы начнете лечение, тем больше у вас шансов контролировать свои симптомы и предотвратить необратимое повреждение суставов.
Ваш врач может порекомендовать некоторые или все следующие варианты лечения, в зависимости от причины и тяжести вашей боли:
1.) Лекарства. Обезболивающие, отпускаемые без рецепта или по рецепту, могут облегчить боль в суставах и уменьшить воспаление. Если у вас воспалительная форма артрита, ваш врач может назначить модифицирующие заболевание противоревматические препараты (DMARD) или биологическую терапию, которые помогают уменьшить воспаление путем подавления или изменения иммунной системы.
2.) Кортикостероиды. Инъекции кортизона или пероральное лечение кортикостероидами могут помочь уменьшить воспаление вокруг пораженных суставов.
3.) Физиотерапия. Вы можете работать с терапевтом, чтобы укрепить мышцы, стабилизировать суставы и улучшить или сохранить диапазон движений.
4.) Хирургия. Операция по замене сустава может потребоваться в тяжелых случаях боли в суставах и потери подвижности.
5.) Уход на дому. Когда вы испытываете обострение дома, найдите время для отдыха и избегайте действий, которые вызывают боль. Поэтому вы можете найти облегчение, обернув болезненный сустав бинтом или корсетом, чтобы стабилизировать его, приподняв сустав над сердцем, чтобы уменьшить давление на эту область, или используя компрессионные чулки, чтобы уменьшить отек и жесткость. Вы также можете использовать горячие и холодные компрессы для болезненных, опухших суставов.
Советы по поддержанию здоровья суставов
Поддержание крепких и здоровых суставов поможет вам избежать несчастных случаев и травм, которые вызывают боль и повреждения.
К сожалению, если боль в суставах вызвана хроническим воспалительным заболеванием, например артритом, лекарства нет. Но ваше состояние можно контролировать и контролировать с помощью хорошего режима ухода. Следуя приведенным ниже советам, вы сможете сохранить свои суставы максимально здоровыми как можно дольше, чтобы предотвратить необратимые повреждения и уменьшить боль и воспаление.
1.) Регулярно выполняйте физические упражнения. Регулярные упражнения помогают сохранять суставы и окружающие их мышцы сильными и гибкими.Убедитесь, что вы носите подходящее снаряжение (например, хорошие кроссовки) и меняете режим упражнений, чтобы не перегружать суставы. Включите силовые тренировки и упражнения с собственным весом в свой распорядок фитнеса, чтобы поддерживать мышечную силу. Такие практики, как йога и тай-чи, могут помочь вам растянуть и укрепить мышцы и суставы. 2.) Поддерживайте здоровый вес. Избыточный вес создает чрезмерную нагрузку на суставы. Регулярные упражнения и питательная диета, состоящая из свежих цельных продуктов, помогут вам поддерживать здоровый вес.3.) Бросить курить. Ученые связывают курение с развитием ревматоидного артрита. Кроме того, люди, которые курят, могут испытывать более серьезные симптомы артрита, чем люди, которые не курят.
4.) Соблюдайте противовоспалительную диету. Пища, которую вы едите, может повлиять на уровень воспаления в организме. Продукты с высоким содержанием сахара, простых углеводов, трансжиров и обработанных ингредиентов могут выделять в организм больше маркеров воспаления.Алкоголь также способствует воспалению. Вместо этого ешьте цельные свежие продукты, фрукты и овощи, которые богаты питательными веществами и полезными для сердца жирами. Наряду с уменьшением воспаления в организме, диета из цельных продуктов может помочь вам контролировать свой вес.
5.) Управляйте стрессом. Стресс чрезмерно активирует иммунную систему и вызывает повышенный уровень воспаления в организме. Найдите решения, которые помогут вам справиться со стрессом: отдыхайте, когда вы устали или испытываете боль, примите теплую ванну, чтобы расслабиться, прогуляйтесь на свежем воздухе или насладитесь тишиной в одиночестве, слушая музыку или читая книгу.Если хроническая боль вызывает у вас стресс, беспокойство или депрессию, обратитесь за профессиональной консультацией.
Прежде всего, следуйте предписанному врачом плану лечения. Прием лекарств и уход на дому — это наиболее эффективный способ справиться со своим заболеванием. Не стесняйтесь поговорить со своим врачом, если у вас начнется усиление боли или появятся новые симптомы. Вместе вы сможете изучить новые варианты лечения, соответствующие вашим потребностям.
Contact Integrity Spine and Orthopaedics, если у вас боли в суставах
Integrity Spine and Orthopaedics предоставляет услуги по лечению широкого спектра заболеваний суставов и позвоночника.Наши сертифицированные врачи специализируются на общей ортопедической помощи, лечении хронической боли и восстановительной медицине. Независимо от того, получили ли вы острую травму сустава или страдаете от хронической боли в суставах и воспаления, у нас есть варианты лечения, которые могут помочь.
Позвоните в нашу команду сегодня по телефону 904-456-0017, чтобы записаться на прием или запросить бесплатное обследование МРТ.
Причины, симптомы, диагностика и лечение
Обзор
Что такое костная шпора?
Костная шпора, также называемая остеофитом, представляет собой гладкую костную шишку, вырастающую из кости.Костные шпоры развиваются в течение длительного времени, обычно около суставов (там, где встречаются две или более костей).
Кто получает костные шпоры?
Костные шпоры чаще всего встречаются у людей в возрасте 60 лет и старше, но они могут развиться и у молодых людей. Люди с остеоартритом (ОА) гораздо чаще получают костные шпоры. ОА — это распространенная форма артрита «изнашивания», который возникает, когда изнашивается хрящ, который смягчает ваши кости.
Где могут расти костные шпоры?
Хотя они могут вырасти из любой кости, остеофиты особенно распространены в:
- Стопа, особенно пятка (пяточная шпора или пяточная шпора), большой палец ноги и лодыжка.
- Рука или палец.
- Бедро.
- Колено.
- Шея.
- Плечо.
- Позвоночник.
Симптомы и причины
Что вызывает костные шпоры?
Повреждение сустава от остеоартрита — самая большая причина возникновения костных шпор. ОА — это разрушение хряща — твердой, гибкой ткани, которая смягчает кости и позволяет суставам легче двигаться.ОА развивается с возрастом или после травм (например, спортивной травмы).
Когда тело пытается восстановить хрящ, он создает новый костный материал. Эти новые костные образования — остеофиты.
Анкилозирующий спондилит также может вызывать костные шпоры. Этот редкий артрит вызывает воспаление позвоночника. Со временем анкилозирующий спондилит соединяет или соединяет мелкие кости позвоночника (позвонки). Организм отвечает образованием остеофитов позвоночника.
Каковы симптомы костных шпор?
У некоторых людей есть костные шпоры, и они даже не подозревают об этом.У шпор появляются симптомы, когда они:
- Оказывать давление на близлежащие нервы.
- Ограничить движение.
- Трение о другие кости или ткани.
Когда это произойдет, вы можете почувствовать:
- Неровности или неровности, особенно на пальцах рук и ног.
- Онемение и слабость, особенно в ногах, если у позвоночника есть шпоры.
- Боль возле пораженного сустава, как боль в пятке.
- Уменьшенный диапазон движений (насколько далеко перемещается сустав).
- Жесткость.
- Тендинит (отек близлежащего сухожилия).
- Разрыв сухожилия (как разрыв вращательной манжеты плеча).
Диагностика и тесты
Как диагностируют костные шпоры?
При отсутствии симптомов вы можете случайно обнаружить костную шпору во время рентгена или другого теста на другое заболевание.
Если вы сообщите своему врачу о боли, скованности или потере движений, он или она:
- Попросите вас описать ваши симптомы.
- Спросите о своей истории болезни и истории болезни семьи.
- Попросите вас оценить ваш дискомфорт.
- Проведите физический осмотр.
- Проверьте диапазон движений и силу своего сустава.
- Заказать визуализацию, например, рентген для выявления артрита и шпор, компьютерную томографию или МРТ для выявления поврежденных связок или сухожилий.
Ведение и лечение
Когда мне следует поговорить со своим врачом?
Если у вас есть костные шпоры без симптомов, лечение не требуется. Сообщите своему врачу, если у вас возникнут боли в суставах, скованность, ограниченность движений или онемение.
Как лечат костные шпоры?
Некоторые домашние средства и изменения образа жизни помогают облегчить симптомы остеофита:
- Лед для уменьшения отека.
- Безрецептурные болеутоляющие, такие как парацетамол или НПВП, например ибупрофен.
- Отдых.
- Поддерживающая обувь или вкладыши для обуви.
- Снижение веса для уменьшения нагрузки на суставы и кости.
Если этих методов недостаточно, ваш лечащий врач может выписать:
- Физическая терапия : Упражнения и растяжки могут уменьшить боль, улучшить диапазон движений и укрепить мышцы вокруг суставов.
- Обезболивающие, отпускаемые по рецепту : Если безрецептурные обезболивающие не помогают, ваш лечащий врач может прописать более сильный вариант или укол кортизона.
- Хирургия : Если симптомы не исчезнут после года лечения, хирургическим путем можно удалить костные шпоры.
Профилактика
Как снизить риск образования костных шпор?
Не существует определенного способа предотвратить образование костных шпор. Но вы можете снизить свои шансы на их развитие, если будете вести здоровый образ жизни:
- Будьте в хорошей физической форме.
- Придерживайтесь сбалансированной и питательной диеты.
- Поддерживайте здоровый вес, чтобы снизить нагрузку на кости и суставы.
- Сохраняйте правильную осанку и эргономичность (правильное положение за столом).
- Предотвратите травмы суставов с помощью растяжки и безопасных упражнений. Не переусердствуйте.
- Носите подходящую поддерживающую обувь.
Перспективы / Прогноз
Как долго служат костные шпоры?
Костные шпоры не исчезнут, если вы не удалите их хирургическим путем.
Отрастают ли костные шпоры?
Хотя костные шпоры обычно не отрастают после операции, они могут образоваться в других частях тела.
Жить с
Что я могу сделать при боли и скованности от костных шпор?
Вы можете облегчить боль и скованность от костных шпор отдыхом, льдом и безрецептурными лекарствами.Правильно подобранная обувь и похудание также снижают нагрузку на суставы. Если симптомы становятся серьезными или неуправляемыми, позвоните своему врачу.
Следует ли мне избегать активности?
Даже с костными шпорами старайтесь оставаться активными и здоровыми. Избегайте действий и движений, которые причиняют боль. Выбирайте занятия с низким уровнем воздействия, например ходьбу, а не бег.
Когда вы тренируетесь, старайтесь минимизировать повреждение суставов: убедитесь, что у вас хорошая обувь, сосредоточьтесь на правильной технике, всегда разминайтесь и растягивайтесь.
Записка из клиники Кливленда
Костные шпоры могут не вызывать никаких симптомов или могут существенно повлиять на вашу повседневную жизнь. Домашние средства и выбор образа жизни могут помочь вам отсрочить или облегчить симптомы. Если вы не можете справиться с болью или другими симптомами самостоятельно, спросите своего врача о дополнительных стратегиях.
Остеопороз и остеоартрит | Остеопороз Канада
Несмотря на то, что остеопороз, артрит и остеоартрит (форма артрита) — это совершенно разные состояния, их часто путают, в частности, остеопороз и остеоартрит, потому что оба названия начинаются с «остео.”
Несколько основных фактов:
- Остеопороз — это заболевание костей, при котором уменьшается количество и качество кости, что приводит к переломам (переломам костей). Остеопороз не вызывает боли или других симптомов, если только не произошел перелом.
- Артрит (арт = сустав; itis = воспаление) — заболевание суставов и окружающих тканей. Остеоартрит и ревматоидный артрит — самые распространенные формы артрита.
- Сустав — это место, в котором две или более кости соприкасаются и допускают движение костей.
- Человек может болеть остеопорозом и остеоартрозом одновременно.
- Оба заболевания могут вызывать боль и ограничивать подвижность, но причина этой боли и способы ее лечения совершенно разные.
- Точный диагноз боли очень важен. Установив точный диагноз, вы сможете лучше разработать программу обезболивания, которая подойдет вам.
- Приставка «остео» (что означает «кость») — единственное, что объединяет остеопороз и остеоартрит.
| Остеопороз | Остеоартроз | |
| Определение | Остеопороз — заболевание костей. Слово «остеопороз» буквально означает пористые кости. Это заболевание костей, характеризующееся снижением прочности костей в результате уменьшения количества и качества костей. Человек с остеопорозом имеет повышенный риск легко сломать кость (перелом). | Остеоартрит — наиболее распространенная форма артрита.Это дегенеративное заболевание суставов, которое включает истончение или разрушение гладкого хряща, покрывающего концы костей, а также изменения кости, лежащей в основе суставного хряща. Остеоартрит вызывает боль, скованность и снижение подвижности пораженного сустава, что в конечном итоге влияет на способность выполнять физические упражнения, снижая качество жизни. |
| Симптомы | Остеопороз называют «тихим вором», потому что он может протекать бессимптомно, пока не сломается кость.Когда кости сильно ослабляются из-за остеопороза, простые движения — например, наклонение, чтобы взять тяжелую сумку с продуктами или сильное чихание — могут привести к переломам костей. Переломы бедра, позвоночника и запястья являются наиболее частыми переломами, связанными с остеопорозом. | Остеоартроз чаще всего поражает бедра, колени, пальцы (т. Е. Основание большого пальца, кончики и средние суставы пальцев), стопы или позвоночник. Он влияет на каждый сустав по-разному, и симптомы легко не заметить. Это может быть болезненно — боль может быть вызвана чрезмерной нагрузкой на сустав, длительной неподвижностью или болезненным ростом костей в суставах пальцев. |
| Диагностика | Остеопороз диагностируется с помощью теста на минеральную плотность костной ткани, простого безболезненного теста, который измеряет количество костной ткани в позвоночнике и бедре. | Остеоартрит диагностируется на основании истории болезни, физического осмотра и рентгеновских снимков пораженных суставов. деятельность, снижающая качество жизни. |
| Факторы риска | Риск остеопороза можно снизить, зная об этих факторах риска и приняв меры для замедления потери костной массы.Низкая минеральная плотность костной ткани является основным фактором риска переломов, основным последствием остеопороза. Другие ключевые факторы риска включают пожилой возраст, предшествующий перелом с низкой травмой, падения в анамнезе и использование определенных лекарств, таких как кортикостероиды (например, преднизон). Семейный анамнез хрупкого перелома часто является сопутствующим фактором. Узнайте больше о факторах риска остеопороза. >> | Некоторые факторы, которые могут способствовать развитию остеоартрита, включают семейный анамнез, отсутствие физической активности, избыточный вес и чрезмерное использование или травмы суставов. |
| Лечение | Остеопороз можно вылечить, изменив образ жизни и часто применяя рецептурные лекарства. Обращение внимания на диету (адекватное потребление кальция и витамина D) и регулярная физическая активность — важные изменения в образе жизни. Упражнения с весовой нагрузкой и силовые тренировки могут помочь справиться с болью и улучшить силу костей и мышц, что помогает предотвратить падения. Сломанные бедра, вызванные остеопорозом, обычно требуют хирургического вмешательства.Это может включать использование специализированных «штифтов и пластин», но также может включать операцию по замене тазобедренного сустава. Это определяет хирург на основании точного типа произошедшего перелома бедра. Если у вас остеопороз, существуют эффективные лекарства, которые могут снизить риск перелома. | Остеоартрит можно лечить с помощью защиты суставов (уменьшая объем работы, которую должен выполнять сустав), физических упражнений, обезболивающих, лечения теплом и холодом и контроля веса.Тяжелый артрит можно лечить с помощью операции, при которой поврежденные суставы заменяются искусственным имплантатом. Обычно выполняется замена коленного и тазобедренного суставов. |
Если у вас обе болезни
Людям, страдающим остеоартритом и остеопорозом, следует обратиться за помощью в планировании программы лечения обоих состояний и уделить особое внимание советам по поводу физических упражнений.
Регулярные упражнения с отягощением обычно рекомендуются людям с остеопорозом, но их может быть трудно выполнять при наличии значительного артрита тазобедренного или коленного сустава.Сохранение подвижности суставов требует особого подхода к упражнениям и движениям. Специально обученный физиотерапевт может помочь убедиться, что упражнения безопасны и полезны для обоих состояний.
Куда обратиться за помощью
Артрит
Общество артрита (TAS) — ведущий источник информации об артрите, включая остеоартрит.
 Также появляются неприятные симптомы: шум в ушах, нарушение равновесия, потемнение в глазах, а при значительном пережатии — резкие приступы головокружения с тошнотой и рвотой. Все перечисленные симптомы обычно возникают при резких поворотах головы.
Также появляются неприятные симптомы: шум в ушах, нарушение равновесия, потемнение в глазах, а при значительном пережатии — резкие приступы головокружения с тошнотой и рвотой. Все перечисленные симптомы обычно возникают при резких поворотах головы.