Анатомия и физиология позвоночника
Позвоночник является главной опорной структурой нашего тела. Без позвоночника человек не мог бы ходить и даже стоять. Другой важной функцией позвоночника является защита спинного мозга. Большая частота заболеваний позвоночника у современного человека обусловлена главным образом его прямохождением, а также высоким уровнем травматизма. Для того, чтобы понимать причины и механизмы заболеваний позвоночника, а также принципы лечения необходимо изучить основы анатомии и физиологии позвоночного столба и спинного мозга.
Анатомия
Позвоночник состоит из 24 маленьких костей, которые называются позвонками. Позвонки расположены один над другим, образуя позвоночный столб. Между двумя соседними позвонками расположен межпозвонковый диск, который представляет собой круглую плоскую соединительнотканную прокладку, имеющую сложное морфологическое строение.
Основной функцией дисков является амортизация статических и динамических нагрузок, которые неизбежно возникают во время физической активности. Диски служат также для соединения тел позвонков друг с другом.
Кроме того, позвонки соединяются друг с другом при помощи связок. Связки — это образования, которые соединяют кости друг с другом. Сухожилия же соединяют мышцы с костями.
Между позвонками есть также суставы, строение которых схоже со строением коленного или, например, локтевого сустава. Они носят название дугоотросчатых или фасеточных суставов. Благодаря наличию фасеточных суставов, возможны движения между позвонками.
Каждый позвонок имеет отверстие в центральной части, называемое позвоночным отверстием. Эти отверстия в позвоночном столбе расположены друг над другом, образуя вместилище для спинного мозга.
Спинной мозг представляет собой отдел центральной нервной системы, в котором расположены многочисленные проводящие нервные пути, передающие импульсы от органов нашего тела в головной мозг и от головного мозга к органам.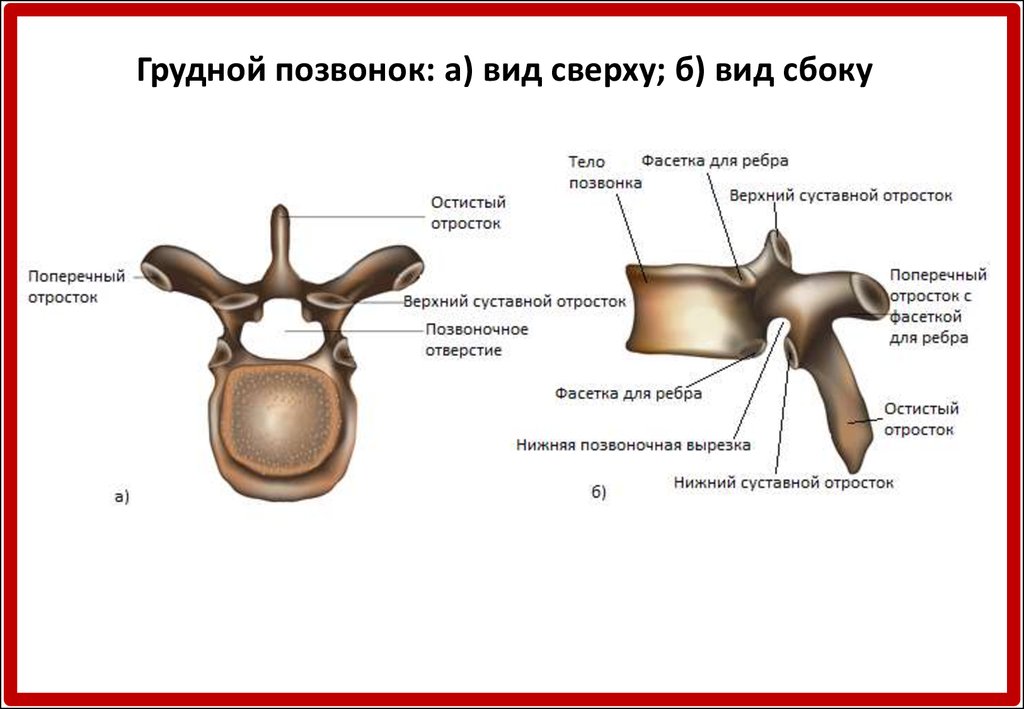
От спинного мозга отходит 31 пара нервных корешков. Из позвоночного канала нервные корешки выходят через межпозвонковые отверстия, которые образуются ножками и суставными отростками соседних позвонков.
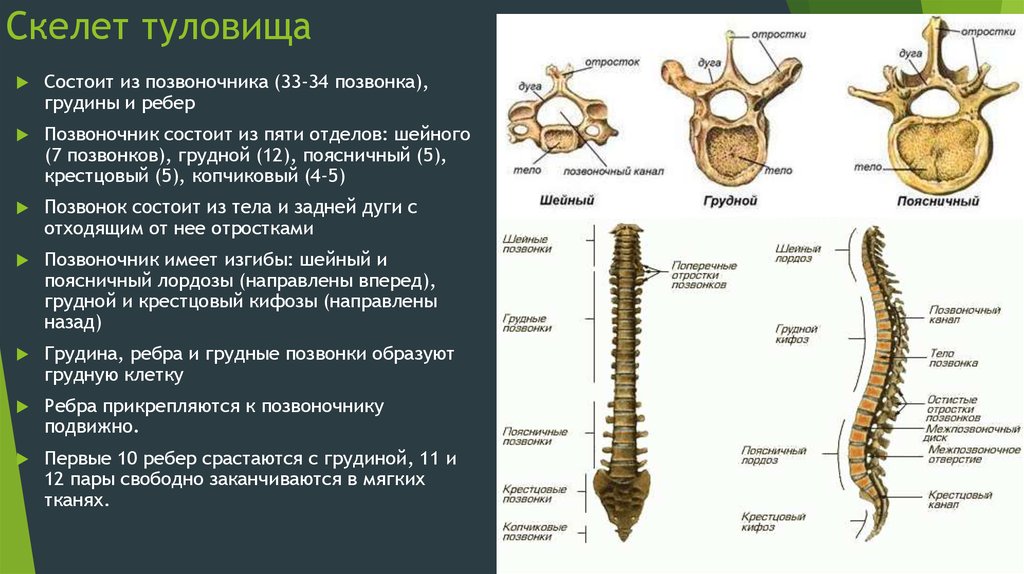
В позвоночнике выделяют четыре отдела: шейный, грудной, поясничный и копчиковый. Шейный отдел позвоночника состоит из 7 позвонков, грудной — из 12 позвонков, а поясничный отдел — из 5 позвонков. В своей нижней части поясничный отдел соединен с крестцом. Крестец является отделом позвоночника, который состоит из 5 сросшихся между собой позвонков. Крестец соединяет позвоночник с тазовыми костями. Нервные корешки, которые выходят через крестцовые отверстия иннервируют нижние конечности, промежность и тазовые органы (мочевой пузырь и прямую кишку).
В норме, если смотреть сбоку, позвоночный столб имеет S-образную форму. Такая форма обеспечивает позвоночнику дополнительную амортизирующую функцию.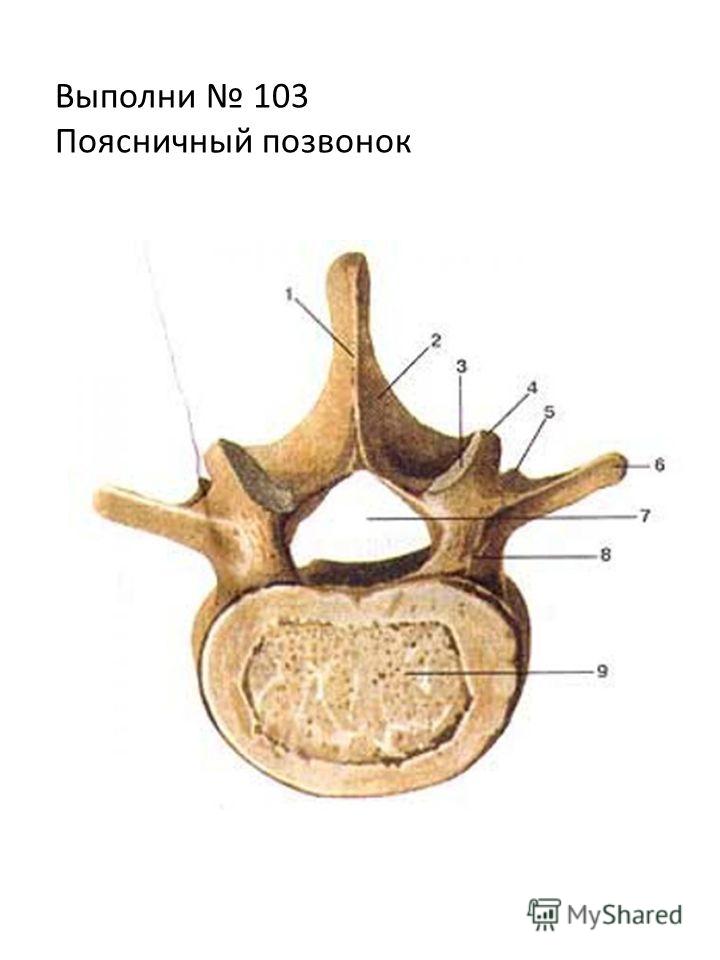 При этом шейный и поясничный отделы позвоночника представляют собой дугу, обращенную выпуклой стороной вперед, а грудной отдел — дугу, обращенную назад.
При этом шейный и поясничный отделы позвоночника представляют собой дугу, обращенную выпуклой стороной вперед, а грудной отдел — дугу, обращенную назад.
Строение позвоночного столба
- Лечение позвоночника /
- Статьи /
- Мануальная терапия /
- Строение позвоночного столба
Позвоночный столб — это одна из важнейших частей организма, но мало кто знает, как она устроена (сколько отделов в позвоночнике, сколько позвонков в позвоночнике, чем они соединены и пр.). В этой статье мы расскажем обо всем в деталях. Прочитав материал до конца, вы получите ответы на следующие важные вопросы.
- Сколько отделов в позвоночнике?
- Какие функции выполняет каждый из них?
- Сколько позвонков в позвоночнике?
- Из чего они состоят?
- Как взаимосвязаны позвоночник и различные системы жизнедеятельности человека?
15.04.19
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ С ВРАЧОМ
По телефону В мед.центре
Сколько отделов в позвоночнике
Позвоночный столб человека состоит из 5 отделов.
Шейный
Шейный отдел в позвоночнике — это его верхняя часть, соединяющая столб с головой. Эта область хребта вытянута наружу и имеет изгиб в виде буквы «С». Отдел очень подвижен, т. к. отвечает за движения шеи, повороты головы и ее наклоны.
Через шейный отдел проходит большое количество сосудов и нервных волокон. Они отвечают за головное кровоснабжение и обеспечивают связь между головным и спинным мозгом.
Грудной
Грудной отдел в позвоночнике, главным образом, предназначен для крепления ребер, образующих грудную клетку.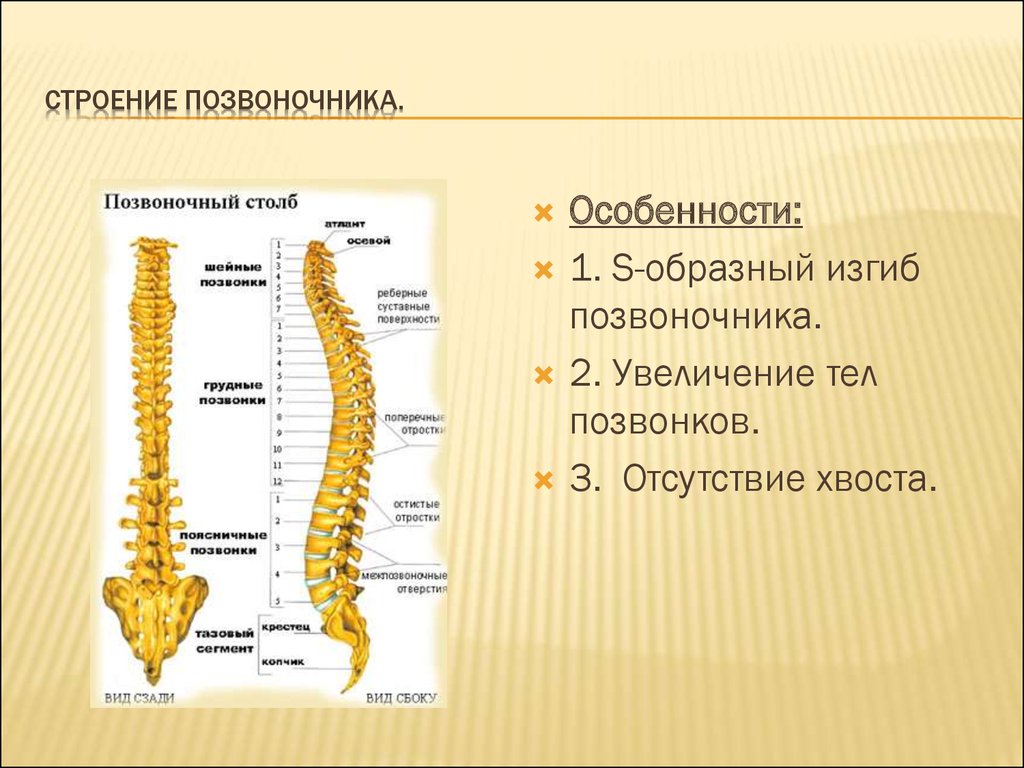 Они играют очень важную роль в защите внутренних органов от повреждений.
Они играют очень важную роль в защите внутренних органов от повреждений.
Грудной отдел позвоночника практически неподвижен. Сочленения при движении человека просто фиксируются в определенных положениях.
Поясничный
Поясничный отдел в позвоночнике несет самую большую нагрузку, т. к. соединяет малоподвижные части (грудную и крестцовую) и участвует в огромном количестве движений человека. Причем нагрузка на позвонки этого отдела часто многократно усиливается, например, при поднятии тяжестей. Это обуславливает тот факт, что люди сталкиваются с проблемами в поясничном отделе позвоночника чаще всего. Износ дисков приводит к образованию грыж.
Крестцовый
Крестцовый отдел в позвоночнике предназначен для соединения столба с тазовыми костями. Подвижностью не отличается.
Копчиковый
Самый нижний отдел в позвоночнике. Он является аналогом не получившего развитие хвоста. Копчик — это важная точка опоры позвоночника, имеющая определенную подвижность. Позвонки могут смещаться на 1 см.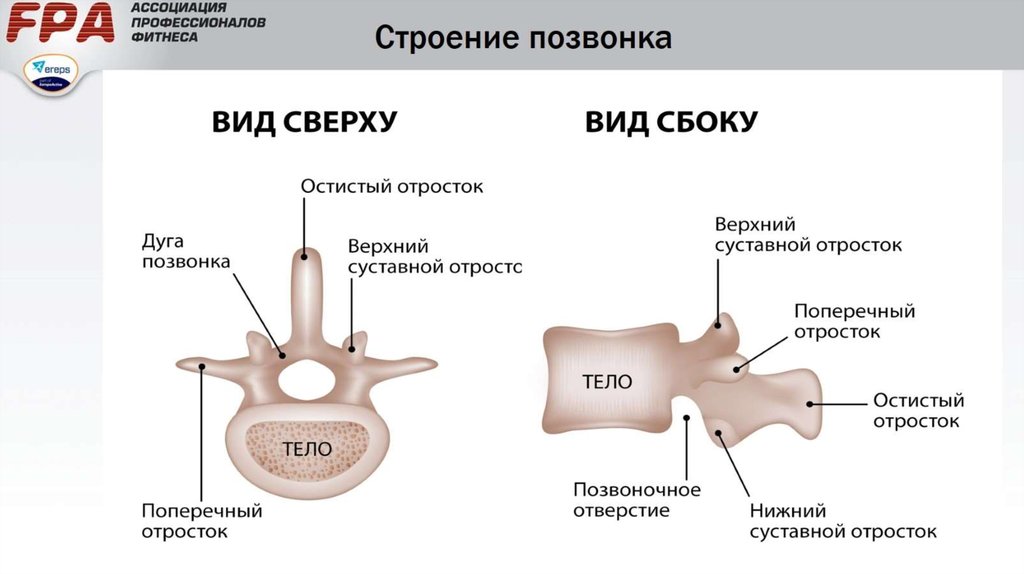 Эта важная особенность помогает женщинам в естественном родоразрешении.
Эта важная особенность помогает женщинам в естественном родоразрешении.
Строение позвонков
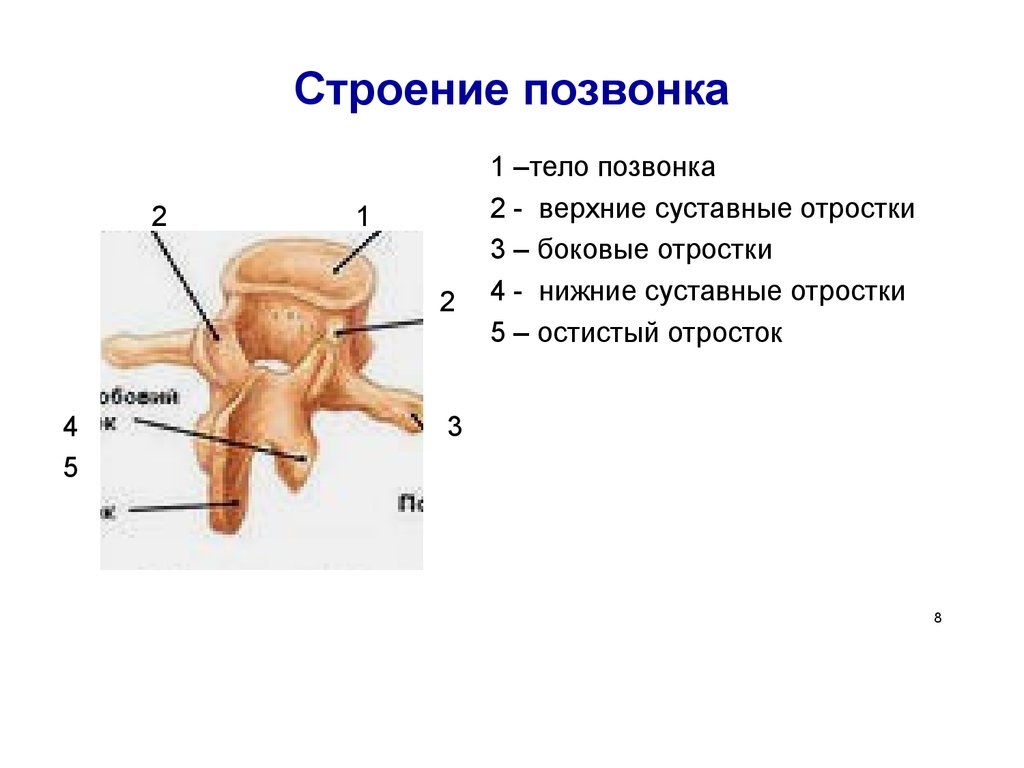
Позвонки в позвоночнике состоят из:
- тел;
- дуг;
- отростков.
Тела и крепящиеся к ним сзади при помощи двух ножек дуги формируют позвоночные отверстия. Их совокупность образует позвоночный канал, защищающий спинной мозг от повреждений.
Дуги имеют суставные, поперечные и остистые отростки. Они нужны для нормального функционирования столба. Также в позвонках имеются фораминарные отверстия. Через них проходят нервные корешки и артерии.
Межпозвоночные диски
С их помощью подвижные позвонки в позвоночнике соединяются. Каждый диск состоит из трех частей, которые плавно переходят друг в друга.
- Пульпозное ядро. В его состав входят гликозаминогликаны, обеспечивающие передачу воды. При нагрузках влага впитывается, а ядро увеличивается в размерах. При расслаблении жидкость выделяется. Так выглядит процесс межпозвонковой амортизации.

- Фиброзное кольцо. Имеет до 25 кольцеобразных пластин, между которыми располагаются коллагеновые волокна. Фиброзное кольцо не дает соседним позвонкам сдвигаться и защищает ядро.
- Замыкательные пластинки. Располагаются вплотную к позвонкам и обеспечивают их кислородом.
Как видите, позвоночник — это очень сложная система, связанная с огромным количеством внутренних органов. Именно поэтому хорошее состояние столба считается залогом здоровья. Пройти лечение болезней позвоночника вы можете в нашем медицинском центре А.Г.Гриценко
Сколько позвонков в каждом отделе позвоночника
Теперь ответим на вопрос, сколько позвонков в каждом из отделов позвоночного столба, и расскажем, с какими внутренними органами они связаны.
Шейный отдел
Состоит из 7 позвонков (обозначения — С1–С7).
|
Позвонок |
Связанные с ним органы и системы |
|
C1 |
Мозг, симпатическая НС, внутреннее ухо, гипофиз |
|
C2 |
Зрительный и слуховой нервы, височные кости, глаза |
|
C3 |
Внешнее ухо, щеки, зубы, лицевой нерв |
|
C4 |
Евстахиева труба, нос, губы и рот |
|
C5 |
Голосовые связки |
|
C6 |
Мышцы шеи и надплечья |
|
C7 |
Щитовидная железа, плечевой и локтевой суставы |
Грудной отдел
Состоит из 12 позвонков (обозначения — D1–D12).
|
Позвонок |
Связанные с ним органы и системы |
|
D1 |
Трахея, пищевод, руки, запястья и ладони |
|
D2 |
Перикард, сердце, коронарные артерии |
|
D3 |
Плевра, легкие, грудь, бронхи |
|
D4 |
Желчные пузырь и протоки |
|
D5 |
Печень и солнечное сплетение |
|
D6 |
Желудок |
|
D7 |
Поджелудочная железа, 12-перстная кишка |
|
D8 |
Селезенка и диафрагма |
|
D9 |
Надпочечники |
|
D10 |
Почки |
|
D11 |
Почки и мочеточники |
|
D12 |
Паховые кольца, фаллопиевы трубы, тонкий и толстый кишечник |
Поясничный отдел
Состоит из 5 позвонков (обозначения — L1–L5).
|
Позвонок |
Связанные с ним органы и системы |
|
L1 и L2 |
Аппендикс, брюшная полость, верхние части ребер |
|
L3 |
Колени, мочевой пузырь, половые органы |
|
L4 |
Стопы, голени, предстательная железа |
|
L5 |
Голени, стопы, пальцы ног |
Крестцовый отдел
Состоит из 5 сросшихся позвонков. Передняя поверхность крестцового отдела вогнутая, а задняя — выпуклая. Широкие боковые поверхности сужаются к низу.
Крестец напрямую связан с ягодицами и бедренными костями.
Копчиковый отдел
В его состав входят от 3 до 5 сросшихся позвонков. Копчик неразрывно связан с задним проходом и прямой кишкой.
Обратите внимание! Количество позвонков в позвоночнике может меняться со временем. Это обусловлено тем, что в некоторых случаях позвонки срастаются. Нередко это происходит на фоне различных заболеваний и отклонений.
Срастания позвонков не являются смертельно опасными, но могут сковывать и усложнять движения. При этом обычно наблюдаются болевые ощущения.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ С ВРАЧОМ
Этот сайт использует куки-файлы и другие технологии, чтобы помочь вам в навигации, а также предоставить лучший пользовательский опыт.
Анатомия, спина, крестцовые позвонки — StatPearls
Мохаммад Х. Саттар; Стюарт Т. Гатри.
Информация об авторе
Последнее обновление: 25 июля 2022 г.
Введение
Позвоночный столб, или позвоночник, состоит из 33 позвонков. Эти позвонки играют важную роль в защите спинного мозга и спинномозговых нервов. Они служат опорой для головы, шеи, грудной клетки, живота и таза, а также обеспечивают гибкость и подвижность благодаря наличию межпозвонковых дисков и фасеточных суставов без ущерба для их поддерживающей функции.
Они служат опорой для головы, шеи, грудной клетки, живота и таза, а также обеспечивают гибкость и подвижность благодаря наличию межпозвонковых дисков и фасеточных суставов без ущерба для их поддерживающей функции.
Позвоночник состоит из нескольких сегментов. These are the:
Cervical Spine — 7 vertebrae
Thoracic Spine — 12 vertebrae
Lumbar Spine — 5 vertebrae
Sacral Spine — 5 fused vertebrae
Coccyx — 3-5 сросшиеся позвонки
Типичный позвонок состоит из тела позвонка и дуги позвонка. Эти структуры окружают позвоночное отверстие, в котором находится спинной мозг. От каждого позвонка отходит семь отростков. К ним относятся два верхних суставных отростка, два нижних суставных отростка, два поперечных отростка и остистый отросток. Эти отростки служат суставными фасетками с соседними позвонками, местами прикрепления мышц и образуют межпозвонковые отверстия, от которых отходят спинномозговые нервы.
Структура и функция
Крестец состоит из пяти сросшихся позвонков, имеющих форму перевернутой треугольной кости, вогнутой спереди и выпуклой сзади. Внутри крестца находится крестцовый канал, который является продолжением позвоночного канала. Он заканчивается крестцовой щелью. Хотя спинной мозг заканчивается в поясничной области (L1-L2), твердая мозговая оболочка простирается до S2.[1] Внутри канала также находится терминальная нить, связка, которая отходит от мозгового конуса и прикрепляется к основанию копчика, таким образом, служащая якорем для спинного мозга. Четыре двусторонних крестцовых отверстия можно оценить как спереди, так и сзади, которые дают начало спинномозговым нервам S1-S4.
Верхняя часть крестца, называемая крестцовым мысом, сочленяется сверху с телом L5 позвонка поясничного отдела позвоночника. Такое расположение образует пояснично-крестцовый сустав, который укреплен подвздошно-поясничными и пояснично-крестцовыми связками.
Крылья крестца сочленяются с подвздошной костью на двусторонней основе. Они известны как крестцово-подвздошные суставы. Они образуют важную связь между осевым скелетом и аппендикулярным скелетом и выполняют функцию передачи силы от нижних конечностей к позвоночнику. Передняя крестцово-подвздошная связка, задняя крестцово-подвздошная связка и межкостная крестцово-подвздошная связка обеспечивают стабилизацию сустава.[2]
Они известны как крестцово-подвздошные суставы. Они образуют важную связь между осевым скелетом и аппендикулярным скелетом и выполняют функцию передачи силы от нижних конечностей к позвоночнику. Передняя крестцово-подвздошная связка, задняя крестцово-подвздошная связка и межкостная крестцово-подвздошная связка обеспечивают стабилизацию сустава.[2]
Нижняя часть крестца соединяется с копчиком посредством крестцового и копчикового рогов.
На задней стороне крестца видны многочисленные костные ориентиры. Срединный крестцовый гребень образуется в результате слияния первых трех крестцовых остистых отростков. Он служит местом прикрепления надостной связки. Промежуточные крестцовые гребни образуются путем слияния суставных отростков. Они служат местами прикрепления задних крестцово-подвздошных связок. Боковые крестцовые гребни образуются путем слияния поперечных отростков. Это места прикрепления крестцово-подвздошных и крестцово-бугорных связок.
Передняя часть крестца менее грубая, чем задняя.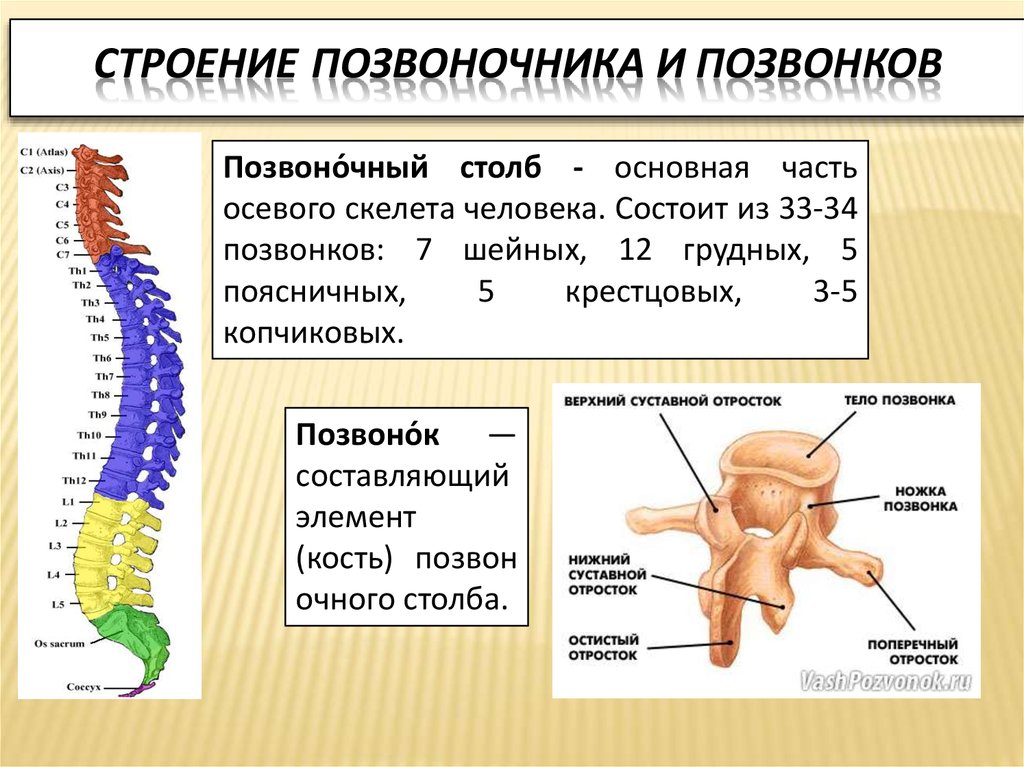 После завершения слияния крестцовых позвонков можно оценить четыре поперечных гребня. Эти гребни представляют собой остатки сросшихся межпозвонковых дисков. Мыс крестца выступает вперед, образуя задний гребень входа в таз. Остальная часть входа в таз формируется краями крыла, дугообразной линией подвздошной кости, пектиновой частью лобка и лобковым гребнем.
После завершения слияния крестцовых позвонков можно оценить четыре поперечных гребня. Эти гребни представляют собой остатки сросшихся межпозвонковых дисков. Мыс крестца выступает вперед, образуя задний гребень входа в таз. Остальная часть входа в таз формируется краями крыла, дугообразной линией подвздошной кости, пектиновой частью лобка и лобковым гребнем.
Слияние позвонков и большой размер крестца образуют идеальную основу, позволяющую выдерживать вес всего тела.
Эмбриология
Развитие человеческого скелета начинается вскоре после зачатия. Примерно с 17 по 19 день начинает формироваться хордальный отросток. Дно этого нотохордального отростка сливается с крышей желточного мешка, образуя нотохордальную пластинку. Пластинка загибается внутрь, образуя хорду. Хорда играет жизненно важную роль в поддержании структуры эмбриона и обеспечивает стимуляцию дифференцировки окружающих тканей. Он стимулирует вышележащую эктодерму с образованием нейроэктодермы, давая начало нервной пластинке, которая в конечном итоге сформирует нервную трубку. Нервная трубка обеспечивает основу для головного и спинного мозга взрослого человека. Сама хорда в конечном итоге сохранится, чтобы сформировать студенистое ядро у взрослых.
Нервная трубка обеспечивает основу для головного и спинного мозга взрослого человека. Сама хорда в конечном итоге сохранится, чтобы сформировать студенистое ядро у взрослых.
Начиная с третьей недели беременности сомиты начинают развиваться вокруг хорды в краниально-каудальном направлении. Эти сомиты дают начало склеротомам. Два соседних склеротома сливаются, образуя тело каждого позвонка в процессе, называемом сегментацией.
Эндохондральная оссификация начинается примерно на шестой неделе беременности. В каждом позвонке начинают формироваться три первичных центра окостенения. Один центр формируется в эндохондральном центре и приводит к окостенению тела позвонка, тогда как два других центра формируются в нервных отростках и приведут к окостенению каждой ножки. Этот процесс начинается в грудопоясничном отделе и протекает двунаправленно (как краниально, так и каудально). Первичный хрящ заменяется костью на восьмой неделе беременности. Нервные отростки и центр сливаются примерно в возрасте от 3 до 6 лет. Эндохондральное окостенение не завершается примерно до 26 лет.[3]
Эндохондральное окостенение не завершается примерно до 26 лет.[3]
Сращение крестца начинается примерно в период полового созревания и завершается в возрасте от 25 до 30 лет.[4]
Кровоснабжение и лимфатическая система
Кровоснабжение крестца обеспечивается срединной крестцовой артерией, а также двумя боковыми крестцовыми артериями. Срединная крестцовая артерия является ветвью брюшной аорты, которая начинается непосредственно перед бифуркацией и проходит по средней линии крестца. Боковые крестцовые артерии отходят от заднего отдела внутренней подвздошной артерии на двусторонней основе.[5]
Спинномозговые вены впадают в венозные сплетения, расположенные как внутри, так и снаружи позвоночного канала.[6]
Лимфатические узлы расположены в вогнутости крестца. Они получают лимфатический поток от прямой кишки и задней стенки таза.
Нервы
Существует пять пар крестцовых спинномозговых нервов (S1-S5). Нервы S1-S4 берут начало от конского хвоста спинного мозга, проходят вниз по крестцовому каналу и выходят через четыре крестцовых отверстия. S5 следует по тому же маршруту, за исключением того, что он выходит из крестцового отверстия, а не через отверстия. Сами позвонки иннервируются менингеальными ветвями этих спинномозговых нервов.[7]
S5 следует по тому же маршруту, за исключением того, что он выходит из крестцового отверстия, а не через отверстия. Сами позвонки иннервируются менингеальными ветвями этих спинномозговых нервов.[7]
Мышцы
Крестец служит местом прикрепления многочисленных мышц. Эти мышцы могут группироваться на те, которые прикрепляются к передней части крестца, и те, которые прикрепляются к задней части крестца.[8]
Физиологические варианты
Наиболее заметный физиологический вариант крестца представлен его половым диморфизмом. У женщин крестец обычно короче и шире, чем у мужчин. У самок также менее выражен крестцовый выступ, что облегчает прохождение потомства во время родов.
Еще одним распространенным вариантом является наличие пояснично-крестцовых переходных позвонков (ППК). LSTV может возникнуть, когда либо позвонок L5 подвергается сакрализации и срастается с крестцом (в результате чего получается 6 крестцовых позвонков), либо когда позвонки S1 подвергаются люмбализации, чтобы стать 6-м поясничным позвонком (в результате чего образуются 4 крестцовых позвонка).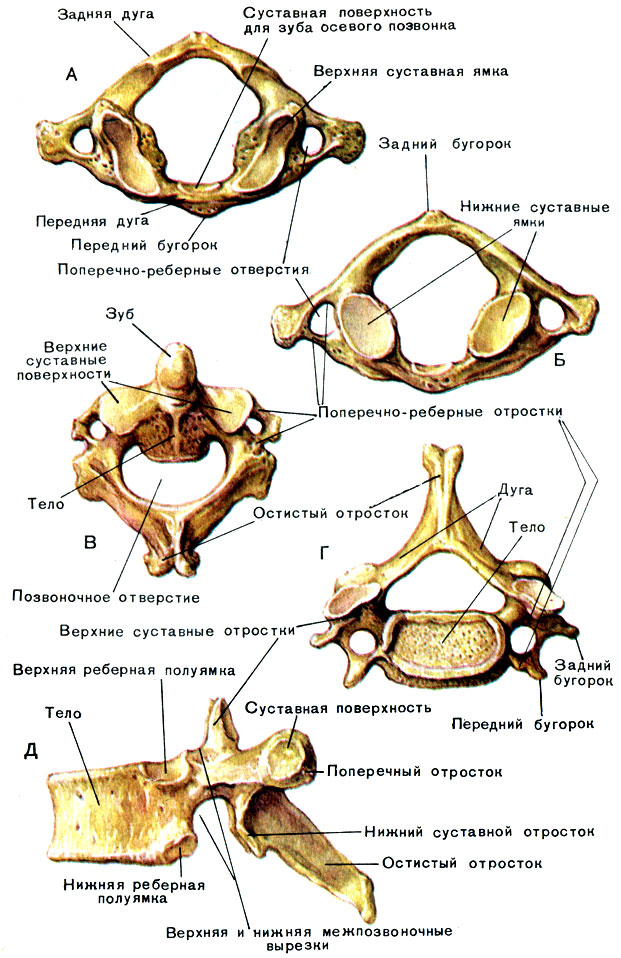 Метаанализ с 1986 по 2007 год показал , что распространенность LSTV может достигать 12,3%.[9]
Метаанализ с 1986 по 2007 год показал , что распространенность LSTV может достигать 12,3%.[9]
Существует еще много анатомических различий, таких как вариация количества крестцовых отверстий, а также морфологические дефекты, такие как агенезия крестца, расщепление позвоночника и наличие крестцового ребра.
Хирургические аспекты
Знание этих анатомических вариаций необходимо для того, чтобы избежать осложнений, которые могут возникнуть при ортопедической хирургии позвоночника, анестезии, акушерстве и судебно-медицинской экспертизе. Примеры случаев, заслуживающих особого внимания, включают:
Транспедикулярная фиксация винтами S1
Подвздошно-крестцовая фиксация винтами
Каудальная эпидуральная блокада
0003
Клиническое значение
Венозные сплетения, расположенные вокруг позвоночного столба, допускают метастазирование рака из таза. Крестец также может быть местом для первичных сарком.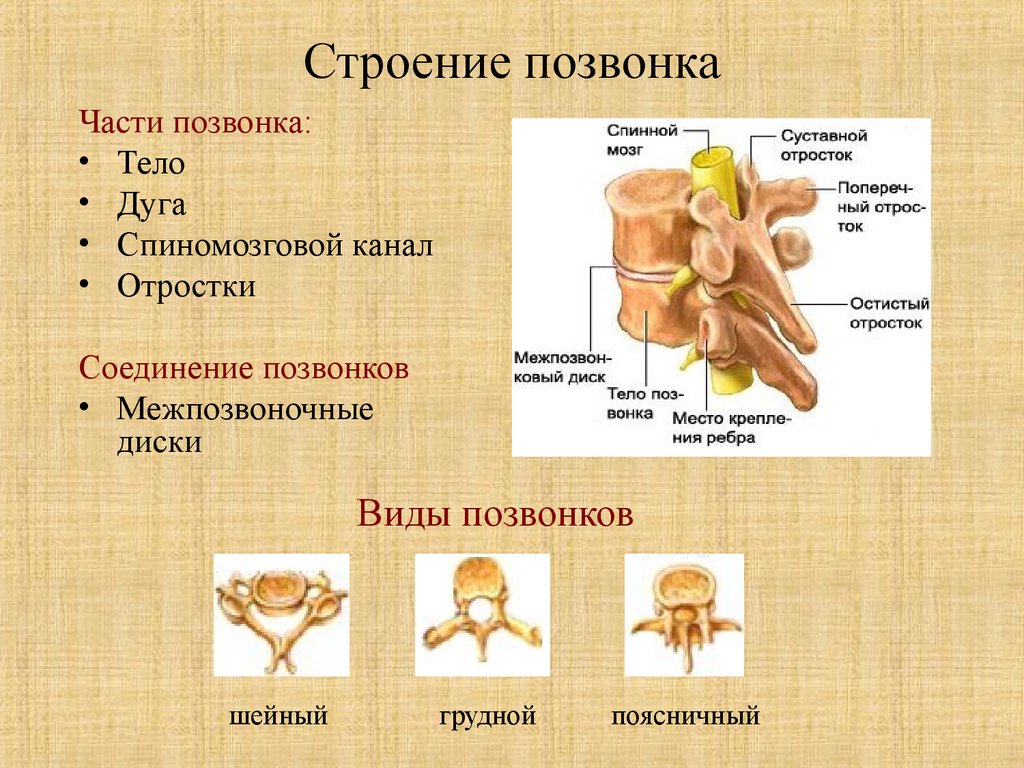 Опухоли крестца могут привести к пояснично-крестцовой плексопатии.[10]
Опухоли крестца могут привести к пояснично-крестцовой плексопатии.[10]
Переломы крестца могут возникать вторично в результате травмы (например, автомобильной аварии) или падения у пожилых людей. Эта травма может привести к повреждению корешка крестцового нерва S2-S5, что приводит к сексуальной дисфункции и недержанию кишечника или мочевого пузыря, что может проявляться периферическим онемением и снижением ректального тонуса в острых случаях.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Крестцовый и копчиковый позвонки, крестец; Тазовая поверхность. Предоставлено Gray’s Anatomy Plates
Рисунок
Крестец; Дорсальная поверхность, копчиковые позвонки. Предоставлено Gray’s Anatomy Plates
Рисунок
Крестцовые позвонки, Крестец в четыре с половиной года. Предоставлено Grey’s Anatomy Plates
Рисунок
Копчик и крестец.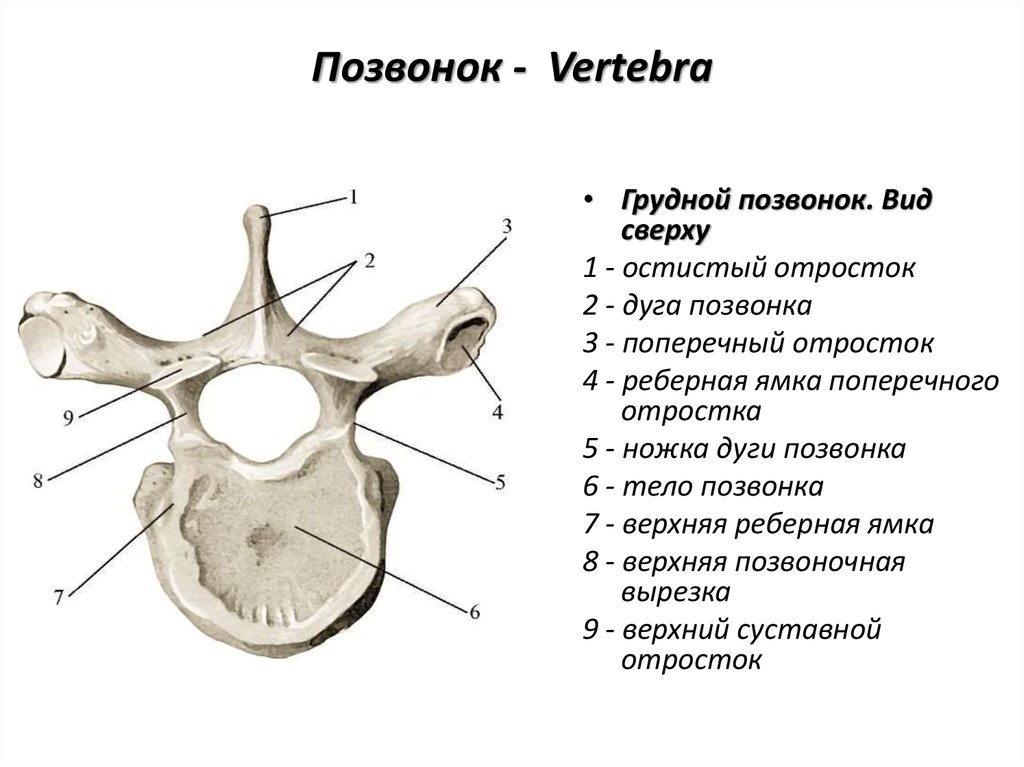 Изображение предоставлено S Bhimji MD
Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Sehgal I, M Das J. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 11 июня 2022 г. Анатомия, спина, мозговые оболочки позвоночника. [PubMed: 31613535]
- 2.
Poilliot AJ, Zwirner J, Doyle T, Hammer N. Систематический обзор нормальной анатомии крестцово-подвздошного сустава и прилегающих тканей для врачей-наркологов. Врач боли. 201922 июля (4): E247-E274. [PubMed: 31337164]
- 3.
ДеСай С., Редди В., Агарвал А. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 11 августа 2021 г. Анатомия, спина, позвоночник. [PubMed: 30247844]
- 4.
Каплан К.М., Спивак Дж.М., Бендо Дж.А. Эмбриология позвоночника и связанные с ним врожденные аномалии. Spine J. 2005 г., сентябрь-октябрь; 5(5):564-76. [PubMed: 16153587]
- 5.
Singhatanadgige W, Kang DG, Wiranuwat D, Tanavalee C, Yingsakmongkol W, Limthongkul W.
 Осведомленность о пути средней крестцовой артерии: трупное исследование пресакральной области. J Orthop Surg (Гонконг). 2018 янв-ап;26(1):230949
Осведомленность о пути средней крестцовой артерии: трупное исследование пресакральной области. J Orthop Surg (Гонконг). 2018 янв-ап;26(1):230949- 54094. [PubMed: 29382297]
- 6.
Waxenbaum JA, Reddy V, Futterman B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 12 августа 2021 г. Анатомия, спина, грудные позвонки. [PubMed: 29083651]
- 7.
Waxenbaum JA, Reddy V, Williams C, Futterman B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 августа 2021 г. Анатомия, спина, поясничные позвонки. [PubMed: 29083618]
- 8.
Эльзани А., Боргер Дж. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 28 марта 2022 г. Анатомия, костный таз и нижняя конечность, большая ягодичная мышца. [PubMed: 30855781]
- 9.
Настулис Э., Каракаси М.В., Павлидис П., Томайдис В., Фиска А. Анатомия и клиническое значение крестцовых вариаций: систематический обзор.
 Фолиа Морфол (Варш). 2019;78(4):651-667. [PubMed: 30949993]
Фолиа Морфол (Варш). 2019;78(4):651-667. [PubMed: 30949993]- 10.
Дэвис Д.Д., Форис Л.А., Кейн С.М., Васим М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 мая 2022 г. Перелом таза. [В паблике: 28613485]
7.3 Позвоночник – анатомия и физиология 2e
Цели обучения
К концу этого раздела вы сможете:
- Опишите каждую область позвоночника и количество костей в каждой области
- Обсудите изгибы позвоночника и их изменения после рождения
- Опишите типичный позвонок и определите отличительные характеристики позвонков в каждой позвоночной области и особенности крестца и копчика
- Опишите строение межпозвонкового диска
- Определите расположение связок, поддерживающих позвоночник
Позвоночный столб также известен как позвоночник или позвоночник (рис. 7.20). Он состоит из последовательности позвонков (единственное число = позвонок), каждый из которых разделен и объединен межпозвонковым диском. Вместе позвонки и межпозвонковые диски образуют позвоночный столб. Это гибкая колонна, которая поддерживает голову, шею и тело и позволяет им двигаться. Он также защищает спинной мозг, который проходит вниз по спине через отверстия в позвонках.
Вместе позвонки и межпозвонковые диски образуют позвоночный столб. Это гибкая колонна, которая поддерживает голову, шею и тело и позволяет им двигаться. Он также защищает спинной мозг, который проходит вниз по спине через отверстия в позвонках.
Рисунок 7.20 Позвоночник Позвоночный столб взрослого человека состоит из 24 позвонков, а также крестца и копчика. Позвонки делятся на три отдела: шейные позвонки С1-С7, грудные позвонки Т1-Т12 и поясничные позвонки L1-L5. Позвоночный столб изогнут, с двумя первичными изгибами (грудной и крестцово-копчиковый изгибы) и двумя вторичными изгибами (шейный и поясничный изгибы).
Области позвоночника
Позвоночный столб первоначально развивается как последовательность из 33 позвонков, но в конечном итоге это число сокращается до 24 позвонков, плюс крестец и копчик. Позвоночный столб подразделяется на пять областей, при этом позвонки в каждой области названы в честь этой области и пронумерованы в порядке убывания. В шее семь шейных позвонков, каждый из которых обозначен буквой «С», за которой следует его номер. Вверху С1 позвонок сочленяется (образует сустав) с затылочными мыщелками черепа. Внизу С1 сочленяется с позвонком С2 и так далее. Под ними находятся 12 грудных позвонков, обозначенные T1-T12. Нижняя часть спины содержит поясничные позвонки L1–L5. Единственный крестец, который также является частью таза, образован слиянием пяти крестцовых позвонков. Точно так же копчик, или копчик, является результатом слияния четырех маленьких копчиковых позвонков. Однако сращение крестца и копчика не начинается до 20 лет и не завершается до среднего возраста.
В шее семь шейных позвонков, каждый из которых обозначен буквой «С», за которой следует его номер. Вверху С1 позвонок сочленяется (образует сустав) с затылочными мыщелками черепа. Внизу С1 сочленяется с позвонком С2 и так далее. Под ними находятся 12 грудных позвонков, обозначенные T1-T12. Нижняя часть спины содержит поясничные позвонки L1–L5. Единственный крестец, который также является частью таза, образован слиянием пяти крестцовых позвонков. Точно так же копчик, или копчик, является результатом слияния четырех маленьких копчиковых позвонков. Однако сращение крестца и копчика не начинается до 20 лет и не завершается до среднего возраста.
Интересным анатомическим фактом является то, что почти все млекопитающие имеют семь шейных позвонков, независимо от размера тела. Это означает, что существуют большие различия в размерах шейных позвонков, начиная от очень маленьких шейных позвонков землеройки и заканчивая сильно удлиненными шейными позвонками жирафа. У взрослого жирафа каждый шейный позвонок имеет высоту 11 дюймов.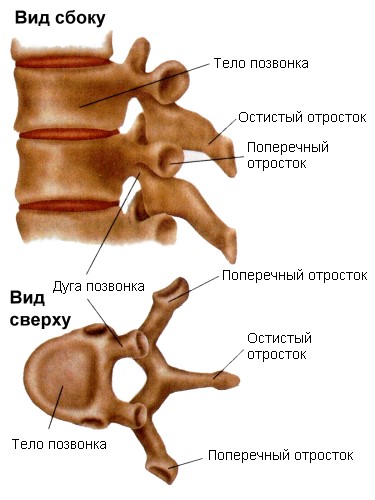
Искривления позвоночника
Позвоночный столб взрослого человека не образует прямой линии, а вместо этого имеет четыре искривления по всей своей длине (см. рис. 7.20). Эти изгибы увеличивают силу, гибкость и способность позвоночника поглощать удары. Когда нагрузка на позвоночник увеличивается, например, при ношении тяжелого рюкзака, изгибы увеличиваются в глубину (становятся более изогнутыми), чтобы выдержать дополнительный вес. Затем они пружинят, когда вес удаляется. Четыре взрослых искривления классифицируются как первичные или вторичные искривления. Первичные искривления сохраняются от первоначального искривления плода, тогда как вторичные искривления развиваются после рождения.
Во время развития плода тело сгибается вперед в положение плода, придавая всему позвоночнику единую кривизну, вогнутую вперед. У взрослых это искривление плода сохраняется в двух областях позвоночника: грудном изгибе, который включает грудные позвонки, и крестцово-копчиковом изгибе, образованном крестцом и копчиком.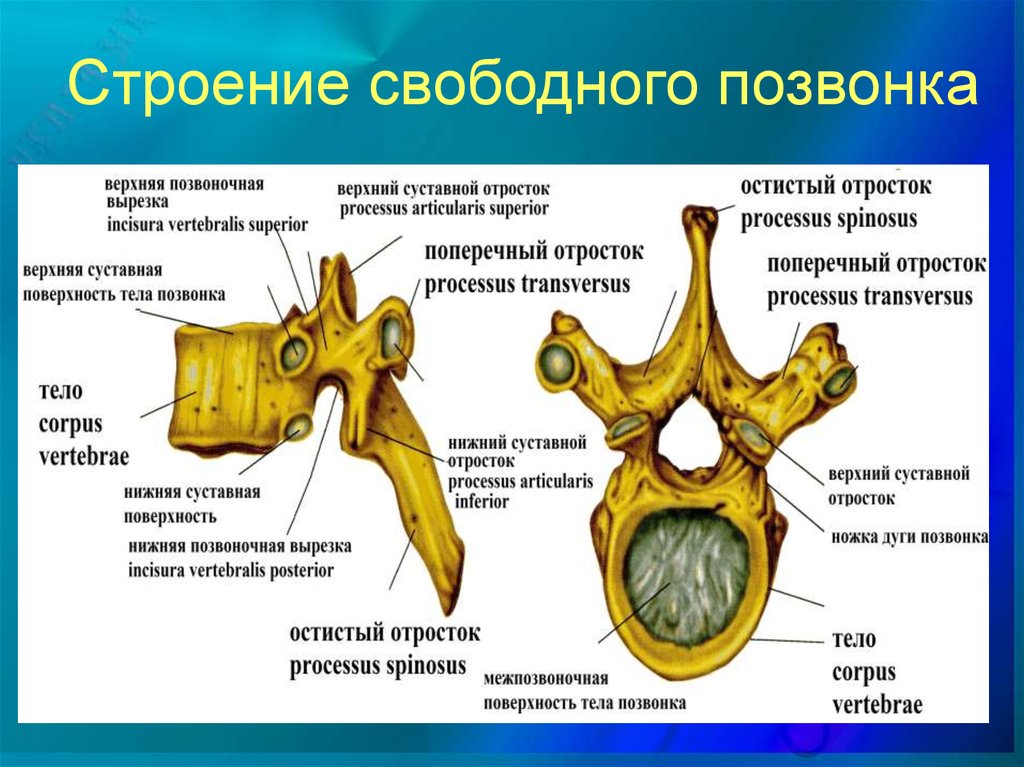 Таким образом, каждая из них называется первичной дугой, потому что она сохраняется от исходной кривизны позвоночника плода.
Таким образом, каждая из них называется первичной дугой, потому что она сохраняется от исходной кривизны позвоночника плода.
Вторичная кривизна развивается постепенно после рождения, когда ребенок учится сидеть прямо, стоять и ходить. Вторичные изгибы вогнуты кзади, в направлении, противоположном исходному искривлению плода. Шейный изгиб в области шеи развивается, когда младенец начинает держать голову прямо, когда сидит. Позже, когда ребенок начинает стоять, а затем ходить, развивается поясничный изгиб нижней части спины. У взрослых поясничный изгиб обычно глубже у женщин.
Заболевания, связанные с искривлением позвоночника, включают кифоз (чрезмерное искривление грудного отдела назад), лордоз (чрезмерное искривление поясничного отдела вперед) и сколиоз (аномальное боковое искривление, сопровождающееся искривлением позвоночника). ).
Расстройства…
Позвоночник
Аномалии развития, патологические изменения или ожирение могут усиливать нормальные изгибы позвоночника, что приводит к развитию аномальных или чрезмерных искривлений (рис. 7.21). Кифоз, также называемый горбатым или горбатым, представляет собой чрезмерное искривление грудного отдела кзади. Это может развиться, когда остеопороз вызывает ослабление и эрозию передних отделов верхних грудных позвонков, что приводит к их постепенному коллапсу (рис. 7.22). Лордоз, или провисание, представляет собой чрезмерное искривление поясничной области кпереди и чаще всего связано с ожирением или поздними сроками беременности. Накопление веса тела в области живота приводит к смещению вперед линии силы тяжести, несущей на себе вес тела. Это вызывает передний наклон таза и выраженное усиление поясничного изгиба.
7.21). Кифоз, также называемый горбатым или горбатым, представляет собой чрезмерное искривление грудного отдела кзади. Это может развиться, когда остеопороз вызывает ослабление и эрозию передних отделов верхних грудных позвонков, что приводит к их постепенному коллапсу (рис. 7.22). Лордоз, или провисание, представляет собой чрезмерное искривление поясничной области кпереди и чаще всего связано с ожирением или поздними сроками беременности. Накопление веса тела в области живота приводит к смещению вперед линии силы тяжести, несущей на себе вес тела. Это вызывает передний наклон таза и выраженное усиление поясничного изгиба.
Сколиоз – это аномальное боковое искривление, сопровождающееся искривлением позвоночного столба. Компенсаторные искривления могут развиваться и в других областях позвоночника, что помогает удерживать голову над стопами. Сколиоз является наиболее распространенной аномалией позвоночника среди девочек. Причина обычно неизвестна, но может быть вызвана слабостью мышц спины, такими дефектами, как разная скорость роста правой и левой сторон позвоночника или разница в длине нижних конечностей. Если сколиоз присутствует, он имеет тенденцию ухудшаться во время всплесков роста в подростковом возрасте. Хотя большинству людей лечение не требуется, растущим детям может быть рекомендован корсет для спины. В крайних случаях может потребоваться хирургическое вмешательство.
Если сколиоз присутствует, он имеет тенденцию ухудшаться во время всплесков роста в подростковом возрасте. Хотя большинству людей лечение не требуется, растущим детям может быть рекомендован корсет для спины. В крайних случаях может потребоваться хирургическое вмешательство.
Чрезмерные изгибы позвонков можно определить, когда человек стоит в анатомическом положении. Наблюдайте за профилем позвоночника сбоку, а затем сзади, чтобы проверить наличие кифоза или лордоза. Затем попросите человека наклониться вперед. Если присутствует сколиоз, человеку будет трудно наклоняться прямо вперед, а правая и левая стороны спины не будут находиться на одном уровне друг с другом в согнутом положении.
Рисунок 7.21 Аномальные искривления позвоночника а) Сколиоз – это аномальный боковой изгиб позвоночного столба. (b) Чрезмерное искривление верхнегрудного отдела позвоночника называется кифозом. (в) Лордоз – чрезмерное искривление поясничного отдела позвоночника.
Рисунок
7. 22
Остеопороз
Остеопороз — это возрастное заболевание, которое вызывает постепенную потерю плотности и прочности костей. При поражении грудных позвонков может наблюдаться постепенный коллапс позвонков. Это приводит к кифозу, чрезмерному искривлению грудного отдела.
22
Остеопороз
Остеопороз — это возрастное заболевание, которое вызывает постепенную потерю плотности и прочности костей. При поражении грудных позвонков может наблюдаться постепенный коллапс позвонков. Это приводит к кифозу, чрезмерному искривлению грудного отдела.
Интерактивная ссылка
Остеопороз является распространенным возрастным заболеванием костей, при котором снижается плотность и прочность костей. Посмотрите это видео, чтобы лучше понять, как грудные позвонки могут ослабнуть и сломаться из-за этого заболевания. Как остеопороз позвоночника может способствовать развитию кифоза?
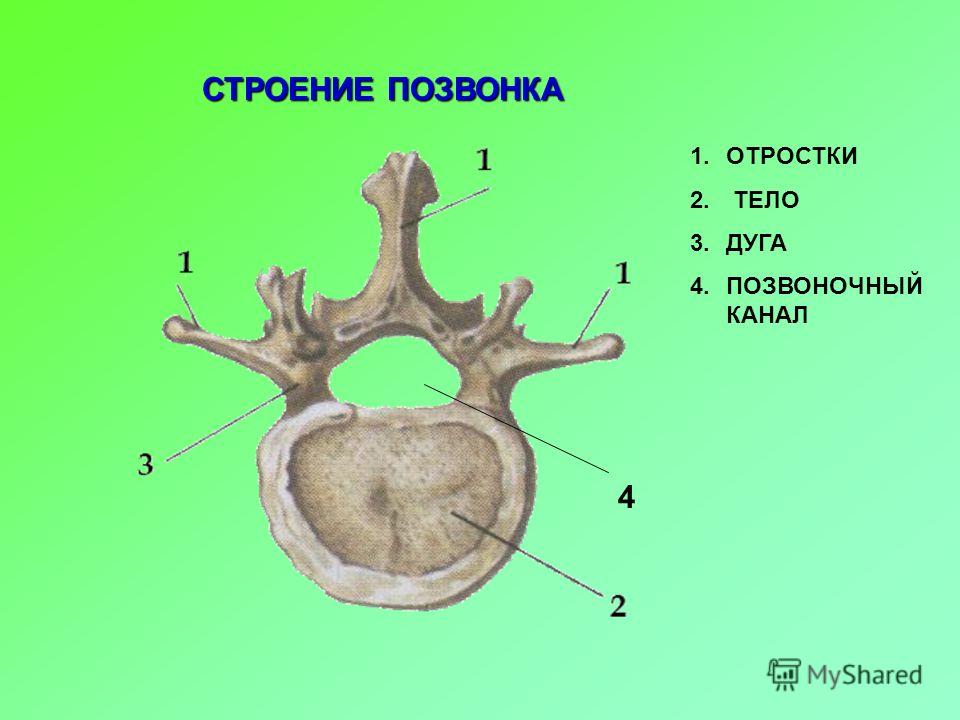
Общее строение позвонка
В разных областях позвоночного столба позвонки различаются по размеру и форме, но все они имеют схожий структурный паттерн. Типичный позвонок состоит из тела, позвоночной дуги и семи отростков (рис. 7.23).
Тело представляет собой переднюю часть каждого позвонка и часть, поддерживающую вес тела. Из-за этого тела позвонков постепенно увеличиваются в размерах и толщине, спускаясь вниз по позвоночнику. Тела соседних позвонков разделены и прочно соединены межпозвонковым диском.
Из-за этого тела позвонков постепенно увеличиваются в размерах и толщине, спускаясь вниз по позвоночнику. Тела соседних позвонков разделены и прочно соединены межпозвонковым диском.
Дуга позвонка образует заднюю часть каждого позвонка. Он состоит из четырех частей: правой и левой ножек и правой и левой пластинок. Каждая ножка образует одну из боковых сторон дуги позвонка. Ножки прикрепляются к задней стороне тела позвонка. Каждая пластинка образует часть задней крыши дуги позвонка. Большое отверстие между дугой позвонка и телом представляет собой позвоночное отверстие, в котором находится спинной мозг. В интактном позвоночнике позвоночные отверстия всех позвонков выстраиваются в одну линию, образуя позвоночный (спинномозговой) канал, который служит костной защитой и проходом для спинного мозга вниз по спине. Когда позвонки выровнены вместе в позвоночном столбе, вырезки на краях ножек соседних позвонков вместе образуют межпозвонковое отверстие, отверстие, через которое спинномозговой нерв выходит из позвоночного столба (рис.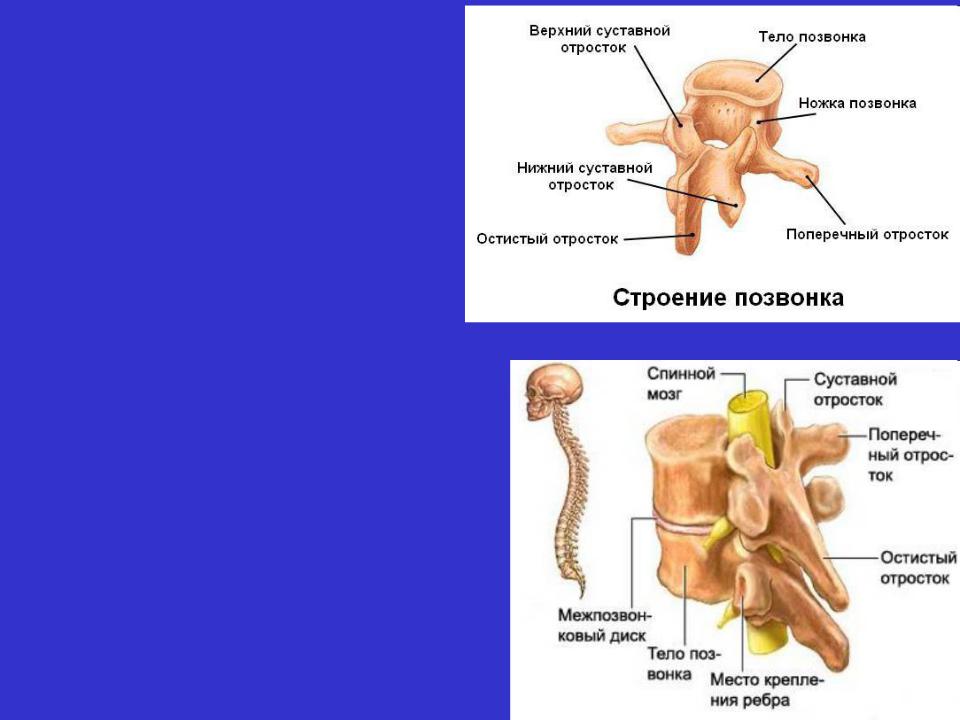 7.24).
7.24).
От дуги позвонка отходят семь отростков. Каждый парный поперечный отросток выступает латерально и возникает в месте соединения ножки и пластинки. Единственный остистый отросток (позвоночник) выступает кзади по средней линии спины. Позвоночные шипы можно легко прощупать как серию бугорков прямо под кожей посередине спины. Поперечные и остистые отростки служат важными местами прикрепления мышц. Верхний суставной отросток простирается или обращен вверх, а нижний суставной отросток обращен или выступает вниз с каждой стороны позвонков. Парные верхние суставные отростки одного позвонка соединяются с соответствующими парными нижними суставными отростками следующего более высокого позвонка. Эти соединения образуют малоподвижные суставы между соседними позвонками. Форма и ориентация суставных отростков различаются в разных областях позвоночного столба и играют важную роль в определении типа и диапазона движений, доступных в каждой области.
Рисунок
7.23
Части типичного позвонка
Типичный позвонок состоит из тела и дуги позвонка. Дуга образована парными ножками и парными пластинками. От дуги позвонка отходят поперечный, остистый, верхний суставной и нижний суставные отростки. Позвоночное отверстие обеспечивает проход спинного мозга. Каждый спинномозговой нерв выходит через межпозвонковое отверстие, расположенное между соседними позвонками. Межпозвонковые диски объединяют тела соседних позвонков.
Дуга образована парными ножками и парными пластинками. От дуги позвонка отходят поперечный, остистый, верхний суставной и нижний суставные отростки. Позвоночное отверстие обеспечивает проход спинного мозга. Каждый спинномозговой нерв выходит через межпозвонковое отверстие, расположенное между соседними позвонками. Межпозвонковые диски объединяют тела соседних позвонков.
Рисунок 7,24 Межпозвоночного диска Тела соседних позвонков разделены и объединены межпозвонковым диском, который обеспечивает прокладку и позволяет совершать движения между соседними позвонками. Диск состоит из волокнистого внешнего слоя, называемого фиброзным кольцом, и гелеобразного центра, называемого студенистым ядром. Межпозвонковое отверстие – это отверстие, образованное между соседними позвонками для выхода спинномозгового нерва.
Регионарные модификации позвонков
В дополнение к общим характеристикам типичного позвонка, описанным выше, позвонки также имеют характерный размер и структурные особенности, которые различаются в разных областях позвоночного столба.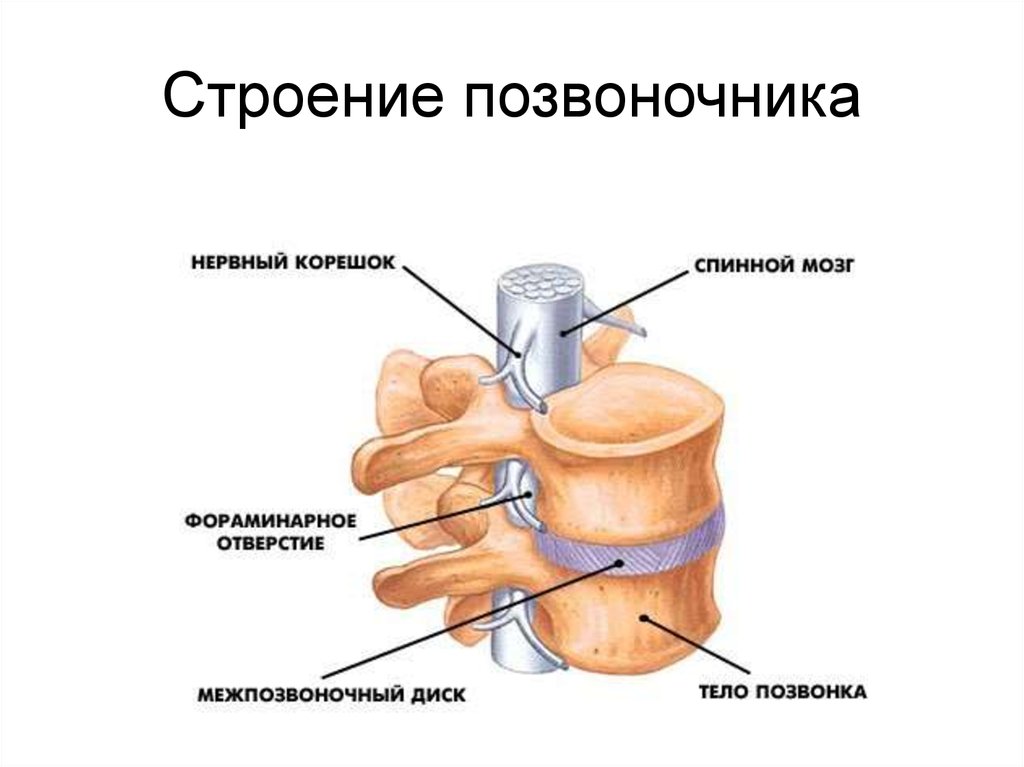 Таким образом, шейные позвонки меньше поясничных позвонков из-за различий в доле веса тела, которую поддерживает каждый из них. Грудные позвонки имеют места для прикрепления ребер, а позвонки, дающие начало крестцу и копчику, срослись в отдельные кости.
Таким образом, шейные позвонки меньше поясничных позвонков из-за различий в доле веса тела, которую поддерживает каждый из них. Грудные позвонки имеют места для прикрепления ребер, а позвонки, дающие начало крестцу и копчику, срослись в отдельные кости.
Шейные позвонки
Типичные шейные позвонки, такие как С4 или С5, имеют несколько характерных особенностей, отличающих их от грудных или поясничных позвонков (рис. 7.25). Шейные позвонки имеют маленькое тело, что отражает тот факт, что они несут наименьшую массу тела. Шейные позвонки обычно имеют раздвоенный (Y-образный) остистый отросток. Остистые отростки позвонков С3–С6 короткие, а ости С7 намного длиннее. Вы можете найти эти позвонки, проведя пальцем вниз по средней линии задней части шеи, пока не встретите выступающий позвоночник С7, расположенный у основания шеи. Поперечные отростки шейных позвонков резко изогнуты (U-образно) для прохождения шейных спинномозговых нервов. Каждый поперечный отросток также имеет отверстие, называемое поперечным отверстием.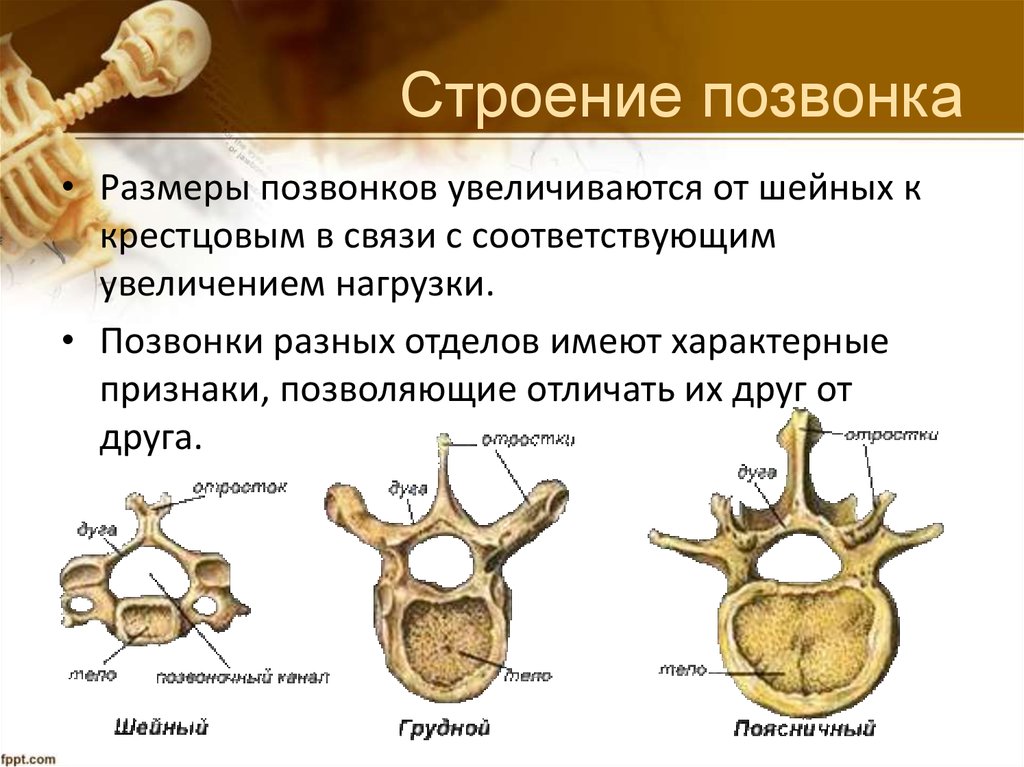 Важная артерия, снабжающая мозг, поднимается вверх по шее, проходя через эти отверстия. Верхний и нижний суставные отростки шейных позвонков уплощены и в значительной степени направлены вверх или вниз соответственно.
Важная артерия, снабжающая мозг, поднимается вверх по шее, проходя через эти отверстия. Верхний и нижний суставные отростки шейных позвонков уплощены и в значительной степени направлены вверх или вниз соответственно.
Первый и второй шейные позвонки дополнительно модифицированы, что придает каждому из них отличительный вид. Первый шейный (С1) позвонок также называют атласом, потому что это позвонок, поддерживающий череп поверх позвоночного столба (в греческой мифологии Атлас был богом, который поддерживал небеса на своих плечах). Позвонок С1 не имеет тела или остистого отростка. Вместо этого он имеет форму кольца, состоящего из передней дуги и задней дуги. Поперечные отростки атланта длиннее и простираются латеральнее, чем поперечные отростки любых других шейных позвонков. Верхние суставные отростки обращены вверх и глубоко изогнуты для сочленения с затылочными мыщелками на основании черепа. Нижние суставные отростки плоские и обращены вниз, чтобы соединиться с верхними суставными отростками С2 позвонка.
Второй шейный (С2) позвонок называется осевым, потому что он служит осью для вращения при повороте головы вправо или влево. Ось во многих отношениях напоминает типичные шейные позвонки, но ее легко отличить по гребню (зубовидному отростку), костному выступу, отходящему вверх от тела позвонка. Логово соединяется с внутренней стороной передней дуги атланта, где удерживается на месте поперечной связкой.
Рисунок 7,25 Шейные позвонки Типичный шейный позвонок имеет маленькое тело, раздвоенный остистый отросток, поперечные отростки, имеющие поперечное отверстие и изогнутые для прохождения спинномозговых нервов. Атлас (С1 позвонок) не имеет тела и остистого отростка. Состоит из передней и задней дуг и удлиненных поперечных отростков. Ось (позвонок С2) имеет выступающий вверх зубец, который сочленяется с передней дугой атланта.
Грудные позвонки
Тела грудных позвонков крупнее шейных позвонков (рис. 7.26). Характерной чертой типичного среднегрудного позвонка является остистый отросток, который является длинным и имеет ярко выраженный нисходящий угол, что приводит к тому, что он перекрывает следующий нижний позвонок.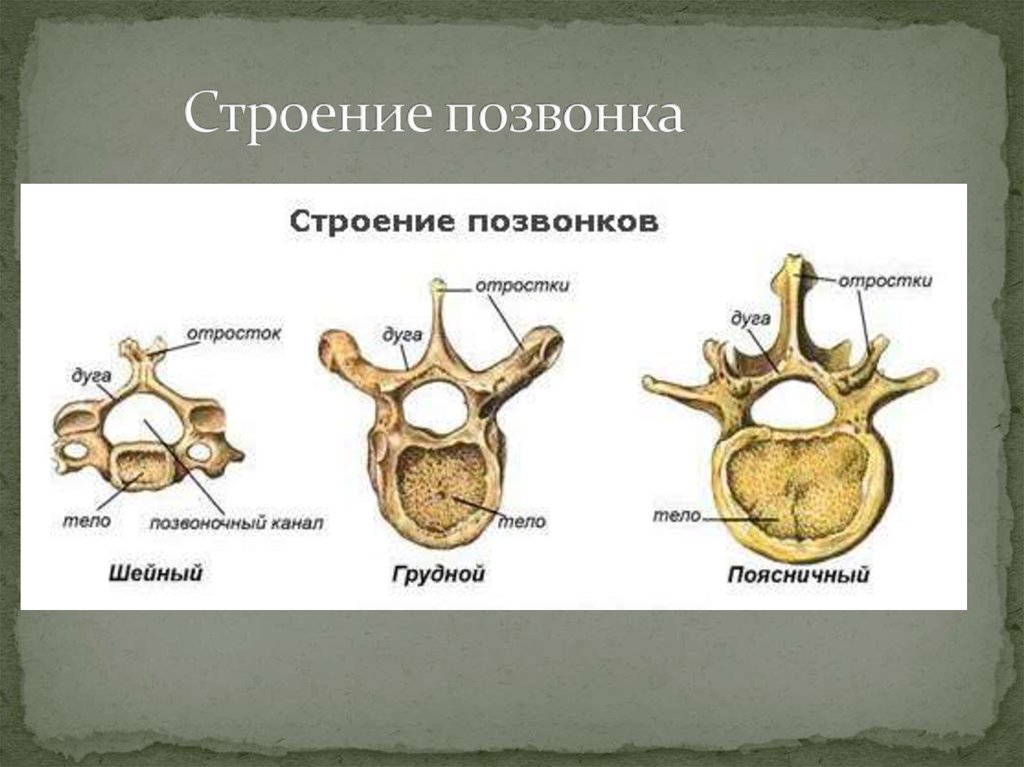 Верхние суставные отростки грудных позвонков обращены кпереди, а нижние отростки обращены кзади. Эти ориентации являются важными детерминантами типа и диапазона движений, доступных для грудного отдела позвоночника.
Верхние суставные отростки грудных позвонков обращены кпереди, а нижние отростки обращены кзади. Эти ориентации являются важными детерминантами типа и диапазона движений, доступных для грудного отдела позвоночника.
Грудные позвонки имеют несколько дополнительных мест сочленения, каждое из которых называется фасеткой, к которой прикрепляется ребро. Большинство грудных позвонков имеют две фасетки, расположенные на боковых сторонах тела, каждая из которых называется реберной фасеткой (costal = «ребро»). Они предназначены для сочленения с головкой (концом) ребра. Дополнительная фасетка расположена на поперечном отростке для сочленения с бугорком ребра.
Рисунок 7,26 Грудные позвонки Типичный грудной позвонок отличается длинным остистым отростком, выступающим вниз и перекрывающим следующий нижний позвонок. Он также имеет места сочленения (фасетки) на теле позвонка и поперечный отросток для прикрепления ребер.
Рисунок
7,27
Сочленение ребер в грудных позвонках
Грудные позвонки имеют верхнюю и нижнюю суставные фасетки на теле позвонка для сочленения с головкой ребра и поперечную фасетку отростка для сочленения с реберным бугорком.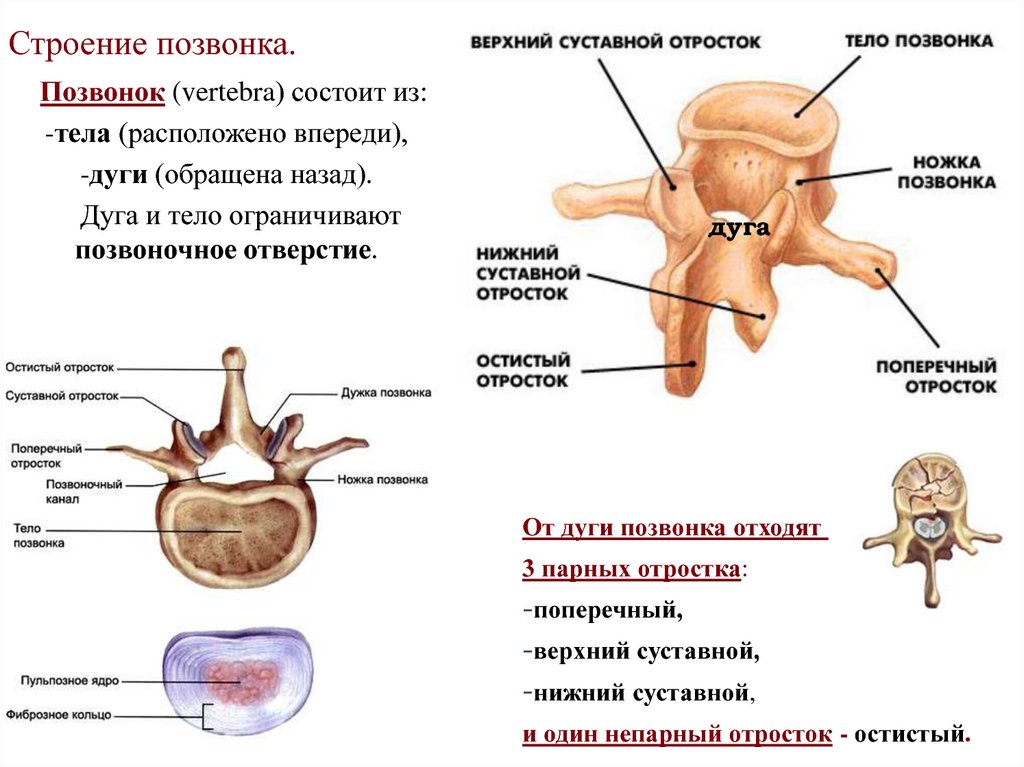
Поясничные позвонки
Поясничные позвонки несут наибольшую массу тела и поэтому характеризуются большими размерами и толщиной тела позвонка (рис. 7.28). У них короткие поперечные отростки и короткий тупой остистый отросток, выступающий назад. Суставные отростки крупные, верхний отросток обращен медиально, а нижний — латерально.
Рисунок 7,28 Поясничных позвонков Поясничные позвонки характеризуются большим толстым телом и коротким закругленным остистым отростком.
Крестец и копчик
Крестец — это кость треугольной формы, толстая и широкая в верхней части основания, где она несет вес, а затем сужается к нижней, не несущей вес вершине (рис. 7.29). Он образован слиянием пяти крестцовых позвонков, процесс, который начинается только после 20 лет. На передней поверхности крестца пожилых людей линии слияния позвонков можно увидеть в виде четырех поперечных гребней. На задней поверхности, спускаясь по средней линии, находится срединный крестцовый гребень, бугристый гребень, который является остатком сросшихся остистых отростков (медианный = «средняя линия»; а медиальный = «к средней линии, но не обязательно»).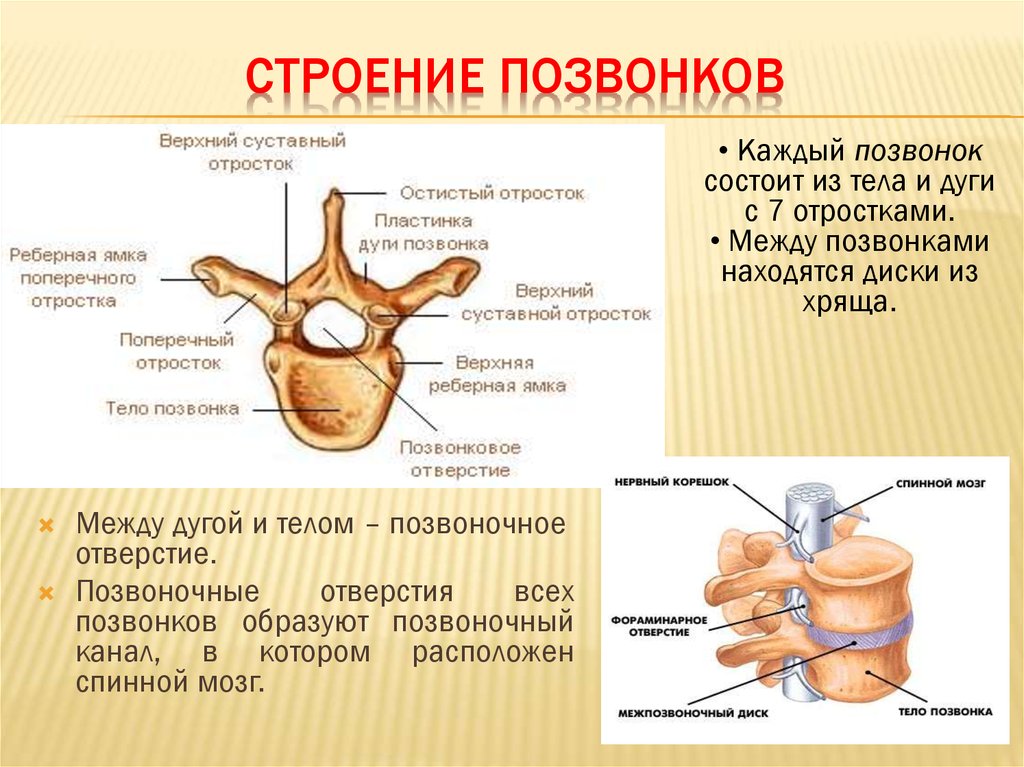 . Точно так же сросшиеся поперечные отростки крестцовых позвонков образуют латеральный крестцовый гребень.
. Точно так же сросшиеся поперечные отростки крестцовых позвонков образуют латеральный крестцовый гребень.
Мыс крестца — это передняя губа верхнего основания крестца. Латеральнее этого находится шероховатая ушная поверхность, которая соединяется с подвздошной частью тазовой кости, образуя неподвижные крестцово-подвздошные суставы таза. Внизу через крестец проходит костный туннель, называемый крестцовым каналом, который заканчивается у крестцового отверстия у нижнего конца крестца. Передняя и задняя поверхности крестца имеют ряд парных отверстий, называемых крестцовыми отверстиями (единственное число = отверстие), которые соединяются с крестцовым каналом. Каждое из этих отверстий называется задним (дорсальным) крестцовым отверстием или передним (вентральным) крестцовым отверстием. Эти отверстия позволяют передней и задней ветвям крестцовых спинномозговых нервов выходить из крестца. Верхний суставной отросток крестца, один из которых находится по обе стороны от верхнего отверстия крестцового канала, сочленяется с нижними суставными отростками L5 позвонка.
Копчик, или копчик, образуется в результате слияния четырех очень маленьких копчиковых позвонков (см. рис. 7.29). Сочленяется с нижним концом крестца. Он не несет вес в положении стоя, но может принимать на себя часть веса тела в положении сидя.
Рисунок 7,29 Крестец и копчик Крестец образован слиянием пяти крестцовых позвонков, линии сращения которых обозначены поперечными гребнями. Сросшиеся остистые отростки образуют срединный крестцовый гребень, а латеральный крестцовый гребень возникает из сросшихся поперечных отростков. Копчик образован слиянием четырех небольших копчиковых позвонков.
Межпозвонковые диски и связки позвоночника
Тела соседних позвонков прочно скреплены друг с другом межпозвонковым диском. Эта структура обеспечивает прокладку между костями во время нагрузки, а поскольку она может изменять форму, она также обеспечивает движение между позвонками. Хотя общее количество движений, доступных между любыми двумя соседними позвонками, невелико, когда эти движения суммируются вместе по всей длине позвоночного столба, могут производиться большие движения тела. Связки, проходящие по всей длине позвоночного столба, также способствуют его общей поддержке и стабильности.
Связки, проходящие по всей длине позвоночного столба, также способствуют его общей поддержке и стабильности.
Межпозвонковый диск
Межпозвонковый диск представляет собой фиброзно-хрящевую прокладку, которая заполняет промежуток между телами соседних позвонков (см. рис. 7.24). Каждый диск прикрепляется к телам соседних позвонков, прочно соединяя их. Диски также обеспечивают прокладку между позвонками во время нагрузки. Из-за этого межпозвонковые диски тонкие в шейном отделе и самые толстые в поясничном отделе, который несет наибольшую массу тела. В общей сложности на межпозвонковые диски приходится примерно 25 процентов роста вашего тела между верхней частью таза и основанием черепа. Межпозвонковые диски также гибкие и могут изменять форму, чтобы обеспечить движение позвоночного столба.
Каждый межпозвоночный диск состоит из двух частей. Фиброзное кольцо представляет собой плотный волокнистый наружный слой диска. Он образует круг (кольцо = «кольцо» или «круг») и прочно прикреплен к внешним краям тел соседних позвонков.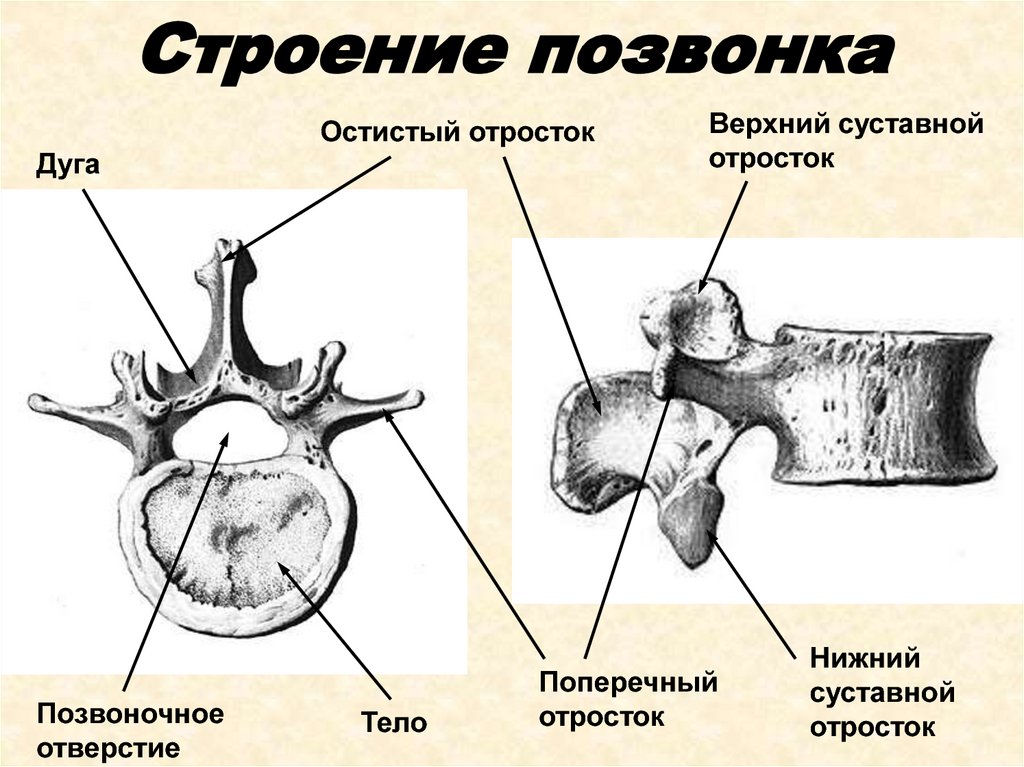 Внутри находится студенистое ядро, состоящее из более мягкого гелеобразного материала. Он имеет высокое содержание воды, которая служит для сопротивления сжатию и, таким образом, важна для несущей способности. С возрастом содержание воды в студенистом ядре постепенно снижается. Это приводит к тому, что диск становится тоньше, несколько уменьшая общую высоту тела, а также снижает гибкость и диапазон движения диска, затрудняя сгибание.
Внутри находится студенистое ядро, состоящее из более мягкого гелеобразного материала. Он имеет высокое содержание воды, которая служит для сопротивления сжатию и, таким образом, важна для несущей способности. С возрастом содержание воды в студенистом ядре постепенно снижается. Это приводит к тому, что диск становится тоньше, несколько уменьшая общую высоту тела, а также снижает гибкость и диапазон движения диска, затрудняя сгибание.
Гелеобразная природа студенистого ядра также позволяет межпозвонковому диску изменять форму, когда один позвонок качается из стороны в сторону или вперед и назад по отношению к своим соседям во время движений позвоночного столба. Таким образом, наклон вперед вызывает компрессию передней части диска, но расширение задней части диска. Если задняя часть фиброзного кольца ослаблена из-за травмы или возраста, давление, оказываемое на диск при наклоне вперед и подъеме тяжелого предмета, может привести к выпячиванию студенистого ядра кзади через фиброзное кольцо, что приведет к грыже диска («разрыву» диска).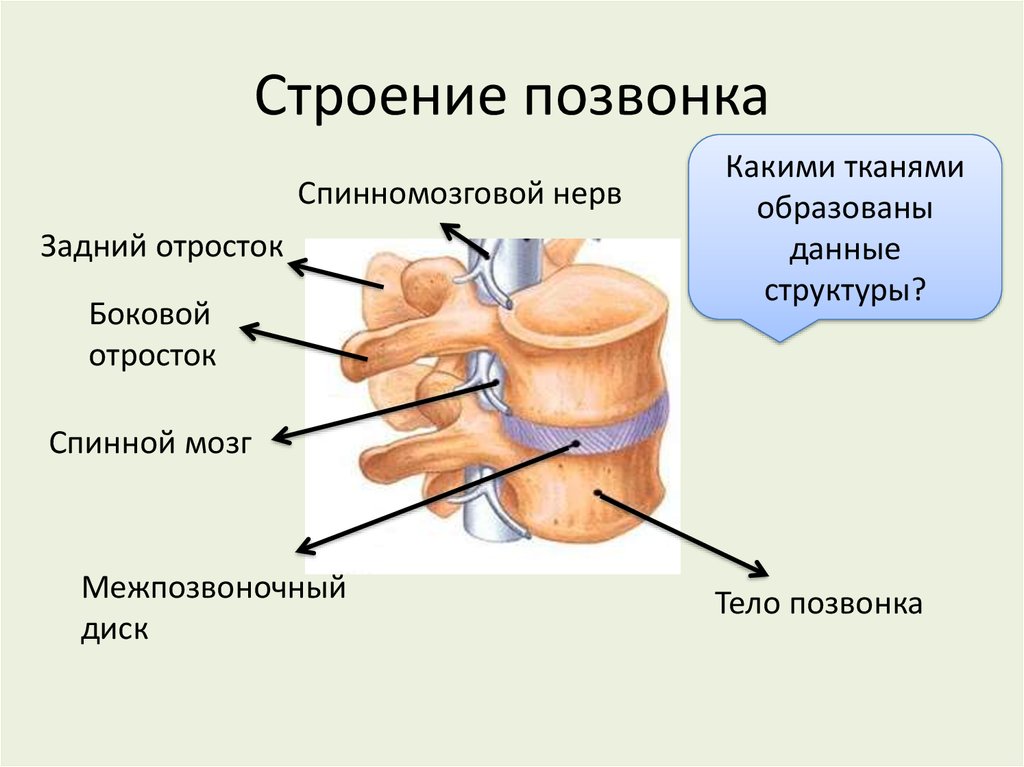 или «сползший» диск) (рис. 7.30). Выпячивание студенистого ядра кзади может вызвать компрессию спинномозгового нерва в месте его выхода из межпозвонкового отверстия с последующей болью и/или мышечной слабостью в тех областях тела, которые снабжаются этим нервом. Наиболее распространенными местами грыжи диска являются межпозвонковые диски L4/L5 или L5/S1, которые могут вызывать ишиас, широко распространенную боль, которая иррадиирует из нижней части спины вниз по бедру и в ногу. Аналогичные повреждения межпозвонковых дисков С5/С6 или С6/С7 после насильственного гиперфлексии шеи в результате дорожно-транспортного происшествия или футбольной травмы могут вызывать боль в шее, плече и верхней конечности.
или «сползший» диск) (рис. 7.30). Выпячивание студенистого ядра кзади может вызвать компрессию спинномозгового нерва в месте его выхода из межпозвонкового отверстия с последующей болью и/или мышечной слабостью в тех областях тела, которые снабжаются этим нервом. Наиболее распространенными местами грыжи диска являются межпозвонковые диски L4/L5 или L5/S1, которые могут вызывать ишиас, широко распространенную боль, которая иррадиирует из нижней части спины вниз по бедру и в ногу. Аналогичные повреждения межпозвонковых дисков С5/С6 или С6/С7 после насильственного гиперфлексии шеи в результате дорожно-транспортного происшествия или футбольной травмы могут вызывать боль в шее, плече и верхней конечности.
Рисунок 7.30 Грыжа межпозвонкового диска Ослабление фиброзного кольца может привести к грыже (выпячиванию) студенистого ядра и сдавлению спинномозгового нерва, вызывая боль и/или мышечную слабость в областях тела, иннервируемых этим нервом.
Интерактивная ссылка
Посмотрите это видео, чтобы узнать о грыже диска.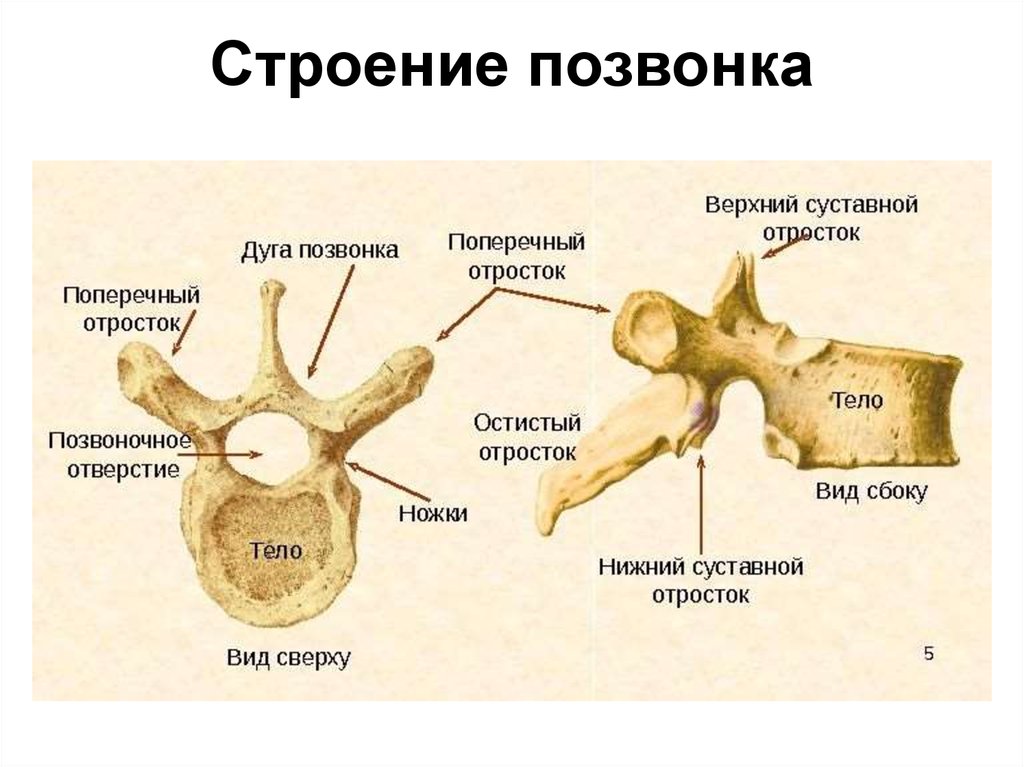 Посмотрите это второе видео, чтобы увидеть один из возможных способов лечения грыжи диска, удаление поврежденной части диска. Как подъем тяжелого предмета может вызвать боль в нижней конечности?
Посмотрите это второе видео, чтобы увидеть один из возможных способов лечения грыжи диска, удаление поврежденной части диска. Как подъем тяжелого предмета может вызвать боль в нижней конечности?
Связки позвоночника
Смежные позвонки соединены связками, которые проходят по всей длине позвоночного столба как по задней, так и по передней его сторонам (рис. 7.31). Они служат для сопротивления чрезмерным наклонным движениям позвоночника вперед или назад соответственно.
Передняя продольная связка проходит по передней стороне всего позвоночного столба, соединяя тела позвонков. Он служит для сопротивления чрезмерному изгибу позвоночника назад. Защита от этого движения особенно важна для шеи, где чрезмерное сгибание головы и шеи назад может растянуть или разорвать эту связку, что приведет к болезненной хлыстовой травме. До обязательной установки подголовников сидений хлыстовые травмы были обычным явлением для пассажиров, попавших в автомобильное столкновение сзади.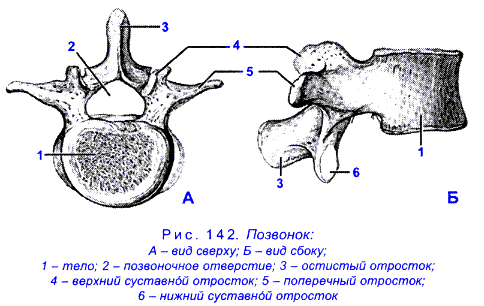
Надостная связка расположена на задней стороне позвоночного столба, где она соединяет между собой остистые отростки грудных и поясничных позвонков. Эта крепкая связка поддерживает позвоночник во время наклонов вперед. В задней части шеи, где шейные остистые отростки короткие, надостная связка расширяется, становясь выйной связкой (nuchae = «затылок» или «задняя часть шеи»). Выйная связка прикрепляется к шейным остистым отросткам и простирается вверх и назад, чтобы прикрепиться к срединной линии основания черепа, выходя к наружному затылочному выступу. Он поддерживает череп и предотвращает его падение вперед. Эта связка намного больше и сильнее у четвероногих животных, таких как коровы, у которых большой череп свисает с переднего конца позвоночного столба. Вы можете легко почувствовать эту связку, сначала вытянув голову назад и надавив на заднюю среднюю линию шеи. Затем наклоните голову вперед, и вы заполните выйную связку, которая выпирает, когда она напрягается, чтобы ограничить переднее сгибание головы и шеи.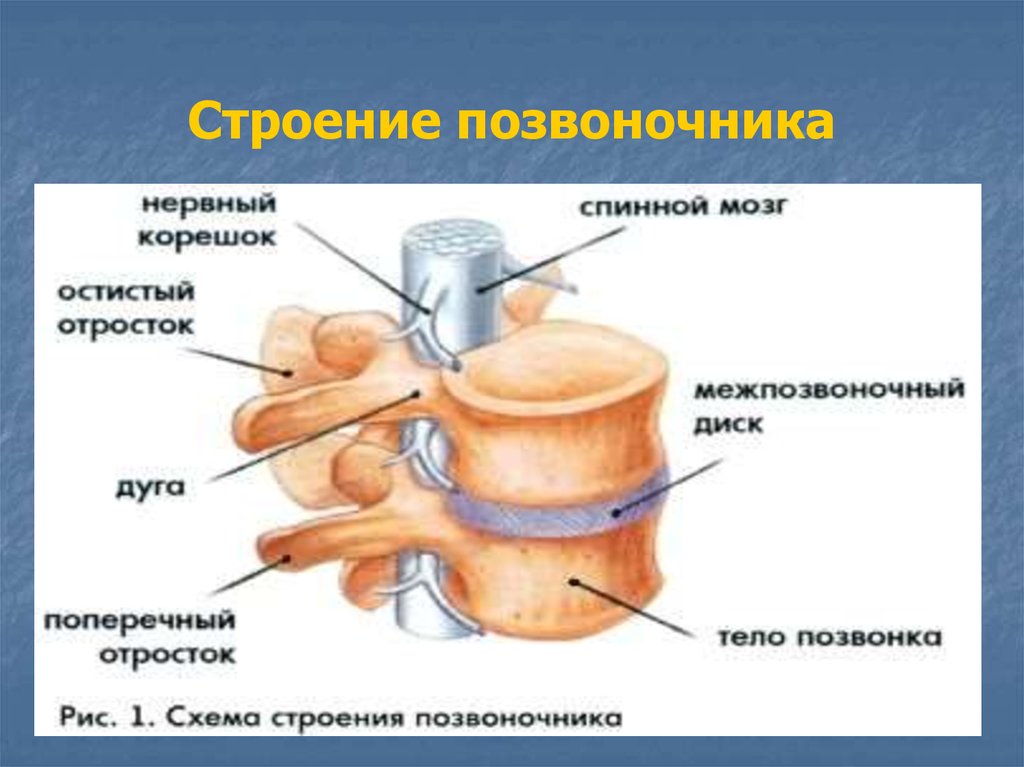
Дополнительные связки располагаются внутри позвоночного канала, рядом со спинным мозгом, по длине позвоночного столба. Задняя продольная связка находится впереди спинного мозга, где она прикрепляется к задним сторонам тел позвонков. Позади спинного мозга находится ligamentum flavum («желтая связка»). Он состоит из ряда коротких парных связок, каждая из которых соединяет области пластинок соседних позвонков. Желтая связка имеет большое количество эластичных волокон желтоватого цвета, что позволяет ей растягиваться, а затем оттягиваться. Обе эти связки обеспечивают важную поддержку позвоночника при наклонах вперед.
Рисунок
7.31
Связки позвоночника
Передняя продольная связка проходит по всей длине позвоночного столба, соединяя передние стороны тел позвонков. Надостная связка соединяет остистые отростки грудных и поясничных позвонков. В задней части шеи надостная связка расширяется, образуя затылочную связку, которая прикрепляется к шейным остистым отросткам и к основанию черепа.
Интерактивная ссылка
Используйте этот инструмент для идентификации костей, межпозвонковых дисков и связок позвоночного столба. В каких отделах позвоночника находятся самые толстые участки передней продольной связки и надостной связки?
Связь с карьерой
Костоправ
Хиропрактики — это медицинские работники, которые используют нехирургические методы для помощи пациентам с проблемами опорно-двигательного аппарата, затрагивающими кости, мышцы, связки, сухожилия или нервную систему. Они лечат такие проблемы, как боль в шее, боли в спине, боли в суставах или головные боли. Хиропрактики сосредотачиваются на общем состоянии здоровья пациента, а также могут консультировать по вопросам образа жизни, таким как диета, физические упражнения или проблемы со сном. При необходимости они направят пациента к другим врачам-специалистам.
Хиропрактики используют немедикаментозный, практический подход к диагностике и лечению пациентов.
 Осведомленность о пути средней крестцовой артерии: трупное исследование пресакральной области. J Orthop Surg (Гонконг). 2018 янв-ап;26(1):230949
Осведомленность о пути средней крестцовой артерии: трупное исследование пресакральной области. J Orthop Surg (Гонконг). 2018 янв-ап;26(1):230949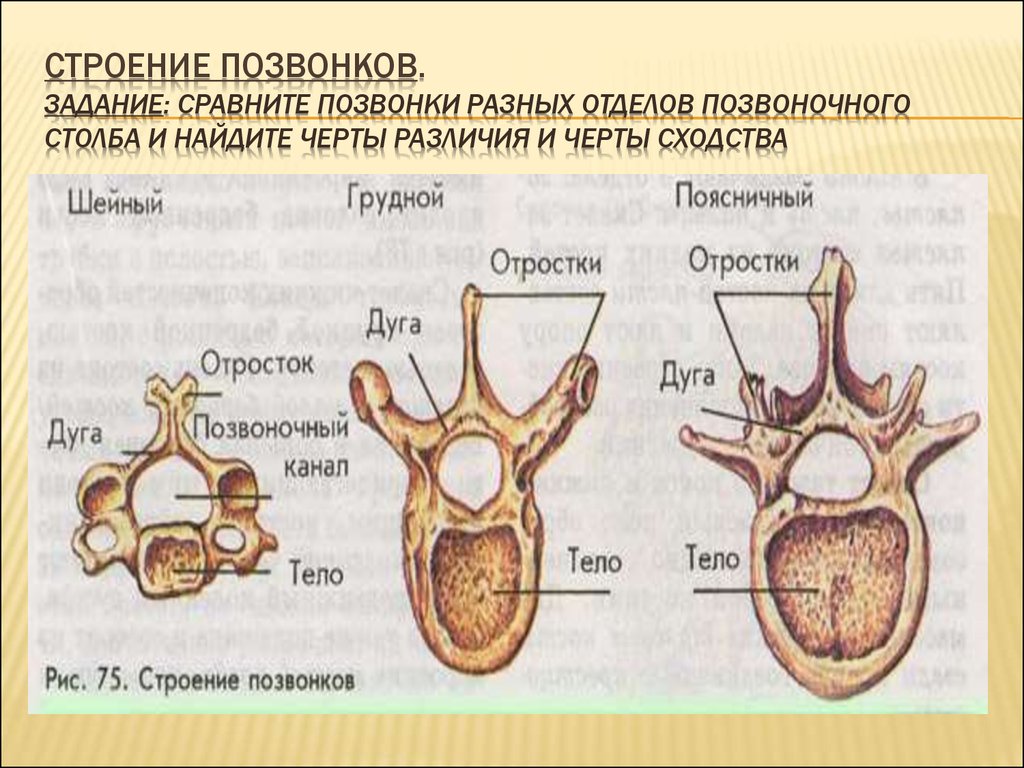 Фолиа Морфол (Варш). 2019;78(4):651-667. [PubMed: 30949993]
Фолиа Морфол (Варш). 2019;78(4):651-667. [PubMed: 30949993]