Важность правильного выбора шапочки для новорожденного
Шапочка является одним из важнейших элементов гардероба новорожденного ребенка. Она защищает нежную кожу головы малыша от переохлаждения и перегрева, предотвращает потерю тепла через непокрытую голову. Правильно подобранная шапочка обеспечивает комфорт ребенку и спокойствие родителям.
Почему так важно уделить особое внимание выбору шапочки для новорожденного?
- Терморегуляция у младенцев еще несовершенна, поэтому они легко переохлаждаются или перегреваются
- Кожа головы новорожденных очень чувствительна и нуждается в защите
- Через непокрытую голову малыш может потерять до 30% тепла
- Неправильно подобранная шапочка может вызвать дискомфорт и раздражение кожи
Таким образом, грамотный выбор шапочки — это забота о здоровье и комфорте малыша с первых дней жизни.
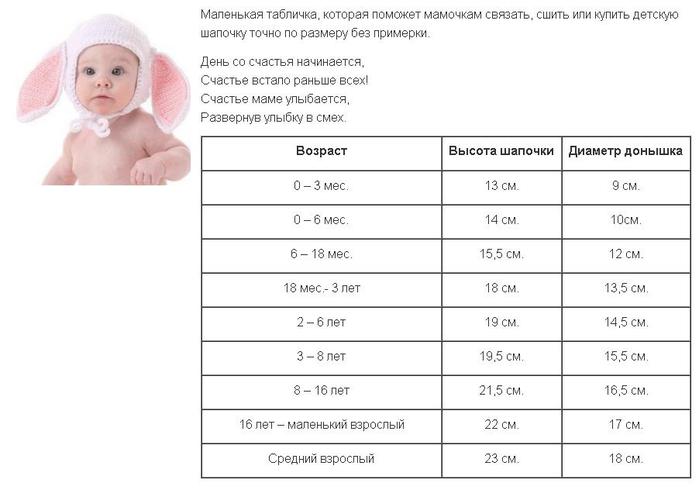
Как определить правильный размер шапочки для новорожденного
Одним из ключевых параметров при выборе шапочки является ее размер. Слишком тесная шапочка будет сдавливать голову малыша, а слишком свободная — сползать на глаза. Как же подобрать оптимальный размер?
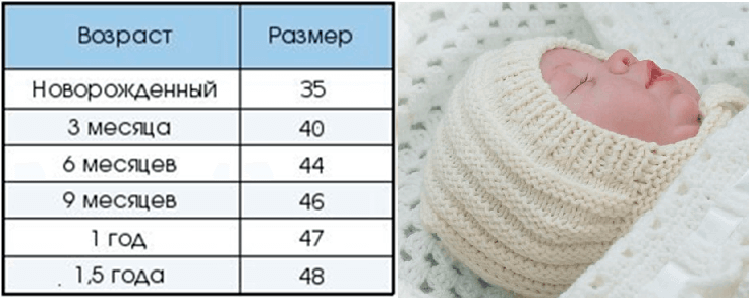
Для определения размера шапочки нужно измерить окружность головы ребенка по самой выступающей части затылка и лба. Для новорожденных средний размер составляет:
- Для недоношенных детей — 32-34 см
- Для доношенных новорожденных — 34-36 см
- В 1 месяц — 36-38 см
- В 3 месяца — 38-40 см
При выборе размера стоит учитывать, что шапочка должна немного облегать голову, но не сдавливать ее. Оптимальный запас — 0,5-1 см. Также важно помнить, что размер головы ребенка быстро увеличивается в первые месяцы жизни.
Материалы для шапочек новорожденных: что выбрать
Выбор материала для шапочки новорожденного имеет огромное значение. От этого зависит не только комфорт малыша, но и его здоровье. Какие же материалы лучше всего подходят для детских головных уборов?

Натуральные материалы
Натуральные ткани считаются наиболее подходящими для новорожденных:
- Хлопок — гипоаллергенный, хорошо впитывает влагу, позволяет коже дышать
- Шерсть — отлично сохраняет тепло, подходит для холодного времени года
- Бамбуковое волокно — обладает антибактериальными свойствами, мягкое и приятное на ощупь
Синтетические материалы
Некоторые синтетические ткани также могут использоваться для пошива детских шапочек:
- Флис — легкий, теплый, быстро сохнет
- Акрил — не вызывает аллергии, хорошо сохраняет форму
- Полиэстер — прочный, эластичный, не мнется
Однако стоит отдавать предпочтение шапочкам из натуральных материалов или с минимальным содержанием синтетики.
Фасоны шапочек для новорожденных: что выбрать
Существует множество фасонов шапочек для новорожденных. Какие из них наиболее удобны и практичны?
Чепчики
Классический вариант для самых маленьких. Чепчики плотно облегают голову, защищая ушки и затылок. Обычно имеют завязки под подбородком.
Шапочки-шлемы
Закрывают не только голову, но и шею ребенка. Идеальны для прогулок в прохладную погоду.

Шапочки с ушками
Симпатичный и практичный вариант. Ушки защищают боковые части головы малыша от ветра.
Шапочки-косынки
Удобны тем, что хорошо держатся на голове и не сползают. Подходят для теплого времени года.
При выборе фасона важно учитывать сезон и индивидуальные особенности ребенка.
Сезонные особенности выбора шапочек для новорожденных
Выбор шапочки во многом зависит от сезона. Какие особенности нужно учитывать при выборе головного убора для разных времен года?
Зимние шапочки
Для зимы подойдут:
- Шапочки из шерсти или флиса
- Шапочки-шлемы, закрывающие шею
- Двухслойные шапочки с утеплителем
Весенне-осенние шапочки
В межсезонье оптимальны:
- Трикотажные шапочки из хлопка
- Шапочки из тонкой шерсти
- Шапочки с ушками для защиты от ветра
Летние шапочки
Летом подойдут:
- Тонкие хлопковые чепчики
- Шапочки-косынки
- Панамки для защиты от солнца
Важно помнить, что даже летом голова новорожденного должна быть защищена от перегрева и солнечных лучей.
Как ухаживать за шапочками новорожденного
Правильный уход за шапочками новорожденного поможет сохранить их форму и свойства на длительное время. Как же ухаживать за детскими головными уборами?
Стирка
Рекомендации по стирке:
- Стирать шапочки после каждого использования
- Использовать мягкие детские моющие средства
- Стирать при температуре не выше 40°C
- Полоскать в большом количестве воды
Сушка
Правила сушки шапочек:
- Сушить в расправленном виде
- Не использовать прямые солнечные лучи
- Не сушить на батарее или обогревателе
Хранение
Как хранить шапочки:
- Хранить в сухом месте
- Складывать в шкаф только после полного высыхания
- Не хранить в полиэтиленовых пакетах
Соблюдение этих простых правил поможет сохранить шапочки в хорошем состоянии на долгое время.
Критерии выбора качественной шапочки для новорожденного
При покупке шапочки для новорожденного важно обращать внимание на ряд критериев, которые помогут выбрать действительно качественный и безопасный головной убор. На что же стоит обратить внимание?
Качество материала
Проверьте:
- Состав ткани (отдавайте предпочтение натуральным материалам)
- Мягкость и эластичность материала
- Отсутствие неприятного запаха
Качество пошива
Обратите внимание на:

- Ровность и прочность швов
- Отсутствие торчащих ниток
- Качество фурнитуры (если она есть)
Безопасность
Убедитесь, что:
- Нет мелких деталей, которые ребенок может оторвать и проглотить
- Завязки (если они есть) достаточно длинные и прочные
- Изделие имеет сертификат качества
Внимательный подход к выбору шапочки поможет обеспечить комфорт и безопасность вашего малыша.