Сильный сухой кашель — методы лечения
Содержание:
Приступы кашля
Причины возникновения кашля
Особенности сухого кашля
Диагностика при сухом кашле
Лечение сухого кашля
Как правило, кашель вызывается различными заболеваниями дыхательной системы. Проблема в том, что сухой кашель трудно лечить, поэтому врачи обычно стараются перевести его в кашель с мокротой. С этой целью пациенту назначаются лекарственные препараты от кашля либо предлагаются вылечить кашель средствами народной медицины на натуральных продуктах и травах.
Причины сухого кашля
Кашель – это рефлекс организма. Кашель проявляется в моменты раздражения нервных окончаний в слизистой оболочке органов дыхательной системы. Вся система, в свою очередь — это на два отдела – верхний и нижний. К верхнему относят носоглотку, глотку, гортань и трахею, а к нижнему – бронхи и легкие.
Причиной воспаления в любом из этих органов дыхания может стать инфекция – бактериальная или вирусная.
Раздражение слизистой оболочки и кашель могут вызвать простейшие микроорганизмы. В зависимости от того, какой причиной вызван сильный сухой кашель, врач назначает подходящий вариант лечения. Казалось бы, все просто, но возбудителей инфекционных заболеваний можно определить только после исследования мокроты, а при сухом кашле ее у человека нет. Что делать в таких случаях? Некоторые врачи назначают лекарства от кашля, не будучи уверены в причине появления кашля. Это может привести к развитию осложнений. Более правильный подход — перевести кашель во влажную стадию.
Особенности сухого кашля
Кашель опасен тем, что он служит сигналом о наличии в организме более серьезных воспалительных процессов. Симптомы сухого кашля зависят от того, какой орган дыхательной системы поражен. При воспалениях глотки сухой кашель сопровождается неприятными ощущениями в горле и сильным жжением слизистой оболочки. Ларингит (воспаление гортани) характеризуется лающим кашлем и хриплым голосом.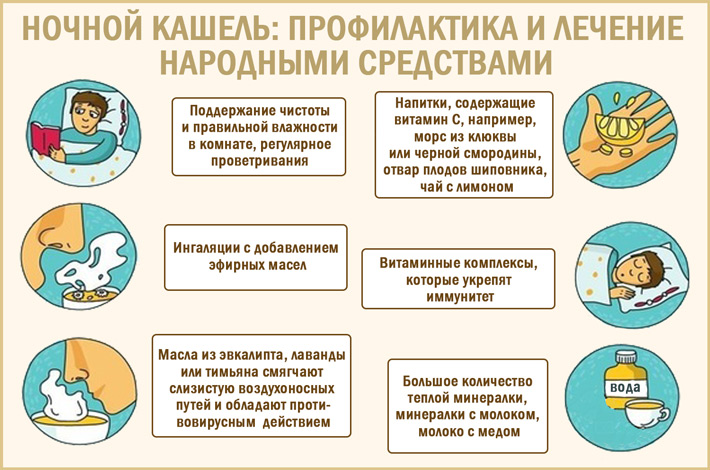 Если не заняться лечением ларингита, сильный кашель может перерастать в приступы удушья. Если же указанные болезни вызываются грибками, кашель становится хроническим и продолжительным.
Если не заняться лечением ларингита, сильный кашель может перерастать в приступы удушья. Если же указанные болезни вызываются грибками, кашель становится хроническим и продолжительным.
При воспалительных процессах в трахее кашель, помимо всего прочего, сопровождается болями в грудине. Воспаления бронхов и легких (пневмония) отличаются сильным глухим кашлем, а также тупыми болями. Плеврит (воспаление серозной оболочки легких) характеризуется сухим кашлем и выраженными болевыми ощущениями. Иногда боли бывают настолько сильны, что больные стараются не вдыхать воздух слишком глубоко. Туберкулез на начальных стадиях можно распознать по несильному, но постоянному кашлю. Наконец, самая страшная болезнь – рак легких – проявляется в виде хронического кашля.
Диагностика при сухом кашле
Если сухой кашель начинается внезапно и сопровождается повышением температуры тела, насморком и общей слабостью организма, речь может идти об острых респираторных заболеваниях. В этом случае врач проверяет легкие на предмет хрипов. Если он их не обнаруживает, сухой кашель стараются перевести во влажную стадию для исследования причины заболевания.
Если он их не обнаруживает, сухой кашель стараются перевести во влажную стадию для исследования причины заболевания.
Когда кашель не проходит в течение недели, а температура при этом не спадает, следует пройти ряд исследований. Назначаются общий анализ крови и флюорография. С помощью этих процедур можно установить туберкулез, воспаление легких и плеврит. По результатам исследований назначается тип лечения кашля.
Когда кашель нарастает день ото дня, но других симптомов воспаления не наблюдается, это может свидетельствовать о заболеваниях органов дыхательной системы или о раке легких. Чтобы установить тот или иной диагноз и точно определить причину сильного сухого кашля следует обратиться к врачу для тщательного обследования.
Лечение сухого кашля
Наиболее эффективно лечение в том случае, если известен возбудитель сухого кашля. Поэтому перед началом лечения кашля, рекомендуется точно установить грибок или вирус, которые и вызывают сухой кашель. Пациенту сначала дают специальные препараты от кашля, облегчающие формирование мокроты в органах дыхательной системы. После этого мокрота берется на анализ.
После этого мокрота берется на анализ.
Кроме того, средства для образования мокроты способствуют удалению возбудителей из организма вместе с ней. Другие препараты от кашля – отхаркивающие средства, которые облегчают отделение мокроты от бронхов и ее удаление из них.
Можно пользоваться и средствами народной медицины для лечения сильного кашля. Известный рецепт – это редька. Соком редьки нужно перемешать с медом и пить по одной чайной ложке несколько раз в день. Однако если кашель у больного не проходит и сопровождается другими осложнениями, следует обратиться к врачу.
10 способов победить ночной кашель
Ночной кашель не дает уснуть, раздражает, мешает домочадцам. Как его остановить?
1. Увлажняйте воздух
Этот совет подходит всем: и тем, кто просто испытывает сухость в горле, и людям с серьезными болезнями, такими как астма или бронхит. Если влажность в квартире опускается ниже 40%, страдают слизистые оболочки верхних дыхательных путей, что, собственно, и вызывает кашель. Увлажнитель помогает решить проблему, особенно ночью.
Если влажность в квартире опускается ниже 40%, страдают слизистые оболочки верхних дыхательных путей, что, собственно, и вызывает кашель. Увлажнитель помогает решить проблему, особенно ночью.
При этом надо следить, чтобы влажность не превышала 50%, напоминает Татьяна Михайловна Желтикова, доктор биологических наук, руководитель лаборатории экологической биотехнологии Научно-исследовательского института вакцин и сывороток имени И.И. Мечникова. Иначе начинается интенсивное размножение микрофлоры, в том числе плесени, а плесень – опасный аллерген, способный сделать кашель еще сильнее. Так что в дополнение к увлажнителю купите гигрометр – прибор, измеряющий относительную влажность воздуха.
2. Пейте чай с медом
Горячий чай с медом перед сном уменьшает раздражение в носоглотке, убирает слизь, успокаивает горло.
3. Полощите горло
Теплая соленая вода помогает снять воспаление или раздражение в горле, удаляет слизь с задней стенки.
Налейте в стакан ⅔ теплой кипяченой воды и размешайте в ней чайную ложку соли. Перед сном прополощите горло этим раствором.
4. Промывайте нос
Промывание носа морской водой помогает снять отек и воспаление, убрать слизь, удалить из носоглотки микрочастицы пыльцы, пыли и других аллергенов, смыть вирусы и бактерии. Так вы сможете не только победить кашель, но и защитить дыхательные пути от инфекций.
«Аквалор», «Аква-марис», «Маример», «Линаква» – выбор спреев с морской водой сегодня огромен. А можно сделать «спрей» самим – для этого треть чайной ложки морской соли надо растворить в стакане теплой кипяченой воды. Полученную жидкость следует набрать в самую обычную спринцовку, вставить кончик спринцовки в нос и нажать на помпу – вот и все!
5. Спите на высокой подушке
Если лежать на плоской подушке, кашель усиливается, потому что слизь стекает по задней стенке горла и раздражает его. Более высокое положение головы во сне помогает уменьшить постназальное затекание, а также симптомы ГЭРБ – гастроэзофагеального, или желудочно-пищеводного, рефлюкса (продвижение содержимого желудка обратно в пищевод), тоже связанные с кашлем. Можно использовать несколько подушек или клиновидное изголовье.
Можно использовать несколько подушек или клиновидное изголовье.
6. Бросьте курить
Кашель – визитная карточка курильщика. Конечно, если бросить курить, за один день от него не избавиться, но со временем он полностью пройдет и тем более не будет беспокоить вас ночью. Если вы не можете бросить на одной силе воли, можно попробовать никотиновый пластырь, жевательную резинку или даже лекарства, которые, конечно же, должен прописать врач.
7. Лечите астму
Бронхиальная астма – это аллергическое воспаление бронхов. Они распухают и сужаются, поэтому при астме трудно дышать и сложно откашляться: и воздух, и мокрота с трудом проходят через узкие просветы бронхов. Ночью, когда человек ложится, мокрота забивает суженные бронхи и кашель начинает мучить сильнее. Некоторые даже вынуждены спать полусидя.
Выход один – пользоваться ингалятором, как прописал врач. Лучше делать это регулярно, чтобы контролировать астму, а не тогда, когда кашель не дает уснуть.
8. Контролируйте ГЭРБ
Рефлюксная болезнь вызывает першение в горле, одышку, хрипы, кашель, который усиливается ночью. Чтобы ГЭРБ не мешала спать, избегайте пищи, вызывающей изжогу, и ешьте минимум за четыре часа до сна.
9. Уничтожайте аллергены
Кашель чаще всего вызывают пыльца, пыль, плесень, перхоть домашних животных. Избавиться от этих аллергенов хотя бы частично помогают:
- ежедневная уборка пылесосом с HEPA-фильтром;
- избавление от «пылесборников», таких как нагромождение книг и журналов, а также ковров и ворсистой обивки;
- еженедельная стирка постельного белья в горячей воде;
- душ перед сном.
10. Обязательно сходите к врачу
У кашля десятки причин (см.: 10 причин опасного кашля): грипп, бронхит, пневмония, бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ), гастроэзофагеальная рефлюксная болезнь (ГЭРБ), коклюш, аллергический бронхолегочный аспергиллез, сердечная недостаточность, рак легких.
- температура выше 38,3°C;
- кашель длится больше недели;
- свист при дыхании;
- кашель с кровью;
- боль в груди;
- затрудненное дыхание,
самое время посетить специалиста. Только врач поставит диагноз и пропишет правильное лечение.
Источники: tvojlor.com, medicalnewstoday.com, allergotop.com
Лиза Голикова о Варе и Феде – Weekend – Коммерсантъ
Считалось, что у Феди вроде бы аллергия. Я уж и не помню, когда она началась. Но давно и беспричинно. Он постоянно кашлял. И первые несколько лет мы с ним отчаянно боролись с кашлем: доктора, уколы, сиропы, таблетки, ингаляторы, диагнозы, прогнозы. Никто не мог понять причину этого кашля. Наиболее вероятная из произнесенных — аллергическая реакция, провоцирующая астматические проявления.
Часто казалось, что приступы кашля заменяют ему какие-то слова, обозначающие неприятие происходящего. Аргументы про кашель часто использовались Федей для того, чтобы добиться своего в отношениях, например, с Варей.
Я помню, как-то зимой мы с Варей договорились отправиться смотреть Караваджо в Пушкинский. Федя, услышав об этом, закашлял так, что перед посещением выставки нам пришлось съездить в больницу. «Хрипов нет,— констатировал врач.— Дыхание жестковатое». На выставку Федя шел почти обреченно. Но вот это вот «жестковатое дыхание» и «красноватое горло» сопровождало любой визит к врачу, и, если мы попадали к доктору, который видел Федю впервые, можно было смело оставаться на больничном, а при желании — госпитализироваться. «Дыхание жесткое. Горло рыхлое. Ребенок болен». И — список лекарств, занимавший обе стороны рецептурного листка. Но через пару лет каждый второй доктор в Москве знал про эти Федины особенности. И диагноз зазвучал по-другому: «Дыхание, как всегда, жестковатое. Горло рыхлое, как обычно. В целом все хорошо».
«Дыхание жесткое. Горло рыхлое. Ребенок болен». И — список лекарств, занимавший обе стороны рецептурного листка. Но через пару лет каждый второй доктор в Москве знал про эти Федины особенности. И диагноз зазвучал по-другому: «Дыхание, как всегда, жестковатое. Горло рыхлое, как обычно. В целом все хорошо».
Часто, если Феде чего-то очень сильно хотелось, последним и решающим аргументом становилось «Мама, я даже не кашляю». Он, например, долго не знал, что такое мороженое. Я боялась ему его давать, потому что «рыхлое горло» и «жестковатое дыхание». Но еще в прошлом году оказалось, что после мороженого кашель снимает будто рукой. То же самое теперь происходит, если Федю кормить шоколадом и чизкейками. Каша и творог вызывают у ребенка стойкую аллергическую реакцию.
Он выучил слово «аллергия» и диагностировал ее сам. Часто — в детсаду и при няне или бабушке.
— Дети поели? — задавала я стандартный вопрос, возвращаясь домой с работы.
— Варя — да, а Федя отказался от супа, сказав, что у него аллергия на рыбу.
Как-то сын спросил меня за выполнением домашнего задания:
— Мама, а аллергия на буквы бывает? Мне не нравится буква «Ы» и «Й». Может, у меня на них аллергия?
В общем, в последнее время его кашель стал настолько непредсказуемым и странным, что я решила наконец выяснить его природу. Понять, что его провоцирует. Лечащий врач отправил нас к аллергологу: «Если удастся исключить все, на что у него аллергия, жить станет чуть проще». И мы записались к врачу.
Утром, перед приемом, Федя покашлял, как он обычно это делает, собираясь в детский сад:
— Может, мы не поедем в больницу?
— Ты же кашляешь?
— Я сегодня не буду, правда.
— А завтра?
В общем, ехать пришлось. Аллергопробы было рекомендовано сделать и Варе, потому что в этом году у нее была ярко выраженная аллергическая реакция на пыльцу. Тогда как у Феди, например, ее и вовсе не было.
Мы зашли в кабинет врача. Детей попросили положить на стол руки локтями вниз. Врач сделал шариковой ручкой отметки. Достал ящик с аллергенами. Варя отчего-то перепугалась, поэтому пробы пришлось делать и мне. Федя беспокойно осматривался.
Первая капля досталась Феде. Он рассматривал собственную руку: врач рассказал, что, если аллергия на что-то есть, кожа покраснеет. Федя ждал. Но реакции не было. Дуб. Береза. Ольха. Полынь. Арахис. Помидоры. Клубника. Шерсть кошки. Собаки. Клещи. Попугаи. Виноград. Ананас. Наконец, киви. Реакции не было. У Вари тем временем раздуло всю левую руку. У меня — половину руки. А у Феди — ничего, даже самого маленького красного пятнышка.
— Что это значит, доктор? — вдруг спросил он.
— Что ты — здоров.
— А как же мой кашель?
— Значит, больше не будешь кашлять. Причин для этого нет.
— А рыба? А каша? А молоко, в конце концов? Вы все проверили? — Федя расспрашивал врача, будто бы от этого так много всего зависело. Я помню, именно так я расспрашивала в детстве стоматолога, поставившего мне на верхнюю челюсть железную капу. «А я смогу говорить?» — спрашивала я, с трудом выговаривая согласные. «Сможешь, конечно»,— беззаботно отвечал доктор на каждый мой вопрос. А потом, возвращаясь домой, мне пришлось зайти в магазин, где мама просила меня купить хлеба. Продавщица в кондитерском отделе спросила: «Сколько?», потому что тогда хлеб продавался на развес. Мне хотелось сказать «полбуханки», но, захлебнувшись слюной и порезав язык об капу, я не смогла произнести ни слова. На третьей попытке я вытащила капу изо рта, забрала, конечно, те полбуханки и, выйдя из магазина, выбросила железяку в мусорное ведро.
Феде предстояло выбросить кашель.
Достал кашель — Вопрос пульмонологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.52% вопросов.
Оставайтесь с нами и будьте здоровы!
Мифы о курении — СПб ГБУЗ ‘Городская поликлиника №76’
8 самых распространенных мифов о курении:Миф первый: «Сигарета помогает расслабиться».
О влиянии никотина на стресс говорят уже давно. В основном, говорят курящие люди, которые «успокаиваются», закурив.
На самом деле, сигареты не помогают расслабиться, а курильщиков успокаивает ритуал – достал сигарету, прикурил, затянулся, выдохнул. Никотин – самое вредное вещество из 4000 веществ, содержащихся в дыме.
Он не обладает успокаивающим действием, иначе он бы давно применялся в медицине как дешевое средство от стресса. Зато курильщики в среднем живут на 10–16 лет меньше некурящих.
Миф второй: «Бросишь курить – растолстеешь».
Иногда люди жалуются, что начали набирать вес, отказавшись от сигарет. Отсюда и неверный вывод о связи табакокурения и похудения.
Как бросить курить
Любой способен отказаться от курения. Как? Соблюдая несколько правил.
Дело вовсе не в сигаретах, а в том, что люди начинают «заедать» стресс, возникающий при отказе от курения, и едят от нечего делать в ситуациях, когда раньше закуривали. В том, что отказаться от табака сложно, нет ничего удивительного – табачная зависимость по силе не уступает героиновой. Также курение может вызвать сбои в работе эндокринной системы организма и привести к некоторой потере веса. Это не то похудение, к которому стоит стремиться. Сбои на гормональном уровне это слишком высокая цена за несколько килограммов.
Миф третий: «Дети курильщиков привыкают к табаку еще до рождения».
Часто приходится слышать от курящих беременных, что врач велел им бросить курить в первом триместре. Если это не удалось, то нужно продолжать курить – потому что «ребеночек внутри уже привык», а также «беременным нельзя переживать, лучше курить и быть спокойной, чем бросить и нервничать».
Эти рекомендации вредны и ни на чем не основаны, ведь вред курения во время беременности просто огромен. Доказано, что курение будущей матери приводит к преждевременным родам, выкидышам, рождению детей с недостаточным весом и различными пороками развития, увеличивает риск внезапной младенческой смерти у детей первого года жизни. По разным данным, курение будущей матери оказывает влияние на ребенка вплоть до шестилетнего возраста – такие дети чаще болеют и хуже учатся. Также доказано, что вдыхание табачного дыма приводит к выраженной гипоксии плода. По сути, младенец в утробе курящей женщины испытывает недостаток кислорода, постоянно «задыхается».
Миф четвертый: «Отказ от сигарет после многих лет курения – слишком большой стресс».
Мнение о том, что заядлым курильщикам нельзя полностью бросать курить, даже если они заболели из-за этой привычки, ошибочно.
Избавление от табачной зависимости всегда оказывает благотворное влияние на организм и существенно снижает нагрузку на сердце и легкие. Известно, что никотин начинает выводиться из организма уже через два часа после отказа от табака, через 12 часов уровень окиси углерода в крови нормализуется, и человек перестает ощущать нехватку воздуха. Уже через два дня вкус и обоняние станут острее, а через 12 недель человеку будет заметно легче ходить и бегать из-за улучшений в системе кровообращения. До 9 месяцев нужно на то, чтобы исчезли проблемы с дыханием: кашель и одышка. В течение 5 лет риск инфаркта миокарда снизится примерно вдвое. Именно поэтому стоит отказаться от сигарет, даже если человек уже пострадал от связанных с курением заболеваний. «Организм уже привык к никотину и должен его получать» – самоубийственная тактика.
Миф пятый: «Легкие сигареты менее вредные».
«Легкие», ментоловые и с «пониженным содержанием смол» сигареты также вредны для здоровья, как и обычные.
Ощущение их меньшей «вредности» искусно сформировано табачной рекламой. Даже в «легких» сигаретах содержится достаточно никотина для формирования сильной зависимости. К тому же, перейдя на «легкие» сорта, курильщики склонны увеличивать количество выкуриваемых сигарет, сильнее и чаще затягиваться, увеличивая дозу полученного никотина и смол.
Сигареты с ментолом, представляемые более изысканными, женскими, освежающе ароматными, формируют табачную зависимость даже быстрее обычных. Высокотехнологичные фильтры сигарет, хотя и кажутся надежной защитой, на самом деле являются еще одной уловкой производителей – курильщик и окружающие все равно получают солидную дозу вредных веществ, никотина и дыма.
Миф шестой: «Существуют безопасные способы курения».
Набирающий популярность кальян многие считают безобидной альтернативой сигаретам, считая прошедший «очистку» жидкостью дым безвредным.
Это неправда. Кальян не менее опасен, чем традиционные способы употребления табака. А если учесть длительность одного сеанса курения кальяна, разовая доза вредных веществ, полученных каждым курильщиком, весьма велика. К тому же, став завсегдатаем общественных кальянных, можно в нагрузку к обычным проблемам, связанным с курением, получить еще и туберкулез.
Электронную сигарету позиционируют как инновационный и безопасный метод бездымного курения. Однако по результатам недавних исследований, можно утверждать, что это устройство также не щадит организм курильщика.
Миф седьмой: «Курение – личный выбор».
Табачные компании часто представляют курение как свободный выбор взрослых людей.
Это лукавый аргумент – в России не курят две трети населения, в том числе дети и беременные женщины. И право курильщика на сигаретный дым заканчивается там, где начинается право остальных на чистый воздух.
Также по данным исследований, большинство курильщиков начинают употреблять табак в возрасте 13–14 лет, когда не может быть и речи о свободном ВЗРОСЛОМ выборе.
Миф восьмой: «Вред пассивного курения не доказан».
Производители табака часто подвергают сомнению вред от вторичного дыма.
Не существует безопасного уровня воздействия табачного дыма. Вторичный табачный дым содержит около 4000 химических веществ, в том числе около 70 канцерогенов. Доказано, что именно пассивное курение – причина большинства случаев рака легких и заболеваний сердечнососудистой системы у некурящих.
Практически половина всех детей в мире – вынужденные пассивные курильщики. Около 50 миллионов беременных женщин по всему миру ежегодно становятся пассивными курильщицами, подвергая воздействию табачного дыма своих будущих детей.
У нескольких детей, посещавших детсад №4 в Майском, в крови нашли аллергический токсин, вызывающий астму
Родители детей, которые посещали аварийный детский сад в посёлке Майский, написали обращение заведующей детского сада Ольге Стародубцевой, в котором они говорят, что у их детей после посещения детского сада появились проблемы с дыханием, а в крови одного из них был обнаружен эозинофильный катионный белок, который почти в два раза превышал норму.
— Дело в том, что у нас в семье нет аллергиков — вообще никого. Мы с Забайкалья приехали все абсолютно здоровые. Ребёнок пошёл в детский сад с группой здоровья А — это самая большая группа: он зимой мороженое кушает. Пришёл ребёнок в конце апреля, отходил где-то до мая. Тогда ещё было нормально, потом через месяца полтора-два начался кашель. Все говорили, что это адаптация. Детский врач выписывал разные сиропы: от сухого кашля, от мокрого, ингаляции — у меня в холодильнике [столько] сиропов, [что] можно аптеку открывать. Лечили, лечили — ничего не помогает. Мы два месяца сидели на больничном, потом опять выходим в сад: три дня проходили, а на четвёртый — опять кашель, причём такой, что ребёнок синеет. Я уже подумала, что может быть пневмония.
Мы поехали сделали рентген-снимок — лёгкие чистые, бронхи чистые. Думаю: «Значит нужно сдавать на аллергены». Мы собрали анализы и приехали с ними в поликлинику. Врач глаза вытаращила и говорит: «Вы что, в Чернобыльской зоне были с ребёнком? У вас превышен токсичный аллерген в крови». Я стала объяснять, что может быть это из-за того, что разные сиропы пили, а она говорит: «Вы понимаете: даже если бы он ведро выпил, от этого сиропа у вас бы был мизерный процент токсинов в крови. У вашего маленького ребёнка, которому четыре годика, эозинофильный катионный белок, который вызывает астматические удушья — 42.9 нанограмм на миллилитр, когда даже у взрослого человека норма — 24». Она посадила моего сына на строгую диету: вообще практически ничего нельзя, ни дезодорантов, ни освежителя воздуха, ни туалетной воды, ни мыло с запахом, порошки, ковры — убрать, перо, пух — запретили.
Я спросила тогда, от чего может в крови появиться этот белок, если не от сиропов. Она сказала, что это токсичный элемент в крови, который в дальнейшем может развиться в астму или даже в рак лёгких. То, что у нас в крови, может появиться только в двух вариантах: либо гельминты, либо токсины, которые ребёнок вдыхает — это может быть краска, стройматериалы. До этого мы сдали анализы на все аллергены, в том числе на гельминты. У нас всё было отрицательно. Выходит, что реакция идёт от того, что ребёнок вдыхает, врач даже в заключении написала: «респираторный аллергоз», — рассказывает Ирина — одна из мам, подписавших обращение (мы изменили имя женщины по её просьбе).
После того как сын женщины перестал посещать сад, и они начали проходить курс лечения, уровень эозинофильного катионного белка в крови мальчика постепенно стал снижаться. Тогда Ирина решила поспрашивать у знакомых, не было ли у их детей похожих симптомов, и только среди них нашла шесть человек, которые подтвердили, что у их детей были схожие проблемы. Так, например, по словам женщины, выяснилось, что дочь её соседки, которая два года отходила в детский сад, заболела астмой, хотя до прихода в садик ни у неё, ни у родителей не было таких заболеваний.
Сын Ирины ходил в сад с ещё одним мальчиком, у которого тоже обнаружили аллергию. Мама мальчика — Наталья Гребенникова — говорит, что у её ребёнка, в отличие от сына Ирины, выявили бронхитную аллергию. Анализы на токсичный аллерген они не сдавали — «сдали самый простой анализ на аллергены», — говорит Наталья.
По словам женщины, аллергия у её сына появилась после того, как её сын отходил в садик год. До этого ничего подобного у него не было.
— Мы дома пролечились. Лечились больше месяца, наверное. Пропили и прокололись от аллергии — всё нормально, кашель как бы стих. Только мы пришли в садик — у нас опять начался кашель. Иммунолог нам уже сказала, что никаких сладостей и колбасных изделий, молочки поменьше. В сад она написал справку, что нельзя кушать, и мы этого придерживались, но кашель всё равно не проходил, — говорит Наталья Гребенникова.
После того, как в крови сына Ирины нашли эозинофильный катионный белок, родители других детей тоже решили сдать анализы. На данный момент «Фонарю» известно о двух подтверждённых случаях превышения эозинофильного катионного белка в крови воспитанников детского сада №4 и одном, который пока не подтверждён документально.
«Мы будем обращаться в тот же Роспотребнадзор. Как вы думаете, какое заключение он вам даст?»
Родители подозревают, что их дети могли получить эти заболевания из-за некачественных стройматериалов, которые использовались при строительстве детского сада. Ирина считает, что причиной аллергии её сына мог стать радон (при нормальных условиях — бесцветный инертный радиоактивный газ, который может представлять опасность для здоровья и жизни. При комнатной температуре является одним из самых тяжёлых газов, — прим. Ф.). По мнению женщины, он мог выделяться либо из грунтовых вод под зданием, потому что строители не соблюли технологию при укладке фундамента, либо от стен, сделанных из некачественных материалов.
Первым на то, что стройматериалы в садике могут испарять радон, обратил внимание секретарь райкома КПРФ Александр Курчевский, который с самого начала указывал на грубые нарушения при строительстве детских садов в Белгородском районе. Курчевский ещё в 2018 году писал обращение в Генеральную прокуратуру РФ с просьбой провести комплексную проверку детского сада, но там, по его словам, обращение «спустили» в Белгородскую районную прокуратуру, которая, как он считает, ничего не сделала. Теперь Александр Курчевсий намерен написать в Генеральную прокуратуру РФ жалобу на бездействие местной.
— Я лично сама собрала подписи шести родителей, написала заявление, анализы все у меня на руках, ксерокопии сделала с карточки и приехала с этим всем в прокуратуру. Всё рассказала, а сотрудник, который принимал документы, достал папку и сказал: «Вот, много обращаются на ваш детский сад, но дело в том, что у вас заключение от Роспотребнадзора, — это государственная служба. Я даже, если сейчас буду делать экспертизу, мы будем обращаться в тот же Роспотребнадзор», и прямо в наглую на меня смотрит и говорит: «Как вы думаете, какое заключение он вам даст?» — говорит Ирина.
Когда женщина сказала, что ей нужна независимая экспертиза, сотрудник прокуратуры, по её словам, ей ответил, что ей и другим родителям придётся самой собрать деньги, чтобы оплатить эту экспертизу, а потом, если эксперты докажут, что в садике и правда превышена концентрация радона в воздухе, как она утверждает, прокуратура начнёт заниматься этим делом.
По словам Александра Курчевского, на данный момент точно известно, что несущие стены детского сада отклонились от вертикального состояния, и если бы детский сад не закрыли в январе 2020 года, то с большой вероятностью здание могло обрушиться во время занятий на детей и сотрудников детского сада.
Экспертного заключения по состоянию несущих конструкций, как и по наличию токсичных веществ в помещениях детсада, на данный момент нет. Сейчас эксперты проводят обследование несущих конструкций здания. Дать заключение они должны к апрелю 2020 года. «Фонарь» продолжит следить за ситуацией в детском саду № 4.
Нет, я, конечно, понимаю, что когда болеешь короной и твои основные…
Нет, я, конечно, понимаю, что когда болеешь короной и твои основные жалобы последние 5 дней — очень глупый кашель, насморк вообще достал (а нефиг ловить штамм с насморком, да?), вся еда вызывает сдержанное отвращение и очень-очень дурная голова — то жаловаться грех и вообще спасибо говорить надо.А «я сплю по 11 часов в сутки и потом ещё днём немножко» — вообще на жалобу не похоже.
Но боже, как меня это всё достало. Особенно голова. Знаете это непередаваемое ощущение тошноты в голове? Не имеющее никакого отношения к реальной тошноте и желудку, я просто не знаю, как ещё его описать. Наступает примерно через 10-15 минут попыток делать что бы то ни было — читать, смотреть кино, работать, что угодно. 10 минут — и внутри головы наступает ад.
Ещё иногда она просто болит или вот, как сейчас, кружится. Комната очень интересно вращается вокруг, то есть нет, нифига в этом нет интересного.
Единственное, что помогает — это просто лежать и ещё спать. 15 минут осмысленной деятельности — полчаса отлёживаться. Нет, вообще не прикольно. И не отдыхательно. Выматывает и бесит.
Конечно же, в результате я то и дело сижу с этой омерзительной головой куда дольше, просто потому что я не могу всё время лежать. От всё время лежания спина и шея болит, а от них, между прочим, голова.
Плюс да. мне недостаточно плохо, как в первые дни, чтобы мысли о висящих непроверенных студенческих работах не волновали. Но достаточно, чтобы я могла проверять их только со скоростью раз в 5 медленнее обычного или в некоторых случаях вообще никак, так что за шесть дней недели я их всё ещё не разгребла, у меня всё ещё висят работ 20 2го курса. И это ещё не все сдали, а у них аттестация на носу, скоро все зачешутся, что надо её получать. А вчера я ещё отправила задание театралам, потому что я маньяк и не могу пережить мысли, что у них из всего 15 занятий в 1м семестре вообще бесследно пропадут два.
В общем, я знаю, всё это звучит изумительно жалко и невразумительно, но мне надо было громко поныть.
Пойду налью очередную кружку жидкости и сделаю вид, что голова ещё операбельна достаточно, чтобы… минут 5 почитать?..
Только не пишите, пожалуйста, дружно «выздоравливай скорей!». Я понимаю, что все из искренних лучших побуждений, но от этого пожелания тоже уже тошнит.
Кашель | NHS inform
Кашель — это рефлекторное действие, очищающее дыхательные пути от слизи и таких раздражителей, как пыль или дым. Это редко признак чего-то серьезного.
В большинстве случаев кашель проходит в течение 3 недель и не требует лечения.
Сухой кашель означает, что он щекочущий и не выделяет мокроты (густой слизи). Сильный кашель означает, что выделяется мокрота, которая помогает очистить дыхательные пути.
Самопомощь
Вернуться к симптомам
Последнее обновление:
Дата следующего обзора:
Просмотрите мои ответыNHS inform имеет более подробную информацию об этом условии.
ПодробнееВы сказали нам, что ваши учетные данные:
:
На основании предоставленной вами информации мы сделали следующую рекомендацию:
Несрочная консультация: Обратитесь к терапевту, если:
- у вас кашель более 3 недель
- у вас особенно сильный кашель
- вы кашляете кровью
- Вы испытываете одышку, затрудненное дыхание или боль в груди
- у вас есть другие тревожные симптомы, такие как необъяснимая потеря веса, стойкое изменение голоса, уплотнения или припухлость на шее
Если ваш терапевт не уверен, что вызывает ваш кашель, он может направить вас к специалисту больницы для обследования.Они также могут запросить некоторые тесты, такие как рентген грудной клетки, тесты на аллергию, тесты на дыхание и анализ образца вашей мокроты для проверки на наличие инфекции.
Кратковременный кашель
Общие причины кратковременного кашля включают:
В редких случаях кратковременный кашель может быть первым признаком состояния здоровья, которое вызывает постоянный кашель.
Непрерывный кашель
Постоянный кашель может быть вызван:
- длительная инфекция дыхательных путей, например, хронический бронхит
- астма — это также обычно вызывает другие симптомы, такие как хрипы, стеснение в груди и затрудненное дыхание
- аллергия
- курение — кашель курильщика также может быть симптомом ХОБЛ
- бронхоэктазия — когда дыхательные пути легких становятся ненормально расширенными
- Постназальное выделение — слизь, стекающая в горло из задней части носа, вызванная таким заболеванием, как ринит или синусит
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — раздражение горла из-за утечки желудочной кислоты
- прописанное лекарство, такое как ингибитор ангиотензинпревращающего фермента (ингибитор АПФ), который используется для лечения высокого кровяного давления и сердечно-сосудистых заболеваний
В большинстве случаев врач не будет беспокоиться о том, является ли кашель сухим или грудным, но ему необходимо знать, выделяется ли у вас гораздо больше или более темная мокрота, чем обычно.
В редких случаях постоянный кашель может быть симптомом более серьезного заболевания, например рака легких, сердечной недостаточности, тромбоэмболии легочной артерии (сгусток крови в легком) или туберкулеза.
Кашель у детей
Причины кашля у детей часто схожи с причинами, упомянутыми выше. Например, инфекции дыхательных путей, астма и ГЭРБ могут повлиять на детей.
Причины кашля, которые чаще встречаются у детей, чем у взрослых, включают:
- бронхиолит — легкая инфекция дыхательных путей, которая обычно вызывает симптомы простуды
- круп — это вызывает характерный лающий кашель и резкий звук, известный как стридор, когда ребенок дышит.
- коклюш — обратите внимание на такие симптомы, как интенсивные приступы кашля, рвоты и кричащий звук при каждом резком вдохе после кашля
Иногда непрекращающийся кашель у ребенка может быть признаком серьезного долгосрочного состояния, такого как муковисцидоз.
Узнайте больше о том, что делать, если у вашего ребенка симптомы простуды или гриппа
Средства от кашля
Лечение не всегда необходимо при кратковременном кашле, потому что это вирусная инфекция, которая пройдет сама по себе в течение нескольких недель.
До
- отдыхать
- пейте много жидкости
- принимать обезболивающие, такие как парацетамол или ибупрофен
Лекарства и средства от кашля
Хотя некоторые люди считают их полезными, лекарства, которые якобы подавляют кашель или препятствуют выделению мокроты, обычно не рекомендуются.Это потому, что мало доказательств того, что они лучше простых домашних средств, и подходят не всем.
Агентство по регулированию лекарственных средств и товаров медицинского назначения (MHRA) рекомендует не давать детям младше шести лет отпускаемые без рецепта лекарства от кашля и простуды. Детям в возрасте от 6 до 12 лет следует использовать их только по рекомендации фармацевта или врача.
Домашнее лекарство, содержащее мед и лимон, вероятно, будет столь же полезным и безопасным для приема.Мед не следует давать младенцам в возрасте до одного года из-за риска развития детского ботулизма.
Лечение основной причины
Если у вашего кашля есть конкретная причина, лечение может помочь. Например:
- астму можно лечить ингаляционными стероидами, чтобы уменьшить воспаление в дыхательных путях
- аллергию можно лечить, избегая аллергических реакций и принимая антигистаминные препараты, чтобы уменьшить аллергические реакции.
- бактериальных инфекций можно лечить антибиотиками
- GORD можно лечить антацидами для нейтрализации желудочной кислоты и лекарствами для уменьшения количества кислоты, производимой вашим желудком.
- ХОБЛ можно лечить бронходилататорами для расширения дыхательных путей
Если вы курите, отказ от курения также может улучшить ваш кашель.Узнайте больше о том, как бросить курить.
Срочный совет: Обратитесь к своему терапевту или, если ваш терапевт закрыт, позвоните по телефону 111, если ваш ребенок:
- младше 3 месяцев и имеет температуру 38 ° C или выше
- старше 3 месяцев и имеет температуру 39 ° C или выше
- имеет меньше мокрых подгузников или подгузников, которые кажутся более сухими, чем обычно, или подгузник остается сухим более 12 часов
- не становится лучше через несколько дней
- принимает менее половины своего обычного количества во время последних 2 или 3 кормлений
Если вы очень беспокоитесь о своем ребенке, доверьтесь своим инстинктам и позвоните своему терапевту или 111 за советом, или позвоните по телефону 999 в экстренных случаях.
Коклюш | NHS inform
Коклюш, также называемый коклюшем, представляет собой очень заразную бактериальную инфекцию легких и дыхательных путей.
Он вызывает повторяющиеся приступы кашля, которые могут длиться от двух до трех месяцев и более, и может привести к серьезным заболеваниям младенцев и детей младшего возраста.
Коклюш распространяется при кашле или чихании человека, инфицированного инфекцией.
На этой странице:
Симптомы
Кто в группе риска
Когда обращаться за медицинской помощью
Лечение
Остановить распространение инфекции
Прививки
Осложнения
Симптомы коклюша
Первые симптомы коклюша похожи на симптомы простуды, например, насморк, красные и слезящиеся глаза, боль в горле и немного повышенная температура.
Приступы сильного кашля начинаются примерно через неделю.
- Приступы обычно длятся несколько минут и чаще происходят ночью.
- При кашле обычно выделяется густая слизь, за которым может последовать рвота.
- Между кашлем вы или ваш ребенок можете задыхаться — это может вызвать крик, хотя не у всех он есть.
- Из-за напряжения кашля лицо может сильно покраснеть, а под кожей или в глазах может появиться небольшое кровотечение.
- Маленькие дети иногда могут ненадолго посинеть (цианоз), если у них проблемы с дыханием — это часто выглядит хуже, чем есть на самом деле, и их дыхание должно быстро возобновиться.
- У очень маленьких детей кашель может быть не особенно заметным, но могут быть короткие периоды, когда они перестают дышать.
Приступы со временем начнут становиться менее серьезными и менее частыми, но может пройти несколько месяцев, прежде чем они полностью прекратятся.
Кто подвержен коклюшу
Коклюш может поражать людей любого возраста, в том числе:
- младенцы и маленькие дети — младенцы в возрасте до шести месяцев подвергаются особенно высокому риску осложнений коклюша
- детей старшего возраста и взрослых — в этих случаях это обычно менее серьезно, но все же может быть неприятным и расстраивающим
- человек, которые уже болели коклюшем раньше — вы не застрахованы от коклюша, если уже переносили его раньше, хотя во второй раз он, как правило, становится менее серьезным, около
- человек, вакцинированных от коклюша в детстве — защита от коклюша обычно проходит через несколько лет
Вы можете заразиться коклюшем, если вступите в тесный контакт с инфицированным человеком.
Человек с коклюшем заразен примерно через шесть дней после заражения — когда у него просто симптомы простуды — до трех недель после начала приступов кашля.
Лечение антибиотиками может сократить продолжительность инфицирования человека.
Когда обращаться за медицинской помощью
Обратитесь к терапевту или позвоните в NHS 24 ‘111’, если вы или ваш ребенок:
- Есть симптомы коклюша
- кашляют более трех недель
- имеют особенно сильный или ухудшающийся кашель
Позвоните по номеру 999 или обратитесь в ближайшее отделение неотложной помощи (A&E), если вы или ваш ребенок:
- имеют значительные затруднения дыхания, такие как длительные периоды одышки или удушья, поверхностное дыхание, периоды остановки дыхания или темная синяя кожа.
- развиваются признаки серьезных осложнений коклюша, таких как припадки (припадки) или пневмония
Лечение коклюша
Лечение коклюша зависит от вашего возраста и продолжительности инфицирования.
- Тяжелобольные дети младше шести месяцев и люди с тяжелыми симптомами обычно попадают в больницу для лечения.
- Людям, у которых диагностирована инфекция в течение первых трех недель, могут быть прописаны антибиотики для приема дома — они помогут остановить распространение инфекции на других, но не уменьшат симптомы.
- Людям, у которых коклюш длился более трех недель, обычно не требуется никакого специального лечения, поскольку они больше не заразны, а антибиотики вряд ли помогут.
Пока вы выздоравливаете дома, вы можете много отдыхать, пить много жидкости, смывать слизь и слизь изо рта вашего или вашего ребенка, а также принимать обезболивающие, такие как парацетамол или ибупрофен, от лихорадки.
Избегайте использования лекарств от кашля, так как они не подходят для маленьких детей и вряд ли помогут.
Остановить распространение инфекции
Если вы или ваш ребенок принимаете антибиотики от коклюша, вы должны быть осторожны, чтобы не передать инфекцию другим людям.
- Не ходите в детский сад, школу или на работу в течение пяти дней после начала лечения антибиотиками или трех недель после начала приступов кашля (в зависимости от того, что наступит раньше).
- При кашле и чихании прикрывайте рот и нос себя или вашего ребенка салфеткой.
- Немедленно утилизируйте использованные салфетки.
- Регулярно мойте руки и руки ребенка водой с мылом.
Другим членам вашей семьи также могут быть введены антибиотики и доза вакцины против коклюша, чтобы они не заразились.
Прививки от коклюша
Существует три плановых вакцинации, которые могут защитить младенцев и детей от коклюша:
- вакцина против коклюша во время беременности — это может защитить вашего ребенка в течение первых нескольких недель жизни; лучшее время для этого — вскоре после 16-й недели беременности
- вакцина 6-в-1, предлагаемая детям в возрасте 8, 12 и 16 недель
- усилитель для дошкольных учреждений 4-в-1 — предлагается детям до 3 лет и 4 месяцев
Эти вакцины не обеспечивают пожизненной защиты от коклюша, но они могут помочь предотвратить его заражение детьми, когда они молоды и более уязвимы к воздействию инфекции.
Детей старшего возраста и взрослых обычно не вакцинируют, за исключением случаев беременности или вспышки коклюша.
Осложнения коклюша
Младенцы и дети младше шести месяцев обычно наиболее серьезно страдают от коклюша.
Они подвергаются повышенному риску:
- обезвоживание
- затрудненное дыхание
- потеря веса
- пневмония — инфекция легких
- посадок (изъятий)
- проблемы с почками
- Повреждение мозга, вызванное недостатком кислорода, поступающего в мозг
- смерть — хотя это очень редко
Дети старшего возраста и взрослые, как правило, менее серьезно страдают, хотя могут испытывать проблемы, вызванные повторяющимся кашлем, например, носовые кровотечения, ушибы ребер или грыжу.
Сердечная недостаточность — болезни и состояния
Сердечная недостаточность возникает в результате нарушения насосной работы сердца. Обычно это связано с повреждением сердечной мышцы, которое невозможно исправить. Однако многие доступные методы лечения могут помочь контролировать состояние и облегчить симптомы.
Кроме того, можно эффективно лечить многие состояния, вызывающие сердечную недостаточность. Это снижает давление на сердце и предотвращает дальнейшее ухудшение состояния.
Лекарства
В приведенной ниже информации указаны лекарства, которые могут быть прописаны вам вашим терапевтом или специалистом. Это будет после обсуждения с вами вариантов лечения и определения подходящего варианта для ваших индивидуальных обстоятельств.
Стандартные лекарственные средства
Стандартные лекарства для лечения сердечной недостаточности:
- Ингибиторы ангиотензинпревращающего фермента (АПФ)
- Блокаторы рецепторов ангиотензина (БРА) ,00
- бета-адреноблокаторы
- диуретики (водные таблетки)
- антагонисты минералокортикоидных рецепторов (MRA)
Ингибиторы ангиотензинпревращающего фермента (АПФ)
Ингибиторы АПФ расслабляют и расширяют кровеносные сосуды.Это помогает улучшить кровоток по вашему телу, что сокращает объем работы, которую приходится выполнять вашему сердцу.
Было показано, что ингибиторыАПФ улучшают симптомы сердечной недостаточности, уменьшают необходимость госпитализации и увеличивают продолжительность жизни, вызванную сердечной недостаточностью.
Ваши симптомы должны улучшиться в течение нескольких недель после начала лечения.
Основными побочными эффектами ингибиторов АПФ являются головокружение (вызванное слишком низким артериальным давлением) и кашель.Пока вы принимаете ингибитор АПФ, вам необходимо будет регулярно сдавать анализ крови не реже одного раза в год.
Если вы принимаете ингибитор АПФ, вам следует проконсультироваться с врачом или фармацевтом, прежде чем принимать какие-либо другие лекарства. В частности, не следует принимать нестероидные противовоспалительные препараты (такие как ибупрофен) с ингибитором АПФ. Вам также следует избегать продуктов с высоким содержанием калия, таких как заменители соли.
Виды ингибиторов АПФ
Каптоприл, эналаприл, лизиноприл и рамиприл
Блокаторы рецепторов ангиотензина (БРА)
БРА действуют аналогично ингибиторам АПФ.
В отличие от ингибиторов АПФ, БРА не вызывают кашля. По этой причине их часто назначают людям, которые не переносят ингибитор АПФ из-за кашля.
Типы ARB
Кандесартан и валсартан
Бета-адреноблокаторы
Если ваше сердце не работает должным образом, ваше тело вырабатывает гормоны, чтобы заставить его работать лучше, заставляя сердце работать быстрее и повышая кровяное давление. Однако, если это будет продолжаться, это может оказать вредное воздействие на ваше сердце.
Бета-адреноблокаторы блокируют действие этих гормонов. Это замедляет работу сердца и снижает кровяное давление, а это означает, что у сердца меньше работы.
Бета-блокаторыуменьшают симптомы сердечной недостаточности, уменьшают необходимость госпитализации и увеличивают продолжительность жизни, вызванную сердечной недостаточностью.
Людям с умеренной или тяжелой сердечной недостаточностью обычно необходимо начинать с низкой дозы бета-адреноблокатора, которая будет постепенно увеличиваться. Это связано с тем, что некоторые люди испытывают временное усиление симптомов сердечной недостаточности в течение первых нескольких недель лечения.
Если вы чувствуете, что ваши симптомы ухудшаются, не прекращайте прием бета-адреноблокатора. Обратитесь за медицинской помощью.
Виды бета-адреноблокаторов
Бисопролол, карведилол и небиволол
Диуретики (водные таблетки)
Когда у вас сердечная недостаточность, ваше сердце не может перекачивать кровь по вашему телу так, как должно, поэтому в вашем теле накапливается жидкость. Эта жидкость может скапливаться в легких, вызывая одышку, или в ногах и лодыжках, вызывая отек.Диуретики увеличивают количество воды и соли, которые выводятся из организма в виде мочи. По мере того, как выходит больше жидкости, в вашей крови остается меньше жидкости, поэтому избыток воды в легких и ногах втягивается обратно в кровь, облегчая симптомы одышки и отеков.
Диуретики обычно принимают утром. Эффект от выделения большего количества воды начинается примерно через полчаса после их приема, и вы можете обнаружить, что вам нужно несколько раз сходить в туалет в течение следующих нескольких часов.Их действие проходит примерно через 6 часов, поэтому вам не нужно вставать ночью, чтобы сходить в туалет.
Накопление жидкости в организме можно измерить как прибавку в весе, а потерю жидкости (вызванную диуретиком) — как потерю веса. Таким образом, ежедневно взвешиваясь, вы можете заметить внезапное прибавление в весе.
Внезапное увеличение веса означает, что ваша сердечная недостаточность плохо контролируется, и вам следует срочно обратиться за помощью к своему врачу или медсестре по сердечной недостаточности.
Виды диуретиков
Буметанид и фуросемид
Антагонисты минералокортикоидных рецепторов (MRA)
MRA работают, блокируя действие химического вещества, называемого альдостероном, в организме. Альдостерон вызывает накопление соли и жидкости, поэтому MRA помогают предотвратить это, уменьшая симптомы сердечной недостаточности, уменьшая потребность в госпитализации и увеличивая продолжительность жизни, вызванную сердечной недостаточностью.
Основным побочным эффектом MRA является головокружение (вызванное слишком низким артериальным давлением).Вам понадобятся регулярные анализы крови, по крайней мере, два раза в год, чтобы определять уровень соли, называемой калием, который у некоторых людей может стать слишком высоким.
Если вы принимаете MRA, вам следует проконсультироваться с врачом или фармацевтом, прежде чем принимать какие-либо другие лекарства. В частности, не следует принимать нестероидные противовоспалительные препараты (например, ибупрофен) с МРА. Вам также следует избегать продуктов с высоким содержанием калия, таких как заменители соли.
Если у вас возникла диарея и / или рвота, остановите MRA и обратитесь к врачу.
Типы MRA
Спиронолактон и эплеренон
Лекарства специального назначения
Лекарства, которые может использовать специалист, включают:
- Ингибиторы ангиотензина / неприлизина
- ивабрадин
- дигоксин
Ингибиторы ангиотензина / неприлизина
Это препарат нового типа для лечения сердечной недостаточности. Это комбинация валсартана (БРА) и лекарства под названием сакубитрил. Его можно использовать для людей с более тяжелой сердечной недостаточностью или для людей с продолжающимися симптомами, несмотря на стандартные методы лечения, описанные выше.Было показано, что он уменьшает симптомы сердечной недостаточности, снижает потребность в госпитализации и увеличивает продолжительность жизни.
Если вы уже принимаете ингибитор АПФ или БРА, его необходимо прекратить на 36 часов, прежде чем вы начнете принимать ингибитор ангиотензина / неприлизина. Это необходимо для снижения риска возникновения серьезных побочных эффектов.
Пока вы принимаете это лекарство, вам потребуются регулярные анализы крови не реже одного раза в год.
Типы ингибиторов ангиотензина / неприлизина
Entresto®
Ивабрадин
Ивабрадин снижает количество ударов сердца в минуту (частоту сердечных сокращений), что означает, что сердцу меньше работы.Было показано, что он снижает потребность в госпитализации у людей с сердечной недостаточностью.
Ивабрадин подходит не всем с сердечной недостаточностью. Это необходимо только в том случае, если у вас учащается пульс, несмотря на лечение бета-блокатором, или если вы не переносите бета-блокатор. Он не подходит для людей с определенным типом нерегулярного сердечного ритма, называемым фибрилляцией предсердий.
Дигоксин
Дигоксин также может снизить частоту сердечных сокращений и улучшить симптомы сердечной недостаточности.Это наиболее полезно для людей с нерегулярным сердечным ритмом.
Важно, чтобы вы получали правильную дозу дигоксина. Чтобы это проверить, вам необходимо будет регулярно сдавать анализы крови. Если у вас слишком много дигоксина, у вас могут развиться тошнота, головные боли и помутнение зрения. Если вы испытываете какие-либо из этих симптомов во время приема дигоксина, вам следует обратиться к врачу.
Пересадка сердца
Пересадка сердца может быть вариантом для людей с тяжелой сердечной недостаточностью, но не для всех.
Это также зависит от наличия подходящего донорского сердца.
Психическое благополучие
Люди с сердечной недостаточностью часто испытывают различные типы эмоционального дистресса или поведенческих расстройств. Особенно часто встречаются такие проблемы, как депрессия и беспокойство.
Эти состояния не только влияют на эмоциональное состояние людей, но также могут влиять на их симптомы сердечной недостаточности и влиять на успех их лечения.
К счастью, существуют эффективные методы лечения депрессии и тревоги, включая психологические вмешательства, такие как когнитивно-поведенческая терапия и прием антидепрессантов.Решение этих проблем облегчит выполнение вашего плана лечения сердечной недостаточности.
Ваш лечащий врач или терапевт сможет помочь вам оценить любые проблемы, которые вас беспокоят в отношении вашего психологического благополучия.
Прививки
Если у вас сердечная недостаточность, у вас более высокий риск осложнений от гриппа и пневмококковой инфекции. Чтобы снизить этот риск, вам предложат:
- годовая вакцина против гриппа
- разовая вакцинация против пневмококков
Рак легкого — болезни и состояния
Лечение рака легких проводится командой специалистов, которые работают вместе, чтобы обеспечить наилучшее лечение.
В эту команду входят все специалисты, необходимые для постановки правильного диагноза, определения стадии рака и планирования наилучшего лечения. Если вы хотите узнать больше, спросите об этом своего специалиста.
Тип лечения рака легких зависит от нескольких факторов, в том числе:
- тип рака легких, который у вас есть (немелкоклеточный или мелкоклеточный рак)
- размер и положение раковой опухоли
- насколько далеко продвинулся ваш рак (стадия)
- общее состояние вашего здоровья
Может быть сложно решить, какое лечение лучше всего подходит для вас.Ваша онкологическая бригада даст рекомендации, но окончательное решение будет за вами.
Основные варианты лечения включают хирургическое вмешательство, лучевую терапию и химиотерапию. В зависимости от вашего типа рака и степени его распространенности вы можете получить комбинацию этих методов лечения.
Ваш план лечения
Ваш план лечения зависит от того, есть ли у вас немелкоклеточный рак легкого или мелкоклеточный рак легкого.
Немелкоклеточный рак легкого
Если у вас немелкоклеточный рак легкого, ограниченный одним легким, и у вас хорошее общее состояние здоровья, вам, вероятно, предстоит операция по удалению раковых клеток.После этого может быть проведен курс химиотерапии для уничтожения любых раковых клеток, которые могли остаться в организме.
Если рак не распространился слишком далеко, но операция невозможна (например, если ваше общее состояние здоровья означает повышенный риск развития осложнений), обычно рекомендуется лучевая терапия для уничтожения раковых клеток. В некоторых случаях это можно комбинировать с химиотерапией (известной как химиолучевая терапия).
Если рак распространился слишком далеко, чтобы операция или лучевая терапия были эффективными, обычно рекомендуется химиотерапия.Если рак снова начинает расти после начального курса химиотерапии, может быть рекомендован другой курс лечения.
В некоторых случаях лечение, называемое биологической или таргетной терапией, может быть рекомендовано в качестве альтернативы химиотерапии или после химиотерапии. Биологические методы лечения — это лекарства, которые могут контролировать или останавливать рост раковых клеток.
Мелкоклеточный рак легкого
Мелкоклеточный рак легкого обычно лечится химиотерапией, отдельно или в сочетании с лучевой терапией.Это может помочь продлить жизнь и облегчить симптомы.
Хирургия обычно не используется для лечения этого типа рака легких. Это связано с тем, что к моменту постановки диагноза рак часто уже распространился на другие части тела. Однако, если рак обнаружен очень рано, можно прибегнуть к хирургическому вмешательству. В этих случаях после операции может быть назначена химиотерапия или лучевая терапия, чтобы снизить риск возврата рака.
Хирургия
Существует три типа хирургии рака легких:
- Лобэктомия — удаление одной или нескольких крупных частей легкого (так называемых долей).Ваши врачи порекомендуют эту операцию, если рак находится только в одном отделе легкого.
- Пневмонэктомия — удаление всего легкого. Это используется, когда рак находится в середине легкого или распространился по всему легкому.
- Клиновидная резекция или сегментэктомия — удаление небольшого фрагмента легкого. Эта процедура подходит только для небольшого числа пациентов, так как она используется только в том случае, если ваши врачи считают, что ваш рак небольшой и ограничен одной областью легкого.Обычно это немелкоклеточный рак легкого на очень ранней стадии.
Люди, естественно, обеспокоены тем, что они не смогут дышать, если часть или все легкое будет удалено, но можно нормально дышать одним легким. Однако, если у вас возникли проблемы с дыханием до операции, например одышка, вероятно, эти симптомы сохранятся и после операции.
Анализы перед операцией
Перед проведением операции вам необходимо пройти ряд анализов, чтобы проверить ваше общее состояние здоровья и функцию легких.Сюда могут входить:
- электрокардиограмма (ЭКГ) — электроды используются для контроля электрической активности вашего сердца Спирометрия
- — вы дышите в аппарат, называемый спирометром, который измеряет, сколько воздуха ваши легкие могут вдыхать и выдыхать
Как это выполняется
Операция обычно выполняется путем надреза (разреза) груди или бока и удаления части или всего пораженного легкого. Близлежащие лимфатические узлы также могут быть удалены, если предполагается, что рак распространился на них.
В некоторых случаях может оказаться подходящей альтернатива этому подходу, называемая торакоскопической хирургией с применением видео (VATS). VATS — это тип хирургии замочной скважины, при которой в груди делаются небольшие разрезы. В один из разрезов вставляется небольшая оптоволоконная камера, чтобы хирург мог видеть изображения внутренней части груди на мониторе.
После операции
Вероятно, вы сможете вернуться домой через 5-10 дней после операции. Однако полное выздоровление после операции на легких может занять много недель.
После операции вам будет предложено как можно скорее начать передвижение. Даже если вам нужно оставаться в постели, вам нужно продолжать делать регулярные движения ногами, чтобы улучшить кровообращение и предотвратить образование тромбов. Физиотерапевт покажет вам дыхательные упражнения, чтобы предотвратить осложнения.
Когда вы пойдете домой, вам нужно будет осторожно потренироваться, чтобы укрепить свои силы и улучшить физическую форму. Ходьба и плавание — хорошие упражнения, которые подходят большинству людей после лечения рака легких.Поговорите со своей бригадой о том, какие виды упражнений вам подходят.
Осложнения
Как и любая хирургическая операция, операция на легких сопряжена с риском осложнений. По оценкам, это происходит в каждом пятом случае. Эти осложнения обычно можно лечить с помощью лекарств или дополнительной хирургии, что может означать, что вам нужно оставаться в больнице дольше.
Осложнения хирургии легких могут включать:
- воспаление или инфекция легких (пневмония)
- обильное кровотечение
- сгусток крови в ноге (тромбоз глубоких вен), который потенциально может попасть в легкие (тромбоэмболия легочной артерии)
Радиотерапия
Лучевая терапия — это вид лечения, при котором для уничтожения раковых клеток используются импульсы излучения.Есть несколько способов его использования для лечения людей с раком легких.
Интенсивный курс лучевой терапии, известный как радикальная лучевая терапия, может использоваться, чтобы попытаться вылечить немелкоклеточный рак легкого, если человек недостаточно здоров для операции. Для очень маленьких опухолей вместо хирургического вмешательства может использоваться специальный вид лучевой терапии, называемый стереотаксической лучевой терапией.
Радиотерапия также может использоваться для контроля симптомов и замедления распространения рака, когда лечение невозможно (это называется паллиативной лучевой терапией).
Тип лучевой терапии, известный как профилактическое облучение черепа (ЧКВ), также иногда используется во время лечения мелкоклеточного рака легкого. ЧКВ включает лечение всего мозга низкой дозой радиации. Он используется в качестве профилактической меры, потому что существует риск распространения мелкоклеточного рака легкого на ваш мозг.
Три основных способа проведения лучевой терапии описаны ниже:
- Традиционная дистанционная лучевая терапия — аппарат используется для направления лучей излучения на пораженные части тела.
- Стереотаксическая лучевая терапия — более точный тип внешней лучевой терапии, при котором несколько высокоэнергетических лучей используются для доставки более высокой дозы излучения к опухоли, при этом максимально щадя окружающие здоровые ткани.
- Внутренняя лучевая терапия — в легкое вводится катетер (тонкая трубка). Небольшой кусок радиоактивного материала помещается внутрь катетера и помещается напротив места опухоли, после чего его удаляют через несколько минут.
При раке легких внешняя лучевая терапия используется чаще, чем внутренняя лучевая терапия, особенно если считается, что излечение возможно.Стереотаксическая лучевая терапия может использоваться для лечения очень маленьких опухолей, поскольку в этих обстоятельствах она более эффективна, чем одна стандартная лучевая терапия.
Внутренняя лучевая терапия обычно используется в качестве паллиативного лечения, когда рак блокирует или частично блокирует дыхательные пути.
Курсы лечения
Курс лучевой терапии можно спланировать несколькими способами.
Радикальная лучевая терапия обычно проводится пять дней в неделю с перерывом в выходные.Каждый сеанс лучевой терапии длится 10-15 минут, а курс обычно длится от четырех до семи недель.
Непрерывная гиперфракционная ускоренная лучевая терапия (ДИАГРАММА) — это альтернативный метод проведения радикальной лучевой терапии. ДИАГРАММА выдается трижды в день в течение 12 дней подряд.
Для стереотаксической лучевой терапии требуется меньшее количество сеансов лечения, поскольку с каждым сеансом лечения доставляется более высокая доза излучения. Людям, проходящим обычную радикальную лучевую терапию, обычно требуется около 20-32 сеансов лечения, тогда как для стереотаксической лучевой терапии обычно требуется от 3 до 10 сеансов.
Для паллиативной лучевой терапии обычно требуется от одного до пяти сеансов, чтобы контролировать симптомы.
Побочные эффекты
Побочные эффекты лучевой терапии грудной клетки включают:
- боль в груди
- усталость
- Постоянный кашель, который может вызвать появление мокроты с пятнами крови (это нормально и не о чем беспокоиться)
- Проблемы с глотанием (дисфагия)
- покраснение и болезненность кожи, которая выглядит как солнечный ожог
- Выпадение волос на груди
Побочные эффекты должны пройти после завершения курса лучевой терапии.
Химиотерапия
В химиотерапии используются мощные противораковые препараты для лечения рака. Существует несколько различных способов лечения рака легких с помощью химиотерапии. Например, это может быть:
- дается перед операцией по уменьшению опухоли, что может увеличить шансы на успешную операцию (обычно это делается только в рамках клинических испытаний)
- назначают после операции для предотвращения возвращения рака
- используется для облегчения симптомов и замедления распространения рака, когда лечение невозможно.
- в сочетании с лучевой терапией
Химиотерапия обычно проводится циклами.Цикл включает в себя прием химиотерапевтических препаратов в течение нескольких дней, а затем перерыв на несколько недель, чтобы ваше тело оправилось от последствий лечения.
Количество необходимых курсов химиотерапии будет зависеть от типа и степени рака легких. Большинству людей требуется от четырех до шести курсов лечения в течение трех-шести месяцев.
Химиотерапия рака легких включает прием комбинации различных лекарств. Лекарства обычно вводятся через капельницу в вену (внутривенно) или через трубку, соединенную с одним из кровеносных сосудов в груди.Некоторым людям вместо этого могут быть предложены капсулы или таблетки для проглатывания.
Побочные эффекты
Побочные эффекты химиотерапии могут включать:
- усталость
- тошнота
- рвота
- Язвы во рту
- Выпадение волос
Эти побочные эффекты должны постепенно исчезнуть после завершения лечения, в противном случае вы сможете принимать другие лекарства, которые улучшат ваше самочувствие во время химиотерапии.
Химиотерапия также может ослабить вашу иммунную систему, делая вас более уязвимыми для инфекций.Как можно скорее сообщите об этом своему лечащему врачу или терапевту, если у вас есть возможные признаки инфекции, такие как высокая температура (лихорадка) до 38 ° C (100,4F) или выше, или если вы внезапно почувствовали себя плохо.
Прочие виды лечения
Помимо хирургии, лучевой терапии и химиотерапии, существует ряд других методов лечения, которые иногда используются для лечения рака легких. Они описаны ниже.
Биологические методы лечения
Биологическая терапия — это новые лекарства. Иногда их рекомендуют в качестве альтернативы химиотерапии немелкоклеточного рака, который распространился слишком далеко, чтобы операция или лучевая терапия были эффективными.
Примеры биологической терапии включают эрлотиниб и гефитиниб. Их также называют ингибиторами фактора роста, потому что они действуют, нарушая рост раковых клеток.
Биологическая терапия подходит только для людей, в раковых клетках которых есть определенные белки. Ваш врач может запросить тесты на небольшом образце клеток, взятых из вашего легкого (биопсия), чтобы определить, подходят ли вам эти методы лечения.
Радиочастотная абляция
Радиочастотная абляция — это новый метод лечения немелкоклеточного рака легкого, диагностированного на ранней стадии.
Врач, проводящий лечение, использует компьютерный томограф (КТ), чтобы направить иглу к месту опухоли. Игла будет вдавлена в опухоль, и через иглу будут проходить радиоволны. Эти волны генерируют тепло, которое убивает раковые клетки.
Наиболее частым осложнением радиочастотной абляции является то, что воздушный карман попадает между внутренним и внешним слоем легких (пневмоторакс). Это можно вылечить, поместив в легкие трубку для слива захваченного воздуха.
Криотерапия
Криотерапия — это лечение, которое можно использовать, если рак начинает блокировать дыхательные пути. Это называется эндобронхиальной обструкцией и может вызывать такие симптомы, как:
- Проблемы с дыханием
- кашель
- кашляет кровью
Криотерапия проводится аналогично внутренней лучевой терапии, за исключением того, что вместо использования радиоактивного источника к опухоли прикладывают устройство, известное как криозонд.Криозонд может генерировать очень низкие температуры, что помогает уменьшить опухоль.
Фотодинамическая терапия
Фотодинамическая терапия (ФДТ) — это лечение, которое можно использовать для лечения рака легких на ранней стадии, когда человек не может или не хочет делать операцию. Его также можно использовать для удаления опухоли, блокирующей дыхательные пути.
Фотодинамическая терапия проводится в два этапа. Во-первых, вам сделают инъекцию лекарства, которое делает клетки вашего тела очень чувствительными к свету.
Следующий этап проводится через 24-72 часа. К месту опухоли проведут тонкую трубку, через которую будет проходить лазерный луч. Раковые клетки, которые теперь более чувствительны к свету, будут уничтожены лазерным лучом.
Побочные эффекты фотодинамической терапии могут включать воспаление дыхательных путей и скопление жидкости в легких. Оба этих побочных эффекта могут вызывать симптомы одышки и боли в легких и горле. Однако эти симптомы должны постепенно проходить по мере того, как ваши легкие восстанавливаются после лечения.
Симптомы и лечение синусита — Болезни и состояния
Большинству людей с синуситом не нужно посещать терапевта. Состояние обычно вызывается вирусной инфекцией, которая проходит сама по себе.
Симптомы обычно проходят в течение двух-трех недель (острый синусит), и вы можете позаботиться о себе дома.
Если состояние тяжелое, ухудшается или не улучшается (хронический синусит), вам может потребоваться дополнительное лечение у вашего терапевта или больничного специалиста.Это может быть трудно вылечить, и может пройти несколько месяцев, прежде чем вы почувствуете себя лучше.
Уход за собой дома
Если ваши симптомы легкие и длятся меньше недели или около того, вы обычно можете позаботиться о себе, не обращаясь к терапевту.
Следующие советы помогут вам почувствовать себя лучше до выздоровления:
- Принимайте безрецептурные обезболивающие, такие как парацетамол и ибупрофен, для снятия высокой температуры и боли — сначала проверьте листовку, прилагаемую к вашему лекарству, чтобы убедиться, что оно подходит, и никогда не давайте аспирин детям младше 16 лет.
- Используйте безрецептурные противозастойные назальные спреи или капли, чтобы разблокировать нос и облегчить дыхание — их не следует использовать более недели.
- Приложите к лицу теплые компрессы, чтобы облегчить боль и помочь слизи оттекать из носовых пазух.
- Регулярно очищайте внутреннюю часть носа раствором соленой воды, чтобы разблокировать нос и уменьшить выделения из носа.
Чистка носа
Вы можете очистить нос изнутри с помощью домашнего раствора соленой воды или раствора, приготовленного из пакетиков ингредиентов, купленных в аптеке.
Чтобы приготовить раствор дома, смешайте чайную ложку соли и чайную ложку гидрокарбоната соды с пол-литра кипяченой воды, которую оставили остывать. Для полоскания носа:
- вымойте и высушите руки
- встаньте над раковиной, сложите ладонь ладонью и налейте в нее небольшое количество раствора
- нюхать воду в одну ноздрю за раз
Повторяйте эти шаги, пока не почувствуете себя комфортнее (возможно, вам не понадобится использовать весь раствор).Вы должны делать свежий раствор каждый день. Не используйте повторно раствор, приготовленный накануне.
Для аптек также доступны специальные устройства, которые можно использовать вместо руки. Если вы решите использовать один из них, убедитесь, что вы следуете инструкциям производителя по его использованию и очистке.
Процедуры от вашего терапевта
Обратитесь к терапевту, если ваши симптомы серьезны, не улучшаются в течение 7–10 дней или ухудшаются. Они могут порекомендовать дополнительное лечение кортикостероидными каплями или спреями или антибиотиками.
Если эти методы лечения не помогают, ваш терапевт может направить вас к специалисту по уху, носу и горлу (ЛОР) для оценки и обсуждения того, является ли операция подходящим вариантом.
Кортикостероидные капли или спреи
Кортикостероиды, также известные как стероиды, представляют собой группу лекарств, которые могут помочь уменьшить воспаление.
Если у вас стойкие симптомы синусита, ваш терапевт может назначить стероидные капли для носа или спреи, чтобы уменьшить отек в пазухах.Возможно, их потребуется использовать в течение нескольких месяцев.
Возможные побочные эффекты включают раздражение носа, боль в горле и кровотечение из носа.
Антибиотики
Если ваш терапевт считает, что ваши пазухи могут быть инфицированы бактериями, он пропишет курс приема таблеток или капсул антибиотиков для лечения инфекции.
Обычно вам нужно принимать их в течение недели, хотя иногда может быть назначен более длительный курс.
Возможные побочные эффекты антибиотиков включают чувство и недомогание, диарею и боль в животе.
Хирургия
Если ваши симптомы не улучшаются, несмотря на попытки лечения, упомянутые выше, может быть рекомендована операция, называемая функциональной эндоскопической хирургией носовых пазух (FESS). Это процедура для улучшения оттока слизи из носовых пазух.
FESS обычно проводится под общим наркозом. Во время процедуры хирург вставит вам в нос эндоскоп. Это тонкая трубка с линзой на одном конце, которая увеличивает внутреннюю часть вашего носа.Это позволит хирургу увидеть отверстие ваших пазух и вставить небольшие хирургические инструменты.
Затем хирург будет либо:
- удалить любые ткани, такие как полипы (разрастания) носа, которые блокируют пораженную пазуху
- надуйте крошечный баллон в дренажные каналы из пазух, чтобы расширить их, прежде чем баллон будет спущен и удален (это называется расширением баллонного катетера).
Возможные побочные эффекты и риски этих процедур включают временный дискомфорт и образование корок внутри носа, кровотечение из носа и инфекцию.Обязательно заранее обсудите риски со своим хирургом.
Национальный институт здравоохранения и повышения квалификации (NICE) также предоставляет информацию о расширении баллонного катетера при хроническом синусите.
Кашель
Это симптом вашего ребенка?
- Звук, издаваемый, когда кашлевой рефлекс очищает дыхательные пути от раздражителей
- Большинство кашля являются частью простуды
- Приступ или приступ кашля длится более 5 минут непрерывного кашля
- Кашель может быть сухим (без слизи) или влажным (с белой, желтой или зеленой слизью)
Причины кашля
- Простуда. Большинство кашля является частью простуды, которая распространяется на нижние дыхательные пути. Медицинское название — вирусный бронхит. Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей.
- Инфекция носовых пазух. Точный механизм кашля неизвестен. Возможно, что постназальные выделения раздражают нижнюю часть горла. Или давление в пазухе может вызвать кашлевой рефлекс.
- Аллергический кашель. Некоторые дети кашляют при вдыхании вещества, вызывающего аллергию. Примеры — пыльца или кошки. Аллергический кашель можно контролировать с помощью лекарств от аллергии, таких как Бенадрил.
- Астма. Астма с хрипом — самая частая причина хронического кашля у детей. У взрослых это курение.
- Вариант кашля, астма. 25% детей с астмой только кашляют и никогда не хрипят. Приступы кашля имеют те же триггеры, что и приступы астмы.
- Загрязнение воздуха от кашля. Пары любого вида могут раздражать дыхательные пути и вызывать кашель. Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски.
- Кашель, вызванный физической нагрузкой. Бег усиливает кашель в большинстве случаев. Если воздух холодный или загрязненный, кашель еще более вероятен.
- Серьезные причины. Пневмония, бронхиолит, коклюш и посторонний предмет в дыхательных путях
Проблемы с дыханием: как определить
Проблемы с дыханием — повод немедленно обратиться к врачу.Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Схватка при каждом вдохе или одышке
- Плотное дыхание, так что ребенок едва может говорить или плакать
- Ребра втягиваются при каждом вдохе (это называется втягиванием)
- Дыхание стало шумным (например, хрипы)
- Дыхание намного быстрее обычного
- Губы или лицо становятся синими
Мокрота или мокрота: что нормально?
- Желтая или зеленая мокрота — нормальная часть лечения вирусного бронхита.
- Это означает, что слизистая оболочка трахеи (дыхательного горла) была повреждена вирусом. Это часть мокроты, которую кашляет ваш ребенок.
- Бактерии не вызывают бронхит у здоровых детей. Антибиотики не помогают при желтой или зеленой мокроте, наблюдаемой при простуде.
- Основное лечение кашля с мокротой — обильное питье. Также, если воздух сухой, поможет увлажнитель. Потягивание теплых прозрачных жидкостей также поможет облегчить приступы кашля.
Риски курения
- Поговорите с ребенком об опасностях курения.
- Вейпинг может вызвать серьезное повреждение легких. Повреждение легких может быть необратимым.
- Вейпинг может даже привести к смерти.
- Курение табака также вызывает никотиновую зависимость.
- Законный возраст для покупки вейп-товаров составляет 21 год в США.
- Поощряйте своего подростка избегать курения. Если они начали, убедите их бросить.
- Предупреждение: никогда не используйте самодельные или купленные на улице решения для вейпинга. Причина: они вызвали наибольшее повреждение легких.
Когда звонить в случае кашля
Позвоните в службу 911 сейчас
- Серьезное затруднение дыхания (с трудом при каждом вдохе, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что у вашего ребенка опасные для жизни экстренная помощь
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Проблемы с дыханием, но не тяжелые.
- Губы или лицо стали синеватыми во время кашля
- Резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (пронзительное мурлыканье или свист при выдохе)
- Дыхание намного быстрее обычного
- Невозможно перенести глубокий вдох из-за боли в груди
- Сильная боль в груди
- Закашлялся кровью
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка у ребенка в возрасте до 12 недель.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашему ребенку нужно осмотр, и проблема является неотложной
Обратиться к врачу в течение 24 часов
- Непрерывный кашель заклинания
- Возраст менее 6 месяцев
- Боль в ухе или выделения из уха
- Боль в пазухах (не только заложенность) вокруг скул или глаз
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как ее не было более 24 часов
- Грудь боль, даже когда не кашляет
- Обеспокоенность по поводу вейпинга
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема несрочная
Обратитесь к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Кашель продолжается домой из школы в течение 3 или более дней
- Также присутствуют симптомы аллергии (например, насморк и зуд в глазах)
- Насморк длится более 14 дней
- Кашель длится более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Кашель без других проблем
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при кашле
- Что следует знать о кашле:
- Большинство кашля — нормальное явление при простуде.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Кашель — это хорошо. Мы не хотим полностью отключать способность вашего ребенка кашлять.
- Вот несколько советов по уходу, которые могут помочь.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед.Они не работают лучше обычного меда и стоят намного дороже.
- Возраст 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле. Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет. Причина: риск удушья.
- Лекарства от кашля, отпускаемые без рецепта (DM):
- Лекарства от кашля, отпускаемые без рецепта, не рекомендуются. Причина: нет доказанной пользы для детей и не одобрено для детей младше 6 лет (FDA).
- Мед помогает лучше от кашля.Внимание: не используйте мед до 1 года.
- В возрасте 6 лет и старше вы можете принять решение использовать лекарство от кашля. Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин. DM присутствует в большинстве безрецептурных сиропов от кашля. Следуйте инструкциям на упаковке.
- Когда использовать: давать только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Возраст до 3 месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько, сколько нужно.
- Причина: одновременно расслабляют дыхательные пути и отводят мокроту.
- Рвота при сильном кашле:
- При рвоте, которая возникает при сильном кашле, давайте меньшее количество за одно кормление.
- Кроме того, кормите чаще.
- Причина: рвота от кашля чаще встречается при полном желудке.
- Поощрение жидкости:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: обеспечить ребенку хорошее обезвоживание.
- Он также разжижает мокроту в легких. Тогда легче откашляться.
- Он также разжижает выделения из носа.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.Причина: сухой воздух усиливает кашель.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных занятиях.
- Практически невозможно предотвратить распространение кашля и простуды.
- Дополнительные рекомендации — Лекарство от аллергического кашля:
- Лекарство от аллергии может помочь справиться с аллергическим кашлем в течение 1 часа. То же самое и с симптомами аллергии на нос.
- Может помочь лекарство от аллергии короткого действия (например, Бенадрил). Рецепт не требуется.
- Давайте каждые 6-8 часов, пока кашель не пройдет.
- Чего ожидать:
- Вирусный кашель чаще всего длится от 2 до 3 недель.
- Иногда ваш ребенок откашливает много мокроты (слизи). Слизь обычно бывает серой, желтой или зеленой.
- Антибиотики бесполезны.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Свистящее дыхание
- Кашель длится более 3 недель
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Последняя редакция: 16.10.2021
Последняя редакция: 30.09.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Думаете, у вас может быть Covid-19? Сначала попробуйте этот инструмент самопроверки
Если у вас кашель, жар или одышка, как вы можете определить, есть ли у вас Covid-19, простуда, обычный грипп или тяжелый случай беспокойства? ? Стоит ли вам пройти обследование? Когда вам следует обращаться за медицинской помощью, а когда просто оставаться дома?
Двое из нас (М.Х. и М.В.) — врачи первичного звена, которым неоднократно звонили обеспокоенные пациенты с такими симптомами, как кашель, лихорадка или одышка. Эти звонки побудили нас — с помощью нескольких коллег — разработать простой инструмент самопроверки, чтобы помочь людям решить, когда безопасно лечить свои симптомы дома, а когда обращаться за медицинской помощью. Одна из самых важных вещей, которую каждый из нас может сделать во время продолжающейся пандемии, — это освободить медицинских работников, чтобы они могли сосредоточиться на тяжелобольных.
Сначала хорошие новости: подавляющее большинство — возможно, 80% или более — людей, заболевших Covid-19, особенно тех, кто моложе 50 лет, будут страдать от симптомов, не более серьезных, чем простуда или легкий грипп, и будут лучше в течение двух недель. Нет необходимости проходить анализы или идти к врачу. Результат теста не повлияет на вашу медицинскую помощь, потому что в настоящее время нет другого лечения, кроме обычных рекомендаций от простуды или гриппа: пейте много жидкости, отдыхайте, оставайтесь дома и попробуйте лекарства, отпускаемые без рецепта.(Однако тест предупредит вас о необходимости проявлять особую осторожность, чтобы не заразить других.)
объявление
Однако у некоторых людей Covid-19 является более серьезным заболеванием, особенно среди пожилых людей и людей с хроническими заболеваниями. Вот почему к нынешней вспышке болезни нужно относиться так серьезно.
Наша команда из Центра семейных исследований и инноваций в области систем здравоохранения Медицинской школы Кека при Университете Южной Калифорнии в сотрудничестве с Akido Labs разработала инструмент для сортировки пациентов.Он доступен в Интернете для всех. Этот инструмент поможет большинству людей эффективно справиться с легкими и умеренными симптомами Covid-19 в домашних условиях.
объявление
Мы также собрали ниже общие советы и подсказки по уходу за собой дома.
Уход за собой дома с Covid-19
Хотя новостные сообщения о Covid-19 вызывают тревогу, сообщения из Китая, Италии, США и других стран указывают на то, что для большинства людей заражение новым коронавирусом равносильно заражению гриппом.Эти шаги помогут вам узнать, нужна ли вам официальная медицинская помощь, а если нет, то как безопасно позаботиться о себе дома.
Знайте, когда следует обращаться за медицинской помощью . Причины для обращения за неотложной помощью сегодня ничем не отличаются от причин, которые были до вспышки Covid-19. Тяжелые симптомы, перечисленные в таблице ниже, говорят о том, что вам требуется медицинская помощь. В противном случае, если у вас жар и кашель или другие симптомы простуды или гриппа, но в остальном вы здоровы, вам меньше 60 лет, нет проблем с дыханием и вы не чувствуете себя серьезно больным, вам лучше позаботиться о себе в дом.
Тяжелые симптомы, указывающие на необходимость обращения за медицинской помощью (обратите внимание, что это не исчерпывающий список, а общее руководство)
| Рассмотрите возможность вызова эксперта (например, вашего основного врача) для получения рекомендаций, если вы: | Рассмотрение возможности обращения за неотложной медицинской помощью (при необходимости позвоните 911), если вы: |
| Ощущение обезвоживания или выделения небольшого количества мочи, даже если вы пьете много жидкости | Испытывайте одышку (затрудненное дыхание) в покое или при простом занятии |
| Испытывайте симптомы, связанные с Covid-19, такие как кашель и лихорадка И вы старше 60 лет или имеете хроническое заболевание, такое как диабет, болезнь сердца или болезнь легких | Есть боль в груди |
| Имелись симптомы и находился в прямом контакте с кем-то, кто, как известно, инфицирован Covid-19 (вы можете быть кандидатом на тестирование на Covid-19) | Растерянность или головокружение |
| Есть другие тревожные симптомы, по поводу которых вы обычно звоните 911 |
Не идите прямо к врачу или в службу неотложной помощи. Начните с того, что позвоните по телефону медицинской консультации или позвоните в службу телемедицины. В наши дни разумно держаться подальше от людных мест, включая отделения неотложной помощи, больницы, кабинеты врачей, центры неотложной помощи и клиники, если вы не серьезно больны. Это места, где вы можете заразиться коронавирусом, если у вас его нет, или передать свою партию другим людям.
Во многих страховых планах есть 800 номеров, где медсестры или врачи дежурят по телефону, чтобы ответить на вопросы по телефону, как и в некоторых кабинетах врачей.Посмотрите на свою страховую карточку и позвоните. Некоторые клиники проводят видеосещения, также известные как телемедицина. Если вы сначала позвоните на консультационную линию, вы часто сможете получить необходимые рекомендации, не распространяя инфекцию и не изнуряя себя излишне.
Сохраните анализы для тех, кто достаточно болен, чтобы нуждаться в госпитализации. Тестирование на Covid-19 не повлияет на вашу медицинскую помощь, потому что нет доступного или необходимого лечения легких симптомов. (Люди с серьезными симптомами, такими как затрудненное дыхание, должны получать поддерживающую терапию в больнице.В настоящее время анализов не хватает, и их приоритетность отдается тем, у кого есть серьезные симптомы или кто-то контактировал с кем-то с диагнозом Covid-19. Если вы не попадаете в одну из этих двух категорий, сопротивляйтесь побуждению запрашивать тестирование, если только официальные лица здравоохранения не рекомендуют вам пройти тестирование для отслеживания. (Пока мы пишем это, мы знаем, что показания для тестирования могут ослабнуть в ближайшие дни по мере увеличения запасов для тестирования.)
Практикуйте уход за собой. Вирусные инфекции вызывают обезвоживание.Пейте много жидкости. Полезны педиалит и супы, содержащие соль, а также простая вода, чай, сок и газировка. Пейте достаточно, чтобы ваша моча приобрела нормальный бледный цвет, а вырабатывалась столько мочи, сколько вы обычно тушите. Примечание. Отсутствие мочеиспускания является признаком того, что вам может потребоваться медицинская помощь. Если у вас есть особые диетические ограничения из-за диабета, болезни почек, сердечной недостаточности или другого состояния, получите медицинскую консультацию по телефону или электронной почте о жидкостях, которые лучше всего подходят для вас.
Могут помочь некоторые лекарства, отпускаемые без рецепта. Любой, кто переболел простудой, знает, что лекарства, отпускаемые без рецепта, обычно приносят лишь ограниченное облегчение, а некоторые могут иметь побочные эффекты, такие как сухость во рту, сонливость и повышение артериального давления. Попробуйте промыть нос и носовые пазухи физиологическим раствором. Могут помочь жаропонижающие и обезболивающие, такие как тайленол (ацетаминофен), а мед может быть эффективным средством от кашля. Существуют неофициальные данные о том, что нестероидные противовоспалительные препараты, такие как ибупрофен или напроксен, могут ухудшить состояние Covid-19, хотя необходимы дополнительные исследования.
Если у вас есть одно или несколько хронических заболеваний, обратитесь за консультацией по телефону к специалисту, чтобы убедиться, что вы выбрали безопасное для вас лечение.
Не просите антибиотики. Антибиотики не действуют при вирусных заболеваниях, таких как Covid-19. Они также часто вызывают побочные эффекты, такие как тошнота, диарея и сыпь.
Больше отдыхайте. Инфекции вызывают стресс в организме. Продолжительный отдых, включая сон, поможет укрепить вашу иммунную систему, чтобы она могла посвятить себя избавлению вашего организма от вируса.
Отделитесь от других, чтобы предотвратить распространение вируса. Если у вас симптомы простуды или гриппа, не рискуйте и действуйте так, как будто у вас Covid-19. Надевайте маску для лица, когда находитесь в комнате с другими людьми и если вам необходимо выйти из дома. Избегайте тесного взаимодействия с другими людьми в течение 14 дней.
Следуйте советам органов здравоохранения. Даже для тех, кто не болен, социальное дистанцирование поможет избежать разжигания этой пандемии. Пожалуйста, прислушайтесь к советам местных властей.
Это страшный момент в истории. Никто не должен обвиняться в беспокойстве. Большинство людей с вирусными заболеваниями, в том числе Covid-19, могут получить эффективную помощь в собственном доме, не обращаясь за официальной медицинской помощью, и выздоравливают в течение двух недель. Но также важно знать, когда следует обращаться за помощью к специалисту.
Мы надеемся, что наш простой инструмент для самостоятельной диагностики, а также общие советы и подсказки по уходу за собой в домашних условиях могут частично облегчить беспокойство. и помочь вам наилучшим образом позаботиться о себе и своих близких, не подвергая себя и других ненужному риску.
Майкл Хохман, доктор медицины, врач первичной медико-санитарной помощи, доцент клинической медицины Медицинской школы Кека при USC и директор Семейного центра Гер по науке и инновациям в области систем здравоохранения в Кеке. Майкл Д. Ван, доктор медицины, профессор клинической медицины в Кеке и директор стационарных программ медицинского факультета школы.