Как правильно лечить ангину — Тонзилотрен
Проблема острых и хронических заболеваний лимфаденоидного глоточного аппарата является одной из самых актуальных в современной клинической медицине [1]. Несмотря на определенные успехи в лечении, тонзиллит занимает ведущее место в структуре ЛОР-заболеваемости. Болезнь нередко принимает хроническое, затяжное течение, возникает риск развития угрожающих жизни осложнений [1]. Поэтому крайне важным является подбор эффективной и безопасной терапии для лечения и профилактики острой и хронической форм тонзиллита.
Из-за частых эпизодов боли в горле, лихорадки, общей слабости, бессонных ночей, отсутствия в школе или на работе рекуррентный тонзиллит (повторяющиеся случаи острого тонзиллита) оказывает значительное влияние на повседневную жизнь каждого члена семьи и влечет значительные расходы на лечение [2].
Тонзиллит — проблема взрослых и детей
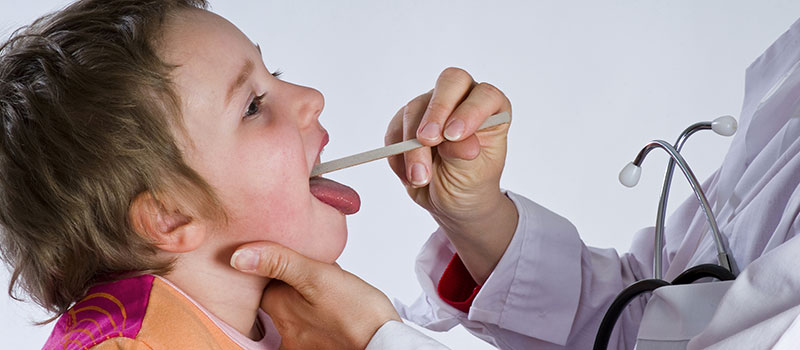
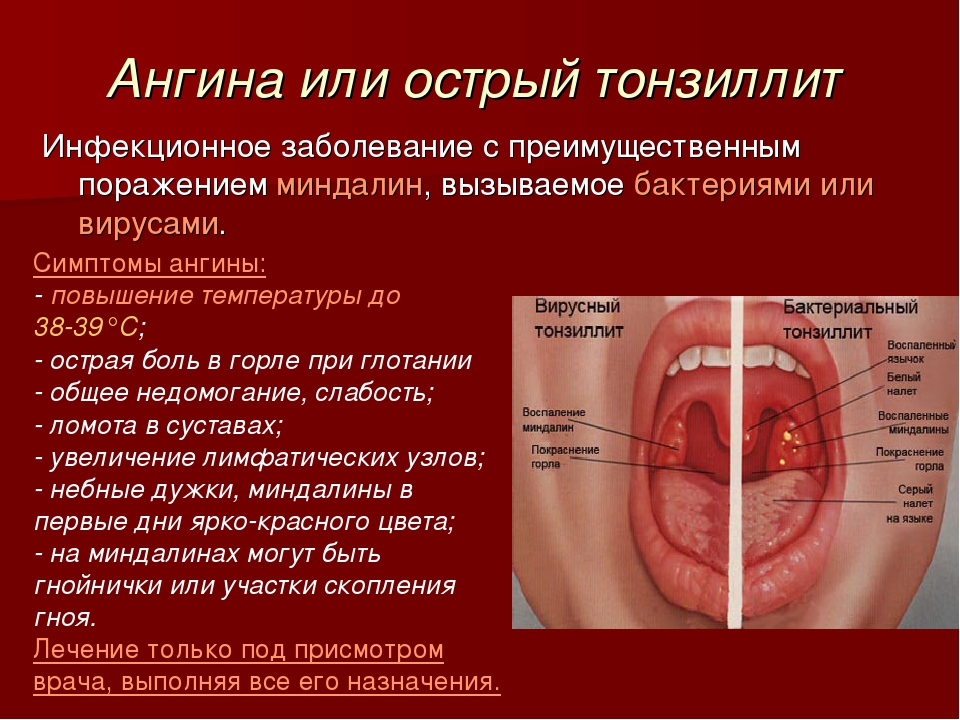
Острый тонзиллит (ангина) — острое инфекционное воспаление преимущественно небных миндалин, которое часто сопровождается повышением температуры тела и регионарным лимфаденитом (воспаленные и увеличенные лимфатические узлы) [3].
Диагностика тонзиллита в основном клиническая, и трудно определить, является ли причина вирусной или бактериальной [5–7]. Однако наиболее частыми возбудителями воспаления небных миндалин являются вирусы (до 90%). Ведущую позицию среди вирусов занимают аденовирус, вирус Эпштейна — Барр, энтеровирус и др. Наиболее клинически значимый бактериальный возбудитель острого тонзиллита — Streptococcus pyogenes
(β-гемолитический стрептококк группы А). При острых тонзиллитах у детей он выделяется в 15–30% случаев. Еще реже в качестве этиологического фактора выступает грибковая инфекция [8].
Как справиться с заболеванием?
Миндалины являются неким форпостом иммунитета. Именно они первыми встречают инфекционных агентов и определяют защиту нашего организма. Поэтому важно не только устранить инфекцию и боль, но и восстановить защитную функцию миндалин, предупредить рецидив заболевания [4].
Немедикаментозное лечение предполагает соблюдение постельного режима, щадящей диеты (молочно-растительной, витаминизированной) и обильное питье. Медикаментозное лечение при остром тонзиллите основано на системной антибиотикотерапии, приеме жаропонижающих и противовоспалительных препаратов, полосканиях и обработке горла антисептическими средствами. При хроническом тонзиллите медикаментозное лечение заключается в промывании и обработке миндалин, противовоспалительной терапии и профилактике возникновения рецидивов [1].
Антибиотики все еще, как правило, назначаются при острых и рецидивирующих инфекциях горла. Однако, учитывая, что основными возбудителями тонзиллита являются вирусы, это нерационально (они не действуют на вирусы) и обусловливает развитие индивидуальной и глобальной устойчивости к антибиотикам. Поэтому на сегодня, если нет признаков, указывающих на возможную инфекцию β-гемолитического стрептококка, рекомендуется отказаться от применения антибиотиков [2]. Также получено недостаточно доказательств эффективности антибиотиков для предотвращения рецидивирующего воспаления горла [9].
Поэтому на сегодня, если нет признаков, указывающих на возможную инфекцию β-гемолитического стрептококка, рекомендуется отказаться от применения антибиотиков [2]. Также получено недостаточно доказательств эффективности антибиотиков для предотвращения рецидивирующего воспаления горла [9].
В лечении хронического тонзиллита широко применяется хирургическое удаление миндалин (тонзиллэктомия) [2]. Однако, в последние годы клиническая эффективность тонзиллэктомии подвергается активным обсуждениям. Исследования показали, что тонзиллэктомия может уменьшить количество острых инфекций горла, но эффект умерен и в основном наблюдается у детей. Одновременно следует учитывать риски процедуры, поскольку тонзиллэктомия связана с небольшим, но значимым риском первичного и вторичного кровоизлияния и, кроме того, это особенно болезненно для взрослых [6, 10].
Также следует учитывать, что даже у пациентов с тонзиллэктомией все еще может болеть горло из-за воспаления других глоточных лимфоидных тканей. У этой же категории больных повышается частота острых респираторных заболеваний, аллергии и дерматозов [9, 10]. Поэтому в данный момент тонзиллэктомия показана только в случае, когда консервативная терапия неэффективна и у пациента возникает 6 и более случаев острых инфекций горла в течение года [2].
У этой же категории больных повышается частота острых респираторных заболеваний, аллергии и дерматозов [9, 10]. Поэтому в данный момент тонзиллэктомия показана только в случае, когда консервативная терапия неэффективна и у пациента возникает 6 и более случаев острых инфекций горла в течение года [2].
В лечении тонзиллита применяются различные группы препаратов, воздействующие на различные звенья патогенеза заболевания. Специалисты сферы здравоохранения рекомендуют комплексные препараты на основе природных компонентов для бережного и эффективного устранения инфекции и боли, а также восстановления защитных функций миндалин [2]. В свете вышеизложенных обсуждений целесообразным и обоснованным является использование комплексного препарата ТОНЗИЛОТРЕН при лечении острого и хронического тонзиллита [2].
ТОНЗИЛОТРЕН — эффективное решение проблемы
При выборе лекарственного средства важными факторами являются наличие доказательной базы его применения, эффективность и безопасность. Далеко не все из препаратов, которые представлены на полках украинских аптек, могут похвастать наличием подобных данных. В связи с этим, особое внимание следует уделить немецкому лекарственному средству ТОНЗИЛОТРЕН, которое уже более 80 лет применяется при остром и хроническом тонзиллите, а также при гипертрофии небных миндалин [4]. Важно отметить, что ТОНЗИЛОТРЕН имеет доказанную эффективность и безопасность — многочисленные данные рандомизированных клинических исследований внесены в европейскую базу доказательной медицины (уровень доказательности 1b, что соответствует наивысшему уровню рекомендации А) [2, 11].
Далеко не все из препаратов, которые представлены на полках украинских аптек, могут похвастать наличием подобных данных. В связи с этим, особое внимание следует уделить немецкому лекарственному средству ТОНЗИЛОТРЕН, которое уже более 80 лет применяется при остром и хроническом тонзиллите, а также при гипертрофии небных миндалин [4]. Важно отметить, что ТОНЗИЛОТРЕН имеет доказанную эффективность и безопасность — многочисленные данные рандомизированных клинических исследований внесены в европейскую базу доказательной медицины (уровень доказательности 1b, что соответствует наивысшему уровню рекомендации А) [2, 11].
Эффективность и безопасность препарата ТОНЗИЛОТРЕН доказана у взрослых и детей (от 2 лет) при остром и хроническом тонзиллите, гиперплазии (увеличении) небных миндалин, в послеоперационный период после тонзиллэктомии и для профилактики повторных ангин [2, 4, 11].
Комбинация из 5 монокомпонентов, которые входят в состав лекарственного средства, устраняет воспаление и стимулирует собственные защитные механизмы организма при вирусных и бактериальных инфекциях глотки на различных стадиях воспаления [5].
ТОНЗИЛОТРЕН уменьшает выраженность воспаления и отечности миндалин, обладает обезболивающим и жаропонижающим свойствами, уменьшает отек и воспаление лимфатических узлов, способствует уменьшению увеличенных миндалин, восстанавливает защитную функцию миндалин, оказывает иммуномодулирующее действие [4].
В 2001 г. «Friese, Timen, Zabolotnyi» провели многоцентровое плацебо-контролируемое двойное слепое исследование, посвященное изучению эффективности и переносимости ТОНЗИЛОТРЕНА в лечении острого тонзиллита у детей. Почти каждый 3-й больной в основной группе отметил ощутимый эффект уже в первые 2 дня лечения, к 4-му дню их доля составила 84,8%. В группе плацебо о положительном эффекте сообщили в первые 2 дня только 6,3% больных. 63,3% пациентов вообще не отметили эффекта на всем протяжении исследования. Полное исчезновение симптомов через 4 дня лечения было отмечено в основной группе у 81,0% больных против 21,5% в группе плацебо. Авторы исследования отметили также хорошую либо очень хорошую переносимость ТОНЗИЛОТРЕНА [11].
В 2017 г. опубликованы результаты международного прагматического рандомизированного контролируемого клинического исследования «Эффективность ТОНЗИЛОТРЕНА у пациентов 6–60 лет с рекуррентным тонзиллитом». Тестовая группа — 131 пациент — получала ТОНЗИЛОТРЕН в дополнение к симптоматической терапии (местные антисептики и анестетики). Контрольная группа — 123 пациента — только симптоматическое лечение. ТОНЗИЛОТРЕН показал достоверное уменьшение количества и снижение риска возникновения повторных ангин, уменьшение потребности в применении антибиотиков при повторных ангинах, уменьшение местных проявлений рекуррентного тонзиллита [2].
Вышеизложенные результаты демонстрируют, что ТОНЗИЛОТРЕН — это эффективный и безопасный препарат для лечения как острых, так и хронических тонзиллитов с хорошим профилем переносимости [2, 11].
Доверие украинских врачей и пациентов
Весомая доказательная база и опыт применения препарата ТОНЗИЛОТРЕН играют важную роль при выборе специалистами оптимальных средств для лечения. Стоит отметить, что в течение последних нескольких лет лидирующую позицию среди брэндов, назначаемых врачами для лечения хронического тонзиллита, занимает ТОНЗИЛОТРЕН*. Не изменяя традиции, по итогам 2017 г. ТОНЗИЛОТРЕН является самым назначаемым врачами лекарственным средством при хроническом тонзиллите (рисунок).
Стоит отметить, что в течение последних нескольких лет лидирующую позицию среди брэндов, назначаемых врачами для лечения хронического тонзиллита, занимает ТОНЗИЛОТРЕН*. Не изменяя традиции, по итогам 2017 г. ТОНЗИЛОТРЕН является самым назначаемым врачами лекарственным средством при хроническом тонзиллите (рисунок).
Рисунок
Топ-10 брэндов по количеству врачебных назначений при основном диагнозе хронический тонзиллит по данным за 2017 г**.
Доля розничных продаж препарата ТОНЗИЛОТРЕН в конкурентной группе в 2017 г. составила 40% в денежном и 26,5% в натуральном выражении. Эти достаточно высокие показатели демонстрируют, что препарату доверяют не только специалисты здравоохранения, но и сами пациенты.
ТОНЗИЛОТРЕН — лечим ангину правильно!Список использованной литературы
1. Солдатов И.Б., Антонив В.Ф. Руководство по оториноларингологии // Медицина, 1997.
2. Palm J., Kishchuk V. V., Ulied A. et al. Effectiveness of an add-on treatment with the homeopathic medication SilAtro-5-90 in recurrent tonsillitis: An international, pragmatic, randomized, controlled clinical trial // Complementary Therapies in Clinical Practice Volume 28. — 2017. — С. 181–191.
— 2017. — С. 181–191.
3. Могилинец Е.И. Острый тонзиллит в практике врача-инфекциониста // Экспериментальная и клиническая медицина — 2015 — № 3 — С. 73–78.
4. Зупанец И.А., Безуглая Н.П. Фармацевтическая опека при симптоматическом лечении боли в горле // Еженедельник АПТЕКА. — 2013. — № 14 (885).
5. Bathala S., Eccles R. A review on the mechanism of sore throat in tonsillitis // J. Laryngol. Otol. — 2013. — № 127. — Р. 227–232.
6. Georgalas C.C., Tolley N.S., Narula P.A. Tonsillitis // BMJ Clin. Evid. — 2014.
7. Stelter K. Tonsillitis and sore throat in children // GMS Curr. Top. Otorhinolaryngol. Head. Neck Surg. — 2014. — № 13.
8. Дарманян А.С., Бакрадзе М.Д., Дифференциальная диагностика острых бактериальных и вирусных тонзиллитов у детей // Вопросы диагностики в педиатрии. — 2009. — № 2. — С. 56–61.
9. Windfuhr J.P. Evidenz basierte Indikationen der Tonsillektomie (Evidencebased Indications for Tonsillectomy) // Laryngorhinootologie. — 2016. — № 95. — Р. 38–87.
— 2016. — № 95. — Р. 38–87.
10. Burton M.J., Glasziou P.P., Chong L.Y., Venekamp R.P. Tonsillectomy or adenotonsillectomy versus non-surgical treatment for chronic/recurrent acute tonsillitis // Cochrane Database Syst. Rev. — 2014.
11. Friese K.H., Zabalotnyi D.I. Гомеопатическое лечение тонзиллита нестрептококковой этиологии у детей // Der Kassenarzt. — 2006. — № 6. — С. 40–42.
Ирина Бондарчук
ТОНЗИЛОТРЕНЦікава інформація для Вас:
Как вылечить ангину и не допустить развития осложнений
Angina pharyngis или иначе ангина (острый тонзиллит) наиболее распространенное заболевание верхних дыхательных путей.
Характер воспалительных процессов этого общего острого инфекционного заболевания связан с лимфаденоидной тканью глотки называемой миндалинами. Как лечить ангину дома должен знать каждый, чтобы избежать осложнений.
После гриппа частота возникновения этого распространенного заболевания стоит на втором месте в мире. Атаке инфекции преимущественно подвержены дети и взрослое население до 40 лет. Заражение может произойти в связи с воздействием внешней среды или от собственных микробов.
Заражение может произойти в связи с воздействием внешней среды или от собственных микробов.
На первичной стадии заболевание представляет собой простое воспаление лимфаденоидного кольца глотки. Вторичная стадия (симптоматическая) как следствие перенесенных инфекционных заболеваний (дифтерия, скарлатина и др. ) вызывает поражение миндалин и кровеносной системы (системы кровотока). Специфическая стадия подразумевает присутствие специфических инфекций.
Если у вас покраснело горло и вы ощущаете боль при глотании – это вовсе не означает, что начинается ангина. Предлагаем разобраться в том, что какие симптомы можно принимать за ангину.
Что представляет собой ангина
Это остро протекающее инфекционное заболевание, сопровождающееся головной болью, повышением температуры тела, общей слабостью, снижением аппетита, воспалением небных миндалин. Это означает, что последние увеличиваются в размерах, краснеют, на них образуется белый налет, появляется тянущая боль в зеве, усиливающаяся во время глотания.
Однако, даже если все выше названные признаки у вас наблюдаются, не нужно ставить диагноз самостоятельно. Для этого лучше всего обратиться к доктору. Дело в том, что симптомы ангины очень схожи с признаками дифтерии и другими не менее опасными заболеваниями. И если ангина лечится исключительно антибиотиками, вылечить ими дифтерию невозможно. Для этого необходимо применять противодифтерийную сыворотку.
Чтобы не запустить болезнь и не обрести каких-либо осложнений необходимо вовремя обратиться за врачебной помощью.
Симптомы ангины
Инкубационный период во время ангины составляет от 24 до 48 часов. Заболевание всегда начинается остро. У больного появляется озноб, общее недомогание, слабость, головная боль и ломота в костях, острые болевые ощущения в момент глотания. При этом температура тела заболевшего достигает 38-39 градусов.
Поначалу болевые ощущения беспокоят не очень сильно и только во время глотания. Спустя несколько часов с момента заболевания, боль в горле усиливается и становится постоянной. Максимальная выраженность болей в зеве приходится на вторые сутки.
Максимальная выраженность болей в зеве приходится на вторые сутки.
Также для ангины характерно усиливается болезненность, увеличение в объемах и уплотнение углочелюстных лимфатических узлов. На миндалинах, как правило, образоваться небольшие гнойники, а в некоторых случаях даже участки скопления гноя.
Как вылечиться от ангины
Без применения антибиотиков, которые должен выписать врач, вылечить ангину дома достаточно сложно. Несвоевременное обращение за помощью может привести к нежелательным последствиям в виде осложнений.
Однако во время лечения болезни антибиотиками происходит уничтожение полезной флоры организма. Поэтому параллельно с препаратами для лечения ангины важно принимать лекарственные средства, восстанавливающие флору.
Перед приемом антибиотиков для лечения ангины обязательно проконсультируйтесь с врачом, особенно если вы не знаете какая у вас форма ангины, т.к лечение будет неэффективным.
Рекомендуется в течение 3-5 дней, пока сохраняется температура, соблюдать постельный режим, больше пить, а еду принимать только ту, которая не будет травмировать воспаленное горло. Это может быть пюре, жидкая молочная каша, бульон, теплое молоко и другие продукты.
Это может быть пюре, жидкая молочная каша, бульон, теплое молоко и другие продукты.
Жидкость хорошо очищает больной организм от токсинов, поэтому во время ангины следует пить больше чая с малиной, лимоном, липу, мяту, компот и другие напитки в теплом виде, не содержащие газов.
Важно помнить, что полностью вылечить ангину одним лишь полосканием невозможно. Но снять боль отваром ромашки, раствором соли или соды можно. Так же сегодня в аптечных сетях можно купить спреи от болей в горле, которые помогут болезни отступить.
Во время лечения не рекомендуется сбивать температуру до 38 градусов. Но если во температура выше этой отметки, следует обязательно принять жаропонижающее.
Если симптомы ангины повторяются достаточно часто, следует укреплять организм. Для этого необходимо заниматься спортом, закаляться, принимать иммуноукрепляющие препараты, но только при согласовании с лечащим доктором.
Осложнения ангины
Хотелось бы поговорить о том, насколько опасна ангина и каковы ее осложнения. Даже на ранних стадиях заболевания абсцесс глотки опасен тем, что инфекция может проникнуть в грудную клетку и полость черепа, где продолжит свое прогрессирование. Вследствие этого больной рискует получить осложнение ангины в виде менингита, отравления организма продуктами жизнедеятельности микробов (инфекционно-токсический шок) и даже сепсис, более известный в народе как заражение крови.
Даже на ранних стадиях заболевания абсцесс глотки опасен тем, что инфекция может проникнуть в грудную клетку и полость черепа, где продолжит свое прогрессирование. Вследствие этого больной рискует получить осложнение ангины в виде менингита, отравления организма продуктами жизнедеятельности микробов (инфекционно-токсический шок) и даже сепсис, более известный в народе как заражение крови.
На более поздних сроках ангина и ее осложнения опасны поражением суставов, мозга и сердца (ревматизм). Так же если заболевание не было полностью излечено, может развиться гломерулонефрит, который поражает почки.
Как видите, лечить заболевание необходимо вовремя, так как осложнения ангины могут оказать разрушающее действие на все органы и системы организма. Как быстро вы сможете вылечить ангину, все будет зависеть от того насколько быстро вы обратитесь за помощью к врачу и насколько точно вы будете выполнять все его предписания.
Профилактика ангины
Прежде всего, стоит позаботиться о своем иммунитете. Для того чтобы его укрепить, важно включить в рацион питания как можно больше свежих овощей и фруктов.
Для того чтобы его укрепить, важно включить в рацион питания как можно больше свежих овощей и фруктов.
Если вы чувствуете, что в организме начинает развиваться инфекция, необходимо сразу же съесть половину лимона вместе с цедрой. Чтобы витамин С и эфирные масла смогли максимально подействовать на воспаленное горло, не рекомендуется есть после употребления лимона около часа.
Наверное, излишне сказать о том, что нужно следить за свои здоровьем, держать ноги в тепле, правильно одеваться, не нервничать. Кроме того, очень важно предотвращать попадание микроорганизмов внутрь, закалять свой организм, тем самым повышать иммунитет. Подходить к проблеме нужно последовательно, тогда не нужно будет искать как лечить ангину в домашних условиях.
Назовем основные правила профилактики ангины:
- Общая и отдельная гигиена. Пользуйтесь только собственными полотенцами, зубными щетками, посудой. Изолируйтесь от остальных членов вашей семьи, если вы заболели.
- Питайтесь правильно.
 В пище должно быть оптимальное соотношение витаминов, микроэлементов, белков, углеводов и жиров. В зимне-весенний период в рацион обязательно добавляйте витамин С, поскольку в наших широтах в это время в еде его катастрофически не хватает.
В пище должно быть оптимальное соотношение витаминов, микроэлементов, белков, углеводов и жиров. В зимне-весенний период в рацион обязательно добавляйте витамин С, поскольку в наших широтах в это время в еде его катастрофически не хватает. - Вовремя лечите такие заболевания как гайморит, пиелонефрит, ринит, кариесное поражение зубов, гельминтоз. Если часто бывают хронические ангины, посоветуйтесь с врачом относительно дальнейшей тактики лечения. Возможно, необходимо частичное либо полное удаление гланд, в лечении хронических тонзиллитов и фарингитов эффективны физиопроцедуры.
- Занимайтесь закаливанием своего организма. Лучше всего закаляться, начиная с раннего возраста. Однако применять закалки не поздно никогда. Занимайтесь обтиранием, плаванием, контрастными вытираниями, летом можно ходить по росе босиком. Помните, что закалка подходит лишь в случае отсутствия болезни на данный момент.
- Укрепляйте иммунную систему. Не стоит пользоваться частыми полосканиями горла, переусердствовать с кондиционером.
 Слишком сухой воздух, также как и теплый способен повреждать слизистую. Не ограничивайтесь только теплой пищей: холодные напитки и мороженое тоже закаляют слизистую. Только начинайте закалку постепенно. Внутренний иммунитет укрепляется с помощью имуномодуляторов. Эффективно улучшать гуморальный иммунитет с помощью интерферона. Чаще всего назначаются вдобавок препараты бактериального происхождения – бронхомунил, рибомунил, а также витаминные комплексы.
Слишком сухой воздух, также как и теплый способен повреждать слизистую. Не ограничивайтесь только теплой пищей: холодные напитки и мороженое тоже закаляют слизистую. Только начинайте закалку постепенно. Внутренний иммунитет укрепляется с помощью имуномодуляторов. Эффективно улучшать гуморальный иммунитет с помощью интерферона. Чаще всего назначаются вдобавок препараты бактериального происхождения – бронхомунил, рибомунил, а также витаминные комплексы. - Чтобы предотвратить рецидивы стрептококковой ангины у носителей БГСА, проводится вакцинация таким препаратом как ретарпен либо бицилин.
Профилактические меры очень важны для предотвращения ангины. Для начала посоветуйтесь с врачом, чтобы избежать рецидивов. Помогают постоянные занятия спортом и физическими нагрузками, утренние гимнастики, холодные обтирания водой.
Чтобы увеличить восприимчивость слизистой к переохлаждениям, врачи рекомендуют местные закалки: полоскайте горло водой, снижая температуру до холодной. При этом учитывайте ваши физиологические особенности, в лечении должна быть систематичность. Улучшить иммунитет и защитные свойства помогают солнечные ванны, особенно в зимний период.
При этом учитывайте ваши физиологические особенности, в лечении должна быть систематичность. Улучшить иммунитет и защитные свойства помогают солнечные ванны, особенно в зимний период.
С ангиной кладут в больницу: наша история
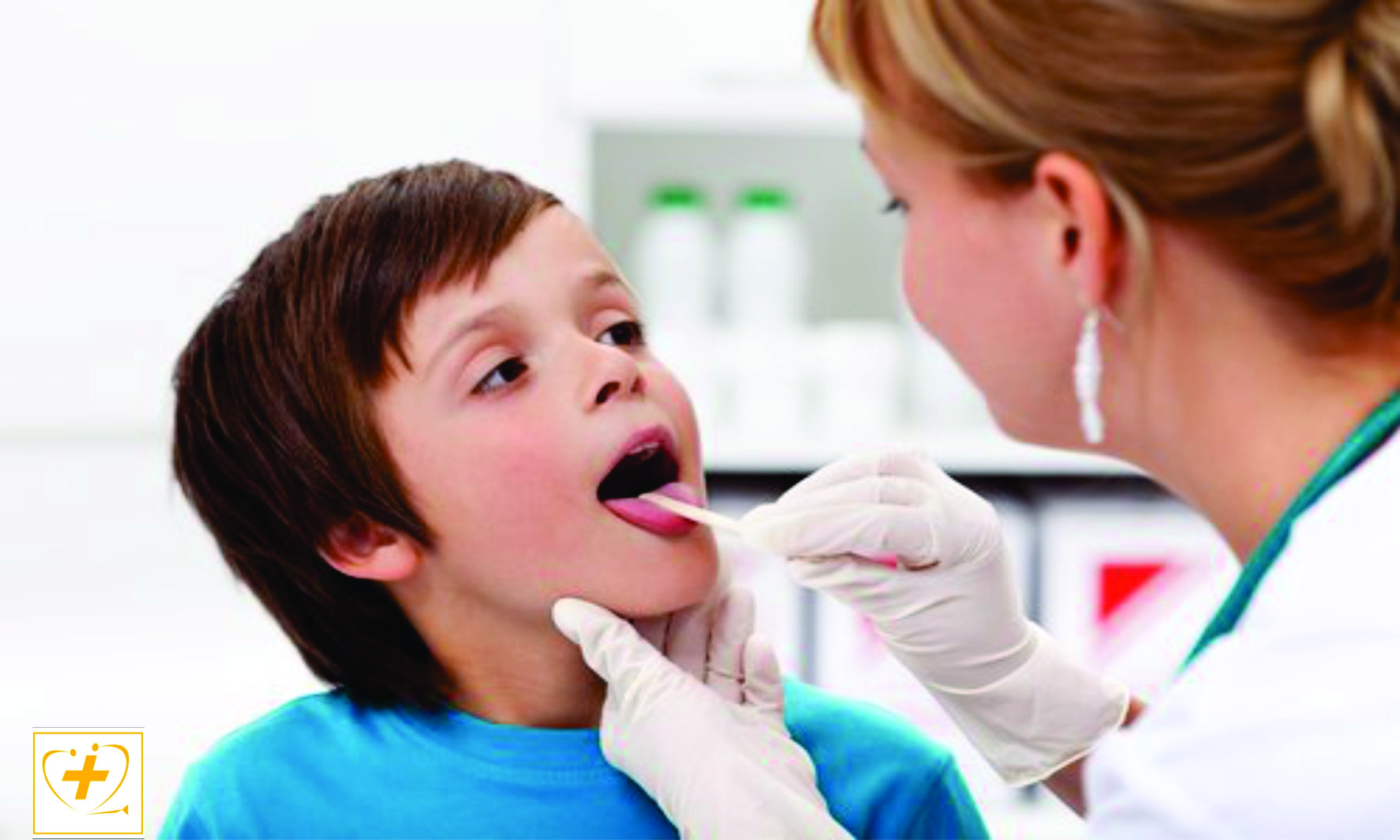
24 января 2017 ditim Главная страница » Без рубрики Просмотров: 5,727В новогодние январские каникулы мы с 4х-летним сыном болели ангиной. Теперь, когда все мучения позади, можем поделиться собственным опытом, как мы лежали с ребенком в больнице с ангиной. Выясним, стоит ли ложиться и как детям лечат ангину.
Ангина у ребенка 4 года: симптомы
Ангину вызывает бактерия стрептококк. Таким образом, тонзиллит (ангина) – это инфекционное заболевание. В организм ребенка микробы могут попасть, прежде всего, при чихании и кашле уже больного человека. Не стоит путать ангину с вирусными заболеваниями, характеризующимися острой болью в горле. Ангина имеет ряд конкретных признаков, позволяющих определить заболевание:
- Высокая, стойкая температура.
 Может подниматься до 39-40 градусов, плохо сбивается. Держится, как правило, 3-5 дней.
Может подниматься до 39-40 градусов, плохо сбивается. Держится, как правило, 3-5 дней. - Гнойнички на небных миндалинах и задней стенке глотки, могут быть белого или желтого цвета.
- Сильно болит горло, но кашля и насморка нет.
- Лимфоузлы увеличены.
Внимание! При перечисленных симптомах следует незамедлительно показать ребенка врачу. Он поставит точный диагноз и назначит грамотное лечение. Ангина очень опасна своими осложнениями.
История болезни, или Когда кладут в больницу с ангиной
Накануне болезни мы ехали на поезде, чтобы поздравить бабушку и провести у нее новогодние каникулы. В поезде, скорее всего, болезнь мы и подцепили. Как бы то ни было, уже через пару дней у ребенка поднялась температура, а в горле были обнаружены обширные гнойники. Врач скорой помощи (педиатр был на каникулах) посоветовал принимать внутрь антибиотик «Аугментин», а в горло прыскать «Мирамистин», жаропонижающие само собой (таблетки «Ибуклин Юниор»).
Как сбить температуру при ангине у ребенка? Для того, чтобы сбить температуру при ангине и других заболеваниях ребенку до 3-х лет назначают, как правило, Ибуфен или Нурофен для детей в форме сиропа. Применением — согласно инструкции на упаковке. Детям старше 3-х лет уже подойдет Ибуклин Юниор в форме таблеток. Он содержит ибупрофен и парацетамол, в комплексе они лучше сбивают температуру. Применяют также свечи «Цефекон» для детей, они содержат парацетамол и разрешены детям с 1-го месяца.
В течение 3-х дней температура была регулярно 38 – 39 градусов, сбивалась плохо. На 4-й, 5-й день поднималась только к вечеру. На 6-й день курс антибиотиков закончился, но болезнь не отступила. Улучшение было только в горле, температура держалась. Пошли на прием к педиатру. Оказалось, что гнойники в большом количестве усыпали всю заднюю стенку глотки – «звездное небо», как выразился врач. И нам посоветовали лечь в больницу. Что и говорить, туда нам не хотелось, но врач очень деликатно объяснила, что без сильных антибиотиков нам болезнь не победить. На дом такие уколы не назначают, а амоксициллин (Аугментин) уже бессилен.
На дом такие уколы не назначают, а амоксициллин (Аугментин) уже бессилен.
Последние сомнения, стоит ли ложиться в больницу с ангиной у ребенка, отпали после получения результатов анализов. СОЭ – 45!!!! Не известно, к каким последствиям могло привести такое сильнейшее воспаление, если бы мы не согласились на уколы. В больнице нам тут же сделали ЭКГ, с сердцем все оказалось в порядке. А ведь тонзиллит часто дает осложнения на сердце и суставы.
Какие уколы при ангине назначают детям
Когда нас положили с ребенком в больницу, сразу стали колоть «Цефотаксим» — антибиотик 3 поколения, эффективный против стрептококка при гнойной ангине. Вводится внутримышечно (в попу). Уколы болючие, ребенок очень плакал. Отчаянно с собой боролся, чтобы терпеть, быть сильным, как любимые роботы-трансформеры, но все равно хныкал. Больно очень. Причем все зависело от медсестры: две из них вводили медленно и это было больно, а другая – быстро и практически безболезненно. Уж не знаю, с чего те медсестры взяли, что медленным введением они делают ребенку лучше…
Уж не знаю, с чего те медсестры взяли, что медленным введением они делают ребенку лучше…
Эффект от уколов был налицо. На следующий день температуры уже не было, а гнойники прошли окончательно через 3 дня. Курс – 10 уколов, по 2 укола в день, всего 5 дней.
После курса уколов мы еще несколько дней посидели дома и пошли в сад. Коварную болезнь мы победили и, надеемся, больше она нас не настигнет.
Cколько лежат в больнице с ангиной дети?
Нас продержали в стационаре 2 дня, потом отпустили домой, и мы ездили только на уколы. Но нужно учесть, что до этого в домашних условиях мы пропили курс Аугментина и большая часть гнойников сошла на нет. А вот девочку, которая лежали с нам в палате, продержали в больнице 9 дней. Она поступила в тот же день, как только началась ангина. Так что ответ на вопрос, сколько лежат с ангиной, неоднозначен. Тут все зависит от истории болезни и врача. Но уколы при ангине назначают, как правило, на 5-7 дней.
Надеемся, наш опыт будет вам полезен. Пожалуйста, не занимайтесь самолечением, особенно, если это касается ребенка. Звоните в скорую, вызывайте врача на дом, только не сидите сложа руки. Ангина — коварное заболевание.
Похожие статьи
Метки: открытый грунт, семьяАнгина: причины, симптомы, лечение — МедКом
Причины появления
Наиболее частой причиной поражения миндалин является бета-гемолитический стрептококк группы А. В 80% случаев именно этот патогенный микроорганизм приводит к ангине. В остальных случаях при диагностировании заболевания обнаруживают такие возбудители:
- стафилококки;
- аденовирус;
- грибы рода Candida;
- вирус Коксаки группы А.
Основной способ проникновения микробов воздушно-капельный, однако заразиться от инфицированного ангиной человека можно также при использовании общих средств бытового обихода. Попадание инфекции и оседание ее на миндалинах не всегда приводит к развитию ангины. Действие микробов активизируется под влиянием провоцирующих факторов: переохлаждение, резкие изменения температуры окружающей среды, сниженный иммунитет.
Действие микробов активизируется под влиянием провоцирующих факторов: переохлаждение, резкие изменения температуры окружающей среды, сниженный иммунитет.
Стимулируют развитие заболевания и некоторые раздражители, которые регулярно попадают в глотку: пыль, дым, пыльца, шерсть. При частых случаях развития патологий носоглотки, которые могут быть вызваны разрастанием аденоидов или другими болезнями, вероятность заболеть ангиной увеличивается.
При распространении гнойного воспаления на окружающие ткани, которое было изначально локализовано в придаточных пазухах носа, инфекция затронет всю носоглотку, что также приведет к возникновению ангины.
Симптомы заболевания
В зависимости от формы заболевания, типа возбудителя и степени поражения ангиной будут отличаться общие клинические симптомы:
- Катаральная. При такой форме ангины инфекция распространяется на слизистую оболочку миндалин. Основными симптомами являются: боли в горле, которые достигают максимальной силы во время глотания, покраснение и припухлость миндалин.
 На фоне воспалительного процесса наблюдается повышение температуры.
На фоне воспалительного процесса наблюдается повышение температуры. - Фолликулярная. При ангине поражается не только слизистая оболочка, но и лимфоидные фолликулы. Первичным признаком являются боли в горле, которые начинаются остро и сопровождаются резким повышением температуры до высоких показателей. Человек ощущает слабость, ломоту в мышцах и суставах, головные боли. На миндалинах появляются нагноившиеся фолликулы размером 1–3 мм, которые вскрываются на второй-четвертый день.
- Лакунарная ангина, для которой характерна глубокая степень поражения миндалин, сопровождающаяся скоплением гноя в лакунах. Миндалины становятся ярко-красного цвета, на них явно заметен желто-белый налет. Болезненность в горле сопровождается общей интоксикацией организма.
- Некротическая ангина встречается довольно редко и характеризуется наличием некротизированных участков.
Возникновение симптомов начинается после окончания инкубационного периода. На фоне повышенной температуры могут возникать фебрильные судороги — сильное напряжение в мышцах, сменяющееся вздрагиваниями и подергиваниями.
Диагностика ангины
От своевременной и грамотной постановки диагноза будет зависеть успех лечения. Первым этапом обследования является осмотр состояния глотки пациента, при котором лечащий врач оценит основные признаки заболевания: степень увеличения миндалин и наличие или отсутствие гнойного налета. Также необходимо оценить степень увеличения лимфатических узлов в области ушей, шеи и затылка.
Сдача анализов крови позволит определить степень повышения лейкоцитов и СОЭ, характерных при бактериальной ангине. При вирусной ангине уровень лейкоцитов остается в пределах нормы или незначительно понижается, скорость оседания эритроцитов повышается в незначительной степени.
Для определения возбудителя заболевания в лабораторных условиях проводится обследование посевов слизи из ротоглотки. Это важно для определения класса заболевания и грамотного назначения лекарственных препаратов для лечения ангины. При осложненных или особо острых симптомах лечащий врач может назначить УЗИ шеи.
Лечение при ангине
Госпитализация пациента в инфекционное отделение производится только в осложненных случаях. Чаще всего лечить ангину удается амбулаторно. Метод лечения заключается не только в устранении общих признаков ангины, но и в воздействии на возбудителя заболевания. Пациенту назначается:
- Регулярные полоскания горла солевым раствором или специальными антибактериальными средствами. При лечении следует воздействовать на глубокие отделы глотки, поэтому при полоскании рекомендуется запрокидывать голову назад.
- Препараты местного действия с антибактериальным и обезболивающим действием: таблетки, спреи, леденцы.
- Лечение жаропонижающими препаратами при необходимости.
- Антибиотики, которые назначаются только после оценки результатов лабораторных исследований крови и мазков. Антибактериальные препараты могут иметь разную степень чувствительности к определенной группе патогенных микроорганизмов. При лечении бактериальной инфекции могут быть назначены антибиотики пенициллиновой группы, макролиды или цефалоспорины.

Во время лечения ангины следует обеспечить пациенту постельный режим. Рекомендуется употребление щадящей, не раздражающей горло пищи, преимущественно растительно-молочной. В связи с высокой степенью распространения ангины заболевшему человеку стоит пользоваться отдельными средствами личной гигиены и посудой, ограничить контакт с окружающими.
Следует помнить о том, что при первых признаках заболевания следует обращаться к врачу. Игнорирование симптомов ангины или некачественно пролеченное заболевание может провоцировать осложнения, а также способствовать развитию хронической скрытой формы, которая будет переходить в острую фазу при ослаблении иммунитета.
Профилактические меры заключаются в повышении защитных сил организма путем приема витаминных комплексов и сбалансированного питания, ежедневных прогулок на свежем воздухе, устранении раздражающих факторов, быстром реагировании на характерные симптомы, а также ограничении контактов с инфицированными людьми.
когда и к какому врачу обратиться. Лечение ангины
Ангина – это острое инфекционное заболевание, вызывающее воспаление нёбных миндалин. Другое название заболевания – острый тонзиллит (от латинского слова tonsillae – «миндалины»).
Нёбные миндалины (в народе их ещё называют гландами) являются форпостом нашей иммунной системы. Именно здесь защитные силы организма дают первый отпор болезнетворным бактериям и вирусам, попадающим в ротоглотку вместе с пищей и воздухом.
Миндалины представляют собой железы овоидной формы (своей формой они напоминают орех миндаля, откуда и такое название), образованные лимфоидной тканью. У лимфоидной ткани две основные функции – кроветворная и защитная. В миндалинах вырабатываются лимфоциты – главные клетки иммунной системы, обеспечивающие гуморальный иммунитет, то есть выработку антител. Также в миндалинах находятся макрофаги – клетки, которые обволакивают и уничтожают чужеродные микроорганизмы. Нёбные миндалины испещрены криптами – каналами, которые начинаются на поверхности и уходят в глубину тела миндалин. Эти каналы работают как ловушки для чужеродных агентов, попадая в которые они, во-первых, уничтожаются, а во-вторых, к ним вырабатываются антитела, которые потом разносятся током крови по всему организму. Поэтому ситуация в миндалинах всегда находится на грани воспалительного процесса. И если иммунная защита организма по какой-то причине оказывается ослабленной (например, в результате частых простудных заболеваний) или инфекция оказывается особенно «агрессивной», воспаление в миндалинах приобретает патологический характер. А поскольку миндалины отвечают за сам иммунитет, последствия болезни могут сказаться по всему организму. Именно это делает ангину опасным заболеванием.
Нёбные миндалины испещрены криптами – каналами, которые начинаются на поверхности и уходят в глубину тела миндалин. Эти каналы работают как ловушки для чужеродных агентов, попадая в которые они, во-первых, уничтожаются, а во-вторых, к ним вырабатываются антитела, которые потом разносятся током крови по всему организму. Поэтому ситуация в миндалинах всегда находится на грани воспалительного процесса. И если иммунная защита организма по какой-то причине оказывается ослабленной (например, в результате частых простудных заболеваний) или инфекция оказывается особенно «агрессивной», воспаление в миндалинах приобретает патологический характер. А поскольку миндалины отвечают за сам иммунитет, последствия болезни могут сказаться по всему организму. Именно это делает ангину опасным заболеванием.
Причины ангины
Ангиной часто болеют дети. Это связано с тем, что у детей миндалины только формируются, а, следовательно, защитная реакция организма ещё не является полноценной. А после 35-40 лет болезнь, как правило, не встречается – лимфоидная ткань, из которой состоят нёбные миндалины, начинает атрофироваться; в пожилом возрасте миндалины исчезают.
А после 35-40 лет болезнь, как правило, не встречается – лимфоидная ткань, из которой состоят нёбные миндалины, начинает атрофироваться; в пожилом возрасте миндалины исчезают.
Возбудителями ангины в большинстве случаев являются бактерии. Однако её причиной может быть и вирус, и грибок. Воспаление может быть поверхностным (катаральная ангина), а может распространиться в глубину тела миндалин. Нагноение крипт, которыми испещрены миндалины, приводит к более тяжёлой форме заболевания (лакунарная ангина; лакуны – это устья, которыми крипты открываются на поверхность миндалин). Самой тяжелой формой заболевания является фолликулярная ангина, когда воспаляются фолликулы – лимфатические узлы, располагающиеся по всему телу миндалин (как по поверхности, так и в глубине). Воспаление может не ограничиваться только нёбными миндалинами, а переходить на соседние ткани и другие органы. Иначе говоря, под именем ангины скрывается целый «букет» заболеваний, разобраться в котором и правильно определить необходимый курс лечения может только врач.
Бактерии – возбудители ангины широко распространены и являются причиной многих других заболеваний. Поэтому источником инфекции может стать человек, болеющий не обязательно ангиной. У него вообще может не быть острой формы болезни, достаточно того, что он – носитель болезнетворных бактерий.
Очень часто ангина приходит не извне, а изнутри организма. Мы сами являемся носителями этих бактерий. Воспалительные процессы в миндалинах в неострой форме могут длиться месяцами, а то и годами. В этом случае говорят о хроническом тонзиллите. При наличии хронического тонзиллита ангина – это его обострение. Обострению способствуют переохлаждение или ослабление организма. Если человек часто болеет ангиной, то, скорее всего, у него – хронический тонзиллит.
Симптомы ангины
Ощущение болезни приходит внезапно. Больной чувствует сильную боль в горле, резко повышается температура. Росту температуры может предшествовать озноб.
При осмотре горла наблюдается покраснение миндалин. Миндалины увеличиваются в размерах (отекают). Увеличиваются лимфатические узлы в подчелюстной области.
При лакунарной ангине лакуны миндалин расширены, в них скапливаются гнойные массы. На миндалинах виден налёт, похожий на пленку. Температура тела может достигать 40°С.
В случае фолликулярной ангины при осмотре миндалин видны шаровидные желтые образования – так выглядят воспалившиеся фолликулы. Отек регионарных лимфатических узлов выражен крайне резко. Иногда наблюдается отек мягких тканей на стороне пораженной миндалины.
Ангина в любой форме, а особенно лакунарная и фолликулярная, приводит к общей интоксикации. Продукты жизнедеятельности болезнетворных микробов всасываются в кровь и разносятся по всему организму. Может поражаться ткань кровеносных сосудов, нервной системы, почек, печени, сердца. Самые распространённые симптомы интоксикации – головная боль и общая слабость.
Боль в горле
Боль в горле при ангине соответствует степени развития воспаления. Чаще всего при ангине наблюдается ноющая боль в горле, усиливающаяся при глотании. Боль может иррадиировать (отдавать) в область уха.
Повышение температуры
Для ангины характерное резкое повышение температуры. Температура поднимается до 38°С и выше.
Головная боль
Головная боль при ангине – следствие интоксикации. Патогенные микроорганизмы, вызвавшие воспалительный процесс в миндалинах, вырабатывают вещества, являющиеся для человека токсинами, отравляющими организм, нарушающими работу его органов и систем. Эти токсины раздражают нервные окончания и волокна черепно-мозговых нервов, вызывая головную боль.
Подробнее о симптоме
Слабость
Общая слабость при ангине – еще одно следствие интоксикации. Токсины накапливаются в мышцах, снижая активность мышечных сокращений, вызывая мышечную боль (миалгию), ломоту во всём теле. Они также нарушают работу центральной нервной системы, способствуя возникновению сонливости и апатии.
Токсины накапливаются в мышцах, снижая активность мышечных сокращений, вызывая мышечную боль (миалгию), ломоту во всём теле. Они также нарушают работу центральной нервной системы, способствуя возникновению сонливости и апатии.
Подробнее о симптоме
Методы диагностики ангины
Для назначения эффективного курса лечения большое значение имеет правильная постановка диагноза. Острое воспаление миндалин может быть признаком не только ангины, но и мононуклеоза, скарлатины, дифтерии, лейкоза и некоторых других заболеваний. Поэтому при заболевшем горле на фоне подъёма температуры следует не заниматься самолечением, а обратиться к врачу.
Фарингоскопия
Фарингоскопия – это визуальный осмотр слизистой горла. Позволяет врачу оценить состояние слизистой. Диагноз «ангина» в большинстве случаев ставится на основании результатов фарингоскопии.
Позволяет врачу оценить состояние слизистой. Диагноз «ангина» в большинстве случаев ставится на основании результатов фарингоскопии.
Подробнее о методе диагностики
Бактериологический посев
Бактериологический посев позволяет выявить возбудителя, вызвавшего воспаление миндалин. Для анализа используется отделяемое, взятое в области воспаления. Материал помещается в благоприятную для патогенных микроорганизмов среду. Размножившиеся микроорганизмы позволяют сделать вывод о присутствии данного вида патогенных микроорганизмов в области воспаления.
АСЛО — анализ крови на антитела к стрептококку
Анализ показывает, каково содержание в крови антител к стрептококку. Превышение нормы свидетельствует о перенесённой стрептококковой инфекции. Незначительное превышение, как правило, говорит о том, что человек переболел стрептококковой инфекцией уже давно. Высокие показатели указывают на недавнее заражение.
Превышение нормы свидетельствует о перенесённой стрептококковой инфекции. Незначительное превышение, как правило, говорит о том, что человек переболел стрептококковой инфекцией уже давно. Высокие показатели указывают на недавнее заражение.
Позволяет подтвердить бактериальный характер ангины.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения ангины
Прежде всего, при ангине проводится местное лечение. Подобное лечение (полоскания, препараты для рассасывания) поможет уменьшить боль в горле, снизить остроту воспаления. Полоскание предпочтительнее, поскольку в этом случае гной, патогенные микробы и продукты их жизнедеятельности не проглатываются, а вымываются из миндалин и выплёвываются.
Однако во многих случаях с помощью одного местного лечения ангину вылечить невозможно. Поэтому, как правило, лечение ангины включает в себя курс антибиотиков. Продолжительность приёма лекарств устанавливает врач. Самовольное прекращение приёма назначенного препарата после снятия остроты симптомов в случае ангины может обернуться серьёзными осложнениями. Также не следует принимать антибиотики без назначения врача.
Поэтому, как правило, лечение ангины включает в себя курс антибиотиков. Продолжительность приёма лекарств устанавливает врач. Самовольное прекращение приёма назначенного препарата после снятия остроты симптомов в случае ангины может обернуться серьёзными осложнениями. Также не следует принимать антибиотики без назначения врача.
Антибактериальная терапия
Антибиотики применяются в лечении ангины, если она вызвана бактериальной инфекцией. Курс лечения должен быть назначен врачом. Самолечение антибиотиками недопустимо.
Подробнее о методе лечения
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияАнгина фолликулярная у детей — причины, симптомы, диагностика и лечение фолликулярной ангины у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Мнение эксперта
Диагностика
Лечение
Профилактика
Вопросы Фолликулярная ангина у детей – инфекционное заболевание, вызванное преимущественно стрептококками, и характеризующееся поражением небных миндалин.
 Диагностикой и лечением болезни занимается ЛОР-врач.
Диагностикой и лечением болезни занимается ЛОР-врач.Описание заболевания
Фолликулярная ангина – это средний по тяжести развития вариант тонзиллита, который может поражать как грудничков, так и подростков 15-18 лет. К патологии одинаково восприимчивы мальчики и девочки. Согласно статистическим данным, данное заболевание встречается у 8-15% детей.Болезнь характеризуется острым развитием, но при своевременном обращении к врачу сопровождается полным выздоровлением в 90-92% случаев. Опасность заболевания кроется в возможных осложнениях:
- Острая ревматическая лихорадка. При поражении сердечно-сосудистой системы страдает клапанный аппарат сердца. Развиваются приобретенные пороки, которые при отсутствии лечения меняют сначала внутрисердечную, а потом и системную гемодинамику пациента.
- Образование паратонзиллярных абсцессов. В области небных миндалин формируются гнойники разных размеров, которые являются источником инфекции и могут стать причиной проникновения патогенных бактерий в оболочки мозга (с током крови).

- Инфекционный артрит. Бактерии из небных миндалин по сосудистому руслу проникают в полость суставов. Там они создают очаги локального воспаления, вызывают боль, уменьшают объем свободных движений ребенка.
- Нефрит. Поражение почек является нечастым осложнением (до 6-7% случаев). Оно характеризуется образованием очага хронической инфекции в почках, который не всегда удается устранить полностью.
Поэтому каждый эпизод фолликулярной ангины должен быть под контролем врача. Госпитализация ребенку нужна не всегда. Однако важно, чтобы специалист оценил состояние и определил дальнейшую терапевтическую тактику.
Симптомы фолликулярной ангины у детей
Фолликулярная ангина, как и большинство других форм тонзиллита, дебютирует с боли в горле (такая картина наблюдается в 80% случаев). Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы.
Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы. Сопутствующие симптомы фолликулярной ангины у детей:
- Лихорадка с повышением температуры тела до 38-39оС.
- Нарушение глотания. Из-за боли в горле ребенку трудно есть и даже пить. Груднички часто отказываются от груди, постоянно плачут.
- Увеличение небных миндалин в размерах с появлением гиперемии слизистой.
- На поверхности миндалин образуются очаги серо-белого налета. При дотрагивании они легко снимаются ватной палочкой.
- Лимфаденит – увеличение в размерах близлежащих лимфатических узлов.
- Общая слабость, капризность, нарушение нормального сна.
 Госпитализация детей с этим заболеванием проводится при резком ухудшении состояния или стойкой лихорадке, не поддающейся лечению жаропонижающими препаратами в домашних условиях.
Госпитализация детей с этим заболеванием проводится при резком ухудшении состояния или стойкой лихорадке, не поддающейся лечению жаропонижающими препаратами в домашних условиях.Причины фолликулярной ангины у детей
Небные миндалины – это первый барьер для различных микроорганизмов, которые проникают в дыхательные пути пациента. Они представляют собой скопления лимфоидной ткани, богатой иммунными клетками, защищающими человека от бактерий и вирусов.Фолликулярная ангина – результат «поломки» функции небных миндалин. Это может произойти либо на фоне массивного заражения микроорганизмами, либо при уже имеющемся иммунодефиците. Как в одном, так и в другом случае бактерии и вирусы (чаще всего стрептококки группы А) проникают в лимфоидную ткань и начинают размножаться. Миндалины превращаются из защитного органа в источник инфекции, которая с током крови может проникать в различные органы.
В основе заболевания лежит локальный воспалительный процесс. На фоне расширения сосудов происходит покраснение миндалин и увеличение их в размерах. Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.
Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.
Факторы, которые создают условия для более легкого проникновения бактерий и вирусов в небные миндалины – это:
- Наследственная предрасположенность.
- Переохлаждение – локальное и системное.
- Врожденный или приобретенный иммунодефицит.
- Обострение хронических заболеваний других внутренних органов (холецистит, панкреатит, пиелонефрит).
- Нарушения обмена веществ (сахарный диабет, ожирение).
- Хронические процессы в околоносовых пазухах ребенка (гайморит, фронтит, этмоидит), отит, множественные кариозные зубы.
Мнение эксперта
Фолликулярная ангина – распространенное заболевание среди детей. При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений.
При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений.Диагностика фолликулярной ангины у детей
Поставить диагноз «фолликулярная ангина» для ЛОР-врача не составляет труда. На первичной консультации врач оценивает общее состояние, собирает анамнез заболевания, анализирует жалобы пациента и его родителей.После этого в обязательном порядке проводится фарингоскопия. С помощью источника света и специального зеркала ЛОР осматривает ротоглотку, небные миндалины. При их увеличении и наличии типичных серо-белых налетов устанавливается диагноз фолликулярной ангины.
Для оценки степени тяжести заболевания и выявления возможных сопутствующих заболеваний проводится комплексное обследование:
- Общий и биохимический анализ крови.
 На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек.
На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек. - Посев мазка из небных миндалин на питательную среду. Этот метод позволяет точно установить возбудителя ангины и подобрать оптимальный антибактериальный препарат.
Если выявлены отклонения в работе других органов и систем, ребенка осматривают смежные специалисты (педиатр, окулист, гастроэнтеролог).
Лечение катаральной ангины у детей
Фолликулярная ангина – одна из форм тонзиллита, которая хорошо поддается консервативному лечению. С помощью медикаментозных препаратов в 90-95% случаев удается достичь желаемого результата. Главное – вовремя начать прием правильных лекарств.Консервативное лечение
Основной целью медикаментозного лечения фолликулярной ангины у детей является «очищение» небных миндалин от патогенных микроорганизмов и усиление иммунной защиты организма. С этой целью в отоларингологии используют следующие группы препаратов:
С этой целью в отоларингологии используют следующие группы препаратов:- Антибиотики. Обязательная группа лекарств. На раннем этапе лечения (до получения результатов посева) традиционно назначаются средства широкого спектра действия. Это позволяет эффективно уничтожать бактерии, даже еще не установив точного возбудителя.
- Полоскание и орошение полости ротоглотки местными антисептиками. Чаще всего это водный раствор йода, различные спреи с анестетиками, которые помогают уменьшить выраженность болевого синдрома у ребенка и улучшить глотание.
- Нестероидные противовоспалительные препараты (НПВП). Назначают для подавления чрезмерного воспалительного ответа и снижения температуры тела ребенка.
Хирургическое лечение
Оперативные вмешательства при фолликулярной ангине могут быть показаны при образовании гнойников в области небных миндалин. Паратонзиллярные абсцессы опасны разрывом с проникновением гноя в сосуды, питающие головной мозг.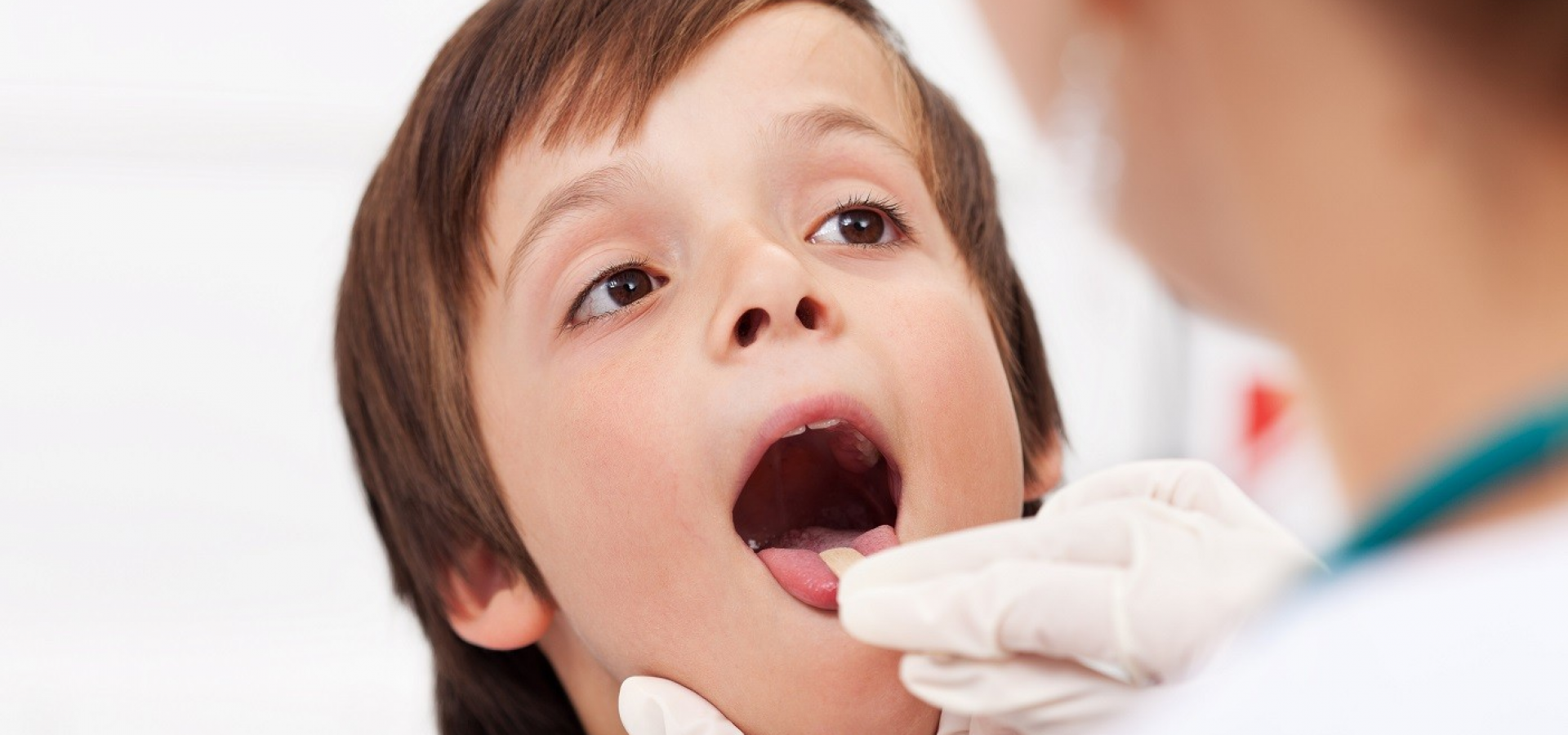 Поэтому их вскрывают, удаляют содержимое и дренируют рану.
Поэтому их вскрывают, удаляют содержимое и дренируют рану.Профилактика катаральной ангины у детей
Специфической профилактики фолликулярной ангины у детей не существует. Рекомендуется избегать переохлаждений, полноценно питаться, исключить контакты с больными сверстниками. В случае частых эпизодов ангины обязательно нужно проконсультироваться с врачом. Иногда единственным вариантом решения проблемы является полное удаление миндалин (тонзиллэктомия).Вопросы
- Какой врач занимается лечением фолликулярной ангины у детей? Выявлением и лечением фолликулярной ангины у детей занимается отоларинголог.
- Можно ли самостоятельно лечить ангину?
Самостоятельный выбор препаратов при фолликулярной ангине у детей до 3-4 лет крайне нежелателен. Из-за раннего возраста многие лекарства не могут использоваться в адекватных дозах. Это ведет к неправильному лечению. Побороть ангину в домашних условиях можно. Однако во всех случаях требуется очная консультация отоларинголога.
 Это поможет избежать развития серьезных осложнений.
Это поможет избежать развития серьезных осложнений. - Помогает ли народная медицина при фолликулярной ангине? Средства народной медицины могут оказывать положительное влияние при наличии ангины. Однако нужно учитывать, что при высокой температуре тела и выраженных признаках интоксикации антибактериальные препараты должны назначаться в 100% случаев. Получается, что при фолликулярной ангине без народной медицины обойтись можно, но без антибиотиков нельзя. Поэтому в большинстве случаев отоларингологи не рекомендуют применение нетрадиционных подходов из-за риска потери драгоценного времени.
- Вредят ли анестетики в спреях детям? Обезболивающие компоненты в составе антисептических спреев содержатся в минимальных дозах. Они представляют собой наружные анестетики, разрешенные к применению в педиатрической практике. Поэтому для облегчения боли при фолликулярной ангине подобные спреи могут применяться в комплексном лечении.
Источники
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным тонзиллитом (острый стрептококковый тонзиллит) ФГБУ НИИДИ ФМБА РОССИИ, ГБОУ ВПО КрасГМУ им.
 проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск).
проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск). - Современные возможности антибактериальной терапии у детей с хроническими тонзиллитами. / Е.П. Карпова, М.П. Божатова. // Русс. Медицинский журн. – 2010. – Т. 18, №1. – С. 8-10.
- Острые тонзиллиты в детском возрасте: диагностика и лечение. /В.К. Таточенко, М.Д. Бакрадзе, А.С. Дарманян. // Фарматека. — 2009. — № 14. — С. 65-69.
Врачи-отоларингологи:
Детская клиника м.Марьина РощаМосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д. м.н.
м.н.
 Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.
Текстильщики
Записаться
на прием Детская клиника м.Молодежная
Записаться
на прием Детская клиника м.Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г. Солнечногорск, ул. Красная
Записаться
на прием
Солнечногорск, ул. Красная
Записаться
на приемЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Ангина
Дата публикации: .
ОПиА РЦП
ЛОР врач
Минеева Ольга Валентиновна
По частоте заболеваемости ангина занимает одно из первых мест, уступая только гриппу и респираторным вирусным инфекциям. Она может вызывать тяжелые осложнения, вести к ухудшению течения многих заболеваний, в том числе сердечно-сосудистой системы, имеющих наиболее высокую смертность.
Ангина (острый тонзиллит) – инфекционное заболевание с местными явлениями в виде острого воспаления одного или нескольких компонентов лимфаденодного глоточного кольца, чаще всего нёбных миндалин. Хотя термин «ангина» (от латинского ango – сжимать, душить) не является точным (острое воспаление миндалин крайне редко сопровождается удушьем), он широко распространен среди медицинских работников и населения и может употребляться на равных правах с более точным термином – «острый тонзиллит».
Различают первичные и вторичный острые тонзиллиты. Острые первичные тонзиллиты – островоспалительные заболевания, в клинической картине которых ведущим звеном являются симптомы поражения миндалин. В зависимости от морфологических изменений выделяют определенные формы острых первичных тонзиллитов, основными из которых являются катаральная, лакунарная, фолликулярная, язвенно-пленчатая ангины.
Острые вторичные тонзиллиты представляют собой поражения миндалин при острых инфекционных заболеваниях (главным образом при дифтерии, скарлатине, туляремии, брюшном тифе) и заболеваниях системы крови (преимущественно при инфекционном мононуклеозе, агранулоцитозе, алиментарно-токсической алейкии, лейкозах).
Заражение ангиной происходит воздушно-капельным путем. Источник инфекции – больной, предметы быта. Возбудителем ангины могут быть бактерии, вирусы, спирохеты, грибы. Среди бактериальных агентов наиболее частым является b-гемолитический стрептококк, реже – стафилококк или их сочетание.
В патогенезе ангины важную роль играют как экзогенные, так и эндогенные факторы. Среди экзогенных факторов определяющее, первостепенное значение имеет инфекционный агент, проникающий через эпителий внутренней поверхности миндалин, или лакун. Существенную роль в патогенезе ангины играет общее и местное переохлаждение.
Катаральная ангина характеризуется преимущественно поверхностными поражениями миндалин и нередко предшествует более глубокому их поражению. Продромальный период длится от нескольких часов до 2-4 дней. Заболевание начинается внезапно с ощущения сухости, першения в глотке, общего недомогания, головной боли, боли в суставах, мышцах. Вскоре появляется боль в глотке, усиливающаяся при глотании. Возможна ее иррадиация в ухо. Температура тела повышается незначительно но может быть и озноб. При осмотре небные миндалины гиперемированы, отечны. Лимфатические узлы у угла нижней челюсти увеличены, слега болезненны при пальпации. Изменения крови отсутствуют или незначительны.
Возможна ее иррадиация в ухо. Температура тела повышается незначительно но может быть и озноб. При осмотре небные миндалины гиперемированы, отечны. Лимфатические узлы у угла нижней челюсти увеличены, слега болезненны при пальпации. Изменения крови отсутствуют или незначительны.
У детей все явления выражены резче, в том числе и температурная реакция. Заболевание длится 1-2 дня, после чего явления воспаления в глотке стихают или ангина переходит в другую форму. Прогноз благоприятный.
Лакунарная ангина начинается с резкого подъема температуры до 39-400С, сопровождающегося ознобом, значительным недомоганием, болью в горле, сердце, суставах, головной болью. Может быть задержка стула. Нередко отмечается повышенная саливация. У детей часто возникает рвота.
При фарингоскопии – резкая гиперемия миндалин, их отек и инфильтрация. Лакуны расширены, в них – желтовато-белое фибринозно-гнойное содержимое, образующее на поверхности миндалин рыхлый налет в виде мелких очагов или пленки. Налет может покрывать всю миндалину, но не выходит за ее пределы, тусклый и возвышается над поверхностью миндалин. Он пористый, рыхлый и относительно легко убирается с поверхности миндалин, не оставляя кровоточащего дефекта. Регионарные лимфатические узлы увеличены, пальпация их резко болезненна. В крови – лейкоцитоз до 1,2х104-2,0х104 нейтрофильный сдвиг влево, СОЭ достигает 40-50 мм/час. В моче могут появляться следы белка, иногда – эритроциты.
Налет может покрывать всю миндалину, но не выходит за ее пределы, тусклый и возвышается над поверхностью миндалин. Он пористый, рыхлый и относительно легко убирается с поверхности миндалин, не оставляя кровоточащего дефекта. Регионарные лимфатические узлы увеличены, пальпация их резко болезненна. В крови – лейкоцитоз до 1,2х104-2,0х104 нейтрофильный сдвиг влево, СОЭ достигает 40-50 мм/час. В моче могут появляться следы белка, иногда – эритроциты.
Лакунарная ангина длится обычно 5-7 дней. Течение ее бурное. Симптомы нарастают быстро и так же быстро стихают. В период стихания клинических проявлений ангины начинается очищение миндалин от налетов. Температура снижается литически. Припухание регионарных (зачелюстных) лимфатических узлов держится дольше других симптомов – до 10-12 дней.
Фолликулярная ангина характеризуется преимущественным поражением паренхимы миндалин, их фолликулярного аппарата. Так же, как и лакунарная, фолликулярная ангина начинается внезапным ознобом с повышением температуры тела до 400С, сильной болью в горле.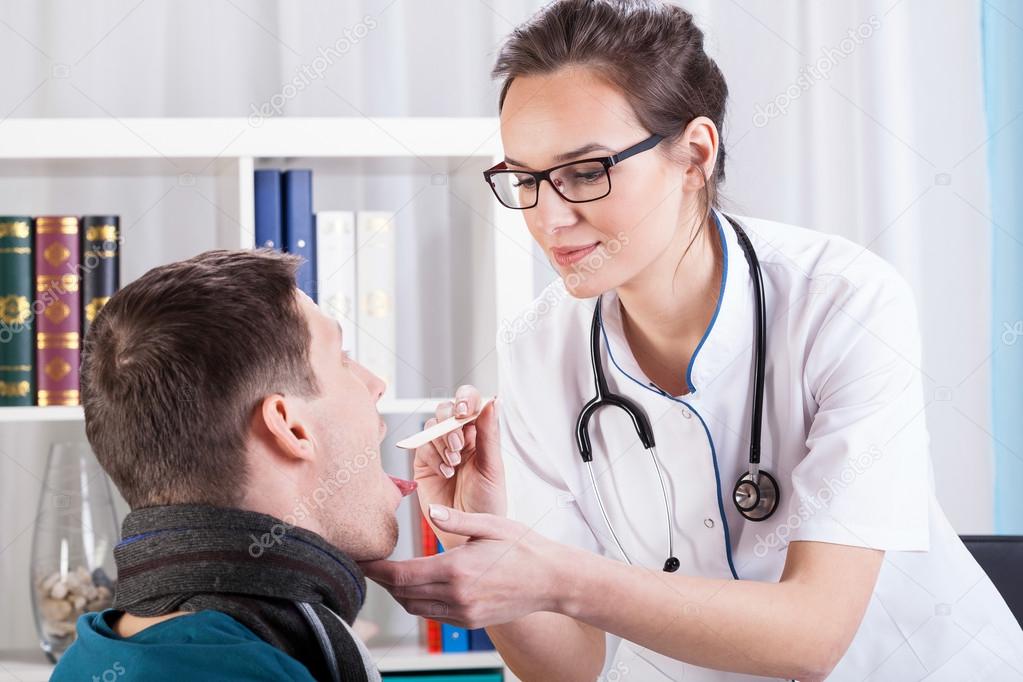 Выражены явления интоксикации; больных беспокоит резкая общая слабость, головная боль, боль в сердце, суставах и мышцах. Иногда отмечаются явления диспепсии, олигурии. Небные миндалины гиперемированны, резко отечны. Сквозь эпительный покров просвечивают нагноившиеся фолликулы в виде беловато-желтоватых образований величиной с булавочную иголку. Поверхность миндалины, по образному выражению Н.П.Симановского, приобретает вид «звездного неба». Резко выражен регионарный лимфаденит. Изменения в крови и в моче аналогичны таковым при лакунарной ангине. Эти формы ангин по сути своей представляют различные стадии одного процесса. Выделение же их проводится в зависимости от преобладания тех или иных симптомов.
Выражены явления интоксикации; больных беспокоит резкая общая слабость, головная боль, боль в сердце, суставах и мышцах. Иногда отмечаются явления диспепсии, олигурии. Небные миндалины гиперемированны, резко отечны. Сквозь эпительный покров просвечивают нагноившиеся фолликулы в виде беловато-желтоватых образований величиной с булавочную иголку. Поверхность миндалины, по образному выражению Н.П.Симановского, приобретает вид «звездного неба». Резко выражен регионарный лимфаденит. Изменения в крови и в моче аналогичны таковым при лакунарной ангине. Эти формы ангин по сути своей представляют различные стадии одного процесса. Выделение же их проводится в зависимости от преобладания тех или иных симптомов.
Помимо небных миндалин в острое воспаление могут вовлекаться и другие скопления лимфаденоидной ткани, в частности расположенные в носоглотке (ретроназальная ангина, тубарная ангина), на корне языка (язычная ангина или ангина IV миндалины), на боковых стенках глотки (ангина боковых валиков), в гортани (гортанная ангина). Иногда воспаление бывает разлитым, распространяясь по всему лимфаденоидному глоточному кольцу.
Иногда воспаление бывает разлитым, распространяясь по всему лимфаденоидному глоточному кольцу.
Для острого воспаления глоточной миндалины характерны боль в горле, иррадирующая в глубокие отделы носа, затрудненное носовое дыхание.
Поражение язычной миндалины сопровождается болью при глотании и при высовывании языка. Воспаление, распространяясь на соединительную и межмышечную ткани, может вести к интерстициальному гнойному воспалению языка.
При остром воспалении лимфаденоидной ткани боковых валиков глотки обычно наблюдается небольшая боль при глотании, незначительное повышение температуры тела, фарингоскопически – гиперемия и припухлость в области боковых валиков, здесь могут быть видны нагноившиеся фолликулы. Иногда заболевание приобретает бурное течение, приводя к гнойному медиастиниту.
Острое воспаление лимфаденоидной ткани находящейся у входа в гортань и в ее желудочках – гортанная ангина, характеризуется резкой болью при глотании, отечностью надгортанника, области черпаловидных хрящей, гиперемией и отечностью складок преддверия и голосовых складок, сужением голосовой щели.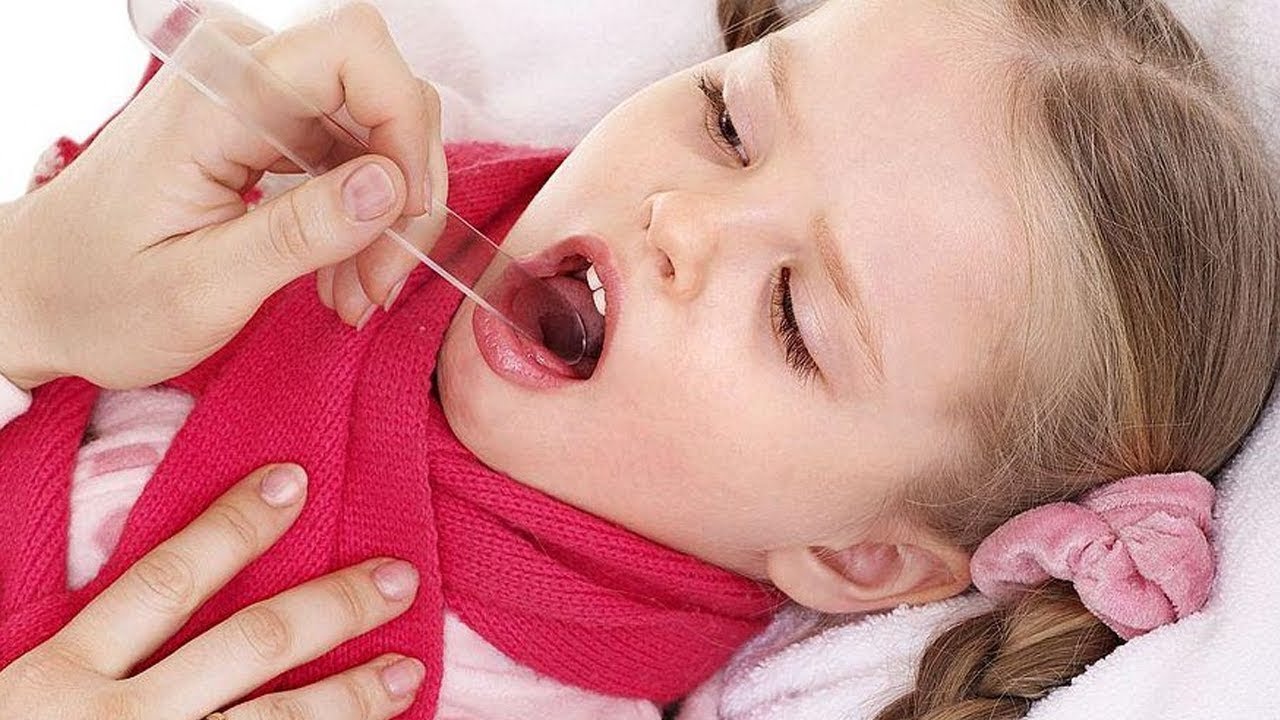 При пальпации гортани (передняя и боковые поверхности среднего отдела шеи) отмечается болезненность. Заболевание может сопровождаться явлением удушья (механическая асфикция), и в некоторых случаях требуется трахеостомия.
При пальпации гортани (передняя и боковые поверхности среднего отдела шеи) отмечается болезненность. Заболевание может сопровождаться явлением удушья (механическая асфикция), и в некоторых случаях требуется трахеостомия.
Особое место среди острых первичных тонзиллитов занимает язвенно-пленчатая ангина, клиническая картина которой впервые описана в 1890 году Н.П. Симановским. Несколько лет спустя были опубликованы данные Плаута и Венсана о возбудителях этого заболевания – симбиозе веретенообразной бактерии и спирохеты полости рта.
Болезнь, как правило, развивается у людей с резким снижением защитных сил организма, страдающих гиповитаминозами С и группы В, иммунодефицитом, кахексией, некоторыми интоксикациями, и характеризуется преобладанием в воспалительном процессе явлений некроза. Поражение миндалин, как правило, одностороннее. На их свободной поверхности появляются легко снимаемые серовато-желтоватые налеты, по отторжении которых образуются поверхностные малоболезненные язвы с дном серого цвета. Изъязвления могут распространяться за пределы миндалин на мягкое небо, десны, заднюю стенку глотки, спускаться в вестибулярный отдел гортани. В некоторых случаях некротический процесс может охватывать и подлежащие ткани вплоть до надкостницы. Заболевание протекает при относительно хорошем общем состоянии, сопровождается дурным запахом изо рта, слюнотечением, болью при жевании, глотании. На стороне поражения развивается регионарный лимфаденит. Температура тела повышается до субфернальных цифр. Изменение состава крови обычно сводится к умеренному лейкоцитозу, увеличенной СОЭ.
Изъязвления могут распространяться за пределы миндалин на мягкое небо, десны, заднюю стенку глотки, спускаться в вестибулярный отдел гортани. В некоторых случаях некротический процесс может охватывать и подлежащие ткани вплоть до надкостницы. Заболевание протекает при относительно хорошем общем состоянии, сопровождается дурным запахом изо рта, слюнотечением, болью при жевании, глотании. На стороне поражения развивается регионарный лимфаденит. Температура тела повышается до субфернальных цифр. Изменение состава крови обычно сводится к умеренному лейкоцитозу, увеличенной СОЭ.
Диагноз подтверждается при нахождении в отделяемом язвы или пленке симбиоза веретенообразной бактерии и спирохеты полости рта. Забор материала для исследования следует производить лабораторной петлей на предметное стекло.
Больные катаральной, лакунарной или фолликулярной ангиной лечатся на дому участковым врачом, при тяжелом течении – в условиях инфекционного стационара.
Лечение включает назначение этиотропных, патогенетических и симптоматических средств для общего и местного применения.
В качестве основного антимикробного препарата в течении многих лет используются препараты пенециллинового ряда 4-6 раз в сутки. Соблюдение шестидневного срока лечения антибиотикового ряда – условие профилактики таких осложнений ангин, как паратонзиллит, паратонзиллярный абсцесс, латерофарингеальный абсцесс, тонзилогенный медиастенит и сепсис, гломерулонефрит, ревматизм и др.
Довольно частое обнаружение резистентных к пенициллину штаммов стрептококка, а также появление значительного числа людей с повышенной чувствительностью к пенициллину ограничивает возможности его применения и диктует необходимость использовать другие антимикробные препараты, к которым была бы также чувствительна микрофлора при ангине, как в свое время был высокочувствителен к антибиотикам пенециллинового ряда В-гемолитический стрептококк серотипа А. К таким препаратам относятся антибиотики макролидного ряда (эритромицин, кларитромицин).
Местно применяют полоскание теплыми мягчительными отварами шалфея или ромашки, а также растворами натрия хлорида, натрия гидрокарбоната, перманганата калия, борной кислоты, фурацилина, этакридина лактата, перекиси водорода. Полоскание производится после еды. Хорошей эффект отмечается, если для полосканий используют противовоспалительный сбор в следующей прописи: зверобой продырявленный (трава) – 2 части, дуб обыкновенный (кора) – 2ч., крапива двудомная (листья) – 1ч., пижма обыкновенная (цветки) – 1ч., сосна обыкновенная (почки) – 1ч., солодка голая (корни) – 2ч., гречиха посевная (трава) – 1ч.. 2 столовые ложки смеси заварить в 1 стакане кипятка, настоять в течение 15-20 минут, время от времени помешивая содержимое, процедить через двойной слой марли, слегка отжать, охладить 30-45 минут. Применять в виде теплого полоскания горла по 1/2-1/3 стакана несколько раз в день; 1/3 стакана можно принять внутрь в теплом виде утром и вечером.
Полоскание производится после еды. Хорошей эффект отмечается, если для полосканий используют противовоспалительный сбор в следующей прописи: зверобой продырявленный (трава) – 2 части, дуб обыкновенный (кора) – 2ч., крапива двудомная (листья) – 1ч., пижма обыкновенная (цветки) – 1ч., сосна обыкновенная (почки) – 1ч., солодка голая (корни) – 2ч., гречиха посевная (трава) – 1ч.. 2 столовые ложки смеси заварить в 1 стакане кипятка, настоять в течение 15-20 минут, время от времени помешивая содержимое, процедить через двойной слой марли, слегка отжать, охладить 30-45 минут. Применять в виде теплого полоскания горла по 1/2-1/3 стакана несколько раз в день; 1/3 стакана можно принять внутрь в теплом виде утром и вечером.
Профилактика ангины включает общегигиенические и санационные мероприятия. Она является действенной мерой вторичной профилактики многих заболеваний, в генезе которых важную роль играют тонзиллиты. Из общегигиенических мероприятий наиболее существенны закаливания, рациональное питание, соблюдение правил гигиены жилища и рабочих помещений, устранение бактериальной загрязненности, запыленности и загазованности воздуха, связанных с профессиональными условиями, санитарно-просветительная работа по разъяснению причин, способствующих возникновению тонзиллитов. Санационные мероприятия проводятся врачом в процессе периодически осуществляемых профилактических осмотров населения. При этом выявляют и лечат заболевание десен, зубов, гнойные синуиты и отиты, нарушения носового дыхания, хронический тонзиллит.
Санационные мероприятия проводятся врачом в процессе периодически осуществляемых профилактических осмотров населения. При этом выявляют и лечат заболевание десен, зубов, гнойные синуиты и отиты, нарушения носового дыхания, хронический тонзиллит.
Нестабильная стенокардия: первые 48 часов и позже в стационаре | Британский медицинский бюллетень
Все чаще эти инвазивные и неинвазивные терапевтические вмешательства руководствуются не только профилем клинического риска, но также определением сывороточных сердечных и воспалительных маркеров. Более того, быстрое и интенсивное лечение связанных факторов риска, таких как гиперхолестеринемия, может иметь потенциально существенные преимущества даже в острой фазе нестабильной стенокардии в стационаре.Нестабильная стенокардия может быть отнесена к разным пациентам с различными клиническими проявлениями и характеристиками.Более того, следует признать, что большая часть данных испытаний, на которых основана эта статья, включает пациентов с инфарктом миокарда без зубца Q или без подъема сегмента ST. Это отражает общую картину клинической картины и неизбежную задержку в получении оценок сердечных ферментов, которые в конечном итоге определяют диагностическую категорию острого коронарного синдрома.
Каждый год нестабильная стенокардия является причиной более 115 000 госпитализаций в Великобритании (~ 200 на 100 000 населения), причем преобладают мужчины./GettyImages-517151357-5862589f3df78ce2c3d9eec9.jpg) По всей Европе частота госпитализаций по поводу нестабильной стенокардии превышает таковую при инфаркте миокарда с подъемом сегмента ST 1 . Десять лет назад, до появления современных терапевтических вмешательств, 15% пациентов с нестабильной стенокардией прогрессировали и переносили острый инфаркт миокарда, а общая госпитальная летальность достигала 5%. В исследовании PRAIS-UK 2 недавно была проведена оценка современного воздействия нестабильной стенокардии в Великобритании путем сбора данных о 20 последовательных госпитализациях в 56 репрезентативных больничных центров.Это обсервационное исследование показало, что частота госпитальных событий для нестабильной стенокардии включала 2% смертности, 4% прогрессирования инфаркта миокарда и 3% рецидивов рефрактерной ишемии. К 6 месяцам это увеличилось до 7% смертности, 7% инфаркта миокарда и 17% повторной ишемии миокарда. Через год после индексного эпизода нестабильной стенокардии частота сердечно-сосудистых событий вернулась к таковой у пациентов со стабильной стенокардией и аналогичным профилем факторов риска.
По всей Европе частота госпитализаций по поводу нестабильной стенокардии превышает таковую при инфаркте миокарда с подъемом сегмента ST 1 . Десять лет назад, до появления современных терапевтических вмешательств, 15% пациентов с нестабильной стенокардией прогрессировали и переносили острый инфаркт миокарда, а общая госпитальная летальность достигала 5%. В исследовании PRAIS-UK 2 недавно была проведена оценка современного воздействия нестабильной стенокардии в Великобритании путем сбора данных о 20 последовательных госпитализациях в 56 репрезентативных больничных центров.Это обсервационное исследование показало, что частота госпитальных событий для нестабильной стенокардии включала 2% смертности, 4% прогрессирования инфаркта миокарда и 3% рецидивов рефрактерной ишемии. К 6 месяцам это увеличилось до 7% смертности, 7% инфаркта миокарда и 17% повторной ишемии миокарда. Через год после индексного эпизода нестабильной стенокардии частота сердечно-сосудистых событий вернулась к таковой у пациентов со стабильной стенокардией и аналогичным профилем факторов риска.
КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ
. Класс I Новое начало, тяжелая или ускоренная стенокардия. Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца.
Отсутствие боли в покое в последние 2 месяца. II класс Стенокардия покоя — подострая. Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. III класс Стенокардия покоя — острая. Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. КЛИНИЧЕСКИЙ КОНТЕКСТ Класс А Вторичная нестабильная стенокардия. Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. Класс B Первичная нестабильная стенокардия. Класс C Постинфарктная нестабильная стенокардия.
В течение 2 недель после документально подтвержденного инфаркта миокарда. ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО 1 Отсутствие или минимальное лечение. 2 Возникает при стандартной терапии хронической стабильной стенокардии. 3 Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3
 Отсутствие боли в покое в последние 2 месяца.
Отсутствие боли в покое в последние 2 месяца.
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
. | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Физикальное обследование направлено на идентификацию потенциальных факторов, таких как анемия, осложняющие сердечные заболевания, такие как критический стеноз аорты, и осложнения сердечной ишемии, такие как гипотензия или сердечная недостаточность. Это также может выявить степень сопутствующего сосудистого заболевания, такого как наличие сосудистых синяков или отсутствие периферических импульсов.
Это также может выявить степень сопутствующего сосудистого заболевания, такого как наличие сосудистых синяков или отсутствие периферических импульсов.
059″> Электрокардиограмма
Электрокардиограмма часто, но не всегда, выявляет признаки ишемии, которая обычно принимает форму депрессии сегмента ST, инверсии зубца Т и блокады новой ножки пучка Гиса. Следует проводить частые повторные записи, особенно в ранней острой фазе и / или при продолжающейся боли в груди.Ишемические электрокардиографические изменения являются важными маркерами неблагоприятного прогноза 2 , при этом наличие и степень депрессии сегмента ST являются независимыми предикторами смертности 4 , 5 . Они также выявляют пациентов, которые больше всего выигрывают от терапевтических вмешательств, таких как чрескожное коронарное вмешательство 6 .
Как и в случае с электрокардиограммой, повышение сердечного тропонина указывает на тех пациентов, которым больше всего помогают такие вмешательства, как антагонизм рецепторов гликопротеина IIb / IIIa 8 , 9 и чрескожное коронарное вмешательство 6 .C-реактивный белок, маркер воспаления, обеспечивает дополнительную прогностическую информацию у пациентов с нестабильной стенокардией 10 , которая не зависит от наличия повреждения миокарда. Недавние данные также свидетельствуют о том, что комбинированный показатель С-реактивного белка и тропонина предоставляет дополнительную информацию и что вместе они являются мощными предикторами долгосрочного результата у пациентов с нестабильной стенокардией 5 .
У пациентов, поступивших в течение 24 часов с момента появления боли, может быть определена концентрация общего холестерина в сыворотке, хотя полный липидный профиль сыворотки необходимо будет повторно оценить после полного выздоровления. 1Упрощенная схема ведения пациентов с нестабильной стенокардией в стационаре.
Рис. 1
Упрощенная схема ведения пациентов с нестабильной стенокардией в стационаре.
074″> Антитромбоцитарная терапия
Совместное исследование администрации ветеранов 13 из 1266 мужчин с нестабильной стенокардией продемонстрировало снижение риска смерти или инфаркта миокарда на 50%. Более поздний метаанализ, проведенный сотрудниками Antiplatelet Trialists Collaboration, неопровержимо подтвердил преимущества терапии аспирином у пациентов с нестабильной стенокардией 11 .В связи с этим заметным снижением риска смерти от сердечно-сосудистых заболеваний, инфаркта миокарда и инсульта всем пациентам с нестабильной стенокардией следует начинать терапию аспирином. Аспирин использовался в различных дозировках (80–325 мг), но разумный режим дозирования — это начальная статическая доза 300 мг с последующей поддерживающей дозой 75 мг в день. Начальной дозы 300 мг достаточно для достижения максимального антитромбоцитарного эффекта, а поддерживающее ингибирование достигается 75 мг в день. Это пытается достичь максимальной эффективности при минимизации связанных с дозой побочных эффектов аспирина со стороны желудочно-кишечного тракта.
Клинические испытания показали, что некоторые агенты оказываются наиболее подходящими при определенных обстоятельствах. У пациентов с нестабильной стенокардией внутривенное введение тирофибана или эптифибатида ассоциируется со значительным снижением комбинированной конечной точки смерти, инфаркта миокарда или рефрактерной ишемии в течение 6 месяцев наблюдения 17 , 18 .Это преимущество не зависело от чрескожного коронарного вмешательства. Напротив, внутривенное введение абциксимаба оказалось полезным в контексте чрескожного коронарного вмешательства 19 , 20 и имеет более высокую эффективность по сравнению с тирофибаном в этом случае 21 . Однако введение абциксимаба, по-видимому, не приносит пользы пациентам с нестабильной стенокардией вне контекста чрескожного коронарного вмешательства 23 .
Однако введение абциксимаба, по-видимому, не приносит пользы пациентам с нестабильной стенокардией вне контекста чрескожного коронарного вмешательства 23 .
Метаанализ 16 рандомизированных контролируемых исследований с участием 32 135 пациентов подтвердил, что антагонисты гликопротеиновых рецепторов IIb / IIIa имеют умеренные положительные эффекты (снижение относительного риска на 14%) у пациентов во время чрескожного коронарного вмешательства или острых коронарных синдромов 24 .
089″> Нефракционированный гепарин
Гепарин состоит из ряда гликозаминогликанов разного размера, которые связываются с антитромбином III и усиливают ингибирование тромбина и фактора Ха.Преимущества гепариновой терапии у пациентов с нестабильной стенокардией хорошо известны и широко признаны. Метаанализ шести рандомизированных контролируемых исследований показал, что, помимо аспирина, внутривенное введение гепарина снижает относительный риск смерти или инфаркта миокарда на 33% 25 .
Использование нефракционированного гепарина затруднено из-за его непредсказуемой эффективности, которая требует мониторинга его антикоагулянтных эффектов и корректировки доз. Более того, идиосинкразические реакции, такие как гепарин-индуцированная тромбоцитопения, действительно возникают и могут вызывать серьезные клинические проблемы.
Они обладают большей селективностью в отношении ингибирования фактора Ха, обладают меньшими неспецифическими свойствами связывания с белками и производят более сильное ингибирование образования тромбина. В частности, простота их применения, меньшая частота идиосинкразических реакций и более предсказуемая фармакокинетика и фармакодинамика делают их клиническое использование особенно привлекательным. Было проведено четыре крупных рандомизированных контролируемых испытания, в которых сравнивали фракционированный и нефракционированный гепарин у пациентов с нестабильной стенокардией: FRIC 26 , ESSENCE 27 , TIMI-11B 28 и FRAXIS 29 . Похоже, что фракционированные гепарины имеют эквивалентные преимущества по сравнению с нефракционированным гепарином 30 и, особенно в случае эноксапарина, могут иметь более высокую эффективность в предотвращении смерти, инфаркта миокарда или рецидива стенокардии: относительное снижение риска на 15–18% 27 , 28 . Эти потенциальные дополнительные преимущества невелики, но преимущественно наблюдаются у пациентов с высоким риском на ранней стадии обострения и сохраняются при последующем наблюдении через 1 год 31 . Существует мало доказательств того, что продолжение терапии фракционированным гепарином после 7 дней дает какие-либо дополнительные преимущества. 30 , 55 .
Эти потенциальные дополнительные преимущества невелики, но преимущественно наблюдаются у пациентов с высоким риском на ранней стадии обострения и сохраняются при последующем наблюдении через 1 год 31 . Существует мало доказательств того, что продолжение терапии фракционированным гепарином после 7 дней дает какие-либо дополнительные преимущества. 30 , 55 .
100″> Бета-адреноблокаторы
β-Блокаторы ингибируют β 1 -адренергические рецепторы миокарда, вызывая отрицательный хронотропизм и отрицательный инотропизм сердца. Ослабление реакции сердечного ритма на физическую нагрузку и стресс снижает потребность миокарда в кислороде и тяжесть ишемии. Воздействие также продлевает диастолу, главный фактор, определяющий время перфузии миокарда.Рандомизированные контролируемые исследования хронической стабильной стенокардии продемонстрировали, что терапия β-адреноблокаторами эффективна для уменьшения симптомов стенокардии, эпизодов ишемии и повышения переносимости физических нагрузок 37 , 38 . Более того, метаанализ исследований после перенесенного инфаркта миокарда продемонстрировал снижение относительного риска смертности на 23% у пациентов, получающих длительную терапию β-адреноблокаторами 39 .
Более того, метаанализ исследований после перенесенного инфаркта миокарда продемонстрировал снижение относительного риска смертности на 23% у пациентов, получающих длительную терапию β-адреноблокаторами 39 .
Прямые доказательства нестабильной стенокардии ограничены, но в метаанализе исследований, включающих почти 5000 пациентов с нестабильной стенокардией, терапия β-адреноблокаторами снижала риск инфаркта миокарда на 13% (1-23%; P < 0.04) 40 . Из-за предполагаемой пользы от исследований после инфаркта миокарда терапия β-блокаторами стала препаратом первой линии при нестабильной стенокардии. Следует рассмотреть возможность введения внутривенных препаратов, особенно при постоянной боли или тахикардии, и титровать их, чтобы снизить частоту сердечных сокращений в состоянии покоя ниже 70 ударов в минуту. Следует соблюдать осторожность пациентам с острым отеком легких, брадикардией и бронхоспазмом.
Их механизм действия заключается в прямом или косвенном высвобождении оксида азота, вызывающего вазо- и венодилатацию. Это приводит к снижению преднагрузки и постнагрузки на сердце, а также вызывает расширение сосудов эпикарда для увеличения коронарного кровотока. Нитраты являются эффективным методом облегчения острой ангинозной боли в груди, и для быстрого контроля симптомов их следует вводить внутривенно всем пациентам с нестабильной стенокардией, особенно там, где она осложняется отеком легких. 41 .Рандомизированные контролируемые исследования с участием пациентов с хронической стабильной стенокардией продемонстрировали, что нитраты также эффективны в снижении частоты долгосрочных симптомов стенокардии и повышении переносимости физической нагрузки 42 , 43 . Однако нет никаких клинических данных, показывающих, что острое или хроническое употребление нитратов имеет какие-либо прогностические или долгосрочные преимущества у пациентов с нестабильной или стабильной стенокардией.
Одним из основных ограничений использования нитратов является развитие толерантности, которое может возникнуть через 24 часа после начала непрерывного парентерального введения.Развитие толерантности к нитратам, по-видимому, по крайней мере частично, связано с истощением сульфгидрильных групп и может быть исправлено путем предоставления периода без нитратов.
Хотя есть предположение, что дигидропиридины, особенно нифедипин, связаны с неблагоприятным исходом у пациентов с нестабильной стенокардией 44 , общие антагонисты кальция, по-видимому, оказывают нейтральное влияние на исход 40 . Более того, исследования после инфаркта миокарда показывают, что недигидропиридиновый антагонист кальциевых каналов, ограничивающий скорость, такой как верапамил 45 и дилтиазем 46 , может иметь умеренные прогностические преимущества при отсутствии сердечной недостаточности.Следовательно, ограничивающие скорость недигидропиридиновые антагонисты кальция следует использовать в качестве препаратов второго ряда у пациентов с противопоказаниями к терапии β-адреноблокаторами или у пациентов с резистентными ангинозными симптомами.
Открыватели калиевых каналов действуют на ионные каналы гладкомышечных клеток сосудов и сердечных миоцитов. Следовательно, они могут играть роль в усилении ишемического прекондиционирования и улучшении ответа миокарда на ишемический инсульт.В настоящее время никорандил является единственным препаратом этого класса, применяемым в клинической практике. Он эффективен при лечении стенокардии и обладает свойствами открытия как нитратных, так и калиевых каналов. В первом небольшом рандомизированном контролируемом исследовании пациентов с нестабильной стенокардией 47 использование никорандила было связано со снижением ишемии миокарда и аритмий. Однако еще предстоит установить, приведет ли это к сокращению основных клинических событий.
Отражая инвазивный характер и связанные с этим потенциальные сосудистые осложнения этого подхода, установка внутриаортального баллонного насоса обычно предназначена для пациентов с гемодинамической нестабильностью или тяжелой рефрактерной стенокардией, особенно в качестве моста к коронарной ангиографии и окончательной коронарной реваскуляризации. Хотя рандомизированных контролируемых исследований у пациентов с нестабильной стенокардией не проводилось, его использование связано с заметными клиническими улучшениями в рефрактерных нестабильных случаях.116″> Оценка рисков
Выявление пациентов с риском будущих событий поможет направить дальнейшее обследование и ведение пациентов с нестабильной стенокардией. Те, кто подвержен особо высокому риску, больше всего выиграют от дальнейшего интенсивного и инвазивного лечения 6 , 22 .
Есть несколько полезных клинических маркеров риска, которые были идентифицированы на основе данных испытаний (таблица 2) 48 , 49 . Эти факторы связаны с неэффективностью медикаментозной терапии и могут использоваться для определения пациентов, которым следует рассмотреть возможность катетеризации сердца и потенциальной коронарной реваскуляризации.
Эти факторы связаны с неэффективностью медикаментозной терапии и могут использоваться для определения пациентов, которым следует рассмотреть возможность катетеризации сердца и потенциальной коронарной реваскуляризации.
, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни |
| • Предыдущий коронарный стеноз более чем на 50% или стенокардия в анамнезе |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
• Возраст 65 лет и старше
. |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Прием аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни |
| • Предыдущий коронарный стеноз более чем на 50% или стенокардия в анамнезе |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
• Возраст 65 лет и старше
. |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Прием аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
Существует три основных метода стресс-тестирования: электрокардиография, радионуклидная перфузионная сцинтиграфия миокарда и эхокардиография.У каждого метода есть существенные преимущества и недостатки, но электрокардиография с нагрузкой остается наиболее широко используемым неинвазивным тестом, поскольку ее легко выполнять и она получила широкое признание. Однако чувствительность и специфичность электрокардиографии с нагрузкой снижается из-за дефектов внутрижелудочковой проводимости, аномалий реполяризации, плохой переносимости физических нагрузок и сопутствующих сердечных препаратов, таких как наперстянка. Перфузионная сцинтиграфия миокарда во время фармакологического или физического стресса обеспечивает метод более непосредственной визуализации перфузии миокарда и может обойти некоторые электрокардиографические артефактические проблемы, связанные, например, с терапией наперстянкой или аномалиями реполяризации. Показатели высокого риска при неинвазивном стресс-тестировании представлены в таблице 3.
Показатели высокого риска при неинвазивном стресс-тестировании представлены в таблице 3.
Неинвазивное стресс-тестирование у пациентов с ишемической болезнью сердца: особенности, которые особенно связаны с плохим прогнозом и указывают на тяжелое заболевание
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST во время стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, i.е. падение или отсутствие повышения по сравнению с исходным уровнем |
| СЦИНТИГРАФИЯ ПЕРФУЗИИ МИОКАРДА | |
| • | Обратимый дефект перфузии радионуклидов на более чем одной территории |
| • | Снижение фракции выброса радионуклидов при выполнении упражнений |
| Повышенное поглощение радионуклида легкими | |
| СТРЕСС-ЭХОКАРДИОГРАФИЯ | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низком стрессе |
| • | (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений |
| • | Признаки обширной ишемии |
ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ
. | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Доказательства обширной ишемии |
Неинвазивное стресс-тестирование у пациентов с ишемической болезнью сердца: особенности, которые особенно связаны с плохим прогнозом и указывают на тяжелое заболевание
ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ
. | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
129″> Коронарная реваскуляризация
Первоначальные рандомизированные исследования, посвященные ранним инвазивным вмешательствам, показали, что такие подходы оказывали либо нейтральный, либо вредный эффект у пациентов с острым коронарным синдромом. 51 , 52 . Тем не менее, эти исследования подверглись резкой критике за высокую частоту перекрестного пересечения с половиной пациентов в группе консервативного лечения, которым проводилась катетеризация сердца. Более того, частота коронарной реваскуляризации была очень похожей и составила 44% и 33% для инвазивной и неинвазивной групп соответственно.Следовательно, вероятно, что пациентам из группы высокого риска проводилось вмешательство независимо от их рандомизированного лечения, а пациентам из группы низкого риска реваскуляризация проводилась только в том случае, если они находились в группе инвазивного лечения. Из исследований ACME и RITA-2 мы уже знаем, что у пациентов с низким риском, получавших чрескожное коронарное вмешательство, наблюдается избыток событий. 53 .
Данные наблюдений из реестра OASIS показали, что ранняя инвазивная стратегия, вероятно, будет особенно полезной у пациентов с рефрактерными симптомами и может снизить частоту повторных госпитализаций с нестабильной стенокардией 54 .Недавно было сообщено о двух рандомизированных контролируемых испытаниях, которые демонстрируют уместность ранней инвазивной стратегии, особенно при наличии электрокардиографических изменений или повышения сердечных ферментов 6 , 22 . По результатам 1-летнего наблюдения за исследованием FRISC II ранняя стратегия коронарной реваскуляризации связана с значительным снижением риска смерти (ОР 0,57, ДИ 0,36–0,90; P <0,02), инфаркта миокарда (ОР 0,74, ДИ 0,59–0,94; P <0.02) или повторная госпитализация (ОР 0,67, ДИ 0,62–0,72; P <0,001) 55 . Эти результаты были подтверждены последующим испытанием TACTICS с участием 2220 пациентов, которое продемонстрировало снижение риска на 22% ( P = 0,03) в первичной конечной точке смерти, инфаркта миокарда или повторной госпитализации по поводу острого коронарного синдрома через 6 месяцев. ‘ следовать за. В обоих этих испытаниях наблюдались существенные различия в частоте раннего вмешательства между группами инвазивной и неинвазивной стратегии: например, 71% против 9%, соответственно, в исследовании FRISC II 55 .Однако преимущества интервенционных стратегий еще не ясны, как могут показаться на первый взгляд. В обоих исследованиях использовался более чувствительный порог диагностики инфаркта миокарда для инфаркта миокарда, не связанного с процедурой, что позволило поставить диагноз инфаркта миокарда в консервативной группе. Это особенно уместно, учитывая, что большая часть абсолютного клинического преимущества наблюдалась в частоте инфаркта миокарда.
135″> Раннее начало вторичной профилактики в стационаре
Кардиологическая реабилитация, управление факторами риска и использование вторичной профилактической терапии у пациентов, выздоравливающих после эпизода нестабильной стенокардии, обсуждаются в другом месте этого тома.
При необходимости, все пациенты должны получать терапию аспирином, клопидогрелом и β-адреноблокаторами во время выписки из больницы. Однако в исследовании LIPID, в котором участвовали пациенты с нестабильной стенокардией, начало гиполипидемической терапии происходило через 3–24 месяца после индексного события. Недавно в исследовании MIRACL оценивали эффект раннего начала госпитализации (в течение 24–96 часов после поступления) аторвастатина в дозе 80 мг в день у 3086 пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q 57 .В течение 16 недель терапии комбинированная конечная точка смерти, инфаркта миокарда или повторной госпитализации по поводу ишемии миокарда снизилась на 16% ( P = 0,048), главным образом за счет сокращения повторных госпитализаций по поводу ишемии миокарда (26 %, P = 0,02). Эти данные требуют подтверждения, но, следовательно, кажется, что агрессивную гиполипидемическую терапию можно безопасно начать в больнице 57 .
143″> Список литературы 1
Fox KAA, Cokkinos DV, Deckers J, Keil U, Maggioni A, Steg G. Исследование ENACT: панъевропейский обзор острых коронарных синдромов. Европейская сеть по лечению острых коронарных заболеваний.
Eur Heart J
2000
;21
:1440
–92Collinson J, Flather MD, Fox KA et al.Клинические результаты, стратификация риска и практические модели нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST: проспективный реестр острых ишемических синдромов в Великобритании (PRAIS-UK).
Eur Heart J
2000
;21
:1450
–73Hamm CW, Braunwald E. Еще раз о классификации нестабильной стенокардии.
Обращение
2000
;102
:118
–224Holmvang L, Clemmensen P, Wagner G, Grande P.Стандартная электрокардиограмма при поступлении для ранней стратификации риска у пациентов с нестабильной ишемической болезнью сердца, не подходящих для лечения острой реваскуляризации: подисследование TRIM. Ингибирование тромбина при инфаркте миокарда.
Am Heart J
1999
;137
:24
–335Линдаль Б., Тосс Х., Зигбан А., Венге П., Валлентин Л. Маркеры повреждения и воспаления миокарда в связи с долгосрочной смертностью при нестабильной ишемической болезни сердца. Исследовательская группа FRISC.Фрагмин при нестабильности при ишемической болезни сердца.
N Engl J Med
2000
;343
:1139
–476Исследователи Fragmin и быстрая реваскуляризация при нестабильности ишемической болезни сердца (FRISC II). Инвазивное лечение по сравнению с неинвазивным лечением нестабильной ишемической болезни сердца: проспективное рандомизированное многоцентровое исследование FRISC II.
Ланцет
1999
;354
:708
–157Антман Е.М., Танасиевич М.Дж., Томпсон Б. и др.Уровни кардиоспецифического тропонина I для прогнозирования риска смерти у пациентов с острыми коронарными синдромами.
N Engl J Med
1996
;335
:1342
–98Hamm CW, Heeschen C, Goldmann B et al. Преимущество абциксимаба у пациентов с рефрактерной нестабильной стенокардией по отношению к уровням тропонина Т в сыворотке. Антитромбоцитарная терапия c7E3 Fab при нестабильной рефрактерной стенокардии (CAPTURE). Исследователи.
N Engl J Med
1999
;340
:1623
–99Heeschen C, Hamm CW, Goldmann B, Deu A, Langenbrink L, White HD.Концентрации тропонина для стратификации пациентов с острыми коронарными синдромами в зависимости от терапевтической эффективности тирофибана. Исследователи исследования PRISM. Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома.
Ланцет
1999
;354
:1757
–6210Хаверкейт Ф., Томпсон С.Г., Пайк С.Д., Галлимор Дж. Р., Пепис МБ. Продукция C-реактивного белка и риск коронарных событий при стабильной и нестабильной стенокардии. Европейская группа по изучению согласованных действий по борьбе с тромбозом и инвалидностью стенокардии.
Ланцет
1997
;349
:462
–611Сотрудничество специалистов по борьбе с тромбоцитами. Совместный обзор рандомизированных исследований антитромбоцитарной терапии — I: предотвращение смерти, инфаркта миокарда и инсульта путем длительной антитромбоцитарной терапии у различных категорий пациентов.
BMJ
1994
;308
:81
–10612Ридкер П.М., Кушман М., Стампфер М.Дж., Трейси Р.П., Хеннекенс СН. Воспаление, аспирин и риск сердечно-сосудистых заболеваний у практически здоровых мужчин.
N Engl J Med
1997
;336
:973
–913Lewis HD, Davis JW, Archibald DG et al. Защитные эффекты аспирина от острого инфаркта миокарда и смерти у мужчин с нестабильной стенокардией. Результаты совместного исследования администрации ветеранов.
N Engl J Med
1983
;309
:396
–40314Balsano F, Rizzon P, Violi F et al. Антиагрегантное лечение тиклопидином при нестабильной стенокардии. Контролируемое многоцентровое клиническое исследование.Студия делла Тиклопидина nell’Angina Instabile Group.
Обращение
1990
;82
:17
–2615Руководящий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий.
Ланцет
1996
;348
:1329
–3916Исследователи CURE. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST.
N Engl J Med
2001
;345
:494
–50217Ингибирование рецепторов тромбоцитов в лечении ишемического синдрома у пациентов, ограниченных нестабильными признаками и симптомами (ПРИЗМ-ПЛЮС). Ингибирование рецептора гликопротеина IIb / IIIa тромбоцитов с помощью тирофибана при нестабильной стенокардии и инфаркте миокарда без зубца Q.
N Engl J Med
1998
;338
:1488
–9718Исследователи исследования гликопротеина тромбоцитов IIb / IIIa при нестабильной стенокардии: подавление рецепторов с помощью терапии интегрилином (PURSUIT).Подавление гликопротеина тромбоцитов IIb / IIIa эптифибатидом у пациентов с острыми коронарными синдромами.
N Engl J Med
1998
;339
:436
–4319Следователи EPIC. Использование моноклональных антител, направленных против рецептора гликопротеина тромбоцитов IIb / IIIa при коронарной ангиопластике с высоким риском.
N Engl J Med
1994
;330
:956
–6120Исследователи исследования CAPTURE. Рандомизированное плацебо-контролируемое исследование абциксимаба до и во время коронарного вмешательства при рефрактерной нестабильной стенокардии: исследование CAPTURE.
Ланцет
1997
;349
:1429
–3521The TARGET Investigators. Испытание аналогичной эффективности Тирофибана и РеоПро . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
22Следователи ТАКТИКА. Лечение стенокардии Агграстатом и определение стоимости терапии инвазивными или консервативными методами . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
23Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) IV. GUSTO-IV: Абциксимаб при нестабильной стенокардии . Амстердам: Европейское общество кардиологов, 2000
24Kong DF, Califf RM, Miller DP et al. Клинические результаты терапевтических средств, блокирующих интегрин гликопротеина IIb / IIIa при ишемической болезни сердца.
Обращение
1998
;98
:2829
–3525Олер А., Вули М.А., Олер Дж., Грейди Д. Добавление гепарина к аспирину снижает частоту инфаркта миокарда и смертность у пациентов с нестабильной стенокардией.Метаанализ.
JAMA
1996
;276
:811
–526Klein W, BuchWald A, Hillis SE
и др.
для исследователей FRagmin при нестабильной коронарной болезни сердца (FRIC). Сравнение низкомолекулярного гепарина с нефракционированным гепарином в острой форме и с плацебо в течение 6 недель при лечении нестабильной ишемической болезни сердца.Тираж
1997
;96
:61
–827Коэн М., Демерс С., Гурфинкель Е.П. и др. за исследование «Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q» (ESSENCE).Сравнение низкомолекулярного гепарина с нефракционированным гепарином при нестабильной ишемической болезни сердца.
N Engl J Med
1997
;337
:447
–5228Антман Э.М., МакКейб С.Х., Гурфинкель Е.П. и др. Эноксапарин предотвращает смерть и сердечные ишемические события при нестабильной стенокардии / инфаркте миокарда без зубца Q. Результаты исследования тромболизиса при инфаркте миокарда (TIMI) 11B.
Тираж
1999
;100
:1593
–60129Исследовательская группа FRAXIS.Сравнение двух длительностей лечения (6 дней и 14 дней) низкомолекулярного гепарина с 6-дневным лечением нефракционированным гепарином при начальном лечении нестабильной стенокардии или инфаркта миокарда без зубца Q: FRAXIS (FRAXiparine при ишемическом синдроме) .
Eur Heart J
1999
;20
:1553
–6230Eikelboom JW, Anand SS, Malmberg K, Weitz JI, Ginsberg JS, Yusuf S. Нефракционированный гепарин и низкомолекулярный гепарин при остром коронарном синдроме без подъема сегмента ST: метаанализ.
Ланцет
2000
;355
:1936
–4231Гудман С.Г., Коэн М., Бигонзи Ф. и др. Рандомизированное испытание низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином при нестабильной ишемической болезни сердца: результаты исследования ESSENCE за один год. Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q.
J Am Coll Cardiol
2000
;36
:693
–832Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) Исследователи IIb.Сравнение рекомбинантного гирудина с гепарином для лечения острых коронарных синдромов.
N Engl J Med
1996
;335
:775
–8233Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-1). Сравнение эффектов двух доз рекомбинантного гирудина по сравнению с гепарином у пациентов с острой ишемией миокарда без подъема сегмента ST: пилотное исследование.
Обращение
1997
;96
:769
–7734Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-2).Эффекты рекомбинантного гирудина (лепирудина) по сравнению с гепарином на смерть, инфаркт миокарда, рефрактерную стенокардию и процедуры реваскуляризации у пациентов с острой ишемией миокарда без подъема сегмента ST: рандомизированное исследование.
Ланцет
1999
;353
:429
–3835Грайнахер А., Любенов Н. Рекомбинантный гирудин в клинической практике: основное внимание уделяется лепирудину.
Обращение
2001
;103
:1479
–8436Марк Д. Б., Каупер П. А., Берковиц С. Д. и др.Экономическая оценка низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином у пациентов с острым коронарным синдромом: результаты рандомизированного исследования ESSENCE. Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q.
Обращение
1998
;97
:1702
–737Stone PH, Gibson RS, Glasser SP et al. Сравнение пропранолола, дилтиазема и нифедипина при лечении амбулаторной ишемии у пациентов со стабильной стенокардией.
Обращение
1990
;82
:1962
–7238Дарги Х.Дж., Форд I, Фокс К.М. Европейское исследование общей ишемической нагрузки (TIBET). Влияние ишемии и лечения атенололом, нифедипином SR и их комбинацией на исходы у пациентов с хронической стабильной стенокардией.
Eur Heart J
1996
;17
:104
–1239Фримантл Н., Клеланд Дж., Янг П., Мейсон Дж., Харрисон Дж. Β-блокада после инфаркта миокарда: систематический обзор и мета-регрессионный анализ.
BMJ
1999
;318
:1730
–740Юсуф С., Виттес Дж., Фридман Л. Обзор результатов рандомизированных клинических исследований болезней сердца. II. Нестабильная стенокардия, сердечная недостаточность, первичная профилактика аспирином и модификация факторов риска.
JAMA
1988
;260
:2259
–6341Коттер Г., Мецкор Е., Калуски Е. и др. Рандомизированное исследование высоких доз изосорбида динитрата плюс низкие дозы фуросемида по сравнению с высокими дозами фуросемида плюс низкие дозы изосорбида динитрата при тяжелом отеке легких.
Ланцет
1998
;351
:389
–9342Friedensohn A, Meshulam R, Schlesinger Z. Рандомизированное двойное слепое сравнение эффектов ретард изосорбида динитрата, замедленного высвобождения верапамила и их комбинации на эпизоды ишемии миокарда.
Кардиология
1991
;79 (Дополнение 2)
:31
–4043Chrysant SG, Glasser SP, Bittar N. et al. Эффективность и безопасность мононитрата изосорбида пролонгированного действия при стабильной стенокардии напряжения.
Am J Cardiol
1993
;72
:1249
–5644Lubsen J, Tijssen JG. Эффективность нифедипина и метопролола в раннем лечении нестабильной стенокардии в отделении коронарной терапии: результаты голландского межвузовского исследования нифедипина / метопролола (HINT).
Am J Cardiol
1987
;60
:18A
–25A45Датская исследовательская группа по верапамилу при инфаркте миокарда. Влияние верапамила на смертность и основные события после острого инфаркта миокарда (датское исследование инфаркта верапамила — DAVIT II).
Am J Cardiol
1990
;66
:779
–8546Исследовательская группа многоцентрового исследования после инфаркта дилтиазема (MDPIT). Влияние дилтиазема на смертность и повторный инфаркт после инфаркта миокарда.
N Engl J Med
1988
;319
:385
–9247Patel DJ, Purcell HJ, Fox KM. Кардиопротекция путем открытия канала К (АТФ) при нестабильной стенокардии. Является ли это клиническим проявлением прекондиционирования миокарда? Результаты рандомизированного исследования никорандила.CESAR 2 расследование. Клинические европейские исследования стенокардии и реваскуляризации.
Eur Heart J
1999
;20
:51
–748Stone PH, Thompson B, Zaret BL et al. Факторы, связанные с неэффективностью медикаментозной терапии у пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q. Исследование базы данных TIMI-IIIB.
Eur Heart J
1999
;20
:1084
–9349Антман Э.М., Коэн М., Бернинк П.Дж. и др.Шкала риска TIMI для нестабильной стенокардии / ИМ без подъема сегмента ST: метод прогнозирования и принятия терапевтических решений.
JAMA
2000
;284
:835
–4250Браунвальд Э., Антман Э.М., Бизли Дж. У. и др. Рекомендации ACC / AHA по ведению пациентов с нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST. Отчет Американского колледжа кардиологии / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению пациентов с нестабильной стенокардией).
J Am Coll Cardiol
2000
;36
:970
–106251Anderson HV, Cannon CP, Stone PH et al. Годовые результаты клинического исследования «Тромболизис при инфаркте миокарда» (TIMI) IIIB: рандомизированное сравнение тканевого активатора плазминогена с плацебо и ранней инвазивной и ранней консервативной стратегии при нестабильной стенокардии и инфаркте миокарда без зубца Q
J Am Coll Cardiol
1995
;26
:1643
–5053Участники исследования RITA-2.Коронарная ангиопластика в сравнении с медикаментозной терапией стенокардии: второе исследование рандомизированного интервенционного лечения стенокардии (RITA-2).
Ланцет
1997
;350
:461
–852Boden WE, O’Rourke RA, Crawford MH et al. Результаты у пациентов с острым инфарктом миокарда без зубца Q, случайным образом отнесенных к инвазивной стратегии по сравнению с консервативной стратегией ведения: исследователи исследования «Стратегии лечения инфаркта без зубца Q в больнице для ветеранов» (VANQWISH).
N Engl J Med
1998
;338
:1785
–9254Yusuf S, Flather M, Pogue J и др. для следователей реестра OASIS. Различия между странами в инвазивных кардиологических процедурах и исходах у пациентов с подозрением на нестабильную стенокардию или инфаркт миокарда без начальной элевации ST.
Ланцет
1998
;352
:507
–1455Валлентин Л., Лагерквист Б., Хустед С., Контны Ф, Столе, Сван Е. для следователей FRISC II.Результат через 1 год после инвазивного вмешательства по сравнению с неинвазивной стратегией при нестабильной ишемической болезни сердца: инвазивное рандомизированное исследование FRISC II.
Ланцет
2000
;356
:9
–1656Юсуф С., Цукер Д., Педуцци П. и др. Влияние операции по аортокоронарному шунтированию на выживаемость: обзор 10-летних результатов рандомизированных исследований, проведенных Коллаборацией исследователей хирургии коронарного шунтирования.
Ланцет
1994
;344
:563
–7057Schwartz GG, Olsson AG, Egekowitz MD et al.Влияние атонастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах.
JAMA
2001
;285
:1711
–18Нестабильная стенокардия: первые 48 часов и позже в стационаре | Британский медицинский бюллетень
054″> Клиническая картина
Пациенты с нестабильной стенокардией жалуются на длительную стенокардическую боль в груди, которая может возникать в состоянии покоя или усиливаться при уменьшении физической нагрузки. Это может проявляться на фоне хронической стабильной стенокардии или в виде феномена de novo .Хотя это неоднородная группа пациентов, классификация Браунвальда пытается дать объективное описание клинической картины и контекста, а также реакции на терапию (Таблица 1).
Таблица 1Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой.Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, e.грамм. анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Физикальное обследование направлено на идентификацию потенциальных факторов, таких как анемия, осложняющие сердечные заболевания, такие как критический стеноз аорты, и осложнения сердечной ишемии, такие как гипотензия или сердечная недостаточность.Это также может выявить степень сопутствующего сосудистого заболевания, такого как наличие сосудистых синяков или отсутствие периферических импульсов.
059″> Электрокардиограмма
Электрокардиограмма часто, но не всегда, выявляет признаки ишемии, которая обычно принимает форму депрессии сегмента ST, инверсии зубца Т и блокады новой ножки пучка Гиса. Следует проводить частые повторные записи, особенно в ранней острой фазе и / или при продолжающейся боли в груди.Ишемические электрокардиографические изменения являются важными маркерами неблагоприятного прогноза 2 , при этом наличие и степень депрессии сегмента ST являются независимыми предикторами смертности 4 , 5 . Они также выявляют пациентов, которые больше всего выигрывают от терапевтических вмешательств, таких как чрескожное коронарное вмешательство 6 .
066″> Вторичные причины нестабильной стенокардии
Иногда нестабильная стенокардия может быть спровоцирована или обострена интеркуррентным заболеванием (класс А по Браунвальду). Следовательно, необходимо провести управляемое исследование потенциальных осадителей, но как минимум следует оценить концентрацию гемоглобина, насыщение кислородом и функцию щитовидной железы. У пациентов, поступивших в течение 24 часов с момента появления боли, может быть определена концентрация общего холестерина в сыворотке, хотя полный липидный профиль сыворотки необходимо будет повторно оценить после полного выздоровления.
073″> Антитромботическая терапия
075″> Аспирин
Аспирин имеет относительно короткий период полувыведения из плазмы, составляющий 1-2 часа, но способен подавлять долгосрочную активность тромбоцитов за счет необратимого ацетилирования фермента циклооксигеназы тромбоцитов, тем самым предотвращая образование тромбоксана A 2 .Хотя аспирин является слабым ингибитором агрегации тромбоцитов, он обладает значительными клиническими преимуществами 11 , которые частично могут быть связаны с его дополнительным противовоспалительным действием 12 .
Эффективность терапии аспирином у пациентов с нестабильной стенокардией была впервые описана почти 20 лет назад. Совместное исследование администрации ветеранов 13 из 1266 мужчин с нестабильной стенокардией продемонстрировало снижение риска смерти или инфаркта миокарда на 50%. Более поздний метаанализ, проведенный сотрудниками Antiplatelet Trialists Collaboration, неопровержимо подтвердил преимущества терапии аспирином у пациентов с нестабильной стенокардией 11 .В связи с этим заметным снижением риска смерти от сердечно-сосудистых заболеваний, инфаркта миокарда и инсульта всем пациентам с нестабильной стенокардией следует начинать терапию аспирином.
Аспирин использовался в различных дозировках (80–325 мг), но разумный режим дозирования — это начальная статическая доза 300 мг с последующей поддерживающей дозой 75 мг в день. Начальной дозы 300 мг достаточно для достижения максимального антитромбоцитарного эффекта, а поддерживающее ингибирование достигается 75 мг в день. Это пытается достичь максимальной эффективности при минимизации связанных с дозой побочных эффектов аспирина со стороны желудочно-кишечного тракта.
082″> Антагонисты рецепторов гликопротеина IIb / IIIa
Доказательства использования антагонистов гликопротеиновых рецепторов IIb / IIIa в лечении пациентов с нестабильной стенокардией сбивают с толку и порой противоречат друг другу. Это, отчасти, является результатом разнообразия соединений (пептидных, непептидных и пероральных агентов), авидности связывания рецептора (короткие и длинные периоды полураспада рецептора) и фармакокинетических профилей.Хотя антагонисты рецепторов гликопротеина IIb / IIIa эффективно предотвращают агрегацию тромбоцитов, они не ингибируют активацию, секрецию или адгезию тромбоцитов. Действительно, этот класс соединений может парадоксальным образом вызывать активацию тромбоцитов.
Клинические испытания показали, что некоторые агенты оказываются наиболее подходящими при определенных обстоятельствах. У пациентов с нестабильной стенокардией внутривенное введение тирофибана или эптифибатида ассоциируется со значительным снижением комбинированной конечной точки смерти, инфаркта миокарда или рефрактерной ишемии в течение 6 месяцев наблюдения 17 , 18 .Это преимущество не зависело от чрескожного коронарного вмешательства. Напротив, внутривенное введение абциксимаба оказалось полезным в контексте чрескожного коронарного вмешательства 19 , 20 и имеет более высокую эффективность по сравнению с тирофибаном в этом случае 21 . Однако введение абциксимаба, по-видимому, не приносит пользы пациентам с нестабильной стенокардией вне контекста чрескожного коронарного вмешательства 23 .
Метаанализ 16 рандомизированных контролируемых исследований с участием 32 135 пациентов подтвердил, что антагонисты гликопротеиновых рецепторов IIb / IIIa имеют умеренные положительные эффекты (снижение относительного риска на 14%) у пациентов во время чрескожного коронарного вмешательства или острых коронарных синдромов 24 .
088″> Антикоагулянтная терапия
092″> Гепарин фракционированный
Фракционированные или низкомолекулярные гепарины имеют несколько преимуществ перед нефракционированным гепарином. Они обладают большей селективностью в отношении ингибирования фактора Ха, обладают меньшими неспецифическими свойствами связывания с белками и производят более сильное ингибирование образования тромбина. В частности, простота их применения, меньшая частота идиосинкразических реакций и более предсказуемая фармакокинетика и фармакодинамика делают их клиническое использование особенно привлекательным.
Было проведено четыре крупных рандомизированных контролируемых испытания, в которых сравнивали фракционированный и нефракционированный гепарин у пациентов с нестабильной стенокардией: FRIC 26 , ESSENCE 27 , TIMI-11B 28 и FRAXIS 29 . Похоже, что фракционированные гепарины имеют эквивалентные преимущества по сравнению с нефракционированным гепарином 30 и, особенно в случае эноксапарина, могут иметь более высокую эффективность в предотвращении смерти, инфаркта миокарда или рецидива стенокардии: относительное снижение риска на 15–18% 27 , 28 .Эти потенциальные дополнительные преимущества невелики, но преимущественно наблюдаются у пациентов с высоким риском на ранней стадии обострения и сохраняются при последующем наблюдении через 1 год 31 . Существует мало доказательств того, что продолжение терапии фракционированным гепарином после 7 дней дает какие-либо дополнительные преимущества. 30 , 55 .
097″> Краткое изложение антикоагулянтной терапии
Основные клинические преимущества антикоагулянтной терапии у пациентов с нестабильной стенокардией очевидны.В недавнем метаанализе использование фракционированного или нефракционированного гепарина связано со снижением относительного риска на 47% ( P <0,001) по сравнению с плацебо или контролем 30 . Хотя преимущество конкретного терапевтического подхода к лечению антикоагулянтами еще предстоит окончательно установить, использование фракционированного гепарина имеет преимущество простоты введения без необходимости терапевтического мониторинга. Более того, эноксапарин может привести к устойчивому небольшому снижению клинических событий, что свидетельствует о сокращении затрат на здравоохранение 36 .
100″> Бета-адреноблокаторы
β-Блокаторы ингибируют β 1 -адренергические рецепторы миокарда, вызывая отрицательный хронотропизм и отрицательный инотропизм сердца. Ослабление реакции сердечного ритма на физическую нагрузку и стресс снижает потребность миокарда в кислороде и тяжесть ишемии. Воздействие также продлевает диастолу, главный фактор, определяющий время перфузии миокарда.Рандомизированные контролируемые исследования хронической стабильной стенокардии продемонстрировали, что терапия β-адреноблокаторами эффективна для уменьшения симптомов стенокардии, эпизодов ишемии и повышения переносимости физических нагрузок 37 , 38 . Более того, метаанализ исследований после перенесенного инфаркта миокарда продемонстрировал снижение относительного риска смертности на 23% у пациентов, получающих длительную терапию β-адреноблокаторами 39 .
Прямые доказательства нестабильной стенокардии ограничены, но в метаанализе исследований, включающих почти 5000 пациентов с нестабильной стенокардией, терапия β-адреноблокаторами снижала риск инфаркта миокарда на 13% (1-23%; P < 0.04) 40 . Из-за предполагаемой пользы от исследований после инфаркта миокарда терапия β-блокаторами стала препаратом первой линии при нестабильной стенокардии. Следует рассмотреть возможность введения внутривенных препаратов, особенно при постоянной боли или тахикардии, и титровать их, чтобы снизить частоту сердечных сокращений в состоянии покоя ниже 70 ударов в минуту. Следует соблюдать осторожность пациентам с острым отеком легких, брадикардией и бронхоспазмом.
107″> Блокаторы кальциевых каналов
Дигидропиридиновые блокаторы кальциевых каналов, такие как нифедипин и амлодипин, вызывают коронарную и системную вазодилатацию, улучшая коронарный кровоток и уменьшая постнагрузку сердца. Однако рефлекторная тахикардия может ограничивать их использование в отсутствие лекарств, ограничивающих скорость, таких как β-адреноблокаторы.Недигидропиридиновые блокаторы кальциевых каналов, такие как верапамил и дилтиазем, обладают дополнительным отрицательным хронотропным и более выраженным отрицательным инотропным действием, что также способствует снижению потребности миокарда в кислороде.
Хотя есть предположение, что дигидропиридины, особенно нифедипин, связаны с неблагоприятным исходом у пациентов с нестабильной стенокардией 44 , общие антагонисты кальция, по-видимому, оказывают нейтральное влияние на исход 40 . Более того, исследования после инфаркта миокарда показывают, что недигидропиридиновый антагонист кальциевых каналов, ограничивающий скорость, такой как верапамил 45 и дилтиазем 46 , может иметь умеренные прогностические преимущества при отсутствии сердечной недостаточности.Следовательно, ограничивающие скорость недигидропиридиновые антагонисты кальция следует использовать в качестве препаратов второго ряда у пациентов с противопоказаниями к терапии β-адреноблокаторами или у пациентов с резистентными ангинозными симптомами.
113″> Внутриаортальный баллонный насос
Внутриаортальная баллонная контрпульсация имеет два основных положительных гемодинамических эффекта в условиях нестабильной стенокардии: увеличение диастолического давления в аорте и коронарного перфузионного давления, а также снижение сердечной постнагрузки и потребности миокарда в кислороде.Отражая инвазивный характер и связанные с этим потенциальные сосудистые осложнения этого подхода, установка внутриаортального баллонного насоса обычно предназначена для пациентов с гемодинамической нестабильностью или тяжелой рефрактерной стенокардией, особенно в качестве моста к коронарной ангиографии и окончательной коронарной реваскуляризации. Хотя рандомизированных контролируемых исследований у пациентов с нестабильной стенокардией не проводилось, его использование связано с заметными клиническими улучшениями в рефрактерных нестабильных случаях.
116″> Оценка рисков
Выявление пациентов с риском будущих событий поможет направить дальнейшее обследование и ведение пациентов с нестабильной стенокардией. Те, кто подвержен особо высокому риску, больше всего выиграют от дальнейшего интенсивного и инвазивного лечения 6 , 22 .
Есть несколько полезных клинических маркеров риска, которые были идентифицированы на основе данных испытаний (таблица 2) 48 , 49 .Эти факторы связаны с неэффективностью медикаментозной терапии и могут использоваться для определения пациентов, которым следует рассмотреть возможность катетеризации сердца и потенциальной коронарной реваскуляризации.
Таблица 2 Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни |
| • Предыдущий коронарный стеноз более чем на 50% или стенокардия в анамнезе |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Прием аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни |
| • Предыдущий коронарный стеноз более чем на 50% или стенокардия в анамнезе |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Прием аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ
. • Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) • ≥ 1 мм депрессия ST во время стадии 2 или менее (протокол Брюса) • ≥ 2 мм депрессия ST в любое время • Ограниченная реакция артериального давления, i.е. падение или отсутствие повышения по сравнению с исходным уровнем СЦИНТИГРАФИЯ ПЕРФУЗИИ МИОКАРДА • Обратимый дефект перфузии радионуклидов на более чем одной территории • Снижение фракции выброса радионуклидов при выполнении упражнений Повышенное поглощение радионуклида легкими СТРЕСС-ЭХОКАРДИОГРАФИЯ • Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низком стрессе • (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений • Признаки обширной ишемии
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Доказательства обширной ишемии |
Неинвазивное стресс-тестирование у пациентов с ишемической болезнью сердца: особенности, которые особенно связаны с плохим прогнозом и указывают на тяжелое заболевание
| ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
129″> Коронарная реваскуляризация
Первоначальные рандомизированные исследования, посвященные ранним инвазивным вмешательствам, показали, что такие подходы оказывали либо нейтральный, либо вредный эффект у пациентов с острым коронарным синдромом. 51 , 52 . Тем не менее, эти исследования подверглись резкой критике за высокую частоту перекрестного пересечения с половиной пациентов в группе консервативного лечения, которым проводилась катетеризация сердца. Более того, частота коронарной реваскуляризации была очень похожей и составила 44% и 33% для инвазивной и неинвазивной групп соответственно.Следовательно, вероятно, что пациентам из группы высокого риска проводилось вмешательство независимо от их рандомизированного лечения, а пациентам из группы низкого риска реваскуляризация проводилась только в том случае, если они находились в группе инвазивного лечения. Из исследований ACME и RITA-2 мы уже знаем, что у пациентов с низким риском, получавших чрескожное коронарное вмешательство, наблюдается избыток событий. 53 .
Данные наблюдений из реестра OASIS показали, что ранняя инвазивная стратегия, вероятно, будет особенно полезной у пациентов с рефрактерными симптомами и может снизить частоту повторных госпитализаций с нестабильной стенокардией 54 .Недавно было сообщено о двух рандомизированных контролируемых испытаниях, которые демонстрируют уместность ранней инвазивной стратегии, особенно при наличии электрокардиографических изменений или повышения сердечных ферментов 6 , 22 . По результатам 1-летнего наблюдения за исследованием FRISC II ранняя стратегия коронарной реваскуляризации связана с значительным снижением риска смерти (ОР 0,57, ДИ 0,36–0,90; P <0,02), инфаркта миокарда (ОР 0,74, ДИ 0,59–0,94; P <0.02) или повторная госпитализация (ОР 0,67, ДИ 0,62–0,72; P <0,001) 55 . Эти результаты были подтверждены последующим испытанием TACTICS с участием 2220 пациентов, которое продемонстрировало снижение риска на 22% ( P = 0,03) в первичной конечной точке смерти, инфаркта миокарда или повторной госпитализации по поводу острого коронарного синдрома через 6 месяцев. ‘ следовать за. В обоих этих испытаниях наблюдались существенные различия в частоте раннего вмешательства между группами инвазивной и неинвазивной стратегии: например, 71% против 9%, соответственно, в исследовании FRISC II 55 .Однако преимущества интервенционных стратегий еще не ясны, как могут показаться на первый взгляд. В обоих исследованиях использовался более чувствительный порог диагностики инфаркта миокарда для инфаркта миокарда, не связанного с процедурой, что позволило поставить диагноз инфаркта миокарда в консервативной группе. Это особенно уместно, учитывая, что большая часть абсолютного клинического преимущества наблюдалась в частоте инфаркта миокарда.
135″> Раннее начало вторичной профилактики в стационаре
Кардиологическая реабилитация, управление факторами риска и использование вторичной профилактической терапии у пациентов, выздоравливающих после эпизода нестабильной стенокардии, обсуждаются в другом месте этого тома.
При необходимости, все пациенты должны получать терапию аспирином, клопидогрелом и β-адреноблокаторами во время выписки из больницы. Однако в исследовании LIPID, в котором участвовали пациенты с нестабильной стенокардией, начало гиполипидемической терапии происходило через 3–24 месяца после индексного события. Недавно в исследовании MIRACL оценивали эффект раннего начала госпитализации (в течение 24–96 часов после поступления) аторвастатина в дозе 80 мг в день у 3086 пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q 57 .В течение 16 недель терапии комбинированная конечная точка смерти, инфаркта миокарда или повторной госпитализации по поводу ишемии миокарда снизилась на 16% ( P = 0,048), главным образом за счет сокращения повторных госпитализаций по поводу ишемии миокарда (26 %, P = 0,02). Эти данные требуют подтверждения, но, следовательно, кажется, что агрессивную гиполипидемическую терапию можно безопасно начать в больнице 57 .
143″> Список литературы 1
Fox KAA, Cokkinos DV, Deckers J, Keil U, Maggioni A, Steg G. Исследование ENACT: панъевропейский обзор острых коронарных синдромов. Европейская сеть по лечению острых коронарных заболеваний.
Eur Heart J
2000
;21
:1440
–92Collinson J, Flather MD, Fox KA et al.Клинические результаты, стратификация риска и практические модели нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST: проспективный реестр острых ишемических синдромов в Великобритании (PRAIS-UK).
Eur Heart J
2000
;21
:1450
–73Hamm CW, Braunwald E. Еще раз о классификации нестабильной стенокардии.
Обращение
2000
;102
:118
–224Holmvang L, Clemmensen P, Wagner G, Grande P.Стандартная электрокардиограмма при поступлении для ранней стратификации риска у пациентов с нестабильной ишемической болезнью сердца, не подходящих для лечения острой реваскуляризации: подисследование TRIM. Ингибирование тромбина при инфаркте миокарда.
Am Heart J
1999
;137
:24
–335Линдаль Б., Тосс Х., Зигбан А., Венге П., Валлентин Л. Маркеры повреждения и воспаления миокарда в связи с долгосрочной смертностью при нестабильной ишемической болезни сердца. Исследовательская группа FRISC.Фрагмин при нестабильности при ишемической болезни сердца.
N Engl J Med
2000
;343
:1139
–476Исследователи Fragmin и быстрая реваскуляризация при нестабильности ишемической болезни сердца (FRISC II). Инвазивное лечение по сравнению с неинвазивным лечением нестабильной ишемической болезни сердца: проспективное рандомизированное многоцентровое исследование FRISC II.
Ланцет
1999
;354
:708
–157Антман Е.М., Танасиевич М.Дж., Томпсон Б. и др.Уровни кардиоспецифического тропонина I для прогнозирования риска смерти у пациентов с острыми коронарными синдромами.
N Engl J Med
1996
;335
:1342
–98Hamm CW, Heeschen C, Goldmann B et al. Преимущество абциксимаба у пациентов с рефрактерной нестабильной стенокардией по отношению к уровням тропонина Т в сыворотке. Антитромбоцитарная терапия c7E3 Fab при нестабильной рефрактерной стенокардии (CAPTURE). Исследователи.
N Engl J Med
1999
;340
:1623
–99Heeschen C, Hamm CW, Goldmann B, Deu A, Langenbrink L, White HD.Концентрации тропонина для стратификации пациентов с острыми коронарными синдромами в зависимости от терапевтической эффективности тирофибана. Исследователи исследования PRISM. Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома.
Ланцет
1999
;354
:1757
–6210Хаверкейт Ф., Томпсон С.Г., Пайк С.Д., Галлимор Дж. Р., Пепис МБ. Продукция C-реактивного белка и риск коронарных событий при стабильной и нестабильной стенокардии. Европейская группа по изучению согласованных действий по борьбе с тромбозом и инвалидностью стенокардии.
Ланцет
1997
;349
:462
–611Сотрудничество специалистов по борьбе с тромбоцитами. Совместный обзор рандомизированных исследований антитромбоцитарной терапии — I: предотвращение смерти, инфаркта миокарда и инсульта путем длительной антитромбоцитарной терапии у различных категорий пациентов.
BMJ
1994
;308
:81
–10612Ридкер П.М., Кушман М., Стампфер М.Дж., Трейси Р.П., Хеннекенс СН. Воспаление, аспирин и риск сердечно-сосудистых заболеваний у практически здоровых мужчин.
N Engl J Med
1997
;336
:973
–913Lewis HD, Davis JW, Archibald DG et al. Защитные эффекты аспирина от острого инфаркта миокарда и смерти у мужчин с нестабильной стенокардией. Результаты совместного исследования администрации ветеранов.
N Engl J Med
1983
;309
:396
–40314Balsano F, Rizzon P, Violi F et al. Антиагрегантное лечение тиклопидином при нестабильной стенокардии. Контролируемое многоцентровое клиническое исследование.Студия делла Тиклопидина nell’Angina Instabile Group.
Обращение
1990
;82
:17
–2615Руководящий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий.
Ланцет
1996
;348
:1329
–3916Исследователи CURE. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST.
N Engl J Med
2001
;345
:494
–50217Ингибирование рецепторов тромбоцитов в лечении ишемического синдрома у пациентов, ограниченных нестабильными признаками и симптомами (ПРИЗМ-ПЛЮС). Ингибирование рецептора гликопротеина IIb / IIIa тромбоцитов с помощью тирофибана при нестабильной стенокардии и инфаркте миокарда без зубца Q.
N Engl J Med
1998
;338
:1488
–9718Исследователи исследования гликопротеина тромбоцитов IIb / IIIa при нестабильной стенокардии: подавление рецепторов с помощью терапии интегрилином (PURSUIT).Подавление гликопротеина тромбоцитов IIb / IIIa эптифибатидом у пациентов с острыми коронарными синдромами.
N Engl J Med
1998
;339
:436
–4319Следователи EPIC. Использование моноклональных антител, направленных против рецептора гликопротеина тромбоцитов IIb / IIIa при коронарной ангиопластике с высоким риском.
N Engl J Med
1994
;330
:956
–6120Исследователи исследования CAPTURE. Рандомизированное плацебо-контролируемое исследование абциксимаба до и во время коронарного вмешательства при рефрактерной нестабильной стенокардии: исследование CAPTURE.
Ланцет
1997
;349
:1429
–3521The TARGET Investigators. Испытание аналогичной эффективности Тирофибана и РеоПро . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
22Следователи ТАКТИКА. Лечение стенокардии Агграстатом и определение стоимости терапии инвазивными или консервативными методами . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
23Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) IV. GUSTO-IV: Абциксимаб при нестабильной стенокардии . Амстердам: Европейское общество кардиологов, 2000
24Kong DF, Califf RM, Miller DP et al. Клинические результаты терапевтических средств, блокирующих интегрин гликопротеина IIb / IIIa при ишемической болезни сердца.
Обращение
1998
;98
:2829
–3525Олер А., Вули М.А., Олер Дж., Грейди Д. Добавление гепарина к аспирину снижает частоту инфаркта миокарда и смертность у пациентов с нестабильной стенокардией.Метаанализ.
JAMA
1996
;276
:811
–526Klein W, BuchWald A, Hillis SE
и др.
для исследователей FRagmin при нестабильной коронарной болезни сердца (FRIC). Сравнение низкомолекулярного гепарина с нефракционированным гепарином в острой форме и с плацебо в течение 6 недель при лечении нестабильной ишемической болезни сердца.Тираж
1997
;96
:61
–827Коэн М., Демерс С., Гурфинкель Е.П. и др. за исследование «Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q» (ESSENCE).Сравнение низкомолекулярного гепарина с нефракционированным гепарином при нестабильной ишемической болезни сердца.
N Engl J Med
1997
;337
:447
–5228Антман Э.М., МакКейб С.Х., Гурфинкель Е.П. и др. Эноксапарин предотвращает смерть и сердечные ишемические события при нестабильной стенокардии / инфаркте миокарда без зубца Q. Результаты исследования тромболизиса при инфаркте миокарда (TIMI) 11B.
Тираж
1999
;100
:1593
–60129Исследовательская группа FRAXIS.Сравнение двух длительностей лечения (6 дней и 14 дней) низкомолекулярного гепарина с 6-дневным лечением нефракционированным гепарином при начальном лечении нестабильной стенокардии или инфаркта миокарда без зубца Q: FRAXIS (FRAXiparine при ишемическом синдроме) .
Eur Heart J
1999
;20
:1553
–6230Eikelboom JW, Anand SS, Malmberg K, Weitz JI, Ginsberg JS, Yusuf S. Нефракционированный гепарин и низкомолекулярный гепарин при остром коронарном синдроме без подъема сегмента ST: метаанализ.
Ланцет
2000
;355
:1936
–4231Гудман С.Г., Коэн М., Бигонзи Ф. и др. Рандомизированное испытание низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином при нестабильной ишемической болезни сердца: результаты исследования ESSENCE за один год. Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q.
J Am Coll Cardiol
2000
;36
:693
–832Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) Исследователи IIb.Сравнение рекомбинантного гирудина с гепарином для лечения острых коронарных синдромов.
N Engl J Med
1996
;335
:775
–8233Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-1). Сравнение эффектов двух доз рекомбинантного гирудина по сравнению с гепарином у пациентов с острой ишемией миокарда без подъема сегмента ST: пилотное исследование.
Обращение
1997
;96
:769
–7734Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-2).Эффекты рекомбинантного гирудина (лепирудина) по сравнению с гепарином на смерть, инфаркт миокарда, рефрактерную стенокардию и процедуры реваскуляризации у пациентов с острой ишемией миокарда без подъема сегмента ST: рандомизированное исследование.
Ланцет
1999
;353
:429
–3835Грайнахер А., Любенов Н. Рекомбинантный гирудин в клинической практике: основное внимание уделяется лепирудину.
Обращение
2001
;103
:1479
–8436Марк Д. Б., Каупер П. А., Берковиц С. Д. и др.Экономическая оценка низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином у пациентов с острым коронарным синдромом: результаты рандомизированного исследования ESSENCE. Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q.
Обращение
1998
;97
:1702
–737Stone PH, Gibson RS, Glasser SP et al. Сравнение пропранолола, дилтиазема и нифедипина при лечении амбулаторной ишемии у пациентов со стабильной стенокардией.
Обращение
1990
;82
:1962
–7238Дарги Х.Дж., Форд I, Фокс К.М. Европейское исследование общей ишемической нагрузки (TIBET). Влияние ишемии и лечения атенололом, нифедипином SR и их комбинацией на исходы у пациентов с хронической стабильной стенокардией.
Eur Heart J
1996
;17
:104
–1239Фримантл Н., Клеланд Дж., Янг П., Мейсон Дж., Харрисон Дж. Β-блокада после инфаркта миокарда: систематический обзор и мета-регрессионный анализ.
BMJ
1999
;318
:1730
–740Юсуф С., Виттес Дж., Фридман Л. Обзор результатов рандомизированных клинических исследований болезней сердца. II. Нестабильная стенокардия, сердечная недостаточность, первичная профилактика аспирином и модификация факторов риска.
JAMA
1988
;260
:2259
–6341Коттер Г., Мецкор Е., Калуски Е. и др. Рандомизированное исследование высоких доз изосорбида динитрата плюс низкие дозы фуросемида по сравнению с высокими дозами фуросемида плюс низкие дозы изосорбида динитрата при тяжелом отеке легких.
Ланцет
1998
;351
:389
–9342Friedensohn A, Meshulam R, Schlesinger Z. Рандомизированное двойное слепое сравнение эффектов ретард изосорбида динитрата, замедленного высвобождения верапамила и их комбинации на эпизоды ишемии миокарда.
Кардиология
1991
;79 (Дополнение 2)
:31
–4043Chrysant SG, Glasser SP, Bittar N. et al. Эффективность и безопасность мононитрата изосорбида пролонгированного действия при стабильной стенокардии напряжения.
Am J Cardiol
1993
;72
:1249
–5644Lubsen J, Tijssen JG. Эффективность нифедипина и метопролола в раннем лечении нестабильной стенокардии в отделении коронарной терапии: результаты голландского межвузовского исследования нифедипина / метопролола (HINT).
Am J Cardiol
1987
;60
:18A
–25A45Датская исследовательская группа по верапамилу при инфаркте миокарда. Влияние верапамила на смертность и основные события после острого инфаркта миокарда (датское исследование инфаркта верапамила — DAVIT II).
Am J Cardiol
1990
;66
:779
–8546Исследовательская группа многоцентрового исследования после инфаркта дилтиазема (MDPIT). Влияние дилтиазема на смертность и повторный инфаркт после инфаркта миокарда.
N Engl J Med
1988
;319
:385
–9247Patel DJ, Purcell HJ, Fox KM. Кардиопротекция путем открытия канала К (АТФ) при нестабильной стенокардии. Является ли это клиническим проявлением прекондиционирования миокарда? Результаты рандомизированного исследования никорандила.CESAR 2 расследование. Клинические европейские исследования стенокардии и реваскуляризации.
Eur Heart J
1999
;20
:51
–748Stone PH, Thompson B, Zaret BL et al. Факторы, связанные с неэффективностью медикаментозной терапии у пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q. Исследование базы данных TIMI-IIIB.
Eur Heart J
1999
;20
:1084
–9349Антман Э.М., Коэн М., Бернинк П.Дж. и др.Шкала риска TIMI для нестабильной стенокардии / ИМ без подъема сегмента ST: метод прогнозирования и принятия терапевтических решений.
JAMA
2000
;284
:835
–4250Браунвальд Э., Антман Э.М., Бизли Дж. У. и др. Рекомендации ACC / AHA по ведению пациентов с нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST. Отчет Американского колледжа кардиологии / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению пациентов с нестабильной стенокардией).
J Am Coll Cardiol
2000
;36
:970
–106251Anderson HV, Cannon CP, Stone PH et al. Годовые результаты клинического исследования «Тромболизис при инфаркте миокарда» (TIMI) IIIB: рандомизированное сравнение тканевого активатора плазминогена с плацебо и ранней инвазивной и ранней консервативной стратегии при нестабильной стенокардии и инфаркте миокарда без зубца Q
J Am Coll Cardiol
1995
;26
:1643
–5053Участники исследования RITA-2.Коронарная ангиопластика в сравнении с медикаментозной терапией стенокардии: второе исследование рандомизированного интервенционного лечения стенокардии (RITA-2).
Ланцет
1997
;350
:461
–852Boden WE, O’Rourke RA, Crawford MH et al. Результаты у пациентов с острым инфарктом миокарда без зубца Q, случайным образом отнесенных к инвазивной стратегии по сравнению с консервативной стратегией ведения: исследователи исследования «Стратегии лечения инфаркта без зубца Q в больнице для ветеранов» (VANQWISH).
N Engl J Med
1998
;338
:1785
–9254Yusuf S, Flather M, Pogue J и др. для следователей реестра OASIS. Различия между странами в инвазивных кардиологических процедурах и исходах у пациентов с подозрением на нестабильную стенокардию или инфаркт миокарда без начальной элевации ST.
Ланцет
1998
;352
:507
–1455Валлентин Л., Лагерквист Б., Хустед С., Контны Ф, Столе, Сван Е. для следователей FRISC II.Результат через 1 год после инвазивного вмешательства по сравнению с неинвазивной стратегией при нестабильной ишемической болезни сердца: инвазивное рандомизированное исследование FRISC II.
Ланцет
2000
;356
:9
–1656Юсуф С., Цукер Д., Педуцци П. и др. Влияние операции по аортокоронарному шунтированию на выживаемость: обзор 10-летних результатов рандомизированных исследований, проведенных Коллаборацией исследователей хирургии коронарного шунтирования.
Ланцет
1994
;344
:563
–7057Schwartz GG, Olsson AG, Egekowitz MD et al.Влияние атонастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах.
JAMA
2001
;285
:1711
–18Нестабильная стенокардия: первые 48 часов и позже в стационаре | Британский медицинский бюллетень
054″> Клиническая картина
Пациенты с нестабильной стенокардией жалуются на длительную стенокардическую боль в груди, которая может возникать в состоянии покоя или усиливаться при уменьшении физической нагрузки. Это может проявляться на фоне хронической стабильной стенокардии или в виде феномена de novo .Хотя это неоднородная группа пациентов, классификация Браунвальда пытается дать объективное описание клинической картины и контекста, а также реакции на терапию (Таблица 1).
Таблица 1Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой.Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, e.грамм. анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Классификация нестабильной стенокардии 3
| КЛИНИЧЕСКОЕ ПРЕДСТАВЛЕНИЕ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
| КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ . | |
|---|---|
| Класс I | Новое начало, тяжелая или ускоренная стенокардия. |
| Пациенты со стенокардией продолжительностью менее 2 месяцев, тяжелой или возникающей три или более раз в день, или стенокардией, которая значительно более часта и спровоцирована значительно меньшей нагрузкой. Отсутствие боли в покое в последние 2 месяца. | |
| II класс | Стенокардия покоя — подострая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предыдущего месяца, но не в течение предшествующих 48 часов. | |
| III класс | Стенокардия покоя — острая. |
| Пациенты с одним или несколькими эпизодами стенокардии в состоянии покоя в течение предшествующих 48 часов. | |
| КЛИНИЧЕСКИЙ КОНТЕКСТ | |
| Класс А | Вторичная нестабильная стенокардия. |
| Четко определенное состояние, не связанное с коронарным сосудистым руслом, которое усилило ишемию миокарда, например, анемия, инфекция, лихорадка, гипотензия, тахиаритмия, тиреотоксикоз, гипоксемия. | |
| Класс B | Первичная нестабильная стенокардия. |
| Класс C | Постинфарктная нестабильная стенокардия. |
| В течение 2 недель после документально подтвержденного инфаркта миокарда. | |
| ТЕРАПЕВТИЧЕСКОЕ ВМЕШАТЕЛЬСТВО | |
| 1 | Отсутствие или минимальное лечение. |
| 2 | Возникает при стандартной терапии хронической стабильной стенокардии. |
| 3 | Происходит, несмотря на максимально переносимые дозы всех трех категорий пероральной терапии, включая внутривенные нитраты. |
| Класс IIIB был далее подразделен на IIIB-T pos и IIIB-T neg , чтобы отразить заметные различия в прогностическом риске, обусловленном наличием или отсутствием повышения концентраций тропонина I или T. 3 | |
Физикальное обследование направлено на идентификацию потенциальных факторов, таких как анемия, осложняющие сердечные заболевания, такие как критический стеноз аорты, и осложнения сердечной ишемии, такие как гипотензия или сердечная недостаточность.Это также может выявить степень сопутствующего сосудистого заболевания, такого как наличие сосудистых синяков или отсутствие периферических импульсов.
059″> Электрокардиограмма
Электрокардиограмма часто, но не всегда, выявляет признаки ишемии, которая обычно принимает форму депрессии сегмента ST, инверсии зубца Т и блокады новой ножки пучка Гиса. Следует проводить частые повторные записи, особенно в ранней острой фазе и / или при продолжающейся боли в груди.Ишемические электрокардиографические изменения являются важными маркерами неблагоприятного прогноза 2 , при этом наличие и степень депрессии сегмента ST являются независимыми предикторами смертности 4 , 5 . Они также выявляют пациентов, которые больше всего выигрывают от терапевтических вмешательств, таких как чрескожное коронарное вмешательство 6 .
066″> Вторичные причины нестабильной стенокардии
Иногда нестабильная стенокардия может быть спровоцирована или обострена интеркуррентным заболеванием (класс А по Браунвальду). Следовательно, необходимо провести управляемое исследование потенциальных осадителей, но как минимум следует оценить концентрацию гемоглобина, насыщение кислородом и функцию щитовидной железы. У пациентов, поступивших в течение 24 часов с момента появления боли, может быть определена концентрация общего холестерина в сыворотке, хотя полный липидный профиль сыворотки необходимо будет повторно оценить после полного выздоровления.
073″> Антитромботическая терапия
075″> Аспирин
Аспирин имеет относительно короткий период полувыведения из плазмы, составляющий 1-2 часа, но способен подавлять долгосрочную активность тромбоцитов за счет необратимого ацетилирования фермента циклооксигеназы тромбоцитов, тем самым предотвращая образование тромбоксана A 2 .Хотя аспирин является слабым ингибитором агрегации тромбоцитов, он обладает значительными клиническими преимуществами 11 , которые частично могут быть связаны с его дополнительным противовоспалительным действием 12 .
Эффективность терапии аспирином у пациентов с нестабильной стенокардией была впервые описана почти 20 лет назад. Совместное исследование администрации ветеранов 13 из 1266 мужчин с нестабильной стенокардией продемонстрировало снижение риска смерти или инфаркта миокарда на 50%. Более поздний метаанализ, проведенный сотрудниками Antiplatelet Trialists Collaboration, неопровержимо подтвердил преимущества терапии аспирином у пациентов с нестабильной стенокардией 11 .В связи с этим заметным снижением риска смерти от сердечно-сосудистых заболеваний, инфаркта миокарда и инсульта всем пациентам с нестабильной стенокардией следует начинать терапию аспирином.
Аспирин использовался в различных дозировках (80–325 мг), но разумный режим дозирования — это начальная статическая доза 300 мг с последующей поддерживающей дозой 75 мг в день. Начальной дозы 300 мг достаточно для достижения максимального антитромбоцитарного эффекта, а поддерживающее ингибирование достигается 75 мг в день. Это пытается достичь максимальной эффективности при минимизации связанных с дозой побочных эффектов аспирина со стороны желудочно-кишечного тракта.
082″> Антагонисты рецепторов гликопротеина IIb / IIIa
Доказательства использования антагонистов гликопротеиновых рецепторов IIb / IIIa в лечении пациентов с нестабильной стенокардией сбивают с толку и порой противоречат друг другу. Это, отчасти, является результатом разнообразия соединений (пептидных, непептидных и пероральных агентов), авидности связывания рецептора (короткие и длинные периоды полураспада рецептора) и фармакокинетических профилей.Хотя антагонисты рецепторов гликопротеина IIb / IIIa эффективно предотвращают агрегацию тромбоцитов, они не ингибируют активацию, секрецию или адгезию тромбоцитов. Действительно, этот класс соединений может парадоксальным образом вызывать активацию тромбоцитов.
Клинические испытания показали, что некоторые агенты оказываются наиболее подходящими при определенных обстоятельствах. У пациентов с нестабильной стенокардией внутривенное введение тирофибана или эптифибатида ассоциируется со значительным снижением комбинированной конечной точки смерти, инфаркта миокарда или рефрактерной ишемии в течение 6 месяцев наблюдения 17 , 18 .Это преимущество не зависело от чрескожного коронарного вмешательства. Напротив, внутривенное введение абциксимаба оказалось полезным в контексте чрескожного коронарного вмешательства 19 , 20 и имеет более высокую эффективность по сравнению с тирофибаном в этом случае 21 . Однако введение абциксимаба, по-видимому, не приносит пользы пациентам с нестабильной стенокардией вне контекста чрескожного коронарного вмешательства 23 .
Метаанализ 16 рандомизированных контролируемых исследований с участием 32 135 пациентов подтвердил, что антагонисты гликопротеиновых рецепторов IIb / IIIa имеют умеренные положительные эффекты (снижение относительного риска на 14%) у пациентов во время чрескожного коронарного вмешательства или острых коронарных синдромов 24 .
088″> Антикоагулянтная терапия
092″> Гепарин фракционированный
Фракционированные или низкомолекулярные гепарины имеют несколько преимуществ перед нефракционированным гепарином. Они обладают большей селективностью в отношении ингибирования фактора Ха, обладают меньшими неспецифическими свойствами связывания с белками и производят более сильное ингибирование образования тромбина. В частности, простота их применения, меньшая частота идиосинкразических реакций и более предсказуемая фармакокинетика и фармакодинамика делают их клиническое использование особенно привлекательным.
Было проведено четыре крупных рандомизированных контролируемых испытания, в которых сравнивали фракционированный и нефракционированный гепарин у пациентов с нестабильной стенокардией: FRIC 26 , ESSENCE 27 , TIMI-11B 28 и FRAXIS 29 . Похоже, что фракционированные гепарины имеют эквивалентные преимущества по сравнению с нефракционированным гепарином 30 и, особенно в случае эноксапарина, могут иметь более высокую эффективность в предотвращении смерти, инфаркта миокарда или рецидива стенокардии: относительное снижение риска на 15–18% 27 , 28 .Эти потенциальные дополнительные преимущества невелики, но преимущественно наблюдаются у пациентов с высоким риском на ранней стадии обострения и сохраняются при последующем наблюдении через 1 год 31 . Существует мало доказательств того, что продолжение терапии фракционированным гепарином после 7 дней дает какие-либо дополнительные преимущества. 30 , 55 .
097″> Краткое изложение антикоагулянтной терапии
Основные клинические преимущества антикоагулянтной терапии у пациентов с нестабильной стенокардией очевидны.В недавнем метаанализе использование фракционированного или нефракционированного гепарина связано со снижением относительного риска на 47% ( P <0,001) по сравнению с плацебо или контролем 30 . Хотя преимущество конкретного терапевтического подхода к лечению антикоагулянтами еще предстоит окончательно установить, использование фракционированного гепарина имеет преимущество простоты введения без необходимости терапевтического мониторинга. Более того, эноксапарин может привести к устойчивому небольшому снижению клинических событий, что свидетельствует о сокращении затрат на здравоохранение 36 .
100″> Бета-адреноблокаторы
β-Блокаторы ингибируют β 1 -адренергические рецепторы миокарда, вызывая отрицательный хронотропизм и отрицательный инотропизм сердца. Ослабление реакции сердечного ритма на физическую нагрузку и стресс снижает потребность миокарда в кислороде и тяжесть ишемии. Воздействие также продлевает диастолу, главный фактор, определяющий время перфузии миокарда.Рандомизированные контролируемые исследования хронической стабильной стенокардии продемонстрировали, что терапия β-адреноблокаторами эффективна для уменьшения симптомов стенокардии, эпизодов ишемии и повышения переносимости физических нагрузок 37 , 38 . Более того, метаанализ исследований после перенесенного инфаркта миокарда продемонстрировал снижение относительного риска смертности на 23% у пациентов, получающих длительную терапию β-адреноблокаторами 39 .
Прямые доказательства нестабильной стенокардии ограничены, но в метаанализе исследований, включающих почти 5000 пациентов с нестабильной стенокардией, терапия β-адреноблокаторами снижала риск инфаркта миокарда на 13% (1-23%; P < 0.04) 40 . Из-за предполагаемой пользы от исследований после инфаркта миокарда терапия β-блокаторами стала препаратом первой линии при нестабильной стенокардии. Следует рассмотреть возможность введения внутривенных препаратов, особенно при постоянной боли или тахикардии, и титровать их, чтобы снизить частоту сердечных сокращений в состоянии покоя ниже 70 ударов в минуту. Следует соблюдать осторожность пациентам с острым отеком легких, брадикардией и бронхоспазмом.
107″> Блокаторы кальциевых каналов
Дигидропиридиновые блокаторы кальциевых каналов, такие как нифедипин и амлодипин, вызывают коронарную и системную вазодилатацию, улучшая коронарный кровоток и уменьшая постнагрузку сердца. Однако рефлекторная тахикардия может ограничивать их использование в отсутствие лекарств, ограничивающих скорость, таких как β-адреноблокаторы.Недигидропиридиновые блокаторы кальциевых каналов, такие как верапамил и дилтиазем, обладают дополнительным отрицательным хронотропным и более выраженным отрицательным инотропным действием, что также способствует снижению потребности миокарда в кислороде.
Хотя есть предположение, что дигидропиридины, особенно нифедипин, связаны с неблагоприятным исходом у пациентов с нестабильной стенокардией 44 , общие антагонисты кальция, по-видимому, оказывают нейтральное влияние на исход 40 . Более того, исследования после инфаркта миокарда показывают, что недигидропиридиновый антагонист кальциевых каналов, ограничивающий скорость, такой как верапамил 45 и дилтиазем 46 , может иметь умеренные прогностические преимущества при отсутствии сердечной недостаточности.Следовательно, ограничивающие скорость недигидропиридиновые антагонисты кальция следует использовать в качестве препаратов второго ряда у пациентов с противопоказаниями к терапии β-адреноблокаторами или у пациентов с резистентными ангинозными симптомами.
113″> Внутриаортальный баллонный насос
Внутриаортальная баллонная контрпульсация имеет два основных положительных гемодинамических эффекта в условиях нестабильной стенокардии: увеличение диастолического давления в аорте и коронарного перфузионного давления, а также снижение сердечной постнагрузки и потребности миокарда в кислороде.Отражая инвазивный характер и связанные с этим потенциальные сосудистые осложнения этого подхода, установка внутриаортального баллонного насоса обычно предназначена для пациентов с гемодинамической нестабильностью или тяжелой рефрактерной стенокардией, особенно в качестве моста к коронарной ангиографии и окончательной коронарной реваскуляризации. Хотя рандомизированных контролируемых исследований у пациентов с нестабильной стенокардией не проводилось, его использование связано с заметными клиническими улучшениями в рефрактерных нестабильных случаях.
116″> Оценка рисков
Выявление пациентов с риском будущих событий поможет направить дальнейшее обследование и ведение пациентов с нестабильной стенокардией. Те, кто подвержен особо высокому риску, больше всего выиграют от дальнейшего интенсивного и инвазивного лечения 6 , 22 .
Есть несколько полезных клинических маркеров риска, которые были идентифицированы на основе данных испытаний (таблица 2) 48 , 49 .Эти факторы связаны с неэффективностью медикаментозной терапии и могут использоваться для определения пациентов, которым следует рассмотреть возможность катетеризации сердца и потенциальной коронарной реваскуляризации.
Таблица 2 Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни |
| • Предыдущий коронарный стеноз более чем на 50% или стенокардия в анамнезе |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Прием аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
Переменные, связанные с неблагоприятным прогнозом у пациентов с нестабильной стенокардией 48 , 49
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни |
| • Предыдущий коронарный стеноз более чем на 50% или стенокардия в анамнезе |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Использование аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
| • Возраст 65 лет и старше . |
|---|
| • Три или более фактора риска ишемической болезни сердца * , конкретный семейный анамнез ишемической болезни сердца |
| • Предыдущий коронарный стеноз более 50% или предшествующий анамнез стенокардии |
| • ST отклонение сегмента на электрокардиограмме при предъявлении |
| • Отклонение сегмента ST, несмотря на медикаментозное лечение |
| • Два или более приступов стенокардии в течение предыдущих 24 часов |
| • Прием аспирина перед госпитализацией |
| • Повышенные кардиомаркеры (креатининкиназа и тропонин) |
ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ
. • Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) • ≥ 1 мм депрессия ST во время стадии 2 или менее (протокол Брюса) • ≥ 2 мм депрессия ST в любое время • Ограниченная реакция артериального давления, i.е. падение или отсутствие повышения по сравнению с исходным уровнем СЦИНТИГРАФИЯ ПЕРФУЗИИ МИОКАРДА • Обратимый дефект перфузии радионуклидов на более чем одной территории • Снижение фракции выброса радионуклидов при выполнении упражнений Повышенное поглощение радионуклида легкими СТРЕСС-ЭХОКАРДИОГРАФИЯ • Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низком стрессе • (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений • Признаки обширной ишемии
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Доказательства обширной ишемии |
Неинвазивное стресс-тестирование у пациентов с ишемической болезнью сердца: особенности, которые особенно связаны с плохим прогнозом и указывают на тяжелое заболевание
| ЭЛЕКТРОКАРДИОГРАФИЯ УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
| ЭЛЕКТРОКАРДИОГРАММА УПРАЖНЕНИЯ . | |
|---|---|
| • | Низкая максимальная переносимость упражнений (<стадия 3 протокола Брюса) |
| • | ≥ 1 мм депрессия ST на стадии 2 или менее (протокол Брюса) |
| • | ≥ 2 мм депрессия ST в любое время |
| • | Ограниченная реакция артериального давления, т.е. падение или отсутствие повышения от исходного уровня |
| ПЕРФУЗИЯ МИОКАРДА СЦИНТИГРАФИЯ | |
| • | Обратимый радионуклидный дефект перфузии более чем одна территория |
| • | Снижение фракции выброса радионуклидов при физической нагрузке |
| • | Повышенное поглощение радионуклида легкими |
| ЭХОКАРДИОГРАФИЯ СТРЕССА | |
| • | Нарушение движения стенки с вовлечением более двух сегментов, развивающееся при низкое напряжение |
| • | 9 0033 (доза добутамина ≤ 10 мг / мг / мин) или частота сердечных сокращений|
| • | Признаки обширной ишемии |
129″> Коронарная реваскуляризация
Первоначальные рандомизированные исследования, посвященные ранним инвазивным вмешательствам, показали, что такие подходы оказывали либо нейтральный, либо вредный эффект у пациентов с острым коронарным синдромом. 51 , 52 . Тем не менее, эти исследования подверглись резкой критике за высокую частоту перекрестного пересечения с половиной пациентов в группе консервативного лечения, которым проводилась катетеризация сердца. Более того, частота коронарной реваскуляризации была очень похожей и составила 44% и 33% для инвазивной и неинвазивной групп соответственно.Следовательно, вероятно, что пациентам из группы высокого риска проводилось вмешательство независимо от их рандомизированного лечения, а пациентам из группы низкого риска реваскуляризация проводилась только в том случае, если они находились в группе инвазивного лечения. Из исследований ACME и RITA-2 мы уже знаем, что у пациентов с низким риском, получавших чрескожное коронарное вмешательство, наблюдается избыток событий. 53 .
Данные наблюдений из реестра OASIS показали, что ранняя инвазивная стратегия, вероятно, будет особенно полезной у пациентов с рефрактерными симптомами и может снизить частоту повторных госпитализаций с нестабильной стенокардией 54 .Недавно было сообщено о двух рандомизированных контролируемых испытаниях, которые демонстрируют уместность ранней инвазивной стратегии, особенно при наличии электрокардиографических изменений или повышения сердечных ферментов 6 , 22 . По результатам 1-летнего наблюдения за исследованием FRISC II ранняя стратегия коронарной реваскуляризации связана с значительным снижением риска смерти (ОР 0,57, ДИ 0,36–0,90; P <0,02), инфаркта миокарда (ОР 0,74, ДИ 0,59–0,94; P <0.02) или повторная госпитализация (ОР 0,67, ДИ 0,62–0,72; P <0,001) 55 . Эти результаты были подтверждены последующим испытанием TACTICS с участием 2220 пациентов, которое продемонстрировало снижение риска на 22% ( P = 0,03) в первичной конечной точке смерти, инфаркта миокарда или повторной госпитализации по поводу острого коронарного синдрома через 6 месяцев. ‘ следовать за. В обоих этих испытаниях наблюдались существенные различия в частоте раннего вмешательства между группами инвазивной и неинвазивной стратегии: например, 71% против 9%, соответственно, в исследовании FRISC II 55 .Однако преимущества интервенционных стратегий еще не ясны, как могут показаться на первый взгляд. В обоих исследованиях использовался более чувствительный порог диагностики инфаркта миокарда для инфаркта миокарда, не связанного с процедурой, что позволило поставить диагноз инфаркта миокарда в консервативной группе. Это особенно уместно, учитывая, что большая часть абсолютного клинического преимущества наблюдалась в частоте инфаркта миокарда.
135″> Раннее начало вторичной профилактики в стационаре
Кардиологическая реабилитация, управление факторами риска и использование вторичной профилактической терапии у пациентов, выздоравливающих после эпизода нестабильной стенокардии, обсуждаются в другом месте этого тома.
При необходимости, все пациенты должны получать терапию аспирином, клопидогрелом и β-адреноблокаторами во время выписки из больницы. Однако в исследовании LIPID, в котором участвовали пациенты с нестабильной стенокардией, начало гиполипидемической терапии происходило через 3–24 месяца после индексного события. Недавно в исследовании MIRACL оценивали эффект раннего начала госпитализации (в течение 24–96 часов после поступления) аторвастатина в дозе 80 мг в день у 3086 пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q 57 .В течение 16 недель терапии комбинированная конечная точка смерти, инфаркта миокарда или повторной госпитализации по поводу ишемии миокарда снизилась на 16% ( P = 0,048), главным образом за счет сокращения повторных госпитализаций по поводу ишемии миокарда (26 %, P = 0,02). Эти данные требуют подтверждения, но, следовательно, кажется, что агрессивную гиполипидемическую терапию можно безопасно начать в больнице 57 .
143″> Список литературы 1
Fox KAA, Cokkinos DV, Deckers J, Keil U, Maggioni A, Steg G. Исследование ENACT: панъевропейский обзор острых коронарных синдромов. Европейская сеть по лечению острых коронарных заболеваний.
Eur Heart J
2000
;21
:1440
–92Collinson J, Flather MD, Fox KA et al.Клинические результаты, стратификация риска и практические модели нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST: проспективный реестр острых ишемических синдромов в Великобритании (PRAIS-UK).
Eur Heart J
2000
;21
:1450
–73Hamm CW, Braunwald E. Еще раз о классификации нестабильной стенокардии.
Обращение
2000
;102
:118
–224Holmvang L, Clemmensen P, Wagner G, Grande P.Стандартная электрокардиограмма при поступлении для ранней стратификации риска у пациентов с нестабильной ишемической болезнью сердца, не подходящих для лечения острой реваскуляризации: подисследование TRIM. Ингибирование тромбина при инфаркте миокарда.
Am Heart J
1999
;137
:24
–335Линдаль Б., Тосс Х., Зигбан А., Венге П., Валлентин Л. Маркеры повреждения и воспаления миокарда в связи с долгосрочной смертностью при нестабильной ишемической болезни сердца. Исследовательская группа FRISC.Фрагмин при нестабильности при ишемической болезни сердца.
N Engl J Med
2000
;343
:1139
–476Исследователи Fragmin и быстрая реваскуляризация при нестабильности ишемической болезни сердца (FRISC II). Инвазивное лечение по сравнению с неинвазивным лечением нестабильной ишемической болезни сердца: проспективное рандомизированное многоцентровое исследование FRISC II.
Ланцет
1999
;354
:708
–157Антман Е.М., Танасиевич М.Дж., Томпсон Б. и др.Уровни кардиоспецифического тропонина I для прогнозирования риска смерти у пациентов с острыми коронарными синдромами.
N Engl J Med
1996
;335
:1342
–98Hamm CW, Heeschen C, Goldmann B et al. Преимущество абциксимаба у пациентов с рефрактерной нестабильной стенокардией по отношению к уровням тропонина Т в сыворотке. Антитромбоцитарная терапия c7E3 Fab при нестабильной рефрактерной стенокардии (CAPTURE). Исследователи.
N Engl J Med
1999
;340
:1623
–99Heeschen C, Hamm CW, Goldmann B, Deu A, Langenbrink L, White HD.Концентрации тропонина для стратификации пациентов с острыми коронарными синдромами в зависимости от терапевтической эффективности тирофибана. Исследователи исследования PRISM. Ингибирование рецепторов тромбоцитов при лечении ишемического синдрома.
Ланцет
1999
;354
:1757
–6210Хаверкейт Ф., Томпсон С.Г., Пайк С.Д., Галлимор Дж. Р., Пепис МБ. Продукция C-реактивного белка и риск коронарных событий при стабильной и нестабильной стенокардии. Европейская группа по изучению согласованных действий по борьбе с тромбозом и инвалидностью стенокардии.
Ланцет
1997
;349
:462
–611Сотрудничество специалистов по борьбе с тромбоцитами. Совместный обзор рандомизированных исследований антитромбоцитарной терапии — I: предотвращение смерти, инфаркта миокарда и инсульта путем длительной антитромбоцитарной терапии у различных категорий пациентов.
BMJ
1994
;308
:81
–10612Ридкер П.М., Кушман М., Стампфер М.Дж., Трейси Р.П., Хеннекенс СН. Воспаление, аспирин и риск сердечно-сосудистых заболеваний у практически здоровых мужчин.
N Engl J Med
1997
;336
:973
–913Lewis HD, Davis JW, Archibald DG et al. Защитные эффекты аспирина от острого инфаркта миокарда и смерти у мужчин с нестабильной стенокардией. Результаты совместного исследования администрации ветеранов.
N Engl J Med
1983
;309
:396
–40314Balsano F, Rizzon P, Violi F et al. Антиагрегантное лечение тиклопидином при нестабильной стенокардии. Контролируемое многоцентровое клиническое исследование.Студия делла Тиклопидина nell’Angina Instabile Group.
Обращение
1990
;82
:17
–2615Руководящий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий.
Ланцет
1996
;348
:1329
–3916Исследователи CURE. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST.
N Engl J Med
2001
;345
:494
–50217Ингибирование рецепторов тромбоцитов в лечении ишемического синдрома у пациентов, ограниченных нестабильными признаками и симптомами (ПРИЗМ-ПЛЮС). Ингибирование рецептора гликопротеина IIb / IIIa тромбоцитов с помощью тирофибана при нестабильной стенокардии и инфаркте миокарда без зубца Q.
N Engl J Med
1998
;338
:1488
–9718Исследователи исследования гликопротеина тромбоцитов IIb / IIIa при нестабильной стенокардии: подавление рецепторов с помощью терапии интегрилином (PURSUIT).Подавление гликопротеина тромбоцитов IIb / IIIa эптифибатидом у пациентов с острыми коронарными синдромами.
N Engl J Med
1998
;339
:436
–4319Следователи EPIC. Использование моноклональных антител, направленных против рецептора гликопротеина тромбоцитов IIb / IIIa при коронарной ангиопластике с высоким риском.
N Engl J Med
1994
;330
:956
–6120Исследователи исследования CAPTURE. Рандомизированное плацебо-контролируемое исследование абциксимаба до и во время коронарного вмешательства при рефрактерной нестабильной стенокардии: исследование CAPTURE.
Ланцет
1997
;349
:1429
–3521The TARGET Investigators. Испытание аналогичной эффективности Тирофибана и РеоПро . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
22Следователи ТАКТИКА. Лечение стенокардии Агграстатом и определение стоимости терапии инвазивными или консервативными методами . Новый Орлеан, Лос-Анджелес: Американская кардиологическая ассоциация, 2000
23Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) IV. GUSTO-IV: Абциксимаб при нестабильной стенокардии . Амстердам: Европейское общество кардиологов, 2000
24Kong DF, Califf RM, Miller DP et al. Клинические результаты терапевтических средств, блокирующих интегрин гликопротеина IIb / IIIa при ишемической болезни сердца.
Обращение
1998
;98
:2829
–3525Олер А., Вули М.А., Олер Дж., Грейди Д. Добавление гепарина к аспирину снижает частоту инфаркта миокарда и смертность у пациентов с нестабильной стенокардией.Метаанализ.
JAMA
1996
;276
:811
–526Klein W, BuchWald A, Hillis SE
и др.
для исследователей FRagmin при нестабильной коронарной болезни сердца (FRIC). Сравнение низкомолекулярного гепарина с нефракционированным гепарином в острой форме и с плацебо в течение 6 недель при лечении нестабильной ишемической болезни сердца.Тираж
1997
;96
:61
–827Коэн М., Демерс С., Гурфинкель Е.П. и др. за исследование «Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q» (ESSENCE).Сравнение низкомолекулярного гепарина с нефракционированным гепарином при нестабильной ишемической болезни сердца.
N Engl J Med
1997
;337
:447
–5228Антман Э.М., МакКейб С.Х., Гурфинкель Е.П. и др. Эноксапарин предотвращает смерть и сердечные ишемические события при нестабильной стенокардии / инфаркте миокарда без зубца Q. Результаты исследования тромболизиса при инфаркте миокарда (TIMI) 11B.
Тираж
1999
;100
:1593
–60129Исследовательская группа FRAXIS.Сравнение двух длительностей лечения (6 дней и 14 дней) низкомолекулярного гепарина с 6-дневным лечением нефракционированным гепарином при начальном лечении нестабильной стенокардии или инфаркта миокарда без зубца Q: FRAXIS (FRAXiparine при ишемическом синдроме) .
Eur Heart J
1999
;20
:1553
–6230Eikelboom JW, Anand SS, Malmberg K, Weitz JI, Ginsberg JS, Yusuf S. Нефракционированный гепарин и низкомолекулярный гепарин при остром коронарном синдроме без подъема сегмента ST: метаанализ.
Ланцет
2000
;355
:1936
–4231Гудман С.Г., Коэн М., Бигонзи Ф. и др. Рандомизированное испытание низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином при нестабильной ишемической болезни сердца: результаты исследования ESSENCE за один год. Эффективность и безопасность подкожного эноксапарина при коронарных событиях без зубца Q.
J Am Coll Cardiol
2000
;36
:693
–832Глобальное использование стратегий для открытия окклюзированных коронарных артерий (GUSTO) Исследователи IIb.Сравнение рекомбинантного гирудина с гепарином для лечения острых коронарных синдромов.
N Engl J Med
1996
;335
:775
–8233Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-1). Сравнение эффектов двух доз рекомбинантного гирудина по сравнению с гепарином у пациентов с острой ишемией миокарда без подъема сегмента ST: пилотное исследование.
Обращение
1997
;96
:769
–7734Исследователи Организации по оценке стратегий лечения ишемических синдромов (OASIS-2).Эффекты рекомбинантного гирудина (лепирудина) по сравнению с гепарином на смерть, инфаркт миокарда, рефрактерную стенокардию и процедуры реваскуляризации у пациентов с острой ишемией миокарда без подъема сегмента ST: рандомизированное исследование.
Ланцет
1999
;353
:429
–3835Грайнахер А., Любенов Н. Рекомбинантный гирудин в клинической практике: основное внимание уделяется лепирудину.
Обращение
2001
;103
:1479
–8436Марк Д. Б., Каупер П. А., Берковиц С. Д. и др.Экономическая оценка низкомолекулярного гепарина (эноксапарин) по сравнению с нефракционированным гепарином у пациентов с острым коронарным синдромом: результаты рандомизированного исследования ESSENCE. Эффективность и безопасность подкожного введения эноксапарина при коронарных событиях без зубца Q.
Обращение
1998
;97
:1702
–737Stone PH, Gibson RS, Glasser SP et al. Сравнение пропранолола, дилтиазема и нифедипина при лечении амбулаторной ишемии у пациентов со стабильной стенокардией.
Обращение
1990
;82
:1962
–7238Дарги Х.Дж., Форд I, Фокс К.М. Европейское исследование общей ишемической нагрузки (TIBET). Влияние ишемии и лечения атенололом, нифедипином SR и их комбинацией на исходы у пациентов с хронической стабильной стенокардией.
Eur Heart J
1996
;17
:104
–1239Фримантл Н., Клеланд Дж., Янг П., Мейсон Дж., Харрисон Дж. Β-блокада после инфаркта миокарда: систематический обзор и мета-регрессионный анализ.
BMJ
1999
;318
:1730
–740Юсуф С., Виттес Дж., Фридман Л. Обзор результатов рандомизированных клинических исследований болезней сердца. II. Нестабильная стенокардия, сердечная недостаточность, первичная профилактика аспирином и модификация факторов риска.
JAMA
1988
;260
:2259
–6341Коттер Г., Мецкор Е., Калуски Е. и др. Рандомизированное исследование высоких доз изосорбида динитрата плюс низкие дозы фуросемида по сравнению с высокими дозами фуросемида плюс низкие дозы изосорбида динитрата при тяжелом отеке легких.
Ланцет
1998
;351
:389
–9342Friedensohn A, Meshulam R, Schlesinger Z. Рандомизированное двойное слепое сравнение эффектов ретард изосорбида динитрата, замедленного высвобождения верапамила и их комбинации на эпизоды ишемии миокарда.
Кардиология
1991
;79 (Дополнение 2)
:31
–4043Chrysant SG, Glasser SP, Bittar N. et al. Эффективность и безопасность мононитрата изосорбида пролонгированного действия при стабильной стенокардии напряжения.
Am J Cardiol
1993
;72
:1249
–5644Lubsen J, Tijssen JG. Эффективность нифедипина и метопролола в раннем лечении нестабильной стенокардии в отделении коронарной терапии: результаты голландского межвузовского исследования нифедипина / метопролола (HINT).
Am J Cardiol
1987
;60
:18A
–25A45Датская исследовательская группа по верапамилу при инфаркте миокарда. Влияние верапамила на смертность и основные события после острого инфаркта миокарда (датское исследование инфаркта верапамила — DAVIT II).
Am J Cardiol
1990
;66
:779
–8546Исследовательская группа многоцентрового исследования после инфаркта дилтиазема (MDPIT). Влияние дилтиазема на смертность и повторный инфаркт после инфаркта миокарда.
N Engl J Med
1988
;319
:385
–9247Patel DJ, Purcell HJ, Fox KM. Кардиопротекция путем открытия канала К (АТФ) при нестабильной стенокардии. Является ли это клиническим проявлением прекондиционирования миокарда? Результаты рандомизированного исследования никорандила.CESAR 2 расследование. Клинические европейские исследования стенокардии и реваскуляризации.
Eur Heart J
1999
;20
:51
–748Stone PH, Thompson B, Zaret BL et al. Факторы, связанные с неэффективностью медикаментозной терапии у пациентов с нестабильной стенокардией и инфарктом миокарда без зубца Q. Исследование базы данных TIMI-IIIB.
Eur Heart J
1999
;20
:1084
–9349Антман Э.М., Коэн М., Бернинк П.Дж. и др.Шкала риска TIMI для нестабильной стенокардии / ИМ без подъема сегмента ST: метод прогнозирования и принятия терапевтических решений.
JAMA
2000
;284
:835
–4250Браунвальд Э., Антман Э.М., Бизли Дж. У. и др. Рекомендации ACC / AHA по ведению пациентов с нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST. Отчет Американского колледжа кардиологии / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению пациентов с нестабильной стенокардией).
J Am Coll Cardiol
2000
;36
:970
–106251Anderson HV, Cannon CP, Stone PH et al. Годовые результаты клинического исследования «Тромболизис при инфаркте миокарда» (TIMI) IIIB: рандомизированное сравнение тканевого активатора плазминогена с плацебо и ранней инвазивной и ранней консервативной стратегии при нестабильной стенокардии и инфаркте миокарда без зубца Q
J Am Coll Cardiol
1995
;26
:1643
–5053Участники исследования RITA-2.Коронарная ангиопластика в сравнении с медикаментозной терапией стенокардии: второе исследование рандомизированного интервенционного лечения стенокардии (RITA-2).
Ланцет
1997
;350
:461
–852Boden WE, O’Rourke RA, Crawford MH et al. Результаты у пациентов с острым инфарктом миокарда без зубца Q, случайным образом отнесенных к инвазивной стратегии по сравнению с консервативной стратегией ведения: исследователи исследования «Стратегии лечения инфаркта без зубца Q в больнице для ветеранов» (VANQWISH).
N Engl J Med
1998
;338
:1785
–9254Yusuf S, Flather M, Pogue J и др. для следователей реестра OASIS. Различия между странами в инвазивных кардиологических процедурах и исходах у пациентов с подозрением на нестабильную стенокардию или инфаркт миокарда без начальной элевации ST.
Ланцет
1998
;352
:507
–1455Валлентин Л., Лагерквист Б., Хустед С., Контны Ф, Столе, Сван Е. для следователей FRISC II.Результат через 1 год после инвазивного вмешательства по сравнению с неинвазивной стратегией при нестабильной ишемической болезни сердца: инвазивное рандомизированное исследование FRISC II.
Ланцет
2000
;356
:9
–1656Юсуф С., Цукер Д., Педуцци П. и др. Влияние операции по аортокоронарному шунтированию на выживаемость: обзор 10-летних результатов рандомизированных исследований, проведенных Коллаборацией исследователей хирургии коронарного шунтирования.
Ланцет
1994
;344
:563
–7057Schwartz GG, Olsson AG, Egekowitz MD et al.Влияние атонастатина на ранние рецидивирующие ишемические события при острых коронарных синдромах.
JAMA
2001
;285
:1711
–18Распознавание сердечного приступа или стенокардии
Если у вас есть факторы риска сердечных заболеваний, вы всегда должны следить за признаками стенокардии или сердечного приступа. Если у вас внезапно возникла проблема с сердцем, немедленное лечение может спасти вам жизнь.
Факторы риска сердечного приступа включают:
Пожилой возраст
Высокий холестерин
Высокое кровяное давление
Наличие ближайшего члена семьи, например брата, сестры или родителей, у которых был сердечный приступ до 50 лет
Диабет
Курение
Избыточный вес
Курение или употребление стимуляторов, таких как кокаин или амфетамин
Высокий стресс
2 9124 включая диету с высоким содержанием жиров и мало физических упражнений.Что такое стенокардия и сердечный приступ
Стенокардия — это болезненное жжение, стеснение или давление в груди, спине, шее, горле или челюсти. Это означает, что к сердечной мышце поступает недостаточно крови. Обычно это происходит из-за закупорки сердечной артерии. Стенокардия — это признак того, что у вас может быть или вот-вот случится сердечный приступ. Вам необходимо сразу позвонить по телефону 911 .
Сердечный приступ также известен как острый инфаркт миокарда (ОИМ).Это то, что происходит, когда кровь и кислород не могут попасть в часть сердечной мышцы. Эта часть сердечной мышцы повреждается и начинает умирать. Если поражено достаточное количество сердца, оно не сможет правильно биться .. Это серьезно ограничит его способность посылать кровь в мозг и другие части тела. Это может привести к смерти. При сердечном приступе жизненно важно как можно скорее обратиться за помощью.
Стабильная стенокардия в сравнении с нестабильной стенокардией
Стабильная стенокардия также известна как хроническая стенокардия.Имеет типичный узор. Это случается, когда вы физически напрягаетесь или испытываете сильные эмоции. Нитроглицерин, отдых или оба этих препарата легко ослабят симптомы стабильной стенокардии. Симптомы стабильной стенокардии, скорее всего, будут повторяться каждый раз, когда они у вас появляются. Важно обсудить эти симптомы со своим лечащим врачом. Они могут быть предупреждающим знаком о будущем сердечном приступе.
Нестабильная стенокардия вызывает неожиданные или непредсказуемые симптомы, обычно когда вы находитесь в состоянии покоя. Нестабильная стенокардия требует неотложной медицинской помощи.Стенокардия также считается нестабильной, если покой и нитроглицерин не облегчают симптомы. Это также нестабильно, если симптомы ухудшаются, возникают чаще или длятся дольше. Эти симптомы могут означать, что у вас серьезная закупорка или спазм сердечной артерии. Нестабильная стенокардия обычно является признаком активного сердечного приступа. Запомните следующие советы:
Симптомы стабильной стенокардии должны исчезнуть после отдыха или приема лекарств. Если они не уезжают, звоните 911 !
Симптомы стабильной стенокардии длятся всего несколько минут.Если они длятся дольше или уйдут и вернутся, у вас может быть сердечный приступ. Звоните 911 !
Если у вас одышка, холодный пот, тошнота или головокружение, позвоните по телефону 911 !
При впервые появившейся стенокардии есть только один ответ: позвоните 911 ! Никогда не ставьте себе диагноз стенокардия самостоятельно. Если эти симптомы появились впервые или стали хуже, чем обычно, звоните 911 !
Предупреждающие признаки сердечного приступа
Если у вас есть симптомы, которые вы не можете объяснить, немедленно звоните 911 .Не езжайте в отделение неотложной помощи. Это предупреждающие признаки возможного сердечного приступа:
Дискомфорт в груди. Большинство сердечных приступов связаны с дискомфортом в центре грудной клетки, который длится более нескольких минут или проходит и возвращается. Это может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли.
Дискомфорт в других областях верхней части тела. Симптомы могут включать боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или животе.
Одышка с дискомфортом в груди или без него
Другие признаки могут включать в себя появление холодного пота, тошноту или головокружение.
Если вы думаете, что у кого-то инфаркт, позвоните 911 вместо того, чтобы отвезти человека в скорую помощь. После того, как вы позвоните 911 , вам скажут, что делать. Диспетчер 911 может посоветовать дать человеку аспирин в ожидании прибытия помощи. Если диспетчер не говорит вам об этом, не давайте пациенту аспирин.В некоторых случаях аспирин может быть опасен.
Записка для женщин. Как и мужчины, у женщин обычно возникает боль или дискомфорт в груди в качестве симптома сердечного приступа. Но женщины несколько чаще, чем мужчины, имеют менее распространенные симптомы. К ним относятся одышка, изжога, тошнота и рвота, боль в спине или челюсти.
Примечание для пожилых людей. Пожилые люди также могут не иметь типичных симптомов сердечного приступа. У них могут быть такие симптомы, как обморок, слабость или спутанность сознания.Игнорирование этих симптомов может привести к тяжелой болезни или смерти. Вам следует немедленно проверить свои симптомы.
Если у вас был сердечный приступ. Люди, перенесшие один сердечный приступ, подвержены риску другого. Ваш врач может назначить лекарство, такое как нитроглицерин, при появлении боли в груди. Или вам могут потребоваться лекарства, чтобы снизить частоту сердечных сокращений и артериальное давление, чтобы предотвратить стенокардию и новый сердечный приступ. Не забывайте принимать любые лекарства, которые вам дал врач.Не останавливайте их, не поговорив предварительно со своим врачом.
Если у вас диабет: проблемы с тихим сердцем
Со временем высокий уровень сахара в крови может повредить нервы в вашем теле. Это может помешать вам почувствовать боль, вызванную проблемой с сердцем, что приведет к «тихой» проблеме с сердцем. Если вы не чувствуете симптомов, у вас меньше возможностей узнать, что у вас сердечный приступ, и сразу же начать лечение. Поговорите со своим врачом о том, как снизить риск возникновения тихих проблем с сердцем.
Лечение стенокардии, условия и причины | Узнайте о методах лечения стенокардии и распространенных причинах боли в груди
Целая команда специалистов по сердечно-сосудистым заболеваниям в университетских больницах Института сердца и сосудов Харрингтона предлагает опыт и передовые методы лечения, необходимые, чтобы помочь пациентам с болью в груди или стенокардией найти облегчение и снизить риск сердечного приступа.
Наша интегрированная команда кардиологов работает вместе, чтобы обеспечить эффективную диагностику и лечение пациентов с болью в груди, чтобы уменьшить повреждение сердца на самых ранних стадиях сердечного приступа.К таким специалистам относятся:
- Кардиологи
- Интервенционные кардиологи
- Кардиохирурги и сосудистые хирурги
- Кардиологические медсестры
- Кардиологи
Условия, которые могут вызвать боль в груди
Боль в груди или стенокардия возникает, когда сердце не получает кислород, необходимый для нормальной работы. Симптомы стенокардии включают боль или давление в середине грудной клетки, а также могут привести к тошноте, потоотделению или одышке.
Существует два типа стенокардии: стабильная и нестабильная. Стабильная стенокардия является наиболее распространенной и заставляет сердце работать больше, чем обычно. Хотя обычно это результат физических нагрузок, таких как ходьба или подъем по лестнице, это также может произойти, когда вы находитесь в состоянии стресса или расстроены. Стабильная стенокардия обычно проходит через несколько минут после отдыха или приема прописанных лекарств.
Нестабильная стенокардия возникает, когда бляшка или сгусток крови снижают приток крови к сердцу. Нестабильная стенокардия возникает внезапно при физической нагрузке или без нее и обычно не может быть купирована отдыхом или лекарствами.Нестабильная стенокардия является предупреждающим признаком сердечного приступа и требует немедленного лечения.
Следующие состояния могут вызвать боль в груди:
- Мерцание предсердий: наиболее распространенный вид аритмии.
- Ишемическая болезнь сердца: заболевание, которое возникает, когда воскообразное вещество, известное как бляшка, накапливается, вызывая сужение артерий.
- Сердечная недостаточность: хроническое заболевание, при котором сердце не может перекачивать кровь, достаточную для удовлетворения потребностей организма в крови и кислороде.
- Заболевание сердечного клапана: это состояние возникает, когда один или несколько сердечных клапанов не работают должным образом.
- Гипертония: заболевание, возникающее, когда кровь течет по кровеносным сосудам с большей силой, чем обычно.
Распознавание факторов риска боли в груди
Вопреки распространенному мнению, боль в груди может быть как у мужчин, так и у женщин. Хотя некоторые факторы риска стенокардии не поддаются контролю, например возраст и семейный анамнез сердечных заболеваний, другие находятся под вашим контролем.Выбор образа жизни играет важную роль в повышении риска сердечных заболеваний. Некоторые факторы риска можно устранить, в том числе:
Изменения образа жизни, такие как отказ от курения, контроль уровня холестерина, здоровое питание с низким содержанием насыщенных жиров и натрия, регулярные физические упражнения, поддержание здорового веса и поддержание нормального кровяного давления и сахара в крови — все это может снизить риск сердечных заболеваний.
Расширенные методы лечения для облегчения и предотвращения боли в груди
Наши кардиологи стремятся лечить боль в груди и предотвращать ее повторение.Помимо рекомендаций по изменению образа жизни, для контроля этого состояния могут быть назначены такие лекарства, как нитроглицерин, бета-адреноблокаторы и блокаторы кальциевых каналов. Эти лекарства помогают снизить нагрузку на ваше сердце, расслабляя кровеносные сосуды, снижая уровень холестерина и предотвращая образование тромбов.
В случае, если изменение образа жизни и лекарства не помогают контролировать стенокардию, может потребоваться процедура. Наши интервенционные кардиологи или кардиохирурги могут предложить один из следующих методов лечения:
- Расширенная внешняя контрпульсационная терапия (УНКП): Цель УНКП — увеличить приток крови к сердцу.Он работает путем наложения на ноги манжет для измерения кровяного давления, которые надуваются и сдуваются в ритме с вашим сердцебиением.
- Коронарная ангиопластика: В этой минимально инвазивной процедуре небольшая трубка вводится через иглу в артерию до сердца. Затем надувается небольшой баллончик внутри трубки, чтобы заставить кровь течь снова. Чтобы артерия оставалась открытой, можно вставить трубку или стент из проволочной сетки.
- Аортокоронарное шунтирование (АКШ): Хирургия коронарного шунтирования заключается в том, чтобы взять артерии из другой части тела и использовать их для обхода суженных или заблокированных артерий и перенаправления кровотока.
Вы испытывали боль в груди?
Если вы испытывали боль в груди, даже небольшую, или беспокоитесь о сердечных заболеваниях, обратитесь к одному из наших кардиологов в университетских больницах. У нас есть возможность записаться на прием к нашей команде экспертов в удобных местах рядом с вами.
Сердечный приступ и нестабильная стенокардия
Обзор
Что такое сердечный приступ?
Сердечный приступ возникает, когда кровоток к сердцу блокируется. Без крови и кислорода, который она несет, часть сердца начинает умирать.Сердечный приступ не обязательно должен быть смертельным. Быстрое лечение может восстановить приток крови к сердцу и спасти вам жизнь.
Ваш врач может назвать сердечный приступ инфарктом миокарда или инфарктом миокарда. Ваш врач может также использовать термин острый коронарный синдром для обозначения сердечного приступа или нестабильной стенокардии.
Что такое стенокардия и почему нестабильная стенокардия вызывает беспокойство?
Стенокардия (скажем, «ANN-juh-nuh» или «ann-JY-nuh») является симптомом ишемической болезни сердца. Стенокардия возникает при недостаточном притоке крови к сердцу.Стенокардия может быть опасной. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и знать, когда обращаться за помощью.
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди. Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, или в одном или обоих плечах или руках.
Существует два типа стенокардии:
- Стабильная стенокардия означает, что вы обычно можете предсказать, когда проявятся ваши симптомы.Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию. Вы также знаете, как облегчить симптомы покоем или нитроглицерином.
- Нестабильная стенокардия означает, что ваши симптомы изменились по сравнению с типичной картиной стабильной стенокардии. Ваши симптомы не проявляются в предсказуемое время. Например, вы можете почувствовать стенокардию во время отдыха. Ваши симптомы могут не исчезнуть после отдыха или приема нитроглицерина.
Нестабильная стенокардия требует неотложной помощи.Это может означать, что у вас сердечный приступ.
Что вызывает сердечный приступ?
Сердечный приступ случается, когда приток крови к сердцу блокируется. Обычно это происходит из-за того, что внутри коронарных артерий накопились жировые отложения, называемые бляшками, по которым кровь поступает в сердце. Если налет разрывается, организм пытается исправить это, образуя вокруг него сгусток. Сгусток может блокировать артерию, препятствуя притоку крови и кислорода к сердцу.
Этот процесс образования бляшек в коронарных артериях называется ишемической болезнью сердца или ИБС.У многих людей зубной налет начинает формироваться в детстве и постепенно накапливается в течение всей жизни. Отложения зубного налета могут ограничивать приток крови к сердцу и вызывать стенокардию. Но слишком часто сердечный приступ является первым признаком ИБС.
Такие вещи, как интенсивные упражнения, внезапные сильные эмоции или употребление запрещенных наркотиков (например, стимуляторов, таких как кокаин), могут вызвать сердечный приступ. Но во многих случаях нет четкой причины, почему сердечные приступы происходят именно тогда, когда они происходят.
Каковы симптомы?
Симптомы сердечного приступа включают:
- Боль или давление в груди или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Вот еще несколько способов описать боль от сердечного приступа:
- Многие люди описывают боль как дискомфорт, давление, сдавливание или тяжесть в груди.
- Люди часто прикладывают кулак к груди, когда описывают боль.
- Боль может распространяться вниз по левому плечу и руке, а также в другие области, например, спину, челюсть, шею или правую руку.
Нестабильная стенокардия имеет симптомы, похожие на сердечный приступ.
Что делать, если вы думаете, что у вас сердечный приступ?
Если у вас есть симптомы сердечного приступа, действуйте быстро.Быстрое лечение может спасти вам жизнь.
Если ваш врач прописал нитроглицерин при стенокардии:
- Примите 1 дозу нитроглицерина и подождите 5 минут.
- Если ваши симптомы не улучшатся или ухудшатся, позвоните по телефону 911 или в другие службы экстренной помощи . Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайтесь на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина.Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь. Не пытайтесь водить машину самостоятельно.
Если у вас , а у нитроглицерин:
- Позвоните 911 или в другие службы экстренной помощи сейчас . Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайтесь на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина.Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь. Не пытайтесь водить машину самостоятельно.
Лучше всего поехать в больницу на машине скорой помощи. Парамедики могут начать лечение по спасению жизни еще до вашего прибытия в больницу. Если вы не можете добраться до службы экстренной помощи, попросите кого-нибудь отвезти вас в больницу. Не садитесь за руль, если у вас нет другого выбора.
Как лечится сердечный приступ?
Если вы поедете в больницу на машине скорой помощи, сразу же начнется лечение, чтобы восстановить кровоток и ограничить повреждение сердца.Вам могут дать:
- Аспирин и другие лекарства для предотвращения образования тромбов.
- Лекарства, разрушающие тромбы (тромболитики).
- Лекарства для уменьшения нагрузки на сердце и облегчения боли.
В больнице вам сдадут такие анализы, как:
- Электрокардиограмма (ЭКГ или ЭКГ). Он может обнаруживать признаки плохого кровотока, повреждения сердечной мышцы, аномального сердцебиения и других проблем с сердцем.
- Анализы крови, в том числе тесты для определения уровня сердечных ферментов.Наличие этих ферментов в крови обычно является признаком повреждения сердца.
- Катетеризация сердца, если другие тесты показывают, что у вас может быть сердечный приступ. Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.
Если катетеризация сердца показывает, что артерия заблокирована, врач может сразу же провести ангиопластику, чтобы улучшить кровоток по артерии. Или врач может провести экстренное шунтирование, чтобы перенаправить кровь вокруг заблокированной артерии.Возможно, вам придется доставить в больницу, где могут провести эти процедуры, если в вашем районе ее нет.
После этих процедур вы примете лекарства, которые помогут предотвратить повторный сердечный приступ. Правильно принимайте все лекарства. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, у вас может повыситься риск повторного сердечного приступа.
После сердечного приступа вероятность его повторного повышается.Участие в программе кардиологической реабилитации помогает снизить этот риск. Программа кардиологической реабилитации разработана для вас и проводится под наблюдением врачей и других специалистов. Это может помочь вам научиться соблюдать сбалансированную диету и безопасно заниматься спортом.
После сердечного приступа часто возникает чувство беспокойства и страха. Но если вы чувствуете себя очень грустно или безнадежно, спросите своего врача о лечении. Лечение депрессии может помочь вам оправиться от сердечного приступа.
Можно ли предотвратить сердечный приступ?
Сердечные приступы обычно являются результатом сердечного приступа, поэтому принятие мер по отсрочке или обращению вспять ишемической болезни сердца может помочь предотвратить сердечный приступ.Болезни сердца являются основной причиной смерти как мужчин, так и женщин, поэтому эти шаги важны для всех.
Для улучшения здоровья сердца:
- Не курите и не курите пассивным курением. Отказ от курения может быстро снизить риск повторного сердечного приступа или смерти.
- Придерживайтесь здоровой для сердца диеты, включающей большое количество рыбы, фруктов, овощей, бобов, зерновых и хлеба с высоким содержанием клетчатки, а также оливкового масла.
- Регулярно выполняйте физические упражнения. Ваш врач может посоветовать вам безопасный уровень упражнений.
- Контролируйте уровень холестерина и артериальное давление.
- Управляйте своим диабетом.
- Снизьте уровень стресса. Стресс может повредить ваше сердце.
- Если вы говорили об этом со своим врачом, принимайте малые дозы аспирина каждый день. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Причина
Сердечный приступ или нестабильная стенокардия вызваны внезапным сужением или закупоркой коронарной артерии. Эта закупорка препятствует попаданию крови и кислорода в сердце.Сердечный приступ или нестабильная стенокардия могут произойти, когда бляшка в коронарной артерии разрывается или разрывается. Затем кровь свертывается в артерии и блокирует кровоток.
При сердечном приступе из-за отсутствия кровотока клетки сердечной мышцы начинают умирать. При нестабильной стенокардии кровоток полностью не блокируется тромбом. Но сгусток крови может быстро разрастаться и перекрыть артерию.
Атеросклероз приводит к накоплению бляшек в коронарных артериях, что называется ишемической болезнью сердца.
Стент в коронарной артерии также может быть заблокирован и вызвать сердечный приступ. Стент может снова стать узким, если после установки стента вырастет рубцовая ткань. А сгусток крови может застрять в стенте и заблокировать кровоток к сердцу.
Триггеры сердечного приступа
В большинстве случаев нет четких причин, по которым сердечные приступы происходят именно тогда. Но иногда ваше тело выделяет адреналин и другие гормоны в кровоток в ответ на сильные эмоции, такие как гнев, страх и импульс «бей или беги».Тяжелые физические нагрузки, эмоциональный стресс, недостаток сна и переедание также могут вызвать эту реакцию. Адреналин повышает кровяное давление и частоту сердечных сокращений и может вызвать сужение коронарных артерий, что может вызвать разрыв нестабильной бляшки.
Редкие причины
В редких случаях коронарные артерии сокращаются и сокращаются, вызывая симптомы сердечного приступа. В тяжелых случаях спазм может полностью заблокировать кровоток и вызвать сердечный приступ. В большинстве случаев в этих случаях также присутствует атеросклероз, хотя иногда артерии не сужаются.Спазмы могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами. Но во многих случаях неизвестно, что вызывает спазм.
Другой редкой причиной сердечного приступа может быть внезапный разрыв коронарной артерии или спонтанное расслоение коронарной артерии. В этом случае коронарная артерия разрывается без известной причины.
Симптомы
Сердечный приступ
Симптомы сердечного приступа включают:
- Боль или давление в груди или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Позвоните 911 или другие службы экстренной помощи немедленно , если вы подозреваете, что у вас сердечный приступ.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните по телефону 911. Не ждите, чтобы позвать на помощь.
Стенокардия нестабильная
Симптомы нестабильной стенокардии похожи на инфаркт.
Позвоните 911 или другие службы экстренной помощи немедленно , если вы подозреваете, что у вас сердечный приступ или нестабильная стенокардия.
Люди с нестабильной стенокардией часто описывают свои симптомы как:
- Отличные от их типичной картины стабильной стенокардии. Их симптомы не проявляются в предсказуемое время.
- Внезапно становится более частым, тяжелым или продолжительным, либо вызывается меньшими усилиями, чем раньше.
- Происходит в состоянии покоя без очевидного напряжения или стресса. Некоторые говорят, что эти симптомы могут разбудить вас.
- Не реагирует на отдых или нитроглицерин.
Симптомы стабильной стенокардии отличаются от симптомов нестабильной стенокардии. Стабильная стенокардия возникает в предсказуемое время при определенной нагрузке или активности и может продолжаться без особых изменений в течение многих лет. Оно облегчается отдыхом или нитратами (нитроглицерином) и обычно длится менее 5 минут.
Женские симптомы
Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Женщины чаще, чем мужчины откладывают обращение за помощью из-за возможного сердечного приступа. Женщины откладывают это по многим причинам, например, они не уверены, что это сердечный приступ, или не хотят беспокоить других. Но лучше перестраховаться, чем сожалеть. Если у вас есть симптомы возможного сердечного приступа, обратитесь за помощью. Когда вы попадете в больницу, не бойтесь говорить о том, что вам нужно. Чтобы получить необходимые вам анализы и лечение, убедитесь, что ваши врачи знают, что вы думаете, что у вас может быть сердечный приступ.
Другие способы описания боли в груди
Люди, перенесшие сердечный приступ, часто по-разному описывают боль в груди.Боль:
- Может ощущаться как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение, острая боль (реже) или тупая боль. При описании боли люди часто прикладывают кулак к груди.
- Может распространяться от груди вниз по левому плечу и руке (наиболее частое место), а также в другие области, включая левое плечо, середину спины, верхнюю часть живота, правую руку, шею и челюсть.
- Может быть диффузным — обычно трудно указать точное место боли.
- Не становится хуже от глубокого вдоха или надавливания на грудь.
- Обычно начинается с низкого уровня, затем постепенно увеличивается в течение нескольких минут до пика. Дискомфорт может приходить и уходить. Боль в груди, которая достигает максимальной интенсивности в течение нескольких секунд, может представлять собой еще одну серьезную проблему, такую как расслоение аорты.
«Тихий сердечный приступ» без каких-либо симптомов возможен, но это случается редко.
Что увеличивает ваш риск
Ишемическая болезнь сердца (ИБС) является основной причиной сердечных приступов.Таким образом, чем больше у вас факторов риска ИБС, тем выше риск нестабильной стенокардии или сердечного приступа. Основными рисками ИБС являются:
Женщины и болезни сердца
Женщины имеют уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью. Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
C-реактивный белок (CRP)
Тип белка в крови может помочь определить риск сердечного приступа. Этот белок называется высокочувствительным С-реактивным белком (hs-CRP).Он обнаруживается с помощью анализа крови на С-реактивный белок (СРБ). Этот тест может помочь определить ваш риск сердечного приступа, особенно если он рассматривается вместе с другими факторами риска, такими как холестерин, возраст, артериальное давление и курение. Но связь между высоким уровнем CRP и риском сердечных заболеваний не очень хорошо изучена.
НПВП
Большинство нестероидных противовоспалительных препаратов (НПВП), которые используются для облегчения боли и лихорадки, уменьшения отека и воспаления, могут увеличить риск сердечного приступа.Этот риск выше, если вы принимаете НПВП в более высоких дозах или в течение длительного периода времени. Люди старше 65 лет или у которых есть заболевания сердца, желудка или кишечника, чаще имеют проблемы. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Аспирин, в отличие от других НПВП, может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение. Посоветуйтесь со своим врачом, прежде чем начинать принимать аспирин каждый день.
Информацию о том, как предотвратить сердечный приступ, см. В разделе «Профилактика» этого раздела.
Когда звонить
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьте его.
Позвоните 911 или другие службы экстренной помощи немедленно , если у вас есть симптомы сердечного приступа. К ним могут относиться:
- Боль или давление в груди или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
После того, как вы позвоните в службу 911, оператор может посоветовать вам жевать 1 таблетку для взрослых или 2–4 небольших дозы аспирина. Ждите скорую.Не пытайтесь водить машину самостоятельно.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните по телефону 911. Не ждите, чтобы позвать на помощь.
Женские симптомы. Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Зачем ждать скорую помощь?
Позвонив в службу 911 и доставив скорую помощь в больницу, вы, возможно, сможете начать лечение до прибытия в больницу. Если в пути возникают какие-либо осложнения, персонал скорой помощи обучен их оценивать и лечить.
Если скорая помощь недоступна, попросите кого-нибудь отвезти вас в отделение неотложной помощи. Не садитесь за руль в больницу.
CPR
Если вы стали свидетелем того, как человек потерял сознание, позвоните в службу 911 или в другие службы экстренной помощи и начните СЛР (сердечно-легочную реанимацию).Оператор скорой помощи может научить вас, как выполнять СЛР.
К кому обращаться
Техники и фельдшеры скорой медицинской помощи могут начать лечение в машине скорой помощи. В крупных городах вас осмотрит и лечит специалист по неотложной медицинской помощи в отделении неотложной помощи. В небольших населенных пунктах вас может обследовать семейный врач. Для получения постоянного ухода специалист по неотложной медицине направит вас к кардиологу. В небольших населенных пунктах ваш семейный врач часто обеспечивает постоянную помощь.Если вам понадобится операция, вас направят к сердечно-сосудистому хирургу.
Обследования и тесты
Экстренное обследование при сердечном приступе
После того, как вы позвоните в службу 911, чтобы узнать о сердечном приступе, парамедики быстро оценят вашу частоту сердечных сокращений, артериальное давление и частоту дыхания. Они также поместят электроды на вашу грудь для электрокардиограммы (ЭКГ, ЭКГ), чтобы проверить электрическую активность вашего сердца.
Когда вы прибудете в больницу, врач отделения неотложной помощи изучит вашу историю болезни и проведет медицинский осмотр, а также сделает более полную ЭКГ.Техник возьмет кровь для проверки сердечных ферментов, которые попадают в кровоток, когда клетки сердца умирают.
Если ваши тесты показывают, что у вас есть риск сердечного приступа, ваш врач, вероятно, порекомендует вам катетеризацию сердца. Затем врач может увидеть, заблокированы ли ваши коронарные артерии и как работает ваше сердце.
Если артерия кажется заблокированной, во время катетеризации может быть выполнена ангиопластика — процедура по открытию закупоренных артерий.Или вас направят к сердечно-сосудистому хирургу для операции по аортокоронарному шунтированию.
Некоторые методы лечения и тесты, такие как катетеризация сердца, могут быть доступны только в региональных медицинских центрах. Обследования и лечение, которые выберет ваш врач, могут зависеть от того, насколько вы близко к региональному центру и сколько времени потребуется, чтобы доставить вас в центр для лечения.
Если ваши тесты , а не , явно показывают сердечный приступ или нестабильную стенокардию, и у вас нет других факторов риска (например, предыдущего сердечного приступа), вам, вероятно, придется пройти другие тесты.Они могут включать сканирование сердечной перфузии или визуализацию ОФЭКТ. В Канаде визуализация SPECT доступна только в крупных городских медицинских центрах и университетских клиниках.
Обследование после сердечного приступа
Через 2–3 дня после сердечного приступа или после госпитализации по поводу нестабильной стенокардии вы можете сдать дополнительные анализы. (Даже если у вас, возможно, были некоторые из этих тестов, когда вы были в отделении неотложной помощи, вы можете пройти некоторые из них снова.) сердце все еще получает достаточный кровоток.
Эти тесты могут включать:
- Эхокардиограмма (эхо). Эхо используется, чтобы узнать несколько вещей о сердце, включая его размер, толщину, движение и кровоток.
- Стресс-электрокардиограмма (например, тестирование на беговой дорожке). Этот тест сравнивает вашу ЭКГ в состоянии покоя с ЭКГ после того, как ваше сердце подверглось нагрузке, будь то физические упражнения (беговая дорожка или велосипед) или с помощью лекарства.
- Стресс-эхокардиограмма.Стресс-эхокардиограмма может показать, возможно ли снижение притока крови к сердцу.
- Сканирование сердечной перфузии. Этот тест используется для оценки количества крови, попадающей в сердечную мышцу во время отдыха и упражнений.
- Катетеризация сердца. В этом тесте краситель (контрастное вещество) вводится в коронарные артерии для оценки состояния сердца и коронарных артерий.
- Сканирование пула сердечной крови. Этот тест показывает, насколько хорошо ваше сердце перекачивает кровь к остальному телу.
- Тест на холестерин. Этот тест показывает количество холестерина в крови.
Обзор лечения
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь.
При оказании неотложной помощи кровь возвращается к сердцу. Это лечение похоже на нестабильную стенокардию и сердечный приступ.
- При нестабильной стенокардии лечение предотвращает сердечный приступ.
- Лечение сердечного приступа ограничивает повреждение сердца.
Скорая помощь
Лечение начинается в отделении скорой и неотложной помощи. При необходимости вы можете получить кислород. Вы можете получить морфин, если вам нужно обезболивающее.
Цель вашей медицинской бригады — предотвратить необратимое повреждение сердечной мышцы, как можно быстрее восстановив приток крови к сердцу.
Лечение включает:
- Нитроглицерин. Он открывает сердечные артерии, чтобы помочь крови течь обратно к сердцу.
- Бета-блокаторы . Эти препараты снижают частоту сердечных сокращений, артериальное давление и нагрузку на сердце.
Вы также получите лекарства от тромбов. Их дают, чтобы сгустки крови не увеличивались, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка в службу 911.
- Антиагрегантное средство .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb / IIIa .
- Тромболитики.
Ангиопластика или хирургия
Ангиопластика . Врачи стараются сделать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
При ангиопластике кровь приливает к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа.
Но ангиопластика доступна не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где доступна ангиопластика.
Если вы лечитесь в больнице, где есть соответствующее оборудование и персонал, вас могут направить в лабораторию катетеризации сердца.Вам будет проведена катетеризация сердца, также называемая коронарной ангиограммой. Ваш врач проверит ваши коронарные артерии, чтобы определить, подходит ли вам ангиопластика.
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим вариантом из-за местоположения закупорки или из-за многочисленных закупорок.
Некоторые виды лечения и анализы, такие как ангиопластика, катетеризация сердца и шунтирование, могут быть доступны только в определенных региональных медицинских центрах.Обследования и лечение, которые выберет ваш врач, могут зависеть от того, насколько вы близко к региональному центру и сколько времени потребуется, чтобы доставить вас в центр для лечения.
Другое лечение в больнице
После сердечного приступа вы останетесь в больнице как минимум несколько дней. Ваши врачи и медсестры будут внимательно следить за вами. Они проверит вашу частоту сердечных сокращений и ритм, артериальное давление и лекарства, чтобы убедиться, что у вас нет серьезных осложнений.
Врачи посоветуют вам лекарства, которые снижают риск повторного сердечного приступа или осложнений и помогают дольше жить после сердечного приступа.Возможно, вы уже принимали некоторые из этих лекарств. Примеры включают:
Вы будете принимать эти лекарства в течение длительного времени, возможно, всю оставшуюся жизнь.
После того, как вы пойдете домой из больницы, принимайте все лекарства правильно. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, у вас может повыситься риск повторного сердечного приступа.
Кардиологическая реабилитация
Кардиологическую реабилитацию можно начать в больнице или вскоре после того, как вы вернетесь домой.Это важная часть вашего восстановления после сердечного приступа. Кардиологическая реабилитация научит вас быть более активным и изменить образ жизни, чтобы укрепить сердце и улучшить здоровье. Кардиологическая реабилитация может помочь вам почувствовать себя лучше и снизить риск возникновения проблем с сердцем в будущем.
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Отказ от курения — это часть кардиологической реабилитации. Лекарства и консультации могут помочь вам бросить курить навсегда. Люди, которые продолжают курить после сердечного приступа, гораздо чаще, чем некурящие, могут перенести еще один сердечный приступ. Когда человек бросает курить, риск повторного сердечного приступа значительно снижается в первый год после отказа от курения.
Посетите своего врача
Ваш врач захочет внимательно следить за вашим здоровьем после сердечного приступа. Обязательно соблюдайте все свои встречи.Сообщите своему врачу о любых изменениях в вашем состоянии, таких как изменения в боли в груди, увеличение или уменьшение веса, одышка при физических упражнениях или без них, а также чувство депрессии.
Профилактика
Вы можете помочь предотвратить сердечный приступ, приняв меры, замедляющие или предотвращающие ишемическую болезнь сердца — основной фактор риска сердечного приступа.
Внести изменения в образ жизни
- Бросить курить . Возможно, это лучшее, что вы можете сделать для предотвращения сердечных заболеваний.Вы можете сразу же начать снижать риск, бросив курить. Также избегайте пассивного курения.
- Упражнение. Упражнения укрепляют ваше здоровье во многих отношениях. Он может повысить уровень холестерина и снизить кровяное давление. Это также может помочь вам достичь здорового веса. Старайтесь тренироваться не менее 30 минут в большинство, если не все дни недели. Посоветуйтесь со своим врачом, прежде чем начинать программу упражнений.
- Придерживайтесь здоровой для сердца диеты. Ваш способ питания может помочь вам контролировать уровень холестерина и артериальное давление. Может быть трудно понять, что лучше есть для здоровья сердца. Помните, что некоторые продукты, о которых вы можете слышать, — это просто причуды, которые вообще не предотвращают сердечных заболеваний.
Контроль холестерина и артериального давления
Чтобы снизить риск сердечного приступа, вам необходимо контролировать уровень холестерина и артериальное давление. Бросить курить, изменить способ питания и больше заниматься спортом могут помочь.Но если это не помогает, возможно, вам придется принимать лекарства.
Принятие решения о приеме аспирина
Проконсультируйтесь с врачом перед тем, как начать принимать аспирин каждый день. Аспирин может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Вы и ваш врач можете решить, подходит ли вам аспирин, исходя из вашего риска сердечного приступа и инсульта, а также риска серьезного кровотечения.Если у вас низкий риск сердечного приступа и инсульта, польза от аспирина, вероятно, не перевешивает риск кровотечения.
Управляйте стрессом и получайте помощь от депрессии
- Управляйте стрессом. Стресс может ранить ваше сердце. Снижайте уровень стресса, рассказывая о своих проблемах и чувствах, вместо того, чтобы скрывать свои чувства. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
- Помощь при депрессии .Лечение депрессии может помочь вам оставаться здоровым.
Узнайте о проблемах для женщин
Женщины имеют уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью. Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
Предотвращение нового сердечного приступа
После сердечного приступа вашей самой большой проблемой, вероятно, будет то, что у вас может быть еще один. Вы можете снизить риск повторного сердечного приступа, присоединившись к программе кардиологической реабилитации (реабилитации) и принимая лекарства.
Выполните кардиологическую реабилитацию
Возможно, вы начали кардиологическую реабилитацию в больнице или вскоре после того, как вернулись домой. Это важная часть вашего восстановления после сердечного приступа.
В кардиологической реабилитации вы получите образование и поддержку, которые помогут вам выработать новые здоровые привычки, такие как правильное питание и больше физических упражнений.
Сделайте полезные для сердца привычки
Если вы не выполните программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа.Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Для получения дополнительной информации об изменении образа жизни см. «Жизнь после сердечного приступа».
Принимайте лекарства
После сердечного приступа принимайте все лекарства правильно. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, у вас может повыситься риск повторного сердечного приступа.
Вы можете принимать лекарства по адресу:
- Предотвратить образование тромбов.Эти лекарства включают аспирин и другие антикоагулянты.
- Снизьте нагрузку на сердце (бета-адреноблокатор).
- Понижает холестерин.
- Лечит нерегулярное сердцебиение.
- Пониженное артериальное давление.
Для получения дополнительной информации см. Лекарства.
One Man’s Story:
Алан, 73
«В какой-то момент моей жизни случился сердечный приступ. Курение только ускорило его. Это случилось, когда я играл в баскетбол с парнями из работай.У меня заболела грудь. Следующее, что я помню, — я был на полу »- Алан
Узнайте больше об Алане и о том, как он научился справляться с сердечным приступом.
Жизнь после сердечного приступа
Возвращение домой после сердечный приступ может быть тревожным. Ваше пребывание в больнице могло показаться слишком коротким. Вы можете нервничать из-за того, что окажетесь дома без врачей и медсестер после столь пристального наблюдения в больнице.
Но вы прошли анализы, которые говорят вашему врачу, что это не так. безопасно вернуться домой.Теперь, когда вы дома, вы можете предпринять шаги, чтобы вести здоровый образ жизни, чтобы снизить вероятность повторного сердечного приступа.
Сделать кардиологическую реабилитацию
Кардиологическая реабилитация (реабилитация) научит вас, как быть более активными и изменить образ жизни, что может привести к укреплению сердца и улучшению здоровья.
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.Для получения дополнительной информации об изменении образа жизни см. Профилактика.
Приобретайте здоровые привычки
Внесение изменений в здоровый образ жизни может снизить вероятность повторного сердечного приступа. Отказ от курения, употребление полезных для сердца продуктов, регулярные физические упражнения и поддержание здорового веса — важные шаги, которые вы можете предпринять.
Для получения дополнительной информации о том, как внести изменения в здоровый образ жизни, см. Профилактика.
Управляйте стенокардией
Сообщите врачу о любых симптомах стенокардии, появившихся у вас после сердечного приступа.Многие люди страдают стабильной стенокардией, которую можно облегчить отдыхом или нитроглицерином.
Управляйте стрессом и получайте помощь от депрессии
Депрессия и болезни сердца взаимосвязаны. Люди с сердечными заболеваниями более склонны к депрессии. А если у вас одновременно депрессия и болезнь сердца, вы не сможете оставаться максимально здоровым. Это может усугубить депрессию и сердечные заболевания.
Если вы думаете, что у вас депрессия, поговорите со своим врачом.
Стресс и гнев также могут ранить ваше сердце.Они могут усугубить ваши симптомы. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
Занимайтесь сексом, когда будете готовы
Вы можете возобновить половую жизнь после сердечного приступа, когда будете здоровы и готовы к этому. Вы можете быть готовы, если сможете выполнять легкую или умеренную активность, например быструю ходьбу, без симптомов стенокардии. Если у вас есть какие-либо проблемы, поговорите со своим врачом. Ваш врач может помочь вам узнать, достаточно ли здорово ваше сердце для секса.
Если вы принимаете нитраты, например нитроглицерин, не принимайте лекарства, усиливающие эрекцию. Сочетание нитрата с одним из этих лекарств может вызвать опасное для жизни падение артериального давления.
Получите поддержку
Независимо от того, восстанавливаетесь ли вы после сердечного приступа или меняете свой образ жизни, чтобы избежать нового, важна эмоциональная поддержка со стороны друзей и семьи. Подумайте о том, чтобы присоединиться к группе поддержки при сердечных заболеваниях. Спросите своего врача о типах поддержки, которые доступны там, где вы живете.Программы кардиологической реабилитации предлагают поддержку вам и вашей семье. Встречи с другими людьми с такими же проблемами могут помочь вам понять, что вы не одиноки.
Примите другие меры, чтобы жить более здоровым образом
После сердечного приступа также важно:
- Принимать лекарства точно в соответствии с указаниями. Не прекращайте принимать лекарство, пока врач не скажет вам об этом.
- Не принимайте лекарства, отпускаемые без рецепта, или натуральные продукты для здоровья, не посоветовавшись предварительно с врачом.
- Если вы женщина и принимаете гормональную терапию, обсудите со своим врачом, следует ли вам продолжать ее прием.
- Держите уровень сахара в крови в целевом диапазоне, если у вас диабет.
- Делайте вакцину от гриппа каждый год. Это может помочь вам оставаться здоровым и предотвратить повторный сердечный приступ.
- Сделайте пневмококковую вакцину. Если вы принимали одну дозу раньше, спросите своего врача, нужна ли вам другая доза.
- Если вы употребляете алкоголь, пейте умеренно.Спросите своего врача, сколько вам подходит.
- Обратитесь за помощью при проблемах со сном. Ваш врач может захотеть проверить наличие апноэ во сне, распространенной проблемы со сном у людей с сердечными заболеваниями. Дополнительную информацию см. В разделе Апноэ во сне.
Лекарства
Принимайте все лекарства правильно. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Прием лекарств может снизить риск повторного сердечного приступа или смерти от ишемической болезни сердца.
В отделении скорой и неотложной помощи
Лечение сердечного приступа или нестабильной стенокардии начинается с приема лекарств в отделении скорой помощи и неотложной помощи. Это лечение одинаково для обоих. Цель состоит в том, чтобы предотвратить необратимое повреждение сердечной мышцы или предотвратить сердечный приступ, как можно быстрее восстановив приток крови к сердцу.
Вы можете получить:
- Морфин для снятия боли.
- Кислородная терапия для увеличения кислорода в крови.
- Нитроглицерин открывает артерии, ведущие к сердцу, и помогает крови течь к сердцу.
- Бета-адреноблокаторы для снижения частоты сердечных сокращений, артериального давления и нагрузки на сердце.
Вы также получите лекарства от тромбов, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка в службу 911.
- Антиагрегантное лекарство.
- Антикоагулянты.
- Ингибиторы гликопротеина IIb / IIIa.
- Тромболитики.
В больнице и дома
В больнице врачи назначат вам лекарства, снижающие риск осложнений или другого сердечного приступа.Возможно, вы уже принимали некоторые из этих лекарств. Они могут помочь вам прожить дольше после сердечного приступа. Вы будете принимать эти лекарства в течение длительного времени, возможно, до конца жизни.
Лекарства для снижения артериального давления и нагрузки на сердце
Вы можете принимать другие лекарства, если у вас есть другие проблемы с сердцем, например сердечная недостаточность. Например, вы можете принять мочегонное средство, называемое антагонистом рецепторов альдостерона, которое помогает вашему организму избавляться от лишней жидкости.
Лекарство для предотвращения образования тромбов и повторного сердечного приступа
Лекарство для снижения холестерина
Другие лекарства от холестерина, такие как эзетимиб, могут использоваться вместе со статинами.
Лекарство для лечения симптомов стенокардии
Что думать
Вы можете регулярно сдавать анализы крови, чтобы контролировать, как лекарство действует в вашем организме. Ваш врач, скорее всего, сообщит вам, когда вам нужно будет сдать анализы.
Если ваш врач рекомендует ежедневный прием аспирина, не заменяйте аспирин нестероидными противовоспалительными препаратами (НПВП), такими как ибупрофен (например, Адвил) или напроксен (например, Алив). НПВП снимают боль и воспаление во многом так же, как аспирин, но они не влияют на свертываемость крови так, как аспирин.НПВП не снижают риск повторного сердечного приступа. Фактически, НПВП могут повысить риск сердечного приступа или инсульта. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Если вам нужно принимать НПВП в течение длительного времени, например, от боли, поговорите со своим врачом, чтобы узнать, безопасно ли это для вас. Дополнительные сведения о ежедневном приеме аспирина и НПВП см. В разделе Аспирин для предотвращения сердечного приступа и инсульта.
Хирургия
Процедура ангиопластики или шунтирования может быть сделана для открытия закупоренных артерий и улучшения кровотока к сердцу.
Ангиопластика
Ангиопластика . Эта процедура возвращает кровь к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа. Врачи стараются делать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
Ангиопластика — это не операция. Это делается с помощью тонкой мягкой трубки, называемой катетером, которая вставляется в вашу артерию.Он не требует больших разрезов (разрезов) и не требует анестезии, чтобы вы уснули.
В большинстве случаев стенты устанавливаются во время ангиопластики. Они держат артерию открытой.
Но ангиопластика проводится не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где она доступна.
Если вы находитесь в больнице, где есть необходимое оборудование и персонал для выполнения этой процедуры, вам может быть сделана катетеризация сердца, также называемая коронарной ангиограммой.Ваш врач проверит ваши коронарные артерии, чтобы определить, подходит ли вам ангиопластика.
Шунтирование
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим выбором из-за местоположения закупорки или из-за того, что у вас много закупорок.
Кардиологическая реабилитация
После ангиопластики или шунтирования вас могут посоветовать принять участие в программе кардиологической реабилитации, чтобы снизить риск смерти от сердечных заболеваний.Дополнительные сведения см. В разделе «Кардиологическая реабилитация».
Лечение осложнений
Сердечные приступы, повреждающие критические или большие области сердца, как правило, впоследствии вызывают больше проблем (осложнений). Если умирает лишь небольшое количество сердечной мышцы, сердце может нормально функционировать после сердечного приступа.
Вероятность возникновения этих осложнений зависит от количества сердечной ткани, пораженной сердечным приступом, и от того, вводятся ли лекарства во время и после сердечного приступа, чтобы предотвратить эти осложнения.Ваш возраст, общее состояние здоровья и другие факторы также влияют на риск осложнений и смерти.
Примерно у половины всех людей, перенесших сердечный приступ, будут серьезные осложнения. Виды осложнений, которые могут возникнуть, зависят от локализации и степени повреждения сердечной мышцы. Наиболее частые осложнения:
- Проблемы с сердечным ритмом, называемые аритмиями. К ним относятся блокада сердца, фибрилляция предсердий, желудочковая тахикардия и фибрилляция желудочков.
- Сердечная недостаточность, которая может быть кратковременной или переходить в состояние на всю жизнь.Рубцовая ткань в конечном итоге заменяет участки сердечной мышцы, поврежденные сердечным приступом. Рубцовая ткань влияет на способность сердца перекачивать кровь так, как должно. Повреждение левого желудочка может привести к сердечной недостаточности.
- Порок клапана сердца.
- Перикардит, воспаление за пределами сердца.
Лечение нарушений сердечного ритма
Если сердечный приступ вызвал аритмию, вы можете принимать лекарства или вам может потребоваться кардиостимулятор, например, кардиостимулятор.
Если ваш пульс слишком медленный (брадикардия), ваш врач может порекомендовать кардиостимулятор.
Если у вас ненормальный сердечный ритм или если вы подвержены риску нарушения сердечного ритма, которое может быть смертельным, ваш врач может порекомендовать имплантируемый кардиовертер-дефибриллятор (ИКД).
Для получения информации о различных типах аритмий см .:
Решения об окончании жизни
Паллиативная помощь в хосписе
Если ваше состояние ухудшится, вы можете подумать о паллиативной помощи в хосписе.Эта помощь — своего рода помощь людям, которые серьезно заболели. Это отличается от лечения вашей болезни. Его цель — улучшить качество вашей жизни — не только в вашем теле, но также в вашем разуме и духе. Вы можете получить этот уход вместе с лечением от болезни.
Хосписы, оказывающие паллиативную помощь, помогут справиться с болью и другими симптомами или побочными эффектами. Они могут помочь вам решить, какое лечение вы хотите или не хотите. И они могут помочь вашим близким понять, как вас поддержать.
Если вас интересует паллиативный уход в хосписе, поговорите со своим врачом.
Уход за больными
Лечение сердечного приступа становится все более успешным в плане продления жизни и уменьшения количества осложнений и госпитализаций. Но сердечный приступ может привести к проблемам, которые со временем усугубляются, таким как сердечная недостаточность и нарушение сердечного ритма (аритмии).
Может быть трудно поговорить с врачом и семьей о конце вашей жизни. Но принятие этих решений сейчас может принести душевное спокойствие вам и вашей семье.Вашей семье не придется гадать, чего вы хотите. И вы можете уделять время своим отношениям.
Вам нужно будет решить, нужны ли вам меры жизнеобеспечения, если ваше здоровье станет очень плохим. В плане заблаговременного ухода врачам рассказывается, как ухаживать за вами в конце вашей жизни. И вы можете назвать кого-нибудь, кто будет следить за тем, чтобы ваши пожелания были выполнены.
Для получения дополнительной информации см .:
Ваш врач может поговорить с вами о вашем желании возродиться (реанимировать), если ваше сердце перестает биться и вы не можете дышать самостоятельно.
Кредиты
Текущий по состоянию на: 16 декабря 2019 г.,
Автор: Healthwise Staff
Медицинский обзор:
Ракеш К. Пай, доктор медицины, FACC — кардиология, электрофизиология
Энн К. Пуанье, доктор медицинских наук,
Э. Грегори Томпсон, доктор медицины — внутренние болезни
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика Доктор медицины — Семейная медицина
Элизабет Т.Руссо, терапевт
Кэтлин Ромито, семейная медицина
Стивен Форт, доктор медицины, MRCP, FRCPC — интервенционная кардиология
Джордж Филиппидес, доктор медицины — кардиологияСтенокардия | Johns Hopkins Medicine
Что такое стенокардия?
Стенокардия или просто стенокардия — это боль или дискомфорт в груди, которые продолжают возвращаться. Это случается, когда какая-то часть вашего сердца не получает достаточно крови и кислорода. Стенокардия может быть симптомом ишемической болезни сердца (ИБС).Это происходит, когда артерии, несущие кровь к сердцу, сужаются и блокируются из-за атеросклероза или образования тромба. Это также может произойти из-за нестабильных бляшек, плохого кровотока через суженный клапан сердца, снижения насосной функции сердечной мышцы, а также спазма коронарной артерии.
Есть еще 2 формы стенокардии. Это:
Вариант грудной жабы
(или стенокардия Принцметала)Микрососудистая стенокардия
Редко бывает только в покое
2 912Часто не следует за периодом физических нагрузок или эмоционального стресса.
Может быть очень болезненным и обычно возникает между полуночью и 8 часами утра.м.
Связан со спазмом артерии
Чаще встречается у женщин
Может помочь лекарство, например, блокаторы кальциевых каналов. Эти лекарства помогают расширить коронарные артерии и предотвратить спазм.
Недавно обнаруженный тип стенокардии
Люди с этим заболеванием испытывают боль в груди, но не имеют явной закупорки коронарной артерии
Врачи обнаружили, что боль возникает из-за плохой функции крошечных кровеносных сосудов питание сердца, а также рук и ног
Можно лечить теми же лекарствами, что и при стенокардии
Когда-то назывался Синдром X
Чаще встречается у женщин
Что вызывает стенокардию?
Стенокардия возникает, когда ваша сердечная мышца (миокард) не получает достаточно крови и кислорода для определенного уровня работы.Недостаточное кровоснабжение называется ишемией.
Кто подвержен риску стенокардии?
Все, что заставляет сердечную мышцу нуждаться в большем количестве крови или кислорода, может привести к стенокардии. Факторы риска включают физическую активность, эмоциональный стресс, сильный холод и жару, тяжелое питание, чрезмерное употребление алкоголя и курение сигарет.
Каковы симптомы стенокардии?
Это наиболее распространенные симптомы стенокардии:
Давящая, сдавливающая или давящая боль, обычно в груди под грудиной
Боль может также возникать в верхней части спины, обеих руках, шее или мочки ушей
Боль, иррадияющая в руках, плечах, челюсти, шее или спине
Одышка
Слабость и усталость
Чувство слабости
Боль в груди обычно проходит в течение нескольких минут в состоянии покоя или путем приема предписанных сердечных лекарств, таких как нитроглицерин.
Эпизод стенокардии означает, что какая-то часть сердца не получает достаточного кровоснабжения. Если у вас стенокардия, у вас повышенный риск сердечного приступа. Обратите внимание на характер ваших симптомов: что вызывает боль в груди, на что она похожа, как долго длится и снимает ли боль лекарство. Если симптомы стенокардии резко меняются, или если они возникают, когда вы отдыхаете, или они начинают проявляться непредсказуемо, позвоните в службу 911. Возможно, у вас сердечный приступ. Не садитесь за руль в отделение неотложной помощи.
Симптомы стенокардии могут быть похожи на другие заболевания или проблемы. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется стенокардия?
В дополнение к полной истории болезни и медицинскому осмотру ваш лечащий врач часто может диагностировать стенокардию по вашим симптомам, а также по тому, как и когда они возникают. Другие тесты могут включать:
Электрокардиограмма (ЭКГ). Записывает электрическую активность сердца, показывает аномальные ритмы (аритмии) и обнаруживает повреждение сердечной мышцы.
Стресс-тест (обычно с ЭКГ; также называется беговой дорожкой или ЭКГ с нагрузкой). Выдается, когда вы ходите по беговой дорожке или крутите педали на велотренажере, чтобы контролировать способность вашего сердца работать в условиях стресса, например, во время тренировки. Также контролируются показатели дыхания и артериального давления. Стресс-тест может использоваться для выявления ишемической болезни сердца или для определения безопасного уровня физических нагрузок после сердечного приступа или операции на сердце. В специальном стресс-тесте используются лекарства для стимуляции сердца, как если бы вы занимались спортом.
Катетеризация сердца. С помощью этой процедуры проволока вводится в коронарные артерии. Затем в артерию вводится контрастное вещество. Для определения сужения, закупорки и других аномалий конкретных артерий делают рентгеновские снимки.
МРТ сердца. Этот тест позволяет определить приток крови к сердечной мышце. Он может быть недоступен во всех медицинских центрах.
КТ коронарных сосудов. Этот тест проверяет количество кальция и бляшек внутри кровеносных сосудов сердца.
Как лечится стенокардия?
Ваш лечащий врач определит конкретное лечение на основе:
Сколько вам лет
Общее состояние вашего здоровья и прошлое состояние
Насколько вы больны
Насколько хорошо вы можете принимать определенные лекарства , процедуры или методы лечения
Ожидаемый срок действия состояния
Ваше мнение или предпочтения
Ваш лечащий врач может прописать вам лекарства, если у вас стенокардия.Наиболее распространенным является нитроглицерин, который помогает облегчить боль за счет расширения кровеносных сосудов. Это обеспечивает больший приток крови к сердечной мышце и снижает нагрузку на сердце. Нитроглицерин можно принимать ежедневно в форме пролонгированного действия для предотвращения стенокардии. Или его можно принимать в виде спрея для носа или под язык при стенокардии.
Не принимайте силденафил (от эректильной дисфункции) с нитроглицерином. Это может вызвать опасное падение артериального давления. Перед приемом нитроглицерина проконсультируйтесь со своим врачом, если вы принимаете лекарства от эректильной дисфункции.
Бета-блокаторы и блокаторы кальциевых каналов также используются для лечения стенокардии.
Ваш лечащий врач может порекомендовать другие лекарства для лечения или профилактики стенокардии.
Какие осложнения при стенокардии?
Стенокардия означает, что у вас заболевание коронарной артерии и что какая-то часть вашего сердца не получает достаточного кровоснабжения. Если у вас стенокардия, у вас повышенный риск сердечного приступа.
Можно ли предотвратить стенокардию?
Поддержание здорового образа жизни может помочь отсрочить или предотвратить стенокардию.Здоровый образ жизни включает:
Здоровое питание
Физическая активность и упражнения
Управление стрессом
Отказ от курения и отказ от курения, если вы курите
Поддержание здорового веса или работа над ним
Прием лекарств по назначению
Лечение любых связанных состояний, таких как высокое кровяное давление, высокий холестерин, диабет и избыточный вес
Жизнь со стенокардией
Если у вас стенокардия, отметьте характер ваших симптомов .Например, обратите внимание на то, что вызывает боль в груди, на что она похожа, как долго обычно длятся приступы и снимают ли лекарство вашу боль. Позвоните в службу 911, если симптомы приступа стенокардии резко изменились. Это называется нестабильной стенокардией.
Важно сотрудничать с вашим лечащим врачом для лечения вашего основного заболевания коронарной артерии, которое вызывает стенокардию. Вам необходимо контролировать свои факторы риска: высокое кровяное давление, курение сигарет, высокий уровень холестерина в крови, отсутствие физических упражнений, избыточный вес и диета с высоким содержанием насыщенных жиров.Прием лекарств в соответствии с указаниями врача — важная часть жизни со стенокардией. Если ваш врач прописывает нитроглицерин, важно, чтобы вы всегда имели его при себе и следовали его указаниям по применению при приступе стенокардии.
Когда мне следует позвонить своему врачу?
Позвоните в службу 911, если у вас есть одно из следующих событий:
Симптомы стенокардии резко меняются
Симптомы возникают, когда вы отдыхаете
Симптомы сохраняются после приема нитроглицерина
- 2 Симптомы длятся дольше обычного
Симптомы начинают проявляться непредсказуемо
Возможно, у вас сердечный приступ.Не садитесь за руль в отделение неотложной помощи.
Немедленно позвоните своему врачу, если:
Основные сведения о грудной жабе
Стенокардия — это боль или дискомфорт в груди, которые продолжают возвращаться. Это случается, когда какая-то часть вашего сердца не получает достаточно крови и кислорода.
Стенокардия — это симптом ишемической болезни сердца. Это происходит, когда артерии, несущие кровь к сердцу, сужаются и блокируются из-за атеросклероза или образования тромба.
Стенокардия может ощущаться как давящая, сдавливающая или давящая боль в груди под грудиной или в верхней части спины, в обеих руках, шее или мочках ушей. У вас также может быть одышка, слабость или утомляемость
Нитроглицерин — наиболее распространенное лекарство, назначаемое при стенокардии
Управление стенокардией включает в себя управление высоким кровяным давлением, отказ от курения, снижение уровня холестерина в крови, менее насыщенное питание жир, упражнения и похудение
 В пище должно быть оптимальное соотношение витаминов, микроэлементов, белков, углеводов и жиров. В зимне-весенний период в рацион обязательно добавляйте витамин С, поскольку в наших широтах в это время в еде его катастрофически не хватает.
В пище должно быть оптимальное соотношение витаминов, микроэлементов, белков, углеводов и жиров. В зимне-весенний период в рацион обязательно добавляйте витамин С, поскольку в наших широтах в это время в еде его катастрофически не хватает. Слишком сухой воздух, также как и теплый способен повреждать слизистую. Не ограничивайтесь только теплой пищей: холодные напитки и мороженое тоже закаляют слизистую. Только начинайте закалку постепенно. Внутренний иммунитет укрепляется с помощью имуномодуляторов. Эффективно улучшать гуморальный иммунитет с помощью интерферона. Чаще всего назначаются вдобавок препараты бактериального происхождения – бронхомунил, рибомунил, а также витаминные комплексы.
Слишком сухой воздух, также как и теплый способен повреждать слизистую. Не ограничивайтесь только теплой пищей: холодные напитки и мороженое тоже закаляют слизистую. Только начинайте закалку постепенно. Внутренний иммунитет укрепляется с помощью имуномодуляторов. Эффективно улучшать гуморальный иммунитет с помощью интерферона. Чаще всего назначаются вдобавок препараты бактериального происхождения – бронхомунил, рибомунил, а также витаминные комплексы. Может подниматься до 39-40 градусов, плохо сбивается. Держится, как правило, 3-5 дней.
Может подниматься до 39-40 градусов, плохо сбивается. Держится, как правило, 3-5 дней. На фоне воспалительного процесса наблюдается повышение температуры.
На фоне воспалительного процесса наблюдается повышение температуры.

 На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек.
На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек.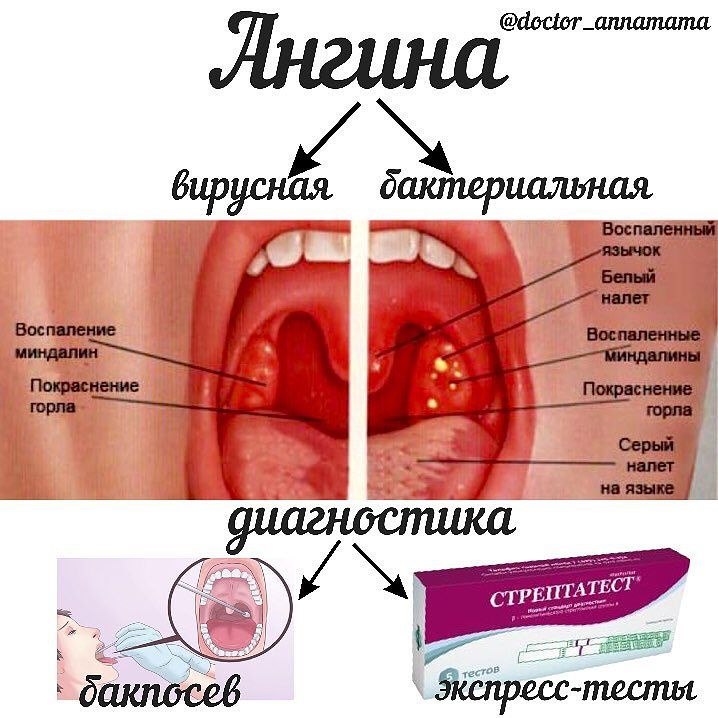 Это поможет избежать развития серьезных осложнений.
Это поможет избежать развития серьезных осложнений. проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск).
проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск).