7 мифов об ангине (Шустов К.И.) – клиника «Семейный доктор».
Осень и весна — самое частое время для ангины, но и зимой болезнь иногда не обходит стороной. Заболеть можно в любом возрасте, однако в основном страдают маленькие дети, подростки и взрослые моложе 30 лет. С ангиной связано множество мифов. Разобраться в том, что правда, а что нет, нам поможет врач — отоларинголог клиники «Семейный доктор» Кирилл Шустов.
Миф 1: если болит горло, значит это ангина
Совсем не обязательно. Боль в горле может быть симптомом гриппа, ОРЗ, фарингита (воспаление задней стенки глотки) и других болезней. Ангина же – это воспаление именно миндалин, которые находятся в глотке (чаще всего страдают небные миндалины).
Кирилл Шустов «Также болевые ощущения в горле могут носить рефлекторный характер и возникать при воспалительных процессах в мышцах или лимфатических узлах шеи. Поэтому для правильного лечения следует своевременно обратиться к врачу».
Миф 2: ангиной можно заразиться, только если тесно контактировать с больным
Это неверно. Чаще всего ангина передается воздушно-капельным путем (микробы с капельками слюны распространяются при разговоре, кашле или чихании), поэтому заразиться можно, даже не приближаясь к больному «впритык».
Нужно помнить, что микробы могут проникать в организм и контактным путем. Нельзя пользоваться с больным одной тарелкой, вилкой и чашкой, а также полотенцем и носовым платком.
Миф 3: ангина — не повод оставаться дома
Ошибочное мнение. К этой болезни многие относятся несерьезно — и совершенно напрасно, ведь ангина приводит к разным осложнениям. Инфекция может проникнуть в уши и вызвать средний отит, в околоносовые пазухи, спровоцировав гайморит, этмоидит, фронтит или сфеноидит. Если микробы распространятся на окружающие миндалину ткани, то появится гнойник, и уже потребуется помощь хирурга.
Кирилл Шустов «Если ангину переносить «на ногах», то вероятность получить такие тяжелые осложнения, как гломерулонефрит или эндокардит возрастает в разы».
Из всего выше сказанного вывод напрашивается сам собой – при сильной боли в горле и высокой температуре нужно идти к врачу, а весь период лечения соблюдать постельный режим.
Миф 4: ангину можно вылечить самостоятельно, например, полоскать горло
Полоскать горло при ангине без сомнений необходимо, так как это ускорит выздоровление. Подойдут настои лекарственных трав – ромашки, эвкалипта, календулы или шалфея.
Однако только полосканиями или рассасыванием леденцов ангину вылечить нельзя, ведь внутрь миндалин эти средства не проникают. А именно там происходит размножение микробов, которые привели к ангине. Вот поэтому болезнь требует приема антибиотиков, которые должен назначить врач.
Миф 5: антибиотики при ангине можно применять без назначения врача
Это совершенно неправильно. Антибиотики может назначать только врач. Ведь препарат выбирается на основании чувствительности к нему микробов. Вот почему, перед тем как назначить антибиотик доктор берет мазок с миндалин.
Самостоятельный же прием антибиотиков может и навредить. Часто бесконтрольное применение этих лекарств приводит к тому, что микробы становятся к ним не чувствительны.
Миф 6: как только снизилась температура, антибиотики при ангине можно прекращать принимать
Это неправильно.
Кирилл Шустов «За несколько дней антибиотик лишь ослабит болезнетворные бактерии, а для того чтобы их победить, нужно принимать препарат в течение 7-10 дней».
Очень важно соблюдать и режим приема антибиотиков. Некоторые пациенты назначение врача принимать препарат три раза в день воспринимают по-своему. И пьют лекарство утром, в обед и вечером (а у каждого время приема пищи свое). Для антибиотиков крайне важно, чтобы между употреблениями таблеток были одинаковые промежутки времени. То есть три раза в день означает – пьем антибиотик в 7 утра, в 15 часов и в 23 часа.
Миф 7: чтобы не было ангин, нужно удалить миндалины
Кирилл Шустов «Ангина – это заболевание инфекционное, поэтому такая радикальная мера как удаление миндалин совершенно не обязательна для её предотвращения. Если соблюдать такие простые правила, как ношение маски в присутствии заболевшего, мытье рук после контакта с больным, питание из отдельной посуды, можно не заразиться ангиной. Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Записаться на прием к специалисту можно по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму on-line записи. Возможен выезд на дом.
Ангина:Как передается ангина?,Виды ангины,Симптомы ангины
Ангина представляет собой инфекционно-аллергическое заболевание, поражающее в основном область небных миндалин. Как правило, провоцируется стрептококками, попадающими в глотку в результате пользования общими с заболевшим человеком предметами либо воздушно-капельным путем.
Как передается ангина?
Болезнетворные микроорганизмы живут в миндалинах каждого человека, в том числе абсолютно здорового, обычно никак себя не проявляя. Но если возникают какие-либо провоцирующие факторы, то патогенная микрофлора активизируется, в результате миндалины воспаляются — развивается ангина.
Обычно пик заболеваемости приходится на зиму и межсезонье, когда люди кашляют и чихают особенно часто. Связано это с тем, что ангина передается воздушно-капельным путем. Можно заразиться от близкого через поцелуй или пользование общими предметами личной гигиены.
Виды ангины
Существенных различий в классификации заболевания у детей и взрослых нет. Болезнь может быть катаральной, лакунарной, фолликулярной, некротической.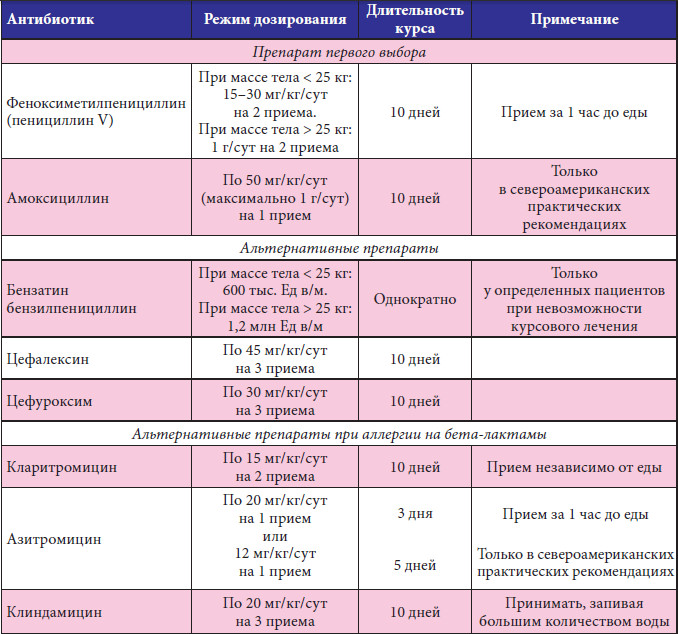 Самой легкой является катаральная, а наиболее тяжелой — некротическая. Рассмотрим подробно, какая бывает ангина у детей и взрослых.
Самой легкой является катаральная, а наиболее тяжелой — некротическая. Рассмотрим подробно, какая бывает ангина у детей и взрослых.
- Катаральная ангина — поверхностное поражение гланд и умеренные признаки интоксикации, температура до 38 градусов, изменения в крови незначительные. При осмотре горла обнаруживается яркая гиперемия, охватывающая заднюю стенку глотки, твердое и мягкое небо. Увеличиваются миндалины преимущественно за счет отечности и инфильтрации.
- Лакунарная и фолликулярная ангина. Данные виды ангины имеют похожие симптомы и часто развиваются одновременно: сопровождаются температурой до 39-40 градусов, явно выражены признаки интоксикации
- Фибринозная ангина — характеризуется наличием беловато-желтого фибринозного налета на миндалинах, наблюдается регионарный лимфаденит. Необходимо отметить следующую особенность данной разновидности ангины — у детей с сильно ослабленным иммунитетом она возникает чаще. Это заболевание может стать результатом лакунарной ангины или развиться самостоятельно.

- Флегмонозная ангина — гнойное расплавление участка миндалины. В основном подвержены люди в возрастном промежутке от 15 до 40 лет. Миндалина гиперемирована, увеличена, при пальпации возникает болезненность. Горло при разговоре и глотании болит сильно, ярко выражены признаки интоксикации. Температура у больного повышается до внушающего тревогу уровня 39-40 градусов.
- Некротическая ангина. В данном случае общая и местная симптоматика носят более выраженный характер, чем при вышеописанных формах. У пациента наблюдаются: устойчивое лихорадочное состояние, признаки спутанности сознания, постоянная рвота. На миндалинах обнаруживается налет с изрытой поверхностью. Ее цвет может быть сероватым либо зеленовато-желтым. Пораженные участки нередко пропитываются фибрином, то есть становятся плотными.
Причины ангины
Основной причиной ангины являются различные вирусы, иногда это могут быть бактерии, из которых гемолитический стрептококк встречается в 80% случаев. При вторичной форме ангины причинами могут быть инфекционные заболевания и заболевания крови: скарлатина, корь, мононуклеоз, дифтерия, сифилис, агранулоцитоз и лейкоз.
При вторичной форме ангины причинами могут быть инфекционные заболевания и заболевания крови: скарлатина, корь, мононуклеоз, дифтерия, сифилис, агранулоцитоз и лейкоз.
Ангина передается воздушно-капельным путём, через пищу и воду, а также при общении и контакте с заболевшим человеком. Чаще всего заболевание встречается в сырое и холодное время года, осенью или зимой. Ангина у ребенка может быть последствием переохлаждения при слабом иммунитете и других заболеваниях. Причинами ангины могут быть заболевания зубов, кариес и инфекции в ротовой полости.
Симптомы ангины
Ангина проявляется остро следующими симптомами:
- сильная мышечная слабость;
- резкая боль в горле при глотании и разговоре;
- высокая температура, которая может доходить до 40 градусов при тяжелых формах заболевания;
- головная боль;
- увеличение миндалин, характерный белый налет;
- сильное покраснение слизистой оболочки горла и миндалин.
Первые симптомы ангины легко принять за простуду или грипп, но она протекает более тяжело. При ангине миндалины сразу увеличиваются, боль в горле может продолжаться целую неделю, поэтому ее легко определить. Очень важно сразу начать лечение, так как это заболевание опасно различными осложнениями. Одним из них является паратонзиллярный абсцесс. У больного может возникнуть резкая боль в горле, которая постоянно возрастает. Через 2–3 дня человек не может глотать, повышается температура, слюноотделение становится обильным. Во время глотания из-за сильного отека мягкого нёба пища может попасть в носоглотку и нос. Дыхательные проходы практически перекрываются и больной может задохнуться.
При ангине миндалины сразу увеличиваются, боль в горле может продолжаться целую неделю, поэтому ее легко определить. Очень важно сразу начать лечение, так как это заболевание опасно различными осложнениями. Одним из них является паратонзиллярный абсцесс. У больного может возникнуть резкая боль в горле, которая постоянно возрастает. Через 2–3 дня человек не может глотать, повышается температура, слюноотделение становится обильным. Во время глотания из-за сильного отека мягкого нёба пища может попасть в носоглотку и нос. Дыхательные проходы практически перекрываются и больной может задохнуться.
Диагностикой ангины должен заниматься только врач. Как правило, он назначает ларингоскопию, но при необходимости, могут понадобится и дополнительные анализы: анализ крови и бактериоскопическое исследование мазков из зева и полости носа.
Лечение ангины
При данном заболевании терапия должна быть комплексной. Ее основой являются полный покой в условиях постельного режима. Даже при грамотном медикаментозном лечении без постельного режима вирусный тонзиллит может дать осложнения, при которых понадобятся гораздо более радикальные и дорогостоящие методы воздействия.
Что касается питания, то лучше отказаться на время болезни от тяжелых и сладких блюд. Некоторые из них раздражают горло, их переваривание требует от организма дополнительных сил.
Обильное питье поможет организму справиться с инфекцией гораздо быстрее. При этом токсины будут выводиться вместе с мочой.
Проведение регулярного полоскания горла способно в максимально быстрые сроки вывести инфекцию из организма и уменьшить боль. В этом вопросе главное придерживаться стабильности.
Антигистаминные и противовоспалительные средства назначаются, чтобы уменьшить отечность и болезненность в горле, а также смягчить общие токсические проявления.
Некоторые формы ангины требуют оперативного вмешательства, так как больной может задохнуться или инфекция распространяется в другие органы. В таком случае производится полное или частичное удаление пораженных миндалин и гноя. Больной восстанавливается в больнице. После операции необходимо ограничить физические нагрузки, беречься от переохлаждений, укреплять иммунитет и здоровье.
Поиск в аптеках надлежащего качества лекарств для лечения ангины, прочитать их инструкцию и забронировать можно через наш интернет-сервис.
Ангина у детей
Симптомы и лечение ангины у детей имеют определенную специфику. Течение болезни у старших детей сопровождается слабостью и сонливостью, а у младших, наоборот, можно заметить проявления беспокойства и раздражительности. Энтеровирусная ангина у детей сопровождается появлением на слизистых миндалин, дужек и глотки пузырьковой сыпи с жидкостью внутри. Когда пузырьки вскрываются, появляются язвочки с белым налетом. Рубцов после их заживления не остается.
Ангина у детей до пяти лет опасна тем, что может развиться такое опасное состояние, как ложный круп. При этом наблюдается отек гортани, ее просвет сужается, в результате возникает клиника удушья. Если у ребенка проявились проблемы с дыханием, нужно вызвать скорую помощь немедленно, а до ее приезда всеми возможными способами обеспечивать доступ свежего воздуха, к примеру, вынести малыша на балкон или просто открыть окно.
Рекомендуем ознакомится со статьей: Лечение ангины у ребенка в домашних условиях
Ангина у грудничка
Ангина у грудничка — достаточно опасное явление, способное привести к тяжелым последствиям. Для назначения адекватного лечения необходимо поставить правильный диагноз. Эта задача затрудняется тем, что грудничок не может рассказать о своих ощущениях. При постановке диагноза врач опирается на данные осмотра и информацию, полученную от родителей.
Заподозрить ангину у грудничка дают основания следующие признаки:
- подъем температуры до 39-40 градусов, на фоне чего иногда возникают судороги;
- отказ от еды, рвота, понос;
- беспокойство и постоянный плач.
При необходимости грудничок помещается в стационар. Это придется сделать, если он страдает врожденными заболеваниями, ангина дала осложнения или есть признаки сильной интоксикации.
Ангина при грудном вскармливании
Ангина при грудном вскармливании — довольно распространенное явление, а лечение в период лактации — сложная задача, ведь оно должно помочь матери и при этом не навредить ребенку. Когда возникает ангина у кормящей мамы, чем лечить ее, должен решить врач, ведь в этот период самолечение недопустимо.
Большинство лекарств проникают в грудное молоко хотя бы в небольших количествах. Медикаментозное лечение ангины при грудном вскармливании должно проводиться осторожно, со строгим соблюдением дозировки препаратов. Преимущественно применяются средства, которые действуют местно и редко дают выраженные побочные эффекты.
Осложнения после ангины
При таком заболевании, как ангина, лечение в соответствии с рекомендациями врача — это гарантия того, что болезнь не спровоцирует развитие более серьезных патологий. На практике многие люди приходят к врачу уже тогда, когда становится невозможным отворачиваться от последствий вызванного вирусами тонзиллита.
Всякий воспалительный процесс в области горла таит в себе потенциальную угрозу, даже если течение болезни на первых порах кажется легким. Ослабленный вирусом организм не способен сопротивляться бактериальным инфекциям (стафилококку, стрептококку, пневмококку). Патогенные процессы в результате этого распространяются на органы, которые находятся не только вблизи гортани, но и далеко от этой зоны.
У ребенка может развиться заглоточный абсцесс, характеризующийся сильными болевыми ощущениями в горле, которые обостряются, когда он открывает рот. Если случается разрыв абсцесса, гной попадает в заднее средостение. При этом развивается задний медиастинит, последствиями которого бывают нервно-психические расстройства и сердечно-сосудистая недостаточность.
Ангина может вызвать воспаления в области среднего уха и околоушной слюнной железы. Попадая в лимфу и кровь, инфекция в ряде случаев поражает суставы, печень или почки.
Профилактика ангины
Профилактика ангины направлена на общее укрепление организма и исключение различных инфекций, провоцирующих заболевание. Она требует комплексного подхода:
- Поддержание личной гигиены. Во время болезни больному необходимо пользоваться отдельным полотенцем, туалетными принадлежностями и посудой.
- При ангине больного нужно изолировать от других членов семьи и людей. В комнате производить регулярную уборку.
- Поддержка правильного питания. Оно должно быть полезным, питательным, содержать витамины и минералы.
- Регулярный осмотр и лечение гельминтозов, а также всех источников хронической инфекции: кариеса, пиелонефрита, гайморита, хронической ангины, различные гнойные заболевания кожи. Поддерживать гигиену полости рта, проходить осмотр у дантиста. При необходимости провести частичное или полное удаление аденоидов или миндалин.
- Закаливание ребенка с раннего возраста. Лучше всего начинать закаливание в детстве, но его можно проводить в любом возрасте. Среди методов закаливания выделяют обливание, обтирание, контрастный душ, плавание, хождение босиком по камням и песку. Процесс должен проходить постепенно, чтобы организм привыкал к нагрузкам. Закаливание можно проводить только в здоровом состоянии.
- Повышение уровня иммунитета. Необходимо оградить от повреждения слизистые оболочки сухим и теплым воздухом. Не использовать часто местные антисептики в виде спреев. Холодные напитки и продукты употреблять можно, только в небольших количествах, чтобы слизистая привыкала к низким температурам. Нужно повышать защитные силы организма. Для этого можно записаться к иммунологу который назначит прием препаратов, стимулирующих клеточный и гуморальный иммунитет, иммуномодуляторы бактериального происхождения, комплекс витаминов.
Профилактика осложнений
С учетом того, какие осложнения могут быть после ангины, необходимость продуманных профилактических мер становится очевидной. Соблюдение нескольких простых рекомендаций позволит предотвратить тяжелые последствия для здоровья. Итак, как избежать осложнений после ангины?
- Соблюдать постельный режим нужно, пока окончательно не уйдет симптоматика со стороны ротоглотки, даже если температура находится в пределах нормы.
- Местное лечение, направленное на устранение проявлений болезни, должно включать в себя смазывание пораженных миндалин и полоскания.
- После перенесенной ангины следует некоторое время воздерживаться от сильной физической активности, стараться не переохлаждаться.
Очень важно соблюдать рекомендации по режиму и питанию, которые дает врач. Он должен объяснить, какие осложнения бывают после ангины и как их избежать. Выбрать лучшего врача-отоларинголога или врача-терапевта в Киеве, который назначит эффективное лечение, можно на сайте Doc.ua.
Ангина: описание болезни, причины, симптомы, стоимость лечения в Москве
Ангина – это острое воспалительное заболевание, при котором затрагиваются лимфоидные ткани, расположенные в глотке. Если лечение отсутствует, с высокой долей вероятности развиваются осложнения, которые могут затрагивать различные органы и системы и представлять опасность для жизни больного.
Ангина, симптомы и лечение которой хорошо известны, остается распространенной болезнью. Она провоцируется стафилококками, стрептококками или пневмококками. Значительно реже болезнь начинает развиваться по причине грибкового поражения или вирусного. Развитие патологии происходит в случае снижения иммунитета. Пик заболеваемости ангиной приходится на холодное время года, особенно на период эпидемии гриппа и простуды. Инкубационный период длится от 2 до 5 дней в зависимости от возбудителя и качества работы иммунной системы.
При болезни отечность тканей гортани представляет особую опасность для детей в возрасте до года. У них лечение должно проводиться в стационаре. Из-за особенностей строения дыхательной системы в этом возрасте нельзя исключить вероятности развития острой асфиксии.
Проявления катаральной ангины
Ангина развивается остро с резкого повышения температуры до 38о, выраженной общей слабости и головной боли. Это признаки интоксикации организма. Сразу неприятные ощущения со стороны горла отсутствуют. Они появляются через несколько часов после начала болезни.
Боль в горле специфическая. Она значительно усиливается в момент глотания. Максимальная отмечается при «пустом» глотке, когда больной просто сглатывает слюну. Одновременно с возникновением болевых ощущений развивается покраснение слизистой, горло становится отекшим и рыхлым. Миндалины увеличиваются в размере, а язык оказывается обложенным и сухим. Примерно через сутки после начала ангины наблюдается увеличение размера подчелюстных лимфатических узлов и появление их болезненности.
Риск развития осложнений при правильном лечении болезни минимален. В норме выздоровление наступает через 5-7 дней. Температура должна нормализоваться через 2-3 дня терапии. Ангина, лечение которой не ведется, может перейти в более тяжелую форму.
Проявления лакунарной ангины
При данном виде ангины интоксикация организма более выраженная, и температура может сохраняться до 5 дней даже при использовании самых действенных препаратов. На поверхности миндалин появляются массы гнойного экссудата. Они чаще выглядят как одиночное скопление, а в тяжелых случаях сливаются в единое пятно, закрывающее большую часть миндалины. Снять налет с гланд легко, но вскоре он появляется опять. За пределы миндалин налет не выходит.
Лечение лакунарной ангины продолжается до 10 дней и может потребовать использования очень сильных антибиотиков. Госпитализация, как правило, не обязательна.
Проявления фолликулярной ангины
Тяжелая форма ангины, при которой на миндалинах появляются гнойные скопления, имеющие вид белых зерен. Они хорошо заметны на воспаленных тканях. Такие гнойные образования и являются пораженными фолликулами, которые переполнены экструдатом. Гнойники достаточно быстро увеличиваются в размерах и могут самопроизвольно вскрываться в ротовую полость. Интоксикация при болезни сильная и может требоваться госпитализация. Фолликулярная ангина у детей имеет крайне тяжелое течение.
Дополнительными симптомами этой формы являются:
-
гнусавость голоса;
-
значительное понижение слуха;
-
слюнотечение из полости носа – возникает у детей дошкольного возраста из-за нарушения глотательной функции и не полного закрытия носоглоточного пространства;
-
нарушение носового дыхания.
В особенно тяжелых случаях у больных появляется боль в суставах и сердце.
Симптоматика активно нарастает в течение 5 дней, после чего начинается выздоровление при правильном проведении лечения. Отсутствие квалифицированной врачебной помощи в большинстве случаев оканчивается тяжелыми осложнениями.
Проявления фибринозной ангины
На миндалинах почти сразу появляется обильный налет желтовато-белого цвета, часто выходящий за пределы гланд и распространяющийся на окружающие ткани. Начинается болезнь остро с очень тяжелой интоксикации и стремительного повышения температуры до 40о. В таком состоянии показана обязательная госпитализация в стационар. В особенно тяжелых случаях может развиваться менингиальный синдром, если происходит раздражение мозговых оболочек.
Точных временных границ фибринозная ангина у взрослых и детей не имеет. Скорость выздоровления во многом зависит от индивидуальных особенностей организма и правильности назначенной терапии.
Фото больного горла показывает, какие при его осмотре внешние признаки ангины у взрослого и ребенка можно заметить.
Ангина — как лечить | Энциклопедия горла ГЕКСОРАЛ®
25.08.2021 г.
236 774
15 минут
Содержание:
Ангиной, или тонзиллитом, принято называть острое воспаление одной или даже нескольких миндалин глоточного лимфоидного кольца. Такая патология крайне распространена, поэтому в аптеках средства для лечения ангины обычно нарасхват. Подробнее о заболевании, о том, как быстрее выздороветь и больше не заболеть, – в нашей статье.
Глоточное лимфоидное кольцо состоит из шести крупных миндалин:
- двух нёбных, которые находятся в углублениях по обе стороны от входа в глотку,
- двух трубных, расположенных в области слуховых труб в носоглотке,
- одной язычной – на корне языка,
- одной глоточной – в верхней части глотки5.
Мелкие лимфоидные образования формируют боковые валики и единичные бугорки на задней стенке глотки5.
Лимфоидное кольцо служит барьером на пути проникновения микробов в дыхательные и пищеварительные пути, участвует в формировании иммунитета. Миндалины имеют множество углублений (лакун) и крипт, в которые постоянно проникают различные микроорганизмы. Именно они активизируют иммунные клетки, запускающие выработку иммунных белков-антител, которые обеспечивают защиту от инфекций. При снижении иммунитета и высокой степени агрессивности возбудителей инфекции миндалины воспаляются – развивается тонзиллит.
У детей чаще встречается аденоидит1, или инфекционное поражение глоточных скоплений лимфоидной ткани – аденоидов. У обращающихся за лечением взрослых ангины чаще бывают нёбными. Поэтому под термином «ангина» нередко понимают воспаление именно нёбных миндалин – гланд2.
Опасным в плане заболевания считается зимне-весенний период3. В это время тонзиллиты обычно развиваются как осложнения острых респираторных вирусных инфекций. Этому способствуют1,2:
- снижение защитных сил организма,
- неблагоприятные условия внешней среды (колебания температуры, повышенная или пониженная влажность, нехватка витаминов и т. д.)1.
Кроме того, играют роль такие факторы, как:
- травмы гланд (например, рыбной костью),
- генетическая предрасположенность,
- наличие очагов хронической инфекции во рту, в носу и его придаточных пазухах1,2.
Виновниками болезни могут быть самые различные микроорганизмы. У детей на первом месте среди всех возбудителей инфекции стоит бета-гемолитический стрептококк1,3 – этот важный факт врач учитывает при выборе антибиотика для лечения ангины. У взрослых преобладают тонзиллиты, вызванные аденовирусами, риновирусами, коронавирусами, вирусами гриппа и парагриппа. Стрептококки присоединяются на втором этапе развития заболевания1,3.
Заражение происходит воздушно-капельным путем, при поцелуях, при использовании общей посуды, полотенец, предметов обихода. При наличии очагов хронической инфекции и носительстве активизируются эндогенные возбудители1,2, те, которые уже обитают в организме. Так, в 75 % случаев виновниками обострения хронического тонзиллита становятся бетагемолитические стрептококки, населяющие крипты гланд1.
Воспалительный процесс в гландах может быть следствием некоторых системных заболеваний:
- Инфекционного мононуклеоза,
- Агранулоцитоза,
- Лейкоза4.
Поражение лимфоидной ткани глоточного кольца – один из первых симптомов этих недугов. Поэтому лечение ангины домашними средствами без консультации с врачом – это всегда рискованное мероприятие.
Наверх к содержанию
Виды и симптомы ангины
Эффективное лечение ангины невозможно1 без учета природы ее возбудителя и формы заболевания. Самые часто встречающиеся клинические разновидности воспаления миндалин1:
- катаральная,
- фолликулярная,
- лакунарная.
Катаральная
Болезнь начинается остро. На фоне общего недомогания, слабости и разбитости появляются ощущения жжения, першения и сухости в горле и боль при глотании. Температура тела в пределах 37-37,9 0С. При осмотре обнаруживается разлитое покраснение и небольшая отечность гланд и дужек мягкого нёба. Язык сухой, обложен белым налетом. Увеличены шейные и подчелюстные лимфатические узлы.
При развитии аденоидита возможна гнусавость голоса, что часто бывает у детей, – лечение ангины в таких случаях нередко откладывается из-за неосведомленности родителей2. При этом общие симптомы интоксикации будут более выражены, чем у взрослых, и ребенок может жаловаться на боль в ухе при глотании1,2.
В зависимости от типа возбудителя, клиническая картина воспаления миндалин может меняться. Так, при аденовирусной ангине, кроме покраснения гланд, присутствуют другие признаки инфекции, в частности краснота распространяется на всю поверхность глотки, носоглотки и носа, развиваются симптомы конъюнктивита – покраснение, слезоточивость и выделения из глаз2. В лечении вирусной катаральной ангины особое место занимают антисептические препараты для полоскания горла – антибиотики не действуют на вирусы3,4.
Если процесс вызван вирусами Коксаки, тонзиллит дополняют различные проявления желудочнокишечного расстройства. На поверхности гланд и мягком нёбе появляются высыпания в виде мелких пузырьков, напоминающих герпетические, лечение такой ангины требует особого подхода из-за возможности развития менингита2.
Обычно катаральное воспаление продолжается 3-5 дней, затем оно либо исчезает, либо переходит в следующую стадию – фолликулярный или лакунарный тонзиллит2.
Фолликулярная
Если при катаральном воспалении процесс захватывает только поверхность гланд, то при фолликулярном он распространяется на глубокие слои и фолликулярный аппарат. Это выражается в лихорадке (до 40 0С), появлении озноба, сильной слабости, ломоты и боли в мышцах и суставах1. Резкая болезненность горла затрудняет глотание, заставляет отказываться от еды.
У детей воспаление лимфоидной ткани сопровождается выраженным ее отеком, что может приводить к затруднению дыхания. Поэтому лечение ангины в домашних условиях опасно для жизни малыша.
При фолликулярном воспалении через ярко-красную поверхность слизистой оболочки миндалин просвечивают наполненные гноем мелкие фолликулы1. Картина напоминает усыпанное звездами ночное небо1. Лимфатические узлы увеличены и резко болезненны.
Лечение фолликулярной ангины обязательно предусматривает использование антибиотиков1,2 – их подбирает и назначает врач. В этом случае через несколько дней фолликулы вскрываются, освобождаются от гноя, образующиеся на их месте мелкие язвочки быстро заживают, не оставляя после себя никакого следа1,2.
Лакунарная
Чаще заболевание протекает тяжелее фолликулярного1. Температура стабильно держится на цифрах выше 39 0С, слабость и головная боль буквально приковывают к постели, постоянно хочется спать, но ломота в теле не дает отдохнуть. Используемые в лечении лакунарной ангины нестероидные противовоспалительные препараты оказывают обезболивающее и жаропонижающее действие, что на время облегчает состояние4, 5.
Заболевание сопровождается появлением привкуса гноя и неприятного запаха изо рта. Болезненность при глотании нарастает по мере нагноения и увеличения отека.
На покрасневшей поверхности слизистой гланд в устьях лакун появляется желтовато-белый гнойный налет, который легко снимается ватным тампоном1,2. Постепенно его становится так много, что он покрывает большую часть миндалин, но при этом не выходит за их границы.
На 5–7-й день, а при лечении гнойной ангины антибиотиками на 2–4-й день, когда лакуны очищаются от гноя, состояние улучшается1,2. Лихорадка спадает до 37,5-37,9 0С, боль в горле становится не такой сильной. Еще через 4-5 дней наступает выздоровление1,2.
Важно! Проявления лакунарного воспалительного процесса можно спутать с симптомами дифтеритической ангины; без лечения у детей дифтерия быстро приводит к отеку тканей ротоглотки, глотки и гортани и, как следствие, к выраженному затруднению дыхания. Серо- белый пленчатый налет на миндалинах на вид напоминает гной, но он плотно связан с подлежащими тканями, переходит на мягкое нёбо, боковые стенки глотки и гортань. Обращаться к врачу при тонзиллите у ребенка нужно обязательно!
Наверх к содержанию
Лечение
Во избежание заражения окружающих нужно оставаться дома, если лечение ангины будет проводиться в домашних условиях, или быстро лечь в больницу, если терапия предполагает пребывание в стационаре.
Комнату нужно как можно чаще проветривать, по возможности проводить ультрафиолетовое облучение и влажную уборку. Посуда и полотенца должны быть строго индивидуальными.
Терапия тонзиллита включает создание щадящего режима, общую и местную терапии.
Щадящий режим
- В начале болезни и первые пару дней после нормализации температуры лучше оставаться в постели1. Затем, когда лихорадка проходит, нужно соблюдать домашний режим и избегать физических нагрузок.
- Повышенная температура способствует усиленному потоотделению. Уменьшить симптомы интоксикации и избежать обезвоживания поможет обильное питье – морсы и минеральная вода без газа. Народное лечение ангины молоком с медом противопоказано. Сладкое молоко является идеальной питательной средой для бактерий, они быстро размножаются, и это усугубляет течение болезни1.
- Пища должна быть термически обработанной, жидкой или измельченной, несоленой и несладкой, без добавления специй и пряностей1. Блюда лучше выбирать легко перевариваемые растительно-молочные с низким содержанием простых углеводов, отварные, тушеные, приготовленные на пару1.
Системная лекарственная терапия
Вне зависимости от тяжести состояния, стрептококковый тонзиллит – показание для антибактериальной терапии в виде таблеток или инъекций1,2,4. Поэтому при ангине нужно обратиться к врачу.
Особенно важны антибиотики при лечении ангины у детей и людей с ослабленным иммунитетом. Они помогают предотвратить развитие осложнений2.
Подбор антибиотика и его дозировку определяет врач. В частности, бета-гемолитический стрептококк чувствителен к препаратам пенициллина последнего поколения и макролидам1,2. Продолжительность курса лечения ангины с температурой и у взрослого, и у ребенка в среднем составляет 7 дней2. Тяжелое состояние – показание для госпитализации в инфекционный стационар, инъекционного или капельного введения антибиотиков2.
Антибиотики убивают не только болезнетворные бактерии, но и полезную микрофлору полости рта, пищеварительного тракта, что может спровоцировать развитие кандидоза. С целью его профилактики используются противогрибковые препараты2. Они же применяются для лечения грибковой ангины, которая обычно встречается у больных с резко ослабленным иммунитетом, например, на фоне СПИДа или приема лекарств, подавляющих работу иммунной системы2,5.
Нестероидные противовоспалительные препараты помогают быстро купировать воспалительный процесс и лихорадку, уменьшить болезненные ощущения в горле.
Десенсибилизирующие препараты показаны для предупреждения аллергии и аутоиммунных осложнений2.
Местная терапия
Ускорить очищение миндалин помогают полоскания горла солевыми (морская соль, сода) растворами, растворами антисептиков2,3. В качестве них народная медицина предлагает использовать настои и отвары лекарственных растений, например, ромашки или календулы. Традиционная медицина располагает более действенными средствами – специальными препаратами для полоскания горла2,3, такими как ГЕКСОРАЛ®. В лечении легких форм вирусной ангины они используются как основное средство, предупреждающее развитие бактериального воспалительного процесса миндалин3, в остальных случаях становятся дополнением к системной антибактериальной терапии.
Основным действующим веществом препаратов ГЕКСОРАЛ® РАСТВОР и ГЕКСОРАЛ® АЭРОЗОЛЬ является антисептик гексэтидин, обладающий антисептическим, противогрибковым, обезболивающим, кровоостанавливающим и дезодорирующим действиями6.
ГЕКСОРАЛ® раствор/аэрозоль:
- активен в отношении грамположительных бактерий, к которым относится бетагемолитический стрептококк, и грибов рода Кандида, активизирующихся при снижении иммунитета и использовании антибиотиков6;
- имеет высокий профиль безопасности, благодаря чему может использоваться не только у взрослых, но и у детей с 3 лет6;
- облегчает болезненные ощущения при глотании6;
- действует до 12 часов6.
ГЕКСОРАЛ® ТАБС и ТАБС КЛАССИК содержат антисептики, обладающие широким спектром противомикробного действия. В ГЕКСОРАЛ® ТАБС кроме этого входит анестетик местного действия, помогающий уменьшить боль в горле7. Различные ароматические масла придают таблеткам приятный вкус и аромат. «Мятный» ГЕКСОРАЛ® ТАБС может применяться в лечении детей с 4 лет и старше7. ГЕКСОРАЛ® ТАБС КЛАССИК бывает с апельсиновым, лимонным, медоволимонным, черносмородиновым вкусом и разрешен к использованию начиная с шестилетнего возраста7.
ГЕКСОРАЛ® ТАБС ЭКСТРА на основе амилметакрезола, дихлорбензилового спирта и лидокаина оказывает антисептическое действие и, проявляя активность в отношении большинства грамположительных и грамотрицательных бактерий, грибов, уменьшает отек тканей и болезненные ощущения в горле8. Препарат разрешен к использованию с 12-летнего возраста8.
Показатели выздоровления: нормальная температура тела в течение 5 дней, исчезновение боли в горле и при ощупывании лимфатических узлов, нормализация показателей крови и отсутствие осложнений1.
Наверх к содержанию
Возможные осложнения
Тонзиллит может вызывать местные осложнения1,2:
- формирование паратонзиллярного абсцесса, характеризующегося выраженной интоксикацией, односторонней болью в горле, выбуханием одной гланды, отклонением языка в сторону поражения, невозможностью полностью открыть рот, вынужденным наклоном головы в сторону абсцесса;
- отит, или воспаление среднего уха, сопровождающийся болью, заложенностью и чувством давления в ухе, а при отсутствии терапии – лабиринтит (поражение внутреннего уха), проявляющийся шумом в ушах, тошнотой, рвотой, головокружением и расстройством чувства равновесия.
Без лечения катаральная, фолликулярная или другая ангина у взрослых и детей может привести к развитию таких заболеваний, как1,2:
Миокардит | Воспаление мышечной оболочки сердца |
Ревматизм | Связанное с иммунными нарушениями системное заболевание соединительной ткани, протекающее с поражением сердца и суставов |
Ревматоидный и инфекционный полиартриты | Воспаления суставов |
Системная красная волчанка | Заболевание соединительной ткани, проявляющееся поражением мелких кровеносных сосудов различных органов |
Гломерулонефрит и нефрит | Воспаления почек |
Сепсис | Заражение крови |
Чаще всего такие осложнения возникают у людей, запустивших болезнь, поздно обратившихся к врачу или вообще не проходивших лечения1.
Наверх к содержанию
Профилактика
Уменьшить риск заболевания помогут2:
- соблюдение правил личной гигиены, в частности регулярное мытье рук2;
- закаливание: воздушные ванны, обтирания и души с постепенно снижающейся температурой воды, полоскание горла холодной водой2;
- утренняя гимнастика и занятия физкультурой2;
- санация полости рта: кариозных зубов, больных десен, хронического ринита, гайморита, аденоидов;
- санация ЛОР-очагов инфекции – терапия ринита, гайморита, решение проблемы заложенности носа, заставляющей дышать ртом и снижающей защитные функции слизистой оболочки ротоглотки2.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Н.Л. Кунельская, А.Б. Туровский. Ангины: диагностика и лечение// «РМЖ». — 2010. — № 7, с. 438.
- В.С. Дергачев. Ангина. Клиника, диагностика и алгоритм лечебных мероприятий. Выбор местной антибактериальной терапии// «РМЖ». – 2007. — № 18, с. 1350.
- Г. З. Пискунов, И. Б. Анготоева. Острый тонзиллофарингит // Лечащий врач. – 2007. — №2.
- П.А. Кочетков, В.М. Свистушкин. Острый стрептококковый тонзиллит – современные принципы терапии// «РМЖ». – 2014. — № 26, с. 1891.
- Полякова Т.С., Полякова Е.П. Хронический тонзиллит: диагностика, лечение, профилактика// «РМЖ». – 2004. — № 2, с. 65.
- Инструкции по применению препаратов ГЕКСОРАЛ® РАСТВОР и ГЕКСОРАЛ® АЭРОЗОЛЬ.
- Инструкции по применению ГЕКСОРАЛ® ТАБС и ТАБС КЛАССИК.
- Инструкция по применению ГЕКСОРАЛ® ТАБС ЭКСТРА.
Острый тонзиллит или ангина / Заболевания / Клиника ЭКСПЕРТ
Острый тонзиллит (ангина) – это инфекционное воспаление небных миндалин, а также ткани глотки и гортани, которое вызывают стрептококки, стафилококки и другие микроорганизмы.
Острый тонзиллит является опасным заболеванием из-за того, что развивается в миндалинах (гладах), которые отвечают за работу всей иммунной системы. Если инфекция «агрессивна», если развитию заболевания способствуют дополнительные факторы и иммунитет изначально ослаблен, то ангина вызовет серьезные негативные последствия для общего иммунитета и всего организма.
Ангиной можно заразиться воздушно-капельным путем, однако чаще всего заболевание развивается из-за микроорганизмов, которые проживают в глотке в норме, но становятся более активными при сниженном иммунитете.
Симптомы ангины
Обычно симптомы ангины развиваются за промежуток от 10 до 48 часов. Среди них:
- покраснение и боль в горле, которая усиливается при глотании
- гнойный налет на миндалинах
- повышение температуры тела до 38 С, озноб
- увеличение и болезненность лимфатических узлов под нижней челюстью и на шее
- головная боль
- слабость, ломота в суставах
Диагностика
Для диагностики острого тонзиллита (ангины) чаще всего достаточно осмотра пациента квалифицированным врачом и фарингоскопии (осмотр горла). Иногда для уточнения диагноза назначают бактериологическое исследование (посев из ротоглотки) и анализы крови.
При характерных симптомах рекомендовано пройти осмотр у специалиста-отоларинголога! Похожие симптомы имеют и некоторые другие серьезные заболевания, в том числе — дифтерия.
Лечение ангины
Не стоит ждать, пока заболевание пройдет само, и не стоит переносить его на ногах.
Пациенту с ангиной необходимо соблюдать постельный режим, придерживаться щадящей диеты и обильного питья. Также полезно время от времени проветривать комнату.
В большинстве случаев при ангине врач назначает антибиотики и противомикробные препараты, а также локальные антисептики (в форме спрея, леденцов, таблеток). При лечении грибковых ангин (вызванных грибком рода Candida) назначаются противогрибковые препараты. При высокой температуре (более 38,5 С) – жаропонижающие.
Рекомендуется регулярно полоскать горло антисептическими растворами – это поможет снять налет, вымыть из углублений миндалин все содержимое и быстрее снять воспаление и боль.
В случае с применением антибиотиков очень важно выдержать курс полностью, даже если симптомы перестали беспокоить. Таким образом, можно достичь полного выздоровления и не допустить рецидива.
Прогноз
В большинстве случаев, при соблюдении рекомендаций врача улучшение наступает через несколько дней.Через 7-10 дней обычно пациент полностью поправляется.
Если не выполнять назначенные врачом лечебные мероприятия, то увеличивается риск развития тяжелых осложнений ангины: ревматизм с поражением клапанов сердца, острый громелуронефрит с возможной почечной недостаточностью. Также возможно дальнейшее распространение инфекции.
Профилактика и рекомендации
Профилактика ангины заключается главным образом в общем укреплении иммунитета организма. Поэтому к мерам профилактики можно отнести:
- регулярные занятия спортом, гимнастикой, закаливания, прогулки на свежем воздухе
- избегание переохлаждения, осторожное использование кондиционера
- сбалансированное питание с достаточным количеством витаминов
- соблюдение правил личной гигиены
- своевременная санация очагов инфекции (например, кариес зубов, хронический тонзиллит)
- в том случае, если заболел кто-либо из членов семьи, желательно обеспечить проветриваемую отдельную комнату, чтобы избежать заражения остальных.
катаральная, лакунарная, фолликулярная, герпетическая, флегмонозная симптомы и лечение
По данным статистики, несвоевременное обращение к врачу чревато осложнениями в 90% случаев. Многие совершают огромную ошибку, пытаясь вылечить симптомы болезни, не подозревая, что последствия ангины могут себя проявить через 2-3 недели, даже после антибактериального курса.
Подрастающее поколение больше подвержено риску болезни, но взрослые болеют ангиной чаще, чем дети, окруженные родительской заботой.
Ангина может появиться, как самостоятельное заболевание или развивается на фоне другой болезни. Заражение происходит воздушно-капельным путем, при контакте с заболевшим, а также при использовании общей посуды, вещей и продуктов питания.
Самые распространенные факторы — провокаторы ангины:
злоупотребление алкоголем и табакокурение.В любом случае, острое воспалительное заболевание сопровождается двухсторонним покраснением миндалин, больному трудно глотать, горло болит и саднит. В зависимости от формы ангины, к основным признакам добавляется ряд специфических симптомов.
Формы ангины и симптомы заболевания у взрослых
Каждая форма ангины проявляет себя по-разному. Важно выяснить, какой патогенный микроорганизм стал причиной заболевания. Но в домашних условиях это определить невозможно. Только квалифицированный врач, может точно выявить природу возбудителя и назначить адекватное лечение ангины, способствующее скорейшему и полному выздоровлению.
Катаральная ангина
Приобретается при контакте с инфицированным человеком, начинается остро, с небольшим повышением температуры тела и ощущением слабости. Миндалины и подчелюстные лимфатические узлы увеличены незначительно. Сухость во рту и горле сопровождается першением, глотать больно и трудно. Не остановленное вовремя заболевание может перейти в тяжелую форму с последующими осложнениями.
Лакунарная ангина
Гнойная форма ангины отличается очень быстрым проявлением симптомов. Лимфатические узлы увеличиваются и припухают, миндалины выраженно отечны и покрываются бело-желтым гнойным налетом. Горло при лакунарной ангине болит особенно сильно.
Повышение температуры до 40 градусов сопровождается головной, мышечной и суставной болями, иногда отдающими в сердце. На фоне лихорадки могут появиться судороги, рвота и спутанность сознания.
При отсутствии должного лечения лакунарная ангина может перерасти в фибринозную, когда начинается тяжелая гнойная интоксикация организма, в некоторых случаях вызывающая поражения мозга.
Фолликулярная ангина
Гнойная форма имеет схожие с лакунарной ангиной симптомы. Миндалины покрываются множеством гнойных фолликулов. Иногда больной жалуется на боль в пояснице, суставы ломит, как при гриппе. Нестерпимая боль в горле отдает и в ухо.
Данная форма гнойной ангины опасна широким спектром осложнений, а также разрывом фолликулов внутрь с последующим гнойным абсцессом.
Герпетическая ангина
Опасная вирусная форма, приобретаемая при пользовании общим туалетом, при рукопожатии и любом виде тактильного контакта с носителем заболевания —человеком или животным. На миндалинах, горле и небе появляются мелкие серозные пузырьки. Горло болит невыносимо, шейные лимфоузлы припухают и болезненны на ощупь.
Одновременно появляются все симптомы, характерные для гриппа: лихорадка, озноб, головная боль, тошнота, диарея.
Подтвердить диагноз «герпетическая ангина» возможно только обратившись к доктору. Квалифицированный специалист в первую очередь направит пациента сдать анализы на серологическое исследование и вирусологию, после чего назначит курс необходимых антибиотиков.
В противном случае, неправильное лечение может иметь серьезные последствия: энцефалит, менингит, а также миокардит.
Флегмонозная ангина у взрослых
Это гнойная форма заболевания, характерная для возрастной категории 20-40 лет. Возбудителем являются стрептококки, а причиной — не давняя катаральная или фолликулярная ангина. При данной форме ангины наблюдается покраснение не только неба и миндалин, но и околоминдального пространства.
Горло болит с одной стороны, очаг нагноения не имеет четких границ и требует хирургического вмешательства.
Больного знобит и лихорадит, голос сиплый или полностью пропадает. В результате гнойного расплавления миндалины изо рта идет характерный, неприятный запах.
Лечение флегмонозной ангины не терпит промедления. При отсутствии своевременной помощи специалистов в большинстве случаев возникают шейные или мозговые абсцессы, гнойный менингит, а также общее заражение крови.
Лечение ангины должно происходить под строгим контролем врача, который сможет вовремя заметить и предотвратить развитие осложнений, имеющих самый неожиданный характер.
Осложнения после ангины: откуда ждать удар?
Прежде всего под удар попадают ближайшие к очагу воспаления ЛОР-органы, особенно уязвимые после перенесенной ангины. Поэтому период выздоровления, проходящий под наблюдением специалиста, исключит развитие ряда опасных заболеваний:
- лимфаденит (воспаление лимфоузлов) может сопровождать любую форму ангины. При нагноении лимфоузлов требуется незамедлительное хирургическое вмешательство;
- хронический тонзиллит возникает после тяжелого течения или частых повторений ангины. Разрастание тканей миндалин лечится медикаментозно, хотя в некоторых случаях требуется операция;
- отек гортани является следствием чрезмерной отечности миндалин и может распространиться дальше, на голосовые связки. Быстро развивающееся удушье представляет серьезную угрозу для жизни пациента;
- медиастинит может возникнуть в результате нагноения задней стенки глотки. Воспалительный процесс захватывает глубокие шейные отделы, вплоть до средостения.
Поэтому так важно доверить лечение ангины квалифицированному врачу, который определит форму заболевания и назначит антибиотики, обязательные при лечении ангины.
Курс терапии должен проходить под наблюдением специалиста, способного быстро и правильно среагировать на любые изменения в организме и предотвратить развитие необратимых последствий.
При беременности ангина представляет особую опасность. Интоксикация организма матери может навредить ребенку, а на ранних сроках (до 12 недель) часто возникает угроза выкидыша.
Ангина у взрослых: методы доврачебной помощи
До обращения в клинику, необходимо соблюдать постельный режим в изолированном помещении, пользоваться индивидуальной посудой, свести к минимуму контакты со здоровыми членами семьи.
При лихорадке и ознобе принимать жаропонижающие средства, согласно предписанным рекомендациям. Пить как можно больше жидкости: чай, сладкие соки, настои трав.
Каждые полчаса желательно полоскать горло любыми антисептическими растворами.
Курс антибиотиков будет назначен врачом на основании осмотра пациента и результатов лабораторных исследований. При необходимости специалист порекомендует курс лечения микротоками, УВЧ, а в случае хронического течения болезни — лазерную лакунотомию.
Нельзя шутить с ангиной и пускать болезнь на самотек, а также переносить заболевание на ногах или пытаться вылечить народными средствами!
Здоровье превыше всего, поэтому доверять лечение ангины можно только опытным врачам высокой квалификации.
Почему не проходит ангина. Частые ошибки в лечении | Здоровая жизнь | Здоровье
Наш эксперт – врач-отоларинголог высшей категории, кандидат медицинских наук Владимир Зайцев.
Ангина – достаточно тяжёлое заболевание. Его симптомы – высокая температура (38–39 градусов), сильное покраснение, воспаление и боль в горле, которая иногда не даёт проглатывать даже слюну, выраженная интоксикация (человека лихорадит, знобит, появляется проливной пот). Кроме того, при ангине в миндалинах происходят серьёзные, часто необратимые изменения – миндалина меняет форму, становится дольчатой, поэтому вероятность, что ангина будет повторяться, достаточно велика.
А раз так, постарайтесь не допускать ошибок в лечении!
Ошибка 1 — идти на работу
Ангина – это острое инфекционное заболевание, которое передаётся от человека к человеку воздушно-капельным путём, поэтому не стоит заражать окружающих.
Но даже если вам наплевать на здоровье коллег, всё равно нужно остаться дома. Ведь при ангине необходим строгий постельный режим. Если во время болезни вы ведёте активный образ жизни, у организма просто не хватает сил противостоять бактериям, и микробы начинают размножаться особенно активно. Им уже не хватает места на поверхности миндалин, и тогда с током крови болезнетворные микроорганизмы попадают в другие органы – сердце, почки, суставы. Результат – серьёзные осложнения, такие как миокардит и эндокардит (воспаление сердечной мышцы и внутренней оболочки сердца), ревматоидный артрит, гломерулонефрит и другие воспалительные заболевания почек. Но, даже если осложнений удастся избежать, знайте, перенесённая на ногах ангина легко переходит в хроническую форму.
Ошибка 2 — отказываться от приёма антибиотиков
Антибактериальные препараты применяются при ангине в 100% случаев. Многие уверены, что это заболевание может иметь вирусную природу, однако ангина – это всегда бактериальная инфекция (её обычно вызывают гемолитические стрептококки группы А или В, реже стафилококки). А раз так – без антибиотиков не обойтись. Однако назначить антибиотики и определить, сколько времени нужно принимать препарат, может только врач.
Ошибка 3 — прекращать пить антибиотики, как только самочувствие улучшилось
Даже если вам кажется, что вы хорошо себя чувствуете, это не значит, что все болезнетворные бактерии погибли. А если микробы не были полностью уничтожены, то, как только вы перестанете принимать лекарство, они вновь начнут размножаться и болезнь вернётся. «Допить» оставшиеся антибиотики уже не получится – потребуются более сильные средства в высокой дозировке.
Ошибка 4 — обвязывать горло шерстяным шарфом
Таким образом вы увеличиваете прилив крови к воспалённому горлу, а значит, усиливаете отёк. Если при ангине переборщить с тепловыми процедурами (к ним, кстати, относится и вдыхание пара от горячей картошки), может развиться удушье. Неслучайно при ангине часто назначаются антигистаминные препараты – они обладают противоотёчным эффектом.
Ошибка 5 — лечиться мёдом и малиновым вареньем
Сахар и другие сладости – отличная питательная среда для бактерий. Недаром при сдаче мазка из горла материал для исследования часто помещают в пробирку со специальным сладким сиропом. Там микробы размножаются особенно активно, что позволяет быстро выявить возбудителя ангины и назначить верное лечение.
Ошибка 6 — пить клюквенный морс
При ангине противопоказана любая еда, которая может раздражать воспалённую слизистую оболочку горла, то есть всё кислое, солёное, острое, едкое. Так что не стоит перебарщивать с лимоном в чае или пытаться насытить организм витамином С при помощи кислых соков. Лечиться глинтвейном и другим алкоголем – тоже не лучшая идея. Любое спиртное обжигает воспалённое горло.
Ошибка 7 — пытаться сковырнуть образовавшийся в горле налёт при помощи ложки
Во‑первых, налёт снимается очень тяжело, поэтому, пытаясь его сковырнуть, вы можете спровоцировать кровотечение в горле. А во‑вторых, налёт создаёт защитную плёнку на миндалинах, которая мешает распространению инфекции. Когда вы начнёте выздоравливать, плёнка отторгнется сама собой. Поэтому максимум что вы можете сделать для избавления от налёта – полоскать горло растворами соды или подсоленной водой с капелькой йода. В этом случае смоется лишь та часть плёнки, которая уже готова отпасть.
Ну и наконец, в домашних условиях сложно добиться полной стерильности инструментов. Поэтому, пытаясь сковырнуть налёт, вы рискуете занести в в горло дополнительную инфекцию.
Ошибка 8 — лечить ангину только полосканиями
Полоскания при ангине не повредят и даже несколько улучшат самочувствие – соль и сода обладают адсорбирующими свойствами и удаляют с поверхности слизистой отмершие клетки и бактерии, а капля йода, добавленная в раствор, обеспечивает антисептику. Однако справиться с болезнью только при помощи полосканий без антибиотиков невозможно.
Важно!
Смертельно опасное заболевание под названием «дифтерия» на начальной стадии может маскироваться под ангину. Поэтому лучше подстраховаться и сдать мазок из горла, который определит наличие бациллы Лёффлера (дифтерийной палочки). Это необходимо сделать, даже если вы привиты от дифтерии, – вакцина не даёт 100%- ной защиты, хотя и существенно уменьшает вероятность развития тяжёлой формы заболевания. Мазок помогает не только снять диагноз «дифтерия», но и выявить возбудителя ангины.
Смотрите также:
Стенокардия — NHS
Стенокардия — это боль в груди, вызванная снижением притока крови к сердечным мышцам. Обычно это не опасно для жизни, но это предупреждающий знак того, что вы можете подвергнуться риску сердечного приступа или инсульта.
С помощью лечения и изменения здорового образа жизни можно контролировать стенокардию и снизить риск этих более серьезных проблем.
Симптомы стенокардии
Главный симптом стенокардии — боль в груди.
Боль в груди, вызванная стенокардией, обычно:
- ощущение стянутости, тупости или тяжести — она может распространяться на руки, шею, челюсть или спину
- вызывается физическим напряжением или стрессом
- прекращается в течение нескольких минут после отдыха
Иногда могут наблюдаться другие симптомы, например плохое самочувствие или одышка.
Когда обращаться за медицинской помощью
Если у вас не диагностирована стенокардия, обратитесь к семейному врачу срочно, если у вас приступ боли в груди, который прекращается через несколько минут после отдыха.
Они могут проверить, не проблема ли это с сердцем, и направят вас в больницу для проведения анализов.
Узнайте больше о том, как диагностируется стенокардия.
Позвоните в службу скорой помощи по номеру 999, если у вас боль в груди не проходит через несколько минут. Это мог быть сердечный приступ.
Типы
Существует 2 основных типа стенокардии, которые вы можете диагностировать:
- стабильная стенокардия (чаще) — приступы имеют триггер (например, стресс или физическая нагрузка) и прекращаются в течение нескольких минут после отдыха
- нестабильная стенокардия (более серьезная ) — приступы более непредсказуемы (они могут не иметь триггера) и могут продолжаться, несмотря на покой
У некоторых людей после стабильной стенокардии развивается нестабильная стенокардия.
Лечение ангины
Возможно, вам придется принимать несколько разных лекарств до конца жизни.
Вам могут дать лекарства:
- лечить приступы, когда они случаются (принимать только при необходимости)
- предотвращать дальнейшие приступы
- снижать риск сердечных приступов и инсультов
Если лекарства не подходят или не помогают , может быть рекомендована операция по улучшению притока крови к сердечным мышцам.
Жить со стенокардией
Если это хорошо контролируется, нет причин, по которым вы не можете вести нормальную жизнь со стенокардией.
Обычно вы можете продолжать делать большую часть своей обычной деятельности.
Одна из самых важных вещей, которые вам нужно сделать, — это внести изменения в здоровый образ жизни, например:
Это может помочь снизить риск сердечных приступов и инсультов.
Причины ангины
Стенокардия обычно возникает из-за того, что артерии, снабжающие кровью сердечные мышцы, сужаются из-за накопления жирных веществ.
Это называется атеросклерозом.
Вещи, которые могут увеличить риск атеросклероза, включают:
- нездоровое питание
- отсутствие физических упражнений
- курение
- увеличение возраста
- семейный анамнез атеросклероза или проблем с сердцем
Видео: стенокардия
В этом видео эксперт описывает симптомы, стадии и лечение стенокардии.
Последний раз просмотр СМИ: 1 сентября 2021 г.
Срок сдачи обзора СМИ: 1 сентября 2024 г.
Последняя проверка страницы: 22 апреля 2021 г.
Срок следующей проверки: 22 апреля 2024 г.
Стенокардия — Диагностика — NHS
Для диагностики стенокардии вам может потребоваться несколько анализов.
На приеме у врача
Если вы обратитесь к терапевту после приступа боли в груди, он может спросить:
- симптомы, которые у вас были
- что вы делали, когда симптомы начались
- ваш образ жизни — например, какова ваша диета и если вы курите или пьете
- история болезни вашей семьи — проблемы с сердцем могут передаваться в семьях
Они также могут провести некоторые проверки для оценки вероятности проблемы с сердцем, например:
- измерение вашего кровяного давления
- расчет вашего тела индекс массы (ИМТ) — это включает в себя измерение вашего веса и роста
- измерение размера талии
- анализы крови для проверки уровня холестерина (жиров в крови)
Если они думают, что у вас стенокардия или другая проблема с сердцем, они могут рекомендовать вас в больницу для некоторых анализов.
Обследования в стационаре
У вас могут быть анализы, чтобы проверить, есть ли у вас стенокардия, и оценить риск более серьезных проблем, таких как сердечный приступ или инсульт.
У вас могут быть:
- электрокардиограмма (ЭКГ) — тест для проверки сердечного ритма и электрической активности
- коронарная ангиография — сканирование, проведенное после инъекции красителя, чтобы выделить ваше сердце и кровеносные сосуды
- ЭКГ с нагрузкой — ЭКГ, выполненная при ходьбе на беговой дорожке или на велотренажере
- анализы крови
Что происходит, если у вас стенокардия
Что произойдет дальше, зависит от типа стенокардии, которая у вас диагностирована.
Существует 2 основных типа:
- стабильная стенокардия (наиболее распространенный тип) — приступы имеют триггер (например, упражнения) и улучшаются с помощью лекарств и отдыха
- нестабильная стенокардия (более серьезный тип) — приступы более непредсказуемы и может продолжаться, несмотря на то, что вы отдыхаете.
Если у вас стабильная стенокардия, вам будут назначены лекарства для лечения приступов, когда они возникают, и снижения риска дальнейших приступов.
Если у вас нестабильная стенокардия, возможно, сначала вам придется остаться в больнице.Будут выполнены некоторые проверки, чтобы оценить ваши шансы на повторный приступ и помочь выбрать лучшее лечение.
Последняя проверка страницы: 22 апреля 2021 г.
Срок следующей проверки: 22 апреля 2024 г.
Стенокардия — Лечение — NHS
Лечение может помочь остановить приступы стенокардии и снизить риск таких проблем, как сердечные приступы.
Большинству людей со стенокардией необходимо принимать несколько лекарств. Если лекарства не помогают, может быть рекомендовано хирургическое вмешательство.
Также важно внести изменения в здоровый образ жизни.
Прочтите о жизни со стенокардией для получения информации об этом
Лекарства
Лекарства для лечения приступов
Если у вас стабильная стенокардия (самый распространенный тип), вам дадут лекарство, которое нужно принять при приступе стенокардии.
Это называется тринитратом глицерина или GTN. Он выпускается в виде спрея для рта или таблеток, которые растворяются под языком.
Если у вас приступ стенокардии:
- Прекратите то, что вы делаете, и отдохните.
- Используйте лекарство GTN.
- Примите еще одну дозу через 5 минут, если первая не помогает.
- Позвоните в скорую помощь, если через 5 минут после приема второй дозы симптомы не исчезнут.
Вы также можете использовать GTN, чтобы избежать атаки, прежде чем делать что-то вроде упражнений. Вскоре после его использования у вас может возникнуть головная боль, покраснение или головокружение.
Таблетки GTN обычно истекают примерно через 8 недель после вскрытия упаковки, после чего их необходимо заменить.Спрей GTN действует намного дольше, поэтому может быть удобнее.
Лекарства для предотвращения атак
Чтобы избежать большего числа приступов, вам также нужно будет принимать как минимум 1 другое лекарство каждый день до конца вашей жизни. Некоторым людям необходимо принимать 2 или более лекарств.
Основными лекарствами, используемыми для предотвращения приступов стенокардии, являются:
- бета-блокаторы — для замедления сердечного ритма и с меньшей силой
- блокаторы кальциевых каналов — для расслабления артерий, увеличения кровоснабжения сердечной мышцы
Если вы не можете принимать ни одно из этих лекарств, вам могут дать другое лекарство, такое как ивабрадин, никорандил или ранолазин.
Лекарства для предотвращения сердечных приступов и инсультов
Стенокардия — это предупреждающий знак того, что у вас повышенный риск серьезных проблем, таких как сердечные приступы или инсульты.
Вам также могут потребоваться дополнительные лекарства, чтобы снизить этот риск.
К ним относятся:
- низкая доза аспирина для предотвращения образования тромбов
- статинов для снижения уровня холестерина (жиров в крови)
- Ингибиторы АПФ для снижения кровяного давления
Операция
Операция может быть рекомендована при приеме лекарств не помогают контролировать вашу стенокардию.
Два основных типа операций при стенокардии:
Обе эти операции одинаково эффективны. Лучшее для вас зависит от ваших обстоятельств. Если рекомендуется операция, поговорите со своим врачом или хирургом о возможных вариантах.
Возможно, вам нужно будет продолжить прием некоторых лекарств после операции.
Нестабильная стенокардия
Если у вас нестабильная стенокардия (при которой симптомы развиваются непредсказуемо), вам понадобятся лекарства для предотвращения образования тромбов и снижения риска сердечного приступа или инсульта.
Вам могут дать:
Хирургическое вмешательство (АКШ или ЧКВ) может быть рекомендовано, если у вас есть высокий риск повторного приступа стенокардии или у вас высокий риск сердечного приступа или инсульта.
Последняя проверка страницы: 22 апреля 2021 г.
Срок следующей проверки: 22 апреля 2024 г.
Стенокардия — Жизнь с — NHS
Если ваши симптомы хорошо контролируются и вы вносите изменения в здоровый образ жизни, вы обычно можете вести нормальную жизнь со стенокардией.
Диета и образ жизни
Стенокардия — это предупреждающий знак того, что вы подвержены риску серьезных проблем, таких как сердечные приступы и инсульты.
Чтобы снизить риск возникновения подобных проблем, вам следует:
Физические упражнения и спорт
Также важно оставаться активным, если у вас стенокардия.
Вы можете беспокоиться, что упражнения могут вызвать симптомы или вызвать сердечный приступ, но риск невелик, если вы:
- постепенно повышаете уровень активности и делаете регулярные перерывы
- держите при себе спрей или таблетки GTN
- при необходимости используйте спрей или примите таблетку перед началом тренировки.
Поговорите с терапевтом, если вы не уверены, что тренировка безопасна для вас.
Прочтите о простых упражнениях, которые вы можете попробовать
Работа
Если вы работаете, то обычно можете и дальше.
Обязательно держите при себе лекарство GTN на случай, если у вас на работе случится приступ.
Если ваша работа связана с подъемом тяжестей или ручным трудом, поговорите со своим работодателем об изменениях, которые вы можете внести, чтобы снизить риск нападения.
Это может означать изменение ваших обязанностей или сокращение объема выполняемой тяжелой работы.
Занятие сексом
Некоторые люди опасаются, что занятие сексом вызовет приступ стенокардии, но риск этого невелик.
Если вы беспокоитесь о приступе во время секса:
- держите лекарство GTN поблизости, чтобы вы могли быстро его использовать в случае необходимости
- рассмотрите возможность использования лекарства непосредственно перед половым актом, чтобы снизить риск приступа
Вождение автомобиля
Обычно вы можете продолжать водить машину, если у вас стенокардия.
Вам нужно останавливаться только в том случае, если ваши приступы происходят в состоянии покоя, во время вождения или вызваны эмоциями. Вы можете снова начать водить машину, когда ваши симптомы будут хорошо контролироваться.
Спросите терапевта, безопасно ли вам водить машину.
Вам не нужно сообщать DVLA о своем состоянии, если у вас есть только права на автомобиль или мотоцикл. Вы должны сообщить DVLA, если у вас есть права на автобус или грузовой автомобиль.
Получение поддержки
Иногда бывает трудно жить со стенокардией.
Поговорите со своим терапевтом, если вы чувствуете себя подавленным в течение нескольких недель. Они могут порекомендовать лечение, которое может помочь, например лекарства или разговоры.
Возможно, вам также будет полезно обратиться в группу поддержки, например, British Heart Foundation (BHF).
Узнайте, как BHF может вам помочь
Последняя проверка страницы: 22 апреля 2021 г.
Срок следующей проверки: 22 апреля 2024 г.
Стенокардия — Симптомы и причины
Обзор
Стенокардия — это тип боли в груди, вызванный уменьшением притока крови к сердцу. Ангина (an-JIE-nuh или AN-juh-nuh) — симптом ишемической болезни сердца.
Стенокардия, также называемая стенокардией, часто описывается как сдавливание, давление, тяжесть, стеснение или боль в груди.Некоторые люди с симптомами стенокардии говорят, что стенокардия ощущается как тиски, сжимающие их грудь, или как тяжелый груз, лежащий на их груди. Стенокардия может быть новой болью, которую необходимо проверить у врача, или повторяющейся болью, которая проходит после лечения.
Хотя стенокардия встречается относительно часто, ее все еще трудно отличить от других типов боли в груди, например, дискомфорта от несварения желудка. Если у вас возникла необъяснимая боль в груди, немедленно обратитесь за медицинской помощью.
Симптомы
Симптомы стенокардии включают боль и дискомфорт в груди, которые можно описать как давление, сдавливание, жжение или чувство полноты.
У вас также могут быть боли в руках, шее, челюсти, плече или спине.
Другие симптомы стенокардии включают:
- Головокружение
- Усталость
- Тошнота
- Одышка
- Потоотделение
Эти симптомы должны быть немедленно оценены врачом, который может определить, есть ли у вас стабильная стенокардия или нестабильная стенокардия, которая может быть предвестником сердечного приступа.
Стабильная стенокардия — наиболее частая форма стенокардии.Обычно это происходит, когда вы напрягаетесь и уходит с отдыхом. Например, боль, возникающая при подъеме в гору или в холодную погоду, может быть стенокардией.
Характеристики стабильной стенокардии
- Развивается, когда ваше сердце работает сильнее, например, когда вы тренируетесь или поднимаетесь по лестнице
- Обычно можно предсказать, и боль обычно аналогична предыдущим типам боли в груди, которые у вас были
- Длится недолго, около пяти минут или меньше
- Исчезает раньше, если вы отдыхаете или принимаете лекарства от стенокардии
Степень тяжести, продолжительность и тип стенокардии могут различаться.Новые или другие симптомы могут сигнализировать о более опасной форме стенокардии (нестабильная стенокардия) или сердечном приступе.
Характеристики нестабильной стенокардии (неотложная медицинская помощь)
- Возникает даже в состоянии покоя
- Изменения в вашей обычной картине стенокардии
- Неожиданно
- Обычно протекает тяжелее и длится дольше, чем стабильная стенокардия, может быть 30 минут или дольше
- Может не исчезнуть после отдыха или приема лекарств от стенокардии
- Может сигнализировать о сердечном приступе
Есть еще один тип стенокардии, называемый вариантной стенокардией или стенокардией Принцметала.Этот тип стенокардии встречается реже. Это вызвано спазмом артерий сердца, который временно снижает кровоток.
Характеристики вариантной стенокардии (стенокардия Принцметала)
- Обычно возникает в состоянии покоя
- Часто бывает тяжелым
- Может сниматься лекарствами от стенокардии
Стенокардия у женщин
Симптомы стенокардии у женщин могут отличаться от симптомов стенокардии у мужчин. Эти различия могут привести к задержкам в обращении за лечением.Например, боль в груди является частым симптомом у женщин со стенокардией, но может быть не единственным симптомом или наиболее распространенным симптомом у женщин. У женщин также могут быть такие симптомы, как:
- Тошнота
- Одышка
- Боль в животе
- Дискомфорт в шее, челюсти или спине
- Колющая боль вместо давления в грудной клетке
Когда обращаться к врачу
Если боль в груди длится дольше нескольких минут и не проходит, когда вы отдыхаете или принимаете лекарства от стенокардии, это может быть признаком сердечного приступа.Позвоните в службу 911 или в скорую медицинскую помощь. Организуйте транспортировку. Езжайте в больницу только в крайнем случае.
Если дискомфорт в груди стал для вас новым симптомом, важно обратиться к врачу, чтобы выяснить, что вызывает боль в груди, и получить соответствующее лечение. Если вам поставили диагноз стабильной стенокардии, и она ухудшается или меняется, немедленно обратитесь за медицинской помощью.
Причины
Стенокардия возникает из-за снижения притока крови к сердечной мышце.Ваша кровь несет кислород, который необходим вашей сердечной мышце для выживания. Когда ваша сердечная мышца не получает достаточно кислорода, это вызывает состояние, называемое ишемией.
Наиболее частой причиной снижения притока крови к сердечной мышце является ишемическая болезнь сердца (ИБС). Ваши сердечные (коронарные) артерии могут сужаться из-за жировых отложений, называемых бляшками. Это называется атеросклерозом.
В периоды низкой потребности в кислороде — например, когда вы отдыхаете — сердечная мышца может по-прежнему функционировать в условиях пониженного кровотока, не вызывая симптомов стенокардии.Но когда вы увеличиваете потребность в кислороде, например, когда вы тренируетесь, может возникнуть стенокардия.
- Стабильная стенокардия. Стабильная стенокардия обычно возникает из-за физической активности. Когда вы поднимаетесь по лестнице, занимаетесь спортом или ходите, вашему сердцу требуется больше крови, но суженные артерии замедляют кровоток. Помимо физической активности, другие факторы, такие как эмоциональный стресс, низкие температуры, обильная пища и курение, также могут сужать артерии и вызывать стенокардию.
Нестабильная стенокардия. Если жировые отложения (бляшки) при разрыве кровеносного сосуда или образуются тромбы, они могут быстро заблокировать или уменьшить кровоток через суженную артерию. Это может внезапно и резко снизить приток крови к сердечной мышце. Нестабильная стенокардия также может быть вызвана сгустками крови, которые блокируют или частично блокируют кровеносные сосуды вашего сердца.
Нестабильная стенокардия усиливается и не проходит после отдыха или обычных лекарств. Если кровоток не улучшается, ваше сердце испытывает недостаток кислорода и происходит сердечный приступ.Нестабильная стенокардия опасна и требует неотложной помощи.
- Стенокардия Принцметала. Этот тип стенокардии вызван внезапным спазмом в коронарной артерии, который временно сужает артерию. Это сужение снижает приток крови к сердцу, вызывая сильную боль в груди. Стенокардия Принцметала чаще всего возникает в покое, обычно в течение ночи. Атаки, как правило, происходят кластерами. Эмоциональный стресс, курение, лекарства, сужающие кровеносные сосуды (например, некоторые лекарства от мигрени), и употребление запрещенного наркотика кокаина могут вызвать стенокардию Принцметала.
Факторы риска
Следующие факторы риска повышают риск ишемической болезни сердца и стенокардии:
- Употребление табака. Жевательный табак, курение и длительное воздействие пассивного курения повреждают внутренние стенки артерий, в том числе артерии, ведущие к сердцу, позволяя отложениям холестерина накапливаться и блокировать кровоток.
- Диабет. Диабет увеличивает риск ишемической болезни сердца, которая приводит к стенокардии и сердечным приступам, ускоряя атеросклероз и повышая уровень холестерина.
- Высокое кровяное давление. Со временем высокое кровяное давление повреждает артерии, ускоряя затвердевание артерий.
- Высокий уровень холестерина или триглицеридов в крови. Холестерин — основная часть отложений, которые могут сужать артерии по всему телу, в том числе те, которые питают ваше сердце. Высокий уровень холестерина липопротеидов низкой плотности (ЛПНП), также известного как «плохой» холестерин, увеличивает риск стенокардии и сердечных приступов. Высокий уровень триглицеридов, типа жира в крови, связанного с вашим рационом, также вреден для здоровья.
- Семейный анамнез сердечных заболеваний. Если член семьи болен ишемической болезнью сердца или перенес сердечный приступ, у вас повышенный риск развития стенокардии.
- Пожилой возраст. Мужчины старше 45 и женщины старше 55 имеют больший риск, чем молодые люди.
- Недостаток упражнений. Малоподвижный образ жизни способствует высокому уровню холестерина, высокому кровяному давлению, диабету 2 типа и ожирению. Однако важно проконсультироваться с врачом перед тем, как начинать программу упражнений.
- Ожирение. Ожирение связано с высоким уровнем холестерина в крови, высоким кровяным давлением и диабетом, которые увеличивают риск стенокардии и сердечных заболеваний. Если у вас избыточный вес, вашему сердцу приходится усерднее работать, чтобы снабжать организм кровью.
- Напряжение. Стресс может увеличить риск стенокардии и сердечных приступов. Слишком сильный стресс, равно как и гнев, также могут поднять ваше кровяное давление. Выбросы гормонов, вырабатываемые во время стресса, могут сузить ваши артерии и усугубить стенокардию.
Осложнения
Боль в груди, возникающая при стенокардии, может вызывать дискомфорт при выполнении некоторых обычных действий, таких как ходьба. Однако наиболее опасным осложнением является сердечный приступ.
Общие признаки и симптомы сердечного приступа включают:
- Давление, ощущение полноты или давящую боль в центре груди, которая длится более нескольких минут
- Боль, распространяющаяся за пределы груди на плечо, руку, спину или даже на зубы и челюсть
- Нарастающие эпизоды боли в груди
- Тошнота и рвота
- Продолжительные боли в верхней части живота
- Одышка
- Потоотделение
- Обморок
- Надвигающееся чувство гибели
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь за неотложной медицинской помощью.
Профилактика
Вы можете помочь предотвратить стенокардию, сделав те же изменения в образе жизни, которые могут улучшить ваши симптомы, если у вас уже есть стенокардия. К ним относятся:
- Бросить курить.
- Мониторинг и контроль других состояний здоровья, таких как высокое кровяное давление, высокий уровень холестерина и диабет.
- Правильное питание и поддержание здорового веса.
- Увеличение физической активности после одобрения врача.Старайтесь уделять умеренной активности 150 минут в неделю. Кроме того, рекомендуется заниматься силовыми тренировками по 10 минут два раза в неделю и растягиваться три раза в неделю по 5-10 минут каждый раз.
- Снижение уровня стресса.
- Ограничение употребления алкоголя двумя или менее порциями в день для мужчин и одной порцией в день или менее для женщин.
- Ежегодная прививка от гриппа, чтобы избежать сердечных осложнений, вызванных вирусом.
Стенокардия | Фонд Сердце и инсульт
Это стенокардия или сердечный приступ?
Если вы впервые испытываете боль в груди, немедленно обратитесь за медицинской помощью.Если вам уже поставили диагноз стенокардия и вы испытываете необычные симптомы или если лекарства не работают, немедленно обратитесь к врачу. У вас могут появиться неотложные признаки сердечного приступа.
Когда бывает стенокардия?
- Часто во время физической активности или стресса.
- Когда вы находитесь в очень холодном месте.
- После обильной еды.
Сердечный приступ может случиться в любой момент.
На что похожа стенокардия?
Стенокардия и сердечный приступ могут ощущаться одинаково.Оба могут вызвать:
- Боль или дискомфорт, которые могут распространяться на грудь, челюсть, плечи, руки (в основном на левую руку) и спину.
- Стеснение в груди, жжение, тяжесть, ощущение сдавливания или невозможности дышать.
Стенокардия иногда вызывает головокружение, бледность, слабость.
Симптомы сердечного приступа часто включают тошноту или рвоту, слабость, усталость или потливость.
Сколько длится стенокардия?
- От трех до пяти минут — до 30 минут
- Облегчено отдыхом или приемом лекарств
Сердечные приступы обычно длятся более 30 минут.
Что вызывает стенокардию?
- Стенокардия возникает, когда физическая нагрузка, эмоциональное расстройство или другие события вызывают нагрузку на сердечную мышцу.
- Сердцу необходим дополнительный кислород, чтобы отвечать на его потребности.
- Если сердечная мышца не может получать достаточно кислорода из-за блокировки кровотока, напряжение вызывает боль при стенокардии.
- Боль уменьшается, если прекратить действие, вызвавшее напряжение, или принять нитроглицерин. Нитроглицерин расширяет коронарные артерии, позволяя большему количеству богатой кислородом крови поступать к сердцу.
Сердечный приступ возникает из-за недостатка кислорода в сердце, вызывающего повреждение сердечной мышцы.
Что делать, если стенокардия длится дольше нескольких минут?
- Немедленно позвоните в службу 9-1-1 или по местному номеру службы экстренной помощи.
Стенокардия: симптомы, диагностика и лечение
Стенокардия (произносится как ANN-juh-nuh или ann-JIE-nuh) — это боль в груди, возникающая в результате физических упражнений, стресса или других вещей, которые заставляют сердце работать сильнее.Это чрезвычайно распространенный симптом ишемической болезни сердца, которая вызвана закупоркой холестерина в коронарных артериях. Это сеть артерий, питающих сердечную мышцу.
Болезнь сердца — не единственная причина боли в груди. Другие включают напряжение мышц груди, изжогу (гастроэзофагеальный рефлюкс), перикардит и плеврит. Поэтому важно уметь отличать стенокардию от других видов боли в груди, потому что они лечатся по-разному и имеют разные долгосрочные последствия для здоровья.Знание того, что боль в груди — не стенокардия, может быть очень обнадеживающим.
Симптомы
Стенокардия обычно появляется во время физической активности, эмоционального стресса, воздействия низких температур или после обильной еды. Симптомы стенокардии включают:
- давление, боль или жжение в середине грудной клетки
- давление, боль или жжение в шее, челюсти и плечах (обычно в левом плече) и даже в руке
- чувство тревоги или беспокойства
При сильном сужении артерий стенокардия может возникать и в покое.Это называется нестабильной стенокардией.
Боль при стенокардии обычно не резкая. Вместо этого это больше чувство давления или сжатия. Иногда это просто неприятное ощущение, а не боль. На стенокардию не влияет положение тела или глубокий вдох, в отличие от других причин боли в груди, таких как плеврит или перикардит.
Приступы стенокардии обычно длятся несколько минут. Если это было вызвано физическим напряжением, оно обычно проходит в течение нескольких минут, пока вы отдыхаете.Если такая боль длится более 10 минут, это может указывать на сердечный приступ. Если у вас такая боль, и она длится более 10 минут, позвоните 9-1-1.
Диагностика стенокардии
Ваш врач может диагностировать стенокардию только на основании вашего описания симптомов и времени их появления. Для подтверждения диагноза можно использовать три теста:
- электрокардиограмма
- тест с физической нагрузкой
- коронарная ангиограмма
Электрокардиограмма (ЭКГ). Этот тест позволяет выявить проблемы с сердцем, измеряя электрическую активность сердца.
Тест с физической нагрузкой. В этом тесте используется беговая дорожка, велотренажер или другой тренажер, чтобы заставить вас двигаться при подключении к оборудованию для мониторинга сердечного ритма. Он может определить, насколько хорошо коронарные артерии снабжают сердце кровью, когда оно должно работать интенсивнее, и если ритм остается нормальным. Тест с физической нагрузкой чрезвычайно безопасен. Вероятность сердечного приступа во время одного из них составляет 1 из 10 000.
Коронарная ангиограмма. Это специальный рентгеновский снимок коронарных артерий. Его делают, вставляя небольшую трубку, называемую катетером, в кровеносный сосуд в паху и продвигая ее к сердцу. Катетер выпускает жидкость, называемую контрастным веществом, которую можно увидеть на рентгеновском снимке. Этот тест имеет несколько более высокий риск сердечного приступа (примерно 1 из 5000), чем тест с физической нагрузкой, но более точен для диагностики ишемической болезни сердца. Хотя ангиограмма может обнаружить более крупные бляшки, вызывающие стенокардию, она не может легко обнаружить более мелкие «уязвимые бляшки», которые могут вызвать сердечные приступы.
Лечение стенокардии
Лечение стенокардии зависит от того, насколько она серьезна, стала ли она в последнее время более серьезной (даже если все еще легкой), насколько сильно она мешает вашей жизни, а также вашим ожиданиям и целям. Иногда достаточно изменить образ жизни, чтобы стенокардия исчезла, хотя большинству людей требуется одно или несколько лекарств, чтобы облегчить или предотвратить стенокардию. Некоторым людям требуется процедура для открытия или обхода заблокированных коронарных артерий.
Изменения образа жизни при стенокардии
Некоторые из следующего могут помочь облегчить приступ стенокардии:
Уменьшить факторы риска. Отказ от курения, снижение веса при необходимости и снижение высокого кровяного давления, высокого уровня холестерина и высокого уровня сахара в крови могут помочь контролировать стенокардию.
Настройте свои повседневные занятия. Если определенные виды деятельности регулярно вызывают стенокардию, попробуйте выполнять их медленнее. Ваше сердце испытывает повышенный стресс по утрам и после еды, поэтому постарайтесь в это время снизить физическую активность.
Уменьшите стресс и гнев. Если злость и стресс регулярно вызывают у вас стенокардию, вам могут помочь программа по снижению стресса или медитация.
Упражнение. Хотя упражнения могут вызвать стенокардию, контролируемая программа упражнений может безопасно укрепить сердце и в конечном итоге уменьшить стенокардию. Начните медленно и постепенно увеличивайте уровень упражнений в оптимальное время дня. Ваш врач может сказать вам, что вы можете и чего нельзя делать.
Здоровое для сердца питание. Принятие средиземноморской или другой стратегии питания, полезной для сердца, может помочь в борьбе с холестериновыми бляшками, которые вызывают стенокардию.
Лекарства от стенокардии
Лекарства также играют важную роль в лечении. Несколько типов лекарств предназначены для облегчения или предотвращения стенокардии. К ним относятся:
- нитраты
- бета-адреноблокаторы
- Блокаторы кальциевых каналов
- аспирин
- статинов
- Ингибиторы АПФ
- ранолазин
Нитраты вызывают расширение коронарных артерий, увеличивая кровоток через коронарные артерии.Они бывают нескольких форм. Один из видов (нитроглицерин) — это таблетки, которые вы кладете под язык, когда впервые чувствуете боль или дискомфорт. Он должен избавить от стенокардии в течение 5 минут. Нитраты пролонгированного действия, принимаемые ежедневно в виде таблеток или пластырей, помогают предотвратить приступы стенокардии.
Бета-блокаторы замедляют частоту сердечных сокращений, поэтому сердцу не приходится так много работать. Они снижают риск нарушения сердечного ритма и понижают артериальное давление.
Блокаторы кальциевых каналов понижают артериальное давление и расширяют коронарные артерии.Они являются альтернативой бета-блокаторам для людей с астмой или хроническим обструктивным заболеванием легких, блокадой сердца и связанными с ним аномалиями проводящей системы или заболеванием периферических артерий.
Аспирин предотвращает образование тромбов в пораженных кровеносных сосудах. Сгустки крови — основная причина сердечного приступа и инсульта.
Статины — это семейство препаратов, используемых для снижения холестерина. Помимо того, что они помогают организму вывести холестерин из бляшек, закупоривающих артерии, они также могут уменьшить воспаление в кровеносных сосудах и предотвратить разрыв бляшки и вызвать сердечный приступ.
Ингибиторы АПФ помогают расслабить кровеносные сосуды по всему телу. Это может облегчить нагрузку на сердце.
Ранолазин , одно из новейших лекарств от стенокардии, снижает количество кислорода, необходимого сердцу для работы.
Процедуры при стенокардии
Когда медикаментозное лечение не помогает при стенокардии или если состояние внезапно ухудшается, могут потребоваться более агрессивные методы лечения, такие как ангиопластика или аортокоронарное шунтирование.
Ангиопластика — это процедура, используемая для открытия закупоренных или суженных артерий.Врач вставляет тонкую трубку, называемую катетером, в артерию в паху или руке и осторожно вводит ее в заблокированную артерию в сердце.
