Внимание, позвоночник ребенка!
09 апреля 2015
Всем известно, что позвоночный столб является одной из важнейших структур человеческого организма. В восточной медицине существует справедливое мнение, что здоровый позвоночник является ключом для здоровья всего организма. Сохраняя молодость и здоровье позвоночника, человек не стареет. Уже в детстве закладываются основы для здоровья позвоночника в зрелом возрасте, либо появляются предпосылки для появления подавляющего большинства проблем с ним. При этом на сегодняшний день, у детей и подростков заболевания и деформации позвоночника — самая распространенная ортопедическая патология. Следует заметить, что под формулировкой «заболевания и деформации позвоночника» скрывается большое количество абсолютно разных нозологических форм. Это могут быть как незначительные отклонения от нормы, так и серьезные проблемы, приводящие к инвалидности. Поэтому неудивительно, что и у взрослых людей проблемы с позвоночником встречаются очень часто.
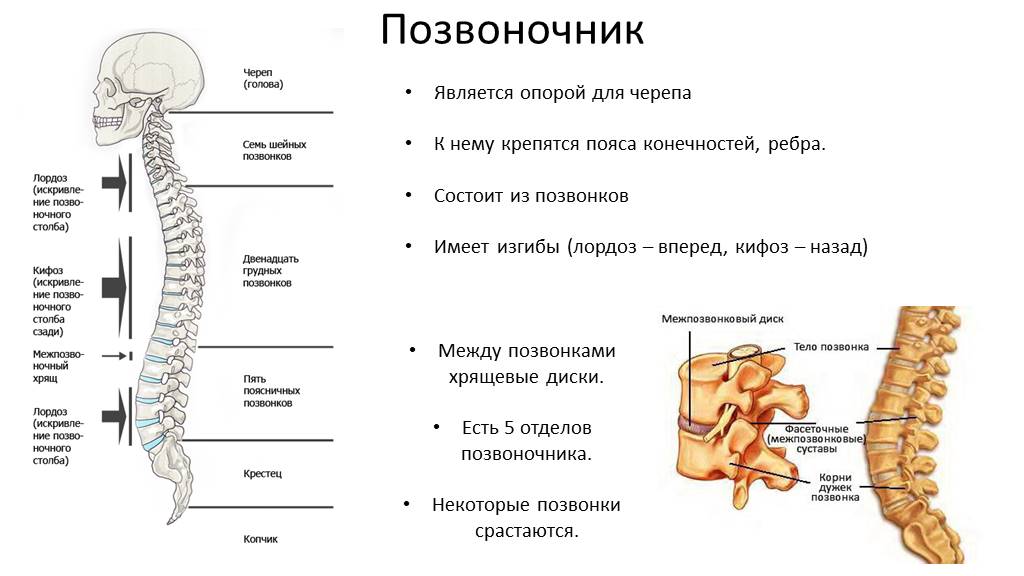
Чтобы понять причину сложившейся ситуации, необходимо напомнить читателю, что же такое наш позвоночник? Позвоночник как ключевая «деталь» скелета опорно-двигательного аппарата человека представляет собой сложную и уникальную структуру. Его основные функции: защитная, опорная и двигательная. Природа мудра и рациональна, поэтому качественному выполнению всех возложенных на позвоночный столб функций способствует его анатомическое строение.
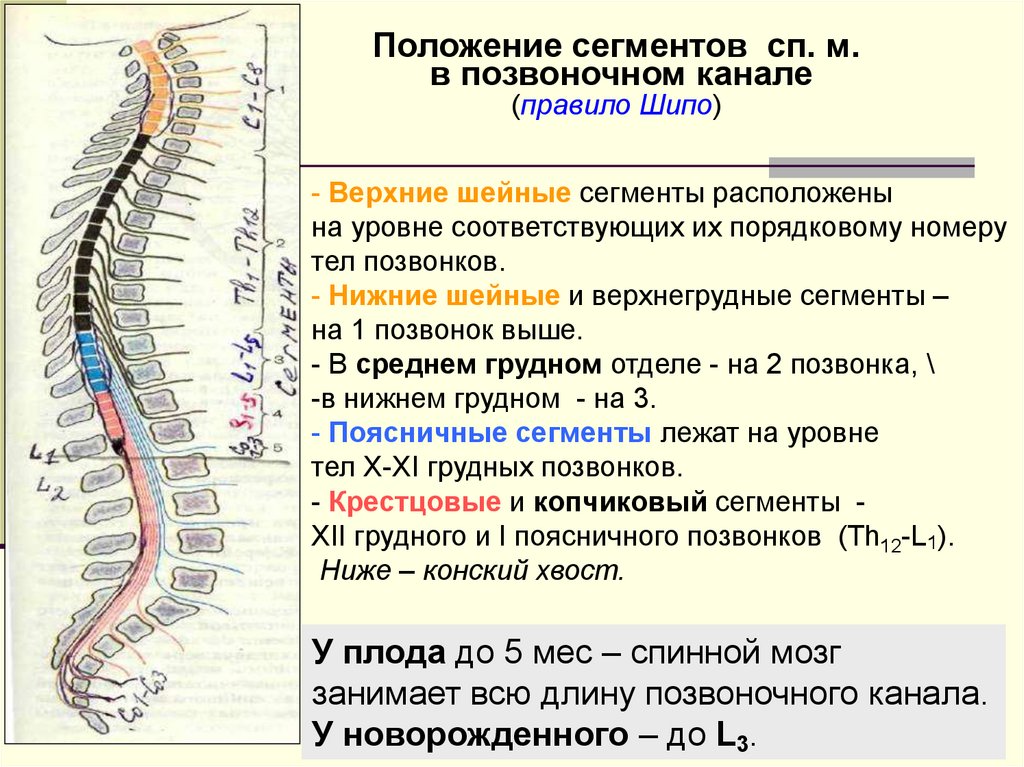
Позвоночный столб состоит из 33-34 позвонков. Выделяют шейный, грудной, поясничный, крестцовый и копчиковый отделы. Шейный отдел состоит из семи позвонков, грудной — из двенадцати, поясничный — из пяти, крестцовый так же имеет пять позвонков, а копчик может состоять из четырех или пяти позвонков. 24 позвонка соединены между собой межпозвонковыми дисками, благодаря чему эти отделы позвоночника подвижны. Они обеспечивают гибкость тела и позволяют совершать движения во всех трех плоскостях.
Все позвонки соединяются между собой при помощи связок, состоящих из плотной соединительной ткани. Интересно, что эта ткань способна выдерживать самые экстремальные нагрузки. Поэтому при травмах часто происходит разрыв кости в месте крепления соединительной ткани, а связки при этом остаются целыми. Многочисленные мышцы спины, шеи и таза обеспечивают движения позвоночного столба. Логично предположить, что чем сложнее структура, тем больше она имеет «слабых мест» во время своего роста и формирования. Именно так и обстоит дело с ростом и функциональным развитием позвоночного столба. Это чрезвычайно длительный и динамичный процесс, для которого характерна определенная этапность. Начало формирования позвоночника приходится на 16-ый день внутриутробного развития, когда происходит образование его зачатков, а полностью заканчивается только к 20-22 годам жизни человека.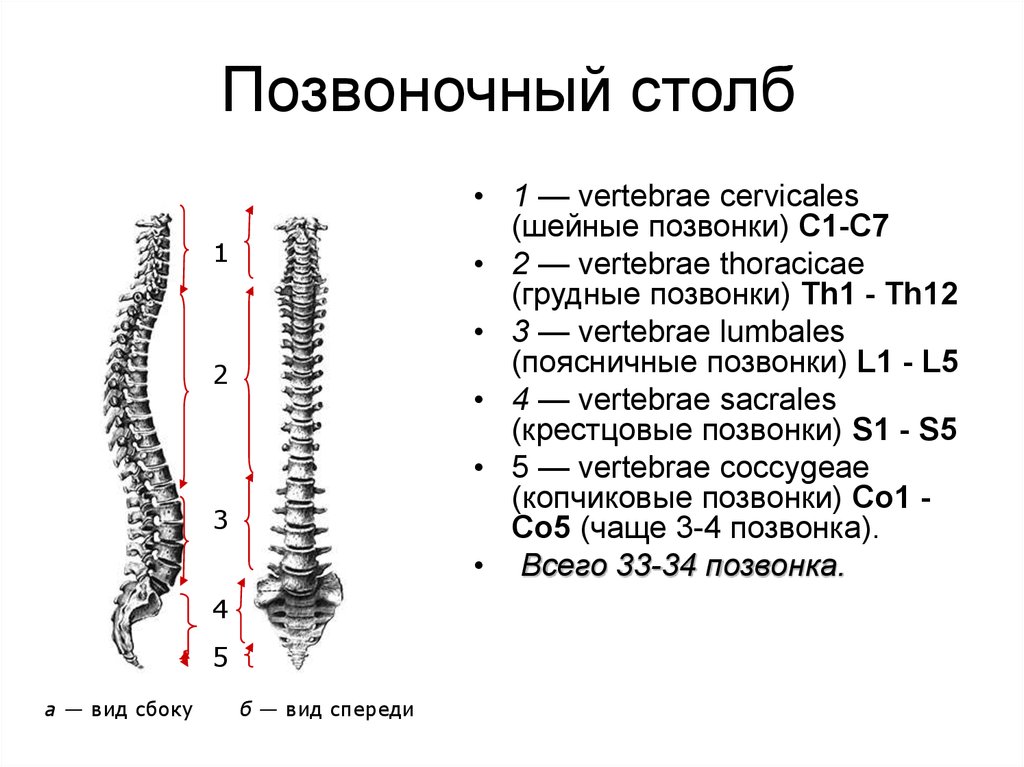
Рост и функциональное развитие позвоночника во времени протекает неравномерно. Существуют физиологические колебания интенсивности роста и связанные с этим особенности развития позвоночного столба. В периоде внутриутробной жизни, когда ребенок еще не родился, его позвоночник уже формируется и активно растет. Причем не просто растет, а растет «бешеными» темпами, к примеру с четвёртого по шестой месяцы беременности длина плода увеличивается на 2,5 см в неделю, что соответствовало бы скорости роста до 130 см в год! После шестого месяца темпы роста постепенно замедляются до 0,5 см в неделю. Становится очевидным, что влияние на организм беременной женщины любых неблагоприятных факторов (инфекционные заболевания, прием лекарственных препаратов, и многое другое) может привести к возникновению у плода различных пороков развития позвоночника.
После рождения общее увеличение роста ребёнка составляет до 24 см на первом году жизни. А к 3-4 годам происходит снижение интенсивности роста с переходом в так называемое «ростовое плато». Следует отметить, что именно в первые годы жизни ребенка происходит формирование нормальных (физиологических) изгибов позвоночного столба. И этот возраст вполне оправданно можно считать вторым «опасным» периодом в развитии позвоночника. К примеру, всем известный рахит может привести к так называемым рахитическим деформациям позвоночного столба (особенно в первые два года жизни). Заболевания других органов и систем, неадекватное питание, нерациональная физическая нагрузка так же могут оказать существенное влияние на формирование осанки и даже служить толчком к возникновению серьезных деформаций позвоночника.
В возрасте с 4-5 до 10-12 лет жизни отмечается период, характеризующийся средним ежегодным приростом в 4-5 см. Несмотря на относительно монотонный рост и в этот отрезок жизни ребенка следует выделить еще один, уже третий «опасный» период в развитии позвоночника. Он совпадает с началом обучения в школе. Появление новых нагрузок, достаточно длительное пребывание в «вынужденном» положении сидя за партой (не секрет, что современное время диктует условия максимального усвоения больших объемов информации уже в начальных классах), особенно при физической неподготовленности маленького школьника к таким нагрузкам зачастую приводит к появлению различных отклонений со стороны осанки.
После 10 лет интенсивность роста существенно повышается. Длительность «ростового скачка» составляет 2-4 года, начало его соответствует у девочек препубертатному (10,5-13,5 лет), а у мальчиков – пубертатному возрасту (12,5-15,5). В этот период максимальная скорость роста достигает 10 см (а иногда и больше) в год.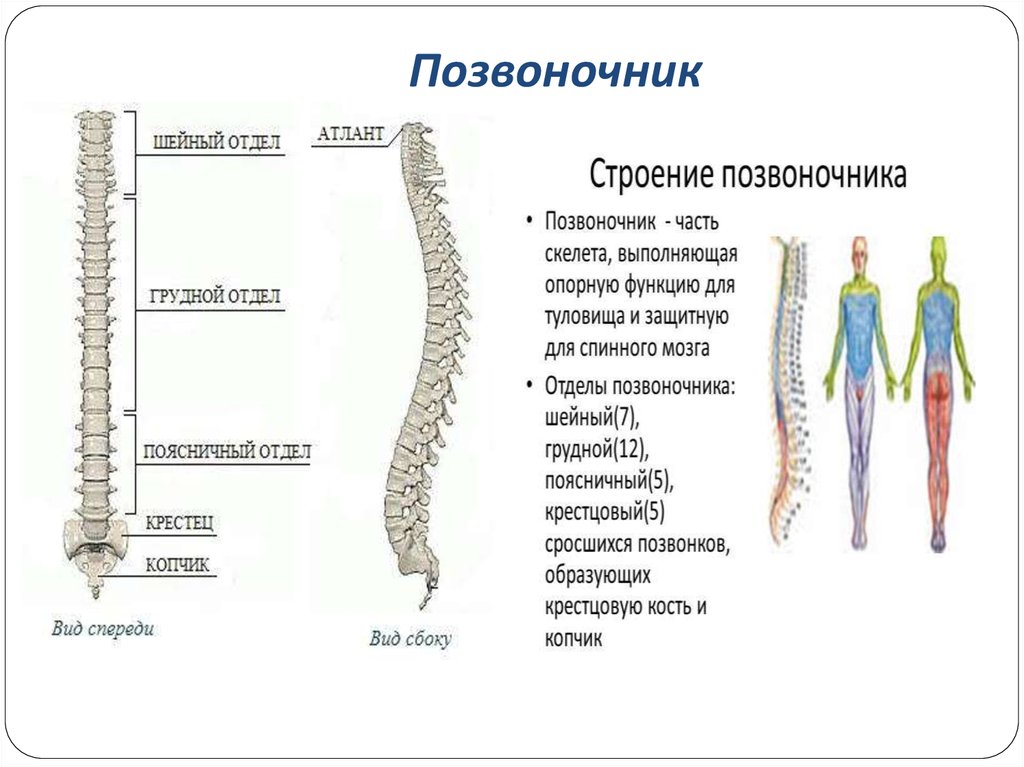 Этот период является четвертым «опасным» периодом в развитии позвоночного столба. И именно в этом возрасте появляются такие грозные деформации позвоночного столба как сколиоз, патологические кифозы. Причем не только появляются, но и достаточно быстро прогрессируют.
Этот период является четвертым «опасным» периодом в развитии позвоночного столба. И именно в этом возрасте появляются такие грозные деформации позвоночного столба как сколиоз, патологические кифозы. Причем не только появляются, но и достаточно быстро прогрессируют.
Темпы роста снижаются у девочек к 16 годам, у юношей — к 18 годам, после этого продолжается небольшое увеличение длины тела. Замедление, а затем и полное прекращение роста позвоночного столба происходит к 16-22 годам. Таким образом, мы рассмотрели четыре потенциально опасных периода в формировании позвоночного столба: внутриутробное развитие, первые годы жизни, 7-8 лет, 10-15 лет.
Своевременное выявление проблем позвоночного столба, начало квалифицированного лечения под контролем детского ортопеда – залог успеха в лечении. В связи с вышеизложенным здоровый ребенок должен осматриваться детским ортопедом по схеме:
- После рождения
- 3 мес. жизни
- 6 мес.
 жизни
жизни - 1 год
- 1,5 года
- 2 года
- С 2 до 7 лет 1раз в год
- С 7 до 8 лет 2 раза в год
- С 8 до 10 лет 1 раз в год
- С 10 до 15 лет 2 раза в год
Как обнаружить сколиоз у своего ребенка? Рекомендации родителям. Смотрите на видео:
При наличии же каких-либо отклонений со стороны позвоночного столба лечение и динамическое наблюдение назначается индивидуально.
Почему нельзя загорать ребенку, у которого выявлены начальные признаки сколиоза? Смотрите на видео
Отдельно хотелось бы упомянуть о роли спорта и физкультуры в формировании здорового позвоночника.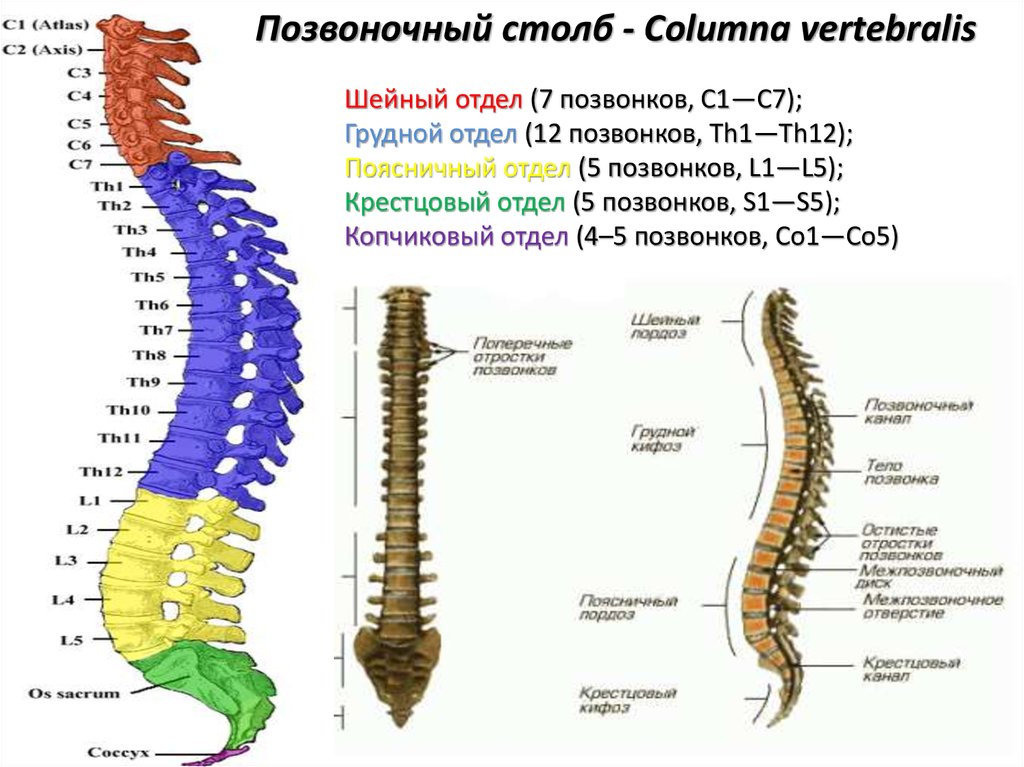 Разумная физическая нагрузка укрепит организм ребенка, поможет избавиться от определенных проблем с осанкой, однако, перегрузка позвоночного столба напротив, может спровоцировать возникновение заболевания позвоночника. При наличии той или иной проблемы со стороны позвоночника не следует полностью ограждать ребенка от физкультуры и спорта, но обязательно находить выход из этой ситуации под контролем детского ортопеда.
Разумная физическая нагрузка укрепит организм ребенка, поможет избавиться от определенных проблем с осанкой, однако, перегрузка позвоночного столба напротив, может спровоцировать возникновение заболевания позвоночника. При наличии той или иной проблемы со стороны позвоночника не следует полностью ограждать ребенка от физкультуры и спорта, но обязательно находить выход из этой ситуации под контролем детского ортопеда.
Арсеньев Алексей Валентинович
кандидат медицинских наук
заведующий отделением Восстановительного центра детской ортопедии и травматологии «Огонек»
Поделиться статьёй:
Позвоночник. Терминология в заболеваниях позвоночника. Медицинский центр Виддер Юг 2
В современной медицинской литературе, к сожалению, часто встречаются неправильные или устаревшие медицинские термины. Нередко игнорируется лингвистическое значение употребляемых терминов, примером чему может служить словосочетание «травматическое повреждение»: в любом толковом словаре можно найти разъяснение, что травма в переводе с греческого означает повреждение. Существующие правильные термины часто используют небрежно, в их бытовом понимании, например «плотность» вместо «твердость». В случаях употребления терминов «клинико-рентгенологический», «клинико-лабораторный» неясно, что имеется в виду: рентгенология в клинике или клиника в рентгенологии.
Существующие правильные термины часто используют небрежно, в их бытовом понимании, например «плотность» вместо «твердость». В случаях употребления терминов «клинико-рентгенологический», «клинико-лабораторный» неясно, что имеется в виду: рентгенология в клинике или клиника в рентгенологии.
Не менее редко заимствуют термины из другой дисциплины, не заботясь о том, какую смысловую нагрузку они там несут. К примеру, рентгенологи, ортопеды, невропатологи широко используют термины «дисплазия», «дистрофия», «дегенерация», «плотность» и др., не учитывая их значения в патологической анатомии или физике, из которых эти термины заимствованы.
Часто в медицинской литературе можно встретиться с образованием новых сложных терминов, состоящих из двух и более простых. При этом не учитывают значение простых терминов в основной специальности, где их уже давно используют. Примерами такого терминотворчества могут служить словосочетания «дегенеративно-дистрофический» или «нейростеофиброз». Значение первого термина указано в приведенном ниже словаре, о втором же термине следует сказать следующее. В патологической анатомии под фиброзом понимают замещение какой-либо ткани фиброзной тканью, поэтому данный термин должен означать замещение нервной и костной ткани фиброзной тканью. Однако в него вкладывают совсем иной смысл: болевой синдром в месте’ прикрепления сухожилия или связки к кости. Неправомерность такого термина очевидна, поскольку грамотный читатель понять его не может.
В патологической анатомии под фиброзом понимают замещение какой-либо ткани фиброзной тканью, поэтому данный термин должен означать замещение нервной и костной ткани фиброзной тканью. Однако в него вкладывают совсем иной смысл: болевой синдром в месте’ прикрепления сухожилия или связки к кости. Неправомерность такого термина очевидна, поскольку грамотный читатель понять его не может.
Почти во всей клинической и анатомической литературе и даже «Большой медицинской энциклопедии» употребляют устаревшие анатомические и патологоанатомические термины из устаревших номенклатур. Так, всюду фигурируют «дужки» вместо «дуги», «корень дужки» вместо «ножка дуги», «межпозвоночные» суставы вместо «дугоотростчатые», «дегенерация» вместо «дистрофия» и т. д.
Очень легко проникают в литературу звучные термины с неясным смыслом, например уже упоминавшийся «дегенеративно-дистрофический», «межпозвоночный остеохондроз», «деформирующий остеоартроз». Остеохондроз, если речь идет о позвоночнике, не может быть межпозвоночным, поскольку поражаются и тело позвонка (остео-), и хрящ (хондро-). Следовательно, говорить можно об остеохондрозе позвоночника, или позвоночном остеохондрозе, поскольку может быть и остеохондроз сустава.
Следовательно, говорить можно об остеохондрозе позвоночника, или позвоночном остеохондрозе, поскольку может быть и остеохондроз сустава.
«Деформирующий остеохондроз» — другой пример «архитектурных» излишеств в терминотворчестве. Артроз не часто бывает деформирующим. О деформирующем артрозе можно говорить лишь в том случае, когда выявлена деформация суставных концов костей и не всякая деформация, а только специфическая, присущая только артрозу. В ранних стадиях артроз характеризуется поражением только суставного хряща, в связи с чем нельзя еще говорить об остеоартрозе, поэтому наиболее правильным следует признать термин «артроз», объединяющий все фазы дистрофического процесса в суставе.
Изложенное выше свидетельствует о терминологической путанице в медицинской литературе. В связи с этим, прежде чем приступить к изложению конкретного материала, необходимо четко определить предмет разговора и уточнить терминологию. Мы полагаем, что «изобретение» собственных терминов должно быть сведено к минимуму.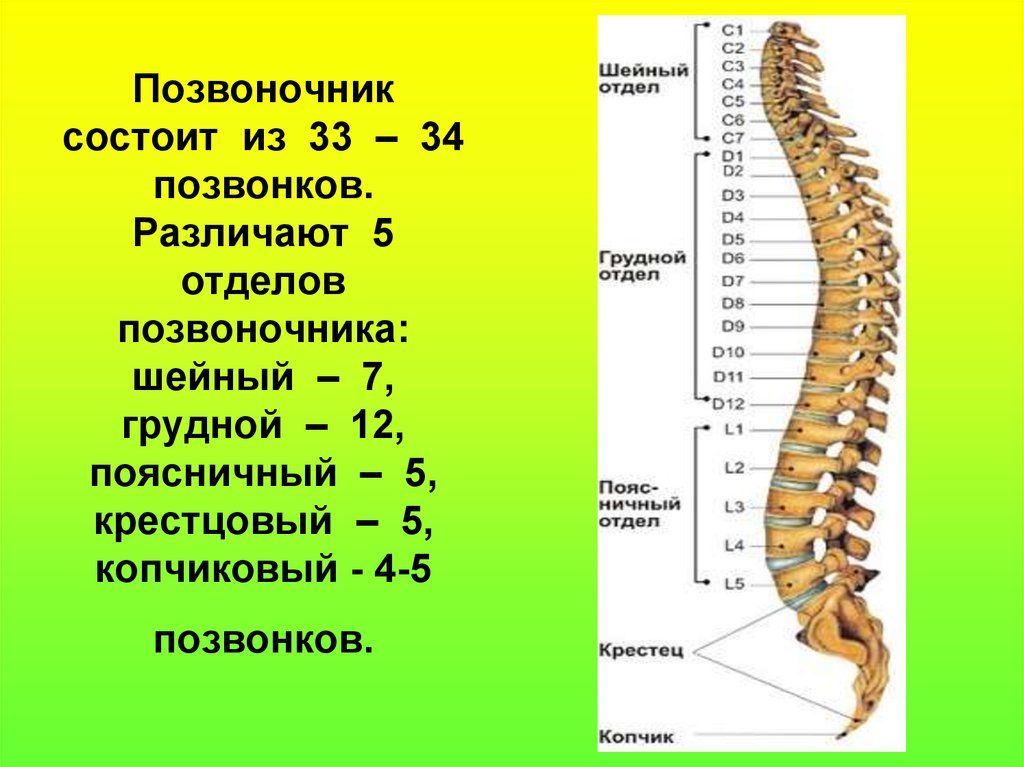 Поскольку рентгенология — дисциплина морфологическая, употреблять необходимо прежде всего современную анатомическую терминологию; в тех же случаях, когда речь идет о функции тех или иных морфологических структур, следует использовать физиологическую терминологию. Для более четкой ориентации читателя мы считаем необходимым дать перечень основополагающих терминов с их правильным современным толкованием, поскольку полагаем, что не вправе отсылать читателя к словарям и номенклатурам, которые не всегда могут быть под рукой. Для удобства термины приведены в алфавитном порядке.
Поскольку рентгенология — дисциплина морфологическая, употреблять необходимо прежде всего современную анатомическую терминологию; в тех же случаях, когда речь идет о функции тех или иных морфологических структур, следует использовать физиологическую терминологию. Для более четкой ориентации читателя мы считаем необходимым дать перечень основополагающих терминов с их правильным современным толкованием, поскольку полагаем, что не вправе отсылать читателя к словарям и номенклатурам, которые не всегда могут быть под рукой. Для удобства термины приведены в алфавитном порядке.
Артроз — дистрофическое изменение сустава, начинающееся с дистрофического изменения хряща (хондроз), к которому затем присоединяется дистрофическое изменение кости (остеохондроз). Если отмечается деформация кости, специфическая для артроза, то можно говорить о деформирующем артрозе. Таким образом, термин «артроз» — общий для всех стадий дистрофического процесса в суставе.
Анкилоз — отсутствие подвижности в суставе вследствие внутри- или внесуставного сращения костей, образующих сустав (анкилоз костный, фиброзный).
Анкшюзирующий гиперостоз см. Фиксирующий гиперостоз.
Аплазия — полное отсутствие органа, его части или участка какой-либо ткани как результат нарушения их развития (аплазия всего позвонка, дуги, отростков).
Апофиз — участок кости, имеющий самостоятельную точку (точки) окостенения и не участвующий в образовании сустава.
Атрофия — уменьшение объема органа или ткани по отношению к первоначально нормальной величине. По существу это не атрофия, а гипотрофия.
Вывих — смещение сочленяющихся костей с полным нарушением контакта их сочленяющихся поверхностей.
Галистерез см. Халистерез.
Гипермобильность — увеличенная подвижность позвоночного сегмента, отдела позвоночника, всего позвоночника или сустава по сравнению с нормой, соседним сегментом, симметричным суставом.
Гиперплазия — увеличение размера органа, его части или участка ткани как результат нарушения формирования в процессе роста.
Гиперостоз — патологическое увеличение объема кости (в основном ее толщины) за счет разрастания костной ткани.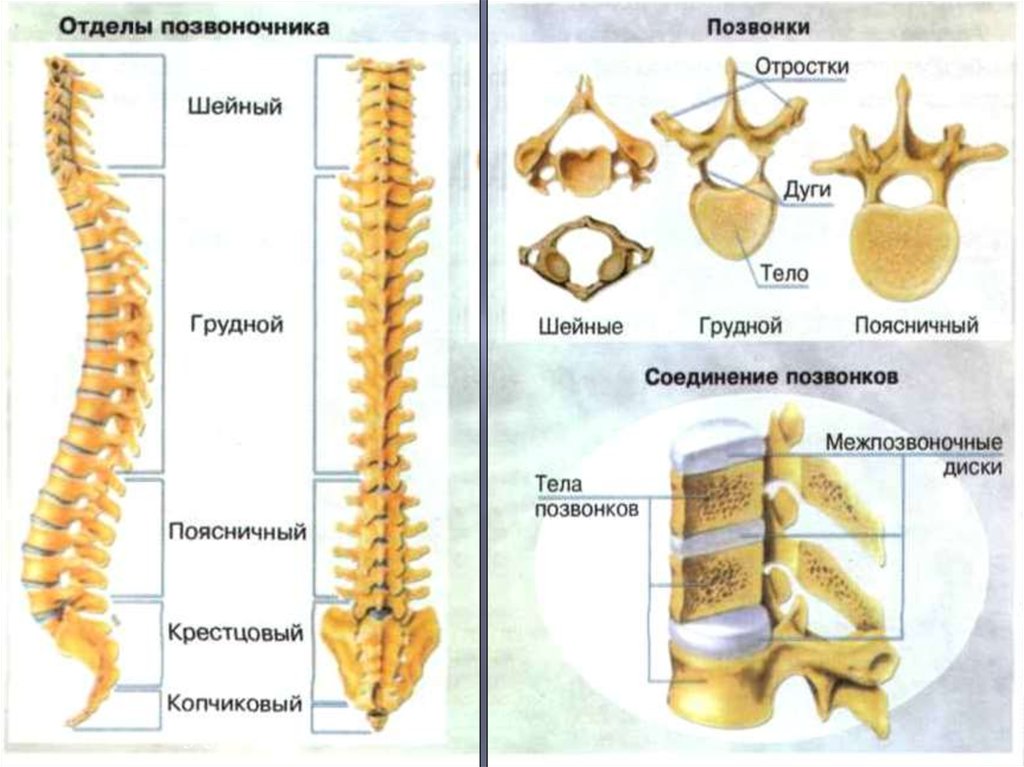
Гипертрофия — увеличение объема органа или ткани по отношению к первоначально нормальной величине.
Гипомобильность — уменьшенная подвижность позвоночного сегмента, отдела позвоночника, всего позвоночника или сустава по сравнению с нормой, соседним сегментом, симметричным суставом.
Гипоплазия — недоразвитие органа или его части.
Гипотрофия см. Атрофия.
Губчатая кость — кость или участок кости, имеющий губчатое строение.
Дегенерация — 1) в биологии — упрощение, деградация, вырождение; 2) в патологии — см. Дистрофия.
Дегенеративно-дистрофический — неправомочный термин. См. Дегенерация, дистрофия.
Деструкция — в патоморфологии — разрушение структуры органа, ткани, клетки.
Деформирующий артроз — одна из стадий артроза, характеризующаяся специфической деформацией суставных концов костей.
Деформирующий остеоартроз — см. Деформирующий артроз, артроз.
Диафиз — участок трубчатой кости, имеющий костномозговой канал.
Дискоз (син. хондроз межпозвоночного диска) — термин, введенный нейрохирургами; см. Хондроз.
хондроз межпозвоночного диска) — термин, введенный нейрохирургами; см. Хондроз.
Дисплазия — все без исключения нарушения развития и формирования органов или тканей независимо от причин и времени их возникновения (как в процессе эмбриогенеза, так и в постнатальном периоде).
Дистрофия — патологический процесс, имеющий патоморфологические проявления, возникающий вследствие нарушения обмена веществ и характеризующийся накоплением а клетках и тканях количественно и качественно измененных продуктов обмена. В рентгенологическом изображении проявляется рядом признаков, свидетельствующих о патологических изменениях определенных морфологических структур (например, патологический остеосклероз, остеопороз, обызвествление и т. п.). Рентгенологи, заимствовавшие этот термин из патологической морфологии, Должны придерживаться того толкования, которое дают ему патоморфологи. В связи с этим термин «дегенеративно-дистрофический» применять не следует, поскольку он рожден в рентгенологии в переходный период, когда в морфологии термин «дегенерация» заменяли термином «дистрофия».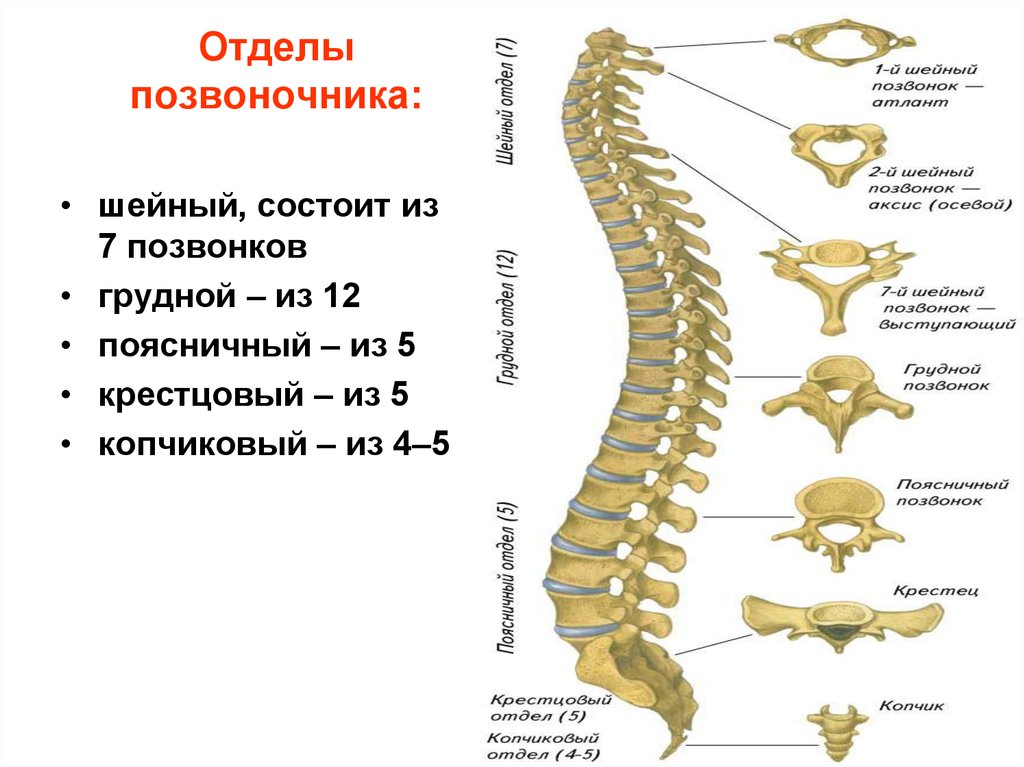 В настоящее время в патологии применяют только термин «дистрофия».
В настоящее время в патологии применяют только термин «дистрофия».
Дугоотростчатые суставы — суставы между суставными отростками позвонков (по Парижской анатомической номенклатуре 1955 г.).
Костная балка (син. костная перекладина, костная трабекула) — структурный элемент кости. Из костных балок построена кость.
Костная перекладина см. Костная балка.
Костная пластинка — структурный элемент костной ткани, состоящий из тонкого пучка коллагеновых волокон, соединенных аморфным веществом, с отложенными в них минеральными солями. Использование этого термина в качестве синонима термина «костная балка» неправомерно.
Костная ткань — материал, из которого построены костные балки.
Костная трабекула см. Костная балка.
Кость — орган, образованный костной тканью структурно оформленной в костные балки, включающий в себя костный мозг, эндост, периост, сосуды, нервы, лимфоидную ткань и хрящевые структуры. Кроме механической функции (опорная, рессорная, защитная), кость выполняет ряд других важных функций — кроветворения, минерального обмена, рецепторную, фагоцитарную, иммунную и др.
Лигаментоз — дистрофическое изменение связки, заключающееся в замещении связки вблизи ее прикрепления к кости волокнистым хрящом, который затем обызвествляетсяг после чего замещается костью. Рентгенологически проявляется обызвествлением или окостенением участка связки вблизи кости. Клинически может сопровождаться болями и болезненностью при движениях или натяжении связки.
Межпозвоночные (межпозвонковые) суставы см. Дугоотростчатые суставы.
Межпозвоночный остеохондроз — неточный термин. Остеохондроз свидетельствует о поражении кости и хряща, в позвоночнике — это тела позвонков и диск между ними. Правильно: остеохондроз позвоночника, или позвоночный остеохондроз; см. Остеохондроз.
Метаболизм (от греч. перемена, превращение) — обмен веществ и энергии в организме на любом из его уровней — организм, орган, ткань, клетка. В отличие от дистрофии обозначает не морфологические, а химические превращения, поэтому использовать этот термин в рентгенологии — дисциплине морфологической — нерационально.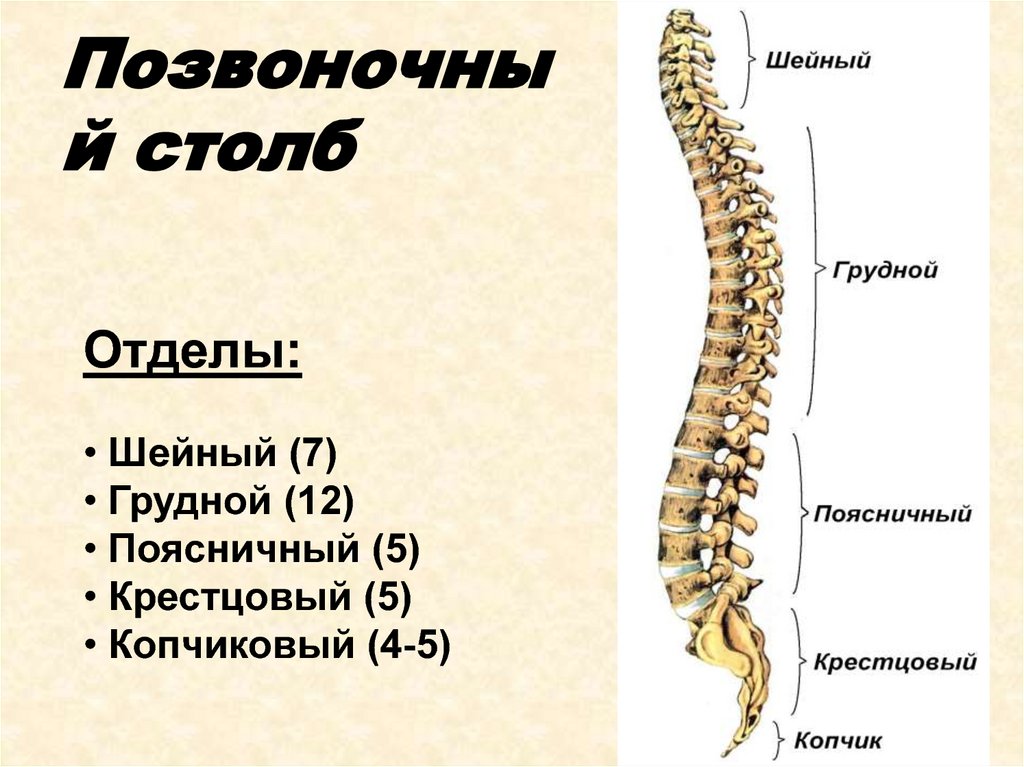
Метафиз — губчатый участок трубчатой кости, располагающийся между эпифизом и диафизом.
Миотендиноз см. Тендиноз.
Некробиоз — необратимое нарушение жизнедеятельности ткани, предшествующее ее гибели — некрозу.
Некроз — омертвение, необратимое прекращение жизнедеятельности ткани, органа или его части.
Нестабильное смещение (см. Нестабильность) — выявленное не рентгенограмме смещение позвонков по отношению друг к другу, величина которого меняется при движениях позвоночника, что определяют с помощью рентгенофункционального исследования.
Нестабильность (см. Нестабильное смещение) — термин, употребляемый в ортопедии для обозначения определенных нарушений функции позвоночника и суставов, поэтому применение его в рентгенологии для обозначения другого понятия неправомерно.
Остеоартроз — см. Артроз.
Остеоид (син. остеоидная ткань) — органическая основа (матрица) костной ткани, образующаяся в процессе ее формирования. После минерализации остеоида образуется костная ткань.
Остеоидная ткань см. Остеоид.
Остеолиз — рассасывание кости (как правило, ее концевых участков), характеризующееся исчезновением ее участка при отсутствии реактивных изменений в оставшейся части кости и окружающих тканях.
Остеомаляция — размягчение кости вследствие нарушения обменных процессов в костной ткани при патологических состояниях организма. Она возникает в процессе физиологической перестройки кости, когда вновь образующаяся остеоидная ткань не пропитывается минеральными солями в достаточном количестве.
Остеопения — (от греч. penia — бедность, недостаток) — уменьшение плотности кости любой природы. Термин применяют для обозначения как остеопороза, так и остеомаляции, когда хотят сказать о разрежении кости, не зная природы процесса (остеопороз, или остеомаляция, или то и другое).
Остеопороз — уменьшение количества костной ткани в единице объема кости вследствие уменьшения толщины и количества костных балок без изменения количества извести в костной ткани.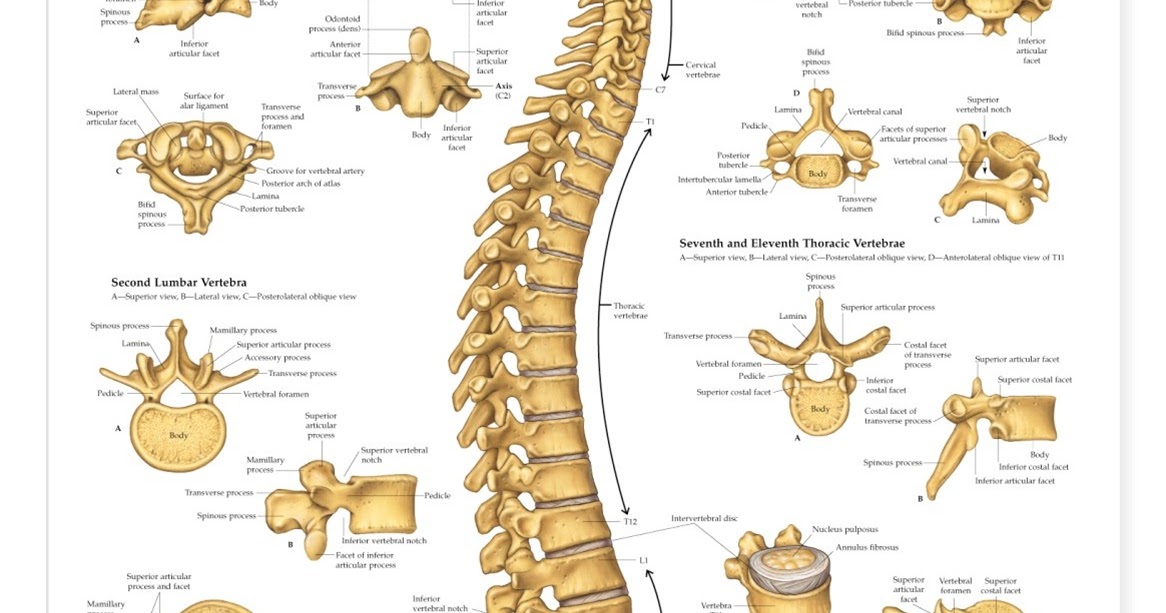
Остеопоротическая перестройка см. Остеопороз.
Остеосклероз — увеличение количества костной ткани в единице объема кости вследствие увеличения толщины и количества костных балок без изменения количества извести в костной ткани.
Осетосклеротическая перестройка см. Остеосклероз.
Остеофит (син. экзофит, экзостоз) — патологический косный нарост на поверхности кости.
Остеохондроз — дистрофическое изменение кости и хряща в любом месте организма, где имеется костная и хрящевая ткань.
Остеохондроз позвоночника — дистрофическое изменение межпозвонкового диска и прилежащих к нему тел позвонков. Рентгенологически проявляется специфическими краевыми костными разрастаниями, служащими продолжением площадок тел позвонков. Эти разрастания расположены перпендикулярно продольной оси позвоночника, вдоль выпятившегося диска. При этом обязательны признаки хондроза (см.).
Перестройка кости — всякое биологически активное изменение структуры, формы или размеров кости под влиянием внешних (по отношению к организму) или внутренних факторов.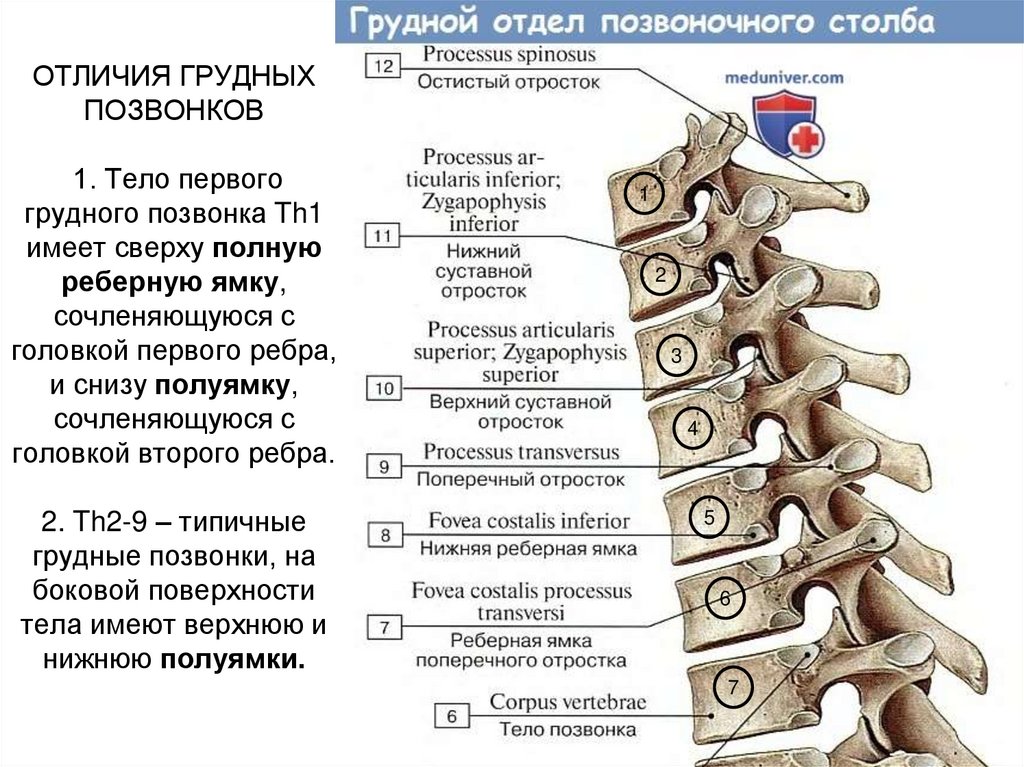 Кость может измениться только путем перестройки, если не считать изменений, происходящих под влиянием внешних травмирующих воздействий: перелома, непосредственной термической или химической травмы. Использование этого термина в качестве самостоятельного диагноза, без уточнения природы перестройки, неграмотно.
Кость может измениться только путем перестройки, если не считать изменений, происходящих под влиянием внешних травмирующих воздействий: перелома, непосредственной термической или химической травмы. Использование этого термина в качестве самостоятельного диагноза, без уточнения природы перестройки, неграмотно.
Перестройка кости физиологическая: 1) обменная — изменение (замена) кости в процессе нормального обмена веществ; 2) возрастная — возрастные нарушения равновесия созидания и разрушения костной ткани; 3) — функциональная — приспособительные изменения в рамках физиологической анатомо-функциональной адаптации.
Перестройка кости патологическая — любое биологически активное изменение формы, размеров или структуры кости, в процессе которого нормальная кость превращается в патологическую.
Периостальные наслоения — периостальное костеобразование, развивающееся в ответ на любое раздражение или повреждение надкостницы (перелом, воспаление, опухоль, функциональная перестройка и т. п.). Надкостница не вовлекается непосредственно ни в воспалительный, ни- в опухолевый процесс, а участвует в нем лишь тем, что в той или иной мере реагирует на воспаление, опухоль, механическое повреждение. При этом клеточный механизм костеобразования во всех случаях одинаков. Использование термина «периостит» или «периостоз» нерационально, поскольку назвать причину активности надкостницы можно только после установления диагноза заболевания.
п.). Надкостница не вовлекается непосредственно ни в воспалительный, ни- в опухолевый процесс, а участвует в нем лишь тем, что в той или иной мере реагирует на воспаление, опухоль, механическое повреждение. При этом клеточный механизм костеобразования во всех случаях одинаков. Использование термина «периостит» или «периостоз» нерационально, поскольку назвать причину активности надкостницы можно только после установления диагноза заболевания.
Периостит см. Периосталъные наслоения.
Периостоз см. Периосталъные наслоения.
Плотность — физическое понятие, характеризующее массу вещества в единице объема. Плотность пропорциональна удельному весу вещества. Для определения плотности в физике используют рентгенологический метод. В медицинской литературе термин «плотность» нередко ошибочно используют в значении «твердость».
Подвывих — неполный вывих с сохранением частичного соприкосновения поверхностей соединяющихся костей.
Позвоночный сегмент — два соседних позвонка с расположенными между ними диском, суставами, связками, составляющими единую морфофункциональную единицу. Этот термин используют рентгенологи, невропатологи, ортопеды, травматологи.
Этот термин используют рентгенологи, невропатологи, ортопеды, травматологи.
Спондилит — воспаление в любом из элементов позвоночного сегмента.
Спондилит анкилозирующий — новое название болезни Бехтерева, поскольку при ней поражаются не только дугоотростчатые суставы (спондилоартрит), но и другие анатомические элементы позвоночника.
Спондилоартрит — воспаление дугоотростчатых суставов. Иногда в эту группу включают воспаление в реберно-позвоночных суставах и неоартрозах позвоночника.
Спондилоартрит анкилозирующий — устаревшее название спондилита анкилозирующего — болезни Бехтерева.
Спондилоартоз — артроз суставов позвоночного столба — дугоотростчатых суставов (суставы между суставными отростками позвонков).
Спондилез — одна из форм локального дистрофического поражения позвоночника. Заболевание проявляется костеобразованием под передней продольной связкой, специфика которого заключается в том, что образующаяся костная скоба огибает межпозвоночный диск. Окостенение начинается у места отрыва передней продольной связки от тела позвонка.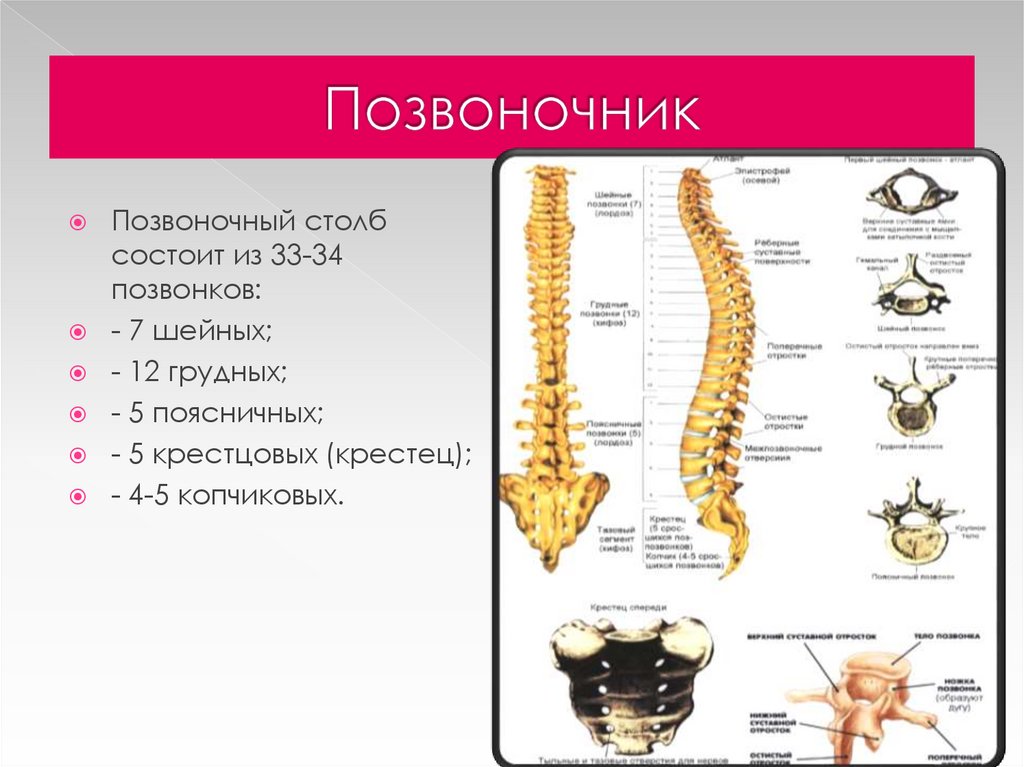 Процесс ограничен одним, редко — двумя сегментами. Эта форма дистрофического поражения позвоночника впервые установлена и названа спондилезом Ch. G. Schmorl (1932). В таком понимании термин закрепился в рентгенологии и патоморфологии. В литературе его нередко неправильно употребляют в качестве термина, объединяющего все дистрофические поражения позвоночника. В этом значении он приведен и в «Энциклопедическом словаре медицинских терминов», что для профессиональной литературы нельзя считать правильным (см. Остеохондроз, Фиксирующий гиперостоз).
Процесс ограничен одним, редко — двумя сегментами. Эта форма дистрофического поражения позвоночника впервые установлена и названа спондилезом Ch. G. Schmorl (1932). В таком понимании термин закрепился в рентгенологии и патоморфологии. В литературе его нередко неправильно употребляют в качестве термина, объединяющего все дистрофические поражения позвоночника. В этом значении он приведен и в «Энциклопедическом словаре медицинских терминов», что для профессиональной литературы нельзя считать правильным (см. Остеохондроз, Фиксирующий гиперостоз).
Стабильное смещение (см. Нестабильное смещение) — выявленное на рентгенограмме смещение позвонков по отношению друг к другу, величина которого не меняется при движениях позвоночника, что определяют при рентгенофункциональном исследовании.
Тендиноз — дистрофическое изменение сухожилия мышцы, проявляющееся в замещении ткани сухожилия у места его прикрепления к кости волокнистым хрящом, который вначале обызвествляется, а затем замещается костью.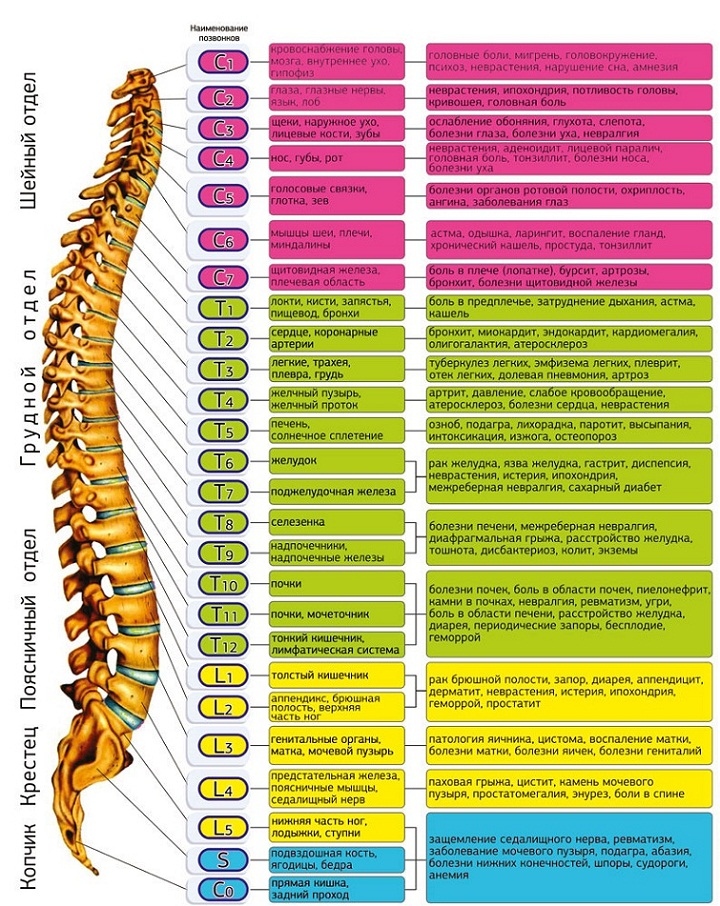 Рентгенологически проявляется обызвествлением и окостенением участка сухожилия у поверхности кости, которая становится неровной, с костными выростами или напластованиями. Клинически тендиноз проявляется локальными болями и болезненностью при пальпации и напряжении соответствующих мышц. При коротком сухожилии в дистрофический процесс может вовлекаться участок мышцы. В таких случаях правомерным становится термин «миотендиноз».
Рентгенологически проявляется обызвествлением и окостенением участка сухожилия у поверхности кости, которая становится неровной, с костными выростами или напластованиями. Клинически тендиноз проявляется локальными болями и болезненностью при пальпации и напряжении соответствующих мышц. При коротком сухожилии в дистрофический процесс может вовлекаться участок мышцы. В таких случаях правомерным становится термин «миотендиноз».
Твердость — степень сопротивления вещества какому-либо механическому воздействию. Грубо может определяться на ощупь (твердость дерева достаточно велика, свинца и ртути мала).
Точка окостенения — очаг образования костной ткани в хрящевой или мезенхимальной основе формирующейся кости.
Травма — повреждение, следствие какого-либо внешнего воздействия на организм — механического, химического, электрического, радиационного, психического и т. д. Травма всегда конкретна: ушиб, перелом, ожог, обморожение, нервный стресс и т. п., поэтому травмой не могут быть падение, авария и т.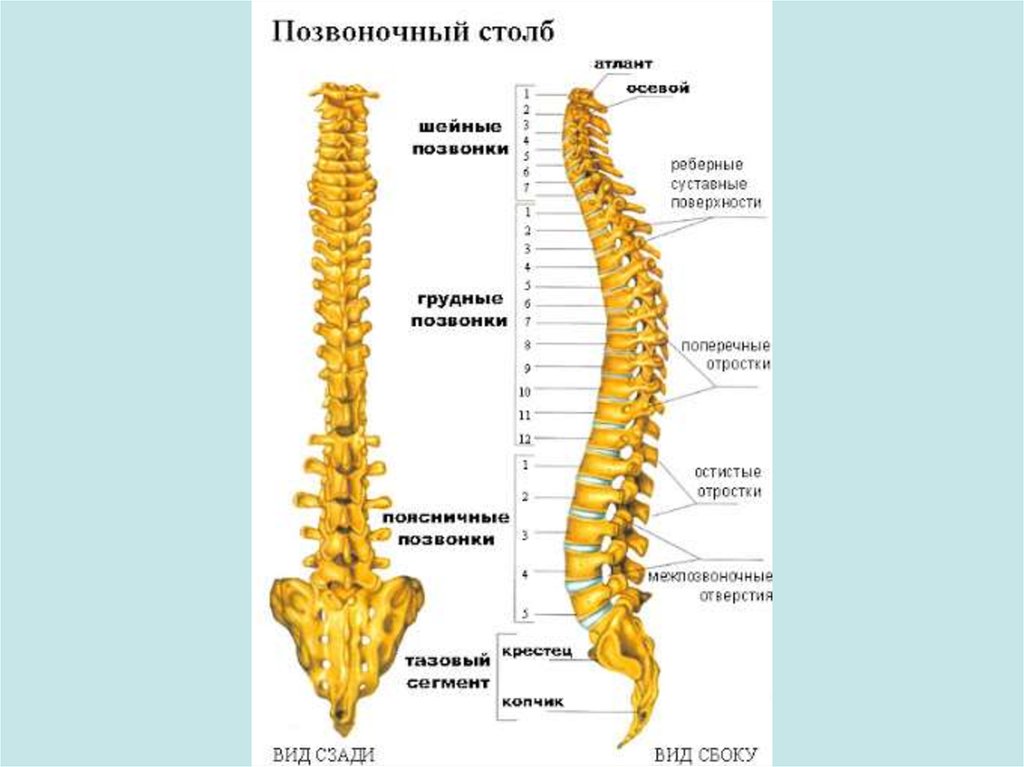 п.
п.
Травматическое повреждение — тавтология. Травма в переводе с греческого означает повреждение (см. Травма).
Фиксирующий гиперостоз (син. анкилозирующий гиперостоз, болезнь Форестье, фиксирующий лигаментоз — см.) — распространенное костеобразование под передней продольной связкой позвоночника, встречающееся в пожилом возрасте. В первую очередь поражается грудной поясничный отделы, иногда и шейный. Толщина скобообразных напластований может достирать 1 см и более. В начальной стадии необходимо дифференцировать от спондилеза и анкилозирующего спондилита (болезнь Бехтерева).
Фиксирующий лигаментоз — термин неточный, поскольку сама передняя продольная связка при этом заболевании дистрофическим процессом не поражается. Наоборот, функция ее камбиального слоя, обладающего свойствами надкостницы, резко усилена (см. Фиксирующий гиперостоз, Периостальные наслоения). Физиологическая перестройка кости см. Перестройка кости физиологическая.
Функциональная перестройка кости см.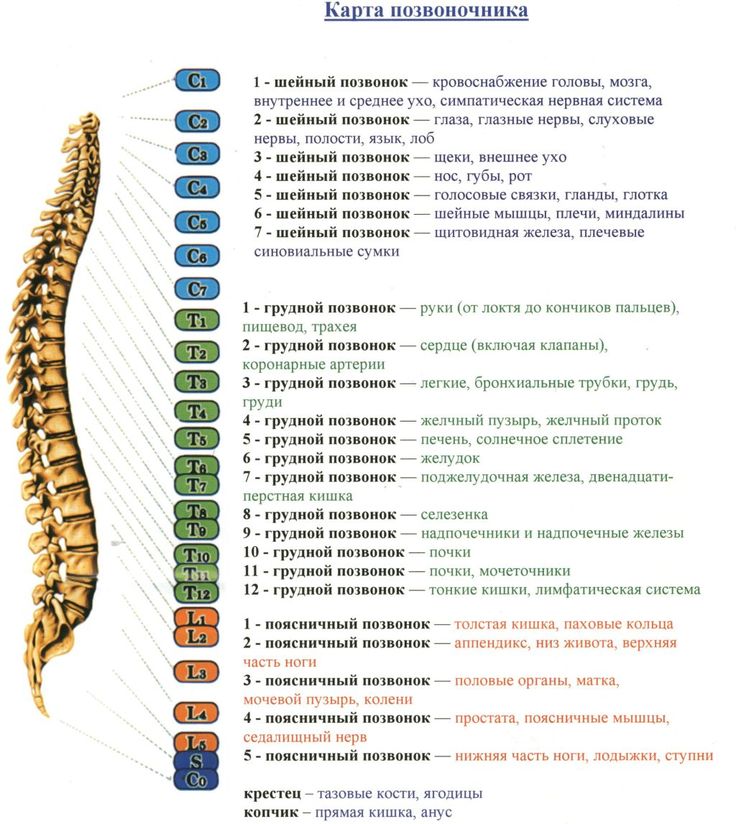 Перестройка кости функциональная.
Перестройка кости функциональная.
Халистерез — прижизненная деминерализация костной ткани, в результате чего на месте костной ткани остается ее органическая (остеоидная) матрица. Возможность халистереза морфологами оспаривается.
Хондроз — дистрофическое изменение хряща, чаще всего суставного или межпозвонкового, его истончение, потеря турго-ра, замена гиалинового хряща волокнистым, фиброзной тканью, обызвествление и окостенение слоя, прилежащего к кости. Хондроз всегда предшествует остеохондрозу.
Экзостоз см. Остеофит.
Экзофит см. Остеофит.
Эпифиз — участок кости, имеющий самостоятельную точку (точки) окостенения и участвующий в образовании сустава.
Ядро окостенения см, Точка окостенения.
П.Жарков
http://www.radiomed.ru/publications/pozvonochnik-terminologiya-v-zabolevaniyakh-pozvonochnika
Нормальная анатомия позвоночника | Spine-health
Прежде чем обсуждать запутанные аспекты терминологии, используемой для описания проблем со спиной, важно сначала просмотреть общую терминологию, используемую для описания нормальной анатомии позвоночника.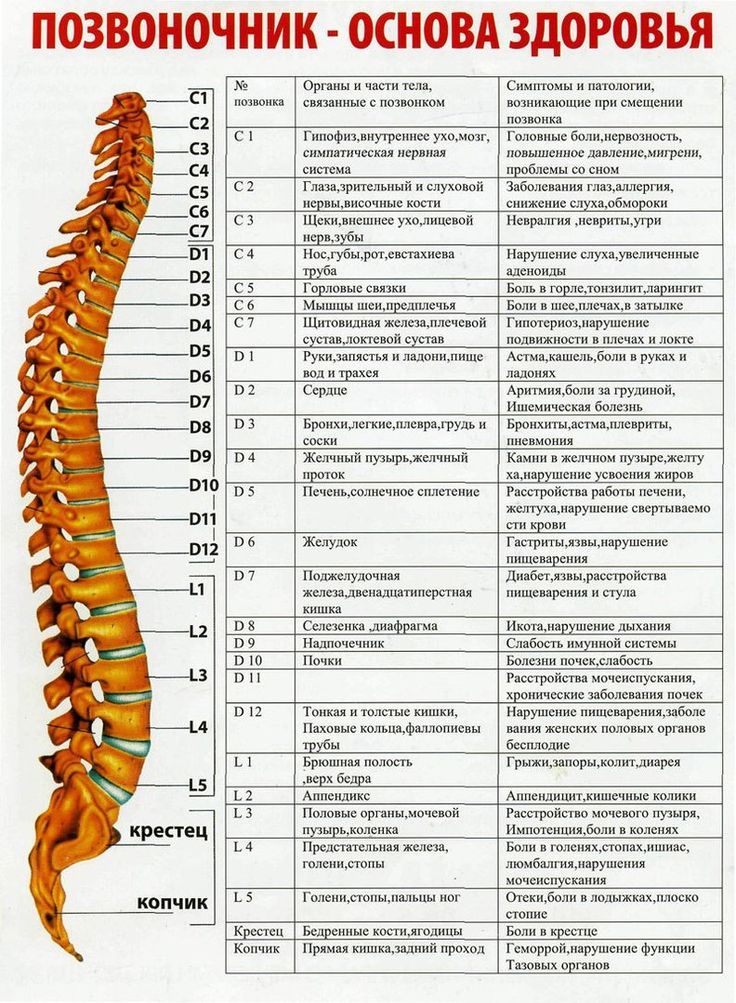
Смотреть: Обзор анатомии позвоночника Видео
Позвонки Определение отделов позвоночника
Инфографика:См. Отображение инфографики функций позвоночника
См. Отображение инфографики функций позвоночника
Анатомия позвоночника делится на 4 основных раздела, обычно определяемых количеством позвонков (круглые кости, составляющие структуру позвоночника) в каждом разделе. Позвонки также иногда называют телами позвонков.
- Шейный отдел позвоночника (шея) — состоит из 7 шейных позвонков (обозначаемых от С1 до С7), начиная с С1 в верхней части позвоночника и заканчивая С7 в нижней части шейного отдела позвоночника. Проблемы с шеей могут вызывать боль в шее и/или боль, которая иррадиирует вниз по рукам в кисти и пальцы.
- Грудной отдел позвоночника (верхняя часть спины) — состоит из 12 грудных позвонков (известных как Т1-Т12), которые прикрепляются к ребрам и грудине (грудной кости).
 Поскольку эта часть позвоночника прочно прикреплена к ребрам и грудине, она очень стабильна и у нее меньше проблем, связанных с движением.
Поскольку эта часть позвоночника прочно прикреплена к ребрам и грудине, она очень стабильна и у нее меньше проблем, связанных с движением.См. Анатомия грудного отдела позвоночника и боли в верхней части спины
Видео анатомии поясничного отдела позвоночника
- Поясничный отдел позвоночника (нижняя часть спины) — обычно включает 5 позвонков (известных как L1–L5), которые обладают значительной подвижностью и гибкостью. Поскольку на этот отдел позвоночника приходится большая часть веса тела и он допускает наибольшее количество движений (что нагружает анатомические структуры), именно с ним связано большинство проблем со спиной. Проблемы в нижней части спины могут вызывать боль, которая иррадиирует вниз по ногам к ступням.
См. «Анатомия поясничного отдела позвоночника и боли»
реклама
- Крестцовая область (нижняя часть позвоночника) — расположена ниже поясничного отдела , крестец представляет собой серию из 5 костных сегментов, сросшихся вместе (известных как S1-S5), которые образуют кость треугольной формы, которая служит основанием позвоночника и составляет часть таза.
 Сегмент, где поясничный отдел позвоночника встречается с крестцовой областью, L5-S1, является областью, которая склонна к дегенерации и возникновению проблем со спиной. Четыре маленькие кости, отходящие от крестца, образуют девятую кость.0005 копчик (копчик в самом низу позвоночника).
Сегмент, где поясничный отдел позвоночника встречается с крестцовой областью, L5-S1, является областью, которая склонна к дегенерации и возникновению проблем со спиной. Четыре маленькие кости, отходящие от крестца, образуют девятую кость.0005 копчик (копчик в самом низу позвоночника).
В этой статье:
- Понимание проблем со спиной
- Нормальная анатомия позвоночника
- Радикулопатия, радикулит и корешковая боль
- Аномалии позвоночника редко вызывают проблемы со спиной
- Видео с обзором анатомии позвоночника
Заболевания распространены в поясничном отделе позвоночника и в верхней части крестцового отдела, так как на эту область приходится большая часть веса тела, что создает нагрузку на структуры в этой области.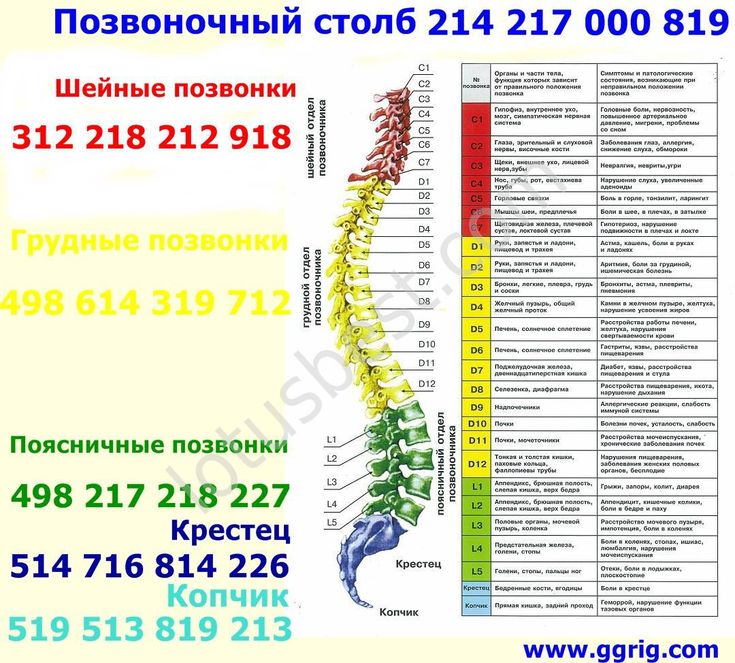 Сочетание этих двух отделов нижней части спины часто называют «пояснично-крестцовой областью».
Сочетание этих двух отделов нижней части спины часто называют «пояснично-крестцовой областью».
У людей с проблемами со спиной, которые проходят в течение нескольких недель, обычно наблюдается растяжение мышц (растяжение мышц) или другие повреждения мягких тканей. Тем не менее, многие проблемы со спиной, которые не проходят в течение нескольких месяцев, вызваны какой-либо проблемой с межпозвонковым диском или нервом.
реклама
Спинные диски находятся между каждым позвонком
Спинные диски расположены между телами каждого позвонка вдоль позвоночника и могут также называться межпозвонковыми дисками, позвоночными дисками или дисками. Каждый диск называется в соответствии с тем, между телами каких двух позвонков он расположен. Например:
- Диск L4-L5 в нижней части спины находится между позвонками L4 и L5, которые составляют сегмент позвоночника L4-L5.
- Диск L5-S1 в нижней части позвоночника лежит между позвонком L5 и первым костным сегментом в верхней части крестца, который является крестцовым сегментом 1 (или S1).

Диск и позвонок выше и ниже диска составляют один сегмент позвоночника, обычно называемый спинальным уровнем или сегментом позвоночника. Позвонки L4 и позвонки L5 вместе с диском между ними составляют сегмент L4-L5 9.0003
Диски всегда маркируются для позвонков, между которыми они лежат, и это одинаково по всей длине позвоночника — для шейного, грудного и поясничного отделов позвоночника. Например, диск С1-С2 в области шеи лежит между первым и вторым позвонками в шейном отделе позвоночника, а диск Т1-Т2 лежит между первым и вторым позвонками в грудном отделе позвоночника.
Подробнее о проблемах с межпозвонковыми дисками
Однако это не относится к маркировке спинномозговых нервов, и Проблемы со спиной часто описываются поражением как позвоночного сегмента, так и нервного корешка . Это объясняется более подробно на следующей странице.
реклама
Лучшие выборы редактора
Анатомия позвоночника и боль в спине
Анатомия поясничного отдела позвоночника и боль
Анатомия шейного отдела позвоночника
Видео с обзором анатомии позвоночника
Видео анатомии поясничного отдела позвоночника
Видео по анатомии шейного отдела позвоночника
Пояснично-крестцовый переходный позвонок | Справочная статья по радиологии
Последняя редакция Александра Солдатова 22 августа 2022 г.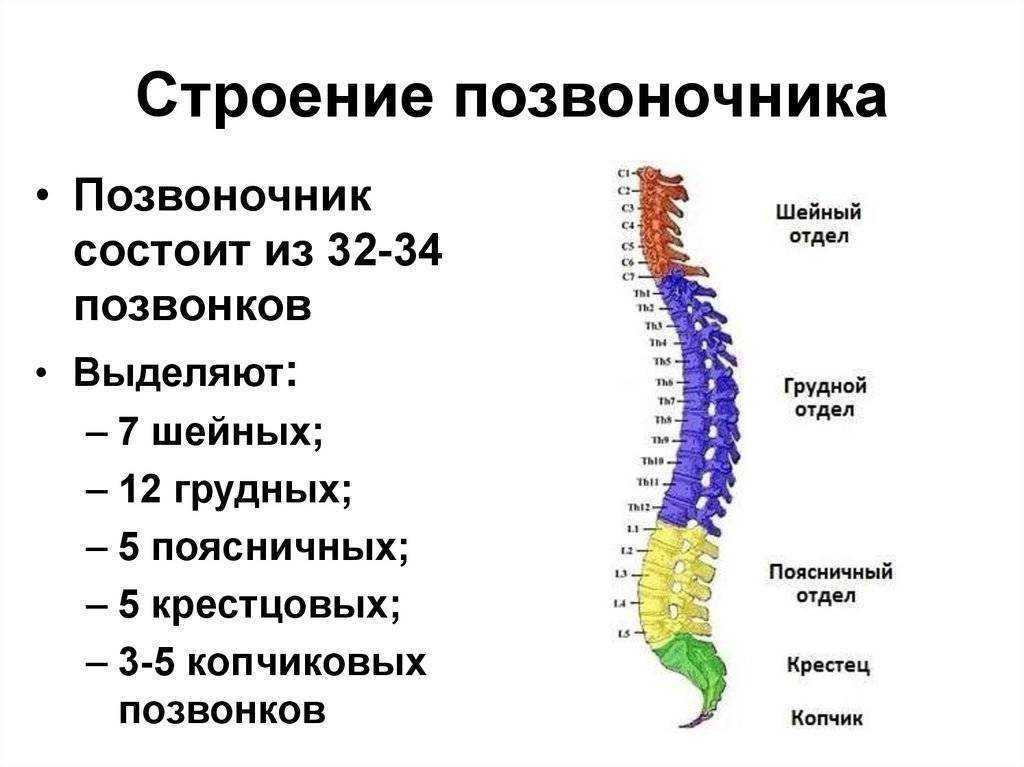 15-35%) всего населения 1-3 . Нераспознавание этого варианта и/или плохое описание в отчете может привести к тому, что операции или процедуры будут выполняться не на том уровне.
15-35%) всего населения 1-3 . Нераспознавание этого варианта и/или плохое описание в отчете может привести к тому, что операции или процедуры будут выполняться не на том уровне.
В зависимости от количества грудных позвонков, поясничных позвонков и крестцовых сегментов их можно рассматривать как люмбаризированный сегмент S1 или сакрализованный сегмент L5. Может быть разная степень перехода, от частичного до полного слияния.
Люмбализация S1
- ассимиляция S1 поясничным отделом
- встречается реже, чем сакрализация, встречается примерно у 2% населения 2
- наличие шести безреберных позвонков поясничного типа, которые могут иметь следующие признаки:
- квадратура тела высшего крестцового (переходного) позвонка
- фасеточные суставы (хотя и рудиментарные) и межпозвонковый диск на уровне S1-S2
Сакрализация L5
- ассимиляция L5 крестцу
- чаще, чем люмбаризация, встречается примерно у 17% населения 2
- наличие четырех бесреберных позвонков поясничного типа, которые могут иметь следующие признаки:
- расклинивание тела нижнего поясничного (переходного) позвонка
- расширенные поперечные отростки, потенциально с ложным сочленением или слиянием с одним или обоими крестцовыми крыльями
- гипоплазия или отсутствие фасеточных суставов или межпозвонкового диска на уровне L5-S1
Классификация
Классификация Castellvi обычно используется для классификации переходной анатомии.
Обзорная рентгенограмма
Проекция по Фергюсону (переднезадняя рентгенограмма поясничного отдела позвоночника, наклон черепа 30°) и боковая проекция традиционно использовались как лучший метод для идентификации пояснично-крестцового переходного позвонка, хотя он был в значительной степени заменен визуализацией поперечного сечения.
МРТ
Самый точный метод подсчета позвонков требует использования локализационных последовательностей всего позвоночника для обратного отсчета от С2. Однако они часто не являются частью протоколов МРТ поясничного отдела позвоночника.
Нумерация также может быть установлена на аксиальных МРТ-изображениях (см. случай 9) на крестцовом уровне с использованием морфологии нерва, учитывая, что нерв L5 обычно не расщепляется проксимально и имеет в два раза больше калибра малоберцовой ветви L4 на этом уровне 5 . Уровень определяется следующим образом:
- 4 поясничных сегмента (23 пресакральных позвонка с полностью сакрализированным L5): пучок нескольких расщепляющих нервов в латеральной части крестца представляет нерв L4
- 5 поясничных сегментов (24 пресакральных позвонка с нормальной анатомией, частичная сакрализация L5 или частичная люмбаризация S1): тонкий нерв, соединяющийся с более толстым нервом в латеральной части крестца, представляет собой малоберцовую ветвь L4 и нерва L5
- 6 поясничных сегментов (25 пресакральных позвонков, полностью люмбаризированный S1): два нерва одинакового калибра в латеральной части крестца представляют нервы L5 и S1
Подвздошно-поясничная связка является альтернативным ориентиром для нумерации (см. случай 4), поскольку она обычно возникает из поперечного отростка L5 1 . Хотя связка, по-видимому, всегда возникает из последнего поясничного позвонка, точность этого метода была поставлена под сомнение в случаях пояснично-крестцовой переходной анатомии 5,6 .
случай 4), поскольку она обычно возникает из поперечного отростка L5 1 . Хотя связка, по-видимому, всегда возникает из последнего поясничного позвонка, точность этого метода была поставлена под сомнение в случаях пояснично-крестцовой переходной анатомии 5,6 .
Несмотря на системы классификации, ничто не заменяет подробного описания того, какая номенклатура использовалась, и предположений, сделанных в случаях, когда анатомия нестандартна. Например, можно получить полную визуализацию позвоночника или корреляцию с предыдущей визуализацией, чтобы обеспечить нумерацию от C1/2. В качестве альтернативы можно использовать нумерацию, предполагая, что последний несущий ребро позвонок — это T12, предполагая, что последним полностью сформированным межпозвоночным дисковым пространством является L5-S1, или используя морфологию нерва L5 или методы локализации подвздошно-поясничной связки, описанные выше.
Общепринятая, но не универсальная номенклатура обозначает 7 шейных и 12 грудных позвонков, даже в тех случаях, когда имеется 13 реберных позвонков (считающихся шейными ребрами на уровне С7 или поясничными ребрами на уровне L1), а не позвонок Т13.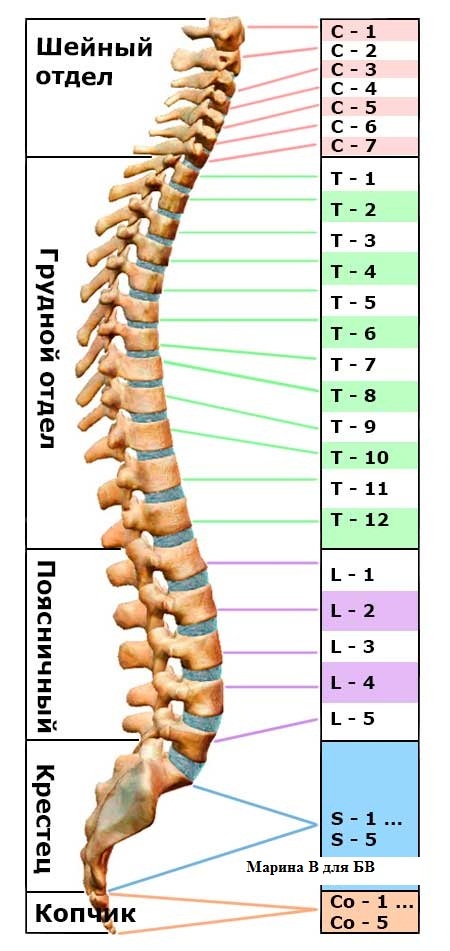
 жизни
жизни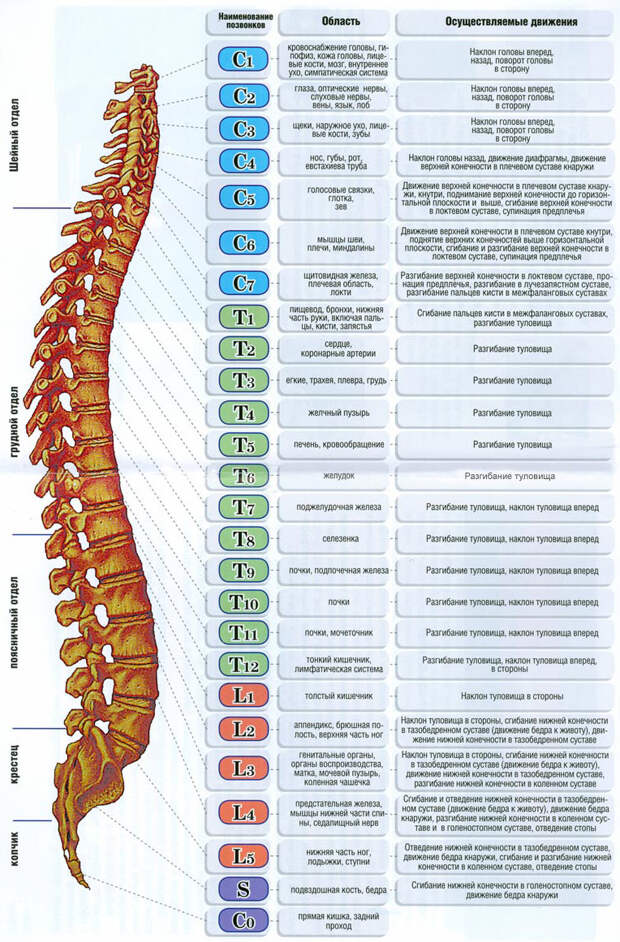 Поскольку эта часть позвоночника прочно прикреплена к ребрам и грудине, она очень стабильна и у нее меньше проблем, связанных с движением.
Поскольку эта часть позвоночника прочно прикреплена к ребрам и грудине, она очень стабильна и у нее меньше проблем, связанных с движением.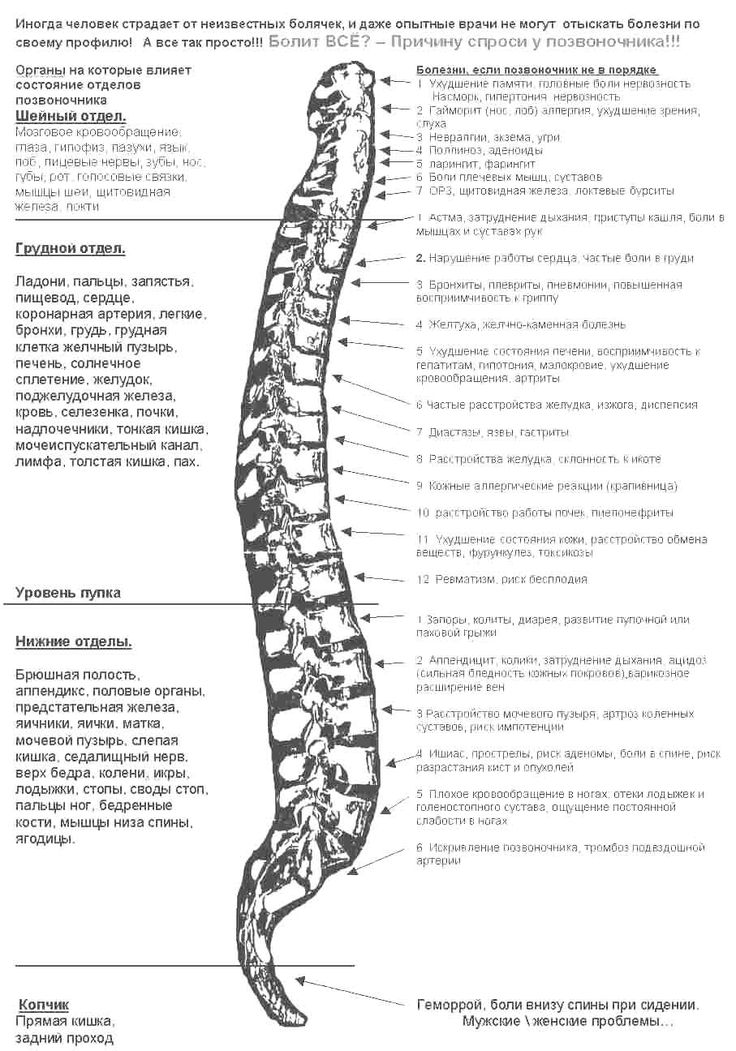 Сегмент, где поясничный отдел позвоночника встречается с крестцовой областью, L5-S1, является областью, которая склонна к дегенерации и возникновению проблем со спиной. Четыре маленькие кости, отходящие от крестца, образуют девятую кость.0005 копчик (копчик в самом низу позвоночника).
Сегмент, где поясничный отдел позвоночника встречается с крестцовой областью, L5-S1, является областью, которая склонна к дегенерации и возникновению проблем со спиной. Четыре маленькие кости, отходящие от крестца, образуют девятую кость.0005 копчик (копчик в самом низу позвоночника).