Анорексия | Tervisliku toitumise informatsioon
Анорексия (anorexia nervosa) – это расстройство пищевого поведения, при котором человек пытается достичь минимально возможной массы тела. Несмотря на опасно низкий вес, человек чувствует себя толстым и боится набрать вес.
Расстройство проявляется в недоедании и связанных с ним психических и физических осложнениях. В результате этого заболевания человек ест низкокалорийную, часто однообразную пищу, чтобы избежать увеличения веса. Основное внимание уделяется весу, внешнему виду, питанию. Часто это становится основным видом деятельности, негативно влияя на все другие важные сферы жизни человека. Нарушаются близкие отношения, ухудшается способность к обучению и работе.
Анорексия обычно развивается в раннем подростковом возрасте. Чаще всего заболевают молодые девушки. Анорексия встречается у 1% женщин и 0,1% мужчин. Генетическая предрасположенность к анорексии выше, чем к другим расстройствам пищевого поведения. Влияние наследственности на это заболевание оценивается в 40-60%. Наличие близкого родственника, больного анорексией, увеличивает риск заболевания в 11 раз. Как и при всех расстройствах пищевого поведения, важную роль играют биологические факторы и окружающая среда.
Наличие близкого родственника, больного анорексией, увеличивает риск заболевания в 11 раз. Как и при всех расстройствах пищевого поведения, важную роль играют биологические факторы и окружающая среда.
Симптомы анорексии:
- недостаточная масса тела – вес значительно ниже, чем должен быть с учетом возраста, пола и роста
- низкая масса тела вызвана вредными для здоровья способами: ограничением питания, чрезмерной физической активностью, а также намеренно вызванной рвоту или диареей, злоупотреблением препаратами для подавления аппетита или слабительными средствами
- искаженное представление о теле, восприятие себя большего размера, чем есть на самом деле.
- боязнь прибавки в весе, очень строгие ограничения своего веса
- сопутствующие гормональные, метаболические, физические осложнения
- у детей и подростков нарушается нормальное физическое развитие, происходит задержка развития
Осложнения анорексии:
- снижение плотности костной ткани (остеопения, остеопороз)
- аменорея или отсутствие менструального кровотечения
- поражение сердечно-сосудистой системы, аритмии, учащенное сердцебиение, снижение работоспособности
- нарушение функции почек, печени и поджелудочной железы
- желудочно-кишечные расстройства, которые могут быть связаны с запорами или диареей, вздутием живота, болью в животе
- повреждение ногтей и кожи, истончение волос
- нарушение терморегуляции, часто сопровождающееся чувством холода
- хроническая усталость, слабость и упадок сил, снижение переносимости физических нагрузок, головокружение, одышка, обмороки
- трудности с концентрацией внимания, проблемы с памятью
- анорексия часто связана с аффективными и тревожными расстройствами, нарушениями сна
Возможности лечения анорексии
Лечение анорексии часто занимает много времени и является сложным процессом. У людей с анорексией часто отсутствует осмысленное желание лечиться, а также понимание болезни. Из-за сильного сопротивления набору веса лечение откладывают. Таким образом, осознание болезни является обязательным условием лечения, чему способствуют доверительные отношения между пациентом и лечебной командой. Главной целью лечения является восстановление регулярного и разнообразного питания и тем самым повышение массы тела. Также важны наблюдение за физическим состоянием и лечение, психотерапия, лечение сопутствующих психических расстройств, вовлечение членов семьи в поддержка пациента. При анорексии не всегда назначаются лекарственные препараты, но иногда они необходимы. Лечение часто начинают амбулаторно, а в более тяжелых случаях требуется стационарное лечение.
У людей с анорексией часто отсутствует осмысленное желание лечиться, а также понимание болезни. Из-за сильного сопротивления набору веса лечение откладывают. Таким образом, осознание болезни является обязательным условием лечения, чему способствуют доверительные отношения между пациентом и лечебной командой. Главной целью лечения является восстановление регулярного и разнообразного питания и тем самым повышение массы тела. Также важны наблюдение за физическим состоянием и лечение, психотерапия, лечение сопутствующих психических расстройств, вовлечение членов семьи в поддержка пациента. При анорексии не всегда назначаются лекарственные препараты, но иногда они необходимы. Лечение часто начинают амбулаторно, а в более тяжелых случаях требуется стационарное лечение.
Диагностику и лечение расстройства пищевого поведения обычно начинают с семейного врача, поэтому, если вы заметите у себя какие-либо признаки анорексии, сначала обратитесь к семейному врачу.
Диетолог Тихомирова объяснила, кому нельзя пить воду во время еды
- Образ жизни
Вода — напиток, который нужен абсолютно всем. Однако даже ее пить нужно правильно — особенно, если у вас и так диагностированы некоторые проблемы со здоровьем.
Однако даже ее пить нужно правильно — особенно, если у вас и так диагностированы некоторые проблемы со здоровьем.
5 октября 2022
- Источник:
- IStockphoto
Все мы слышали о том, как важно пить достаточно воды — врачи рекомендуют не менее 30-60 мл на 1 кг веса человека. То есть если вы весите 60 кг, пить нужно примерно 1,5—2 литра воды в день.
Однако мало знать, сколько воды надо пить, — важно еще и понимать, когда это лучше делать. Например, если у вас и так проблемы со сном, то стакан воды на ночь может усугубить ситуацию, ведь потом вы проснетесь от того, что вам захочется в туалет.
А что насчет того, можно ли запивать еду? Врач-диетолог Елена Тихомирова объясняет: некоторым людям от этой привычки стоит отказаться.
Эксперт отмечает: если у человека нет заметных проблем со здоровьем, пить воду можно в любой момент времени — хоть до приема пищи, хоть во время, хоть после. Если нет болезней, пищеварительная система справится с нагрузкой и сможет переварить еду как при наличии в желудке воды, так и без нее.
Но некоторым людям запивать еду не стоит. Например, тем, кто сейчас находится в стадии обострения следующих болезней:
гастрит;
панкреатит;
холецистит;
язва.
Как отмечает врач в беседе с изданием «Лента.Ру», на этот период людям прописывают щадящий рацион. И пока человек соблюдает эту диету, ему стоит пить воду отдельно от еды — чтобы не размывать пищеварительные соки.
Терапевт Елена Черненко отмечает: пить воду во время еды действительно можно. Главное — не перебарщивать и не пить слишком много. Вода даже может помочь пищеварению — в желудке она, смешавшись с продуктами, превратится в жидкий комок, который лучше переварится.
А что насчет популярного в Сети совета по поводу стакана воды до еды? Говорят, что такая привычка помогает меньше есть. Однако, отмечает Черненко, на самом деле это не так. Пить за 15 минут или полчаса до обеда можно, но особого смысла не имеет. За это время 200-250 мл воды пройдут пищевод, желудок и попадут в 12-перстную кишку.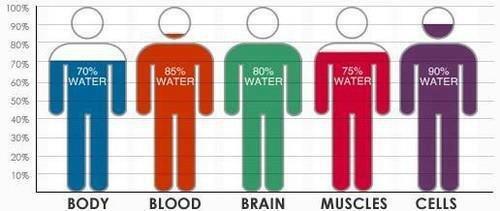 В итоге вы снова ощутите желание поесть.
В итоге вы снова ощутите желание поесть.
Порой мы забываем о воде, и в итоге наш организм тихо страдает от обезвоживания. Как понять, что пьешь гораздо меньше, чем нужно? Есть простой тест, который поможет ответить на этот вопрос, подробнее о нем читай ЗДЕСЬ.
Автор текста:Дарья Гапионок
Сегодня читают
Невролог Демьяновская назвала 5 причин, почему пожилые люди плохо спят
Отлично снижает холестерин: ученые выяснили, какая диета работает почти как статины
Что такое спортивная медицина и зачем она непрофессионалам
Не ешьте их вместе: 3 сочетания продуктов, которые навредят вашему здоровью
«У меня диабет»: диетолог Фиппс назвала продукты, которые она ест для снижения сахара
Потеря веса: как рассчитать, сколько воды нужно выпивать каждый день
Этот материал от 20 апреля 2022 г.
- Маленький
- Средний
- Большой
 Даже если вы не выпиваете достаточное количество воды в день, вы можете съесть больше, чем обычно. Все лишние калории, потребляемые в течение дня, будут накапливаться в средней части тела, заставляя вас набирать вес. Употребление достаточного количества воды и других жидкостей в день может помочь справиться с тягой к еде и ограничить ежедневное потребление калорий. Одним из самых важных вопросов, который мы обсуждаем в связи с потерей веса, является потребление воды. Диетологи и врачи неоднократно говорили о важности воды для похудения и общего самочувствия. На самом деле, если вы пьете меньше воды, чем нужно вашему телу, это может поставить под угрозу ваши цели по снижению веса. Несмотря на то, что мы слышим множество лайфхаков для питья, таких как питье воды перед едой, питье воды сразу после пробуждения и обеспечение обезвоживания в течение дня, чтобы вы не ошиблись с голодом, все в конечном итоге сводится к тому, сколько воды вы пьете. . Но знаете ли вы, что существует реальный метод расчета потребления воды? Вместо того, чтобы обобщать 8 стаканов воды, это может помочь вам узнать, сколько вам достаточно.
Даже если вы не выпиваете достаточное количество воды в день, вы можете съесть больше, чем обычно. Все лишние калории, потребляемые в течение дня, будут накапливаться в средней части тела, заставляя вас набирать вес. Употребление достаточного количества воды и других жидкостей в день может помочь справиться с тягой к еде и ограничить ежедневное потребление калорий. Одним из самых важных вопросов, который мы обсуждаем в связи с потерей веса, является потребление воды. Диетологи и врачи неоднократно говорили о важности воды для похудения и общего самочувствия. На самом деле, если вы пьете меньше воды, чем нужно вашему телу, это может поставить под угрозу ваши цели по снижению веса. Несмотря на то, что мы слышим множество лайфхаков для питья, таких как питье воды перед едой, питье воды сразу после пробуждения и обеспечение обезвоживания в течение дня, чтобы вы не ошиблись с голодом, все в конечном итоге сводится к тому, сколько воды вы пьете. . Но знаете ли вы, что существует реальный метод расчета потребления воды? Вместо того, чтобы обобщать 8 стаканов воды, это может помочь вам узнать, сколько вам достаточно.
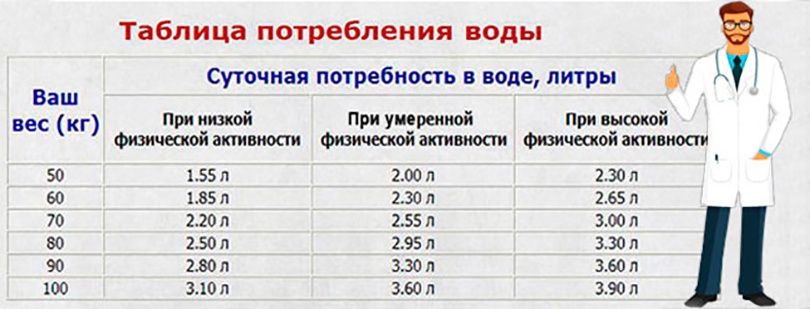
Ваш вес и количество воды, которое вы должны выпивать
Количество воды, которое человек должен пить, зависит от его/ее веса. И разве это не логичнее, чем поместить всех в одну категорию людей, которые должны пить одинаковое количество воды? Человеку весом 80 кг потребуется больше воды, чем человеку весом 60 кг.
Правильный способ рассчитать вес воды — умножить свой вес на 2 / 3 или 67%, чтобы узнать количество воды. Например, если вы весите 60 кг, разделите его на 30 — значит, вам нужно ежедневно выпивать 2 литра воды. Ваш уровень активности
Теперь, если вы много тренируетесь, вам, естественно, потребуется больше воды, чем человеку, ведущему малоподвижный образ жизни. Добавляйте примерно 350 мл на каждые 30 минут упражнений или занятий, которые вы выполняете.
В вашей еде тоже есть вода!
Это не только вода, которую вы пьете, но ваше тело получает жидкость даже от фруктов и овощей, которые вы едите. Подобно фруктам, таким как арбуз, апельсин, ананас, клубника содержит больше воды, а овощи, такие как огурец, шпинат, кабачки, богаты водой.
 Так что, если у вас есть больше этих фруктов и овощей, вы можете сократить свое ежедневное потребление на одну чашку.
Так что, если у вас есть больше этих фруктов и овощей, вы можете сократить свое ежедневное потребление на одну чашку.Начать разговор
СЛЕДУЙТЕ ЗА НАМИ В СОЦИАЛЬНЫХ СЕТЯХFacebookTwitterInstagramKOO APPYOUTUBE
Visual Stories
Manushi Chill Ар дебютирует в Каннах 2023 в платье стоимостью
Индия
Канны 2023: 9 Индиан блюда от шеф-повара Пратика Садху на торжественном ужине в Каннах.0001
Введение
Люди — существа, состоящие в основном из воды. Это сущность жизни и водный базовый раствор, в котором происходят все основные биохимические процессы, порождающие жизнь. Люди примерно на 75% состоят из воды по массе в младенчестве и от 50 до 60% воды по массе во взрослом возрасте. Кроме того, жидкость всегда находится в движении с помощью различных регуляторных механизмов для поддержания соответствующих концентраций в различных частях тела. Жидкость в значительной степени регулируется за счет пассивной диффузии в соответствии с градиентами концентрации осмотически активных растворенных веществ; однако гидростатическое давление может влиять на движение жидкости между пространствами.
Сотовый уровень
Распределение жидкости в организме можно разделить на две основные категории: внутриклеточная жидкость и внеклеточная жидкость. Внутриклеточная жидкость составляет примерно 40% от общей массы тела. Это общее пространство внутри клеток, в первую очередь определяемое как цитоплазма клеток. В целом внутриклеточная жидкость стабильна и не может легко приспосабливаться к быстрым изменениям. В этом пространстве происходят многие химические реакции. Таким образом, важно поддерживать соответствующую осмоляльность. Внеклеточная жидкость составляет примерно 20% от общей массы тела и дополнительно подразделяется на плазму, составляющую примерно 5% массы тела, и интерстициальное пространство, которое составляет примерно 12% массы тела. Дополнительные жидкостные пространства возможны при патологических сценариях и классифицируются как транссудат или экссудат в зависимости от местоположения и этиологии.
Точный химический состав биологических жидкостей сильно различается. Это зависит от того, какая часть тела, а также какой орган тела содержит жидкость. Внеклеточная жидкость и интерстициальная жидкость сходны по составу. Внеклеточное пространство содержит высокие концентрации натрия, хлоридов, бикарбонатов и белков, но относительно низкое содержание калия, магния и фосфатов. Интерстициальные жидкости физиологически имеют низкую концентрацию белков. Внутриклеточные жидкости имеют тенденцию быть инвертированными с высоким уровнем фосфатов, магния, калия и белков, но с низким содержанием натрия, хлоридов и бикарбонатов.
Это зависит от того, какая часть тела, а также какой орган тела содержит жидкость. Внеклеточная жидкость и интерстициальная жидкость сходны по составу. Внеклеточное пространство содержит высокие концентрации натрия, хлоридов, бикарбонатов и белков, но относительно низкое содержание калия, магния и фосфатов. Интерстициальные жидкости физиологически имеют низкую концентрацию белков. Внутриклеточные жидкости имеют тенденцию быть инвертированными с высоким уровнем фосфатов, магния, калия и белков, но с низким содержанием натрия, хлоридов и бикарбонатов.
Механизм
Жидкость перемещается по клеточным средам организма, пассивно пересекая полупроницаемые мембраны. Осмолярность определяется как количество частиц на литр жидкости. Физиологическая осмолярность плазмы крови составляет примерно 286 мОсмоль/л. Меньшее значение — гипоосмотическое, большее — гиперосмотическое. Клеточные осмотические градиенты концентрации поддерживаются в основном за счет активной перекачки трансмембранных ионных транспортных белков. Однако быстрые изменения объема жидкости без изменения ионных компонентов вызывают дилатацию или концентрацию этих компонентов. Осмотические градиенты плазмы крови поддерживаются за счет всасывания растворенных веществ из желудочно-кишечного тракта или секреции в желудочно-кишечный тракт или мочу. В дополнение к ионным компонентам осмолярность частично состоит из белков, таких как альбумин в сыворотке. Еще одним важным осмотически активным компонентом, который следует учитывать, является глюкоза. Жидкость будет двигаться к гиперосмотическим компартментам и от гипоосмотических компартментов. Все жидкости организма должны иметь ионный суммарный электрический заряд, близкий к нулю, что указывает на баланс катионов и анионов. Ионные компоненты будут избирательно диффундировать через жидкости в зависимости от наличия проницаемых мембран. Если мембрана непроницаема для иона, это создает градиент относительно более высокой концентрации осмолярности. Градиенты растворенных веществ могут быть физиологически созданы белками мембранной перекачки, которые расходуют энергию в форме АТФ для перемещения компонентов из областей с низкой концентрацией в области с более высокой концентрацией против их градиента диффузии.
Однако быстрые изменения объема жидкости без изменения ионных компонентов вызывают дилатацию или концентрацию этих компонентов. Осмотические градиенты плазмы крови поддерживаются за счет всасывания растворенных веществ из желудочно-кишечного тракта или секреции в желудочно-кишечный тракт или мочу. В дополнение к ионным компонентам осмолярность частично состоит из белков, таких как альбумин в сыворотке. Еще одним важным осмотически активным компонентом, который следует учитывать, является глюкоза. Жидкость будет двигаться к гиперосмотическим компартментам и от гипоосмотических компартментов. Все жидкости организма должны иметь ионный суммарный электрический заряд, близкий к нулю, что указывает на баланс катионов и анионов. Ионные компоненты будут избирательно диффундировать через жидкости в зависимости от наличия проницаемых мембран. Если мембрана непроницаема для иона, это создает градиент относительно более высокой концентрации осмолярности. Градиенты растворенных веществ могут быть физиологически созданы белками мембранной перекачки, которые расходуют энергию в форме АТФ для перемещения компонентов из областей с низкой концентрацией в области с более высокой концентрацией против их градиента диффузии. Эти процессы создают клеточную среду для осмотического «втягивания» воды в жидкостные отсеки. В дополнение к осмотическому притяжению жидкостей движение жидкости в организме зависит от создаваемого и поддерживаемого гидростатического давления. Это лучше всего используется при перемещении жидкости из плазмы во внеклеточное кровяное пространство в интерстициальное пространство ткани через капиллярную мембрану. Гидростатическое давление является фактором «толкания» движения жидкости, когда повышенное давление вытесняет жидкость из пространства. Комбинация «толкания» гидростатических сил и «притяжения» осмотических сил создает чистое движение жидкости. Это математически объясняется с помощью уравнения Старлинга:
Эти процессы создают клеточную среду для осмотического «втягивания» воды в жидкостные отсеки. В дополнение к осмотическому притяжению жидкостей движение жидкости в организме зависит от создаваемого и поддерживаемого гидростатического давления. Это лучше всего используется при перемещении жидкости из плазмы во внеклеточное кровяное пространство в интерстициальное пространство ткани через капиллярную мембрану. Гидростатическое давление является фактором «толкания» движения жидкости, когда повышенное давление вытесняет жидкость из пространства. Комбинация «толкания» гидростатических сил и «притяжения» осмотических сил создает чистое движение жидкости. Это математически объясняется с помощью уравнения Старлинга:
Где Jv — чистая скорость движения капиллярной жидкости, Kfc — коэффициент капиллярной фильтрации жидкости, Pc — капиллярное гидростатическое давление, Pi — внутритканевое гидростатическое давление, n — коэффициент осмотического отражения, Op — онкотическое давление плазмы, а Oi — внутритканевое давление. онкотическое давление.[4]
онкотическое давление.[4]
Клиническое значение
Различные патологические состояния вызывают нарушения водного баланса. Нарушения водного баланса представляют собой либо перегрузку жидкостью, либо снижение эффективной жидкости. Перегрузка жидкостью клинически известна как отек. Отек чаще всего возникает в мягких тканях конечностей; однако это возможно в любой ткани. Снижение нагрузки жидкостью обычно называют обезвоживанием.
Отек проявляется припухлостью мягких тканей конечностей и лица с последующим увеличением в размерах и уплотнением кожи. Периферический отек можно уменьшить за счет повышения давления в интерстициальном пространстве, и его измеряют, нажимая пальцем на ткань, временно создавая ямочку на отечной коже. Точно так же ношение компрессионных чулок может уменьшить периферические отеки за счет увеличения интерстициального гидростатического давления, заставляя жидкость возвращаться в капилляры.
Отек легких — это состояние, при котором избыточная жидкость набухает в интерстициальных тканях легких. Симптомы включают одышку и боль в груди. Также может наблюдаться ортопноэ или нарушение дыхания в горизонтальном положении, поскольку избыточная жидкость распределяется по всему легкому. Отек легких опасен для жизни, так как нарушает газообмен в легких, и состояния могут быстро декомпенсироваться. Отек легких связан с сердечной недостаточностью и почечной недостаточностью. Классически сердечная недостаточность вызывает отек легких из-за снижения насосной эффективности и емкости левого предсердия и левого желудочка. Это создает противодавление в легочных венах, повышая давление в сосудах. Впоследствии гидростатическое давление в легочных капиллярах увеличивается, «выталкивая» жидкость в интерстициальное пространство легких в соответствии с уравнением Старлинга. Почечная недостаточность вызывает отек из-за невозможности удаления жидкости и осмотических компонентов из организма. Конечным результатом является увеличение осмотического притяжения к тканям и усиление гидростатического выталкивания из капилляров.
Симптомы включают одышку и боль в груди. Также может наблюдаться ортопноэ или нарушение дыхания в горизонтальном положении, поскольку избыточная жидкость распределяется по всему легкому. Отек легких опасен для жизни, так как нарушает газообмен в легких, и состояния могут быстро декомпенсироваться. Отек легких связан с сердечной недостаточностью и почечной недостаточностью. Классически сердечная недостаточность вызывает отек легких из-за снижения насосной эффективности и емкости левого предсердия и левого желудочка. Это создает противодавление в легочных венах, повышая давление в сосудах. Впоследствии гидростатическое давление в легочных капиллярах увеличивается, «выталкивая» жидкость в интерстициальное пространство легких в соответствии с уравнением Старлинга. Почечная недостаточность вызывает отек из-за невозможности удаления жидкости и осмотических компонентов из организма. Конечным результатом является увеличение осмотического притяжения к тканям и усиление гидростатического выталкивания из капилляров. [5]
[5]
Заболевания печени также могут вызывать отек. Это происходит из-за неспособности производить осмотически активные белки. В частности, неспособность производить альбумин. Альбумин физиологически находится преимущественно в плазме внеклеточной крови. Обычно он не встречается в интерстициальном пространстве. Таким образом, уменьшение содержания белка в организме напрямую снижает «напор» осмотического давления в капиллярах. Согласно силам Старлинга, это приводит к перемещению жидкости в интерстициальные пространства.[6]
Кроме того, перегрузка жидкостью может быть ятрогенно вызвана чрезмерным замещением жидкости через внутривенный (IV) доступ.
Отек лечится для симптоматического облегчения с помощью различных лекарств, включая диуретики, для удаления жидкости из организма через почечную систему. Диуретики тесно связаны с индукцией метаболического алкалоза сокращения. Альбумин может быть добавлен в случаях низкого альбумина плазмы. Изменения образа жизни могут включать снижение потребления натрия, ограничение потребления жидкости и ношение компрессионных чулок. Однако воздействие на основную патологию для улучшения функции сердца, печени или почек дает лучшие результаты, чем симптоматическое лечение путем простого удаления жидкости, замены осмотических компонентов или других изменений образа жизни.
Однако воздействие на основную патологию для улучшения функции сердца, печени или почек дает лучшие результаты, чем симптоматическое лечение путем простого удаления жидкости, замены осмотических компонентов или других изменений образа жизни.
Обезвоживание в основном связано с недостаточным потреблением воды для удовлетворения метаболических потребностей организма. Обязательная потребность взрослого человека в день составляет 1600 мл. Это значение увеличивается в зависимости от активности и метаболизма. Основными источниками нормальной потери жидкости являются моча, пот, дыхание и стул. Патологические причины включают диарею, рвоту, инфекции и учащенное мочеиспускание, вторичное по отношению к сахарному диабету или несахарному диабету. Клинически обезвоживание проявляется снижением диуреза, головокружением, утомляемостью, тахикардией, повышением тургор кожи, утомляемостью или спутанностью сознания в тяжелых случаях. По возможности следует попытаться восполнить пероральную жидкость. В более неотложных ситуациях внутривенное восполнение жидкости должно основываться на болюсном восполнении дефицита жидкости и поддерживающем восполнении обязательных потребностей в потреблении. Дефицит жидкости можно рассчитать, если известен вес до обезвоживания и вес после обезвоживания. Уравнение у мужчин:
В более неотложных ситуациях внутривенное восполнение жидкости должно основываться на болюсном восполнении дефицита жидкости и поддерживающем восполнении обязательных потребностей в потреблении. Дефицит жидкости можно рассчитать, если известен вес до обезвоживания и вес после обезвоживания. Уравнение у мужчин:
У женщин уравнение выглядит следующим образом:
Это уравнение очень полезно для определения начального дефицита жидкости. Однако он имеет ограничения по точности и может занижать общую потерю жидкости более чем на 40%. Хотя приведенное выше уравнение может быть полезным при начальной реанимации жидкости, более точный подход использует осмолярность плазмы вместо натрия, используя 290 ммоль/кг в качестве стандартного значения. У педиатрических пациентов дефицит жидкости прямо коррелирует с потерей массы тела до болезни по сравнению с пост-болезнью. Один литр свободной воды весит 1 кг. Таким образом, 10-килограммовый ребенок до болезни, который весит 9кг при заболевании имеет дефицит жидкости в 1 л. В экстренных случаях для возмещения потери используется болюсный объем 30 мл/кг. Однако у пациентов с ожирением это приводит к переизбытку свободной воды. Поэтому рекомендуется основывать реанимацию болюсной жидкости на скорректированной идеальной массе тела (AIBW) у пациентов с ожирением. Это выводится из идеальной массы тела (ИМТ) и фактической массы тела (МТТ).
В экстренных случаях для возмещения потери используется болюсный объем 30 мл/кг. Однако у пациентов с ожирением это приводит к переизбытку свободной воды. Поэтому рекомендуется основывать реанимацию болюсной жидкости на скорректированной идеальной массе тела (AIBW) у пациентов с ожирением. Это выводится из идеальной массы тела (ИМТ) и фактической массы тела (МТТ).
Где идеальная масса тела рассчитывается как:
Мужчины: ИМТ = 50 кг + 2,3 кг на каждый дюйм длины более 5 футов Женщины: ИМТ = 45,5 кг + 2,3 кг на каждый дюйм длины более 5 футов
Техническая жидкость также определяется по формуле, основанной на весе. Жидкость следует заменять со скоростью:
Другими словами, пациенту с массой тела 55 кг потребуется:
Варианты внутривенного замещения жидкости включают физиологический раствор (0,9% NaCl), половину физиологического раствора (0,45% NaCl), Декстроза 5% либо в физиологическом растворе, либо в половинном физиологическом растворе, и лактатный раствор Рингера. Выбор замещающих жидкостей зависит от сценария пациента и от электролитного статуса лабораторной оценки.[7]
Выбор замещающих жидкостей зависит от сценария пациента и от электролитного статуса лабораторной оценки.[7]
Пациенты с ожогами нуждаются в специальном усилении восполнения жидкости из-за огромной потери свободной воды через раны. Необходимая инфузионная терапия у взрослых рассчитывается по формулам Паркленда и Брука. Модифицированная формула Брука:
Модифицированная формула Паркленда:
Обе формулы оценивают потребность в жидкости в первые 24 часа с момента ожога, при этом половина количества должна быть введена в первые 8 часов. Хотя обе формулы дают очень разные значения, они дают эквивалентные результаты. Окончательные потребности в жидкости должны основываться на скорости диуреза.[8]
Диабетический кетоацидоз — это осложнение сахарного диабета, которое возникает, когда организм не может использовать глюкозу для производства энергии. Глюкоза является осмотически активным веществом, которое выделяется с мочой в высоких концентрациях. Это приводит к чрезмерной потере жидкости с мочой и обезвоживанию организма. Это требует реанимации большого объема в среднем от 6 до 9 л физиологического раствора.
Это требует реанимации большого объема в среднем от 6 до 9 л физиологического раствора.
Гиперосмолярный гипергликемический некетоацидоз является болезнью, сходной с диабетическим кетоацидозом, за исключением того, что при нем отсутствует продукция кетонов. Это требует аналогичной инфузионной реанимации.
Пациенты с гипернатриемией, которым проводится замещение жидкости с быстрой последующей коррекцией гипернатриемии, имеют повышенный риск развития отека мозга. Это развивается из-за увеличения нагрузки внутриклеточной и внеклеточной жидкостью и повышения давления в мозговом пространстве. Это приводит к неврологическому дефициту и, в конечном счете, к смерти. Этого состояния можно избежать путем медленного вливания жидкостей таким образом, чтобы уровень натрия снижался с начальной скоростью от 2 до 3 мЭкв/л в час с максимальным общим изменением 12 мэкв/л в день, пока содержание натрия не будет в пределах нормы.
И наоборот, быстрая коррекция гипонатриемии может привести к синдрому центрального миелинолиза моста. Клетки головного мозга адаптируются к хроническим состояниям гипонатриемии путем перемещения органических осмолей, таких как аминокислоты, из внутриклеточного компартмента во внеклеточный компартмент. Это позволяет клеткам сохранять свой первоначальный объем. Когда гипонатриемия быстро корректируется, клетки головного мозга сжимаются, а плотные соединения гематоэнцефалического барьера нарушаются, что приводит к повреждению клеток и демиелинизации нейронов.] Это может привести к так называемому «синдрому запертости», который характеризуется параличом, дисфагией и дизартрией. Уровень натрия в сыворотке следует повышать примерно на 1–2 мэкв/л в час до исчезновения неврологических симптомов гипонатриемии или до тех пор, пока концентрация натрия в плазме не превысит 120 мэкв/л.
Клетки головного мозга адаптируются к хроническим состояниям гипонатриемии путем перемещения органических осмолей, таких как аминокислоты, из внутриклеточного компартмента во внеклеточный компартмент. Это позволяет клеткам сохранять свой первоначальный объем. Когда гипонатриемия быстро корректируется, клетки головного мозга сжимаются, а плотные соединения гематоэнцефалического барьера нарушаются, что приводит к повреждению клеток и демиелинизации нейронов.] Это может привести к так называемому «синдрому запертости», который характеризуется параличом, дисфагией и дизартрией. Уровень натрия в сыворотке следует повышать примерно на 1–2 мэкв/л в час до исчезновения неврологических симптомов гипонатриемии или до тех пор, пока концентрация натрия в плазме не превысит 120 мэкв/л.
Реанимация кристаллоидами вызывает осложнения, поскольку они изменяют ионную нагрузку сыворотки. В частности, замена физиологическим раствором может привести к гиперхлоремическому метаболическому ацидозу без разрыва. Половинный физиологический раствор, если его не контролировать, может разбавлять ионные компоненты, что приводит к гипонатриемии или, реже, к гипокалиемии. Синдром абдоминального компартмента у пациентов с септическим шоком, возможно, является вторичным по отношению к перегрузке жидкостью с последующей утечкой жидкости из капилляров во внесосудистое пространство.
Половинный физиологический раствор, если его не контролировать, может разбавлять ионные компоненты, что приводит к гипонатриемии или, реже, к гипокалиемии. Синдром абдоминального компартмента у пациентов с септическим шоком, возможно, является вторичным по отношению к перегрузке жидкостью с последующей утечкой жидкости из капилляров во внесосудистое пространство.
Реанимация коллоидной жидкостью также имеет свои риски. Двумя основными используемыми коллоидами являются альбумин и гидроксиэтилкрахмал. В исследовании SAFE, в котором сравнивали 4% раствор альбумина с 0,9% физиологическим раствором, было установлено, что результаты эквивалентны. Однако в особых случаях, связанных с неврологическими повреждениями, 4% альбумин имеет повышенный уровень смертности по сравнению с обычным физиологическим раствором. Таким образом, в этой ситуации следует избегать альбумина. Гидроксиэтилкрахмал был изучен в сравнении, и было обнаружено, что он несет повышенный риск смерти или терминальной стадии почечной недостаточности по сравнению с лактатным раствором Рингера при использовании у пациентов с сепсисом.
Ссылки
- 1.
Berrocal Y, Fisher J, Regan J, Christison AL. Обезвоживание: междисциплинарное обсуждение конкретных случаев для студентов-первокурсников-медиков. МедЭдПОРТАЛ. 2018 26 июня; 14:10725. [Бесплатная статья PMC: PMC6342389] [PubMed: 30800925]
- 2.
Шафи М.А., Бон Д., Хорн Э.Дж., Гальперин М.Л. Как выбрать оптимальную поддерживающую внутривенную инфузионную терапию. QJM. 2003 г., август; 96 (8): 601-10. [PubMed: 12897346]
- 3.
Мец CJ, Мец MJ. Онлайн-модуль для понимания состояния жидкости в организме в клинических случаях. МедЭдПОРТАЛ. 2018 01 июня; 14:10719. [Бесплатная статья PMC: PMC6342392] [PubMed: 30800919]
- 4.
HOLLIDAY MA, SEGAR WE. Поддерживающая потребность в воде при парентеральной инфузионной терапии. Педиатрия. 1957 г., май; 19 (5): 823–32. [PubMed: 13431307]
- 5.
Ван Г, Цао В.Г., Чжао Т.Л. Управление жидкостью при обширной липосакции: ретроспективный обзор 83 последовательных пациентов.
 Медицина (Балтимор). 2018 окт;97(41):e12655. [Статья PMC бесплатно: PMC6203531] [PubMed: 30313055]
Медицина (Балтимор). 2018 окт;97(41):e12655. [Статья PMC бесплатно: PMC6203531] [PubMed: 30313055]- 6.
Харрелл Б.Р., Миллер С. Абдоминальный компартмент-синдром как осложнение жидкостной реанимации. Нурс Клин Норт Ам. 2017 июнь;52(2):331-338. [PubMed: 28478881]
- 7.
Cheuvront SN, Kenefick RW, Sollanek KJ, Ely BR, Sawka MN. Уравнение водного дефицита: систематический анализ и усовершенствование. Am J Clin Nutr. 2013 Январь; 97(1):79-85. [PubMed: 23235197]
- 8.
Хаберал М., Сакаллиоглу Абали А.Е., Каракаяли Х. Управление инфузионной системой при серьезных ожогах. Индийский J Plast Surg. 2010 Сентябрь; 43 (Прил.): S29-36. [Бесплатная статья PMC: PMC3038406] [PubMed: 21321653]
- 9.
Перикал П.Дж., Джаганнатха А.Т., Ханапуре К.С., Фуртадо С.В., Джоши К.С., Хегде А.С. Экстрапонтинный миелинолиз и обратимый паркинсонизм после коррекции гипонатриемии при аденоме гипофиза: гипопитуитаризм как предрасположенность к осмотической демиелинизации.


