Межпозвоночный диск человека — анатомия, строения
21 Март 2019
50129
4 из 5
Оглавление
- 1 Строение позвонков
- 1.1 Шейные позвонки
- 1.2 Грудные позвонки
- 1.3 Поясничные позвонки
- 1.4 Крестец и копчик
- 2 Межпозвоночные диски
- 2.1 Обмен веществ в межпозвоночных дисках
- 2.2 Функции и влияние нагрузки на давление в межпозвоночных дисках
Позвонки – основные элементы позвоночника, представляющие собой костные структуры, состоящие из нескольких связанных между собой частей. Внутри каждого позвонка присутствует отверстие, а благодаря тому, что они расположены строго друг над другом, формируется позвоночный канал, являющийся надежным вместилищем для спинного мозга.
Основными структурными элементами подавляющего большинства позвонков являются тело, прикрепленная к нему ножками дужка с 7-ю отростками разной длины и формы. Позвонки каждого из отделов позвоночника незначительно отличаются друг от друга, причем как размерами, так и нередко формой, что обеспечивает позвоночнику способность выполнять все возложенные на него функции.
Позвонки каждого из отделов позвоночника незначительно отличаются друг от друга, причем как размерами, так и нередко формой, что обеспечивает позвоночнику способность выполнять все возложенные на него функции.
Между телами позвонков находятся особые хрящевые образования – межпозвоночные диски, имеющие особенное строение. Именно изменения в них чаще всего становятся причиной возникновения болей в различных отделах спины и шеи. Ведь межпозвоночные диски не только склонны с возрастом «истираться» и терять былые свойства, но и могут поражаться в более молодом возрасте в силу отрицательного воздействия тех или иных факторов. Так, например, остеохондроз и грыжи межпозвонковых дисков сегодня не понаслышке знакомы очень многим.
Строение позвонков
Итак, каждый позвонок имеет:
- Тело – опорная часть позвонка, представляющая собой костное образование близкой к цилиндрической формы, но несколько вогнутой со стороны расположения дуги. Оно образовано губчатой костью, имеющей внутри множество разнонаправленных перегородок, обеспечивающих ее высокую стойкость к действию нагрузок.

- Дугу – располагается позади позвонка и соединена с ним двумя ножками. Вместе с телом позвонка она образовывает позвоночное отверстие.
- Отростки – костные выступы на дуге разной длины и формы. Различают остистый отросток, парные суставные, поперечные отростки. К ним прикрепляются мышцы, а суставные отростки, соединяясь с такими же отростками расположенных выше и ниже позвонков, формируют фасеточные суставы, обеспечивающие возможность сгибания и разгибания позвоночника.
По задней поверхности тел позвонков находятся питательные отверстия, пронизанные кровеносными сосудами. А в местах соединения позвонков друг с другом нижняя полуокружность выше расположенного позвонка и верхняя ниже находящегося по обеим сторонам образуют межпозвоночные или фораминальные отверстия, сквозь которых выходят кровеносные сосуды и ответвляющиеся от спинного мозга нервные корешки.
Позвоночник человека образован 31—34 позвонками, из которых отдельными являются только 28, а остальные прочно срастаются между собой. Среди них различают 7 шейных позвонков, 12 грудных, 5 поясничных, 5 крестцовых и 2—4 копчиковых.
Среди них различают 7 шейных позвонков, 12 грудных, 5 поясничных, 5 крестцовых и 2—4 копчиковых.
Шейные позвонки
Шейные позвонки имеют наименьшую величину. В каждом из имеющихся у них поперечных отростков присутствует небольшое округлое отверстие. Через них, начиная с 6-го шейного позвонка, проходят позвоночные артерии, представляющие собой крупные кровеносные сосуды, обеспечивающие кровоснабжение головного мозга.
Каждый поперечный отросток шейных позвонков имеет два бугорка: передний и задний. У 6-го позвонка передний из них развит значительно лучше, чем аналогичные бугорки прочих шейных позвонков, а за счет непосредственной близости сонной артерии его назвали сонным бугорком. Именно это костное выпячивание используют парамедики при необходимости остановить кровотечение обусловленное повреждением сонной артерии, поскольку к нему удается относительно легко придавить этот крупный кровеносный сосуд и тем самым заблокировать кровопотерю.
Имеющиеся у шейных позвонков суставные отростки отличаются гладкой округлой поверхностью. Но у верхних суставных отростков она отведена назад и устремлена вверх, а у нижних, наоборот, вниз и вперед. Такое строение обуславливает образование фасеточных суставов. Они отличаются небольшим диаметром, что приводит к тому, что даже незначительные изменения в межпозвоночных дисках и патологии самих позвонков провоцируют ущемление проходящих в них спинномозговых корешков, а значит и сильные боли, отдающие в голову и руки, а также нарушения работы иннервируемых ими органов.
Но у верхних суставных отростков она отведена назад и устремлена вверх, а у нижних, наоборот, вниз и вперед. Такое строение обуславливает образование фасеточных суставов. Они отличаются небольшим диаметром, что приводит к тому, что даже незначительные изменения в межпозвоночных дисках и патологии самих позвонков провоцируют ущемление проходящих в них спинномозговых корешков, а значит и сильные боли, отдающие в голову и руки, а также нарушения работы иннервируемых ими органов.
В то же время шейные позвонки имеют достаточно короткие остистые отростки. По мере отдаления от головы их величина постепенно возрастает. При этом их концы раздваиваются во всех позвонках, кроме 7-го. Таким образом, в шейном отделе наиболее длинный остистый отросток имеет 7-й позвонок. Благодаря этому его легко можно прощупать, что часто используется в медицине для обнаружения верхней границы легких и плеврального купола.
Образованный телами и дугами шейных позвонков позвоночный канал имеет близкую к треугольной форму со сглаженными углами, за исключением верхних уровней, где его сечение приближается к круглому.
Но это далеко не все отличия, какими могут похвастаться позвонки шейного отдела позвоночника. Среди них присутствуют позвонки, имеющие абсолютно нетипичное строение, а именно 1-й и 2-й. Они даже получили собственные названия – атлант и аксис или эпистрофей соответственно. Особенности строения этих двух позвонков объясняются необходимостью соединения позвоночника с костями черепа.
Так, 1-й шейный позвонок или атлант лишен тела, остистого отростка, а также суставных отростков. Он прилегает непосредственно к основанию черепа. Недоразвитое тело, которое должен был он иметь, прирастает ко второму шейному позвонку, формируя тем самым его зубовидный отросток или просто зуб. Поэтому атлант сохранил лишь часть тела, называемую латеральной массой. Именно от нее берут начало задняя и передняя дуги позвонка, создающие характерное круглое позвоночное отверстие в этой прилегающей к голове части шейного отдела позвоночника.
Передняя и задняя поверхности атланта имеют по характерному бугорку, а внутренняя сторона дуги – суставную ямку, в нее входит зуб аксиса (2-го шейного позвонка). Отсутствие суставных отростков компенсируется наличием суставных поверхностей по обеим сторонам латеральных масс. Таким образом, верхние из них предназначены для соединения с выступами затылочной кости, а нижние для обеспечения контакта с аксисом. На дуге атланта присутствует специальная борозда, в которой размещается позвоночная артерия.
Отсутствие суставных отростков компенсируется наличием суставных поверхностей по обеим сторонам латеральных масс. Таким образом, верхние из них предназначены для соединения с выступами затылочной кости, а нижние для обеспечения контакта с аксисом. На дуге атланта присутствует специальная борозда, в которой размещается позвоночная артерия.
2-й шейный позвонок или аксис называют еще вращательным, поскольку во время поворачивания головы в ту или иную сторону происходит поворот не только черепа, но и атланта, что реализуется за счет наличия у аксиса зубовидного отростка. Он представляет собой костный выступ цилиндрической формы, направленный вертикально по отношению к телу и имеющий головку с 2-мя суставными поверхностями и шейку. Одна из них соединяется с соответствующей ямкой выше расположенного атланта, а вторая с его поперечной связкой. Именно присутствие зуба отличает 2-й шейный позвонок от всех остальных. Эпистрофей уже имеет пару суставных отростков, обращенных вперед и вниз, а также у него присутствует остистый отросток, представляющий собой массивный костный вырост небольшой длины с раздвоенным концом.
Благодаря особенностям анатомии позвонков и образовывающихся суставов соединение черепа с шейным отделом позвоночника отличается высокой прочностью и при этом значительной подвижностью. Это реализуется за счет наличия:
- парного затылочно-позвоночного сустава, образованного выступами затылочной кости и верхними суставными ямками боковых частей атланта;
- атланто-аксиального сустава, включающего 2 парных и 2 непарных сустава, первые из которых формируются суставными поверхностями атланта и аксиса, а вторые –зубом аксиса и передней дугой атланта, а также задней суставной и поперечной связками атланта;
- межпозвонковых суставов, являющихся хрупкими сочленениями между нижними и верхними суставными отростками позвонков.
Грудные позвонки
В грудном отделе насчитывается 12 позвонков. Они имеют соединения с ребрами, что и определяет особенности их анатомии. На боковых сторонах тела каждого из них присутствует 2 ямки: верхняя и нижняя. Они предназначены для создания сочленений с ребрами.
Грудные позвонки обладают длинными поперечными отростками. Они отклонены назад и отличаются достаточно крупными концами. Передняя поверхность каждого из 10-ти первых грудных позвонков снабжена реберной ямкой, обеспечивающей сочленение с бугорком соответствующего ребра. Соединение с каждым ребром формируется за счет его прикрепления одновременно к нижней части выше расположенного грудного позвонка и верхней части нижележащего. Только 11 и 12 грудные позвонки не имеют на поперечных отростках, отличающихся небольшими размерами, реберных ямок. При этом головка каждого ребра прикрепляется не только одновременно к двум соседним позвонкам, но и соприкасается с расположенным между ними межпозвоночным диском.
Что же касается остистых отростков, то у грудных позвонков они существенно длиннее, чем у шейных. Они резко наклонены книзу, что устраняет риск чрезмерного разгибания позвоночника.
Суставные отростки расположены продольно и образуют классические межпозвоночные отверстия.
Поясничные позвонки
Позвонки поясничного отдела отличаются наибольшими размерами, что объясняется тем, что на них приходится наибольшая нагрузка. Они имеют массивное тело бобовидной формы, ширина которого превосходит их передне-задние размеры. В поясничном отделе насчитывается 5 позвонков, а их величина постепенно увеличивается по направлению к крестцу.
Они имеют массивное тело бобовидной формы, ширина которого превосходит их передне-задние размеры. В поясничном отделе насчитывается 5 позвонков, а их величина постепенно увеличивается по направлению к крестцу.
Тела поясничных позвонков вместе с отходящими от них дугами образуют треугольное позвоночное отверстие, имеющие наибольшее поперечное сечение. Они имеют длинные, отклоненные назад поперечные отростки, которые, по сути, представляют собой рудименты ребер, которые слились с истинными поперечными отростками. В участках их слияния формируются незначительные выступы, называемые добавочными отростками.
Остистые отростки поясничных позвонков имеют небольшую длину. Они плоские и отличаются утолщенными концами, которые также направлены кзади. Благодаря такому строению поясничный отдел позвоночника приобретает выраженную подвижность, что позволяет совершать массу вариантов движений в различных направлениях.
Крестец и копчик
Крестец формируется из 5-ти сросшихся между собой крупных позвонков, в результате чего он приобретает вид массивной костной структуры треугольной формы. На крестец приходится вся тяжесть туловища, распределяемая затем на тазовые кости. Широкая верхняя часть крестца называется основанием, а более узкая нижняя – верхушкой.
На крестец приходится вся тяжесть туловища, распределяемая затем на тазовые кости. Широкая верхняя часть крестца называется основанием, а более узкая нижняя – верхушкой.
На основании присутствуют суставные отростки, которые вместе с поверхностями нижних суставных отростков 5-го поясничного позвонка образуют фасеточные суставы. А в точке примыкания крестца к телу 5-го поясничного позвонка формируется выступ, называемый мысом.
Крестец имеет переднюю и заднюю тазовые поверхности. Первая отличается вогнутой формой, вторая же наоборот выпуклой. Также на передней тазовой поверхности присутствует 4 поперечные линии, представляющие собой границы срастания тел составляющих крестец позвонков. Каждая из этих линий имеет особые отверстия. На задней же поверхности образовано 5 хорошо заметных гребней, образованных сращением остистых, суставных, поперечных отростков.
Также в крестце выделяется так называемая латеральная часть, на которой сформирована нетипичная суставная поверхность, предназначенная для создания сочленения с подвздошной костью. Между ней и гребнями присутствует крестцовая бугристость, к которой присоединяются связки и мышцы.
Между ней и гребнями присутствует крестцовая бугристость, к которой присоединяются связки и мышцы.
Слившиеся позвоночные отверстия крестцовых позвонков формируют крестцовый канал, проходящий по центру крестца от основания до верхушки. В нижней части он переходит в крестцовую щель, стороны которой имеют собственные выпячивания – крестцовые рога. Они являются следствием срастания суставных отростков.
Копчик – рудиментарный хвост, образованный 3—5 небольшими позвонками, объединяющихся с крестцом. Он имеет характерную треугольную форму и направлен кпереди. Его длина в 2 раза больше ширины. На задней поверхности копчика присутствуют парные выросты – копчиковые рога. Они устремлены по направлению к крестцовым рогам.
Что интересно, у молодых людей, независимо от пола, копчиковые позвонки разделены хрящевыми пластинками. Но с возрастом они срастаются в единый костный конгломерат, что обычно происходит после 40 лет.
Межпозвоночные диски
Межпозвоночные диски представляют собой сложное анатомическое образование. Они располагаются между подавляющим большинством тел позвонков и играют большую роль в поддержании опорно-двигательной функции позвоночника.
Они располагаются между подавляющим большинством тел позвонков и играют большую роль в поддержании опорно-двигательной функции позвоночника.
На межпозвоночные диски приходиться 1/3 всего объема позвоночника. На них возлагается вся приходящаяся на позвоночник нагрузка и одновременно с этим они также обеспечивают его гибкость и подвижность. Потому от механических свойств этих хрящевых структур во многом зависит и состояние всего позвоночника.
Всего в организме человека насчитывается 24 межпозвонковых диска. Их величина увеличивается по мере продвижения вниз по позвоночнику и в результате диски поясничного отдела достигают 45 мм в передне-заднем направлении и 64 мм в поперечном направлении, а их толщина составляет порядка 11 мм. Нервные окончания присутствуют только в наружной части межпозвонкового диска, а кровеносные сосуды в них полностью отсутствуют.
Толщина межпозвоночного диска непостоянна. Она может колебаться в течение дня и увеличиваться после ночного сна и уменьшаться к вечеру. Поэтому и наблюдаются суточные колебания длины позвоночника вплоть до 2 см.
Поэтому и наблюдаются суточные колебания длины позвоночника вплоть до 2 см.
Строение всех межпозвоночных дисков, в отличие от позвонков, одинаково. Каждый из них представляет собой хрящ сложного строения, в котором выделяют 3 участка:
- Пульпозное ядро – желеобразная масса, состоящая на 77% из воды, на 14% из протеогликанов и на 4% из волокон коллагена (преимущественно II типа). Это эластичная структура, которая и обеспечивает диску амортизационные свойства, а позвоночнику гибкость, благодаря возможности сжатия в различных направлениях. Пульпозное ядро имеет наибольшие размеры в молодости, а с течением лет оно теряет влагу и постепенно уменьшается в объеме, что и приводит к развитию остеохондроза со всеми вытекающими из этого последствиями и осложнениями в виде протрузии, грыжи межпозвоночного диска, спондилеза и пр.
- Фиброзное кольцо – наружная оболочка диска, обеспечивающая постоянство его формы и ограничивающая значительно более жидкое пульпозное ядро. Она имеет твердую, волокнистую структуру и состоит на 70% из воды, на 15% из коллагена (в основном I типа) и только на 5% из протеогликанов.
 Образующие фиброзное кольцо волокна густо переплетаются между собой в различных направлениях, что и обеспечивает ему возможность выдерживать высокие нагрузки при сдавливании диска телами соседних позвонков во время физической работы, в особенности сгибании и скручивании.
Образующие фиброзное кольцо волокна густо переплетаются между собой в различных направлениях, что и обеспечивает ему возможность выдерживать высокие нагрузки при сдавливании диска телами соседних позвонков во время физической работы, в особенности сгибании и скручивании. - Хрящевая (замыкательная) пластинка – тонкий слой гиалинового хряща, образованного водой (55%), коллагеном (25%) и протеогликанами (8%). Она располагается по нижней и верхней границе диска и отделяет его от тел позвонков.
Протеогликаны – высокомолекулярные соединения, образованные белками и гликозаминами, в межпозвоночных дисках представленные в основном хондроитином, образующим так называемый агрекан.
Таким образом, межпозвонковые диск, впрочем, как и большинство других хрящей, состоит из воды и коллагеновых волокон, которые погружены в протеогликановый гель. Соотношение этих компонентов рознится не только в различных частях диска, но и изменяется в зависимости от возраста человека и даже времени суток, не говоря уже о наличии заболеваний. Поэтому с возрастом диск становится тверже, а разница между фиброзным кольцом и пульпозным ядром уменьшается.
Поэтому с возрастом диск становится тверже, а разница между фиброзным кольцом и пульпозным ядром уменьшается.
При этом нельзя не отметить, что в образованном протеогликанами матриксе располагаются клетки, задачей которых является продукция компонентов межпозвоночного диска. Сами же протеогликаны, представленные в основном агреканом (крупная молекула, имеющая белковое ядро с присоединенными к нему гликозаминогликановыми группами), несут большое количество отрицательных зарядов, что позволяет им притягивать молекулы воды и провоцировать набухание диска, что крайне важно для правильного его функционирования. Кроме того, они оказывают влияние на активность обмена веществ. Протеогликаны с относительно небольшой молекулярной массой способны связывать медиаторы клеточной активности, в частности факторы роста, и высвобождать их при возникновении необходимости в них.
Вода – основной компонент межпозвоночного диска. Но ее содержание в нем подвержено колебаниям, в том числе в зависимости от времени суток. Так, при отсутствии физических нагрузок, в особенности после ночного отдыха, содержание воды в диске достигает максимума, а в течение дня оно постепенно уменьшается.
Так, при отсутствии физических нагрузок, в особенности после ночного отдыха, содержание воды в диске достигает максимума, а в течение дня оно постепенно уменьшается.
Качество функционирования диска во многом зависит от равновесия между давлением воды и набуханием диска. Это определяется числом притянутых ионов протеогликанами, несущими отрицательный заряд, т. е. процентное содержание протеогликанов оказывает непосредственное влияние на качество работы диска. В момент повышения нагрузки на хрящи позвоночника возрастает давление воды внутри него и баланс нарушается. Чтобы выровнять давление определенных объем воды «выдавливается» из диска, что приводит к увеличению концентрации протеогликанов. Этот процесс продолжается вплоть до восстановления баланса или снятия нагрузки.
Обмен веществ в межпозвоночных дисках
Абсолютно все межпозвоночные диски лишены собственных кровеносных сосудов, а обмен веществ в них осуществляется по диффузному механизму. Другими словами, они получают питание из кровеносных сосудов близлежащих тканей, расстояние до которых может достигать 7—8 мм.
Во время приложения нагрузки на диск, например, во время ходьбы, и его сжатия происходит «выдавливание» жидкости, и создается градиент концентрации питательных веществ. Вышедшая из диска жидкость насыщается питательными веществами и при снятии нагрузки и соответственно «расправлении» диска всасывается назад.
Функции и влияние нагрузки на давление в межпозвоночных дисках
Главной задачей межпозвонковых дисков является поглощение ударов во время физической активности и обеспечение возможности позвоночнику сгибаться и вращаться. Нагрузка на диски также зависит от веса человека и положения тела. Поэтому даже при выполнении повседневных задач приходящаяся на диски нагрузка постоянно колеблется. Так, сгибания и разгибания приводят к сдавлению и растяжению диска, а вращательные движения корпусом – к поперечной нагрузке или сдвигу дисков. Но из-за особенностей размеров этих хрящевых структур нагрузка на них увеличивается сверху вниз, в результате чего на самые крупные диски поясничного отдела позвоночника приходится максимальная нагрузка.
Избыточный вес, подъем слишком тяжелых предметов или даже принятие определенного положения тела приводит к увеличению нагрузки на межпозвоночные диски, что приводит к ускорению протекания дегенеративно-дистрофических изменений в них и создает весомые предпосылки для развития заболеваний. Так, в состоянии покоя в зависимости от положения тела давление на диски колеблется от 0,1 до 0,2 МПа. В то же время при наклонах или подъеме тяжести оно резко возрастает до 1,5—2,5 МПа. При увеличении нагрузки давление в диске равномерно распределяется по всей его площади, включая хрящевые пластины.
В момент сжатия диска, что происходит при каждом движении, он деформируется и становится более плоским, как бы сжимаясь. При этом хрящевая пластинка и фиброзное кольцо выбухают, что сопровождается возрастанием напряжения в этих структурах, ведь происходит резкое увеличение давления в пульпозном ядре.
Степень изменения формы диска напрямую зависит от скорости нарастания нагрузки. Во время выполнения сгибаний и разгибаний он способен сдавливаться или растягиваться вплоть до 30—60% от собственной толщины, в результате чего расстояние между отростками соседних позвонков может нарастать в 4 и более раз. При этом при устранении нагрузки в течение нескольких секунд межпозвонковый диск сразу же восстанавливается и приобретает исходные параметры. Но если приходящаяся нагрузка не исчезает, хрящ продолжает сдавливаться и из него вытесняется жидкость. Таким образом, в течение дня, когда позвоночник и соответственно диски испытывают наибольшее давление, они теряют до 10—25% содержащейся в них воды. В течение ночи, когда человек отдыхает, и на позвоночник не приходятся нагрузки, этот объем воды восполняется. Этим и объясняется тот факт, что к вечеру рост человека может уменьшаться на 1—2 см.
При этом при устранении нагрузки в течение нескольких секунд межпозвонковый диск сразу же восстанавливается и приобретает исходные параметры. Но если приходящаяся нагрузка не исчезает, хрящ продолжает сдавливаться и из него вытесняется жидкость. Таким образом, в течение дня, когда позвоночник и соответственно диски испытывают наибольшее давление, они теряют до 10—25% содержащейся в них воды. В течение ночи, когда человек отдыхает, и на позвоночник не приходятся нагрузки, этот объем воды восполняется. Этим и объясняется тот факт, что к вечеру рост человека может уменьшаться на 1—2 см.
Процентное соотношение воды, протеогликанов и коллагена дисков также неизбежно изменяется с течением лет и при развитии дегенерационных процессов в них. Это приводит к тому, что и реакция диска на механические нагрузки также изменяется. Поскольку пульпозное ядро постепенно обезвоживается и вместе с этим теряет протеогликаны, оно уже не может эффективно справляться с нагрузкой. В результате она неравномерно распределяется по волокнам фиброзного кольца и замыкательным пластинам. Даже при небольшой потере воды образующая фиброзное кольцо коллагеновая сеть теряет тонус, из-за чего межпозвонковый диск становится более мягким и хуже переносит нагрузки.
Даже при небольшой потере воды образующая фиброзное кольцо коллагеновая сеть теряет тонус, из-за чего межпозвонковый диск становится более мягким и хуже переносит нагрузки.
При дегенерации межпозвоночного диска, которая может быть следствием не только возрастных изменений, но и малоподвижного образа жизни, и тяжелой физической работы, внутренняя часть фиброзного кольца при приложении нагрузки может выпячиваться внутрь пульпозного ядра. Это провоцирует возникновение аномального давления на другие структуры, что приводит к снижению работоспособности всего диска. При этом возрастает и скорость протекания дегенеративных процессов, что приводит к их более сильному сжатию, чем здорового диска, при одной и той же нагрузке. Это влечет за собой возникновение изменений в других позвоночных структурах, в частности мышцах и связочном аппарате. Как следствие, возникает возрастание давления на суставные поверхности, что обуславливает возникновение дегенеративных процессов в них.
Основными факторами риска развития дегенеративно-дистрофических изменений в межпозвонковых дисках являются нагрузка, курение и действие вибрации. Как уже упоминалось, нагрузка на эти хрящевые образования зависит от позы человека. В сидячем положении давление на диски в 5 раз выше, чем в лежачем. Также оно существенно увеличивается при подъеме тяжелых предметов, особенно если это осуществляется за счет задействования спины или удержании тяжести на расстоянии от тела. В таких ситуациях резко возрастает риск разрыва фиброзного кольца, особенно если оно уже ослаблено, и формирования грыжи межпозвоночного диска.
Как уже упоминалось, нагрузка на эти хрящевые образования зависит от позы человека. В сидячем положении давление на диски в 5 раз выше, чем в лежачем. Также оно существенно увеличивается при подъеме тяжелых предметов, особенно если это осуществляется за счет задействования спины или удержании тяжести на расстоянии от тела. В таких ситуациях резко возрастает риск разрыва фиброзного кольца, особенно если оно уже ослаблено, и формирования грыжи межпозвоночного диска.
Вертебрологи рекомендуют поднимать тяжелые предметы, согнув колени и с прямой спиной. В результате нагрузка будет равномерно распределяться по телу и задействовать нижние конечности, уменьшая давление на межпозвоночные диски.
Пристрастие к курению так же не идет на пользу межпозвонковым дискам. Поскольку их питание крайне нестабильно, а малейшее отклонение от нормы в доставке необходимых соединений приводит к нарушению обмена веществ в хряще и прогрессированию дегенеративных изменений в нем. Курение оказывает влияние на кровоток, поэтому эта вредная привычка может являться одной из причин нарушения питания межпозвоночного диска и развития соответствующих заболеваний.
Исследования показали, что доставка в межпозвоночный диск питательных веществ резко уменьшается уже через 20—30 минут курения.
Вибрация так же способна оказывать отрицательное действие на состояние позвоночника. В первую очередь она неблагоприятно сказывается на капиллярах, что может провоцировать изменения в кровоснабжении позвоночных структур. Кроме того, риск повреждения позвоночника резко возрастает при достижении частоты колебаний 5—10 Гц. Подобную вибрацию создают многие автомобили, что объясняет тот факт, что очень часто с заболеваниями позвоночника сталкиваются водители.
Как проводится эндопротезирование межпозвоночного диска?
Ортопедический медицинский центр Геленк Клиник в г. Фрайбург © Gelenk-Klinik
Дегенерация межпозвоночных дисков — это одно из наиболее часто встречающихся заболеваний позвоночника. Каждый год данная патология диагностируется у нескольких сотен пациентов. Некоторое снижение функции межпозвонкового диска с
возрастом нормально для всех. Долгое время методом лечения тяжелых болезней позвоночника был спондилодез.
Долгое время методом лечения тяжелых болезней позвоночника был спондилодез.
Благодаря развитию современной медицины и появлению новых технологий подвижность эндопротезов и тем самым их адаптация к стандартной динамике межпозвоночных дисков значительно улучшилась. Тем не менее, предыдущие итоги показали, что эндопротезирование равноценно спондилодезу если речь заходит о лечении боли и неврологических патологий при дегенерации.
Очень важно провести операцию по эндопротезированию своевременно, так как по причине разрушения диска может изменится высота позвоночника, что нарушит его стабильность. Вследствие данных изменений у пациента может развиться артроз фасеточных суставов, что значительно усложнит операцию.
медицинский запрос
Когда необходима операция по эндопротезированию межпозвоночного диска?
Когда необходима замена межпозвоночного диска? © Spinal Kinetics
Полная замена межпозвоночного диска необходима пациентам, страдающим от защемления нерва в поясничном отделе позвоночника, наступившего по причине дегенеративного заболевания.
Более десяти лет протезы межпозвоночного диска находились в стадии постоянного развития. После многочисленных процессов их модернизации, искусственные импланты стали значимой и надежной альтернативой лечения дегенеративных изменений в позвоночнике.
Современные эндопротезы межпозвоночного диска M6 являются прекрасной альтернативой ранее известной и успешной операции по сращению позвонков.
Почему замена межпозвоночного диска предпочтительней спондилодеза?
На протяжении нескольких лет спондилодез был единственным методом лечения болей в поясничном отделе позвоночника.
Также данный метод применялся для фиксации при различных деформациях. С каждым десятилетием способы достижения костного блока путем спондилодеза совершенствовались. Несмотря на это при спондилодезе имеется риск дегенеративных изменений в позвонках, а также износа межпозвоночных дисков (дископатия) в соседних сегментах позвоночника.
Спондилодез является безопасным и эффективным методом, но оказывает негативное влияние на динамику и биомеханику позвоночника человека, что может ограничить подвижность пациента.
На протяжении многих лет протезы были усовершенствованы до такой степени, что на сегодняшний день являются успешной и надежной альтернативой для лечения дегенеративных заболеваний.
Современные протезы межпозвоночного диска M6 являются прекрасной альтернативой уже зарекомендовавшего себя вышеуказанного метода спондилодез.
Какие прогнозы даются после имплантации искусственного межпозвоночного диска?
Искусственные межпозвоночные диски помогают улучшить подвижность в поврежденном сегменте позвоночника.Кроме того, эндопротезирование межпозвоночных дисков является операцией нового поколения, способной восстановить природные функции позвоночника. Симптомы, связанные с дегенерацией межпозвоночного диска, например, хронические боли в спине либо неврологические патологии, могут быть облегчены либо устранены вовсе нашими высококвалифицированными специалистами.
Эндопротезы межпозвоночных дисков в качестве замены естественных элементов обеспечивают долгосрочную стабилизацию позвоночника, а так же его защиту от других повреждений.
Новое поколение протезов межпозвоночного диска- это динамические эндопротезы межпозвоночных дисков M6
Естественные свойства межпозвоночного диска
- Естественная оболочка (фиброзное кольцо) состоит из кольцевого слоя соединительной ткани
- Эластичная оболочка позволяет делать движения в любом направлении
- Мягкое эластичное ядро обладает амортизирующим эффектом
- Оболочка эндопротеза также эластична. Это улучшает подвижность и в тоже время обеспечивает стабильность позвоночника
Имплантация протеза межпозвоночного диска не оказывает негативное влияние на Вашу подвижность
Схематическое строение межпозвоночного диска.Для имитации естественного межпозвоночного диска должны быть сохранены все его естественные свойства. Мягкое ядро для подвижности и эластичности. Прочная оболочка для сохранения стойкости диска в различных направлениях.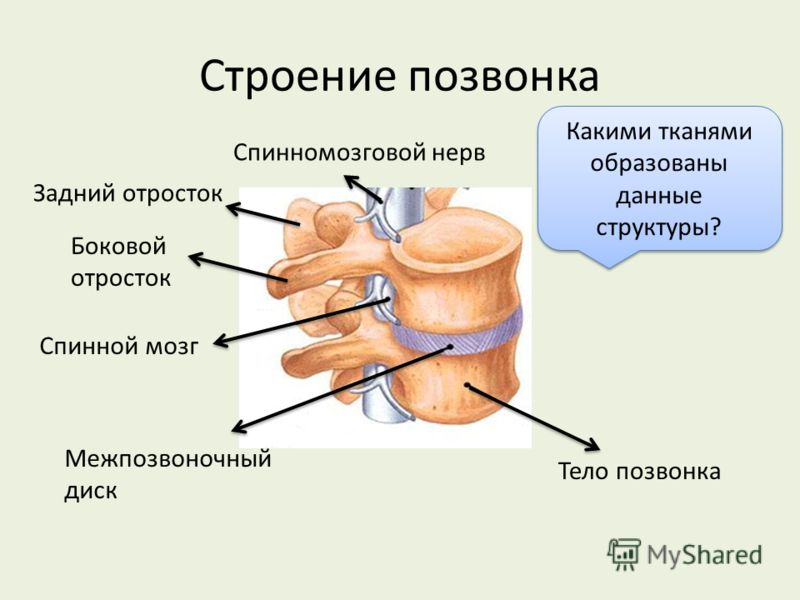 © Spinal Kinetics
© Spinal Kinetics
Натуральный межпозвоночный диск поддерживает подвижность позвоночника в любом ракурсе и выполняет функцию амортизатора. Во избежание потери природной подвижности позвоночника, протез должен иметь такое же свойство.
Стоит заметить, что только при помощи современных технологий замены межпозвоночного диска (протез М6) стало возможно сохранение природной динамики позвоночника человека.
Протез поясничного диска М6-L предназначен для восстановления анатомии и физиологии межпозвонкового диска. Кроме того, он поддерживает природную биомеханику позвоночника, обеспечивая надежное и долгосрочное решение проблемы.
Как помогает современный эндопротез М6?
Протез состоит из двух шарниров, каждый из которых конструктивно состоит из пластины с вставкой узла трения. Поверхность пластин повторяет анатомическую форму тел позвонков, что снижает повреждения в момент имплантации и надежно стабилизирует эндопротез. © Spinal Kinetics
Современные эндопротезы содержат движущееся ядро, обеспечивающее движение во всех направлениях, аналогично естественному биологическому диску. Данное изобретение обеспечивает стабильную и надежную фиксацию позвонков, которая, в свою
очередь, предотвращает смещение в любом направлении. Кроме того, достигается более полное восстановления анатомического строения позвоночника и его функциональности.
Данное изобретение обеспечивает стабильную и надежную фиксацию позвонков, которая, в свою
очередь, предотвращает смещение в любом направлении. Кроме того, достигается более полное восстановления анатомического строения позвоночника и его функциональности.
Преимущества искусственного межпозвоночного диска
- Нормализация болезненного сдавливания нервов (радикулопатия)
- Улучшение подвижности и увеличение нагрузочной способности шейного и поясничного отдела позвоночника
- Улучшение способности вращения шейного и поясничного отдела позвоночника
- Редукция неврологических симптомов (онемение, потеря чувствительности, мышечная слабость)
- Улучшение функций фасеточных суставов
Протез поясничного диска М6-L полностью соответствует строению межпозвонкового диска. Подобный результат мог быть достигнут при помощи ультрасовременной конструкции, которая выполняет функции фиброзного кольца, а так же пульпозного
ядра. Опыт работы с эндопротезами такого типа показывает лишь положительные результаты.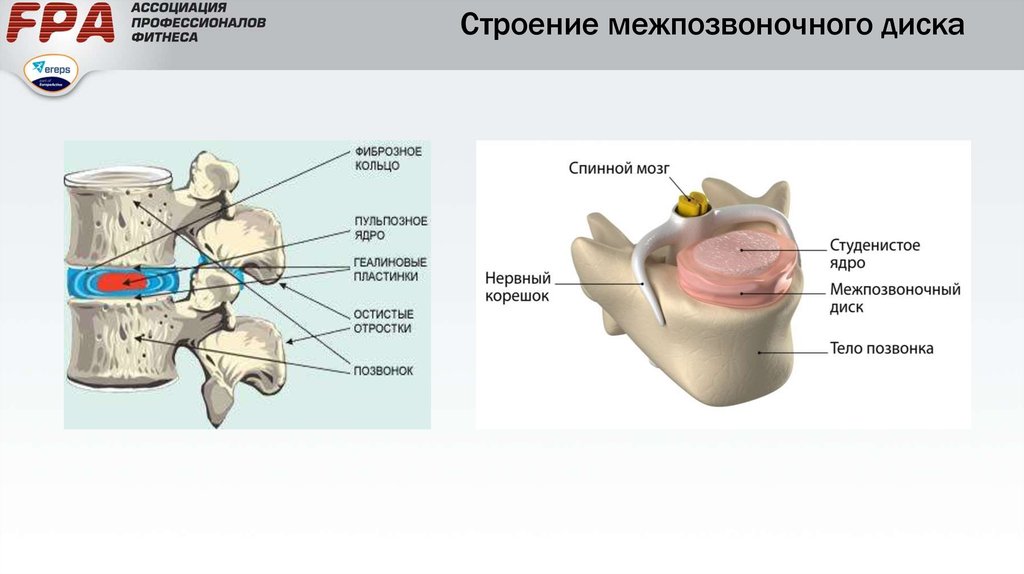
Информацию о том, может ли данный метод помочь Вам или члену Вашей семьи, Вы получите, нажав на ссылку ниже.
медицинский запрос
Анатомия, спина, межпозвоночные диски — StatPearls
Джошуа А. Ваксенбаум; Вамси Редди; Беннет Футтерман.
Информация об авторе
Последнее обновление: 8 августа 2022 г.
Введение
Смежные позвонки сочленяются посредством зигапофизарных суставов между соответствующими верхними и нижними фасетками суставных отростков позвонков, а также посредством суставов тел позвонков. В то время как первое служит для ограничения диапазона движений позвоночника, второе увеличивает его и обеспечивает большую часть несущей способности позвоночника. Нижняя поверхность тела верхнего позвонка соединяется с верхней поверхностью тела нижнего позвонка посредством межпозвонковых (IV) дисков. Эти 25 дисков (7 шейных, 12 грудных, 5 поясничных и 1 крестцовый) составляют от 25% до 33% длины позвоночника. Они позволяют позвоночнику быть гибким, не жертвуя большой силой. Они также обеспечивают амортизирующий эффект внутри позвоночника и предотвращают стирание позвонков друг с другом. Они состоят из трех основных компонентов: внутреннего или студенистого ядра (NP), наружного или фиброзного кольца (AF) и хрящевых концевых пластинок, которые прикрепляют диски к соседним позвонкам.
Нижняя поверхность тела верхнего позвонка соединяется с верхней поверхностью тела нижнего позвонка посредством межпозвонковых (IV) дисков. Эти 25 дисков (7 шейных, 12 грудных, 5 поясничных и 1 крестцовый) составляют от 25% до 33% длины позвоночника. Они позволяют позвоночнику быть гибким, не жертвуя большой силой. Они также обеспечивают амортизирующий эффект внутри позвоночника и предотвращают стирание позвонков друг с другом. Они состоят из трех основных компонентов: внутреннего или студенистого ядра (NP), наружного или фиброзного кольца (AF) и хрящевых концевых пластинок, которые прикрепляют диски к соседним позвонкам.
NP представляет собой гелеобразную структуру, расположенную в центре межпозвонкового диска и отвечающую за большую часть прочности и гибкости позвоночника. Он состоит из 66-86% воды, а остальная часть состоит в основном из коллагена типа II (он может также содержать тип VI, IX и XI) и протеогликанов. Протеогликаны включают более крупный аггрекан и версикан, которые связываются с гиалуроновой кислотой, и несколько небольших протеогликанов, богатых лейцином. Aggrecan в значительной степени отвечает за удержание воды в NP. Эта структура также содержит низкую плотность клеток. Хотя эти клетки немногочисленны, они продуцируют продукты внеклеточного матрикса (ECM) (аггрекан, коллаген типа II и т. д.) и поддерживают целостность NP.
Aggrecan в значительной степени отвечает за удержание воды в NP. Эта структура также содержит низкую плотность клеток. Хотя эти клетки немногочисленны, они продуцируют продукты внеклеточного матрикса (ECM) (аггрекан, коллаген типа II и т. д.) и поддерживают целостность NP.
AF представляет собой кольцеобразный диск из волокнистой соединительной ткани, который окружает NP. Эта структура высокоорганизована, состоит из 15–25 уложенных друг на друга слоев или «ламелей», состоящих преимущественно из коллагена с вкраплениями протеогликанов, гликопротеинов, эластических волокон и клеток соединительной ткани, которые секретируют эти продукты внеклеточного матрикса. Каждая пластинка содержит коллаген, равномерно ориентированный в плоскости, которая отличается по ориентации от соседней пластинки примерно на 60 градусов. Это выравнивание приводит к параллельной ориентации чередующихся ламелей. Эта «радиальная» конструкция обеспечивает исключительную прочность по сравнению с полностью продольной компоновкой и была воспроизведена в конструкции таких продуктов, как автомобильные шины. Пластинки соединены между собой трансламеллярными мостиками. Количество трансламеллярных мостиков на единицу площади устанавливается для достижения баланса между прочностью и гибкостью. Большее количество перемычек обеспечило бы большее сопротивление силам сжатия, но ограничило бы гибкость и наоборот.
Пластинки соединены между собой трансламеллярными мостиками. Количество трансламеллярных мостиков на единицу площади устанавливается для достижения баланса между прочностью и гибкостью. Большее количество перемычек обеспечило бы большее сопротивление силам сжатия, но ограничило бы гибкость и наоборот.
AF состоит из внутренней и внешней частей. Они различаются прежде всего составом коллагена. В то время как оба в основном состоят из коллагена, внешнее кольцо содержит в основном коллаген типа I, а внутреннее — преимущественно типа II. Внутреннее кольцо также содержит больше протеогликанов, чем внутреннее. Соотношение типа I и типа II меняется постепенно; по мере удаления от НП количество коллагена II типа уменьшается, а количество коллагена I типа увеличивается. Еще одним важным отличием между двумя сегментами является морфология клеток соединительной ткани, которые секретируют внеклеточный матрикс. Клетки внутреннего кольца описываются как круглые, в то время как внешнее кольцо имеет более продолговатый вид, похожий на фибробласты. [3]
[3]
Структура и функция
Межпозвоночные диски выполняют ряд жизненно важных функций в сферах структурной поддержки и передвижения.
Внутри самого диска отдельные компоненты служат разным целям. НП служит для распределения гидравлического давления по всему межпозвонковому диску. NP может распределять силы, воздействующие на один аспект тела позвонка, на всю структуру благодаря высокому содержанию воды. Гипотетическая твердая НП, напротив, будет передавать силу, воздействующую на одну часть тела позвонка, непосредственно на соответствующую часть нижнего тела позвонка, тем самым увеличивая риск травмы. AF служит, например, для того, чтобы окружить NP в качестве «клетки», чтобы обеспечить структуру студенистой формы. Вышеупомянутая конфигурация «радиального слоя» обеспечивает повышенное сопротивление сжимающим силам, воздействующим на него со стороны NP. Учитывая общее рострально-каудальное направление волокон, AF также сопротивляется торсионным, сгибательным и разгибательным движениям позвоночника.
Во-первых, диски позволяют позвоночнику быть как поддерживающей, так и гибкой структурой. Они обеспечивают разделение и связь между позвонками и противодействуют силам, которые удлиняют или сжимают позвоночник или воздействуют на него скручиванием или сдвигом. Они также достаточно разделяют позвонки, чтобы спинномозговые нервы могли выходить из межпозвонковых отверстий.
Подобно гибкости, создаваемой межпозвонковыми дисками, они также оказывают защитное действие на позвонки. Эта «амортизирующая» функция распределяет силы по всему позвоночнику, уменьшая нагрузку на любой из позвонков, тем самым снижая риск переломов и дегенеративных изменений.[4]
Эмбриология
Хорда — это эмбриональная структура, общая для всех позвоночных. Это структура, вокруг которой ориентировано осевое развитие. В то время как позвонки развиваются вокруг хорды из склеротома (парные конденсированные области мезенхимальных клеток), межпозвонковые диски частично формируются из самой хорды. Под действием нескольких регуляторных генов, таких как Hox и Pax , хорда дегенерирует в областях, где развиваются тела позвонков. В остальных участках хорда расширяется в поперечной плоскости, образуя НП. АФ формируется из окружающей мезенхимы.
Под действием нескольких регуляторных генов, таких как Hox и Pax , хорда дегенерирует в областях, где развиваются тела позвонков. В остальных участках хорда расширяется в поперечной плоскости, образуя НП. АФ формируется из окружающей мезенхимы.
Эти мезенхимальные клетки образуют кольцевидные или кольцевые уплотнения вокруг хорды между хрящеподобной тканью зачаточных тел позвонков. По мере расширения хорды мезенхимальные клетки между предварительно сформированными телами позвонков дифференцируются в AF. Внутреннее кольцо изначально хрящевое, с быстрым накоплением коллагена II типа, в то время как внешнее начинается с целенаправленно ориентированных фибробластных ламелл, которые накапливают коллаген I типа. Это начальное расположение пластинок обеспечивает основу для последующей ориентации коллагена в более позднем развитии. Расширение хорды вызывает экспрессию протеогликанов и гликозаминогликанов из клеток соединительной ткани, которые разбросаны по внутренней и внешней части AF.
Кровоснабжение и лимфатическая система
Межпозвонковые диски в значительной степени лишены сосудов. Только внешнее кольцо васкуляризировано. Кровеносные сосуды вблизи соединения диска с костью тела позвонка, а также в наружном кольце кровоснабжают НП и внутреннее кольцо. Глюкоза, кислород и другие питательные вещества достигают аваскулярных областей путем диффузии. Тот же процесс удаляет метаболиты.[6]
Нервы
В то время как только внешняя треть AF является сосудистой и иннервированной в непатологическом состоянии, при старении и состояниях воспаления стимулируется рост нервов и рост грануляционной ткани. Кроме того, грануляционная ткань секретирует воспалительные цитокины, что дополнительно повышает чувствительность к болевым ощущениям.
Физиологические варианты
Толщина диска обычно увеличивается от рострального отдела к каудальному, за исключением надира на уровне Т3-Т4. Толщина дисков по отношению к размеру тел позвонков наибольшая в шейном и поясничном отделах.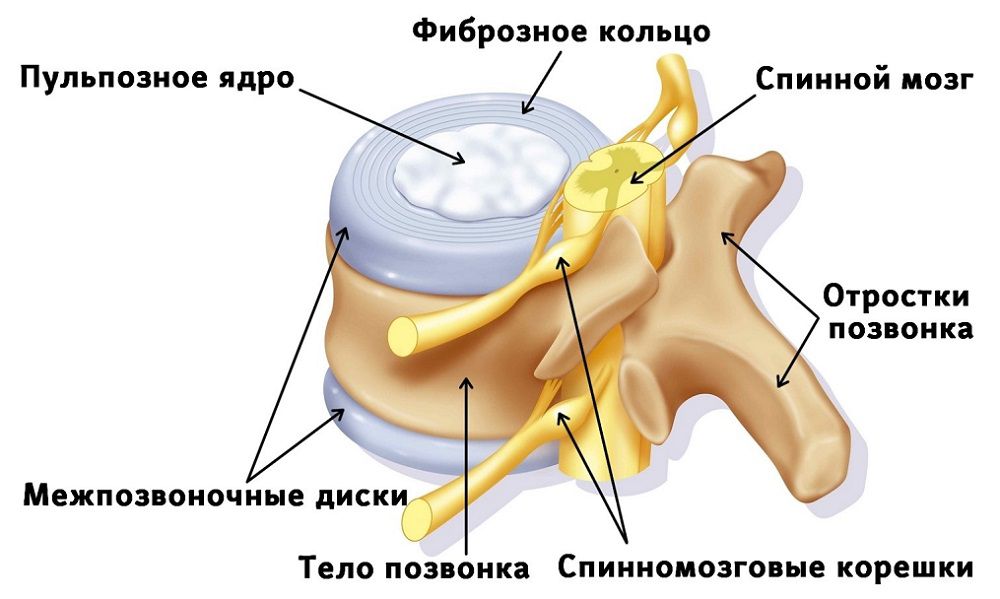 Это отражает увеличенный диапазон движения в этих областях.
Это отражает увеличенный диапазон движения в этих областях.
В шейном и поясничном отделах межпозвонковые диски толще спереди. Это создает вторичное искривление позвоночника — шейный и поясничный лордозы.
Клиническое значение
Существует несколько терминов для описания патологии диска.
При грыжах дисков окружность диска выходит за пределы тел позвонков. Выпячивание диска может быть периферическим, затрагивающим всю окружность диска, или асимметричным выпячиванием, затрагивающим только одну часть диска.[7][8][9]
Грыжа диска связана с НП. Грыжа диска важна тем, что она может сдавливать соседний спинномозговой нерв. Грыжа межпозвонкового диска сдавливает нерв, связанный с нижними позвонками (например, грыжа L4/L5 затрагивает нервный корешок L5). Наиболее частая локализация грыжи диска находится на уровне L5-S1, что может быть связано с истончением задней продольной связки по направлению к ее каудальному концу. Выделяют три подтипа грыж:
Протрузия диска характеризуется тем, что ширина основания протрузии больше диаметра грыжи диска.

При экструзии диска AF повреждается, что приводит к грыже NP за пределами нормальных границ диска. В этом случае грыжевой материал образует грибовидный купол, который шире шейки, соединяющей его с телом НП. Грыжа может распространяться выше или ниже уровня диска.
При секвестрации диска грыжевой материал отрывается от тела НП.
Высыхание диска является обычным явлением при старении. Это вызвано гибелью клеток, которые производят и поддерживают внеклеточный матрикс, включая протеогликаны, такие как аггрекан. NP сжимается по мере того, как студенистая форма заменяется фиброзной тканью, что снижает ее функциональность и позволяет AF поддерживать дополнительный вес по сравнению с его нормальным состоянием. Это повышенное напряжение приводит к тому, что AF компенсируется увеличением размера. В результате сплющенный диск снижает подвижность и может сдавливать спинномозговые нервы, что приводит к боли и слабости. Считается, что это связано с распадом протеогликанов, что снижает водоудерживающие свойства NP.
Были проведены значительные исследования средств замены/восстановления межпозвонковых дисков. Различные методы включают замену дисков синтетическими материалами, терапию стволовыми клетками и генную терапию.
Прочие вопросы
Межпозвонковый диск между позвонками С1 и С2 отсутствует, что является уникальным для позвоночника.
Две основные связки поддерживают межпозвоночные диски. Передняя продольная связка представляет собой широкую полосу, покрывающую переднебоковую поверхность позвоночника от большого затылочного отверстия в черепе до крестца. Эта связка помогает позвоночнику предотвращать гиперэкстензию и предотвращает грыжу межпозвонкового диска в переднебоковом направлении. Задняя продольная связка покрывает заднюю часть тел позвонков в позвоночном канале и служит в основном для предотвращения задней грыжи межпозвонковых дисков и отвечает за большинство грыж, расположенных в заднебоковом направлении.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Межпозвонковый диск, фиброзное кольцо, фиброзное кольцо, студенистое ядро. Иллюстрация с веб-сайта Connexions по анатомии и физиологии. http://cnx.org/content/col11496/1.6/, 19 июня 2013 г. Этот файл находится под лицензией Creative Commons Attribution (подробнее…)
Ссылки
- 1.
Берг Э.Дж., Ашерст СП. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 31 июля 2021 г. Анатомия, спина, конский хвост. [PubMed: 30020623]
- 2.
Huang YC, Hu Y, Li Z, Luk KDK. Биоматериалы для регенерации межпозвонковых дисков: текущее состояние и надвигающиеся проблемы. J Tissue Eng Regen Med. 2018 ноябрь;12(11):2188-2202. [PubMed: 30095863]
- 3.
ван Уден С., Сильва-Коррейя Дж., Оливейра Дж.М., Рейс Р.Л. Современные стратегии лечения дегенерации межпозвоночных дисков: возможности замещения и регенерации. Биоматер Рез.
 2017;21:22. [Бесплатная статья PMC: PMC5651638] [PubMed: 29085662]
2017;21:22. [Бесплатная статья PMC: PMC5651638] [PubMed: 29085662]- 4.
Guerrero J, Häckel S, Croft AS, Hoppe S, Albers CE, Gantenbein B. Микроокружение студенистого ядра в межпозвонковом диске: источник молодости? Eur Cell Mater. 2021 15 июня; 41: 707-738. [PubMed: 34128534]
- 5.
Уильямс С., Алхатиб Б., Серра Р. Развитие осевого скелета и межпозвонкового диска. Curr Top Dev Biol. 2019;133:49-90. [Бесплатная статья PMC: PMC6800124] [PubMed: 30
9]
- 6.
Фурнье Д.Э., Кисер П.К., Шумейкер Дж.К., Батти М.С., Сеген К.А. Васкуляризация межпозвонкового диска человека: предварительный обзор. JOR Позвоночник. 2020 дек;3(4):e1123. [Бесплатная статья PMC: PMC7770199] [PubMed: 33392458]
- 7.
Waxenbaum JA, Reddy V, Futterman B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 26 июля 2021 г. Анатомия, спина, шейные позвонки. [PubMed: 29083805]
- 8.

Waxenbaum JA, Reddy V, Futterman B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 12 августа 2021 г. Анатомия, спина, грудные позвонки. [В паблике: 29083651]
- 9.
Waxenbaum JA, Reddy V, Williams C, Futterman B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 августа 2021 г. Анатомия, спина, поясничные позвонки. [PubMed: 29083618]
- 10.
Аби-Ханна Д., Керферд Дж., Фан К., Рао П., Моббс Р. Артропластика поясничного диска при дегенеративном заболевании диска: обзор литературы. Мировой нейрохирург. 2018 Январь; 109: 188-196. [PubMed: 28987839]
Диски позвоночника
Томас Шиоша, MD
|
Проверено экспертами
Позвоночный диск в позвоночнике представляет собой интересную и уникальную структуру. Диски по всему позвоночнику выполняют три основные функции:
- Они действуют как амортизаторы в позвоночнике, располагаясь между каждым костным позвонком.

- Они действуют как прочные связки, скрепляющие позвонки позвоночника.
- Это хрящевые суставы, обеспечивающие небольшую подвижность позвоночника.
Всего в позвоночнике 23 позвоночных диска. Конкретные проблемы с любым из этих дисков могут вызывать уникальные симптомы, включая боль, возникающую в самом диске, и/или боль, связанную с давлением диска на близлежащий нерв.
См. все о проблемах с позвоночником
Анатомия позвоночника
Сохранить
Анатомия нормального межпозвонкового диска включает жесткий внешний слой, называемый фиброзным кольцом, и студенистый внутренний слой, называемый студенистым ядром. Если в фиброзном кольце возникают разрывы, студенистое ядро может вытекать наружу.
Диски на самом деле состоят из двух частей: жесткой внешней части и мягкого внутреннего ядра, и их конфигурация сравнима с пончиком с желе.
- Фиброзное кольцо.
 Наружная часть диска (фиброзное кольцо) представляет собой прочную округлую поверхность, состоящую из концентрических слоев коллагеновых волокон (пластин), которые окружают внутреннее ядро.
Наружная часть диска (фиброзное кольцо) представляет собой прочную округлую поверхность, состоящую из концентрических слоев коллагеновых волокон (пластин), которые окружают внутреннее ядро. - Студенистое ядро. Внутреннее ядро (студенистое ядро) содержит рыхлую сеть волокон, взвешенных в мукопротеиновом геле.
Кольцевые волокна гидравлически герметизируют студенистое ядро и равномерно распределяют давление и силу, воздействующие на структуру.
Внешняя часть и внутреннее ядро позвоночного диска соединяются вместе, как два концентрических цилиндра. Наружная часть диска имеет хрящевые замыкательные пластинки, которые прочно прикрепляют диск к позвонкам сверху и снизу.
При рождении диск примерно на 80 процентов состоит из воды. Чтобы диск функционировал должным образом, он должен быть хорошо увлажнен. Студенистое ядро является основным носителем осевой нагрузки тела и зависит от своего содержимого на водной основе для поддержания прочности и гибкости.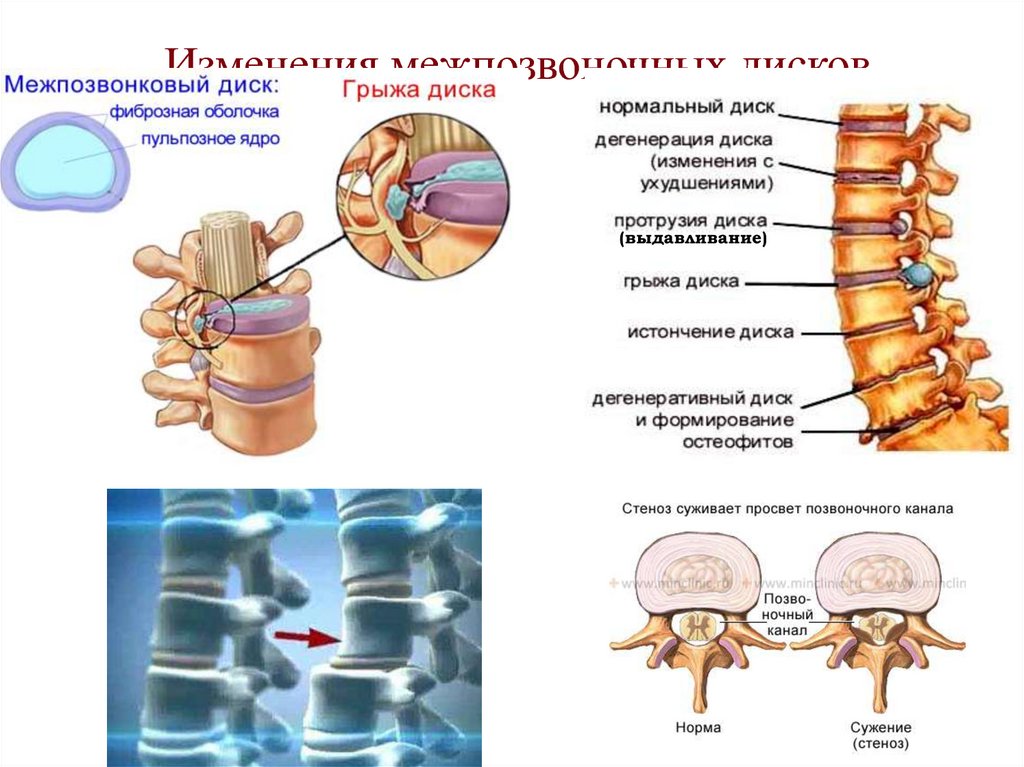
Дегенерация диска
Видео дегенеративного заболевания диска
Со временем диски позвоночника обезвоживаются и становятся более жесткими, в результате чего диск хуже приспосабливается к сжатию. Хотя это естественный процесс старения, поскольку у некоторых людей диск дегенерирует, он может стать болезненным.
См. Что такое остеохондроз?
Наиболее вероятная причина этого заключается в том, что дегенерация может привести к нестабильности микродвижений, а воспалительные белки (мягкое внутреннее ядро диска), вероятно, просачиваются из дискового пространства и воспаляют различные нервы и нервные волокна внутри и вокруг диска. Иногда скручивающая травма повреждает диск и запускает каскад событий, который приводит к дегенерации.
Сам позвоночный диск не имеет кровоснабжения. Без кровоснабжения диск не может восстановиться, и боль, создаваемая поврежденным диском, может длиться годами.
Следующая страница: Спинной мозг и корешки спинномозговых нервов
Страницы:
Лучший выбор редактора
Видео о лечении остеохондроза
Что такое грыжа диска, защемление нерва, выпячивание диска.

 Образующие фиброзное кольцо волокна густо переплетаются между собой в различных направлениях, что и обеспечивает ему возможность выдерживать высокие нагрузки при сдавливании диска телами соседних позвонков во время физической работы, в особенности сгибании и скручивании.
Образующие фиброзное кольцо волокна густо переплетаются между собой в различных направлениях, что и обеспечивает ему возможность выдерживать высокие нагрузки при сдавливании диска телами соседних позвонков во время физической работы, в особенности сгибании и скручивании.

 2017;21:22. [Бесплатная статья PMC: PMC5651638] [PubMed: 29085662]
2017;21:22. [Бесплатная статья PMC: PMC5651638] [PubMed: 29085662]

 Наружная часть диска (фиброзное кольцо) представляет собой прочную округлую поверхность, состоящую из концентрических слоев коллагеновых волокон (пластин), которые окружают внутреннее ядро.
Наружная часть диска (фиброзное кольцо) представляет собой прочную округлую поверхность, состоящую из концентрических слоев коллагеновых волокон (пластин), которые окружают внутреннее ядро.