Высокая температура — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Энцефалит
Клещевой энцефалит
Боррелиоз
Корь
Коклюш
Краснуха
Дифтерия
Скарлатина
Ветряная оспа
Полиомиелит
Простуда
2386 05 Июля
Повышение температуры служит защитной реакцией организма и может происходить под влиянием разных факторов. Обязательно следует разделять такие состояния, как гипертермия (перегревание) и лихорадка, которая тоже сопровождается повышением температуры тела, однако ее механизм отличается от перегревания и требует иных мер воздействия на организм.
Возможные причины
Лихорадку запускают внешние (или экзогенные) пирогены – чужеродные для организма вещества, попавшие в кровь. К ним относятся инфекционные пирогены: токсины вирусов и продукты метаболизма микроорганизмов. Также в группу первичных входят неинфекционные пирогены: определенные липиды, белки и белоксодержащие вещества, поступающие в организм из внешней среды или возникающие в организме при воспалительных процессах, аллергических реакциях или распаде опухолевых тканей. Первичные пирогены, взаимодействуя с клетками иммунной системы, инициируют выработку внутренних, или эндогенных (вторичных) пирогенов – цитокинов.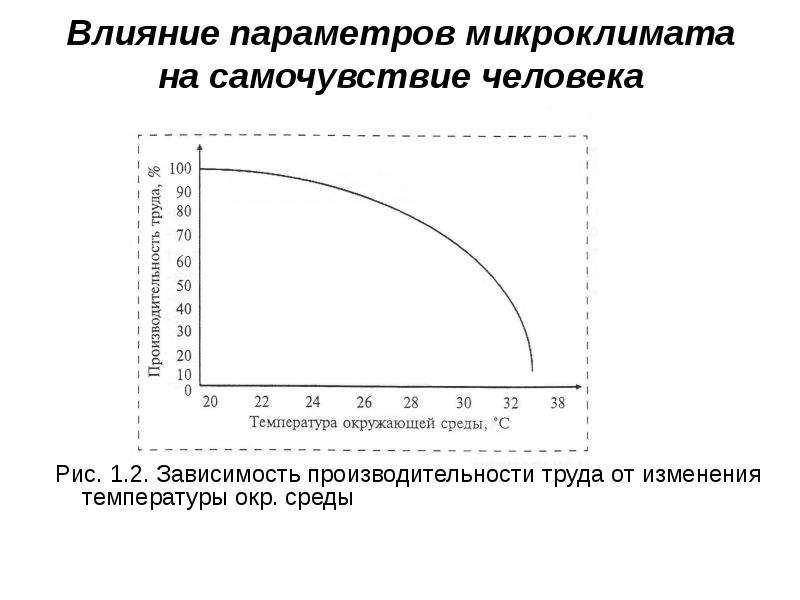
Лихорадочное состояние имеет свою динамику и включает несколько стадий.
Если за критерий течения лихорадки принять температуру тела, то можно выделить три стадии:
1 стадия – период подъема температуры;
2 стадия – период сохранения, или стояния температуры;
3 стадия – период снижения температуры до нормальных значений..
Стадия подъема температуры
Скорость подъема температуры зависит от концентрации пирогенов в крови и может служить диагностическим признаком.
Быстрое повышение температуры до высоких значений наблюдается при гриппе, крупозной пневмонии,
а также возможно при попадании в кровь чужеродного белка (например, при переливании компонентов крови). В этом случае возникает сильный озноб, отмечается похолодание кожных покровов, что обусловлено спазмом поверхностных кровеносных сосудов.
В этом случае возникает сильный озноб, отмечается похолодание кожных покровов, что обусловлено спазмом поверхностных кровеносных сосудов.
Медленное повышение температуры характерно для аденовирусной инфекции, брюшного тифа, бруцеллеза. В этих случаях выраженный озноб может отсутствовать, а первыми ощущениями заболевания будут жар, сухость глаз, головная боль, недомогание. Возможно побледнение кожных покровов, похолодание стоп и ладоней.
Что следует делать?
В первую очередь необходимо согреть больного, укутав его одеялом. Хороший эффект дает грелка, приложенная к ногам и рукам.Стадия стояния температуры
После достижения верхнего значения температура некоторое время держится на этом уровне. Данный период называется стадией стояния температуры, когда устанавливается баланс между теплопродукцией и теплоотдачей. На этой стадии болезни пациент ощущает жар, сонливость. Возможно отсутствие аппетита, жажда. В зависимости от уровня повышения температуры различают слабую, или субфебрильную температуру – 37-38° C; умеренную, или фебрильную – 38-39° C; высокую – 39-41° C и чрезмерную – выше 41° C.
Возможно отсутствие аппетита, жажда. В зависимости от уровня повышения температуры различают слабую, или субфебрильную температуру – 37-38° C; умеренную, или фебрильную – 38-39° C; высокую – 39-41° C и чрезмерную – выше 41° C.
Сбивание температуры не всегда уместно.
Лихорадка – это защитно-приспособительная реакция организма, возникающая в ответ на действие пирогенов.
При температуре 37,5-38° C организм активно борется с инфекцией. Однако каждый человек по-разному реагирует на повышенную температуру. Поэтому принимая решение о медикаментозном снижении температуры, следует ориентироваться на самочувствие и сопутствующие симптомы. Особенно это касается детей. Условно пороговой температурой, при которой необходимо усилить наблюдение за состоянием здоровья и внешними проявлениями, считается температура от 38° C и выше.
Период сохранения температуры на высоком уровне зависит от инфекционного агента, состояния иммунитета и проводимого лечения.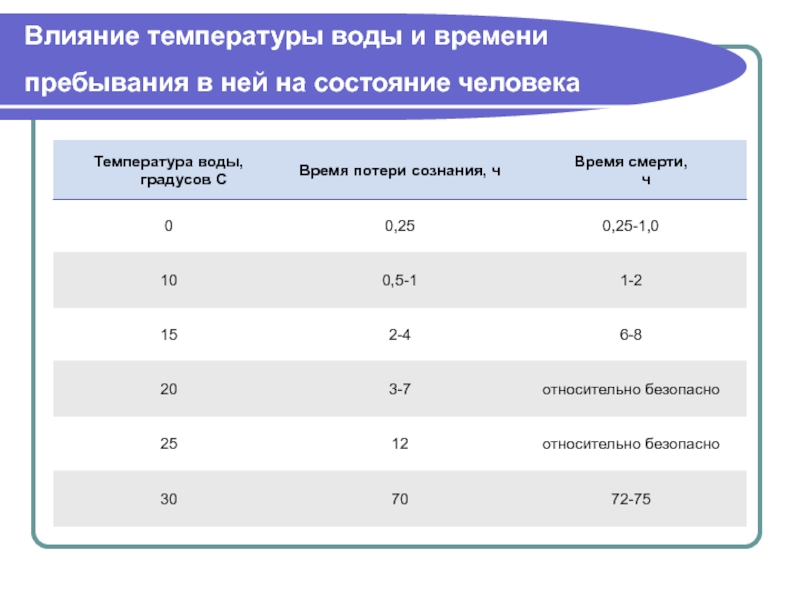
В обычных случаях это время может варьировать от одного до пяти дней, но при тяжелом течении болезни растягиваться на несколько недель.
Колебания температуры у лихорадящего больного имеют определенный ритм: максимальные значения отмечаются в 5-6 часов вечера, минимальные – около 4-5 часов утра и вариабельность. При воспалении легких, например, температура может долго держаться на высоком уровне. Для бронхита, туберкулеза легких характерны значительные суточные колебания температуры (1-2° C). Очень опасна так называемая изнуряющая лихорадка, которая характеризуется резкими скачками температуры (с быстрым подъемом и снижением), иногда повторяющимися два или три раза в течение суток. Встречается такая лихорадка при сепсисе, наличии каверн при туберкулезе легких и распаде легочной ткани.
Что следует делать?
При высокой температуре необходимо по возможности освободить пациента от лишней одежды и обеспечить доступ свежего воздуха, исключив сквозняки. На лоб и области крупных сосудов (локтевые и коленные сгибы) можно положить холодный компресс. Можно обтирать тело смоченным прохладной водой полотенцем.
На лоб и области крупных сосудов (локтевые и коленные сгибы) можно положить холодный компресс. Можно обтирать тело смоченным прохладной водой полотенцем.
Вопрос о медикаментозном снижении температуры решается в каждом случае индивидуально.
Человек труднее переносит не высокую температуру, а интоксикацию организма. Поэтому основные меры должны быть направлены на удаление из организма токсичных продуктов обмена. Это достигается обильным питьем, при необходимости – очистительными клизмами.
При назначении жаропонижающих препаратов детям учитывают следующие нюансы:
— возраст ребенка менее трех месяцев, а температура поднялась выше 38° C;
— у ранее здорового ребенка в возрасте от трех месяцев до шести лет температура поднялась выше 39° C;
— у ребенка с заболеваниями сердца или легких температура превышает 38° C;
— ребенку любого возраста (до 18 лет) с судорожным синдромом, заболеваниями центральной нервной системы, при наличии таких внешних признаков, как бледность, синюшность кожных покровов и похолодание конечностей, общая вялость и заторможенность, необходимо снижать температуру, если она достигла отметки 38° C.
При высокой температуре изменяется функционирование всех систем органов.
Частота сердечных сокращений увеличивается на 8-10 ударов в минуту на каждый градус повышения температуры. Нередко возникают аритмия, чаще экстрасистолия (внеочередные сокращения), спазм кровеносных сосудов и повышение кровяного давления.
Секреторная и моторная функции желудочно-кишечного тракта снижаются, что приводит к задержке пищи в кишечнике, а недостаток жидкости вызывает запоры. Учитывая эти факторы, необходимо корректировать питание лихорадящего больного. Предпочтение следует отдавать жидкой легкоусвояемой пище, уменьшив размер порции, но увеличив число приемов пищи.
Существует особенность, которую следует учесть больным сахарным диабетом. Нужно помнить, что лихорадка сопровождается повышением уровня глюкозы в крови, что требует принятия соответствующих мер.
Лечение
К основным жаропонижающим средствам относятся нестероидные противовоспалительные препараты – парацетамол, ибупрофен, диклофенак. Эти лекарства быстро действуют и быстро выводятся из организма.
Хотя широко распространена практика приема жаропонижающих в виде таблеток, опыт показывает, что побочные эффекты в таком случае более выражены.
Предпочтительнее использовать ректальные суппозитории.
При этом способе введения лекарств действующее вещество через кровеносные сосуды прямой кишки попадает непосредственно в кровь. Отсутствует раздражающее воздействие медикаментов на слизистую оболочку желудка. Появляется возможность введения лекарственного средства независимо от приема пищи.
Стадия снижения температуры
Снижение температуры при инфекционных заболеваниях происходит либо быстро и сопровождается обильным потоотделением, а иногда и падением артериального давления, либо медленно, в течение одного-двух дней.
Что следует делать?
Помочь больному при резком падении температуры можно, быстро сменив влажное белье на сухое и напоив горячим чаем.
Важно помнить, что снижение температуры не является показателем выздоровления.
В организме еще присутствуют микроорганизмы или вирусы, способные вызвать вторую волну болезни. Особенно опасны в этом отношении стрептококковые инфекции, которые часто дают осложнения на сердце, почки и суставы. Поэтому следует соблюдать постельный режим не только при высокой температуре, но и сразу после ее снижения. По выздоровлении рекомендуется выполнить клинические анализы крови и мочи.
Что происходит с нашим организмом в сильную жару и как ему помочь
- Джеймс Галлахер
- Обозреватель Би-би-си по вопросам науки

Автор фото, Getty Images
Подпись к фото,Последствия сильной жары могут быть очень серьезными
Необычно жаркая погода, отсутствие вентиляции, теснота, интенсивные физические нагрузки — все эти факторы могут способствовать повышению температуры тела. Если не принимать меры, это может представлять серьезный риск для нашего здоровья.
Тепловое истощение происходит, когда организм перегревается, часто во время физической активности в жаркой среде.
- Пять советов страдающим от жары: что помогает, а что нет?
Если температура тела превышает 40 градусов Цельсия, организм теряет способность к самоохлаждению. В итоге может случиться тепловой удар, который может привести к летальному исходу.
Вот что вам нужно знать об опасности повышения температуры тела для нашего здоровья.
Как экстремальная жара влияет на наш организм
Когда тело нагревается, кровеносные сосуды расширяются. Это приводит к снижению кровяного давления и заставляет сердце работать интенсивнее, чтобы гонять кровь по организму.
Это приводит к снижению кровяного давления и заставляет сердце работать интенсивнее, чтобы гонять кровь по организму.
Это может вызвать легкие, но неприятные симптомы — зудящую сыпь или отекшие ноги.
Автор фото, Getty Images
Подпись к фото,Потоотделение — это механизм охлаждения организма
Организм реагирует на повышение температуры увеличением притока крови к коже, выводя тепло на поверхность тела. При этом выделяется пот, который испаряется и охлаждает тело.
Но потоотделение приводит к потере жидкости и солей, и, что очень важно, в организме изменяется баланс между ними.
Это, в сочетании со снижением кровяного давления, может привести к тепловому истощению. Его симптомы включают:
- головокружение
- тошноту
- обморок
- спутанность сознания
- мышечные судороги
- головные боли
- обильное потоотделение
- усталость
Если кровяное давление падает слишком сильно, повышается риск сердечного приступа.
Почему организм так реагирует?
Человеческий организм стремится поддерживать температуру тела не выше 37,5°C, будь то в зимнюю метель или в летнюю жару. Это температура, к которой наш организм приспособился в процессе эволюции.
Но когда погода становится все жарче, организму приходится прилагать больше усилий для поддержания оптимальной температуры тела.
Он расширяет больше кровеносных сосудов ближе к поверхности кожи, чтобы вывести излишнее тепло наружу, и тело начинает потеть.
Когда пот испаряется, это резко увеличивает потерю тепла на поверхности кожи.
Тепловое истощение
Если организм нагревается до 39-40°C, мозг дает команду мышцам замедлиться — наступает ощущение усталости.
При температуре 40-41°C возможно тепловое истощение, а при температуре выше 41°C организм начинает отключаться.
Начинают нарушаться химические процессы, клетки разрушаются, возникает риск отказа многих органов.
В этих условиях тело не может даже вспотеть, потому что приток крови к коже прекращается, и она становится холодной и липкой.
Тепловой удар — который может произойти при любой температуре выше 40°C — требует профессиональной медицинской помощи, и если не оказать ее немедленно, шансы на выживание могут быть невелики.
Пропустить Подкаст и продолжить чтение.ПодкастЧто это было?Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
эпизоды
Конец истории Подкаст
Лучший метод охлаждения — погрузить человека в ледяную воду или приложить пакеты со льдом к паху и подмышкам, где расположены важные артерии, но все зависит от того, как долго тело находилось в условиях повышенной температуры.
Джордж Хэвенит, профессор физиологии окружающей среды и эргономики из университета Лафборо, говорит, что влажность — количество влаги в воздухе — играет решающую роль в том, сколько пота может выделить наш организм.
Если влажность высокая, наша способность потеть снижается, и мы чувствуем себя плохо. А вот в жарких и сухих условиях пот может помочь.
«Мы можем испарять много влаги с кожи, но при этом мы должны ее вырабатывать, — говорит профессор Хэвенит. — Это означает, что можно быстро достичь очень высокой скорости потоотделения, но количество производимого телом пота ограничено».
Так, человеку, бегущему со скоростью около 15 км в час при температуре до 37°C, придется вырабатывать четыре литра пота в час.
Жара действительно убивает?
Высокая температура может стать причиной смерти. В большинстве случаев это инфаркты и инсульты, вызванные нагрузкой, связанной с попытками поддерживать температуру тела на стабильном уровне.
Когда температура воздуха превышает 25°C-26°C, растет и уровень смертности.
Однако, согласно наблюдениям ученых, смертность, как правило, вызвана более высокими температурами весной или в начале лета, а не в «пик лета», причем первые 24 часа тепловой волны значительно опаснее.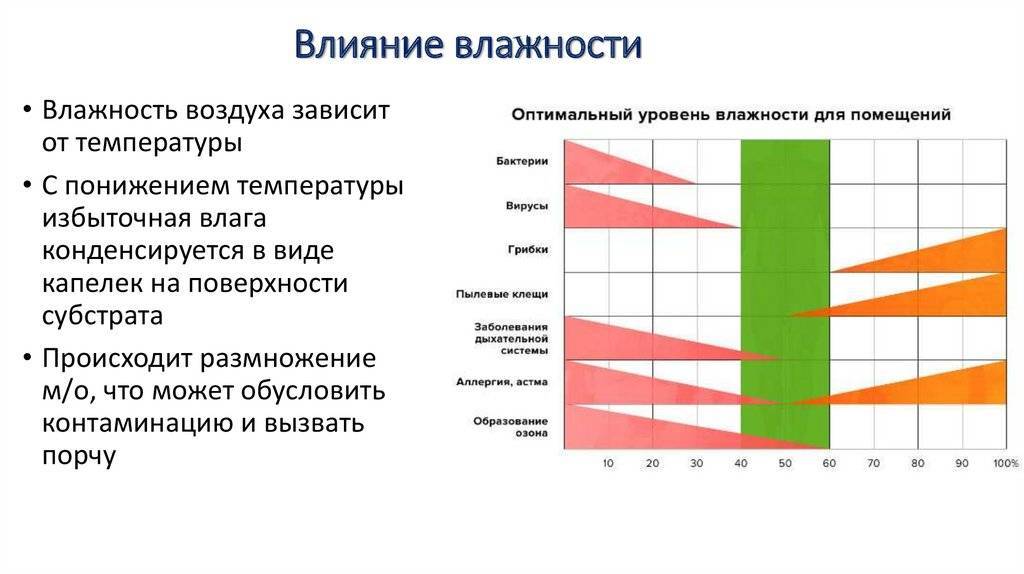
Это может быть связано с тем, что с наступлением лета мы начинаем менять свое повседневное поведение и постепенно привыкаем справляться с жарой.
Автор фото, Getty Images
Подпись к фото,В жару надо много пить
Кто больше подвержен риску
Пожилой возраст или некоторые хронические заболевания (например, болезни сердца) могут привести к тому, что люди будут хуже справляться с нагрузкой, которую оказывает на организм жара.
При диабете организм быстрее теряет воду, а некоторые осложнения этого заболевания могут изменить состояние кровеносных сосудов и способность к потоотделению.
Дети и малоподвижные люди также более уязвимы. Болезни мозга, такие как деменция, могут привести к тому, что люди не будут осознавать жару или не смогут никак себе помочь.
Бездомные, проводящие основную часть времени под открытым небом, а также жители нагревающихся сильнее квартир на верхних этажах, тоже рискуют больше других.
Что делать, если у человека тепловое истощение или тепловой удар
- Если человека удается охладить в течение получаса, то тепловое истощение обычно не приводит к серьезным последствиям
- Перенесите пострадавшего от жары в прохладное место
- Положите на спину и слегка приподнимите его ноги
- Дайте выпить много воды — спортивные напитки или жидкость для регидратации тоже подойдут
- Охладите кожу — обрызгайте прохладной водой или обтирайте губкой и обдувайте веером. Также помогут холодные пакеты в области подмышек или шеи
- Однако если человек не приходит в себя в течение 30 минут, за этим обычно следует тепловой удар
- Это экстренная медицинская ситуация, и вам нужно немедленно обратиться за профессиональной медицинской помощью
Чтобы продолжать получать новости Би-би-си, подпишитесь на наши каналы:
- Telegram
- VK
- OK
Загрузите наше приложение:
- iOS
- Android
Физиология, терморегуляция — StatPearls
Хани Юсеф; Эдрис Рамезанпур Ахангар; Мэтью Варакалло.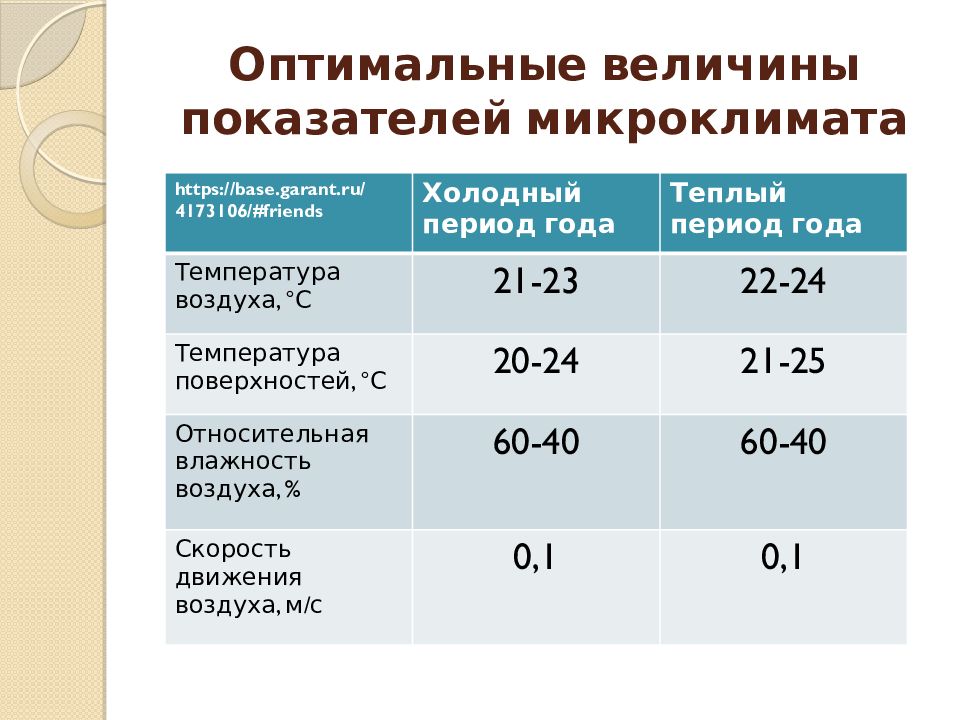
Последнее обновление: 1 мая 2023 г.
Введение
Нормальная внутренняя температура тела [1] [2]
Нормальный диапазон центральной температуры тела может варьироваться от человека к человеку, а также зависит от возраста, активности и времени суток: от 36,1 C (97 F) до 37,2 C (99 Ф).
Во время физических нагрузок температура может временно подняться до 40 C (104 F).
Когда тело подвергается воздействию сильного холода, температура может упасть ниже 35,6 C (98 F).
Человек без одежды может подвергаться воздействию температур от 12,8 C (55 F) до 54,4 C (130 F) в сухом воздухе и при этом поддерживать почти постоянную внутреннюю температуру.
Температура кожи
В отличие от внутренней температуры, температура кожи (скорлупы) падает и повышается в зависимости от температуры окружающей среды.
Проблемы, вызывающие озабоченность
Нарушение терморегуляции [3]
Гипотермия
Гипотермия, определяемая как падение внутренней температуры тела ниже 35 C (95 F), приводит к начальному/легкому нарушению терморегуляторной способности организма.
 Более значительные нарушения возникают при нарастании тяжести гипотермии; тяжелая гипотермия определяется как снижение центральной температуры тела ниже 28 C (82,4 F)
Более значительные нарушения возникают при нарастании тяжести гипотермии; тяжелая гипотермия определяется как снижение центральной температуры тела ниже 28 C (82,4 F)Центральная температура тела ниже 29,4 C (85 F) ухудшает способность гипоталамуса регулировать температуру тела. 10 F снижение температуры тела.
Экстремальные симптомы, указывающие на тяжелую гипотермию, включают изменения психического статуса, невнятную речь, потерю сознания, желудочковые аритмии и нарушение общей моторики. Клиническая стадия включает депрессию (кому) центральной нервной системы (ЦНС), которая в конечном итоге подавляет все терморегуляторные функции организма (включая способность «дрожать»).
Спектр тепловых заболеваний
Чрезмерная центральная температура тела проявляется рядом с клиническим спектром, с тепловым ударом, представляющим собой неотложное клиническое состояние, определяемое центральной температурой тела, превышающей 40 C (104 F)
Сотовый уровень
Производство тепла [3] [4] [5]
Производство тепла является функцией метаболизма.
Основной метаболизм
Мышечная активность, вызываемая дрожью и мышечными сокращениями
Дополнительный метаболизм, вызванный действием симпатической стимуляции и норадреналина, адреналина на клетки
Дополнительный метаболизм, вызванный повышенной химической активностью в клетках, особенно при повышении температуры клеток0003
Дополнительный метаболизм, необходимый для пищеварения, всасывания и хранения пищи
Большая часть тепла, вырабатываемого в организме, вырабатывается в печени, мозге, сердце и скелетных мышцах во время физических упражнений.
Тепловые потери
Скорость потери тепла почти полностью определяется:
Скоростью передачи тепла от кожи к окружающей среде0003
Развитие
Бурый жир
Бурый жир имеет большое количество симпатических нервов, которые выделяют норадреналин, который стимулирует тканевую экспрессию митохондриального разобщающего белка (UCP, также называемого термогенином) и увеличивает термогенез.
 В этом типе жира происходит несвязанное окисление, поскольку он содержит большое количество специализированных митохондрий. У животных количество бурого жира в тканях прямо пропорционально степени происходящего химического термогенеза.
В этом типе жира происходит несвязанное окисление, поскольку он содержит большое количество специализированных митохондрий. У животных количество бурого жира в тканях прямо пропорционально степени происходящего химического термогенеза.У младенцев в межлопаточном пространстве имеется небольшое количество бурого жира. Химический термогенез может увеличить скорость выработки тепла у новорожденных на сто процентов.
У взрослых людей практически отсутствует бурый жир. У взрослых редко увеличивается скорость выработки тепла более чем на 10-15% за счет химического термогенеза.
Вовлеченные системы органов
Передняя гипоталамо-преоптическая область при термостатическом определении температуры
Передняя гипоталамо-преоптическая область содержит холодо- и теплочувствительные нейроны — центральные терморецепторы.
Сенсорные сигналы температуры из центральной передней гипоталамо-преоптической области передаются в заднюю гипоталамическую область.

При нагревании преоптической области кожа по всему телу сразу же покрывается обильным потом, а кровеносные сосуды на всей поверхности тела расширяются.
Кроме того, подавляется любая избыточная теплопродукция тела.
Задний гипоталамус объединяет периферические и центральные температурные сенсорные сигналы
Сенсорные сигналы температуры из центральной передней гипоталамо-преоптической области передаются в заднюю гипоталамическую область.
Сенсорные сигналы температуры от периферических терморецепторов передаются в задний гипоталамус.
Эти сигналы интегрированы для контроля теплосберегающих и теплопродуцирующих реакций организма.
Определение температуры рецепторами в глубоких тканях тела
Глубокие температурные рецепторы тела находятся во внутренних органах брюшной полости, спинном мозге, вокруг крупных вен грудной клетки и верхней части живота.

Глубокие термочувствительные рецепторы, как и температурные рецепторы кожи, обнаруживают в основном холод, а не тепло.
Как глубокие рецепторы тела, так и рецепторы кожи, вероятно, связаны с предотвращением гипотермии, то есть предотвращением низкой температуры тела.
Определение температуры рецепторами кожи
Кожа имеет как тепловые, так и холодовые рецепторы.
Тепловых рецепторов на коже гораздо меньше, чем холодовых. Таким образом, периферийное определение температуры в основном связано с определением холодных и холодных температур.
Когда кожа всего тела охлаждается, вызываются немедленные рефлексы, включающие торможение потоотделения, озноб, сужение сосудов кожи для уменьшения потери тепла телом.
Функция
Система изоляции кузова [6] [7]
Теплоизолятор тела, состоящий из кожи, подкожной клетчатки и жировой ткани.

Подкожный жир важен, потому что плохо проводит тепло.
Изолирующие свойства женского тела лучше, чем у мужского.
Приток крови к коже от ядра тела обеспечивает теплопередачу
Кровеносные сосуды обильно распределены под кожей.
Для терморегуляции имеет значение наличие непрерывного венозного сплетения, кровоснабжаемого за счет притока крови из кожных капилляров.
Кровоснабжение сплетения также осуществляется непосредственно из мелких артерий через сильно мышечные артериовенозные анастомозы на руках, ногах и ушах.
Влияние температуры окружающей среды на теплопроводность от ядра тела к коже
Кожа представляет собой эффективную управляемую систему «теплового радиатора».
Приток крови к коже является наиболее эффективным механизмом передачи тепла от ядра тела к окружающей среде.
Основы физики Потеря тепла с поверхности кожи
Тепло, рассеиваемое излучением, испарением и теплопроводностью.
Испарение и теплопроводность воздуха ускоряются за счет конвекции.
Испарение — необходимый механизм охлаждения при высоких температурах воздуха
Когда температура окружающей среды становится выше температуры кожи, тело получает тепло за счет теплопроводности и излучения.
Таким образом, испарение — единственный способ избавиться от тепла в этих условиях.
Следовательно, все, что препятствует адекватному испарению, когда температура окружающей среды выше температуры кожи, приведет к повышению внутренней температуры тела.
Неадекватное потоотделение возникает у пациентов, родившихся с врожденным отсутствием или нарушением работы потовых желез (эктодермальная дисплазия). Эти пациенты рискуют перегреться в жаркой среде.[8]
Одежда снижает кондуктивные и конвективные потери тепла
Одежда задерживает воздух рядом с кожей, тем самым увеличивая толщину так называемой частной зоны воздуха, прилегающей к коже, а также уменьшая поток конвекционных воздушных потоков.

Когда одежда становится влажной, эффективность одежды в поддержании температуры тела почти полностью теряется, поскольку высокая проводимость воды увеличивает скорость передачи тепла через ткань.
Механизм
.
Когда внутренняя температура тела поднимается выше критического уровня 37 C (98,6 F), увеличивается скорость потери тепла с потом.
Дрожь и химический термогенез сильно подавляются.
Механизмы повышения температуры
Стимуляция симпатических центров заднего гипоталамуса вызывает сужение сосудов кожи.
Также произойдет пилоэрекция, то есть волосы «встанут дыбом». Этот механизм не важен для человека.
Усиление термогенеза за счет стимуляции озноба, симпатического возбуждения, выработки тепла и секреции тироксина
Связанные исследования
Заданное значение для контроля температуры
37,1°С (98,8°F).

Эта оптимальная температура называется «заданной точкой» механизма контроля температуры, т. е. все температурные механизмы постоянно пытаются вернуть температуру тела к этой заданной точке.
Искусственная гипотермия
Температуру человека можно снизить, сначала введя сильное седативное средство для снижения реактивности регулятора температуры гипоталамуса, а затем охладив пациента льдом или охлаждающими одеялами.
Температуру можно поддерживать ниже 90 градусов по Фаренгейту в течение длительного периода, постоянно обрызгивая тело прохладным спиртом или водой.
Такое искусственное охлаждение практикуется во время операций на сердце, так что сердце может быть искусственно остановлено на много минут за один раз.
Охлаждение до такой степени не приводит к повреждению тканей, но замедляет частоту сердечных сокращений и значительно угнетает клеточный метаболизм, так что клетки организма могут выжить в течение одного часа без кровотока во время хирургической процедуры.

Патофизиология
Потоотделение и его регуляция вегетативной нервной системой
Стимуляция переднего гипоталамуса, преоптической области мозга, избыточным теплом вызывает потоотделение.
Потовые железы иннервируются холинергическими нервными волокнами, которые секретируют ацетилхолин, который проходит в симпатических нервах вместе с адренергическими волокнами.
Норадреналин или адреналин также могут стимулировать потовые железы, что важно в периоды интенсивной физической активности (работы или упражнений).
Механизм выделения пота
Потовая железа состоит из двух частей: протока, который проходит через кожу и реабсорбирует соль и воду, и глубокой подкожной извитой железы, которая выделяет пот.
Потовые железы выделяют жидкость, называемую секретом-предшественником; концентрации компонентов в жидкости затем изменяются в канале.

Секреция предшественника
Холинергические симпатические нервные волокна стимулируют секрецию.
Состав секрета предшественника подобен плазме, за исключением того, что он не содержит белков плазмы.
Концентрация натрия составляет около 142 мэкв/л, хлорида — около 104 мэкв/л.
Реабсорбция
При слабой стимуляции потовых желез жидкость-предшественник проходит по протоку медленно; а концентрация ионов натрия и хлорида падает до пяти мг-экв/л.
Реабсорбция натрия и хлорида снижает осмотическое давление потовой жидкости и приводит к реабсорбции воды, в то время как другие компоненты, такие как мочевина, молочная кислота и калий, концентрируются в поте.
При сильной стимуляции потовых желез образуется большое количество жидкости-предшественника, и проток реабсорбирует только около половины секретируемого хлорида натрия (что приводит к 50–60 мэкв/л ионов натрия и хлорида).

Сильно стимулированный пот проходит через железистые канальцы так быстро, что реабсорбируется небольшое количество воды. В этих условиях концентрация других растворенных компонентов пота (мочевина, молочная кислота и калий) лишь умеренно увеличивается по сравнению с плазмой.
Гипоталамическая стимуляция дрожи
Первичный двигательный центр дрожи находится в дорсомедиальной части заднего гипоталамуса.
В норме дрожь подавляется сигналами от центра тепла в передней гипоталамо-преоптической области, но возбуждается холодовыми сигналами от спинного мозга и кожи.
Симпатическое «химическое» возбуждение производства тепла
Увеличение циркулирующего адреналина и норадреналина в крови быстро увеличивает скорость клеточного метаболизма
Этот эффект называется химическим термогенезом, или термогенезом без дрожи является результатом способности норадреналина и адреналина «разъединять окислительное фосфорилирование».

Клиническое значение
Тепловой удар [3] [9]
Окружающие условия значительно влияют на способность организма выделять тепло в окружающую среду
- Клиницисты используют различные индексы теплового стресса окружающей среды (например, температуру по влажному термометру [WBGT]), чтобы прогнозировать текущий опасный потенциал окружающей среды
WBGT объединяет температуру окружающей среды, влажность, скорость ветра и солнечную радиацию в расчетное значение, используемое для оценки текущего (или ожидаемого) риска заболеваний и травм, связанных с жарой
Относительная влажность является наиболее важным фактором, влияющим на общий показатель теплового индекса
- Факторы риска теплового удара включают[10]:
Ожирение
Обезвоживание (включая предрасполагающие факторы риска, такие как болезни, диарея)
Тепловая болезнь в анамнезе или состояние физической подготовки (сидячий образ жизни)
Лишение сна
Дисфункция потовых желез
- Лекарства включают:
Антихолинергические препараты
Антигистаминные препараты
Стимуляторы
Ингибиторы АПФ
Диуретики
Если воздух увлажнен на 100% или если тело находится в воде, температура тела повышается каждый раз, когда температура окружающей среды поднимается выше 34,4 C (94 Ф).

При сухом воздухе и наличии достаточных конвекционных воздушных потоков человек может выдерживать многочасовую температуру воздуха 54,4 C (130 F).
Если человек выполняет тяжелую работу, критическая температура окружающей среды, выше которой может произойти тепловой удар, может составлять от 29,4 C до 32,2 C (от 85 F до 90 F).
Когда температура тела поднимается выше критической температуры в диапазоне от 40,6 C до 42,2 C (от 105 F до 108 F), может развиться тепловой удар.
Гиперпирексия чрезвычайно повреждает ткани тела, особенно мозг, и даже несколько минут очень высокой температуры тела иногда могут быть фатальными.
Лечение теплового удара [3] [9]
Следующим шагом после выполнения стандартного протокола реанимации ATLS (дыхательные пути, дыхание, кровообращение) является охлаждение тела для быстрого снижения внутренней температуры тела. На месте следует использовать охлаждающие устройства для всего тела. Пока пациент стабилен, протокол быстрого охлаждения имеет приоритет еще до начала транспортировки в местное отделение неотложной помощи.
Пока пациент стабилен, протокол быстрого охлаждения имеет приоритет еще до начала транспортировки в местное отделение неотложной помощи.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Хайкенс М.Дж., Горбач А.М., Иден Х.С., Савастано Д.М., Чен К.Ю., Скарулис М.С., Яновский Дж.А. Центральная температура тела при ожирении. Am J Clin Nutr. 2011 май; 93(5):963-7. [Бесплатная статья PMC: PMC3076651] [PubMed: 21367952]
- 2.
Hoffmann ME, Rodriguez SM, Zeiss DM, Wachsberg KN, Kushner RF, Landsberg L, Linsenmeier RA. Суточная температура тела у тучных и худых мужчин и женщин. Ожирение (Серебряная весна). 2012 авг; 20 (8): 1585-90. [PubMed: 22240727]
- 3.
Нунан Б., Банкрофт Р.В., Дайнс Дж.С., Беди А. Тепловые и холодовые травмы у спортсменов: оценка и лечение.
 J Am Acad Orthop Surg. 2012 дек; 20(12):744-54. [PubMed: 23203934]
J Am Acad Orthop Surg. 2012 дек; 20(12):744-54. [PubMed: 23203934]- 4.
Курц А. Физиология терморегуляции. Best Pract Res Clin Anaesthesiol. 2008 дек.; 22(4):627-44. [PubMed: 19137807]
- 5.
Sallis R, Chassay CM. Распознавание и лечение распространенных простудных травм при занятиях спортом на открытом воздухе. Медицинские спортивные упражнения. 1999 октября; 31 (10): 1367-73. [PubMed: 10527306]
- 6.
Кин М.Л., Миллер К.С., Зуль М.Н. Терморегуляторные и перцептивные эффекты охлаждающей одежды, надетой под форму американского футбола. J Прочность Конд Рез. 2017 ноябрь;31(11):2983-2991. [PubMed: 28858055]
- 7.
Капперт Т.А., Стоун Дж.А., Кастеллани Дж.В., Краузе Б.А., Смит Д., Стивенс Б.А., Национальная ассоциация спортивных тренеров. Заявление о позиции Национальной ассоциации спортивных тренеров: холодовые травмы окружающей среды. Джей Атл Трейн. 2008 г., октябрь-декабрь; 43 (6): 640-58.
 [Бесплатная статья PMC: PMC2582557] [PubMed: 143]
[Бесплатная статья PMC: PMC2582557] [PubMed: 143]- 8.
Ray S, Sharma S, Maheshwari A, Aneja S, Kumar A. Тепловой удар у младенца с гипогидротической эктодермальной дисплазией: результаты магнитно-резонансной томографии головного мозга. J Чайлд Нейрол. 2013 апр; 28 (4): 538-40. [PubMed: 23358631]
- 9.
Американский колледж спортивной медицины. Армстронг Л.Э., Casa DJ, Миллард-Стаффорд М., Моран Д.С., Пайн С.В., Робертс В.О. Позиционный стенд Американского колледжа спортивной медицины. Тепловая болезнь при физической нагрузке во время тренировок и соревнований. Медицинские спортивные упражнения. 2007 март; 39(3): 556-72. [PubMed: 17473783]
- 10.
Howe AS, Boden BP. Заболевания, связанные с перегревом, у спортсменов. Am J Sports Med. 2007 авг; 35 (8): 1384-95. [PubMed: 17609528]
Раскрытие информации: Хани Юсеф заявляет об отсутствии соответствующих финансовых отношений с неправомочными компаниями.

Раскрытие информации: Эдрис Рамезанпур Ахангар заявляет об отсутствии соответствующих финансовых отношений с неправомочными компаниями.
Раскрытие информации: Мэтью Варакалло заявляет об отсутствии соответствующих финансовых отношений с неправомочными компаниями.
8 Факторы, влияющие на температуру тела
Температура тела уже давно считается ключевым показателем здоровья. Далеко не стандартная величина, температура человеческого тела чрезвычайно изменчива и может меняться в зависимости от ряда факторов.
Врачи веками использовали температуру тела как меру болезни. На протяжении большей части двух столетий западная медицина считала нормальную температуру тела или «нормотермию» равной 37–38 °C [9].от 8,6 до 100,4 °F]. Однако с тех пор наше понимание нормотермии изменилось. Теперь мы понимаем, что «температура тела», далеко не везде постоянная, на самом деле относится к мешанине разных температур в разных частях тела. Например, если вы измерите ректальную температуру, вы, вероятно, получите результат выше, чем при оральном измерении. Это потому, что ваше тело является открытой системой, которая постоянно взаимодействует с внешней средой. На поверхностном уровне температура тела (т.е. периферическая температура) напрямую зависит от температуры окружающей среды. Но, несмотря на множество факторов, влияющих на температуру, ваше тело поддерживает внутреннюю температуру довольно постоянной.
Например, если вы измерите ректальную температуру, вы, вероятно, получите результат выше, чем при оральном измерении. Это потому, что ваше тело является открытой системой, которая постоянно взаимодействует с внешней средой. На поверхностном уровне температура тела (т.е. периферическая температура) напрямую зависит от температуры окружающей среды. Но, несмотря на множество факторов, влияющих на температуру, ваше тело поддерживает внутреннюю температуру довольно постоянной.
Внутренняя температура относится к температуре внутренних органов тела. Организм использует широкий спектр механизмов для поддержания внутренней температуры в узком диапазоне, наиболее подходящем для различных реакций, участвующих в метаболическом процессе организма.
Вот некоторые из переменных, влияющих на температуру вашего тела
1. Возраст
Одним из самых элементарных факторов, влияющих на нормальную температуру тела, является возраст. Влияние возраста на температуру тела легче всего проследить у детей и пожилых людей. У детей, как правило, очень высокий уровень метаболизма, т. е. их тела преобразовывают пищу в энергию в среднем гораздо быстрее, чем у взрослых. Это также приводит к тому, что дети в среднем имеют более высокую базовую температуру тела, чем взрослые.
У детей, как правило, очень высокий уровень метаболизма, т. е. их тела преобразовывают пищу в энергию в среднем гораздо быстрее, чем у взрослых. Это также приводит к тому, что дети в среднем имеют более высокую базовую температуру тела, чем взрослые.
На другом конце возрастного спектра верно обратное. Пожилые люди, особенно старше 65 лет, как правило, имеют более низкую исходную температуру, чем их более молодые коллеги. И это снижение прогрессирует — это исследование показывает, что у людей в возрастной группе 65–75 лет пиковая температура была выше, чем у людей в возрастных группах 75–85 и старше 85 лет. В дополнение к более низкому исходному уровню, пожилые люди также имеют более приглушенный иммунный ответ, что затрудняет выявление инфекций.
Вот почему постоянное наблюдение за лихорадкой может иметь решающее значение при оказании гериатрической помощи. Поскольку у них более низкая исходная температура, использование стандартных эталонных показателей для выявления лихорадки обречено на неудачу. Таким образом, тем более важно установить уникальную, индивидуализированную базовую линию, по которой спайки могут быть более легко обнаружены. Вундерлих утверждал, что у женщин в среднем температура тела выше, чем у мужчин. Для объяснения этого было выдвинуто множество теорий: женщины имеют более высокий процент жира в организме, чем мужчины, женские половые гормоны и т. д.
Таким образом, тем более важно установить уникальную, индивидуализированную базовую линию, по которой спайки могут быть более легко обнаружены. Вундерлих утверждал, что у женщин в среднем температура тела выше, чем у мужчин. Для объяснения этого было выдвинуто множество теорий: женщины имеют более высокий процент жира в организме, чем мужчины, женские половые гормоны и т. д.
Исследование, проведенное в 1993 году, не выявило существенных различий в температуре тела между мужчинами и женщинами. Фактически, этот обзор, опубликованный в 2019 году, показал, что у женщин в среднем температура тела была немного ниже, чем у мужчин. Однако он отклоняет эту разницу как незначительную.
Однако следует отметить, что температура тела женщины выше во время овуляции и беременности и ниже в начале менструального цикла.
3. Время суток
Температура тела претерпевает значительные колебания в течение дня. Это называется «суточной изменчивостью». Обычно он самый низкий рано утром и медленно поднимается после пробуждения человека, достигая своего пика ближе к вечеру.
Это изменение соответствует уровню метаболической активности, который является самым низким во время сна и медленно повышается в течение дня.
4. Упражнения или физические нагрузки
Для работы мышцам нужна энергия. Во время напряженной физической активности ваши мышцы выделяют огромное количество тепла, что приводит к повышению температуры тела. Организм пытается рассеять избыточное тепло, чтобы восстановить тело в нормотермическое состояние. Однако иногда организм оказывается не в состоянии справиться с повышением температуры и теряет достаточно тепла, чтобы поддерживать стабильную внутреннюю температуру.
Чем больше работы приходится выполнять вашим мышцам, тем больше тепла они выделяют. Степень повышения температуры тела во время упражнений связана как с интенсивностью деятельности, так и с количеством тепла, теряемого вашим телом. Тренировки в жарких/влажных условиях затрудняют поддержание внутренней температуры тела в пределах нормы. Это открывает путь к обезвоживанию и/или тепловому заболеванию, что чрезвычайно опасно. Вот почему эксперты предостерегают от интенсивных упражнений в жаркую погоду. Чем больше ваше тело приспособлено к определенному уровню физической активности, тем лучше оно способно рассеивать тепло. Таким образом, ключевыми выводами из этого должны быть терпение и не торопитесь с подготовкой своего тела и адекватным увлажнением перед интенсивными тренировками.
Вот почему эксперты предостерегают от интенсивных упражнений в жаркую погоду. Чем больше ваше тело приспособлено к определенному уровню физической активности, тем лучше оно способно рассеивать тепло. Таким образом, ключевыми выводами из этого должны быть терпение и не торопитесь с подготовкой своего тела и адекватным увлажнением перед интенсивными тренировками.
Устройство непрерывного контроля температуры может дать вам представление о том, как ваше тело справляется с интенсивностью тренировки. Он использует непрерывные измерения температуры, чтобы оценить, как температура вашего тела изменяется по отношению к исходному уровню. Непрерывный мониторинг температуры может помочь вам эффективно адаптировать тренировки к уровню физической подготовки вашего тела.
5. Стресс
Температура тела повышается в ответ на стрессовые ситуации. Гормоны стресса, такие как кортизол и адреналин, опосредуют это повышение температуры тела. Это повышение температуры является адаптивной реакцией организма на предполагаемые угрозы. Адреналин, который опосредует реакцию организма «бей или беги», стимулирует повышенную выработку тепла в печени в дополнение к другим адаптивным изменениям. Печень, являясь одним из крупнейших и наиболее метаболически активных органов тела, оказывает заметное влияние на температуру тела.
Адреналин, который опосредует реакцию организма «бей или беги», стимулирует повышенную выработку тепла в печени в дополнение к другим адаптивным изменениям. Печень, являясь одним из крупнейших и наиболее метаболически активных органов тела, оказывает заметное влияние на температуру тела.
Щелкните здесь, чтобы узнать больше о психогенной лихорадке (лихорадке, вызванной стрессом и беспокойством).
6. Питание
Обычно вскоре после еды наблюдается небольшое повышение температуры тела. Если вы используете устройство для непрерывного контроля температуры, вы можете заметить небольшое повышение температуры через 20-30 минут после еды. Это отражает увеличение скорости метаболизма для облегчения пищеварения.
7. Наркотики и курение
Известно, что многие фармацевтические препараты, в том числе несколько классов антибиотиков (цефалоспорины, пенициллины и т. д.), метилдопа, фенитоин и другие, вызывают повышение температуры тела. Кроме того, многие широко используемые рекреационные вещества, такие как МДМА и кокаин, также вызывают повышение температуры тела.
 Более значительные нарушения возникают при нарастании тяжести гипотермии; тяжелая гипотермия определяется как снижение центральной температуры тела ниже 28 C (82,4 F)
Более значительные нарушения возникают при нарастании тяжести гипотермии; тяжелая гипотермия определяется как снижение центральной температуры тела ниже 28 C (82,4 F) В этом типе жира происходит несвязанное окисление, поскольку он содержит большое количество специализированных митохондрий. У животных количество бурого жира в тканях прямо пропорционально степени происходящего химического термогенеза.
В этом типе жира происходит несвязанное окисление, поскольку он содержит большое количество специализированных митохондрий. У животных количество бурого жира в тканях прямо пропорционально степени происходящего химического термогенеза.









 J Am Acad Orthop Surg. 2012 дек; 20(12):744-54. [PubMed: 23203934]
J Am Acad Orthop Surg. 2012 дек; 20(12):744-54. [PubMed: 23203934] [Бесплатная статья PMC: PMC2582557] [PubMed: 143]
[Бесплатная статья PMC: PMC2582557] [PubMed: 143]