симптомы, лечение и профилактика заболевания
Артрит: симптомы, лечение и профилактика заболевания
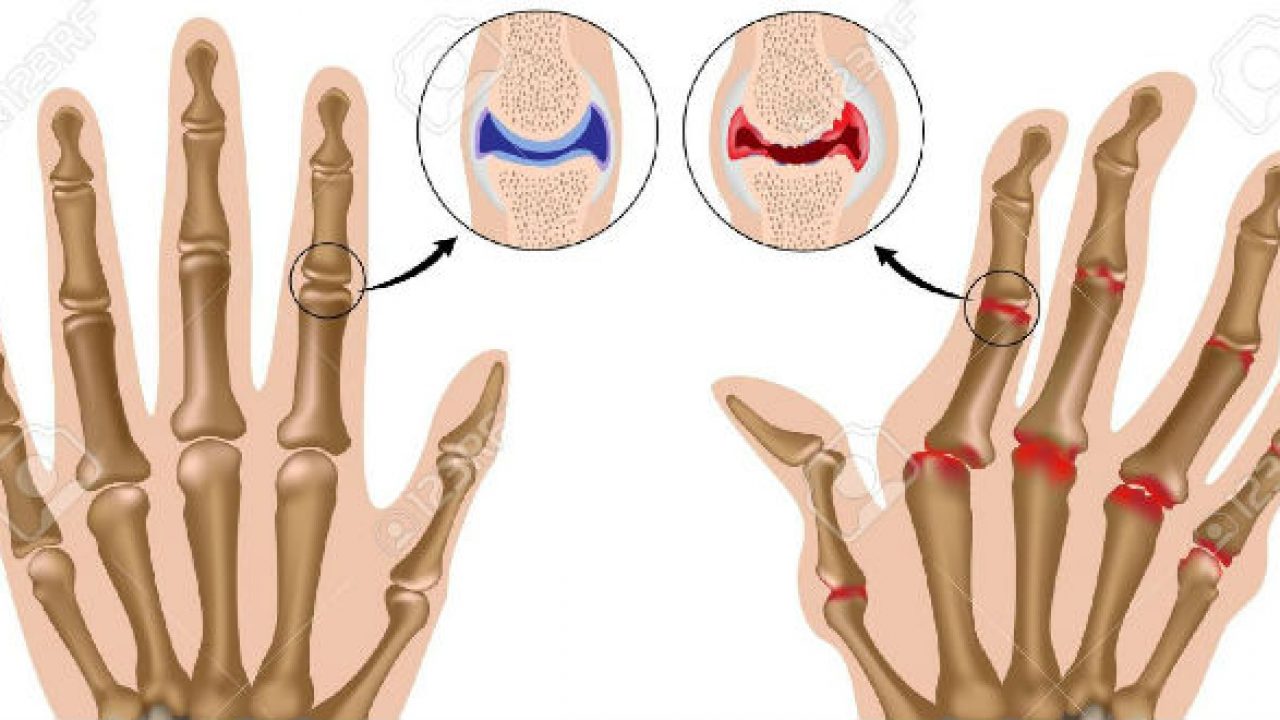
Артрит – это заболевание, которое вызывает воспаление и боль в суставах. Артрит суставов проявляется опуханием и изменениями внешнего вида сустава. Самые распространенные виды артрита – это остеоартрит и ревматоидный артрит.
Остеоартрит – воспалительный артрит, развивающийся сравнительно медленно, в течение нескольких месяцев или лет. Чаще всего остеоартрит поражает коленные суставы, тазобедренный сустав и суставы кисти.
Ревматоидный артрит – это разновидность воспалительного артрита, к которому также относятся подагра и воспалительный артрит. Ревматоидный артрит представляет собой хроническое заболевание соединительных тканей, имеет аутоиммунную природу и поражает преимущественно мелкие суставы, например, суставы кисти.
Встречается заболевание у пациентов в возрасте 35-50 лет, а также может быть и у более молодых пациентов. Последние исследования доказывают генетическую предрасположенность к ревматоидному артриту.
Ниже представлены симптомы артрита и общие признаки заболевания:
- увеличенные лимфатические узлы;
- заметное истощение у пациента, быстрая утомляемость;
- незначительное повышение температуры тела вследствие воспалительных процессов;
- скованность суставов по утрам, длится около часа;
- важным признаком, который характеризует именно ревматоидный артрит, является симметричное поражение суставов: правый и левый локтевые или коленные суставы поражаются артритом одновременно.
Ревматоидный артрит также характеризуется поражениями околосуставных тканей, воспалением сухожилий, поражением связочного аппарата, в результате чего развивается повышенная подвижность и деформация связок.
Лекарственные препараты для лечения артрита
Для лечения артрита используют лекарственные препараты трех групп: нестероидные противовоспалительные, базисные препараты и глюкокортикостероиды.
Нестероидные противовоспалительные препараты, с помощью которых осуществляется лечение артрита – это мелоксикам, нимесулид и целекоксиб. Они действуют как обезбаливающее, снимают воспаление и имеют минимальные побочные эффекты.
При этом дозировку приема назначает врач, исключая возможность комбинации двух и больше препаратов из данной группы, поскольку эффективность от этого сочетания не повысится, а вот вероятность развития побочных эффектов возрастет.
Базисные препараты для лечения артрита применяют сразу после установления диагноза. Базисная терапия ревматоидного артрита включает в себя такие лекарственные препараты: D-пеницилламин, метотрексат, сульфасалазин, циклофосфан, аминохинолиновые препараты, циклоспорин А (сандиммун), азатиоприн, энбрел (этанерцепт), ремикейд (инфликсимаб), вобэнзим, флогэнзим, лефлуномид.
Малоэффективные препараты из данного списка после 2-3 месяцев приема должны быть заменены, или использоваться в комбинации с малыми дозами гормонов (третья группа лекарств).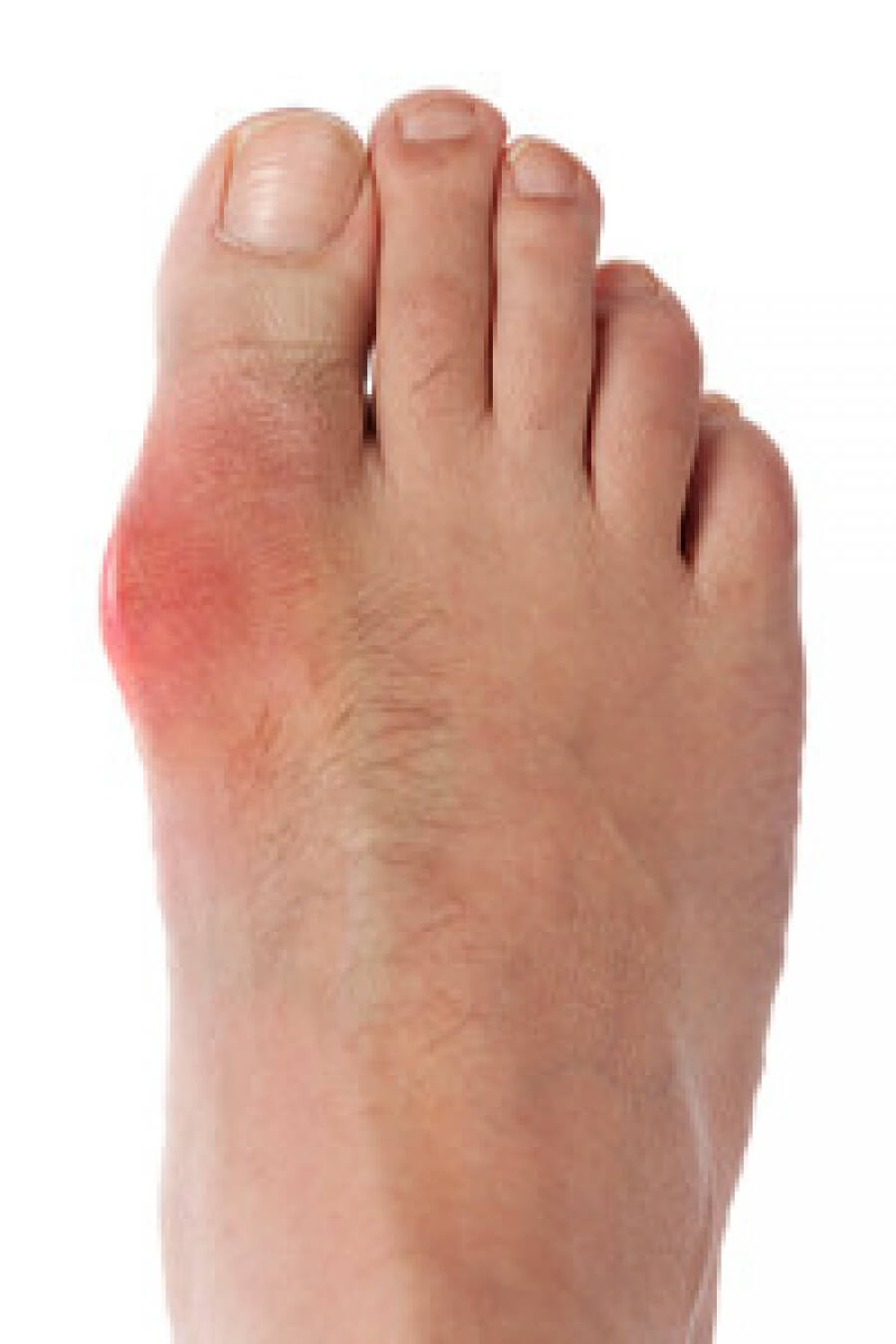 По истечению шести месяцев должен быть разработан курс действенной базисной терапии. Для этого необходимо тщательно отслеживать возможные побочные эффекты препаратов и изменения в течении болезни.
По истечению шести месяцев должен быть разработан курс действенной базисной терапии. Для этого необходимо тщательно отслеживать возможные побочные эффекты препаратов и изменения в течении болезни.
Гормональная терапия и глюкокортикостероиды используется для лечения острых форм артрита при высокой активности воспаления. Также гормоны используют в качестве противовоспалительной терапии при малой эффективности других лекарственных средств.
Гормональный препарат дипроспан в ряде случаев используется для местной терапии продленного действия.
В качестве местной терапии также используют мази и гели на основе нестероидных препаратов: ибупрофен, кетопрофен, диклофенак, пироксикам. Их накладывают в виде аппликаций на пораженные суставы для снятия воспаления. Для усиления эффекта их можно сочетать с аппликациями диметилсульфоксида (раствор в разведении 1:2).
Дополнительная терапия в лечении артрита
Важным мероприятием в лечении артрита является восстановление кальциевого баланса в организме с целью уменьшения его выведения из организма. Для этого больному необходимо соблюдать диету с повышенным содержанием кальция, принимать препараты кальция с витамином D.
Для этого больному необходимо соблюдать диету с повышенным содержанием кальция, принимать препараты кальция с витамином D.
Пациентам с ревматоидным артритом рекомендуется осуществлять ежегодное курортное лечение, но только в отсутствии фазы обострения воспалительных процессов.
Лазерная терапия успешно используется на ранних стадиях лечения. Рекомендованный курс – не больше пятнадцати процедур. Для уменьшения болевых ощущений применяется криотерапия курсом 15-20 процедур.
Курортное лечение больных ревматоидным артритом рекомендуется осуществлять ежегодно вне фазы обострения.
Как правильно лечить заболевания суставов — Российская газета
У артрита и артроза схожи симптомы, но противоположно лечение.
Названия этих болезней произошли от одного греческого слова — «артрон» (то есть сустав), и люди, испытывающие хронические боли в суставах, порой даже не могут точно сказать, чем они больны. А между тем различий между этими болезнями гораздо больше, чем сходства: артрит — это воспаление суставов, а артроз — их изменение, связанное не с воспалительным процессом, а с истончением хрящей, потерей их эластичности.
Откуда что берется
Да, артрит и артроз по внешним признакам и ощущениям весьма схожи: суставы припухают, при движении похрустывают, болят. Артрит и артроз одинаково не терпят ни сильного холода, ни жгучей жары — поэтому летом эти болезни у тех, кто много времени проводит на пляже, могут обостряться.
Но на этом общее у артрита и артроза заканчивается. А вот на различиях стоит остановиться подробнее.
Специалисты не пришли к единому мнению, почему у человека возникает артроз. Наиболее вероятными причинами называются генетическая предрасположенность, осложнение после острого артрита, возрастные изменения в суставах, избыточные нагрузки на хрящ в результате ожирения или особенностей профессиональной деятельности (поэтому артроз чаще случается, например, у бывших грузчиков и профессиональных спортсменов). Артрит же гораздо чаще возникает после инфекционных хламидиоза и стрептококка, вследствие заболеваний нервной системы или нарушений обмена веществ, хронической нехватки в организме витаминов и микроэлементов — да и заболевают артритом нередко 35-40-летние люди, в то время как артроз считается болезнью пожилого возраста.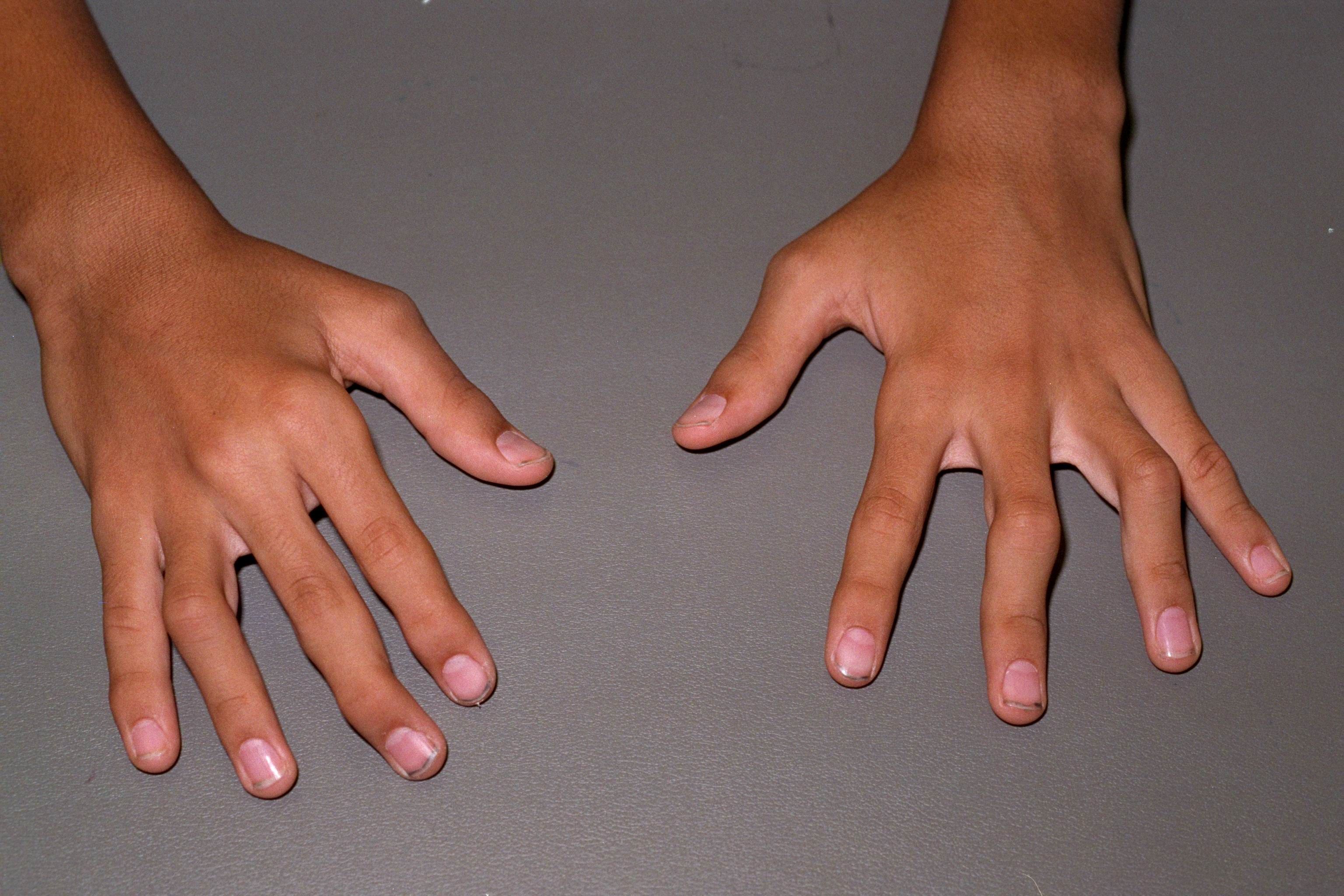
Как узнать?
Артрит нападает внезапно и атакует остро. Вашим суставам вдруг может резко стать больно при физических нагрузках, во время ходьбы. Боль может прийти и ночью, разбудив вас. Вскоре вы увидите, что кожа над суставом покраснела, припухла, место артритного удара начинает ныть, вдруг необъяснимо и подолгу — до 37 градусов и выше — повышается температура, тело по утрам скованно. Для артрита характерны «летучие» боли, когда воспаление «перескакивает» с одних суставов на другие, причем симметрично: если, например, воспалился правый сустав, то, скорее всего, вскоре воспалится и левый. Чаще болезнь начинается с кистей и пальцев рук, потом может перейти на стопы, коленный и локтевой суставы, шею.
Поврежденный сустав — вот где возникает артроз, поражающий в первую очередь хрящи, причем в отличие от артрита несимметрично. Вначале поражаются крупные опорные суставы, коленные и тазобедренные. В начале болезни сустав внешне не изменен и не болит, но по мере ее прогрессирования, особенно при чрезмерных нагрузках, появляется тупая ноющая боль, усиливающаяся к концу дня, но в состоянии покоя проходящая. Сустав постепенно — по мере деформации хрящей — теряет подвижность, при движении начинает хрустеть.
Сустав постепенно — по мере деформации хрящей — теряет подвижность, при движении начинает хрустеть.
Как лечить?
При начинающихся болях в суставах не говорите себе «само пройдет». Вы потеряете время, в тканях сустава произойдут необратимые изменения, что приведет к инвалидности. Опасно и самолечение, без врача вы точно не знаете — артрит у вас или артроз, а действия по смягчению симптомов заболеваний противоположны: при артрозе помогает прогревание, а при артрите же тепло категорически противопоказано.
Антибиотики, противовоспалительные препараты, обезболивающие мази, кремы, физиотерапевтические процедуры — это все средства преодоления артрита. Многое зависит и от образа жизни, который должен быть максимально подвижным, и от соблюдения диеты — пусть в вашей пище будет много витамина С и совсем не будет алкоголя.
Артрозному суставу хорошо несколько раз в день предоставлять покой, погреть его в горячей ванне, приложить согревающий компресс. Лечат артроз чаще амбулаторно, назначая гормональные и обезболивающие средства, массаж, лечебную гимнастику. В самых тяжелых случаях больному поможет только операция.
В самых тяжелых случаях больному поможет только операция.
cоветы
Радикальных способов лечения заболеваний суставов пока, увы, не существует. Лекарства снимают боль и воспаление на время, затем болезнь снова прогрессирует. Но на начальных стадиях страдания суставов можно облегчить. Для этого:
1 Ешьте меньше мяса, мучного и сладкого, больше овощей, рыбы и морепродуктов. Меньше соли и острых специй.
2 Постарайтесь сбросить вес: не заставляйте суставы «носить» лишние килограммы.
3 Не употребляйте алкоголь, он усиливает побочный (как правило, вредный) эффект антиревматических лекарств.
4 Больше двигайтесь, ходите, ездите на велосипеде, танцуйте — причем быстрые танцы. Если вам уже много лет, то хотя бы вальсируйте: движение — это долгая жизнь суставов.
в помощь лекарствам
Растительные препараты и средства народной медицины при артрозе и артрите рекомендуется применять только дополнительно к лечению, назначенному врачом.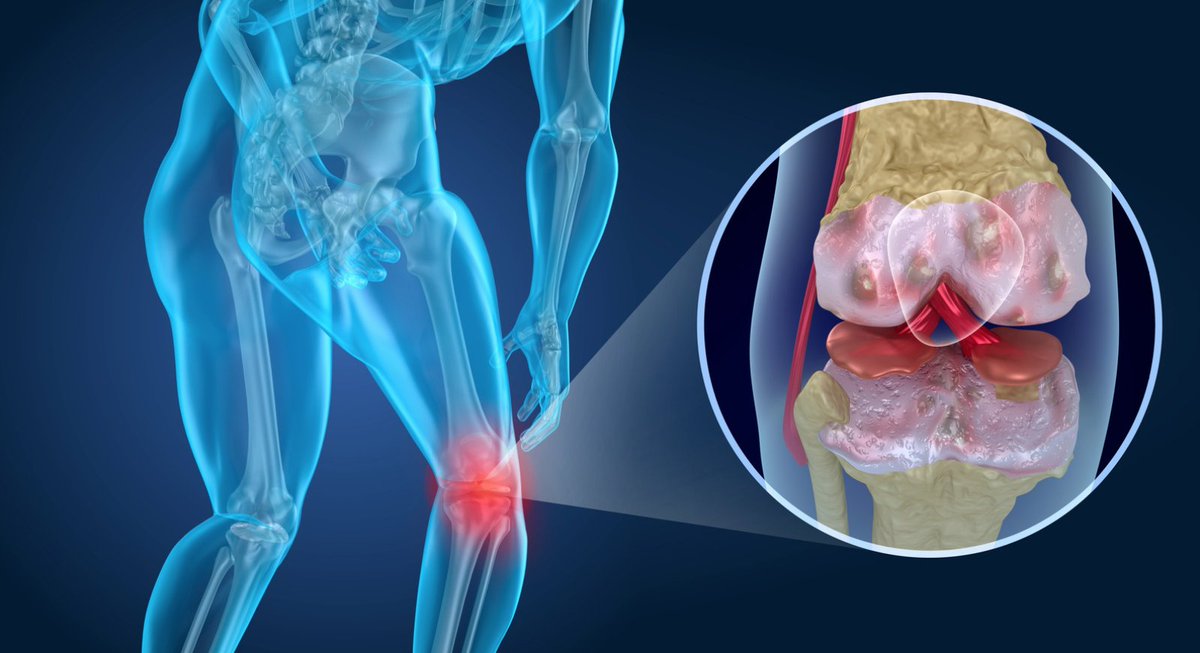
Вот несколько рецептов:
- Две чайные ложки листьев брусники залить одним стаканом воды. Кипятить 10 минут, процедить и выпить в течение дня.
- В пол-литра спирта или водки бросьте 20 г цветков конского каштана. Настаивайте две недели и растирайте этим суставы.
- Мед, йод, спирт и глицерин смешать в равных количествах и растирать больные руки и ноги.
- Ежедневно выполняйте по 2-4 растягивающих и 6-8 укрепляющих упражнений, но медленно, без рывков. Вот несколько упражнений для обеих ног при артрозе коленей.
- Лежа на спине, выпрямленную ногу (мысок на себя) плавно поднимите на 20-30 см от пола и удерживайте 30-40 секунд. Затем опустите ногу и расслабьтесь. Другая — согнутая в колене — нога ступней опирается на пол, руки вдоль туловища. При следующем упражнении мысок поднятой прямой ноги максимально потяните на себя.
- Лежа на спине, ноги согнуты в коленях, обе ступни на полу. Медленно выпрямите ногу и удерживайте на весу 20-30 секунд.
 Затем отводите удерживаемую на весу ногу в сторону.
Затем отводите удерживаемую на весу ногу в сторону. - Стоя, ноги на ширине плеч, ладони на бедрах, опускайте таз на 20-30 см (спина прямая), будто садясь, на 30-40 секунд.
ВИДЫ ЗАБОЛЕВАНИЙ | orto.lv
Все заболевания артритом или ревматические заболевания делятся на четыре большие группы:
Дегенеративный артрит
Естественный процесс старения человека может повлиять на суставы и их здоровье, вызывая износ, боль и воспалительный процесс в концах костей. В группе риска люди с лишним весом, травмами суставов, наследственностью и возрастом.
Остеоартрит – наиболее распространенная форма дегенеративного артрита.
Воспалительный артрит
Задача иммунной системы человека – обеспечить защиту всем системам организма, например, уничтожить возбудителя инфекции. В случае аутоиммунного заболевания в организме пропадает толерантность к своим тканям. Свои ткани организм воспринимает как чужие и пытается с ними бороться, вырабатывая антитела.
Инфекционный артрит
Есть два вида инфекционных артритов:
- инфекция затрагивает сам сустав;
- реактивный артрит, когда инфекция затрагивает другие системы организма, но, реагируя на него, воспаляется один или несколько суставов. Реактивный артрит вызывают микроорганизмы, бактерии и грибок, например, возбудители туберкулеза, сальмонеллеза, болезни Лайма, дизентерии, заболеваний, передающихся половым путем, гепатита С.
Кристаллическая артропатия (артрит, возникший в результате нарушений обмена веществ)
Подагра – одно из наиболее характерных заболеваний этой группы артрита. Подагра отличается от остальных форм артрита – она возникает в результате процессов неправильного обмена веществ, когда в крови накапливается мочевая кислота, которая в виде иглообразных кристаллов оседает в тканях и суставах.
Зачастую люди могут одновременно болеть несколькими заболеваниями артрита, поэтому лечение должно быть комплексным, последовательным и обоснованным.
Наиболее распространенные виды артрита или ревматических заболеваний
Ревматоидный артрит
Ревматоидный артрит – аутоиммунное заболевание, причины которого до конца не изучены. В случае ревматоидного артрита в организме антитела вырабатываются к синовиальной оболочке суставов, уничтожают структуру суставы, вызывая необратимые повреждения хряща и сустава, а также эрозию кости.
Кроме повреждения суставов у пациентов с ревматоидным артритом могут образоваться подкожные узелки, увеличиться лимфатические узлы, появиться повреждения сердца (миокардит, эндокардит). Может также возникнуть воспаление кровеносных сосудов (васкулит), отклонения эндокринной системы, повреждения глаз (ирит или иридоциклит), а также повреждения других органов.

Реактивный артрит
Реактивный артрит является последствием другого заболевания. Реактивный артрит вызывают микроорганизмы, бактерии и грибок, например, возбудители туберкулеза, сальмонеллеза, болезни Лайма, дизентерии, заболеваний, передающихся половым путем, гепатита С, а также воспалительные процессы в организме – в мочевом тракте или кишечнике. Болезнь обычно поражает коленные суставы, лодыжки и стопы. Воспалительный процесс также может затронуть глаза и рот и вызвать сыпь на коже. Своевременно начав лечение основного заболевания, можно защитить суставы от развития хронического артрита.
Псориатический артрит
Приблизительно у 10-30% больных псориазом развивается псориатический артрит, вызывающий воспаление суставов. В отдельных случаях сначала развивается псориатический артрит, и лишь позже появляется псориаз. Псориатический артрит может поражать любые суставы тела, включая пальца и позвоночник.
Анкилозирующий спондилит
Хроническое аутоиммунное заболевание суставов, которое вызывает воспаление в позвоночнике.
 Характерны воспаление и дегенеративные изменения в позвоночнике, вызывающие скованность. Воспаление отличается прогрессирующим ходом с периодами ремиссии (покоя) и обострения, что в конечном результате может вызвать образование выраженных анкилозов или сращений. Причины болезни до сих пор точно не явны, однако большое значение имеет наследственность.
Характерны воспаление и дегенеративные изменения в позвоночнике, вызывающие скованность. Воспаление отличается прогрессирующим ходом с периодами ремиссии (покоя) и обострения, что в конечном результате может вызвать образование выраженных анкилозов или сращений. Причины болезни до сих пор точно не явны, однако большое значение имеет наследственность.Фибромиалгия
Широко распространенное состояние с хроническими болями. Фибромиалгия – это мышечно-скелетная ноющая боль с почти 20 определенными пунктами боли. Причины боли полностью не изучены. Фибромиалгия в 9 раз чаще встречается у женщин, чем у мужчин.
Ювенильный идиопатический артрит
Ювенильный идиопатический артрит – хроническое заболевание, для которого характерно постоянное воспаление суставов. Типичные признаки воспаления суставов: боль, припухлость и ограничение движений. «Идиопатический» означает, что причина болезни не ясна, а «ювенильный» в этом случае означает, что симптомы появляются до 16 лет.
В результате заболевания синовиальная мембрана, которая охватывает сустав и обычно очень тонкая, становится гораздо толще и в нее попадают клетки воспаления, а количество суставной жидкости увеличивается. Это вызывает припухлость, боль и ограничения движений. Характерный признак воспаления сустава – его скованность после продолжительного отдыха, поэтому он особенно выражен по утрам (утренняя скованность). У ювенильного идиопатического артрита в зависимости от признаков есть несколько форм.
Остеоартрит
В случае остеоартрита в воспалении участвует суставная капсула, поверхности костей сустава и суставные связки. В результате воспалительного процесса происходит износ хрящевого слоя сустава. Это болезнь – наиболее распространенное хроническое заболевание суставов в мире, которым болеют около 150 миллионов человек. Все виды артрита вызывают воспаление суставов. Остеоартрит поражает многих людей в процессе старения, однако и молодые люди подвержены риску заболевания.

Подагрический артрит
Подагра – это заболевание обмена веществ, связанное с накоплением солей мочевой кислоты в организме в виде мелких кристаллов. Они оседают главным образом в суставах, хрящах, тканях почек, в подкожном слое и других местах. Этот процесс может протекать без каких-либо заметных внешних признаков. Симптомы в виде болей в суставах, чувствительности, покраснения и отека могут появиться внезапно. Они могут быть вызваны инфекцией, травмой сустава, операция, чрезмерное употребление алкоголя или употребление пищи, богатой пуринами (химическое вещество) (мозг, печень, сардины, анчоусы, бобы и т.д.). Подагра чаще всего затрагивает сустав большого пальца ноги, реже – пятку, сустав стопы, кисти руки или локтевой сустав.
Ревматическая полимиалгия
Ревматическая полимиалгия – хроническое, эпизодическое воспалительное заболевание крупных артерий – одна из наиболее распространенных форм артрита у людей старше 70 лет.
 Проявляется болью в тазобедренных и плечевых суставах, утренней скованностью. У больных могут быть неспецифические жалобы на лихорадку, потерю веса, слабость. Обычно есть боль в мышцах обоих плечевых и тазобедренных суставов. Из-за боли нарушается сон.
Проявляется болью в тазобедренных и плечевых суставах, утренней скованностью. У больных могут быть неспецифические жалобы на лихорадку, потерю веса, слабость. Обычно есть боль в мышцах обоих плечевых и тазобедренных суставов. Из-за боли нарушается сон.Системная красная волчанка
Системная красная волчанка – хроническое заболевание иммунной системы, когда защитные силы организма по ошибке начинают нападать на клетки и ткани собственного организма из-за слишком большого количества антител в крови (аутоиммунное заболевание), что вызывает воспаление и повреждение в суставах, мышцах, почках и других органах. Для пациентов характерны красные высыпания в виде бабочки на лице.
Склеродермия
Склеродермия или системный склероз – общее заболевание соединительной ткани, для которого характерно уплотнение кожи и фиброз (волокнистость), а также специфическое повреждение внутренних органов, главным образом сердца, легких, почек и пищеварительного тракта.
Лечение бурсита плечевого сустава (воспаление синовиальной сумки плеча)
- Что такое воспаление синовиальной сумки плечевого сустава?
- Симптомы бурсита плечевого сустава
- Причины воспаления слизистой сумки в плече
- Диагностика и медицинское обследование бурсита
- Консервативное лечение
- Хирургическое лечение бурсита плечевого сустава
Бурсит (лат. bursa « сумка ») — это болезненное воспаление околосуставной сумки плеча. Синовиальные сумки находятся недалеко от суставов для балансирования высокой механической нагрузки между костями и другими тканями. Самая большая бурса человеческого организма (Bursa subakromialis или подакромиальная сумка) находится в плече. Причиной его воспаления могут быть патологии различных структур сложного по строению плечевого сустава. Плечо может воспалиться вследствие появления костных шпор акромиального отростка ключицы (акромион) либо структурных изменений в сухожилии надостной мышцы (напр. отложения кальция и разрывы). Как правило, причиной данных травм являются травматические повреждения либо чрезмерные нагрузки. Зачастую боль появляется постепенно, например, при поднятии руки. Если человек не придает этому значения и продолжает нагружать плечо, боль усиливается и появляются такие симптомы как отечность и перенагревание. В большинстве случаев врачи проводят консервативное лечение бурсита плечевого сустава. Опытные специалисты по лечению плеча рекомендуют в таком случае отдых, принятие противовоспалительных медикаментов, а также биологическое лечение, основанное на клеточных технологиях. Довольно редко клиники проводят хирургическое лечение с удалением воспаленной бурсы.
Что такое воспаление синовиальной сумки плечевого сустава?
Во время болезненного бурсита наблюдается отечность в области плечевого сустава и увеличение суставной сумки, провоцирующие давление на близлежащие ткани. Сама синовиальная сумка представляет собой эластичную щелевидную полость, заполненную синовиальной жидкостью, способную менять свою форму между мышцами сухожилиями и костными структурами. Кроме того, бурса обеспечивает безболезненную перемещаемость различных сухожилий, костей и мышц внутри высокоподвижного сустава без трения. Бурсит в плече — это в основном воспаление околосуставной сумки, находящейся между головкой плечевой кости и акромионом. Кроме того, бурсит является наиболее распространенной причиной колющей боли в руке. Субакромиальная суставная сумка — это самая крупная бурса человеческого организма, которая наиболее часто подвергается воспалениям различного характера. Медики используют термин «субакромиальный» или «подакромиальный» бурсит, когда воспаляется область под акромиальным отростком ключицы (акромионом).
Анатомия плечевого сустава: Положение околосуставной сумки под акромионом
Изменения нижележащего сухожилия надостной мышцы (напр. разрывы и отложения кальция) могут деформировать бурсу. Воспаление слизистой сумки плеча могут вызвать такие структурные изменения акромиона, как например, костные шпоры. Поэтому, в поисках причин стойкого бурсита необходимо пройти полное обследование всех структур плеча. © bilderzwerg / fotoliaДля воспаления околосуставной сумки плечевого сустава характерны припухлости в области субакромиальной бурсы, находящейся под акромионом. Мышцы, связки, сухожилия и синовиальная сумка, то есть мягкие ткани плеча находятся недалеко друг от друга. Таким образом, самая большая бурса обеспечивает здоровье сухожилия надостной мышцы — сухожилия между лопаткой и головкой плеча. При превышенных нагрузках на подакромиальную область вследствие поднятия руки над головой осуществляется давление и на сухожилие надостной мышцы, что нередко вызывает воспаление и боль в плече.
Симптомы: Боль в плече при поднятии руки вверх
Симптомы:- Боль при поднятии руки вверх
- Болезненность при надавливании на плечо и повышенная чувствительность
- Колющая боль при конечном разгибании руки
- Ночная боль в положении лежа
- Ослабленная мышечная сила
- Отеки, покраснения, гипертермия
- Боль отдающая от плеча в руку
Боль, причиной которой является бурсит плечевого сустава начинается постепенно и увеличивается в зависимости от характера движений. Как правило, в начале бурсита пациенты жалуются на неприятные ощущения при поднятии руки к верху.
Если больной не придает особого значения своим жалобам и продолжает вести привычный образ жизни, боль постепенно становится сильнее. Если плечевой сустав начинает болеть внезапно, то причиной этого, скорее всего является не бурсит. Специалисты, которые проводят лечение плечевого сустава настоятельно рекомендуют не нагружать плечо. В ином случае боль будет становиться все мощнее и будет приносить Вам неудобства даже во время отдыха. Повышенная восприимчивость плеча к давлению может привести к сильной боли ночью. Если пациент спит на нездоровом плече, то стреляющая боль может разбудить его.
Болезненность в плечевом суставе вследствие бурсита часто сопровождается повышенной чувствительностью внешней стороны плеча.
Когда диапазон движений плечевого сустава полостью исчерпан, пациенты чувствуют неприятные покалывания в плече. Такие ощущения наблюдаются, когда человек поднимает руку над головой для того, чтобы, например, высушить голову, расчесать волосы или одеть куртку. Люди, постоянно спящие на боку, также чувствуют негативные воздействия бурсита, так как во время сна на больном плече осуществляется давление на воспаленную слизистую сумку. Именно поэтому бурсит плечевого сустава является малоприятным заболеванием.
Повторные однообразные движения плечом только усиливают боль. Вследствие бурсита боль может отдавать в направлении наружной стороны плеча к локтю.
В отличие от бурсита коленного либо локтевого сустава воспаление синовиальной сумки в плече редко вызывает наружные отеки или изменения формы самого плеча.
Однако при крайне сильном воспалении слизистой сумки у пациента могут появиться покраснения плечевого сустава. Эти не сразу заметные признаки являются прежде всего сопутствующими явлениями бактериального бурсита. Иногда во время бурсита у человека повышается температура тела. Бактериальный бурсит в медицине также называют «септический бурсит».
Причины бурсита плечевого сустава
Причины- Удар, толчок, травмы
- Перенагрузки, прежде всего вовремя поднятия руки
- Однообразные движения
- Зрелый возраст
- Неправильная осанка
- Импиджмент синдром
- Диабет
- Кальциноз предплечья
Развитию бурсита плечевого сустава способствуют несколько обстоятельств.
Одной из самых распространённых причин являются повреждения структуры плеча (травмы). Падение или удар плеча могут спровоцировать кровоизлияние в бурсу и воспаление слизистой оболочки. Несмотря на то, что со временем организм сокращает содержание крови в бурсе, воспаление слизистой оболочки с внешней стороны слизистой сумки остается надолго. Так, из обычной травмы образуется хронический бурсит околосуставной сумки плеча. Эту форму воспаления медики называют «травматический бурсит».
Следующей причиной бурсита является повторное давление либо осуществление чрезмерных нагрузок на плечо. В данном случае слизистая сумка воспаляется вследствие повторных небольших повреждений, влекущих за собой такие же результаты, как и удар плечом о твердую поверхность. Маляры, монтеры или люди, профессия которых связана с поднятием рук над головой страдают данной патологией чаще других. Спортсмены, осуществляющие мощные движения над головой, например теннисисты либо бадминтонисты, рассказывают о таких же симптомах.
С возрастом увеличивается вероятность развития бурсита вследствие травматических повреждений или чрезмерных нагрузок.
Неправильная осанка является еще одним основанием воспаления синовиальной сумки плеча. При сильном нагибании туловища вперед лопатка тянется к верху, что сужает пространство под акромионом. Если пациент приходит к врачу с такими жалобами, то у него диагностируют импиджмент синдром плечевого сустава и направляют на лечение. Если подакромиальная область сужена на протяжении долгого времени повышается механическое давление на субакромиальную околосуставную сумку и сухожильный аппарат, отвечающий за подвижность плеча (вращательная манжета).Взаимодействие данных факторов и способствует развитию воспалительного процесса внутри синовиальной сумки.
Давно вылеченный бурсит также может способствовать появлению воспаления синовиальной сумки плеча.
Нарушения метаболизма плечевого сустава тоже могут вызвать бурсит: Кальциноз предплечья (кальцинирование сухожилия надостной мышцы) часто появляется одновременно с бурситом. Отложения кальция в сухожилии надостной мышцы может привести к разрыву вышележащей субакромиальной бурсы и родолщжительному воспалению синовиальноой сумки.
Для импиджмент синдрома характерно трение сухожилий вращательной манжеты об акромион, который является так называемой крышей плечевого сустава. Помимо этого во время плечелопатпчного периартрита на акромиальном отростке ключицы образуются костные шпоры (остеофиты), провоцирующие разрывы и воспланеия слизистой сумки плеча.
Диагностика и клиническое обследование бурсита
Перед тем как начать лечение, специалист-ортопед проводит ряд обдследований, позволяющих исключить определнные причины болезни. Воспаления сухожилий, импиджмент синдром или артроз плечевого сустава сустава имеют похожую симптоматику. В некоторых случаях эти патологии сопровождаются еще и дополнительным воспалением околосуставной сумки плеча. Таким образом, медицина представляет несколько причин боли в плече. Высококачественная диагностика медицинского центра Gelenk Klinik в г. Фрайбург в Германии, основанная на передовых технологиях, позволяет установить основную причину болевого синдрома плеча.
Анамнез: диагностическая консультация с врачом
Во время анамнеза, составления истории болезни, врач задает пациенту несколько вопросов касательно его здоровья:
- Предшедствующие и нынешние заболевания
- Общее состояние
- Болезни, вызванные нарушением обмена веществ (напр. диаберт, ревматизм или подагра)
- ДТП или другие происшествия, связанные с травмами плеча
- Перенагрузки и удары
- Спортивные нагрузки и особенности профессиональной деятельности
Таким образом врач получает полную картину возможных воздействий, недостатков и предласположений плечевого сустава.
Физический осмотр и клиническое обследование
Во время осмотра специалист по лечению плеч а обращает особое внимание на следующие аспекты:
- Болезненность при надавливании (повышенная чувствительность)
- Отечность
- Гипертермия и изменения цвета кожи
- Особенности осанки
Специальные тестирования на определение силы и подвижности руки во время движения в разных направлениях указывают на возможные разрывы и травмы сухожилий.
Визуализационное обследование плечевого сустава: УЗИ, рентген, МРТ
Современная медицина предлагает несколько визуализационных методов диагностики, каждый из которых показывает различные аспекты болезни.
УЗИ помогает врачу провети тестироваие на подвижность мышц, сухожилий и мягких тканей плеча. Также, ультразвуковое обследование показывает отеки и накопления в бурсе лишней жидкости. На УЗИ видны и структурные поврежднеийя плеча, напр. разрывы сухожилий и вопаления. © Gelenk-KlinikУльтразвуковое обследование (УЗИ)
Ультразвуковое визуализацинное обследование показывает скопление лишней жидкости в синовиальной сумке плечевого сустава, а также травмы связок и сухожилий во время движения. Кроме того на УЗИ видны разрывы сухожилий и отложения кальция.
Рентгенограмма
Рентгеновский снимок не показывает состояние мягких тканей: на изображении представлены лишь положение и состояние костей плечевого сустава. Данный снимок показывает достаточное пространство между головкой плечевой кости и акромионом. Из этого следует, что импиджмент синдром не является причиной воспаления синовиальной сумки плеча. УЗИ позволяет врачу исследовать мышцы, сухожилия и мягкие ткани во время движения. Кроме того, ультразвуковое обследование предоставляет информацию о наличии отеков вследствие скопления излишней жидкости в бурсе. Травмы сухожилий и воспалительные процессы в плече тоже становятся видны после УЗИ.
Данный снимок показывает достаточное пространство между головкой плечевой кости и акромионом. Из этого следует, что импиджмент синдром не является причиной воспаления синовиальной сумки плеча. © Gelenk-KlinikМРТ (Магнитно-резонансная томография)
МРТ (томографические медицинские изображения) позволяют получать информацию о повреждениях мягких тканей, воспалительных процессах, а также структурных изменениях плечевого сустава. Для лечения бурсита МРТ не является главным методом диагностики. Если у пациента подозревают воспаление слизистой сумки, специалисты ортопедических клиник сначала проводят УЗИ.
Перед тем как поставить диагноз бурсит плечевого сустава и начать лечение необходимо провести визуализационное обследование с целью исключения разрывов сухожилий и травм костных структур. МРТ проводиться лишь в вслучае осложненной формы бурсита и помогает принять окончательное решение касательно наиболее целесообраной формы лечения болезни. Магнитно резонансная томография помогает правильо выбрать метод хирургического лечения и подготовитьсяк операции.
В сложных случаях, не поддающихся общепринятому лечению очень важным аспектом является исключение таких травм как разрывы сухожилий и деформации костей при помощи визуализационной диагностики. Магнитно резонансная томография (МРТ) является одним из самых важных методов диагностики бурсита плечевого сустава.
Лабораторный анализ крови и суставной жидкости
Лабораторная диагностика- Диабет
- Подагра
- Ревматизм
- Бактериальные воспаления (септический бурсит)
- Артрит
Заболевания органов движения не всегда являются причиной боли в плече. Дискомфорт в руке пацинет может ощущать и вследствие нарушений метаболизма, ограничивающих подвижность и вызывающих боль. К подобным патологиям относятся например ревматоидный артрит — воспалительное аутоимунное заболевание. Анализ крови показывает наличие ревма-фактора, позволяющего подвердить ревматоидный артрит. Кроме того, клинический анализ крови помогает исключить бактериальные инфекции: При повышенном колличестве лейкоцитов в крови увеличивается вероятность заболевания.
Консервативное лечение бурсита плечевого сустава
Как правило, воспаление околосуставной сумки плеча лечиться консервативно, тоесть без операции.
Домашние лечебные средства и лечение на дому
В большинсве случаев лечение воспаления слизистой сумки плеча пациенты могут осуществить самостоятельно. Однако если боль не прекращается и стаовится сильнее необходимо незамедлитеьно обратиться к врачу. Несмотря на это, обратите внимание на то, лечение на дому связано с определенными рисками: Если Вы будете использовать домашние лечебные препараты, Вы можете пропустить некоторые немаловажные травмы или патологии плеча.
- Охлаждающие компрессы при острой боли в плече.
- Противовоспалительные медикаменты (напр. парацетамол илил ибупрофен)
- Спортивные мази (напр. диклофенак)
- Противовоспалительные и охлаждающие творожные компрессыn
- Прикладывание уксусноалюминиевой соли на плечо
В большинстве случаев лечение бурсита плечевого сустава проводится при помощи обезболивающих нестероидных медикаментов НПВП . Кроме того, для восстановлния плеча сециалисты по ортопедии рекомендуют пациенту состояние покоя и охлаждающие компрессы. В самых трудных случаях иньекции антивоспалительного гормона кортизона, а также болеутоляющие препараты помогают сразу прекратить воспаление околосуставной сумки и связанные с ним боли в плече..
Физиотерапия и биологическое лечение основанное на клеточных технологиях
Если медикаментозное лечение не приносит желаемого результата и пациент продолжает чувствовать боль, врач направляет его на физиотерапию или лечебную физкультуру. Одной из главных специализаций немецкого медицинского центра Gelenk Klinik в г. Фрайбург является регулирующая терапия основанная на клеточных технологиях. Применение вибротерапии в лечебной практике способствует стимуляции обмена веществ в воспаленной синовиальной сумке плечевого сустава, что помогает побороть воспаление в кратчайшие сроки.
Матричная терапия состоит из нескольких модулей, взаимодействующих в области остановки развития воспалительного процесса и здоровья тканей между собой. На данном изображении представлена биомеханическая стимуляция (БМС) мышц плечевого сустава при помощи вибрирующего прибора. Данная методика помогает вылечить травмы, воспаления и нарушения структуры сухожилий плеча. Воспаление слизистой сумки является одним из главных показаний для проведения данного лечения. © gelenkreha.deМалоинвазивные операции плечевого сустава при воспалении околосуставной сумки
Только в тех случаях когда медикаментозное лечение бурсита плечевого сустава, а также физиотерапия оказались безуспешными и человек продолжает чувсвовать покалывания в плече, появляется необходимость проведения оперативного лечения субакромиального бурсита. Обращаем Ваше внимание на то, что лечение бурсита плечевого сустава проводится при помощи артоскопических малоинвазивных методик. Данная операция, во время которой хирург полностью удаляет воспаленную суставную сумку выполняется через так называемую «замочную скважину».
Артроскопия плечевого сустава — это малоинвазивная операция при боли в плече, для которой хирург использует микроскопические инструменты диаметром в 0,5 — 1 см. Артроскопическая камера помогает врачу получить ограниченное, но точное изображение операционного поля. Данное вмешательство заключается в аспирации (отсасывание) из суставной сумки содержимого. Кроме того, параллельно хирург может провести лечение таких заболеваний, вызывающих бурсит, как импиджмент-синдром или кальциноз предплечья. © bilderzwerg / fotoliaДополнительные операции при удалении бурсы (бурсэктомия)
Дополнительные вмешательстваВ дополнение к операции специалист исследует, а при необходимости начинает лечение всех структур плечевого сустава. Таким образом, при подозрении на бурсит, во время артроскопии можно удалить отложения кальция из сухожилия надостной мышцы плеча, а также костные шпоры под акромионом.
Артроскопия плечевого сустава: Послеоперационное лечение и прогнозы
После хирургического удаления околосуставной сумки плеча (бурсэктомия) в течение короткого времени на этом же месте образуется новая бурса, выполняющая функции удаленной ткани в полном объеме.
Двигательные функции плеча восстанавливаются спустя несколько дней после операции. Болевой синдром пропадает сразу.
Почти сразу пациент может двигать плечом как раньше и вернуться к прежней активности. Швы снимаются примерно через 10 дней.
Ревматоидный артрит
Что такое ревматоидный артрит
Ревматоидный артрит — это не только заболевание суставов, это системное заболевание.
В основе заболевания лежат сложные аутоиммунные процессы, которые в конечном итоге приводят к поражению и деформации преимущественно мелких суставов. Однако при раннем лечении можно предотвратить полное разрушение суставов.
Наши движения, включая ходьбу, танцы и прыжки, возможны благодаря сложному взаимодействию мышц, суставов, связок и сухожилий. Если один из 140 суставов воспален или поврежден, весь опорно-двигательный аппарат становится разбалансированным. Любое воспаление сустава обозначается термином «артрит». Воспаление может быть острым или хроническим. При ревматоидном артрите больному приходится жить с хроническим воспалением суставов.
Симптомы
Классическим симптомом ревматоидного артрита является симметричное воспаление суставов, то есть одинаковые суставы воспаляются на обоих конечностях одновременно. Это проявляется локальным повышением температуры в области суставов, болью и отечностью. Подвижность суставов при этом уменьшается. Обычно вначале поражаются мелки суставы рук и ног. Затем патологический процесс может распространиться на крупные суставы: коленные и плечевые.
Довольно часто в полость сустава наполняется дополнительным количеством жидкости, так называемым выпотом. Характерно возникновение боли в во время покоя. Движения облегчают боль.
На начальном этапе заболевание может проявляться неспецифическими общими симптомами, например:
- усталость
- повышенная утомляемость
- потеря аппетита
- снижение веса
- повышение температуры тела
Факторы риска и причины
Ревматоидный артрит является аутоиммунным заболеванием. Это значит, что организм воспринимает собственные ткани как чужеродные и начинает с ними бороться посредством иммунной системы, что проявляется воспалением «чужеродной» ткани.
Основными предрасполагающими факторами для извращенного восприятия собственных тканей являются:
- Курение
- Вирусы и бактерии
- Наследственность
Действие нескольких факторов одновременно многократно повышает риск развития ревматоидного артрита.
Профилактика
Сколь-нибудь целенаправленной профилактики ревматоидного артрита нет. Однако, здоровый образ жизни, занятия спортом в сочетании со сбалансированным питанием являются факторами, противодействующими развитию заболевания.
И… не курите!
Лечение
Традиционно, комплексная терапия дает наилучший результат. Идеальным является индивидуальный план лечения, назначенный врачом. Кроме медикаментозной терапии, используются лечебная гимнастика, физиотерапия и ортезирование. В ряде случаев ревматологи прибегают к помощи хирургов. Хирургическое лечение заключается в исправлении деформации сустава, в том числе путем замены сустава на искусственный.
Особой формой лечения является трудотерапия — это современный метод реабилитации, помогающий пациентам понять, как адаптироваться в повседневной жизни, имея то или иное ограничение со стороны опорно-двигательного аппарата.
Бандажи и ортезы доказали свою эффективность в лечении ревматоидного артрита, особенно в трудотерапии. Они стабилизируют суставы, уменьшают отечность и болевые ощущения.
Обсудите с врачом все опции лечения, чтобы он помог выбрать наиболее подходящую именно для Вас.
Диагностика и лечение
Причины и симптомы проблем с суставами
Боль в суставах
Тело человека
Суставы человека отличаются по форме
Суставы
46 врачей — к какому врачу обращаться при появлении воспаления суставов
Ревматологи Москвы — последние отзывы
Добрый день, как прошла консультация у доктора мне понравилась. Меня доктор выслушал и осмотрел, при этом проявил большое чувство такта и терпения. Ответы на интересовавшие вопросы я получила более чем подробнее. Рекомендации мне кажутся правильными.
Мария Сафронова, 22 сентября 2021
Доктор квалифицированный, спокойный и профессиональный. Арина Геннадьевна объяснила что потребуется для лечение, все расписала и объяснила как принимать. Мне сильно полегчало боль ушла. Но после антибиотиков болит желудок.
Лу, 28 сентября 2021
Была на приеме доктора с жалобами на боль в голеностопном суставе, разболелась нога и опухла. По результатам обследования мне поставили бурсит. Наложили холодный компресс и назначили лечение. Боль прошла. Довольна доктором.
Олеся, 12 октября 2021
Врач создает впечатление очень квалифицированного, с большим опытом, внимательный. Приемом остался доволен. Наталья Николаевна задала вопросы об истории болезни, назначила лечение, включая капельницы, процедуры, физиотерапию, анализы, кажется помогает. Назначила следующую консультацию. Повторно обратился бы, остался хорошего впечатления о данном специалисте. Все доступно объяснила, ответила на все вопросы. Прием длился минут 20-30.
Дмитрий, 01 октября 2021
Алексей Дмитриевич компетентный, внимательный и профессиональный врач. У меня остались только хорошие впечатления от приёма! По ходу мероприятия доктор провёл осмотр, ознакомился с анализами и различными результатами обследований. В конце врач поставил свой диагноз, дал подробную консультацию и выписал необходимые лекарства. Уже планирую прийти на повторный сеанс. Выбирала специалиста по отзывам и рекомендациям.
Тамара, 21 сентября 2021
Анна Александровна помогла в решении моего вопроса. Она хороший доктор. На приеме она назначила лечение и дала рекомендации. Как специалист она чуткая, лишнего не назначала, внимательная. Я довольна качеством приема. Доктора я подобрала по отзывам.
Варвара, 06 октября 2021
Врач не понравился, много лишних слов … назначил заново анализы пройти, которые были к меня на руках уже. Как будто пытался вытянуть деньги … Назначил сдать анализ на дисбактериоз и сдать дыхательный тест на хеликобактер (понять вылечила или нет) зная, что я антибиотики допила только неделю назад.
Аноним, 14 октября 2021
Внимательный, хороший и специалист в своём деле врач. На приёме доктор осмотрела меня. Кистаман Корпушевна диагноз правда не поставила. Но лечение назначила. По результату пока сказать ничего не могу. Но думаю, что лечение мне поможет.
Ефросинья, 29 сентября 2021
Очень хороший доктор, я осталась довольна. Анна Александровна помогла решить мою проблему. Я буду еще обращаться к этому специалисту.
Марьяна, 10 октября 2021
Врач мне очень понравился. Компетентный, отзывчивый, грамотный и внимательный специалист. Он осмотрел все мои анализы, сделал правильные выводы и скорректировал дальнейшее лечение. Результат от лечения не быстрый и носит накопительный эффект. Я ещё вернусь к этому доктору.
Анастасия, 29 сентября 2021
Показать 10 отзывов из 2890Лечебное питание при заболеваниях суставов
Заболевания суставов занимают значительное место в общей структуре заболеваемости населения развитых стран.
Многие заболевания с суставным компонентом приобретают хроническое прогрессирующее течение и находятся среди ведущих причин инвалидизации.
Диетологическая поддержка в комплексном лечении ревматических болезней может привлекать внимание своим немедикаментозным терапевтическим воздействием.
Самый частый патологический процесс, повреждающий соединительные ткани при ревматических заболеваниях – воспаление.
В настоящее время доказана ключевая роль производных жирных кислот, простагландинов, в патогенезе воспалительного процесса. Диета может влиять на продукцию простагландинов и антител при различных заболеваниях.
Хронический воспалительный процесс приводит к метаболическим изменениям с потерей белка и тем самым влияет на иммунную функцию. Дефицит белка и других нутриентов влияет на клетки иммунной системы и их функции.
В процессе воспаления участвуют биологически активные жирные кислоты, простагландины и лейкотриены, производные арахидоновой кислоты, эта важная жирная кислота включается главным образом в мембраны фосфолипидов. Характер этих активных продуктов может изменяться жирными кислотами, поступающими с пищевыми продуктами. Конечно, противовоспалительные лекарственные препараты значительно более активно влияют на синтез провоспалительных ферментов, но модификациция диеты может оказаться надежным и эффективным средством в изменении реактивности тканей, вовлеченных в воспалительный процесс.
Лечебное питание при подагре
Подагра — заболевание, в основе которого лежит нарушение обмена пуриновых оснований, связано с наследственной (семейной) предрасположенностью и клинически проявляющееся острым или хроническим поражением суставов и внутренних органов вследствие отложения солей мочевой кислоты.
Различают две формы подагры – первичную (идиопатическую) и вторичную, вызванную другими заболеваниями или приемом медикаментов.
Ведущими причинами подагры являются:
- Увеличение образования мочевой кислоты в результате избыточного потребления пищевых продуктов, содержащих пуриновые основания и(или) их увеличенный синтез генетического происхождения.
- Нарушение выведения мочевой кислоты почками.
До того, как появились эффективные лекарственные средства, диета являлась единственным способом лечения подагры.
Цель диетотерапии — снижение мочекислых соединений в организме.
Диетологические подходы в лечении больных должны различаться в зависимости от остроты процесса, частоты возникновения кризов, уровня мочевой кислоты в плазме, массы тела.
Принципы диетотерапии при подагре:
- Ограничение количества продуктов, богатых пуриновыми основаниями (мясо, рыба).
- Введение продуктов, бедных пуриновыми основаниями (молоко, крупы).
- Введение достаточного количества жидкости.
- При наличии избыточной массы тела требуется ее уменьшение.
Лечебное питание при обострении подагры
При возникновении острого подагрического приступа больному необходимо соблюдать строгую диету и адекватную медикаментозную терапию.
На весь период обострения назначается диета , состоящая преимущественно из жидкой пищи: молоко, молочнокислые напитки, кисели, компоты, овощные и фруктовые соки (цитрусовые), овощные супы и жидкие каши. На период обострения подагры категорически запрещаются любые мясные и рыбные продукты. Необходимо следить, чтобы больной не страдал от голода и употреблял до 2 л жидкости в сутки. Особенно полезно в такие дни употребление щелочных минеральных вод. Такая диета назначается на 1—2 недели.
В период затихания обострения разрешается ограниченное количество мясных блюд (один-два раза в неделю по 100—150 г отварного мяса). В остальные дни рекомендуются молочные продукты, яйца, крупы, картофель, овощи и фрукты.
Лечебное питание при подагре вне острого приступа
Рекомендуется некоторое ограничение белков, жиров (особенно тугоплавких). При наличии сопутствующего ожирения следует ограничить и легкоусвояемые углеводы. Умеренно ограничивается поваренная соль (до 5—7 г вместе с содержащейся в продуктах), увеличивается процентное соотношение в суточном рационе овощей, фруктов и молочных продуктов, которые приводят к сдвигу показателей мочи в щелочную сторону. Для коррекции нарушений водно-солевого обмена рекомендуется употребление большого количества жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы). Количество свободной жидкости должно достигать 2 л в день.
Из питания больного подагрой исключают продукты, содержащие большое количество пуринов (более 150 мг на 100 г продукта). К ним относятся: говяжьи внутренности (мозги, почки, печень), мясные экстракты, сардины, анчоусы, мелкие креветки, скумбрия, бобовые культуры. Сокращают потребление продуктов, содержащих в 100 г 50–150 мг пуринов, – мясные изделия (говядина, баранина), птичье мясо, рыба, ракообразные, овощи (горох, фасоль, чечевица). Особо следует подчеркнуть, что мясо молодых животных более богато пуринами, чем мясо взрослых, поэтому его также следует избегать.
При подагре вне приступа на фоне ожирения рекомендована диета с использованием разгрузочных дней . Снижение энергетической ценности рациона при подагре осуществляется за счет резкого ограничения хлебобулочных изделий и сахара.
При сочетании подагра с сахарным диабетом большее внимание уделяют общей калорийности рациона, количеству потребленного жира и холестерина в диете.
При наличии подагры на фоне поражения почек важно увеличить потребление овощей и уменьшить потребление соли.
Если подагра сочетается с артериальной гипертензией или ИБС, то показана низкокалорийная диета с низким содержанием холестерина, насыщенных жиров и натрия.
Лечебное питание при остеоартрозе
Правильное питание при остеоартрозе , особенно коленных и тазобедренных суставов, позволяет избежать проблем с избыточным весом и удовлетворять потребности организма в витаминах и минералах. При остеоартрозе особенно важны антиоксиданты (витамины А, Е и омега-3 жирные кислоты) и витамин С с марганцем, способствующие выработке хондроитина и глюкозамина.
В меню должны быть овощи, фрукты, зелень, нежирные молочные продукты, цельные злаки, рыба, оливковое и сливочное масло, орехи.
Лечебное питание при остеопорозе
Остеопороз – это системное заболевание костного скелета, характеризующееся снижением массы кости в единице объема с нарушением микроархитектоники костной ткани. Остеопороз приводит к высокому риску переломов костей. Это одно из наиболее часто встречающихся заболеваний. Часто остеопорозом страдают женщины (80% от всех больных с остеопорозом) и люди старших возрастных групп. Это особенно важно, так как продолжительность жизни населения цивилизованных стран увеличивается. Перелом бедра у людей старше 65 лет является высоким фактором риска смерти, более половины больных никогда не возвращаются к их первоначальному функциональному состоянию.
ВОЗ ставит проблему остеопороза на четвертое место после сердечно-сосудистых, онкологических заболеваний и сахарного диабета.
Наиболее частыми причинами развития остеопороза являются нарушения потребления кальция и витамина D с продуктами питания, постменопаузальный переход, прием глюкокортикоидов и чрезмерного количества алкоголя.
Диетотерапия при остеопорозе используется на фоне медикаментозной терапии, а также в качестве профилактики развития остеопороза. В диетотерапии остеопороза основную роль отводят таким веществам, как кальций и витамин D, использование которых может ослабить процесс прогрессирования остеопороза, хотя алиментарных факторов, которые влияют на развитие кости, много (белки, витамины и минеральные вещества).
По содержанию и полноте усвоения лучшими источниками кальция являются молоко и молочные продукты. Если дневной рацион включает 0,5 литра молока и кисломолочных напитков, 50 г творога и 10 г твердого сыра, то это обеспечивает более половины рекомендуемого потребления кальция, причем в легкоусвояемой форме. Содержание кальция в зеленой массе растений значительно уступает содержанию в молочных продуктах.
Суточное количество кальция трудно покрыть только пищевыми продуктами. В связи с этим с лечебными целями используют соли кальция.
Важно употреблять продукты с повышенным содержанием магния, элемента, входящего в состав костной ткани и обеспечивающего усвоение кальция организмом. Наиболее богатыми магнием такие продукты как кунжут, орехи (миндаль, фундук), семена подсолнечника, арбуз, овсянка.
Анализ многочисленных исследований женщин в постменопаузе показал, что адекватное потребление витамина D уменьшало риск развития переломов бедра.
Лучшими источниками витамина D в питании являются жирная рыба, печень, икра рыб, молочные жиры, яйца. Дефицит витамина D легко предотвращается за счет указанных пищевых продуктов и (или) приема небольших доз препаратов витамина D.
Содержание белка в пищевом рационе больных остеопорозом должно находится на физиологическом уровне, так как дефицит белка приводит к отрицательному азотистому балансу и снижению репаративных процессов, а избыток может способствовать повышенному выведению кальция с мочой. Последние годы частое применение в лечении и профилактике остеопороза находят продукты сои. Известно, что в состав соевых белков входят изофлавоны – растительные эстрогены, которые обладают эстрогеноподобным действием. В ряде исследований показано, что включение продуктов сои женщинам в постменопаузальном периоде приводит к уменьшению частоты переломов костей.
Потребление поваренной соли должно быть снижено, так как натрий увеличивает экскрецию кальция с мочой.
Умеренное потребление кофе является незначительным фактором риска развития остеопороза.
Лечебное питание при ревматоидном артрите
Ревматоидный артрит – системное заболевание, в основе патогенеза которого лежит сложный комплекс аутоиммунных нарушений.
Принципы диетотерапии больных ревматоидным артритом
- Адекватное обеспечение потребностей организма в пищевых веществах и энергии.
- Введение в организм физиологической квоты белка с обращением особого внимания на сбалансированность аминокислотного состава.
- Ограничение количества жира в диете, без уменьшения квоты растительного жира (соотношение животного и растительного жира 2:1).
- Сокращение углеводной части рациона в основном за счет легкоусвояемых (сахар, сладости).
- Уменьшение количества поваренной соли (до 3-5 г в сутки).
- Обеспечение поступления в организм адекватного количества витаминов, в том числе, обладающих антиоксидантным.
- Соблюдение принципа механического и химического щажения с максимальным удалением экстрактивных веществ за счет исключения крепких мясных и рыбных бульонов, копчёностей.
- Соблюдение частого и дробного питания (приём пищи не менее 5-6 раз в день).
У больных ревматоидным артритом с ожирением или при наличии избыточной массой тела блюда из круп и макаронных изделий (каши, гарниры) необходимо заменить на овощи (сырые или вареные), количество хлеба уменьшить до 100 г в день, сахар исключить.
Воспаление суставов и костей при артрите
Что такое воспаление суставов?
Когда вы думаете об артрите, вы, вероятно, думаете о воспалении. Воспаление — это процесс, при котором лейкоциты и иммунные белки вашего тела помогают защитить вас от инфекций и таких вещей, как бактерии и вирусы.
При некоторых заболеваниях ваша иммунная система вызывает воспалительную реакцию, когда не с чем бороться. При этих заболеваниях, называемых аутоиммунными заболеваниями, иммунная система вашего организма повреждает собственные ткани.Ваше тело реагирует так, будто нужно бороться с нормальными тканями.
Типы артрита, связанного с воспалением
Артрит — это общий термин, обозначающий состояния, поражающие ваши суставы. Некоторые типы артрита являются результатом этого воспаления, в том числе:
Наиболее распространенная форма артрита называется остеоартритом или дегенеративным артритом. Эксперты не считают, что воспаление играет важную роль в остеоартрите. Другие болезненные состояния суставов и опорно-двигательного аппарата, не связанные с воспалением, включают фибромиалгию, мышечную боль в пояснице и мышечную боль в шее.
Симптомы воспаления суставов
Симптомы воспаления включают:
Часто у вас будет только несколько из этих симптомов.
Воспаление может также иметь общие симптомы гриппа, включая:
Причины воспаления суставов
Когда у вас есть воспаление, ваше тело выделяет химические вещества в вашу кровь или пораженные ткани. Эти химические вещества усиливают приток крови к области травмы или инфекции и могут вызвать покраснение и тепло. Некоторые химические вещества вызывают попадание жидкости в ткани, что может вызвать отек.Этот процесс может подействовать на нервы и вызвать боль.
Результаты воспаления суставов
Увеличение кровотока и выброс этих химических веществ привлекают лейкоциты к участкам воспаления. Повышенное количество клеток и воспалительных химических веществ в суставе может вызвать раздражение, истирание хряща (подушечки на концах костей) и отек слизистой оболочки сустава (синовиальной оболочки).
Диагностика воспаления суставов
Диагностика воспалительных заболеваний суставов состоит из всех или некоторых из следующих обследований:
- Медицинский анамнез и физический осмотр с акцентом на поражение суставов
- Оценка других симптомов, помимо симптомов суставов
- Рентген , анализы крови и другие исследования
Может ли воспаление влиять на внутренние органы?
Воспаление может поражать ваши органы как часть аутоиммунного заболевания.Симптомы зависят от того, какие органы поражены. Например:
- Воспаление сердца (миокардит) может вызвать боль в груди или задержку жидкости.
- Воспаление трубок, по которым воздух попадает в легкие (бронхиолит), может вызвать одышку.
- Воспаление почек (нефрит) может вызвать повышение артериального давления или почечную недостаточность.
- Воспаление глаза (ирит или увеит) может вызвать боль или проблемы со зрением.
- Воспаление мышц (полимиозит) может вызвать боль или слабость.
- Воспаление кровеносных сосудов (васкулит) может вызвать сыпь, головные боли или повреждение внутренних органов.
Боль не может быть основным симптомом, потому что многие органы не имеют нервов, которые чувствуют боль.
Лечение воспаления суставов
Лечение воспалительных заболеваний суставов включает прием лекарств, отдых, упражнения и хирургическое вмешательство для коррекции повреждений суставов. Ваше лечение будет зависеть от нескольких факторов, включая тип заболевания, ваш возраст, тип лекарств, которые вы принимаете, ваше общее состояние здоровья, историю болезни и степень тяжести ваших симптомов.
Цели лечения:
- Лечить болезнь, которая вызывает воспаление
- Облегчить боль с помощью лекарств и изменить свою деятельность
- Поддерживать подвижность суставов, силу мышц и общее функционирование с помощью физиотерапии и упражнений
- Уменьшить нагрузка на суставы с помощью скоб, шин или трости по мере необходимости
Какие лекарства используются для лечения воспалительных заболеваний?
Существует множество лекарств для облегчения боли в суставах, отека или воспаления и, надеюсь, для предотвращения обострения воспалительного заболевания.Эти лекарства включают:
- Противовоспалительные болеутоляющие (НПВП, такие как аспирин, ибупрофен или напроксен)
- Кортикостероиды (например, преднизон)
- Другие лекарства, включая химиотерапевтические препараты, методы лечения, модифицирующие болезнь, биологическую терапию и наркотическую боль. спасатели. Некоторые из этих лекарств лечат другие состояния, такие как рак и воспалительное заболевание кишечника, или предотвращают отторжение органа после трансплантации. Но ваш врач может назначить их для лечения ваших симптомов.Ваша доза или побочные эффекты могут отличаться. Но это сильные лекарства, и ваш врач захочет внимательно следить за вами, пока вы их принимаете.
Если вы принимаете какое-либо лекарство по рецепту, важно регулярно встречаться с врачом, чтобы он мог проверить, насколько хорошо оно действует и есть ли у вас какие-либо побочные эффекты.
Предотвращение воспаления суставов
Вы можете снизить риск воспаления, внеся некоторые изменения в свою повседневную жизнь. К ним относятся:
- Поддерживайте здоровый вес
- Регулярно выполняйте физические упражнения
- Не курите
- Соблюдайте здоровую диету с большим количеством фруктов, овощей и омега-3 жирных кислот
Продукты для борьбы с воспалением, артритом и суставами Боль
По данным Центров по контролю и профилактике заболеваний, в США 54 миллиона человек живут с артритом .
Каждый четвертый из тех, кто страдает артритом, испытывает сильную боль в суставах. Эта боль в суставах и скованность часто влияют на качество жизни, ограничивая вашу способность делать то, что вы любите.
Когда вы страдаете артритом, ваше тело находится в так называемом воспалительном состоянии. В этом состоянии верна старая пословица: «Вы — то, что вы едите»: одни продукты могут вызвать усиление воспаления, а другие — уменьшить его.
Если у вас болят суставы из-за воспаления, вам может помочь изменение рациона.
Ограничение на три продукта
Чтобы уменьшить воспаление, ограничьте в своем рационе три следующих компонента:
1. Сахар добавленный . Американский журнал клинического питания обнаружил, что употребление в пищу продуктов с высоким содержанием сахара может вызвать воспаление в организме. Когда мы едим обработанный сахар, он вызывает высвобождение того, что мы называем «воспалительными посредниками», известных как цитокины. Всегда проверяйте этикетку на пищевых продуктах и списки ингредиентов на предмет источников добавленного сахара. Старайтесь получать не более 10 процентов ежедневных калорий за счет добавленных сахаров.Скрытые источники добавленного сахара включают ароматный кофе, йогурты, батончики мюсли, овсяные хлопья быстрого приготовления и хлопья для завтрака.
2. Насыщенные жиры . Исследования доказали, что насыщенные жиры вызывают воспаление в жировых клетках, называемых жировой тканью, что усиливает воспаление, связанное с артритом. Насыщенные жиры — это те жиры, которые обычно остаются твердыми при комнатной температуре. Источники насыщенных жиров включают мясо (особенно красное мясо), пиццу, десерты, сыры и другие жирные молочные продукты, такие как масло.
3. Рафинированные углеводы . Мало того, что большая часть клетчатки была удалена из этого вида пищи, но и «рафинированные углеводы» мало способствуют питанию. Они также связаны с более высоким уровнем воспалительных маркеров в крови. Помните, что воспаление в организме также увеличивает риск других хронических заболеваний, таких как болезни сердца, диабет и воспалительные заболевания кишечника. Продукты, которые считаются рафинированными углеводами, включают белый хлеб, белый рис, печенье и пирожные.
Дополнения к вашему рациону
Добавьте эти высококачественные продукты в свой рацион. Они могут помочь восполнить пробелы в питании и уменьшить боль в суставах:
- Омега-3 жирные кислоты . Этот здоровый жир содержится в таких продуктах, как рыба, орехи и в пищевых добавках, таких как рыбий жир. Жирные кислоты омега-3 уменьшают воспаление и жесткость. Исследования показывают, что у тех, кто ел продукты, богатые омега-3, или принимал добавки с рыбьим жиром, боли в суставах уменьшились. Если вы не любитель рыбы, попробуйте растительные источники омега-3 продуктов, такие как льняной молотый, льняное масло и грецкие орехи.
- Витамин D . « солнечный витамин » важен для работы костей и мышц. Исследования связывают низкий уровень витамина D в крови с повышенным риском остеоартрита и ревматоидного артрита. Источники включают солнечный свет, яичный желток, лосось, жир печени трески и обогащенные продукты, такие как молоко и апельсиновый сок. Прочтите этикетки с лекарствами и поговорите со своим врачом или фармацевтом , чтобы узнать, не подвергает ли какое-либо из ваших лекарств риск развития дефицита витамина D.И убедитесь, что ваш врач назначил тест на витамин D как часть анализа крови для вашего ежегодного осмотра.
- Куркума . Эта специя содержит химическое вещество под названием куркумин, которое может уменьшить боль в суставах и отек, блокируя воспалительные цитокины и ферменты. Клинические испытания куркумы показали долгосрочное улучшение при хронических воспалительных заболеваниях суставов. Добавляйте куркуму в коктейли, яйца или соусы для придания вкуса и противовоспалительного эффекта.
- Экстракт корня имбиря .Экстракт имбиря — это сушеный или свежий корень имбиря. Считается, что он уменьшает боль в суставах и уменьшает воспаление у людей с остеоартритом и ревматоидным артритом. Имбирь также обладает противовоспалительными свойствами, аналогичными ибупрофену.
- Фрукты, овощи и цельнозерновые продукты . Фрукты, овощи и цельнозерновые продукты , входящие в состав здоровой диеты , естественным образом борются с воспалениями, а также могут помочь контролировать ваш вес. Поддержание здорового веса снимает нагрузку на суставы. Избыточный жир также создает и выделяет химические вещества, которые способствуют воспалению в организме. Исследования показали, что на каждый потерянный фунт веса вы уменьшаете нагрузку на коленный сустав на 4 фунта. В дополнение к здоровой диете, необходима регулярная физическая активность , чтобы поддерживать желаемый вес . Регулярно занимайтесь физической активностью, которая включает в себя как аэробные, так и силовые упражнения.
Для получения дополнительной информации и других советов по питанию посетите раздел Nourishing нашего блога о здоровье и благополучии Lifespan Living .
Ревматоидный и реактивный, подагра и др.
Что такое воспалительный артрит?
Воспалительный артрит (IA) — это воспаление суставов, вызванное сверхактивной иммунной системой. Обычно он поражает множество суставов по всему телу одновременно. Воспалительные формы артрита встречаются гораздо реже, чем остеоартрит (ОА), которым страдает большинство людей на более поздних этапах жизни.
В чем разница между остеоартритом и воспалительным артритом?
Основное различие между OA и IA заключается в следующем:
- Остеоартрит возникает в результате физического использования — износ сустава с течением времени (или, иногда, в течение короткого времени в результате травмы).
- Воспалительный артрит — это хроническое аутоиммунное заболевание, при котором ваша иммунная система ошибочно определяет ткани вашего тела как вредные микробы или патогены и атакует их. В результате возникает воспаление пораженных тканей в суставах и вокруг них.
Поскольку остеоартроз вызывает физический износ суставов тела, он обычно появляется у людей старше 50 лет. Чем старше вы становитесь, тем выше вероятность развития остеоартрита.
Поскольку воспалительный артрит является хроническим заболеванием, он поражает людей всех возрастов, часто поражая людей в их пиковом рабочем и детском возрасте.Заболевания IA часто могут быть диагностированы у пациентов в возрасте от 20 до 30 лет. Реже у детей и подростков может быть диагностирована форма детского артрита, такая как ювенильный идиопатический артрит. ИА чаще встречается у женщин, чем у мужчин, и неясно, почему.
Каковы симптомы воспалительного артрита?
Наиболее частыми симптомами воспалительного артрита являются:
- Боль и скованность в суставах после периодов покоя или бездействия, особенно по утрам
- Отек, покраснение и / или ощущение тепла в пораженных суставах
- Воспаление других участков тела, например кожи или внутренних органов, таких как легкие и сердце
Люди с воспалительным артритом обычно испытывают чередующиеся периоды «вспышек» очень интенсивных симптомов с периодами бездействия.
Какие бывают типы воспалительного артрита?
К основным типам воспалительного артрита относятся:
При обнаружении и лечении на ранних стадиях последствия воспалительного артрита могут быть значительно уменьшены или состояние может даже полностью исчезнуть. Важность правильного диагноза, особенно на ранних стадиях заболевания, может предотвратить серьезные, пожизненные артритные осложнения.
Инициатива по раннему артриту Центра воспалительного артрита быстро и эффективно связывает пациентов с ревматологом, который может оценить их боль в суставах и назначить каждому пациенту соответствующий курс лечения.HSS также предлагает специализированные программы поддержки и обучения пациентов при таких состояниях, как волчанка и ревматоидный артрит.
Как лечится воспалительный артрит?
Воспалительный артрит обычно лечат комбинацией лекарств, снимающих отек и боль, а также другими лекарствами, такими как стероиды или иммунодепрессанты, которые регулируют иммунную систему. Чтобы предотвратить потерю подвижности и функции суставов, важно, чтобы пациенты старались балансировать между периодами отдыха (что может помочь предотвратить обострение симптомов) и активностью (что помогает предотвратить чрезмерную жесткость суставов).
Как и в случае остеоартрита, может потребоваться хирургическая операция по замене сустава, если эти нехирургические методы не принесли долговременной пользы.
Узнайте больше о IA из статей ниже или найдите лучшего врача по артриту в HSS для вашего состояния и страхования, выбрав лечащего врача.
Назад в игру Истории пациентов
Артрит и воспаление суставов | Michigan Medicine
Если у вас артрит или воспаление суставов, возможно, вы ищете ответы, которые восстановят качество вашей прежней жизни.
В Michigan Medicine мы вылечили сотни тысяч пациентов с артритом на протяжении десятилетий и вернули их к жизни с меньшей болью и большей подвижностью. И мы можем сделать это за вас.
Типы артритов
Наиболее распространенные типы артрита:
- Остеоартрит — Остеоартрит является наиболее распространенной формой артрита. Остеоартрит может поражать колени, бедра, позвоночник, пальцы рук и ног. Обычно это начинается в изолированном суставе.
- Ревматоидный артрит — Ревматический артрит — это аутоиммунное заболевание, которое означает, что иммунная система дает сбой и атакует организм, а не злоумышленников. Болезнь вызывает воспаление тканей, выстилающих суставы. Ревматоидный артрит может поражать колени, лодыжки, ступни, шею, локти, запястья и кисти рук и часто поражает несколько областей.
- Подагра — Подагра — это разновидность артрита, вызванная избытком мочевой кислоты в крови, которая вызывает воспаление суставов.Подагра может поражать колени, лодыжки и ступни, но чаще всего поражает большой палец ноги.
- Посттравматический артрит — Начинается после травмы, которая приводит к прогрессированию дегенеративных (ухудшающихся) изменений в суставе. Колено, возможно, в прошлом подвергалось хирургическому вмешательству или операции на хряще.
- Псориатический артрит — хроническое (текущее) заболевание, которое характеризуется формой воспаления кожи (псориаз) и некоторых суставов (артрит). Состояние произносится si-or-RAT-tic .
- Септический артрит — Септический артрит может развиться при предыдущей инфекции, разрушившей хрящ.
В Michigan Medicine наши опытные ревматологи проведут соответствующие анализы, чтобы определить, какой у вас тип артрита. Затем мы разработаем эффективный план лечения и объясним ваши варианты. Наш успех в лечении этих типов артрита — и более 80 других типов артритов, от которых страдают миллионы американцев — является результатом нашего комплексного, многопрофильного подхода к уходу за пациентами. При лечении артрита и воспаления суставов мы задействуем все области нашей команды, которые необходимы для решения вашей конкретной проблемы и разработки индивидуального плана лечения для вас.
Безоперационные методы лечения артрита и воспаления суставов
В Michigan Medicine мы считаем, что операция редко является первым вариантом. Сначала мы рассмотрим безоперационные методы лечения артрита и воспаления суставов, такие как изменение образа жизни, противовоспалительные препараты, подтяжки, приспособления для ходьбы и инъекции. Безоперационное лечение зависит от сустава, пораженного артритом. Например, упражнения по снижению веса и укрепляющие упражнения могут помочь стабилизировать колено и уменьшить боль.В зависимости от пациента артрит голеностопного сустава лучше переносится с помощью фиксации голеностопного сустава. Что касается бедра, то потеря веса и использование трости на противоположной стороне могут иметь значение.
Хирургия артрита и воспаления суставов
Если лечение не работает, повреждение серьезное или боль влияет на ваш сон и образ жизни, мы можем порекомендовать операцию. Мы предлагаем варианты хирургического вмешательства в зависимости от типа артрита и пораженной части тела. Как академический медицинский центр мы активно участвуем в ведущих исследованиях, что означает, что мы можем предложить нашим пациентам различные хирургические варианты, включая компьютерную хирургию и менее инвазивные операции.
Варианты операций при артрите и воспалении суставов включают:
- Артроскопия — Артроскопия — это минимально инвазивный подход к лечению предартритических проблем внутри сустава путем выполнения небольших разрезов и использования инструментов размером с карандаш и крошечной камеры для наблюдения и работы внутри сустава.
- Замена сустава или частичная замена сустава (также известная как артропластика) — Наиболее распространенной полной заменой сустава является замена бедра и колена, но артропластика также используется для плеча, локтя, голеностопного сустава и сустава.Michigan Medicine — один из немногих поставщиков медицинских услуг на юго-востоке Мичигана, которые предлагают полную замену голеностопного сустава, и у нас есть большой опыт в этой процедуре. Частичная замена сустава может быть выполнена на поврежденной части сустава, например на колене, бедре, руке или запястье.
- Остеотомия — Остеотомия включает разрезание и последующее выравнивание кости, чтобы сместить вес с той части сустава, которая изнашивается.
Наши хирурги-ортопеды известны на национальном и международном уровнях своим опытом в замене и восстановлении суставов, пораженных артритом.
Мы — государственные эксперты по замене суставов
Из-за нашего интереса к повышению качества мы являемся членами-основателями Michigan Arthroplasty Registry, группы хирургов-ортопедов и медицинских специалистов, которые хотят улучшить качество ухода за пациентами, которым в Мичигане проводятся процедуры замены тазобедренного, коленного и плечевого суставов. Координационный центр этого проекта, финансируемого Blue Cross Blue Shield of Michigan, также находится в Michigan Medicine.
Свяжитесь с нами / Запишитесь на прием по телефону
- MedSport по телефону 734-930-7400 или по бесплатному телефону 877-877-9333
- Ортопедия по тел. 734-936-5780
- Ревматологическая служба 888-229-3065
Выбор поставщика медицинских услуг — очень важное решение.Поскольку мы обладаем большим опытом лечения артритов и воспалений суставов, мы хотели бы помочь вам изучить возможные варианты. Посетите нашу страницу «Контакты», чтобы увидеть список клиник и их контактную информацию. Наши сотрудники будут рады обсудить с вами, чем мы можем помочь.
Мичиганский центр комплексной медицины рук
Наша команда специалистов Центра комплексного лечения рук специализируется на оказании комплексной помощи при различных проблемах рук. Наши специалисты по кистям подходят к каждому случаю индивидуально, разрабатывая индивидуальный план, разработанный для максимального восстановления формы и функции, от травм при артрите до врожденных заболеваний рук и до самых сложных реконструкций.В зависимости от типов заболеваний рук, с которыми сталкиваются наши пациенты, наши врачи помогут выбрать лучшие методы лечения или процедуры, чтобы максимально улучшить функциональность рук и их внешний вид. Посетите страницу комплексного центра лечения рук, чтобы узнать больше о программе и связаться с нашими специалистами по руке.
Воспалительный артрит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Воспалительный артрит включает группу артритов, сопровождающихся болью в суставах, опухолью, теплом и болезненностью в суставах, а также утренней скованностью, которая сохраняется в течение часа.Поскольку большинство воспалительных форм артрита являются системными, симптомы, связанные с воспалением, могут возникать в других частях тела, включая кожную сыпь, воспаление глаз, выпадение волос, сухость во рту и лихорадку. Повышенное количество клеток и воспалительных веществ в суставе может раздражать его, в свою очередь, изнашивая хрящ и отек синовиальной оболочки. На этом занятии рассматривается этиология, проявления, оценка и лечение воспалительного артрита, а также рассматривается роль межпрофессиональной группы в оценке, диагностике и лечении состояния.
Целей:
Рассмотрите различные формы воспалительного артрита.
Обрисуйте компоненты надлежащей оценки и оценки пациента с воспалительным артритом, включая любые указанные визуализационные исследования.
Обобщите доступные варианты лечения различных форм воспалительного артрита.
Объясните важность стратегии межпрофессиональной команды для улучшения координации оказания помощи и коммуникации, чтобы помочь в быстрой диагностике различных воспалительных артритов и улучшении результатов у пациентов, у которых диагностировано это состояние.
Введение
Артрит определяется как «болезненное воспаление и скованность суставов». Артрит можно разделить на две категории: воспалительный артрит и невоспалительный артрит. Определение того, является ли артрит у пациента воспалительным или невоспалительным, является важным первым шагом на пути к дальнейшей диагностике и ведению пациента. Воспалительный артрит обычно связан с классическими симптомами воспаления — dolor (боль), rubor (эритема), calor (тепло), опухоль (опухоль) и functio laesa (потеря функции), хотя все признаки могут не всегда присутствовать. .Воспалительный артрит может быть вызван несколькими этиологиями, включая инфекционную и неинфекционную, и может быть связан или не связан с системными особенностями основного состояния, вызывающего воспалительный артрит. Если не лечить воспалительный артрит, он неизменно приводит к повреждению и деформации суставов. [1] [2]
Этиология
Этиология воспалительного артрита включает:
Инфекционный или септический артрит: Организмы, вызывающие инфекционный артрит, включают Staphylococcus aureus , Streptococcal pneumoniae , бактерии Streptococcal pneumoniae , бактерии Mycorebaccium burgdorferi , споротрихоз, кокцидиоидомикоз, вирусы ( парвовирус , энтеровирус и краснуха ).Септический артрит обычно бывает мономикробным. Полимикробные инфекции обычно встречаются реже и возникают при проникающей травме суставной щели. Септический артрит, вызванный грамотрицательными бактериями, обычно наблюдается при травмах или внутривенном введении наркотиков. [3] [4]
Кристаллический артрит: Кристаллический артрит включает подагру, псевдоподагра и болезнь основного фосфата кальция (BCP). Гиперурикемия, приводящая к отложению кристаллов мононатрия урата натрия в суставной щели, вызывает подагру.Гиперурикемия является предрасполагающим фактором подагры, хотя у 80% людей с гиперурикемией подагра никогда не развивается. Гиперурикемия может быть вызвана первичной или вторичной гиперпродукцией или недостаточной экскрецией мочевой кислоты, конечного продукта метаболизма пуринов. Псевдоподагра вызывается синовиальным воспалением, вызванным отложением кристаллов пирофосфата кальция в хрящах. Большинство случаев отложения пирофосфата кальция (CPPD) являются идиопатическими, но с этим заболеванием могут быть связаны нарушения метаболизма кальция, фосфора или магния, семейный хондрокальциноз и гемохроматоз.Базисная фосфатно-кальциевая болезнь встречается редко и может проявляться в сочетании с гипотиреозом и сахарным диабетом.
Аутоиммунный воспалительный артрит: Это широкая категория, которую можно разделить на несколько категорий:
Ревматоидный артрит — серопозитивный или серонегативный.
Юношеский идиопатический артрит.
- Серонегативный спондилоартрит — это семейство HLA-B27-ассоциированных артропатий включает псориатический артрит, анкилозирующий спондилит, реактивный артрит, артрит, связанный с воспалительным заболеванием кишечника, и нерадиографический спондилоартрит.[5]
Синдром SAPHO — синовит, угри, пустулез, гиперостоз и остит.
- Артрит, связанный с основной соединительной тканью или аутоиммунными заболеваниями — артрит является частым клиническим проявлением нескольких ревматических и аутоиммунных заболеваний, таких как:
Системная красная волчанка
Лекарственная волчанка
Синдром Шегрена
Смешанное заболевание соединительной ткани
Системный склероз
Воспалительная миопатия Васкулит: Henoch Schnolein Purpura, ANCA-ассоциированный васкулит
Саркоидоз
Рецидивирующий полихондрит
- Артрит, связанный со злокачественными новообразованиями — Воспалительный артрит может быть частым паранеопластическим феноменом.
Эпидемиология
Ежегодная заболеваемость ранним воспалительным артритом колеблется от 115 до 271 на 100 000 взрослых, а частота недифференцированного воспалительного артрита (UA) колеблется от 41 до 149 на 100 000 взрослых. Из них у 13–54% пациентов с недифференцированным воспалительным артритом разовьется ревматоидный артрит (РА), а у 21–87% недифференцированный воспалительный артрит будет сохраняться как таковой. Конкретный диагноз может быть поставлен при обращении примерно у 70% таких пациентов, наиболее распространенным из которых является ревматоидный артрит.[6] [7] [8] Подагра является наиболее распространенным воспалительным артритом, а ревматоидный артрит — наиболее распространенным аутоиммунным воспалительным артритом. В то время как женщины чаще, чем мужчины, имеют большинство аутоиммунных воспалительных артритов, таких как ревматоидный артрит, системная красная волчанка и синдром Шегрена, подагра и серонегативный спондилоартрит чаще встречаются у мужчин, чем у женщин. Возраст начала варьирует, ювенильный идиопатический артрит обычно проявляется в возрасте до 10 лет, большинство аутоиммунных воспалительных артропатий проявляется в раннем взрослом возрасте, в то время как поздний возраст начала не является редкостью при аутоиммунных воспалительных артропатиях и паранеопластических воспалительных артритах.
Патофизиология
Патофизиология различна и различается в зависимости от основной этиологии воспалительного артрита. Внешний или аутоантиген, приводящий к иммуноопосредованному воспалительному ответу за счет притока воспалительных клеток, таких как нейтрофилы, лимфоциты и макрофаги, из кровотока в синовиальную мембрану и связан с гиперплазией синовиальных фибробластов. В некоторых случаях повреждение хряща и кости может вызвать разрушение сустава. Прямая инвазия сустава инфекционным организмом, приводящая к воспалению синовиальной оболочки, обычно является основным патогенезом большинства инфекционных артритов.Кроме того, инфекционные агенты, такие как гепатит B, гепатит C, парвовирус B19, могут вызывать иммунный ответ, приводящий к возникновению воспалительного артрита. [9] [10] [11] При аутоиммунных воспалительных артропатиях взаимодействие экологических и генетических факторов приводит к активации иммунной системы, что приводит к воспалительному артриту. При кристаллических артропатиях наличие кристаллов в синовиальной оболочке действует как антиген, ведущий к каскаду воспалительных процессов, опосредованных нейтрофилами.
История и физика
Несмотря на то, что существует значительное совпадение, большинство воспалительных артропатий можно классифицировать на основе истории болезни и физического обследования.Симптомы обычно возникают остро при инфекционных и кристаллических артропатиях, в то время как подострые или коварные при большинстве аутоиммунных воспалительных артропатий. Инфекционный артрит обычно бывает моноартикулярным. Кристаллические артропатии могут быть моноартикулярными, олигоартикулярными или полиартикулярными. Хотя большинство аутоиммунных воспалительных артропатий являются полиартикулярными, они могут изначально иметь олигоартикулярную или моноартикулярную картину, постепенно переходящую в полиартикулярную картину. Бактериальный инфекционный артрит чаще встречается в ранее поврежденных суставах и нижних конечностях, таких как колени.Воспалительный артрит при болезни Лайма обычно проявляется острым моноартикулярным воспалением колена.
Воспалительный артрит, вторичный по отношению к таким вирусам, как гепатит B, гепатит C, парвовирус B19, обычно полиартикулярный и может имитировать ревматоидный артрит. 50% пациентов с подагрой имеют подагру, которая представляет собой острый воспалительный артрит 1-го плюснефалангового сустава стопы. 1-й плюснефаланговый сустав в конечном итоге поражается у 90% пациентов с подагрой.Псевдоподагра чаще встречается в коленях, запястьях, а также во 2-м и 3-м пястно-фаланговых суставах кистей. Базовая фосфатно-кальциевая болезнь чаще поражает плечи. Ревматоидный артрит обычно поражает мелкие суставы верхних и нижних конечностей, но не затрагивает позвоночник (кроме С1-С2) и дистальные межфаланговые суставы рук. Пациенты с серонегативными спондилоартропатиями могут иметь поражение оси и периферический воспалительный артрит, у этих пациентов предрасположенность к суставам нижних конечностей.Энтезит и дактилит часто наблюдаются при серонегативных спондилоартропатиях. Пациенты с воспалительным артритом, связанным с другими заболеваниями соединительной ткани, такими как системная красная волчанка, обычно имеют другие системные клинические признаки, такие как кожная сыпь при системной красной волчанке, склеродактилия при системном склерозе, сухой кератоконъюнктивит при синдроме Шегрена и т. Д. [12]
Таким образом, сведения о начале артрита, количестве пораженных суставов, симметрии поражения, распределении поражения и характере поражения могут дать ключ к разгадке потенциальной основной этиологии воспалительного артрита у пациента.
Оценка
Лаборатории
Повышение маркеров воспаления, таких как скорость оседания эритроцитов и С-реактивный белок, часто наблюдается при всех воспалительных артропатиях. Часто наблюдаются тромбоцитоз и анемия при хронических заболеваниях. Лейкоцитоз обычно сопровождает инфекционный артрит, тогда как лейкопения может быть признаком инфекционного артрита, связанного с основными аутоиммунными заболеваниями, такими как системная красная волчанка. Почечная функция может быть нарушена у пациентов с подагрой, у которых с большей вероятностью будет ассоциированное хроническое заболевание почек.Гиперурикемия часто наблюдается у пациентов с подагрой, хотя уровни мочевой кислоты в сыворотке могут быть ложно низкими во время острого приступа подагры. Пациенты с псевдоподагрой, вторичной по отношению к основным метаболическим заболеваниям, таким как гиперкальциемия, гиперпаратиреоз, гипомагниемия и гемохроматоз, могут иметь лабораторные отклонения, связанные с основным заболеванием. При выявлении аутоиммунного воспалительного артрита необходимо провести специальное серологическое обследование. Пациенты с ревматоидным артритом часто имеют положительный ревматоидный фактор и / или антитела против циклического цитруллинированного пептида.Пациенты с основными заболеваниями соединительной ткани, такими как системная красная волчанка, синдром Шегрена, смешанное заболевание соединительной ткани, воспалительные миопатии и системный склероз, могут иметь ассоциированные аутоантитела, такие как антинуклеарные антитела и более специфические аутоантитела, такие как антитела к двухцепочечной ДНК, анти- Антитело Смита, антитело против Ro, антитело против La и т. Д.
Анализ синовиальной жидкости
Аспирация синовиальной жидкости и подробный анализ имеют решающее значение при оценке воспалительного артрита.3 клетки и / или более 90% нейтрофилов имеют строго положительный коэффициент вероятности быть связанным с септическим артритом, хотя он также может присутствовать при острой подагре или псевдоподаграх. Септический артрит и кристаллические артропатии обычно имеют нейтрофильное преобладание, тогда как ревматоидный артрит обычно имеет преобладание лимфоцитов в синовиальной жидкости. Кристаллы мононатрия урата при микроскопии в поляризованном свете имеют игольчатую форму и обладают сильным отрицательным двойным лучепреломлением. Кристаллы пирофосфата кальция на микроскопии в поляризованном свете или ромбовидные со слабо положительным двойным лучепреломлением.Основные кристаллы фосфата кальция не видны при микроскопии в поляризованном свете и требуют специального окрашивания для визуализации.
Изображения
Обычные рентгенограммы могут быть изначально нормальными при раннем воспалительном артрите или могут показать околосуставную остеопению. По мере прогрессирования заболевания околосуставные эрозии могут наблюдаться при воспалительном артрите, таком как ревматоидный артрит. [1] [13] [14] Для сравнения, эрозии подагры имеют тенденцию быть прилегающими к суставам / укусам крысы с выступающими краями.Хондрокальциноз или отложение CPPD можно легко визуализировать на простых рентгенограммах. Кальцификации энтезов можно увидеть при серонегативном спондилоартрите. Рентгенограммы при ранних аксиальных спондилоартропатиях являются нормальными, но могут показать сращение бамбукового позвоночника и крестцово-подвздошного сустава и эрозии на более поздних стадиях болезни. МРТ может быть полезным инструментом, особенно если рентгенограммы не являются диагностическими. МРТ более чувствительна, чем обычная пленка, при оценке синовита, эрозий, сакроилеита и имеет гораздо более высокую чувствительность, чем рентгеновские лучи.КТ обычно не помогает при оценке воспалительных артропатий, но может использоваться для выявления хондрокальциноза или эрозий костей, если они не видны на простых рентгенограммах. Ультразвук опорно-двигательного аппарата является чрезвычайно полезным инструментом для оценки периферического воспалительного артрита и может помочь оценить наличие синовита, степень синовита, наличие эрозий или хондрокальциноза, а также может использоваться для выполнения диагностических исследований под контролем ультразвука. Сканирование суставов ядерной медициной обычно не является предпочтительным методом из-за его высокой чувствительности, но очень низкой специфичности, но может использоваться для оценки наличия или отсутствия воспаления и для оценки инфекций протезных суставов.
Лечение / ведение
Воспаление, как правило, обратимо, а разрушение суставов — нет. Раннее и соответствующее лечение может предотвратить сохранение / прогрессирование заболевания, повреждение суставов и инвалидность.
Своевременная диагностика и лечение септического артрита имеют первостепенное значение, поскольку невылеченный септический артрит или задержка в лечении неизменно приводят к необратимому разрушению суставов и другим осложнениям, таким как сепсис. После проведения анализа синовиальной жидкости следует начать внутривенное введение антибиотиков с широким охватом, которое впоследствии может быть назначено на основании анализа чувствительности анализа синовиальной жидкости.В некоторых случаях может потребоваться совместный лаваж и ортопедическая оценка. Инфекции протезных суставов трудно поддаются лечению. Удаление оборудования с последующим применением спейсера и длительным курсом антибиотиков перед повторной операцией по замене оборудования обычно показано при инфекциях протезных суставов.
Подагра и псевдоподагра могут имитировать септический артрит. У пациентов с острым моноартритом, если септический артрит был исключен анализом синовиальной жидкости, а диагноз подагры или псевдоподагра был подтвержден анализом синовиальной жидкости, лечение противовоспалительными средствами, такими как пероральные, системные или внутрисуставные кортикостероиды, Следует продолжить применение НПВП или колхицина.Выбор средства зависит от тяжести воспалительного артрита, а также сопутствующих заболеваний у пациента. [15] У пациентов с рецидивирующими острыми приступами подагры или пациентов с подагрой с хроническим заболеванием почек, тофусами или эрозиями также следует рассмотреть возможность лечения уратоснижающей терапией.
У пациентов с аутоиммунным воспалительным артритом решающее значение имеет раннее лечение для подавления воспаления и предотвращения повторного воспаления, прогрессирования заболевания и повреждения суставов. Выбор лечения зависит от основной этиологии.Традиционные противоревматические препараты, модифицирующие заболевание, такие как метотрексат, лефлуномид, сульфасалазин и гидроксихлорохин, обычно являются препаратами первой линии, и при отсутствии ответа лечение биологическими противоревматическими препаратами, модифицирующими заболевание, должно проводиться по мере необходимости. [16] Пациентам, получающим лечение противоревматическими препаратами, модифицирующими болезнь, показан тщательный мониторинг с использованием исходных и серийных лабораторий. Первоначальной терапевтической целью является достижение значительного клинического улучшения в течение 3 месяцев, которое можно определить как снижение активности заболевания не менее чем на 50%.[7] [17] [18] Комбинированная терапия общепринятыми противоревматическими препаратами, модифицирующими заболевание, с другими общепринятыми или модифицирующими биологическое заболевание противоревматическими препаратами более эффективна и часто необходима для борьбы с заболеванием. Комбинированная терапия противоревматическими препаратами, изменяющими биологическое заболевание, не рекомендуется из-за повышенного риска инфекций. Длительное использование кортикостероидов обычно не рекомендуется, особенно в умеренных и высоких дозах из-за опасений относительно побочных эффектов. Роль кортикостероидов в лечении хронического аутоиммунного воспалительного артрита в идеале должна быть ограничена при лечении обострений с помощью необходимого снижения дозы кортикостероидов.
Хирургия редко требуется на ранних стадиях воспалительного артрита, но может быть рассмотрена у пациентов с хроническими деформациями из-за лежащих в основе хронических аутоиммунных воспалительных артропатий, таких как ревматоидный артрит. Межпрофессиональный командный подход, включая обучение пациентов, физиотерапию и трудотерапию, диету и изменение образа жизни, может значительно улучшить результаты лечения пациентов.
Дифференциальный диагноз
Очень важно отличать воспалительный артрит от невоспалительного.Наиболее распространенной формой невоспалительного артрита является остеоартрит, который обычно имеет незаметное начало и постепенно ухудшается. Типичные суставы, пораженные первичным остеоартритом, включают колени, бедра, поясничный отдел позвоночника, 1-е плюснефаланговые суставы стопы, проксимальные и дистальные межфаланговые суставы рук и 1-й запястно-пястный сустав запястья. Повторяющееся использование или травмы могут привести к поражению и других суставов, таких как плечи, локти, лодыжки и запястья. Он может быть симметричным или несимметричным.Изменения костной гипертрофии можно ощутить при осмотре, особенно в руках и ногах. Сустав может быть болезненным и опухшим, но покраснение или тепло обычно отсутствуют. Анализ синовиальной жидкости показывает невоспалительную жидкость. Рентгенограммы могут показать характерные остеоартрозные изменения с потерей суставной щели и остеофитов. Эрозии редки, но центральные эрозии типа «крыло чайки» можно увидеть при эрозивном остеоартрите рук с поражением проксимальных и дистальных межфаланговых суставов.
Прогноз
Прогноз зависит от причины артрита.При своевременном и надлежащем лечении острые воспалительные артропатии, такие как септический артрит или артрит, вызванный кристаллами, имеют отличный прогноз. Задержка с лечением или неправильный диагноз могут привести к эрозиям и необратимому повреждению суставов, которое может быть агрессивным, особенно при септическом артрите. У пациентов с ревматоидным артритом или серонегативным спондилоартритом раннее и агрессивное лечение может предотвратить долгосрочные осложнения, такие как эрозии и деформации суставов. Прогноз воспалительного артрита, связанного с основными заболеваниями соединительной ткани, зависит от основного заболевания.[19]
Осложнения
Осложнения септического артрита возникают из-за несвоевременного лечения или массового диагноза, что может привести к агрессивному и необратимому повреждению суставов. Хроническая подагра, ревматоидный артрит и серонегативный спондилоартрит могут быть связаны с эрозивными изменениями и повреждением суставов, что может мешать повседневной деятельности.
Сдерживание и обучение пациентов
Пациентам с кристаллическими артропатиями, такими как подагра, необходимо просвещение по вопросам диеты и изменения образа жизни, которые могут помочь при подагре.Пациенты с хроническими воспалительными артропатиями часто нуждаются в длительных иммуносупрессивных препаратах. Им нужны консультации о потенциальных преимуществах и побочных эффектах этих лекарств, а также о необходимости регулярного мониторинга лабораторных исследований. Наконец, они также должны понимать важность регулярных упражнений.
Улучшение результатов команды здравоохранения
Для достижения наилучших результатов у пациентов с воспалительным артритом показан межпрофессиональный командный подход.Пациентам с септическим артритом может потребоваться комплексное обследование в области внутренних болезней, ортопедии, ревматологии и инфекционных заболеваний. Для пациентов с другими аутоиммунными воспалительными артропатиями чрезвычайно важно тесное общение между ревматологом и врачом. Кроме того, фармацевты могут помочь в просвещении пациентов о лекарствах, а команда медсестер может помочь в обеспечении соблюдения пациентом режима лечения. Лечебная физкультура и трудотерапия часто играют ключевую роль, помогая пациентам поддерживать полный спектр функций суставов и побуждая их заниматься физическими упражнениями и терять вес.[Уровень 5]
Ссылки
- 1.
- Кренн В., Вальдштейн В., Наджм А., Перино Г., Голке Р. [Принципы гистопатологической классификации ревматических заболеваний суставов: вклад патологии в диагностику]. Ортопад. 2018 ноя; 47 (11): 941-948. [PubMed: 30255358]
- 2.
- Берман С., Бухер Дж., Койфман А., Лонг Б.Дж. Неожиданные осложнения ревматоидного артрита. J Emerg Med. 2018 ноя; 55 (5): 647-658. [PubMed: 30253957]
- 3.
- Kłodziński Ł, Wisłowska M.Сопутствующие заболевания ревматического артрита. Reumatologia. 2018; 56 (4): 228-233. [Бесплатная статья PMC: PMC6142024] [PubMed: 30237627]
- 4.
- Пауэлл А.П., Инглиш Дж. Упражнения для спортсменов с воспалительным артритом. Curr Sports Med Rep.2018 сентябрь; 17 (9): 302-307. [PubMed: 30204634]
- 5.
- Премкумар А., Морс К., Левак А.Е., Бостром М.П., Карли А.В. Инфекция перипротезного сустава у пациентов с воспалительным заболеванием суставов: профилактика и диагностика. Curr Rheumatol Rep.10 сентября 2018; 20 (11): 68.[Бесплатная статья PMC: PMC6543529] [PubMed: 30203376]
- 6.
- Северин П., Бринкс Р., Шнайдер М., Хаазе И., Ворденбоймен С. Распространенность и частота псориаза и псориатического артрита. Ann Rheum Dis. 2019 Февраль; 78 (2): 286-287. [PubMed: 30242033]
- 7.
- Холройд С.Р., Сет Р., Бухари М., Малавия А., Холмс С., Кертис Е., Чан С., Юсуф М.А., Литвик А., Смолен С., Топлифф Дж., Беннет С., Хамфрис Дж., Green M, Ledingham J. Руководство по безопасности биологических DMARD Британского общества ревматологов при воспалительном артрите.Ревматология (Оксфорд). 01 февраля 2019; 58 (2): 372. [PubMed: 30239912]
- 8.
- Tuncer T, Gilgil E, Kaçar C, Kurtaiş Y, Kutlay Ş, Bütün B, Yalçin P, Akarirmak Ü, Altan L, Ardiç F, Ardiçoğlu Ö, Altay Z, Cantürr Черрагоглу Л., Чевик Р., Демир Х, Дурмаз Б., Дурсун Н., Дуруёз Т., Эрдоган С., Эвчик Д., Гюрсой С., Хизметли С., Каптаноглу Е., Кайхан О, Кирнап М., Кокино С., Козаноглу Е., Куран Б., Нас , Öncel S, Sindel D, Orkun S, Sarpel T, Savaş S, endur ÖF, enel K, Uurlu H, Uzunca K, Tekeoğlu İ, Guillemin F.Распространенность ревматоидного артрита и спондилоартрита в Турции: общенациональное исследование. Arch Rheumatol. 2018 июн; 33 (2): 128-136. [Бесплатная статья PMC: PMC6117145] [PubMed: 30207568]
- 9.
- Миёси М., Лю С. Модели индуцированного коллагеном артрита. Методы Мол биол. 2018; 1868: 3-7. [PubMed: 30244448]
- 10.
- Nguyen CT, Bloch Y, Składanowska K, Savvides SN, Adamopoulos IE. Патофизиология и ингибирование передачи сигналов IL-23 при псориатическом артрите: молекулярное понимание.Clin Immunol. 2019 Сен; 206: 15-22. [Бесплатная статья PMC: PMC6401348] [PubMed: 30196070]
- 11.
- Руис Л., Лопес П., Суарес А., Санчес Б., Марголлес А. Роль кишечной микробиоты при волчанке: что мы знаем в 2018 году? Эксперт Рев Клин Иммунол. 2018 Октябрь; 14 (10): 787-792. [PubMed: 30173572]
- 12.
- Senthelal S, Li J, Goyal A, Bansal P, Thomas MA. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Артрит. [PubMed: 30085534]
- 13.
- Bakker PAC, Ramiro S, Ez-Zaitouni Z, van Lunteren M, Berg IJ, Landewé R, Ramonda R, van Oosterhout M, Reijnierse M, van Gaalen FA, van der Heijde D. Полезно ли повторять магнитно-резонансную томографию крестцово-подвздошных суставов через три месяца или один год при диагностике пациентов с хронической болью в спине и подозрением на осевой спондилоартрит? Arthritis Rheumatol. 2019 Март; 71 (3): 382-391. [Бесплатная статья PMC: PMC6593866] [PubMed: 30203929]
- 14.
- Ventura-Ríos L, Faugier E, Barzola L, De la Cruz-Becerra LB, Sánchez-Bringas G, García AR, Maldonado R, Roth J, Эрнандес-Диас К.Надежность ультразвукового исследования для выявления воспалительных поражений и структурных повреждений при ювенильном идиопатическом артрите. Pediatr Rheumatol Online J. 2018, 17 сентября; 16 (1): 58. [Бесплатная статья PMC: PMC6142317] [PubMed: 30223838]
- 15.
- Фитцджеральд Дж. Д., Далбет Н., Микулс Т., Бриньярделло-Петерсен Р., Гайятт Г., Абелес А. М., Гелбер А. С., Харролд Л. Р., Ханна Д., Кинг С., Леви Дж., Либби К., Маунт Д., Пиллинджер М. Х., Розенталь А., Сингх Дж. А., Симс Дж. Э., Смит Б. Дж., Венгер Н. С., Бэ СС, Данве А., Ханна П. П., Ким С. К., Ленерт А., Пун С., Касим А., Сехра СТ , Шарма ТСК, Топровер М., Тургунбаев М., Цзэн Л., Чжан М.А., Тернер А.С., Неоги Т.Руководство Американского колледжа ревматологии по лечению подагры, 2020 г. Arthritis Care Res (Хобокен). 2020 июн; 72 (6): 744-760. [PubMed: 32391934]
- 16.
- Бенджамин О., Бансал П., Гоял А., Лаппин С.Л. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 6 июля 2021 г. Антиревматические препараты, модифицирующие болезнь (DMARD) [PubMed: 29939640]
- 17.
- Duruöz MT, Ünal Ç, Ulutatar F, Sanal Toprak C, Gündüz OH. Валидность и надежность турецкой версии шкалы оценки сна Дженкинса при ревматоидном артрите.Arch Rheumatol. 2018 июн; 33 (2): 160-167. [Бесплатная статья PMC: PMC6117144] [PubMed: 30207571]
- 18.
- Цербини CAF, Абуд-Мендоса С., Мендес-Патарройо П., Де Анджело Андраде М., Педерсен Р., Влахос Б., Борленги CE. Поддержание низкой активности заболевания и ремиссии с помощью комбинированной терапии этанерцепт-модифицирующими заболевание противоревматическими препаратами (DMARD) по сравнению с лечением только DMARD у латиноамериканских пациентов с активным ревматоидным артритом: анализ подгруппы рандомизированного исследования. Медицина (Балтимор).2018 сентябрь; 97 (36): e11989. [Бесплатная статья PMC: PMC6133462] [PubMed: 30200078]
- 19.
- Yu D, Peat G, Jordan KP, Bailey J, Prieto-Alhambra D, Robinson DE, Strauss VY, Walker-Bone K, Silman A, Mamas М., Блэкберн С., Дент С., Данн К., Судья А., Протеро Дж., Уилки Р. Оценка бремени опорно-двигательного аппарата для здоровья населения с использованием электронных медицинских карт первичной медико-санитарной помощи. Ревматология (Оксфорд). 2021, 09 февраля; [Бесплатная статья PMC: PMC8487274] [PubMed: 33560340]
Артрит? Симптомы суставов, которые нельзя игнорировать (и те, которые можно игнорировать)
Колени, локти, пальцы, запястья, лодыжки — ваше тело полно мест, где ваши кости соединяются друг с другом.И на этих перекрестках, как и на дорогах, что-то может пойти не так, от травм до артрита или других заболеваний.
Как узнать? Следите за этими совместными симптомами.
Боль по ночам.
Часто боль, связанная с раздраженным суставом, хорошо переносится, когда суставы работают в течение дня. «Но если он просыпается ночью, это может быть признаком того, что происходит что-то более серьезное», — говорит ревматолог Джонса Хопкинса Ребекка Манно, M.Д., M.H.S.
Отек, покраснение и / или тепло.
Отек суставов, покраснение в этой области или участок кожи, который необычно теплый на ощупь, — все это признаки воспаления, которое может быть вызвано артритом, инфекцией или другой причиной.
Утренняя скованность, которая проходит часами.
«Многие люди с возрастом чувствуют себя немного скованными по утрам», — говорит Манно. «Если это длится менее 30 минут и становится легче по мере движения, это не слишком беспокоит.Но если он не исчезнет до обеда или позже, это признак того, что происходит что-то еще «.
Боль, которая не проходит.
Как и в случае с ригидностью, если вы чувствуете, что что-то «не работает», что длится долго, стоит проверить это. Дискомфорт, который приходит и уходит, вызывает меньшее беспокойство.
Боль в суставах плюс случайные симптомы.
Лихорадка? Сыпь? Язвы во рту? Новые симптомы являются тревожным сигналом, когда они совпадают с надоедливым суставом, даже если они не кажутся связанными.Недавние путешествия или укусы насекомых — это еще одно кажущееся совпадение, о котором стоит упомянуть вашему врачу.
Боль достаточно сильная, чтобы изменить ваши повседневные привычки.
Вы избегаете определенных магазинов, чтобы сэкономить шаги? Пропускаете занятия, которые вам нравятся? «Люди создают обходные пути. Адаптация возможна в течение дня или около того, если вы поворачиваете лодыжку. Но если вы все еще делаете это месяц спустя, что-то не так, — говорит Манно.
Отек суставов — обзор
Разное
Травматический артрит
Отек суставов, связанный с травмой, встречается у детей старшего школьного возраста и подростков.Синдромы чрезмерной нагрузки или структурные аномалии суставов являются обычными причинами такого преходящего отека сустава. Острая травма может привести к кровотечению из-за внутрисуставного перелома, вывиха сустава или разрыва большой внутрисуставной связки. ЮИА гораздо чаще встречается у детей раннего возраста, чем травматический артрит.
Хондролиз
Идиопатический хондролиз бедра характеризуется болью и хромотой в подростковом возрасте с прогрессирующей потерей суставного хрящевого пространства из-за неопределенного, но предполагаемого воспалительного процесса.Это может произойти как явно идиопатическое событие или вторично по отношению к другой патологии тазобедренного сустава, в частности, заболеванию SCFE или LCP, а также было описано в связи с длительной иммобилизацией, тяжелой травмой и септическим артритом, ревматоидным артритом и синдромом Стиклера. Связь со спондилоартропатией была постулирована, но не подтверждена; другие авторы считают это состояние самостоятельной разновидностью ювенильного артрита. 224 Девочки страдают больше, чем мальчики, и афроамериканцы могут быть более серьезно затронуты, чем другие расовые группы.Симптомы боли и скованности обычно односторонние. Системные признаки отсутствуют, и исследования (гематологические, микробиологические, иммунологические, реактивы острой фазы) в норме. Ранние рентгенограммы могут быть нормальными, а поздние рентгенограммы обычно показывают регионарный остеопороз, преждевременное закрытие физического отдела бедренной кости, сужение суставной щели и боковой разрастание головки бедренной кости. Ранние результаты МРТ включают геометрическую область аномальной интенсивности сигнала с центром в проксимальном эпифизе бедренной кости, сопровождающуюся ипсилатеральным нечетко выраженным отеком вертлужной впадины, легкой синовиальной гипертрофией и минимальной (если вообще есть) суставной жидкостью. 225 Некоторые пациенты выздоравливают, но у многих развивается болезненный и инвалидизирующий остеоартрит бедра. В одном исследовании все 11 пациентов, в среднем через 13 лет после обращения, имели постоянную боль и скованность с серьезным радиологическим повреждением. 226 Лечение включает в себя защитную нагрузку, НПВП, физиотерапию и ортопедическое вмешательство по мере необходимости. 227 Роль внутрисуставных инъекций стероидов неясна, и в настоящее время не существует схемы лечения с доказанной пользой.
Боль при росте
Термин «боли при росте» употребляется неправильно, потому что пиковая частота возникновения боли не совпадает с периодом пика роста. 228-230 Авторы предпочитают термин «доброкачественные ночные боли детства»; однако общепринятого альтернативного термина не существует. 231-233 Боли роста следует ограничить выявлением довольно узкого спектра жалоб (Таблица 47–9). У детей, у которых при осмотре наблюдаются необычные симптомы или отклонения от нормы, такие как болезненность, местный отек или эритема, не следует диагностировать это состояние.
Опросы детей школьного возраста показали, что от 10% до 20% страдают от боли роста. 231 232 234 Чаще всего встречается у детей дошкольного и школьного возраста. Боль, как правило, несуставная, поражает обе нижние конечности и часто локализуется глубоко в бедре, голени и икре или под коленом. Доброкачественная боль в паху, спине или верхних конечностях встречается гораздо реже. Он может быть спровоцирован физическими упражнениями и обычно снимается массажем. По вечерам или ночью возникает боль, длящаяся от нескольких минут до нескольких часов и часто мешающая сну, но исчезающая к утру.Частота приступов варьируется от ежедневного до одного раза в несколько месяцев, часто после дня высокой физической активности. 235 Боли роста никогда не связаны с лихорадкой, потерей веса, ночным потоотделением, легкими синяками или хромотой. Дети с такой болью имеют совершенно нормальные модели активности и нормальные физические осмотры во время и после приступа. Результаты лабораторных исследований и рентгенографии в норме.
Этиология и патофизиология боли неизвестны. Теории включают более низкий болевой порог, чрезмерное использование, снижение прочности костей, биомеханические аномалии и материнскую тревогу. 236 Однако длительный клинический опыт лечения таких болей у многих детей доказал, что они не предвещают серьезных заболеваний. Успешное управление включает в себя информирование ребенка и семьи о безвредном характере проблемы. Обычно эффективен легкий массаж с анальгетиками или без них. У детей с частыми приступами профилактикой может быть прием вечерней дозы парацетамола или НПВП. Пассивная растяжка также может принести пользу. 237 Тем, у кого есть механические аномалии, такие как гипермобильность или плоская стопа, могут быть полезны стельки для обуви. 238
Синдром беспокойных ног
Синдром беспокойных ног (СБН) — это сенсомоторное расстройство, характеризующееся сильным непреодолимым позывом двигать нижними конечностями. Распространенность среди взрослых составляет от 5% до 10% (США и Западная Европа), а среди детей — 2%. Мальчики и девочки страдают одинаково. 239 240 Маленькие дети могут не соответствовать диагностическим критериям, потому что у них есть трудности с выражением типичных симптомов. Критерии у детей включают соответствие всем четырем критериям взрослых (позывы к движению ногами, ухудшение во время отдыха и ночью, облегчение при движении) и описание характерного дискомфорта в ногах своими словами.Причина этого состояния неизвестна, но есть генетические факторы; Были предложены дисфункция дофамина и запасы железа с низким содержанием железа. 241 В литературе для взрослых сообщается, что от 40% до 92% случаев СБН в возрасте до 35-40 лет является семейным, но точный способ наследования является спорным. Положительный родительский анамнез RLS был отмечен в 53–77% педиатрических случаев. 239 Крупные полногеномные исследования ассоциации выявили ассоциацию вариантов в 4 генах: MEIS1, BTBD9, MAP2K5, LBXCOR1. 242 243 У некоторых детей с «болями роста» действительно может быть СБН, но для большинства это маловероятно. 244 Расстройство гиперактивности / дефицита внимания чаще встречается у детей с СБН. 245 Ведение требует выявления и прекращения приема лекарств или других триггерных факторов. К ним относятся селективные ингибиторы обратного захвата серотонина, метоклопрамид, дифенгидрамин, никотин, кофеин, а также лишение алкоголя и сна. Медикаментозная терапия может включать добавление железа, если запасы железа низкие, и дофаминергические препараты, особенно при одновременном существовании СДВГ. Сообщалось о медленном прогрессировании болезни с периодами стабильности. 246
Синдром запястного канала
Синдром запястного канала — редкое заболевание у детей. Обзор 64 случаев показал, что около 50% были вторичными по отношению к различным лизосомным болезням накопления, а 25% были идиопатическими. 247 У детей часто наблюдались давние, довольно неспецифические симптомы, такие как плохая ловкость рук. Ко времени постановки диагноза часто отмечаются клинические признаки слабости и истощения, поэтому важно иметь низкий порог подозрения, особенно у детей с аномалиями скелета.Медицинский осмотр должен включать провокационное тестирование срединного нерва. Контролируемое исследование у взрослых с электрофизиологически подтвержденным синдромом запястного канала показало, что тест на сгибание запястья (маневр Фален) был наиболее чувствительным, тогда как тест на перкуссию нерва или компрессию (знак Тинеля) был наименее чувствительным, но наиболее специфичным. 248 У детей эти клинические тесты часто нормальны, поэтому электрофизиологическое тестирование имеет важное значение. 247 Важно, что электрофизиологические тесты часто показывают двусторонние аномалии у детей, даже если клинически поражена только одна рука.Некоторые авторы предлагают проводить клинический или электрофизиологический скрининг у детей с мукополисахаридозами и муколипидозами даже до появления симптомов. 249 Оперативное освобождение часто является единственным эффективным лечением у детей, и некоторые предлагают провести раннее хирургическое вмешательство, чтобы минимизировать ущерб. 250
Цервикальная нейропраксия («Стингер»)
«Укус» может быть наиболее частым симптоматическим повреждением нерва верхней конечности, наблюдаемым в соревновательных контактных видах спорта (особенно в американском футболе).Обычно это описывается как кратковременная стреляющая боль или парестезия, распространяющаяся вниз по руке, со слабостью или без нее после контакта с головой и / или плечом. Обычно существует дерматомное распределение C5 / C6. Боль в шее и двустороннее поражение верхних конечностей должны побуждать к поиску повреждения шейного отдела спинного мозга, а не «укуса». Механизмы травмы включают тракцию плечевого сплетения или корешка шейного нерва (особенно у молодых спортсменов) или прямое сжатие этих структур. 251,252 Визуализация не требуется, если симптомы не сохраняются, имеется неврологический дефицит или у спортсмена два или более эпизода. МРТ помогает выявить сужение фораминального отверстия или грыжу диска, а также выявить области сдавления плечевого сплетения или увеличение «растянутых» нервных структур с повышенной интенсивностью сигнала Т2. 253 КТ-миелография может предоставить более подробную информацию о степени стеноза центрального канала. Электродиагностические исследования могут быть полезны для дифференциации шейной радикулопатии от плечевой плексопатии для людей с постоянной слабостью.Большинство спортсменов могут продолжать контактные виды спорта после однократного «укуса», который быстро проходит. Для тех, у кого более сложные эпизоды или постоянство симптомов, степень и восстановление любого связанного неврологического дефицита, характер рецидивов и анатомические факторы определяют возвращение к игре. 253
Невралгическая амиотрофия
Невралгическая амиотрофия (NA) (нейропатия плечевого сплетения) встречается редко, с ежегодной частотой от одного до двух случаев на 100 000 человек. 254 Чаще встречается у взрослых, но иногда поражает детей старшего возраста.НА почти всегда проявляется острым началом сильной боли в плече, за которой следует слабость и локальное истощение мышц, без ограничения пассивного диапазона движений и незначительных дополнительных сенсорных жалоб или их отсутствия. 255-259 До 30% случаев могут быть двусторонними. 260 Предшествующая инфекция регистрируется почти у 50% пациентов с помощью физических упражнений, хирургических вмешательств, вакцинации, ортопедических состояний и возможных провоцирующих факторов при артрите, васкулите или заболевании соединительной ткани. 261 Редкая аутосомно-доминантная форма, связанная с мутацией SEPT9, проявляется аналогично идиопатической NA, но возникает в более раннем возрасте; видны дисморфические особенности и ремиттирующее течение. 262 Идиопатическая невралгическая амиотрофия может повторяться у более чем 25% пациентов в течение двух лет от начала заболевания. 260 Патогенез неясен, но постулируются теории о воспалительной, сосудистой недостаточности и травмах. 261 Острая боль лучше всего реагирует на НПВП длительного действия и наркотики.Кортикостероиды могут сократить время восстановления. Общий прогноз благоприятный, но для выздоровления пациентам может потребоваться много месяцев или лет, а физиотерапия необходима для минимизации риска постоянной контрактуры суставов.
Плечевой неврит развивается по той же схеме, что и NA, но сопровождается параличом. Аналогичным образом может возникнуть нейропатия пояснично-крестцового сплетения, приводящая к боли в ногах и параличу.
 Затем отводите удерживаемую на весу ногу в сторону.
Затем отводите удерживаемую на весу ногу в сторону.