когда и к какому врачу обратиться. Лечение ангины
Ангина – это острое инфекционное заболевание, вызывающее воспаление нёбных миндалин. Другое название заболевания – острый тонзиллит (от латинского слова tonsillae – «миндалины»).
Нёбные миндалины (в народе их ещё называют гландами) являются форпостом нашей иммунной системы. Именно здесь защитные силы организма дают первый отпор болезнетворным бактериям и вирусам, попадающим в ротоглотку вместе с пищей и воздухом.
Миндалины представляют собой железы овоидной формы (своей формой они напоминают орех миндаля, откуда и такое название), образованные лимфоидной тканью. У лимфоидной ткани две основные функции – кроветворная и защитная. В миндалинах вырабатываются лимфоциты – главные клетки иммунной системы, обеспечивающие гуморальный иммунитет, то есть выработку антител. Также в миндалинах находятся макрофаги – клетки, которые обволакивают и уничтожают чужеродные микроорганизмы. Нёбные миндалины испещрены криптами – каналами, которые начинаются на поверхности и уходят в глубину тела миндалин. Эти каналы работают как ловушки для чужеродных агентов, попадая в которые они, во-первых, уничтожаются, а во-вторых, к ним вырабатываются антитела, которые потом разносятся током крови по всему организму. Поэтому ситуация в миндалинах всегда находится на грани воспалительного процесса. И если иммунная защита организма по какой-то причине оказывается ослабленной (например, в результате частых простудных заболеваний) или инфекция оказывается особенно «агрессивной», воспаление в миндалинах приобретает патологический характер. А поскольку миндалины отвечают за сам иммунитет, последствия болезни могут сказаться по всему организму. Именно это делает ангину опасным заболеванием.
Нёбные миндалины испещрены криптами – каналами, которые начинаются на поверхности и уходят в глубину тела миндалин. Эти каналы работают как ловушки для чужеродных агентов, попадая в которые они, во-первых, уничтожаются, а во-вторых, к ним вырабатываются антитела, которые потом разносятся током крови по всему организму. Поэтому ситуация в миндалинах всегда находится на грани воспалительного процесса. И если иммунная защита организма по какой-то причине оказывается ослабленной (например, в результате частых простудных заболеваний) или инфекция оказывается особенно «агрессивной», воспаление в миндалинах приобретает патологический характер. А поскольку миндалины отвечают за сам иммунитет, последствия болезни могут сказаться по всему организму. Именно это делает ангину опасным заболеванием.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины ангины
Ангиной часто болеют дети. Это связано с тем, что у детей миндалины только формируются, а, следовательно, защитная реакция организма ещё не является полноценной.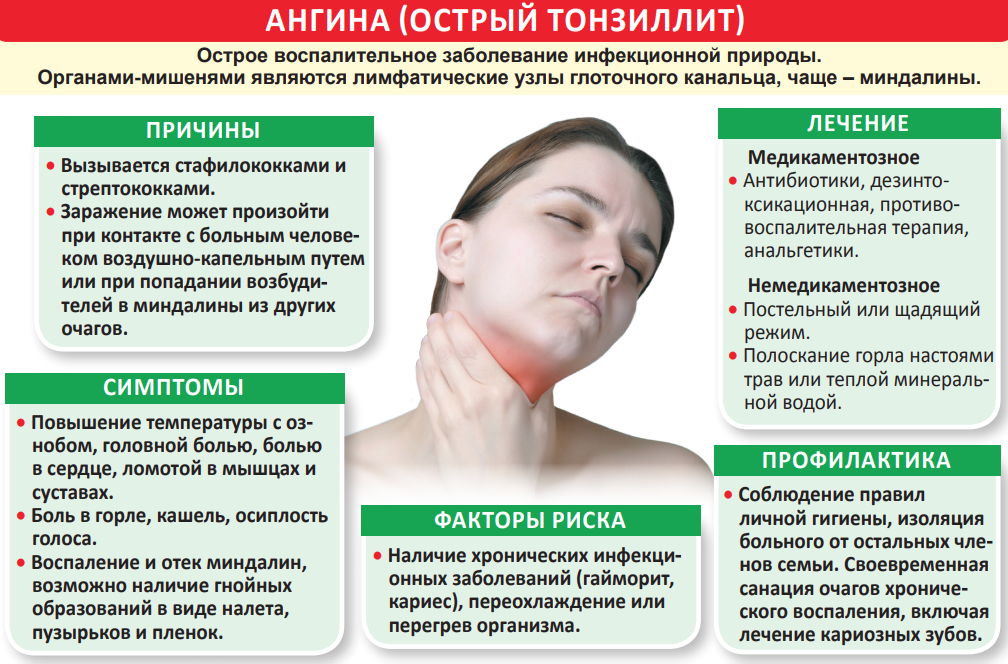
Возбудителями ангины в большинстве случаев являются бактерии. Однако её причиной может быть и вирус, и грибок. Воспаление может быть поверхностным (катаральная ангина), а может распространиться в глубину тела миндалин. Нагноение крипт, которыми испещрены миндалины, приводит к более тяжёлой форме заболевания (лакунарная ангина; лакуны – это устья, которыми крипты открываются на поверхность миндалин). Самой тяжелой формой заболевания является фолликулярная ангина, когда воспаляются фолликулы – лимфатические узлы, располагающиеся по всему телу миндалин (как по поверхности, так и в глубине). Воспаление может не ограничиваться только нёбными миндалинами, а переходить на соседние ткани и другие органы. Иначе говоря, под именем ангины скрывается целый «букет» заболеваний, разобраться в котором и правильно определить необходимый курс лечения может только врач.
Бактерии – возбудители ангины широко распространены и являются причиной многих других заболеваний. Поэтому источником инфекции может стать человек, болеющий не обязательно ангиной. У него вообще может не быть острой формы болезни, достаточно того, что он – носитель болезнетворных бактерий.
Очень часто ангина приходит не извне, а изнутри организма. Мы сами являемся носителями этих бактерий. Воспалительные процессы в миндалинах в неострой форме могут длиться месяцами, а то и годами. В этом случае говорят о хроническом тонзиллите. При наличии хронического тонзиллита ангина – это его обострение. Обострению способствуют переохлаждение или ослабление организма. Если человек часто болеет ангиной, то, скорее всего, у него – хронический тонзиллит.
Симптомы ангины
Ощущение болезни приходит внезапно. Больной чувствует сильную боль в горле, резко повышается температура. Росту температуры может предшествовать озноб.
При осмотре горла наблюдается покраснение миндалин. Миндалины увеличиваются в размерах (отекают). Увеличиваются лимфатические узлы в подчелюстной области.
Миндалины увеличиваются в размерах (отекают). Увеличиваются лимфатические узлы в подчелюстной области.
При лакунарной ангине лакуны миндалин расширены, в них скапливаются гнойные массы. На миндалинах виден налёт, похожий на пленку. Температура тела может достигать 40°С.
В случае фолликулярной ангины при осмотре миндалин видны шаровидные желтые образования – так выглядят воспалившиеся фолликулы. Отек регионарных лимфатических узлов выражен крайне резко. Иногда наблюдается отек мягких тканей на стороне пораженной миндалины.
Ангина в любой форме, а особенно лакунарная и фолликулярная, приводит к общей интоксикации. Продукты жизнедеятельности болезнетворных микробов всасываются в кровь и разносятся по всему организму. Может поражаться ткань кровеносных сосудов, нервной системы, почек, печени, сердца. Самые распространённые симптомы интоксикации – головная боль и общая слабость.
Боль в горле
Боль в горле при ангине соответствует степени развития воспаления. Чаще всего при ангине наблюдается ноющая боль в горле, усиливающаяся при глотании. Боль может иррадиировать (отдавать) в область уха.
Чаще всего при ангине наблюдается ноющая боль в горле, усиливающаяся при глотании. Боль может иррадиировать (отдавать) в область уха.
Повышение температуры
Для ангины характерное резкое повышение температуры. Температура поднимается до 38°С и выше.
Головная боль
Головная боль при ангине – следствие интоксикации. Патогенные микроорганизмы, вызвавшие воспалительный процесс в миндалинах, вырабатывают вещества, являющиеся для человека токсинами, отравляющими организм, нарушающими работу его органов и систем. Эти токсины раздражают нервные окончания и волокна черепно-мозговых нервов, вызывая головную боль.
Подробнее о симптоме
Слабость
Общая слабость при ангине – еще одно следствие интоксикации. Токсины накапливаются в мышцах, снижая активность мышечных сокращений, вызывая мышечную боль (миалгию), ломоту во всём теле. Они также нарушают работу центральной нервной системы, способствуя возникновению сонливости и апатии.
Подробнее о симптоме
Методы диагностики ангины
Для назначения эффективного курса лечения большое значение имеет правильная постановка диагноза. Острое воспаление миндалин может быть признаком не только ангины, но и мононуклеоза, скарлатины, дифтерии, лейкоза и некоторых других заболеваний. Поэтому при заболевшем горле на фоне подъёма температуры следует не заниматься самолечением, а обратиться к врачу.
Острое воспаление миндалин может быть признаком не только ангины, но и мононуклеоза, скарлатины, дифтерии, лейкоза и некоторых других заболеваний. Поэтому при заболевшем горле на фоне подъёма температуры следует не заниматься самолечением, а обратиться к врачу.
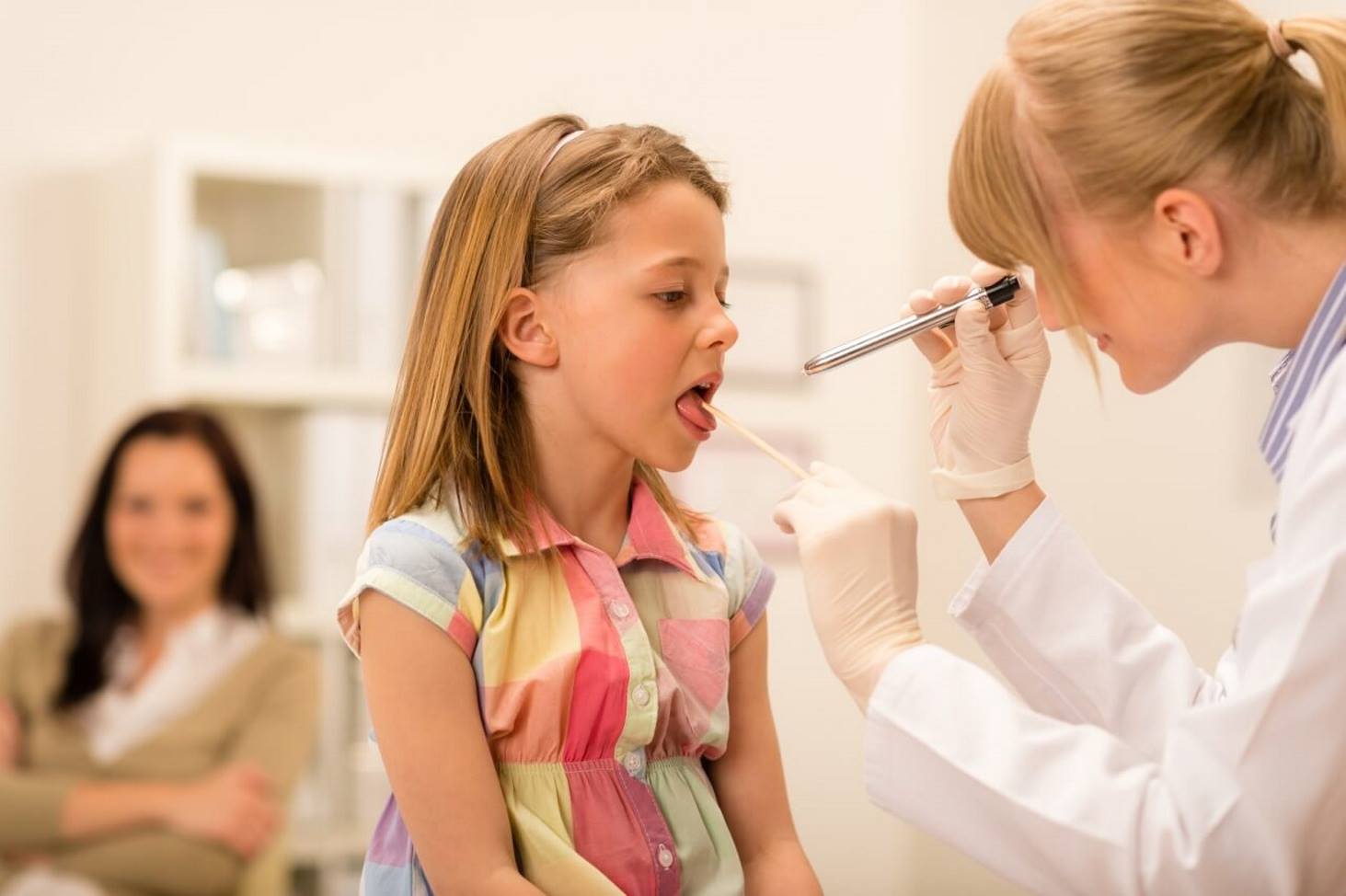
Фарингоскопия
Фарингоскопия – это визуальный осмотр слизистой горла. Позволяет врачу оценить состояние слизистой. Диагноз «ангина» в большинстве случаев ставится на основании результатов фарингоскопии.
Подробнее о методе диагностики
Бактериологический посев
Бактериологический посев позволяет выявить возбудителя, вызвавшего воспаление миндалин. Для анализа используется отделяемое, взятое в области воспаления. Материал помещается в благоприятную для патогенных микроорганизмов среду. Размножившиеся микроорганизмы позволяют сделать вывод о присутствии данного вида патогенных микроорганизмов в области воспаления.
АСЛО — анализ крови на антитела к стрептококку
Анализ показывает, каково содержание в крови антител к стрептококку.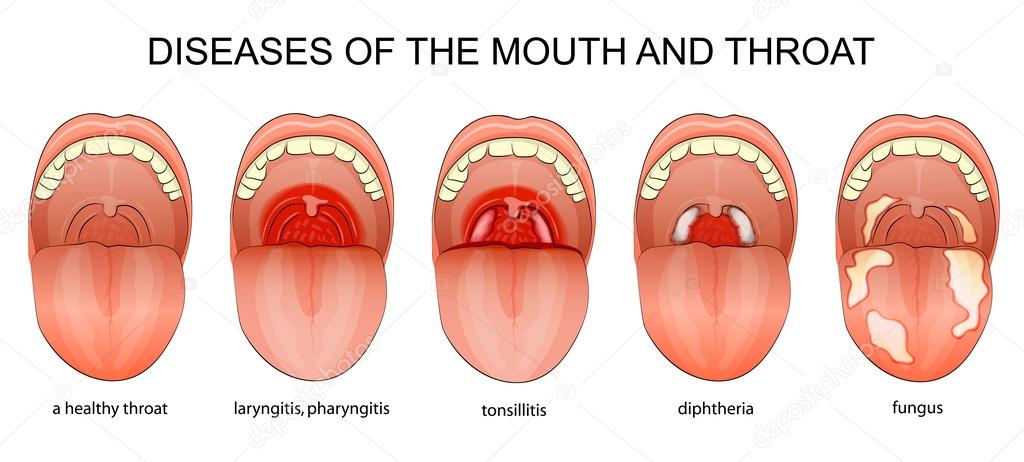
Позволяет подтвердить бактериальный характер ангины.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения ангины
Прежде всего, при ангине проводится местное лечение. Подобное лечение (полоскания, препараты для рассасывания) поможет уменьшить боль в горле, снизить остроту воспаления. Полоскание предпочтительнее, поскольку в этом случае гной, патогенные микробы и продукты их жизнедеятельности не проглатываются, а вымываются из миндалин и выплёвываются.
Однако во многих случаях с помощью одного местного лечения ангину вылечить невозможно. Поэтому, как правило, лечение ангины включает в себя курс антибиотиков. Продолжительность приёма лекарств устанавливает врач.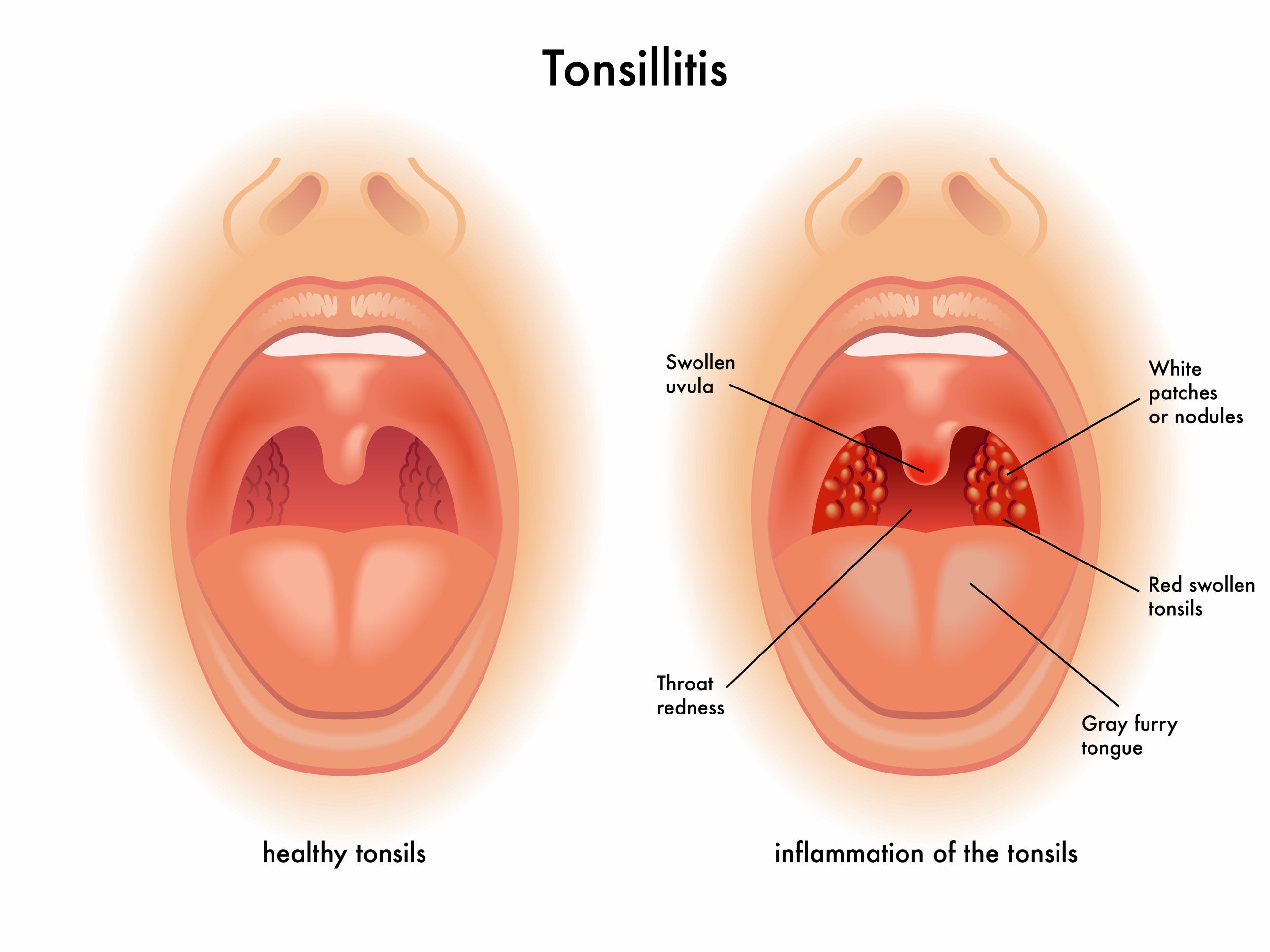 Самовольное прекращение приёма назначенного препарата после снятия остроты симптомов в случае ангины может обернуться серьёзными осложнениями. Также не следует принимать антибиотики без назначения врача.
Самовольное прекращение приёма назначенного препарата после снятия остроты симптомов в случае ангины может обернуться серьёзными осложнениями. Также не следует принимать антибиотики без назначения врача.
Антибактериальная терапия
Антибиотики применяются в лечении ангины, если она вызвана бактериальной инфекцией. Курс лечения должен быть назначен врачом. Самолечение антибиотиками недопустимо.
Подробнее о методе лечения
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Хронический тонзиллит
Читать полностью
Фарингит
Читать полностью
Дифтерия
Читать полностью
Аденовирусная инфекция
Читать полностью
Все заболеваниясимптомы, классификация, диагностика и лечение
Ангина – это острое инфекционное заболевание, основными проявлениями которого являются воспаление небных миндалин, лихорадка, реакция регионарных лимфатических узлов, интоксикация. Возбудитель инфекции – бета-гемолитический стрептококк типа А.
Возбудитель инфекции – бета-гемолитический стрептококк типа А.
Симптомы ангины
Основными признаками ангины являются:
- Боль в горле, особенно при глотании. Боль отдает в ухо, висок.
- Повышение температуры тела.
- Увеличение и болезненность лимфатических узлов под челюстью, возле уха, на шее сбоку.
- Местные симптомы воспаления слизистой оболочки в области миндалин: ткань небных миндалин отечна, гиперемирована, виден желтоватый гной на поверхности или в глубине лакун, крипт, фолликулов.
- Из-за боли при глотании может быть нарушен прием пищи – больным сложно есть.
- снижение работоспособности;
- снижение аппетита;
- тошнота и рвота;
- нарушен сон.
В зависимости от возбудителя заболевания симптомы могут отличаться:
- Для герпетической ангины характерны высыпания по типу папул, пузырьков с прозрачным содержимым в области миндалин.
 После вскрытия они имеют вид язвочек.
После вскрытия они имеют вид язвочек. - При катаральной ангине и вирусных инфекциях не встречается гнойный налет.
- При системных заболеваниях кроме местных симптомов есть другие признаки: отклонения в анализе крови, увеличение лимфатических узлов по всему телу, кожные проявления, увеличение печени, селезенки.
- Характерные симптомы специфической ангины Симановского-Плаута-Венсана – язвенные дефекты на поверхности одной из миндалин, малоболезненные, покрытые налетом серо-зеленого цвета.
Классификация и стадии развития ангины
В зависимости от количества стрептококков, их патогенности и силы ответа иммунной системы возникает ангина легкой, средней тяжести или тяжелая, с осложнениями или без них. Если поражение миндалин стрептококковой природы, ангину называют первичной. Если это один из симптомов другого заболевания – вторичной, например, при болезнях крови, инфекционном мононуклеозе. Поэтому воспаление любой из миндалин в лимфатическом глоточном кольце не стрептококковой природы правильнее называть острым тонзиллитом.
Типичная ангина проходит такие стадии развития:
- Катаральное воспаление – лихорадка и интоксикация умеренные, из местных признаков отек и гиперемия миндалин. Температура в пределах 37,5 – 38 градусов.
- Гнойная ангина бывает фолликулярной и лакунарной. Общими признаками является высокая температура (38–39 градусов и выше), тяжелое общее состояние, сильная боль в горле и интоксикация. При фолликулярной ангине гной имеет вид точек, так как поражены фолликулы. Он просвечивает через слизистую оболочку. Если поддеть эти фолликулы, они легко вскрываются, а гной выходит на поверхность. При лакунарной ангине гной заполняет лакуны миндалин. Он имеет густую, полужидкую или крошковидную консистенцию. Легко снимается шпателем, не вызывая кровоточивости слизистой.
- Редко развивается некротическая и гнойно-некротическая ангина, они характеризуются значительным распадом тканей миндалин, чаще с одной стороны, неприятным запахом изо рта, тяжелым общим состоянием из-за всасывания токсинов в кровь.

Осложнения ангины
В зависимости от типа ангины болезнь разделяется на 2 группы:
1. Ранние осложнения (гнойные):
-
отекает гортань;
-
воспаляются пазухи носа, слизистая оболочка гортани, разные отделы уха и шейные лимфатические узлы;
-
паратонзиллярный абсцесс;
-
флегмона шеи;
2. Поздние осложнения:
-
Постстрептококковый гломерулонефрит. Из-за инфекции формируются клетки против собственных тканей почек. Возникает спустя 2 недели после выздоровления и сопровождается отеками и повышенным артериальным давлением.
-
Острая ревматическая лихорадка. Возникает, если инфекция стрептококка поражает соединительные ткани.
 Основные симптомы: боли в суставах и лихорадка.
Основные симптомы: боли в суставах и лихорадка.
Диагностика ангины
При диагностике учитывают характерные клинические признаки ангины:
- Жалобы со стороны миндалин.
- Объективные симптомы при осмотре горла – краснота, увеличение в размерах самих миндалин, отечность и гиперемия небных дужек, гнойные массы. Характерно, что гнойное воспаление не переходит на другие отделы глотки – мягкое небо, заднюю стенку.
- Повышение температуры, интоксикацию.
- Увеличение лимфатических узлов, что определяется методом пальпации.
Подтвердить диагноз и исключить другие болезни горла с поражением небных миндалин и схожими признаками помогают дополнительные методы исследования:
- общий анализ крови – увеличение количества лейкоцитов и СОЭ;
- бактериологический посев из зева – выявляют стрептококк или другие бактерии, вирусы, грибы;
- при хроническом воспалительном процессе делают ЭКГ, ЭхоКГ сердца, УЗИ суставов, почек, иммунологические анализы.

Лечение ангины
- если заболевание протекает с выраженной интоксикацией;
- при некротической форме ангины;
- если возникают местные или общие осложнения;
- есть тяжелая сопутствующая патология.
Лечение ангины консервативное, оно проводится в нескольких направлениях:
- Этиологическое воздействие (на причину) – ангины лечатся антибиотиками. Стрептококк чувствителен к группе пенициллинов, цефалоспоринов, макролидов. Конкретный препарат выбирает врач в зависимости от тяжести заболевания, возраста, противопоказаний. Курс антибиотиков составляет 5–7 дней, по показаниям – больше.
- Патогенетическое лечение ангины включает антигистаминные препараты, они уменьшают выраженность отека и острых воспалительных явлений. Для профилактики дисбактериоза как побочного эффекта антибактериальной терапии назначают пробиотики. При плохом самочувствии, сильной интоксикации, нарушении работы внутренних органов проводят дезинтоксикационные мероприятия – внутривенное капельное введение препаратов.

- Симптоматическое лечение направлено на облегчение состояния больного, снятие конкретных жалоб. При высокой температуре, головной боли, ломоте в теле назначают обезболивающие и жаропонижающие препараты (группа НПВС). При боли в горле помогает местное лечение воспаления в виде таблеток для рассасывания, орошений, полосканий. Часто в их состав входят местные анестетики.
Хирургическое лечение проводят редко:
- при развитии местных гнойных осложнений – например, при паратонзиллярном абсцессе гнойник вскрывают и промывают;
- некротическом процессе в миндалинах.
Плановое удаление миндалин проводят вне обострения, если ангина привела к хроническому тонзиллиту, и то в отдельных случаях:
- если консервативное лечение хронического тонзиллита не помогает;
- часто повторяются обострения;
- развиваются осложнения – местные или в виде ревматического поражения органов.
Противопоказания при ангине
Не рекомендуют во время болезни употреблять горячую, холодную, острую, кислую, соленую, твердую пищу. Питание должно быть небольшими порциями, а блюда – в протертом или жидком виде. Преимущества стоит отдавать легко переваривающейся пище: супам, кашам, вареным овощам, нежирным мясным и рыбным блюдам. Следует обогащать рацион витаминами – пить морсы, есть термически обработанные фрукты. Обильное питье способствует снятию интоксикации, восполняет потери жидкости, связанные с гипертермией.
Питание должно быть небольшими порциями, а блюда – в протертом или жидком виде. Преимущества стоит отдавать легко переваривающейся пище: супам, кашам, вареным овощам, нежирным мясным и рыбным блюдам. Следует обогащать рацион витаминами – пить морсы, есть термически обработанные фрукты. Обильное питье способствует снятию интоксикации, восполняет потери жидкости, связанные с гипертермией.
Желательно отказаться от курения, употребления алкоголя, любой физической активности – соблюдать постельный режим.
Профилактика
Избежать возникновения ангины на 100 % нельзя. Профилактикой служат такие меры:
- Исключить контакты с больными лицами. Если в семье кто-то болеет ангиной, выделить для него по возможности отдельное помещение, свою посуду. Пользоваться маской при необходимости находиться рядом.
- Укреплять иммунитет – здоровое питание, активный образ жизни, частые прогулки, минимум стрессов, лечение хронических бактериальных инфекций.
- У пациентов, склонных к частым обострениям хронического тонзиллита, показана бициллинопрофилактика или оперативное лечение тонзиллита.

Стенокардия — familydoctor.org
Что такое стенокардия?
Стенокардия — это заболевание сердца, которое вызывает боль или давление в груди. Однако не все боли в груди и давление связаны с сердцем.
Различают три вида стенокардии:
- Стабильная стенокардия. Это самый распространенный вариант. Это происходит, когда ваша сердечная мышца не получает достаточного притока крови во время периодов физической активности. Стабильная стенокардия имеет регулярный характер. Обычно лечится в течение более длительного периода. Лечение включает лекарства, а также постепенное возвращение к физическим упражнениям. Это предлагается в рамках программы кардиореабилитации. Это улучшает деятельность вашего сердца и может уменьшить факторы риска, которые способствуют прогрессированию заболевания.
- Нестабильная стенокардия. Это самое серьезное. Это может произойти без предупреждения, даже если вы не физически активны.
 И это не следует шаблону. Она длится дольше, чем стабильная стенокардия. Покой и лекарства не облегчают нестабильную стенокардию. Это может быть предупреждением о сердечном приступе.
И это не следует шаблону. Она длится дольше, чем стабильная стенокардия. Покой и лекарства не облегчают нестабильную стенокардию. Это может быть предупреждением о сердечном приступе. - Вариантная стенокардия. Это редкость. Обычно это происходит ночью или рано утром, когда вы отдыхаете. Это может вызвать сильную боль. Лекарства могут помочь.
Стенокардия может беспокоить вас во время ходьбы, подъема по лестнице, занятий спортом или уборки. Вы должны обратиться в отделение неотложной помощи, если у вас есть боль в груди, которая не проходит.
Симптомы стенокардии?
- Боль или давление в груди
- Сильное потоотделение
- Трудно отдышаться
- Боль в руке, шее, челюсти или плече
- Тошнота
- Усталость (чувство чрезмерной усталости)
- Ощущение газообразования или расстройства желудка
- Боль, которая приходит и уходит
Что вызывает стенокардию?
Стенокардия — это форма болезни сердца. Это вызвано закупоркой артерий, которые снабжают сердце кровью. Некоторые факторы риска могут привести к сердечным заболеваниям, в том числе:
Это вызвано закупоркой артерий, которые снабжают сердце кровью. Некоторые факторы риска могут привести к сердечным заболеваниям, в том числе:
- Высокое кровяное давление
- Диабет
- Курение
- Высокий уровень холестерина
- Менопауза у женщин
- Семейный анамнез сердечно-сосудистых заболеваний в молодом возрасте
Как диагностируется стенокардия?
Ваш врач проверит ваши симптомы и расспросит вас о вашей семейной истории. Чтобы проверить наличие болезни сердца, ваш врач может назначить вам пройти один или несколько из следующих тестов:
- Электрокардиограмма (ЭКГ или ЭКГ). Это включает в себя прикрепление проводов и подушечек к груди. Он может обнаружить повреждение сердца и артерий. Если тест проводится во время стенокардии, он может определить, связана ли боль с сердцем.
- Стресс-тест. Это включает в себя ходьбу на беговой дорожке или прием определенных лекарств.
 На беговой дорожке к груди будут прикреплены те же провода и подушечки. Он может обнаружить любые отклонения в работе вашего сердца, пока вы физически активны.
На беговой дорожке к груди будут прикреплены те же провода и подушечки. Он может обнаружить любые отклонения в работе вашего сердца, пока вы физически активны. - Рентген. Это дает вашему врачу изображение вашего сердца.
- Катетеризация сердца. Во время этого теста врач вставит очень длинную тонкую трубку в артерию на руке или ноге. Врач направит трубку в ваше сердце. Ваш врач введет краситель в артерии вокруг сердца. Они также будут делать рентген во время процедуры, чтобы искать закупорки.
Можно ли предотвратить или избежать стенокардии?
Лучший способ предотвратить стенокардию — предотвратить болезни сердца. Если у вас высокое кровяное давление, диабет и/или высокий уровень холестерина, следуйте плану лечения вашего врача. Если вы курите, остановитесь. Поддерживайте здоровую диету, здоровый вес и регулярно занимайтесь физическими упражнениями, чтобы избежать сердечных заболеваний. Если у вас уже есть заболевание сердца, перечисленные выше шаги важны, чтобы не допустить усугубления проблемы. Если у вас есть семейная история сердечных заболеваний, поговорите со своим врачом о способах снижения факторов риска, которые усугубляют ситуацию.
Если у вас есть семейная история сердечных заболеваний, поговорите со своим врачом о способах снижения факторов риска, которые усугубляют ситуацию.
Лечение стенокардии
Тяжелую стенокардию часто лечат нитроглицерином. Иногда вашему врачу может потребоваться провести операцию на сердце, чтобы открыть заблокированные артерии. Также может потребоваться кардиореабилитация. В целом, стенокардию можно вылечить с помощью , вылечив болезнь сердца. Если боль в груди вызвана чем-то другим, а не заболеванием сердца, врач порекомендует лечение этого состояния.
Жизнь со стенокардией
Жизнь со стенокардией означает контроль факторов риска. Если у вас есть заболевание сердца, вызванное сопутствующими заболеваниями, следуйте своему плану лечения для здорового образа жизни. Принимайте назначенные лекарства.
Вам следует обратиться к врачу или обратиться в отделение неотложной помощи, если:
- Стенокардия начинает возникать в состоянии покоя
- Стенокардия учащается
- Стенокардия длится более 5 минут
Вопросы к врачу
- Какие изменения в образе жизни мне нужно внести, чтобы облегчить мои симптомы?
- Безопасно ли мне заниматься спортом? Как начать?
- Может ли помочь операция?
- Будет ли лекарство, которое мне прописано, взаимодействовать с лекарствами, которые я уже принимаю?
- Какие симптомы означают, что мое состояние ухудшается?
- Представляет ли стенокардия риск возникновения каких-либо долгосрочных проблем?
Ресурсы
Американская кардиологическая ассоциация: Стенокардия (боль в груди)
Национальный институт сердца, легких и крови: что такое стенокардия?
Национальные институты здравоохранения, MedlinePlus: Стенокардия
https://nei.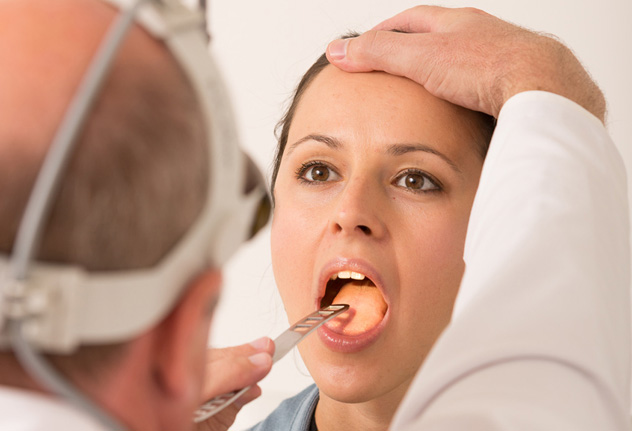 nih.gov/health/amblyopia/
nih.gov/health/amblyopia/
испытываете просто расстройство желудка из-за острой пищи, или ваше тело может предупредить вас о более серьезной проблеме, требующей медицинской помощи?
Боль в груди, также известная как стенокардия, является ключевым показателем ишемической болезни сердца, наиболее распространенного типа болезни сердца, от которой ежегодно умирают 365 000 человек.
Вот что вам нужно знать о боли в груди, ее причинах, методах лечения и признаках серьезной проблемы с коронарной артерией.
Что вызывает боль в груди?
Боль в груди может быть вызвана любой структурой тела в грудной клетке или даже брюшной полости, включая поверхностные структуры, такие как кожа, соединительная ткань и поверхностные нервы, или глубокие структуры и органы, такие как сердце, легкие и желудок. Другие несердечные состояния, вызывающие боль в груди, могут включать опоясывающий лишай, воспаление нервов грудной стенки или хрящей грудной клетки, пептические язвы или ГЭРБ, спазм пищевода и, редко, воспаление поджелудочной железы или желчного пузыря. Боль в груди может быть вызвана травмой грудной клетки, растяжением мышц, проблемами с легкими или кислотным рефлюксом.
Боль в груди может быть вызвана травмой грудной клетки, растяжением мышц, проблемами с легкими или кислотным рефлюксом.
Причины, которые нас больше всего беспокоят, связаны либо с закупоркой артерии сердца, либо с проблемой одного из клапанов сердца. Высокое кровяное давление также может вызывать боль в груди и является поводом для беспокойства. При подозрении на любую из этих причин пациенты должны обратиться к врачу. Иногда это трудно отличить, но врач может помочь.
Как узнать, является ли моя боль в груди серьезной или вызвана заболеванием сердца?
Боль в груди, возникающая при сердечных заболеваниях, как правило, медленно начинается и медленно проходит, длящаяся минуты, а не секунды. Это часто связано с другими тревожными симптомами, такими как одышка, потеря сознания или почти потеря сознания, тошнота, рвота и обильное потоотделение. Сердечная боль в грудной клетке также может иррадиировать в шею, челюсть или внутреннюю часть левой руки; оно редко меняется в зависимости от положения, но ухудшается при нагрузке или физической активности.
Для получения дополнительной информации о сердечных приступах, а также полезной инфографики посетите информационную страницу CardioSmart Американского колледжа кардиологов.
Когда следует обратиться к врачу по поводу боли в груди?
Обращайтесь к врачу в любое время, когда вас беспокоит боль в груди. Нам очень хорошо известен «голливудский сердечный приступ», когда у пациентов возникает легкая или сильная боль в груди, локализующаяся в центре груди и распространяющаяся вниз по левой руке, что указывает на сердечный приступ. Но у пациентов может быть ряд симптомов, которые обычно не связаны с болезнью сердца, например:
- Боль в шее
- Боль в челюсти
- Боль в спине
- Боль в животе
- Одышка
Боль в груди может быть вызвана рядом причин, но если у пациента появилась боль в груди, особенно во время физических упражнений, ему обязательно следует обратиться к врачу.
Как правило, все боли в грудной клетке должны быть оценены врачом, за исключением случаев, когда для них имеется явная и обратимая причина (легкая травма, порезы, ожоги, ушибы и т.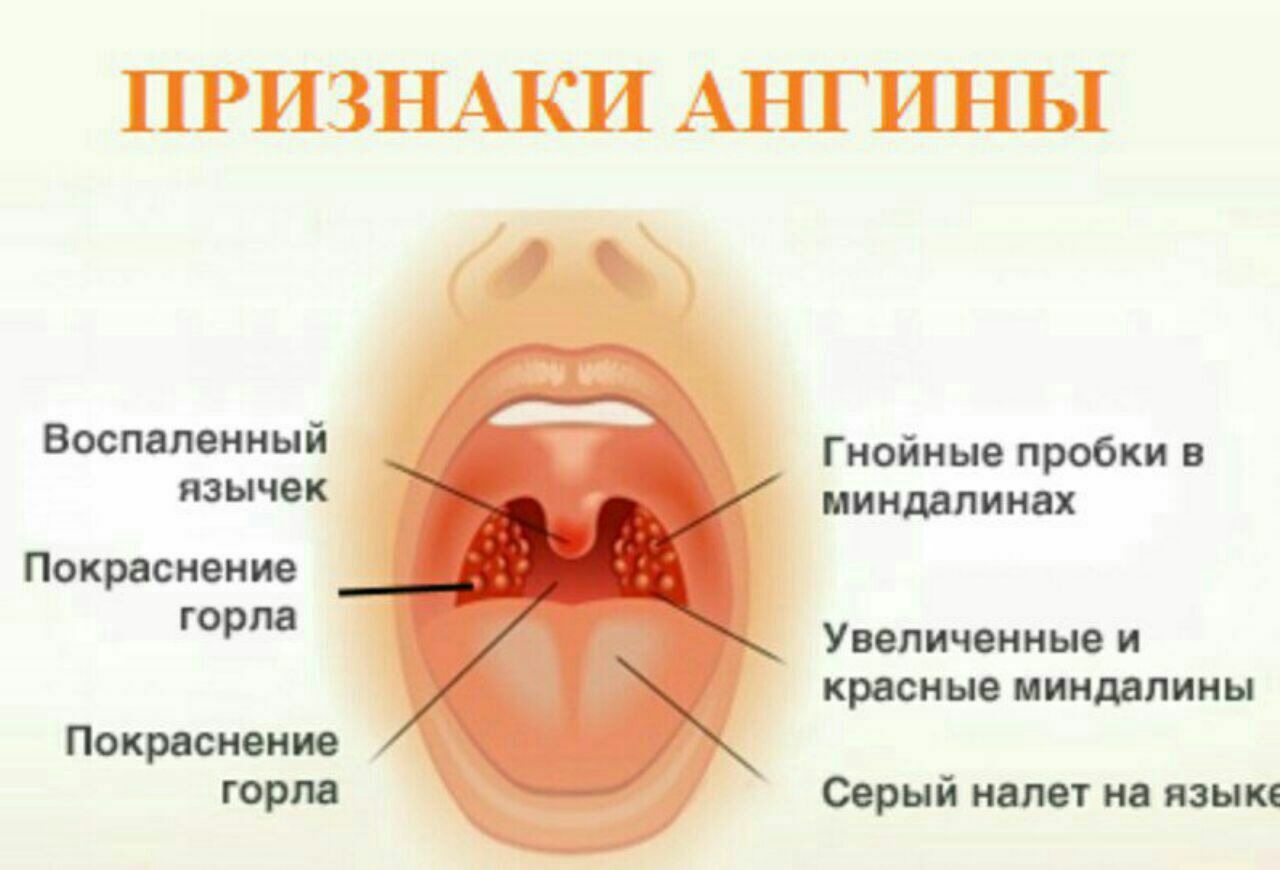 д.). Следует отметить, что ранние стадии сердечного приступа часто ошибочно интерпретируются как газы, расстройство желудка или изжога, а легочная эмболия (сгустки крови, перемещающиеся в легкие) часто ошибочно интерпретируются как различные состояния легких, такие как астма, пневмония, плеврит или эмфизема.
д.). Следует отметить, что ранние стадии сердечного приступа часто ошибочно интерпретируются как газы, расстройство желудка или изжога, а легочная эмболия (сгустки крови, перемещающиеся в легкие) часто ошибочно интерпретируются как различные состояния легких, такие как астма, пневмония, плеврит или эмфизема.
Боль в груди, которая постоянна или усиливается, увеличивается по интенсивности или частоте или связана с любым из вышеперечисленных симптомов, должна быть срочно оценена. Непрекращающаяся боль в груди должна стать поводом для звонка в службу 9-1-1.
Как остановить или предотвратить боль в груди?
«Почему у меня болит грудь?» Это общий вопрос, который люди задают себе, и возможность ответить на него может идти рука об руку с профилактикой. Будущая профилактика начинается с распознавания боли и детализации наблюдений, таких как:
- Когда он загорается?
- Как долго это длится?
- Путешествует ли он в другие места?
- Что улучшает или ухудшает его?
Запишите все это, и закономерности появятся. Как только пациенты создают «журнал симптомов», они могут представить его поставщикам медицинских услуг, которые могут внести конкретные предложения по диагностике и лечению симптомов.
Как только пациенты создают «журнал симптомов», они могут представить его поставщикам медицинских услуг, которые могут внести конкретные предложения по диагностике и лечению симптомов.
Упражнения также являются отличным способом определить, может ли боль в груди быть вызвана сердцем или нет. Если кто-то испытывает боль или давление в груди при предсказуемом уровне физической активности, например, при ходьбе по лестнице, и боль проходит в покое, это, вероятно, связано с сужением коронарной артерии.
Как лечить боль в груди?
Если боль в груди вызвана закупоркой одной из артерий сердца, ее обычно лечат одним из трех способов: 1) лекарствами, 2) стентом или 3) шунтированием артерии. Лекарства, часто наш первый выбор, которые снижают кровяное давление, снижают уровень холестерина и облегчают боль от стеноза, могут быть основой терапии.
Однако, если закупорка серьезная или если боль не снимается лекарствами, пациенту может быть полезен стент, представляющий собой крошечную трубку из металлической сетки, которая помогает обеспечить адекватный кровоток через артерию. В случаях, когда закупорка довольно серьезная или в местах, которые невозможно лечить с помощью стентов, мы прибегаем к третьему варианту, который представляет собой операцию аортокоронарного шунтирования. В этом случае хирург будет использовать собственные артерии или вены пациента, чтобы обойти закупорку.
В случаях, когда закупорка довольно серьезная или в местах, которые невозможно лечить с помощью стентов, мы прибегаем к третьему варианту, который представляет собой операцию аортокоронарного шунтирования. В этом случае хирург будет использовать собственные артерии или вены пациента, чтобы обойти закупорку.
В Медицинском университете Чикаго мы можем лечить боль в груди, вызванную сужением или закупоркой коронарных артерий, и вставлять коронарные стенты с помощью минимально инвазивной процедуры, называемой коронарной ангиографией или катетеризацией сердца. Небольшой катетер размером со спагетти вводят в крупную артерию на запястье или в паху, и коронарные артерии видны на рентгенограмме после введения небольшого количества красителя.
Какие технологии доступны пациентам в UChicago Medicine?
Медицинские специалисты UChicago предлагают один из самых широких спектров передовых диагностических тестов и методов лечения сердечно-сосудистых заболеваний, доступных в любом месте региона, от простых медицинских методов лечения до самых передовых междисциплинарных методов лечения, проводимых группами специалистов по сердечно-сосудистым заболеваниям и хирургов, которые работают с использованием интегрированного подход сердечной команды.
 После вскрытия они имеют вид язвочек.
После вскрытия они имеют вид язвочек.
 Основные симптомы: боли в суставах и лихорадка.
Основные симптомы: боли в суставах и лихорадка.

 И это не следует шаблону. Она длится дольше, чем стабильная стенокардия. Покой и лекарства не облегчают нестабильную стенокардию. Это может быть предупреждением о сердечном приступе.
И это не следует шаблону. Она длится дольше, чем стабильная стенокардия. Покой и лекарства не облегчают нестабильную стенокардию. Это может быть предупреждением о сердечном приступе.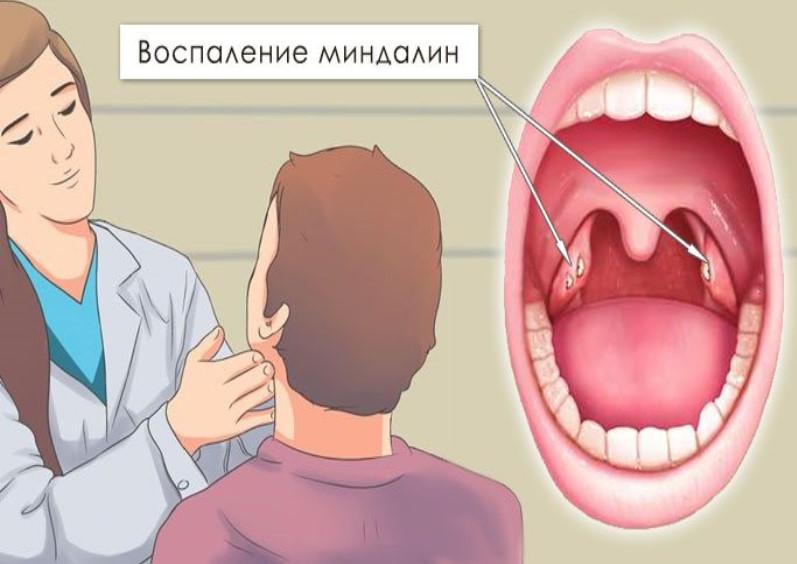 На беговой дорожке к груди будут прикреплены те же провода и подушечки. Он может обнаружить любые отклонения в работе вашего сердца, пока вы физически активны.
На беговой дорожке к груди будут прикреплены те же провода и подушечки. Он может обнаружить любые отклонения в работе вашего сердца, пока вы физически активны.