Ангина у детей — причины, симптомы, диагностика и лечение ангины у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Описание заболевания
Ангина (острый тонзиллит) является распространенным заболеванием верхних дыхательных путей, характеризующимся наличием воспалительного процесса в небных миндалинах (гландах). Главная причина возникновения патологии – проникновение в организм ребенка патогенных микроорганизмов.Попадая в ротовую полость, микроорганизмы сталкиваются в первую очередь с небными миндалинами – частью лимфатической системы человека, отвечающей за безопасность организма. Гланды начинают борьбу с патогенной микрофлорой, вырабатывая специальные антитела, выводящие из организма «вредителей». Опасность заключается в следующем: иногда иммунная система не справляется с инфекцией, миндалины воспаляются и сами становятся источником инфицирования.
При несвоевременном лечении заболевания все системы детского организма подвергаются серьезной опасности – могут возникнуть такие осложнения, как ревматическая болезнь, инфекционный артрит, нефрит, менингит и другие угрожающие здоровью патологии.
Попробуем разобраться с важным вопросом о том, как вылечить ангину у ребенка, предотвратив развитие осложнений и рецидивов.
Симптомы ангины
У детей симптомы ангины выражены значительно ярче, чем у взрослых. Малыш становится беспокойным, плачет, отказывается от приема пищи. Нередко болезнь приобретает хроническое течение и впоследствии возникает вновь.Общие признаки ангины у ребенка:
- повышение температуры тела свыше 39.0C
- интенсивная боль в горле;
- болезненность при глотании;
- общая слабость;
- плохой аппетит;
- капризность и плаксивость (у маленьких детей).

При отсутствии лечения могут возникнуть симптомы сердечно-сосудистых заболеваний: тахикардия, гипотония, загрудинные боли.
Клиническая картина заболевания зависит от формы острого тонзиллита. В медицине принято выделять катаральную, фолликулярную, лакунарную, грибковую, герпетическую и язвенно-некротическую ангину.
Проявления катаральной ангины
Наиболее легкая и распространенная форма заболевания – катаральная. Катаральная ангина характеризуется поверхностным поражением гланд: их отечностью и покраснением. Данная форма редко существует как самостоятельное заболевание, являясь одним из проявлений других патологий верхних дыхательных путей. Общие симптомы выражены не очень остро – отмечается повышение температуры до субфебрильных значений (37.1-38С), першение и умеренная боль в горле, болезненное глотание.Проявления фолликулярной ангины
Фолликулярная (гнойная) ангина проявляет себя высокой температурой тела (свыше 38С), сильной болью в горле, невозможностью нормального глотания, повышенным слюноотделением. На миндалинах образуются маленькие белесые или желтоватые гнойнички, диаметром в 1-2 мм. Отмечается увеличение лимфатических узлов на шее и затылке, при пальпации лимфоузлов ребенок ощущает болезненность.Проявления лакунарной ангины
Симптомы лакунарной ангины схожи с проявлениями фолликулярной формы. Однако в данном случае клиническая картина является более выраженной. Гнойные выделения возникают не на фолликулах небных миндалин, а на их протоках (лакунах).Проявления грибковой ангины
При грибковой форме болезни у ребенка наблюдается увеличение и небольшое покраснение миндалин, субфебрильная температура тела. Основным, отличающим данную форму, симптомом является наличие ярко-белого творожистого налета на миндалинах, который без труда снимается с небных тканей.Проявления герпетической ангины
Главное отличие герпетической формы заболевания – образование на небных миндалинах высыпаний в виде множества мелких пузырьков.
Проявления язвенно-некротической ангины
Данная форма острого тонзиллита является одной из самых тяжелых. У ребенка на небных миндалинах возникают участки некрозной (отмершей) ткани. После отделения омертвевших тканей на гландах образуются глубокие язвы.Причины ангины
Острый тонзиллит возникает по причине вторжения в небные миндалины патогенных микроорганизмов (вирусов, бактерий, грибков или их сочетания). При этом инфекция у детей младшего возраста чаще имеет вирусное происхождение и развивается вследствие попадания в детский организм вирусов герпеса, аденовирусов, цитомегаловирусов, вирусов Эпштейн-Барра и др.Дети старше 5 лет больше подвержены ангинам бактериальной природы. Самые распространенные бактерии, вызывающие заболевание: стрептококк и стафилококк или их сочетание. Помимо этого острый тонзиллит может возникнуть под влиянием пневмококков, спирохет, грибков.
Способ передачи инфекции – воздушно-капельный или контактно-бытовой. Ребенок заражается от болеющих людей из окружения или при контакте с игрушками, посудой и другими предметами общего пользования. В норме детский организм способен самостоятельно справиться с патогенной микрофлорой, заражение происходит только при наличии факторов, снижающих иммунные силы организма.
Факторы, способствующие ослаблению иммунитета ребенка:
- переохлаждение организма;
- чрезмерные умственные и физические нагрузки;
- несбалансированное питание;
- дефицит необходимых для роста и развития микроэлементов;
- частые простудные заболевания;
- стрессы.
Диагностика ангины
При подозрении на ангину у ребенка родителям необходимо незамедлительно обратиться за консультацией к квалифицированному специалисту. Опытный врач поможет определить вид и стадию заболевания и в соответствии с этим подобрать оптимальное лечение.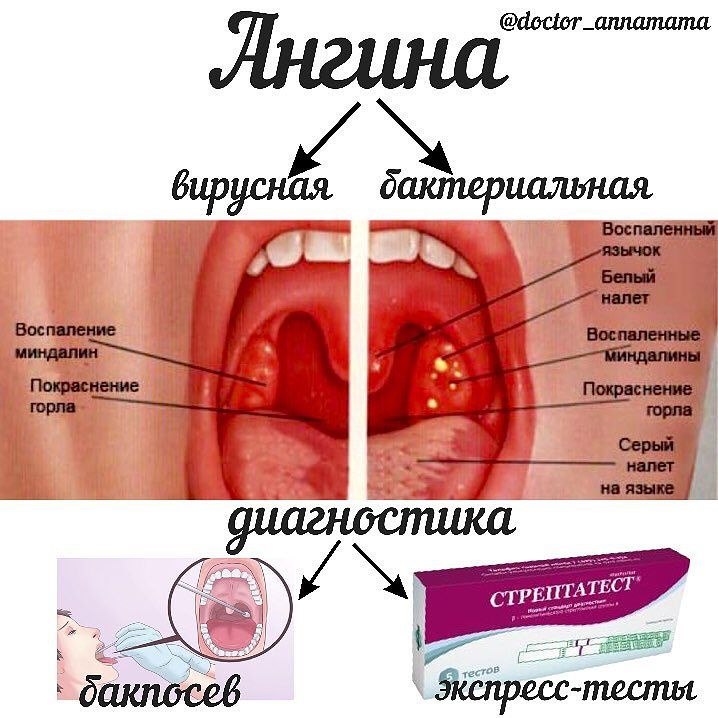
На первичном приеме доктор выслушивает жалобы маленького пациента и его родителей, осматривает ротовую полость ребенка при помощи гортанного зеркала или методом фарингоскопии (визуальный осмотр глотки с помощью искусственного света), проводит пальпацию лимфатических узлов, а также опрашивает о наличии контактов с больными. По истории болезни врач ставит предварительный диагноз, после чего направляет пациента на дополнительные исследования с целью подтверждения первоначального предположения.
В диагностике ангины используются следующие методы:
- Бактериологическое исследование мазка из зева для определения типа возбудителя и определения чувствительности к антибиотикам.
- Клинический анализ крови.
- Анализ крови на С-реактивный белок, АСЛ-О, ревматоидный фактор.
От полученных результатов лабораторных и инструментальных исследований будет зависеть метод лечения острого тонзиллита.
Лечение ангины
Родителям необходимо понимать, что обращение к врачу является неотъемлемой частью успешно проведенной терапии. Самолечение может принести непоправимый вред детскому здоровью.Общие рекомендации
Ангина является сильно заразным заболеванием, требующем от болеющего ребенка временной изоляции. Маленькие дети особенно подвержены инфицированию. Передача инфекции при близком контакте возможна уже с первого дня заболевания.Острый тонзиллит практически всегда сопровождается высокой температурой, родителям необходимо позаботиться о соблюдении ребенком постельного режима. Для ускорения выведения инфекции из организма и предотвращения обезвоживания малышу необходимо давать большое количество чистой воды, компотов, морсов и других жидкостей.
Помимо этого родители должны знать рекомендации по детскому питанию: при ангине следует исключить горячую, грубую, острую, жареную и сильно соленую пищу (для предотвращения раздражения глотки). Детский рацион должен содержать отварные, запеченные блюда или блюда на пару, протертые некислые фрукты и овощи, нежирные бульоны.
Устранение возбудителя болезни
Тактика лечения самого воспаления зависит от разновидности инфекции, вызвавшей поражение небных миндалин. Так, при бактериальной форме ангины ребенку назначаются антибиотики (подбираются с учетом чувствительности определенного возбудителя). При вирусной ангине доктор подбирает противовирусные препараты, при грибковой – противогрибковые средства.Нередко антибактериальные и противовирусные средства отрицательно сказываются на работе желудочно-кишечного тракта малыша. Для предотвращения диареи, вздутия и других неприятных симптомов, врач может назначить курс пребиотиков и пробиотиков.
Снятие симптомов ангины
Помимо устранения возбудителя заболевания, необходимо направить усилия на снятие неприятных симптомов болезни и улучшение общего самочувствия малыша. При высокой температуре тела ребенку даются жаропонижающие средства. В аптеке можно приобрести средства, сбивающие температуру тела, разных форм применения. Для детей грудного возраста рекомендуется отдавать предпочтение ректальным свечам, в старшем возрасте, как правило, назначаются препараты перорального применения.Нередко ангина сопровождается сильной отечностью тканей глотки, от чего у малыша возникает нарушение дыхания. В таких случаях врач может назначить прием антигистаминных препаратов. Средства не только помогают справиться с отеками в горле, но и усиливают эффективность жаропонижающих и обезболивающих лекарств.
Выбор средств и их дозировка определяется с учетом возрастных особенностей пациента и степени выраженности проявлений болезни.
Ополаскивания
Хорошо помогают снять воспаление и устранить боль полоскания антисептическими и обезболивающими растворами. Однако такой способ лечения подходит лишь тем детям, которые умеют без помощи взрослых ополаскивать горло, не проглотив раствор внутрь. Маленьким детям рекомендуется заменить полоскания на орошение полости рта. Данный метод лечения позволяет увлажнить полость рта, смыть гнойные и слизистые образования с поверхности гланд вместе с патогенными микроорганизмами.
Маленьким детям рекомендуется заменить полоскания на орошение полости рта. Данный метод лечения позволяет увлажнить полость рта, смыть гнойные и слизистые образования с поверхности гланд вместе с патогенными микроорганизмами.Физиотерапия
Кроме медикаментозных способов лечения ангины у детей хорошо себя зарекомендовали физиотерапевтические методы:Профилактика ангины
Для того чтобы снизить вероятность возникновения ангины (острого тонзиллита) к минимуму родителям необходимо грамотно подходить к укреплению иммунной системы ребенка. Для этого следует соблюдать следующие профилактические меры:- Вести активный образ жизни – чаще совершать пешие прогулки на свежем воздухе, приобщать ребенка к спортивным занятиям (бегу, плаванию, футболу, велоспорту и др.).
- Обеспечивать ребенку сбалансированное питание – ввести в детский рацион большое количество свежих овощей и фруктов, зелени, нежирной белковой пищи, а также ограничить употребление жирной, жареной пищи, фастфуда, быстрых углеводов.
- Следить за личной гигиеной ребенка, вырабатывать у маленьких детей привычку ежедневно чистить зубы и умываться (кариес зубов может стать причиной попадания инфекции на гланды).
- Обеспечивать комфортные условия в детской комнате – поддерживать оптимальную влажность и температуру воздуха (не более 23C при влажности 50-60%), проводить ежедневные влажные уборки и проветривание комнат.
- При возникновении любых симптомов заболеваний ЛОР-органов своевременно приводить ребенка на врачебные осмотры, доверять только квалифицированным специалистам!
В центре «СМ-Доктор» работают опытные врачи разных специальностей, которые установят объективный диагноз и подберут правильное лечение, чтобы малыш как можно раньше вернулся к привычному образу жизни!
Врачи-отоларингологи:
Детская клиника м.Марьина РощаМосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д. м.н.
м.н.
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Записаться на прием Детская клиника м.Войковская Записаться на прием Детская клиника м.Новые Черемушки Записаться на прием Детская клиника м.Текстильщики Записаться на прием Детская клиника м.Молодежная Записаться на прием Детская клиника м. Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на прием
Чертановская
Записаться
на прием Детская клиника м.ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на приемАнгина
Ангина
Ангина это инфекционное заболевание, которое развивается остро и начинается с воспаления небных миндалин (чаще всего), а также язычной, гортанной и носоглоточной миндалин. Затем, из-за интоксикации равиваются общие симптомы заболевания и возникает высокая температура тела (38-41 С).Распространенность заболевания
Ангиной чаще болеют дети дошкольного и школьного возраста и взрослые до 35-40 лет, особенно в осенний и весенний периоды.
Этиопатогенез (почему и как возникает ангина)
Изначально, на фоне переохлаждения, происходит инфицирование (заражение) миндалин различными микроорганизмами (стафилококк, стрептококк, пневмококк).
Заражение может быть собственными микробами (кариес, хронический тонзиллит) или извне (воздушно-капельный и пищевой путь). Размножающиеся микробы выделяют токсины, которые попадают в кровь и вызываю интоксикацию (слабость, потеря аппетита, высокая температура).
Симптомы ангины
Основные симптомы: головная боль, боль в горле, ломота в суставах, озноб, слабость. Температура при ангине в течение суток достигает 38. 5-40 градусов. Через 1-2 дня на поверхности миндалин появляются небольшие белые очаги (некротически измененные фолликулы).Это фолликулярная ангина.
5-40 градусов. Через 1-2 дня на поверхности миндалин появляются небольшие белые очаги (некротически измененные фолликулы).Это фолликулярная ангина.
Появление в лакунах (складочках миндалин) гнойного содержимого серовато-белого цвета — симптом лакунарной ангины.
Изменения в миндалинах могут носить некротический характер — это гнойно-некротическая форма ангины.
Диагностика заболевания
Диагностика ангины не представляет трудности, основным диагностическим приёмом при её распознавании является осмотр глотки — фарингоскопия, а также оценка жалоб и анамнеза заболевания.
Необходимо производить дифференциальную диагностику лакунарной ангины и дифтерии зева, а также катаральной ангины и острого фарингита.
Для уточнения диагноза используют мазки из зева и носа на дифтерию и лабораторные тесты на гемолитический стафилококк.
В течение заболевания необходимо контролировать показатели периферической крови.
Лечение ангины
В начале заболевания необходимо соблюдать постельный режим (для уменьшения возможности развития осложнений — со стороны сердца, почек, суставов). Из питания исключают острую, грубую пищу. Рекомендуется обильное теплое питье (молоко с мёдом, чай с лимоном), бульон, жидкая каша, кисели (всё из отдельной посуды).
Лекарственная терапия подразумевает использование антибактериальных препаратов (подобранных на основе посева, либо антибиотики широкого спектра действия) и противовоспалительных средств, десенсибилизирующие препараты. Схему лечения может расписать только опытный врач после осмотра. Самолечение может привести к нежелательному исходу. В случае развития флегмонозной ангины первым этапом показано вскрытие гнойника.
Сопутствующая терапия:
полоскание: для полоскания применяют различные антибактериальные растворы. В качестве антисептиков используют 1%-ный раствор йодинола для промывания горла, 3%-ный раствор перекиси водорода, 0,1%-ный раствор калия перманганата, 2-4%-ный раствор борной кислоты, раствор бикарминта, 0,05-0,1%-ный раствор риванола, настойку календулы, водный раствор хлоргексидина и диоксидина;
ингаляции: для ингаляции используют отвары следующих трав — ромашки, эвкалипта, цветков ноготков, бузины сибирской, карагоны гривастой (верблюжий хвост), черники обыкновенной и др. ;
;
компрессы: местно рекомендуется применять компрессы, особенно при увеличенных региональных лимфатических узлах. Смесь спирта (100 мл), ментола (2,5 г), новокаина (1,5 г), анестезина — меновазин (1,5 г) нанести на переднюю часть шеи, закутав шею платком или шарфом.
Профилактика ангины
Важное значение имеет общее и местное закаливание организма: систематические занятия физкультурой и спортом, утренняя гигиеническая гимнастика, воздушные ванны, обтирания и души с постепенно снижающейся температурой воды.
С целью повышения устойчивости слизистой оболочки глотки к охлаждению проводится местное закаливание — полоскание горла водой постепенно снижающейся температуры (от тёплой к холодной). Необходимо помнить основные правила закаливания: постепенность, систематичность и учёт индивидуальных особенностей. Повышению защитных свойств организма способствуют общие УФ-облучения, особенно в осеннее-зимний период.
Лечение сопутствующих заболеваний полости рта и носа. Кариозные зубы, больные дёсны, гнойные поражения придаточных пазух носа предрасполагают к возникновению ангины. Различные патологические состояния полости носа и носоглотки, препятствующие носовому дыханию (искривление перегородки носа, полипы, аденоиды, гипертрофический ринит и т.д.), заставляют больного дышать ртом, а при этом происходит охлаждение и пересыхание слизистой оболочки ротоглотки.
Лечение ангин необходимо начинать максимально рано с момента установления диагноза. В этом случае возможно сократить сроки выздоровления и снизить вероятность развития осложнений.
Врачи ОАО «КДЦ «Евромедсервис» готовы помочь Вам в диагностике и лечении ангин. Следует так же отметить, что во время лихорадочного периода ангины необходимо соблюдать постельный режим. В этом случае предпочтительно пригласить врача на дом, нежели явиться на амбулаторный прием.
что это, симптомы, диагностика, лечение у взрослых
Ангина — инфекционное заболевание, которому подвержены пациенты всех возрастных групп. Чаще всего ею болеют дети до подросткового возраста, а также взрослые до 40 лет. Случаи заболевания в раннем детском или пожилом возрасте редки.
Чаще всего ею болеют дети до подросткового возраста, а также взрослые до 40 лет. Случаи заболевания в раннем детском или пожилом возрасте редки.
Эффективное лечение ангины в домашних условиях может быть затруднено: у болезни есть множество нюансов, учесть которые способен только специалист. Клиника MedEx предлагает записаться к врачу-терапевту. В нашем медицинском центре работают врачи с многолетним опытом работы и высокой квалификацией.
Причины заболевания
По сути острый тонзиллит, или ангина – это воспаление небных миндалин. Они расположены сбоку у входа в глотку и хорошо просматриваются в зеркале. Миндалины отвечают за то, что улавливают бактерии и вирусы при вдыхании, а затем уничтожают. В них присутствуют антитела и иммунные клетки, способные справиться с многими инфекциями.
Возбудителем ангины выступают патогенные микроорганизмы:
- бета-гемолитический стрептококк;
- стафилококк;
- грибы рода Кандида;
- вирусы Коксаки А;
- аденовирусы и другие.
Путей заражения всего два — воздушно-капельным или алиментарным путем. Заболеть ангиной можно, если контактировать с зараженным человеком, выпить инфицированный напиток или принять пищу. При этом некоторое количество микроорганизмов может находиться в глотке и до того, но активизироваться при наличии неблагоприятных изменений температурного режима — переохлаждения человека или резкого изменения климата. Важно понимать, что причиной появления инфекционной ангины выступает все же возбудитель, а не изменение погодных условий.
Дети могут заболеть ангиной из-за кратковременного ослабления иммунной защиты. Холодное молоко, мороженое, промокшие ноги могут стать фактором, провоцирующим развитие заболевания.
У взрослых факторы риска другие:
- неправильное питание;
- авитаминоз;
- работа на вредном производстве;
- курение;
- злоупотребление алкоголем.

Ангина у взрослых также развивается как осложнение перенесенных или хронических гнойных воспалительных заболеваний в придаточных носовых пазухах. Она может быть связана с гайморитом или кариесом. Кроме того, ангина выступает в качестве осложнения некоторых системных заболеваний — туберкулеза, скарлатины, дифтерии, инфекционного мононуклеоза.
Симптомы
Симптомы при ангине делятся на местные и общие. К первой группе относятся:
- боль в горле;
- дискомфорт при глотании;
- увеличение лимфоузлов.
Общие симптомы также включают повышение температуры при ангине, сильную слабость, озноб, недомогание. Иногда пациент жалуется на сердечную боль, а также боль в мышцах и суставах. Температура при ангине у взрослого — 39-40 градусов.
Детская ангина, особенно в раннем возрасте, имеет дополнительную симптоматику. Ребенок отказывается от пищи, становится капризным и плаксивым. Помимо покраснения горла, у детей в случае заболевания часто бывает тошнота, боль в ушах и животе, расстройство пищеварения, судороги. Могут появиться проблемы со сном: бессонница, или наоборот – постоянная слабость. Нередко детской ангине сопутствует ринит и отит.
Формы заболевания
Симптомы острого тонзиллита отличаются в зависимости от формы болезни. В связи с этим диагностика каждой из них также имеет отличия. Ангину классифицируют с учетом того, насколько поражены небные миндалины, на такие формы:
- катаральную;
- фолликулярную;
- лакунарную;
- флегмонозную;
- фибринозную;
- язвенно-некротическую.
С учетом возбудителя различают виды ангины — стрептококковую, стафилококковую, вирусную, грибковую. Кроме того, существует условная классификация, учитывающая тяжесть течения заболевания. Она выделяет легкую ангину, протекающую без серьезных осложнений, и тяжелую.
Катаральная
Катаральная форма ангины — самая распространенная, как в летний, так и в зимний период. При этой форме заболевания наблюдается поверхностное поражение: воспаление ограничено слизистой оболочкой и краями небных дужек. Эта форма характеризуется легким течением, обычно возникает на фоне сопутствующего заболевания.
При этой форме заболевания наблюдается поверхностное поражение: воспаление ограничено слизистой оболочкой и краями небных дужек. Эта форма характеризуется легким течением, обычно возникает на фоне сопутствующего заболевания.
Симптомы катаральной ангины:
- вялость;
- повышенная утомляемость;
- температура — 37.0-37.5 у взрослых, до 38.0 — у детей;
- боль во время глотания;
- обложенный сухой язык;
- першение и ощущение сухости в горле.
При катаральной форме наблюдается небольшое увеличение близлежащих лимфоузлов. В редких случаях бывает ангина без температуры, но с покраснением и воспалением небных миндалин.
Продолжительность заболевания — 3-5 дней. После этого симптомы постепенно исчезают, или развивается более тяжелая форма — лакунарная либо фолликулярная ангина.
Лакунарная
Гнойная ангина с острым началом и выраженной симптоматикой. От больного поступают жалобы на высокую температуру (обычно не выше 39 градусов), сильную слабость, головную боль. К характерным клиническим симптомам лакунарной ангины также относят затрудненное глотание, увеличение регионарных лимфатических узлов, боли в суставах.
Лакунарная форма острого тонзиллита также может быть названа тяжелой ангиной. При ней воспалительный процесс локализован на поверхности, а в лакунах собирается гной. Также он поражает протоки небных миндалин.
Лакунарная форма ангины представляет высокую опасность для детей. Она часто вызывает сильное воспаление миндалин, которое может привести к нарушению в работе дыхательной системы. При тяжелой форме заболевания, а также специфическом строении верхних дыхательных путей возможно полное перекрытие дыхания.
Лакунарная ангина у детей может приводить к появлению судорог. Для нее характерны симптомы острой интоксикации в сочетании с высокой температурой, а также повышение СОЭ в анализе крови и рост уровня лейкоцитов.
Фолликулярная
Гнойная, или фолликулярная ангина, обычно начинается достаточно остро. У больного наблюдается рост температуры до 39 градусов. Лимфатические узлы увеличиваются: их можно легко прощупать под нижней челюстью и на затылке. Из-за сильной боли в горле становится трудно сглатывать слюну, поэтому наблюдается повышенное слюноотделение.
Другие типичные симптомы:
- лихорадка;
- озноб;
- ломота в пояснице и суставах.
При осмотре видны покрасневшие и разбухшие миндалины, покрытые фолликулами, или пробками. Они возвышаются над поверхностью в виде желтоватых или белесых точек, диаметром не более 3 мм. Фолликулы заполнены серо-желтым гноем и образуют рисунок, напоминающий карту звездного неба. По мере развития заболевания они вскрываются, затем температура снижается, и состояние пациента приходит в норму. Некоторое время после перенесенного заболевания на месте фолликулов остаются эрозии.
У ребенка фолликулярная ангина может сопровождаться обмороками, нарушением аппетита, тошнотой и рвотой. Часто встречается расстройство стула. У взрослых ангина приводит к тахикардии, боли в сердце и задержке стула. Симптомы заболевания держатся примерно неделю.
Грибковая
Грибковая форма ангины характерна для детей раннего возраста. Наиболее часто она встречается в осенне-зимний период. Температура при этой форме заболевания может держаться на уровне 37-38 градусов. Начало — острое.
Горло при ангине грибковой формы — красное, с белесым налетом на миндалинах. Творожистые выделения легко снимаются, и на 5-7 день заболевания исчезают. Грибковая форма ангины у детей диагностируется по результатам анализов: в них присутствует бактериальная флора, грибы молочницы, дрожжевые клетки.
Вирусная
Вирусная ангина развивается как осложнение гриппа, парагриппа, коронавируса, аденовируса. Она проявляется следующими симптомами:
- кашлем;
- насморком;
- покраснением горла и миндалин;
- появлением слизи на задней стенке горла.

Для этой формы заболевания также характерен конъюнктивит. На языке, небе и небных дужках и других участках появляются небольшие красноватые пузырьки. Они не заполняются гноем, как при других формах ангины, а быстро лопаются, превращаясь в эрозии. Инкубационный период типичен для острого тонзиллита — 5-7 дней.
При скарлатине
По данным медицинской статистики, есть связь между скарлатиной и ангиной: в периоды повышения заболеваемости одной болезнью увеличивается и прирост случаев другой. Скарлатина развивается в результате инфицирования гемолитическим стрептококком группы А и распространяется воздушно-капельным путем. Чаще всего ее фиксируют у детей возрастом 2-7 лет.
Симптомы скарлатины:
- высокая температура;
- головная боль;
- боль в горле, особенно во время глотания;
- вялость и слабость.
Если заболевание сопровождается выраженной интоксикацией, наблюдается тошнота и рвота. Ангина выступает сопутствующим заболеванием. Она проявляется сильным распуханием слизистой оболочки, отечностью небных миндалин, появлением серовато-грязного налета.
Диагностика
Для диагностики ангины врач изучает жалобы пациента и проводит осмотр. Наиболее характерный признак — воспаленное горло: он же позволяет определить вид тонзиллита и степень поражения тканей. Для уточнения диагноза могут быть назначены дополнительные исследования:
- клинический анализ урины;
- бактериологическое исследование мазка из зева;
- клинический анализ крови, в котором врач анализирует уровень СОЭ, наличие лейкоцитоза, умеренного палочкоядерного сдвига в левую сторону.
Бакпосев помогает определить возбудителя ангины. Проблема в том, что обычно результаты этого исследования нужно ждать не менее 3-5 дней. Поэтому врач может заранее назначить антибиотики при ангине — если есть признаки, характерные для стрептококковой инфекции: увеличенные и болезненные регионарные лимфоузлы, температура более 38 градусов, красные и отекшие миндалины, отсутствие насморка и кашля.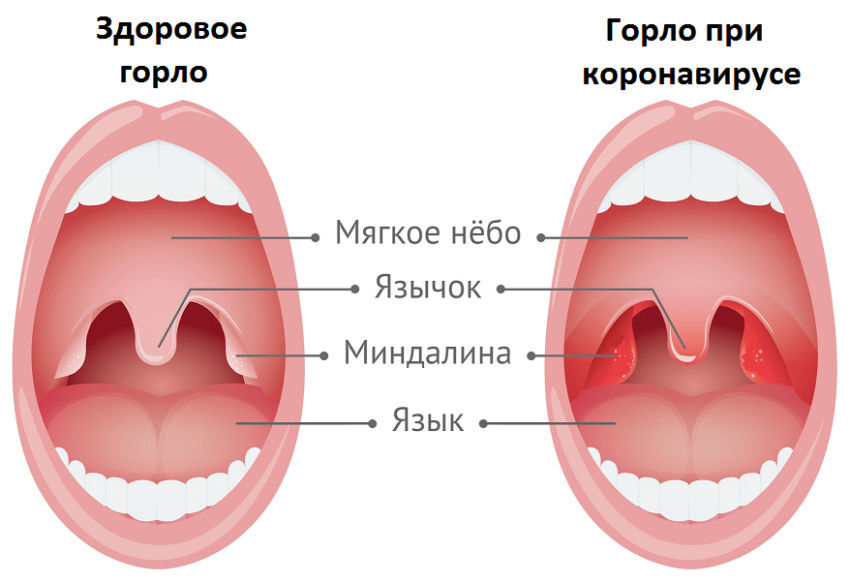
Лечение
Лечение ангины у взрослых обычно проводится амбулаторно: госпитализация необходима только при тяжелых формах заболевания. Выбор терапии зависит от формы и вида острого тонзиллита. Легкая катаральная ангина, к примеру, часто проходит сама.
Чтобы облегчить состояние пациента при легкой форме болезни, можно:
- пить много теплой жидкости — сока, морса, некрепкого чая;
- делать полоскания раствором соли или фурацилина.
Гнойную ангину лечат антибиотиками. Лекарства подбирает врач, учитывая состояние конкретного пациента и особенности его организма.
В первые дни заболевания пациенту рекомендован постельный режим. В дальнейшем ему необходимо ограничить физическую нагрузку, избегать перенапряжения, чтобы не допустить развития осложнений. Полезно проконсультироваться с нутрициологом — подобрать продукты питания, которые не будут раздражать воспаленное горло, но обеспечат организм нужным количеством полезных веществ.
Осложнения
Осложнения развиваются преимущественно после бактериальной (стрептококковой) ангины. Их признаки становятся заметными на 4-6 день заболевания. Осложнения делят на местные и общие.
К местным относят:
- отит;
- синусит;
- шейный лимфаденит.
К общим осложнениям относят геморрагический васкулит и острый гломерулонефрит — заболевание почек.
Степень течения ангины не определяет вероятность развития осложнений. Иногда они возникают даже при легкой форме катаральной ангины. Если после перенесенного заболевания появилась аритмия, боль в сердце, одышка, стоит посетить кардиолога: это может указывать на миокардит или ревматизм сердца.
Диагностика и лечение ангины у взрослых в Москве
Ангина — распространенное инфекционное заболевание, которое многие привыкли переносить на ногах. Между тем, соблюдение врачебных рекомендаций крайне важно: установлено, что нарушение постельного режима в первые дни болезни повышает риск развития осложнений.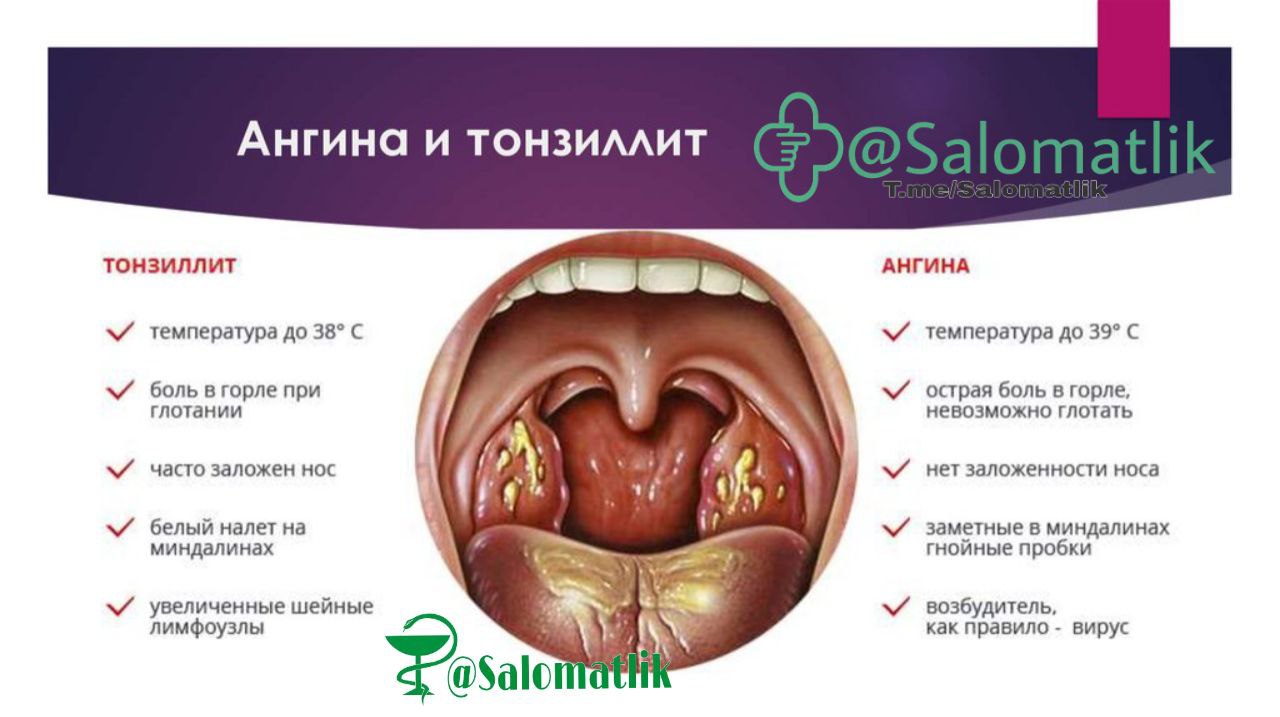 Не стоит и увлекаться самостоятельным лечением, если речь идет об антибиотиках.
Не стоит и увлекаться самостоятельным лечением, если речь идет об антибиотиках.
Клиника персональной медицины MedEx приглашает записаться на прием. Мы работаем в комплексном подходе и тщательно подбираем лечение для каждого конкретного случая. Пациенты клиники могут рассчитывать на помощь компетентного специалиста, эффективное лечение и вежливое обслуживание.
Стоимость
| Терапевт (первичный прием) | 3500 ₽ |
| Терапевт (повторный прием) | 3000 ₽ |
| УЗИ селезенки | 1500 ₽ |
| УЗИ лимфатических узлов (одна анатомическая зона) | 1200 ₽ |
| УЗИ слюнных желез | 1200 ₽ |
| УЗИ плевральной полости | 1700 ₽ |
| УЗИ печени | 1500 ₽ |
| УЗИ гепатобиллиарной зоны | 2400 ₽ |
| УЗИ желчного пузыря с определением его сократимости | 2000 ₽ |
| УЗИ поджелудочной железы | 1500 ₽ |
| УЗИ органов брюшной полости (комплексное) | 2700 ₽ |
| УЗИ органов брюшной полости, почек и надпочечников | 3700 ₽ |
| УЗИ определение жидкости в брюшной полости | 1500 ₽ |
Все цены указаны с учетом налогового вычета.
Обратитесь к нашему доктору
Ляльченко Ирина Фёдоровна
Терапевт, УЗИ-специалист, Врач высшей категории, Кандидат медицинских наук
Стаж: 25 лет
ПодробнееДжгаркава Теа Гочаевна
Терапевт-кардиолог
Стаж: 5 лет
ПодробнееОстрый тонзиллит (обиходное название — ангина)
инфекционное заболевание с местными проявлениями в виде острого воспаления компонентов лимфатического глоточного кольца, чаще всего нёбных миндалин, вызываемое стрептококками или стафилококками, реже другими микроорганизмами, вирусами и грибами , Ангиной также называют обострение хронического тонзиллита.
Наиболее часто встречаются вульгарные (обычные, банальные) ангины: катаральная, лакунарная, фолликулярная, фибринозная , флегмонозная, герпетическая и язвенно-пленчатая. В последние годы все виды ангин называют- Острый тонзиллит.
Катаральная
Катара́льная ангина развивается остро, пациент предъявляет жалобы на ощущение в горле жжения, сухости, першения, а затем возникает небольшая боль при глотании. Наблюдается клиника астено-вегетативного синдрома. Температура, как правило, субфебрильная. При осмотре миндалины гиперемированы, несколько увеличены в размерах, местами могут быть покрыты тонкой плёнкой слизисто-гнойного экссудата. Язык сухой, обложен. Наблюдается незначительное увеличение регионарных лимфатических узлов. Обычно клинические проявления исчезают в течение 3—5 дней.
Фолликулярная
Фолликулярная ангина начинается с повышения температуры тела до 38—39 °C. И возникновения сильной боли в горле при глотании, часто иррадиирующей в ухо. В зависимости от выраженности интоксикации возникает головная боль, боль в пояснице, лихорадка, озноб, общая слабость.. Чаще всего, подчелюстные лимфатические узлы увеличены, пальпация их болезненная. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней.
Лакунарная
Лакунарная ангина протекает с симптомами, аналогичным фолликулярной, но более тяжело. При ней на фоне гиперемированной поверхности увеличенных миндалин появляются желтовато-белые налёты. Продолжительность заболевания 5—7 дней..
Фибринозная
Фибринозная ангина характеризуется образованием единого сплошного налёта беловато-жёлтого цвета, который может выходить за пределы миндалин. Такой тип ангины может развиться из лакунарной либо протекать самостоятельно с наличием сплошной плёнки уже в первые часы заболевания. В последнем случае характерно острое начало с высокой лихорадкой, ознобом, тяжёлыми явлениями общей интоксикации, иногда с признаками поражения головного мозга.
Флегмонозная (интратонзиллярный абсцесс)
Флегмонозная ангина встречается относительно редко. Её развитие связано с гнойным расплавлением участка миндалины. Поражение, как правило, одностороннее. Миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. При осмотре характерно вынужденное положение головы, увеличение регионарных лимфоузлов, болезненных при пальпации. Жалобы на боли в горле при глотании, разговоре; головную боль, повышение температуры тела до 39—40 °C, симптомы общей интоксикации. При фарингоскопии: миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. Характерен тризм жевательных мышц, асимметричный зев за счёт смещения язычка и миндалины в здоровую сторону. Подвижность мягкого нёба ограничена.
Герпетическая
Герпетическая ангина чаще развивается в детском возрасте. Её возбудителем является вирус Коксаки А. Заболевание отличается высокой контагиозностью, передаётся воздушно-капельным и редко фекально-оральным путём. Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Язвенно-плёнчатая
Возбудителем язвенно-плёнчатой ангины считают симбиоз веретенообразной палочки и спирохеты полости рта, которые часто обитают в полости рта у здоровых людей. Морфологические изменения характеризуются некрозом поверхности одной миндалины с образованием язвы. Больной предъявляет жалобы на ощущение неловкости и инородного тела при глотании, гнилостный запах изо рта, повышение слюноотделения. Температура тела, как правило, не повышена. В крови умеренный лейкоцитоз. Регионарные лимфатические узлы увеличены на стороне поражения. Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
При ангине более чем в 50%[1] случаев основная этиологическая роль принадлежит β-гемолитическому стрептококку группы А., аденовирусам, вирусу герпеса, Энтеровирусу Коксаки, спирохете Венсана, грибам рода Кандида.
Предрасполагающие факторы: местное и общее переохлаждение организма, снижение местного и общего иммунитета, травма миндалин, состояние центральной и вегетативной нервной системы, нарушение носового дыхания, хронические воспалительные процессы в полости рта, носа и околоносовых пазух[1].
Клинические проявления
При остром первичном тонзиллите клиническая картина проявляется симптомами поражения миндалин — различной степени выраженности болью в горле при глотании, признаками общей интоксикации, гиперемией, припухлостью миндалин ,фибринозно-гнойным налётом в устьях лакун, серовато-желтыми налётом, под которыми обнаруживаются поверхностные малоболезненные язвы ,регионарным лимфаденитом.
Начинается ангина с боли в горле и резкого повышения температуры тела до 39–40 °С (иногда до 41 °С). Боль в горле, как правило, сильная и резкая, но может быть и умеренной. Увеличиваются лимфатические узлы. Они хорошо прощупываются под нижней челюстью и при этом вызывают болезненные ощущения. Ангина может протекать и при меньших температурах тела — от 37 до 38 °C, но с бо́льшим поражением горла.
Боли в горле нередко бывают и при ОРВИ, особенно аденовирусного происхождения, но при этом сравнительно редко увеличиваются лимфоузлы.
Диагностика
Основным диагностическим приёмом при распознавании является осмотр глотки — фарингоскопия, а также оценка жалоб и анамнеза заболевания. Также для определения вида инфекции проводится забор мазка слизи или гноя, который берётся с миндалин. Биоматериал направляется на разные виды анализов по решению лечащего врача.
Из осложнений ангины наиболее часто встречаются острый средний отит, острый ларингит, отёк гортани, флегмона шеи, окологлоточный абсцесс, острый шейный лимфаденит.
Лечение
Основные рекомендации: постельный режим в первые дни заболевания, нераздражающая, мягкая и питательная диета, витамины, обильное питье.
В лечении ангины выбор лекарственного средства зависит от типа микроба, вызвавшего болезнь. Тип препарата, дозировка и метод применения определяются лечащим врачом.
- В лечении бактериальных ангин используют различные виды антибиотиков и противомикробных препаратов синтетического происхождения (зависит от чувствительности микроба и реакции пациента на лекарства), различные локальные антисептики, которые выпускаются в виде спрея или аэрозоля, а также таблеток, леденцов и пастилок.
- В лечении грибковых ангин (такая болезнь провоцируется в основном грибком из рода Кандида), используют противогрибковые препараты. Грибковая ангина часто возникает после длительного лечения антибиотиками.
- Лечение вирусных ангин предусматривает применение противовоспалительных препаратов, а также симптоматических средств.
Часто при ангине любого происхождения отоларинголог назначает различные антисептические и очищающие растворы для полоскания горла, которые назначаются к использованию ежечасно. В последнее время специалисты считают, что полоскание горла не ускоряет процесс выздоровления, но возможно, облегчает самочувствие
При температуре выше 38 градусов можно принимать жаропонижающие. При бактериальной этиологии ангин во многих случаях назначают антибиотик, обладающий активностью в отношении кокковой флоры (стрептококки и стафилококки), курс проводится не менее 7 дней,
Для предупреждения ангины необходима своевременная санация очагов хронической инфекции (кариозные зубы, хронический тонзиллит, гнойные поражения придаточных пазух носа и др.), устранение причин нарушения носового дыхания.
Ангина может быть контагиозной (особенно при скарлатине), поэтому больного надо поместить в отдельную комнату, часто проветривать её и проводить влажную уборку, не допускать к нему детей и пожилых людей. Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
Растворы для полоскания горла:
- Раствор фурацилина ( готовый аптечный раствор разводить не нужно)
- Раствор хлоргексидина ( взрослым – без разведения, детям на одну часть хлоргексидина 2 части воды)
- Раствор хлорофиллипта спиртовой ( одна чайная ложка на 100мл воды)
- Настойка прополиса аптечная ( 5-10капель на 100мл воды)
- Отвары трав ( ромашка, календула, шалфей в смеси или отдельно)
Для того,чтобы полоскание было эффективным:
- Раствор должен быть теплым
- Один эпизод полоскания должен быть не меньше 30 секунд по продолжительности
- После полоскания желательно отказаться от питья или приема пищи в течение часа.
Необходимо полоскать горло курсом ( как минимум 3 раза в день 5 дней)
- Плоды фенхеля -10,0
- Листья мяты – 30,0
- Цветки ромашки – 30,0
- Листья шалфея- 30,0
Применять в виде теплого настоя по1/2 стакана для полоскания при ларингите, тонзиллите, ангинах.
Врач – инфекционист Криницина Милена
УЗ « 22 – ягородская поликлиника»
Артрит и ангина
Хронический тонзиллит – это общее инфекционно-аллергическое заболевание с местными проявлениями в виде стойкого хронического воспаления миндалин, характеризующегося рецидивирующим течением и возникающего чаще как осложнение инфекционной патологии.
Хронический тонзиллит — это состояние небных миндалин, при котором утрачиваются их естественные защитные функции и они становятся хроническим очагом инфекции, интоксикации и аллергизации организма. Хронический тонзиллит способен вызывать и поддерживать множество заболеваний, таких, как ревматизм, миокардит, гломерулонефрит, пиелонефрит и т.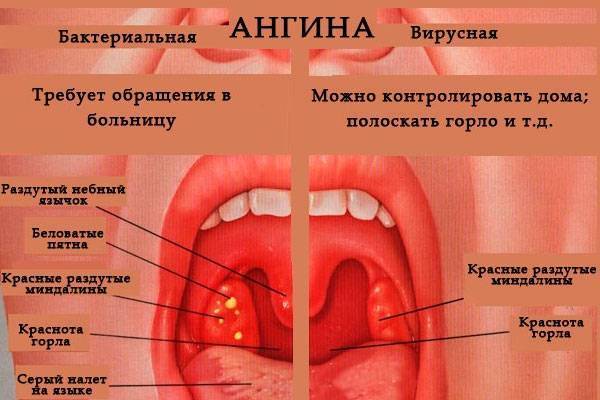 д. Хронический тонзиллит или способствует их развитию, или отрицательно влияет на их течение.
д. Хронический тонзиллит или способствует их развитию, или отрицательно влияет на их течение.
При изучении флоры в лакунах и на поверхности небных миндалин выявлено более 30 сочетаний различных форм микробов. Основными возбудителями хронического тонзиллита является гемолитический стрептококк, зеленящий стрептококк, энтерококк, стафилококк, аденовирусы.
Ревматизм — токсико-иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся у предрасположенных к нему лиц в связи с острой инфекцией, вызванной ß-гемолитическим стрептококком группы А, преимущественно в возрасте 7-15 лет.
В настоящее время убедительно доказано, что возникновение ревматизма и его рецидивы связаны с ß-гемолитическим стрептококком группы А (тонзиллит, фарингит, стрептококковый шейный лимфаденит).
В типичных случаях ревматизм, особенно при первой атаке, начинается в школьном и подростковом возрасте спустя 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита). Затем болезнь вступает в «латентный» период (продолжительностью от 1 до 3 недель), характеризующийся бессимптомным течением или легким недомоганием, артралгиями, иногда субфебрильной температурой тела. В этом же периоде возможно увеличение СОЭ, нарастание титров АСЛО, антистрептокиназы, анитстрептогиалуронидазы. Второй период болезни характеризуется выраженной клинической картиной, проявляется кардитом, полиартритом, другими симптомами и изменениями лабораторных показателей.
Более характерен для первичного ревматизма, в его основе — острый синовит. Основные симптомы ревматического полиартрита: сильные боли в крупных и средних суставах (симметрично), чаще коленных и голеностопных, припухлость, гиперемия кожи в области суставов, резкое ограничение движений, летучий характер болей, быстрый купирующий эффект нестероидных противовоспалительных препаратов, отсутствие остаточных суставных явлений.
Рассмотрим клинический случай больной Б., 1974г.р., находившейся на лечении в ЛОР-отделении ЦРБ г. Железнодорожный с ___06.02.2008г по 15.02.2008г. Поступила с жалобами на частые ангины (до 5-6 раз в год), постоянное першение, дискомфорт в горле при глотании, повышение температуры тела до 37.5С, на боли и скованность во всех суставах верхних и нижних конечностей, ограничение движений, затруднение открывания рта, слабость.
Из анамнеза известно, что в возрасте 6 месяцев перенесла ангину. В дальнейшем ангины повторялись до 6 раз в год. Ревматоидным артритом страдает с 2-х летнего возраста, по поводу чего неоднократно проводились курсы противовоспалительной терапии с кратковременным эффектом. Болезнь прогрессировала, в процесс были вовлечены практически все суставы. В 15-летнем возрасте перенесла синовэктомию правого коленного сустава, в 1990г- остеотомию левого бедра, артропалстику, в 1994г- эндопротезирование левого тазобедренного сустава, в 1996г- левого коленного сустава. В 1998г перенесла резекционную артропластику правого локтевого сустава. Получала системную противовоспалительную терапию. Осмотрена ЛОР- врачом, установлен диагноз: Хронический декомпенсированный тонзиллит, рекомендована двусторонняя тонзиллэктомия.
При поступлении: состояние средней степени тяжести. Температура тела- 37.2С. Передвигается с помощью костылей. Лор- статус: открывание рта затруднено из-за артрита верхнечелюстного сустава. При фарингоскопии: слизистая ротоглотки умеренно гиперемирована. Небные миндалины 1 степени гипертрофии, спаяны с отечными небными дужками, лакуны широкие, при надавливании определяются обильные гнойные пробки.
В анализах крови- СОЭ-75 мм/ч, АСЛО- 250.0, СРБ- 120.0, РФ- 13 ед/мл.
12.12.08г под местной инфильтрационной анестезией произведена двусторонняя тонзиллэктомия с техническими сложностями. Послеоперационный период без особенностей. Получала общую и местную противовоспалительную терапию. На 2-е сутки после операции проводилась лазеротерапия аппаратом .Осмотрена в динамике через 3 месяца: отмечается улучшение общего состояния, нормализация температуры тела, ремиссия ревматоидного артрита, открывание рта улучшилось, небные ниши чистые, без признаков воспаления. В анализах крови показатели стабилизировались до нормы.
На 2-е сутки после операции проводилась лазеротерапия аппаратом .Осмотрена в динамике через 3 месяца: отмечается улучшение общего состояния, нормализация температуры тела, ремиссия ревматоидного артрита, открывание рта улучшилось, небные ниши чистые, без признаков воспаления. В анализах крови показатели стабилизировались до нормы.
Хронический тонзиллит часто приводит не только к многим соматическим заболеваниям, но и к инвалидизации больных, как в нашем случае.
Авторы : Д.М. Мустафаев, Т.В. Козырькова, Н.У. Адильханова, А.Н. Юсупов
Лечение ангины при беременности | Симптомы, лечение ангины у беременных в Ижевске
Ангина, или острый тонзиллит — инфекционное заболевание, при котором воспаляются небные миндалины. Причиной болезни служат бактерии (стрептококки и стафилококки).
Лечение ангины при беременности необходимо начинать на ранней стадии, при появлении первых симптомов, так как иммунная система беременной женщины ослаблена и неспособна бороться с инфекцией.
Чем опасна болезнь
Если не лечить ангину при беременности, она может спровоцировать серьезные осложнения, представляющие опасность для будущей матери и ребенка.
У женщины возможно развитие абсцесса гортани, сердечной и почечной недостаточности, менингита, гломерулонефрита, пиелонефрита, миокардита, септической интоксикации организма, что совместно с высокой температурой может спровоцировать:
- возникновение или обострение токсикоза;
- угрозу выкидыша;
- преждевременные роды вследствие отслоения плаценты;
- гипоксию (дефицит кислорода) плода;
- поражение органов и отклонение в развитии;
- внутриутробную гибель плода.
Особенно опасны инфекции в первом триместре, когда закладываются все органы, и в последнем.
Симптомы для обращения к терапевту
Первый симптом ангины — покраснение, першение и болезненность в горле.
Со временем у беременных проявляются и другие признаки:
- головная боль;
- насморк;
- затруднения при глотании;
- увеличение лимфоузлов, расположенных на шее;
- подъем температуры тела;
- потеря аппетита;
- мышечные и суставные боли;
- озноб, ломота в теле;
- общая слабость.
Диагностирование ангины
Чтобы поставить диагноз, терапевт:
- выслушивает жалобы женщины;
- осматривает горло;
- проводит пальпацию лимфатических узлов;
- прослушивает грудную клетку.
Чтобы определить возбудителя болезни, врач берет мазок с миндалин и направляет его в лабораторию на исследование. Определить степень распространенности инфекции поможет анализ крови.
Методы лечения ангины у беременных
Лечение ангины при беременности должен проводить врач. Ни в коем случае нельзя заниматься самолечением, что может нарушить внутриутробное развитие и нанести непоправимый вред ребенку. Лечится ангина антибактериальными препаратами, а они запрещены при беременности. Поэтому только специалист, учитывая срок беременности и результаты бактериологического анализа, сможет подобрать медикаменты, которые справятся с инфекцией и будут безопасными для плода.
Помимо препаратов, направленных на уничтожение патогенных микроорганизмов, терапевт назначит лекарства, которые избавят от неприятной симптоматики и облегчат общее состояние больной. При необходимости он посоветует местные средства (полоскания, спреи). Следует знать, что беременным женщинам противопоказано использование тепловых процедур (ингаляций, согревающих компрессов, горячих ножных ванночек), оказывающих тонизирующее действие на матку.
Больной необходимо соблюдать постельный режим, пить побольше жидкости, чтобы вымыть из организма токсины. В ее комнате нужно регулярно проводить влажную уборку и делать проветривание.
В ее комнате нужно регулярно проводить влажную уборку и делать проветривание.
Преимущества лечения в клинике Елены Малышевой
В медицинском центре Елены Малышевой практикуют опытные высококвалифицированные специалисты. Они уделяют внимание каждому пациенту, но особенную заботу проявляют по отношению к беременным женщинам. Все процедуры, которые назначают врачи, проводятся в комфортных условиях.
Не игнорируйте первые признаки болезни, приходите в клинику, что поможет сохранить ваше здоровье и родить здорового малыша.
Записаться на прием к терапевту можно, позвонив по телефону, указанному на сайте, либо заполнив онлайн-форму. Наш администратор перезвонит, и подберет удобное для вас время посещения.
Мороженое и здоровье
Мороженое — это вредный или полезный продукт?
Когда мороженое лечит, и когда наносит здоровью ущерб?
Давайте разбираться.
Мороженое и ангина (острый тонзиллит)
Многим знакомы ощущения сильной боли и саднения в горле при глотании, которые сопровождают воспаление небных миндалин. Процесс глотания становится настолько болезненным, что пищу принимать становится сложно, а для детей практически невозможно.
Еще 30 лет назад считалось бесспорным утверждение о том, что ангина и мороженое, да и вообще холодная пища и питье, несовместимы. Сейчас, благодаря более ясному пониманию причин развития этого заболевания доказано, что холод напротив, облегчает состояние больного ангиной человека.
Мороженое при проглатывании вызывает местное охлаждение миндалин, что становится причиной спазма (сужения) их кровеносных сосудов. В результате нарушается кровоснабжение воспаленных участков, и, как следствие уменьшается отек и снижаются болевые ощущения. Вспомним, что по сходному принципу действуют сосудосуживающие капли, применяемые при заложенности носа.
Конечно, мороженое ни в коем случае не должно быть единственным лекарством при ангине, но, облегчить боль и дискомфорт при глотании оно может очень эффективно.
Мороженое после тонзиллэктомии
А вот распространённая ранее рекомендация есть мороженое сразу после тонзиллэктомии (операции удаления миндалин) не нашла подтверждения. Да, холод мороженого уменьшит послеоперационную боль, но входящие в его состав сахар и белки молока провоцируют выработку мокроты, которая становится причиной кашля. А кашель в послеоперационный период крайне нежелателен, так как может стать причиной кровотечения. В данной ситуации рекомендовано рассасывание простого льда из очищенной воды, без вкусовых добавок.
Сегодня врачи рекомендуют воздержаться от употребления мороженого и молочных продуктов на протяжении 2-3 недель.
Помимо этого, после сладкого мороженого в полости рта на некоторое время создается благоприятная среда для размножения стрептококков, а это риск развития бактериальной инфекции, которая в послеоперационном периоде может быть смертельно-опасной.
Мороженое и головная боль
Есть удивительная связь между употреблением мороженого и головной болью. Многие люди, съев холодное лакомство, испытывают быстрое облегчение ранее беспокоившей головной боли, другие напротив, видят в мороженом причину своей мигрени.
Упоминания том, что холодные десерты могут вызывать головную боль, встречаются в литературе с середины 19-го века, однако, только в 1988 году медицинское сообщество официально признало существование этого феномена, под названием «холодовая головная боль». Сейчас известна и причина появления такой боли, это-сфенопалативная ганглионевралгия, иначе говоря, реакция на холодовое раздражение верхнего неба, а именно, небного ганглия (нервного узла). При охлаждении неба, происходит рефлекторное сужение кровеносных сосудов. Ощущение холода от небного ганглия передается в головной мозг, и организм немедленно направляет туда теплую кровь, считая, что это именно мозг подвергается угрозе переохлаждения. Внезапное увеличение кровотока приводит к болевым ощущениям, и часто становится причиной мигрени. Впрочем, тем, кто склонен к холодовым головным болям, необязательно отказываться от мороженого. Надо только избегать соприкосновения холодной пищи с мягкой задней частью неба.
Впрочем, тем, кто склонен к холодовым головным болям, необязательно отказываться от мороженого. Надо только избегать соприкосновения холодной пищи с мягкой задней частью неба.
На других людей мороженое оказывает прямо противоположное действие — снижает интенсивность головной боли. Этот эффект так же объясняется реакцией небного ганглия на переохлаждение. Если причина головной боли — спазм сосудов головного мозга, то резкий прилив теплой крови вызывает их рефлекторное расширение, и боль проходит.
Мороженое и депрессия
Шоколадное мороженое заслуженно считается одним из самых мощных пищевых антидепрессантов. Когда человек ест мороженое, наблюдается активизация тех же зон мозга, что и при встрече с любимым человеком или прослушивании приятной музыки. Во многом такой эффект объясняется не столько свойствами и составом мороженого, сколько теми положительными ассоциациями, которое оно вызывает, а это, чаще всего, воспоминания детства, радости и беззаботности.
Мороженое охлаждает?
Согласитесь, многим покажется здравой мысль охладиться мороженным в жаркий летний день, и очень зря. Вопреки представлению о том, что холодная масса мороженого попав в желудок будет снижать температуру тела, все происходит в точности наоборот. Не случайно коренные жители южных стран предпочитают в жару пить теплый или даже горячий чай. Горячее питье повышает потоотделение — механизм, который предназначен для охлаждения нашего тела. Итак, использовать мороженое для того, чтобы снизить температуру, не стоит. Это не только не поможет, но приведет к ее незначительному повышению.
Мороженое как форма лекарства
Мороженое по назначению врача? Сама идея кажется абсурдной, однако, лекарство в форме мороженого существует.
Действительно, лекарство в форме мороженого существует, и предназначено оно для борьбы с такими побочными эффектами противораковой химиотерапии как потеря аппетита, диарея, снижение массы тела.
Дело в том, что низкая температура мороженого позволяет ввести в его состав белки (лдактоферрин), чувствительные к перепадам температур. К тому же, на фоне отвращения к пище, которое
нередко отмечается во время химиотерапии, именно холодная и сладкая пища переносится лучше всего и позволяет в достаточной степени компенсировать энерготраты больного.
Мороженое на завтрак делает нас умнее и спокойнее?
Действительно, экспериментально подтверждено, что люди, евшие мороженое с утра, показывают лучшие результаты в тестах на скорость реакции и более качественно усваивают новую информацию по сравнению с получившими традиционный теплый завтрак. Кроме того, сканирование мозга евших мороженое на завтрак людей , выявляет большее число высокочастотных альфа-волн, что связано с ровным эмоциональным фоном и готовностью к действию. Интересно, что при употреблении вместо мороженого ледяной воды подобных эффектов не отмечается.
Итак, мороженое может облегчить боль в горле, снять головную боль, позволяет «напоить» и «накормить» пациента, с отсутствием аппетита, а так же, повысить настроение и работоспособность.
Симптомы, причины, диагностика и лечение
Что такое стенокардия?
Стенокардия — это боль в груди, которая возникает из-за того, что в часть сердца поступает недостаточное количество крови. Это может быть похоже на сердечный приступ с давлением или сдавливанием в груди. Иногда это называют стенокардией или ишемической болью в груди.
Это симптом сердечного заболевания, и он возникает, когда что-то блокирует ваши артерии или в артериях недостаточный кровоток, который приносит богатую кислородом кровь к вашему сердцу.
Стенокардия обычно быстро проходит. Тем не менее, это может быть признаком опасной для жизни проблемы с сердцем. Важно узнать, что происходит, и что вы можете сделать, чтобы избежать сердечного приступа.
Обычно лечение стенокардии можно контролировать с помощью изменений в образе жизни. Если ситуация более серьезная, вам может потребоваться операция. Или вам может понадобиться так называемый стент, крошечная трубка, которая подпирает открытые артерии.
Если ситуация более серьезная, вам может потребоваться операция. Или вам может понадобиться так называемый стент, крошечная трубка, которая подпирает открытые артерии.
Существуют разные виды стенокардии:
Стабильная стенокардия. Это самый распространенный.Его могут спровоцировать физическая активность или стресс. Обычно это длится несколько минут и проходит, когда вы отдыхаете. Это не сердечный приступ, но это может быть признаком того, что он у вас выше. Сообщите своему врачу, если это произойдет с вами.
Продолжение
Нестабильная стенокардия. Вы можете принимать это, пока вы отдыхаете или не очень активны. Боль может быть сильной и продолжительной и возвращаться снова и снова. Это может быть сигналом о том, что у вас скоро случится сердечный приступ, поэтому немедленно обратитесь к врачу.
Микроваскулярная стенокардия. При этом типе у вас есть боль в груди, но нет закупорки коронарной артерии. Наоборот, это происходит потому, что ваши мельчайшие коронарные артерии не работают должным образом, поэтому ваше сердце не получает кровь, в которой оно нуждается. Боль в груди обычно длится более 10 минут. Этот тип чаще встречается у женщин.
Ангина Принцметала (вариантная стенокардия). Этот вид встречается редко. Это может произойти ночью, когда вы спите или отдыхаете. Ваши сердечные артерии внезапно сужаются или сужаются.Это может вызвать сильную боль, и вам следует лечиться.
Симптомы стенокардии
Боль в груди — это симптом, но он влияет на людей по-разному. У вас могут быть:
- Боль
- Жжение
- Дискомфорт
- Головокружение
- Усталость
- Ощущение распирания в груди
- Чувство тяжести или давления
- Расстройство желудка или рвота
- Одышка
- Сжимание
- Потоотделение
Продолжение
Вы можете принять боль или жжение за изжогу или газы.
Скорее всего, у вас будет боль за грудиной, которая может распространиться на плечи, руки, шею, горло, челюсть или спину.
Стабильная стенокардия часто проходит после отдыха. Нестабильная стенокардия может и не усугубиться. Это неотложная медицинская помощь.
Стенокардия у женщин и мужчин
Мужчины часто чувствуют боль в груди, шее и плечах. Женщины могут чувствовать дискомфорт в животе, шее, челюсти, горле или спине. У вас также может быть одышка, потливость или головокружение.
Одно исследование показало, что женщины чаще использовали слова «давить» или «давить» для описания чувства.
Причины стенокардии
Стенокардия обычно возникает из-за болезни сердца. Жировое вещество, называемое бляшками, накапливается в артериях, блокируя приток крови к сердечной мышце. Это заставляет ваше сердце работать с меньшим количеством кислорода. Это вызывает боль. У вас также могут быть сгустки крови в артериях вашего сердца, которые могут вызвать сердечные приступы.
Продолжение
Менее распространенные причины боли в груди включают:
Факторы риска стенокардии
Некоторые факторы, связанные с вами или вашим образом жизни, могут повысить риск стенокардии, в том числе:
Диагностика стенокардии
Ваш врач проведет физический осмотр осмотрите и спросите о своих симптомах, факторах риска и семейном анамнезе.Им может потребоваться провести тесты, в том числе:
- ЭКГ. Этот тест измеряет электрическую активность и ритм вашего сердца.
- Стресс-тест. Это проверяет, как ваше сердце работает во время тренировки.
- Анализы крови. Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие тесты, такие как метаболическая панель или полный анализ крови (CBC).
- Визуальные тесты.
 Рентген грудной клетки может исключить другие причины, вызывающие боль в груди, например, заболевания легких. Эхокардиограммы, компьютерная томография и магнитно-резонансная томография могут создавать изображения вашего сердца, чтобы помочь врачу выявить проблемы.
Рентген грудной клетки может исключить другие причины, вызывающие боль в груди, например, заболевания легких. Эхокардиограммы, компьютерная томография и магнитно-резонансная томография могут создавать изображения вашего сердца, чтобы помочь врачу выявить проблемы. - Катетеризация сердца. Врач вставляет длинную тонкую трубку в артерию на ноге и продвигает ее к сердцу, чтобы проверить кровоток и давление.
- Коронарная ангиография. Ваш врач вводит краситель в кровеносные сосуды вашего сердца.Краситель обнаруживается на рентгеновском снимке, создавая изображение ваших кровеносных сосудов. Они могут делать эту процедуру во время катетеризации сердца.
Продолжение
Вопросы о стенокардии для вашего врача
- Нужны ли мне дополнительные анализы?
- Какой у меня тип стенокардии?
- У меня повреждено сердце?
- Какое лечение вы рекомендуете?
- Как я буду себя чувствовать?
- Что я могу сделать, чтобы предотвратить сердечный приступ?
- Есть дела, которые мне не следует делать?
- Поможет ли смена диеты?
Лечение стенокардии
Ваше лечение зависит от того, насколько сильно повреждено ваше сердце.Людям с легкой степенью стенокардии лекарственные препараты и изменение образа жизни часто могут улучшить кровоток и контролировать симптомы.
Лекарства
Ваш врач может прописать лекарства, в том числе:
- Нитраты или блокаторы кальциевых каналов для расслабления и расширения кровеносных сосудов, позволяя большему притоку крови к сердцу
- Бета-блокаторы, чтобы замедлить ваше сердце, чтобы оно не замедлялось Работать нужно изо всех сил. артерии, открытые с помощью медицинской процедуры или хирургического вмешательства.Это может быть:
Продолжение
Ангиопластика / стентирование. Врач продвигает крошечную трубку с баллоном внутри через кровеносный сосуд к вашему сердцу.
 Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент постоянный и обычно металлический. Он также может быть изготовлен из материала, который со временем впитывается вашим телом. В некоторых стентах также есть лекарство, которое помогает предотвратить повторную закупорку артерии.
Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент постоянный и обычно металлический. Он также может быть изготовлен из материала, который со временем впитывается вашим телом. В некоторых стентах также есть лекарство, которое помогает предотвратить повторную закупорку артерии.Обычно процедура занимает менее 2 часов. Ты, наверное, останешься на ночь в больнице.
Аортокоронарное шунтирование (АКШ) или шунтирование. Ваш хирург берет здоровые артерии или вены из другой части вашего тела и использует их для обхода закупоренных или суженных кровеносных сосудов.
Вы можете остаться в больнице примерно через неделю после этого. Вы будете в отделении интенсивной терапии в течение дня или двух, пока медсестры и врачи будут внимательно следить за вашим пульсом, артериальным давлением и уровнем кислорода.Затем вы перейдете в обычную комнату, чтобы поправиться.
Продолжение
Изменение образа жизни
Вы все еще можете быть активными, но важно прислушиваться к своему телу. Если вы чувствуете боль, остановитесь и отдохните. Знайте, что вызывает стенокардию, например, стресс или интенсивные упражнения. Старайтесь избегать вещей, которые могут его вызвать. Например, если большие приемы пищи вызывают проблемы, ешьте меньшие и ешьте чаще. Если вы все еще чувствуете боль, поговорите со своим врачом о дополнительных анализах или смене лекарств.Поскольку стенокардия может быть признаком чего-то опасного, важно пройти обследование.
Эти советы по образу жизни могут помочь защитить ваше сердце:
Если вы курите, бросьте. Он может повредить ваши кровеносные сосуды и увеличить риск сердечных заболеваний.
Придерживайтесь здоровой для сердца диеты , чтобы снизить кровяное давление и уровень холестерина.
 Когда они выходят за пределы нормы, повышается вероятность сердечных заболеваний. Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо и обезжиренные или нежирные молочные продукты.Ограничьте потребление соли, жира и сахара.
Когда они выходят за пределы нормы, повышается вероятность сердечных заболеваний. Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо и обезжиренные или нежирные молочные продукты.Ограничьте потребление соли, жира и сахара.Продолжение
Используйте меры по снятию стресса , такие как медитация, глубокое дыхание или йога, чтобы расслабиться.
Упражнение большую часть дней недели.
Регулярно посещайте врача.
Если у вас появилась новая или необычная боль в груди, и вы подозреваете, что у вас сердечный приступ, немедленно позвоните в службу 911. Очень важно быстрое лечение. Это может защитить вас от большего урона.
Стенокардия, прогноз
Стенокардия повышает риск сердечного приступа.Но это излечимо. Считайте это предупреждающим знаком и делайте выбор в пользу здорового образа жизни.
Поговорите с другими, у кого он есть. Это может помочь вам научиться чувствовать себя лучше.
Вашей семье также может потребоваться поддержка, чтобы помочь им понять вашу стенокардию. Они захотят узнать, чем они могут помочь.
Стенокардия | Фонд «Сердце и инсульт»
Это стенокардия или сердечный приступ?
Если вы впервые испытываете боль в груди, немедленно обратитесь за медицинской помощью.Если вам уже поставили диагноз стенокардия и вы испытываете необычные симптомы или если лекарства не работают, немедленно обратитесь к врачу. У вас могут появиться неотложные признаки сердечного приступа.
Когда бывает стенокардия?
- Часто во время физической активности или стресса.
- Когда вы находитесь в очень холодном месте.
- После обильной еды.
Сердечный приступ может случиться в любой момент.
На что похожа стенокардия?
Стенокардия и сердечный приступ могут ощущаться одинаково.Оба могут вызвать:
- Боль или дискомфорт, которые могут распространяться на грудь, челюсть, плечи, руки (в основном на левую руку) и спину.

- Стеснение в груди, жжение, тяжесть, ощущение сжатия или невозможности дышать.
Стенокардия иногда вызывает головокружение, бледность, слабость.
Симптомы сердечного приступа часто включают тошноту или рвоту, слабость, усталость или потливость.
Сколько длится стенокардия?
- От трех до пяти минут — до 30 минут
- Вылечено отдыхом или лекарствами
Сердечные приступы обычно длятся более 30 минут.
Что вызывает стенокардию?
- Стенокардия возникает, когда физическая нагрузка, эмоциональное расстройство или другие события вызывают нагрузку на сердечную мышцу.
- Сердцу необходим дополнительный кислород, чтобы отвечать на его потребности.
- Если сердечная мышца не может получать достаточно кислорода из-за нарушения кровотока, напряжение вызывает боль при стенокардии.
- Боль уменьшается, если прекратить действие, вызвавшее напряжение, или принять нитроглицерин. Нитроглицерин расширяет коронарные артерии, позволяя большему количеству богатой кислородом крови поступать к сердцу.
Сердечный приступ возникает из-за недостатка кислорода в сердце, вызывающего повреждение сердечной мышцы.
Что делать, если стенокардия длится дольше нескольких минут?
- Немедленно позвоните в службу 9-1-1 или по местному номеру службы экстренной помощи.
Стенокардия (стабильная стенокардия) | Американская кардиологическая ассоциация
Возможно, вы слышали термин «стенокардия» или «стабильная стенокардия» в кабинете врача, но что это такое и что это может значить для вас? Важно понимать основы.
Стенокардия — это медицинский термин, обозначающий боль или дискомфорт в груди из-за ишемической болезни сердца. Это происходит, когда сердечная мышца не получает столько крови, сколько ей нужно. Обычно это происходит из-за сужения или закупорки одной или нескольких сердечных артерий, что также называется ишемией.

Стенокардия обычно вызывает дискомфортное давление, ощущение полноты, сдавливания или боли в центре груди. Вы также можете почувствовать дискомфорт в шее, челюсти, плече, спине или руке. (Многие виды дискомфорта в груди, такие как изжога, легочная инфекция или воспаление, не связаны со стенокардией.) Ангина у женщин бывает иной, чем у мужчин.
Посмотреть анимацию стенокардии.
Когда возникает стенокардия?
Стенокардия часто возникает, когда самой сердечной мышце нужно больше крови, чем она получает, например, во время физической активности или сильных эмоций. Сильно суженные артерии могут позволить достаточному количеству крови достичь сердца, когда потребность в кислороде низкая, например, когда вы сидите. Но при физических нагрузках — например, при подъеме на холм или подъеме по лестнице — сердце работает больше и ему требуется больше кислорода.
Симптомы стабильной стенокардии
Боль или дискомфорт:
- Возникает, когда сердце должно работать интенсивнее, обычно во время физических нагрузок
- Не удивительно, и эпизоды боли, как правило, похожи на
- Обычно длится непродолжительное время (5 минут или меньше)
- Облегчает покой или лекарство
- Может ощущаться газом или несварением желудка
- Может ощущаться как боль в груди, которая распространяется на руки, спину или другие области
Возможные триггеры стабильной стенокардии включают:
Отслеживайте симптомы стенокардии с помощью журнала стенокардии.
Лечение стенокардии
У людей, страдающих стенокардией или иногда называемой стабильной стенокардией, бывают эпизоды боли в груди. Дискомфорт, который обычно предсказуем и управляем. Вы можете испытать это во время бега или если вы переживаете стресс.
Обычно этот тип дискомфорта в груди облегчается отдыхом, приемом нитроглицерина или обоими способами. Нитроглицерин расслабляет коронарные артерии и другие кровеносные сосуды, уменьшая количество крови, возвращающейся к сердцу, и уменьшая нагрузку на сердце.
 Расслабляя коронарные артерии, он увеличивает кровоснабжение сердца.
Расслабляя коронарные артерии, он увеличивает кровоснабжение сердца.Если вы испытываете дискомфорт в груди, обязательно посетите врача для полного обследования и, возможно, анализов. Если у вас стабильная стенокардия и боль в груди начинает проявляться все чаще и чаще, немедленно обратитесь к врачу, так как у вас могут появиться первые признаки нестабильной стенокардии.
Стенокардия | Сидарс-Синай
Не то, что вы ищете?Что такое стенокардия?
Стенокардия — это боль в груди или дискомфорт, возникающий, когда часть вашего сердца не получает достаточно крови и кислорода.Это чаще всего называется стенокардией. Стенокардия может быть симптомом ишемической болезни сердца. (CAD). Но могут быть и другие причины.
Что вызывает стенокардию?
Стенокардия возникает, когда сердечная мышца (миокард) не получает достаточно крови и кислорода. Недостаточное кровоснабжение называется ишемией.
Стенокардия может быть симптомом ишемической болезни сердца (ИБС). Это когда артерии, несущие кровь к сердцу, сужаются и закупориваются. Это может произошло из-за:
- Затвердение артерий (атеросклероз)
- Сгусток крови
- Бляшка в артерии, которая может разорваться (нестабильная бляшка)
- Плохой кровоток через суженный клапан сердца
- Уменьшение накачки сердечной мышцы
- Спазм коронарной артерии
Есть еще 2 формы стенокардии.Их:
- Микрососудистая стенокардия. Это раньше назывался синдромом X. Он вызывает боль в груди без закупорки коронарной артерии. Боль вызвана плохой функцией крошечных кровеносных сосудов, которые приводят к сердце, руки и ноги. Это чаще встречается у женщин.
- Вариант стенокардии. Это также называется стенокардией Принцметала.Это редкость. Это происходит почти только в состоянии покоя, а не после тренировки или стресса. Обычно это происходит с полуночи до 8 часов утра. очень болезненный. Это связано со спазмом артерии. Это также чаще встречается в женщины.
Кто подвержен риску стенокардии?
Все, что трогает ваше сердце потребность мышцы в большем количестве крови или кислорода может привести к стенокардии, особенно если у вас уже есть засор или сужение.Ситуации, которые могут вызвать стенокардию, включают:
- Физическая активность
- Эмоциональный стресс
- Очень холодно или жарко
- Тяжелые обеды
- Употребление слишком большого количества алкоголя
- Курение сигарет
Каковы симптомы стенокардии?
Это наиболее частые симптомы. стенокардии:
- Давление, сдавливание или раздавливание боль, обычно в груди под грудиной
- Боль, которая также может возникать в верхней части спина, обе руки, шея или мочки ушей
- Боль в груди, которая распространяется на руки, плечи, челюсть, шея или спина
- Одышка
- Слабость
- Усталость (утомляемость)
- Чувство обморока
Стенокардия боли в груди обычно облегчение в течение нескольких минут после отдыха или приема предписанных сердечных лекарств, таких как как нитроглицерин.
Как диагностируется стенокардия?
Ваш лечащий врач спросит о вашей истории болезни. Он или она проведет вам медицинский осмотр. Здравоохранение Поставщик часто может диагностировать стенокардию по симптомам, а также по тому, как и когда они возникают. Вы можете также есть тесты, такие как:
- Электрокардиограмма (ЭКГ). Этот тест регистрирует электрическую активность сердце.Он показывает ненормальные ритмы (аритмии). И обнаруживает сердечную мышцу повреждать.
- Стресс контрольная работа. Это выполняется, когда вы тренируетесь на беговой дорожке или педалируете стационарный велосипед. Тест проверяет способность вашего сердца работать в условиях стресса. например, упражнения. Также отслеживаются показатели дыхания и артериального давления. Стресс-тест может быть использован для выявления ишемической болезни сердца.Или это может быть сделано, чтобы найти безопасные уровни упражнения после сердечного приступа или операции на сердце. Тип стресс-теста использует лекарство стимулировать сердце, как если бы вы выполняли упражнения. Только тест на беговой дорожке использует ЭКГ для оценки ишемии. Стресс-эхокардиограмма использует ЭКГ и УЗИ сердца. Стресс-тест ядерной перфузии использует ЭКГ и радиоактивный индикатор, обнаруженный ядерной камерой.
- Сердечный катетеризация. Проволока введена в коронарные артерии. Потом контрастный краситель вводится в вашу артерию. Рентгеновские снимки сделаны, чтобы увидеть сужение, закупорка и другие проблемы определенных артерий.
- Сердечный МРТ. Этот тест позволяет определить приток крови к сердцу. мышца. Он может быть недоступен во всех медицинских центрах.
- КТ коронарных сосудов сканировать. Этот тест проверяет количество кальция и зубного налета внутри кровеносные сосуды сердца. Он также может показать кровоток в коронарных артериях. артерии.
Как лечится стенокардия?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Ваш лечащий врач может прописать лекарства при ангине.Самый распространенный — нитроглицерин. Это помогает облегчить боль, расширив кровеносные сосуды. Это позволяет большему притоку крови к сердцу мышца. Это снижает нагрузку на ваше сердце. Вы можете принять форму длительного действия нитроглицерин ежедневно для профилактики стенокардии. Или вы можете принять его в виде спрея для носа или под язык при ангине.
Не принимайте лекарства от эректильной дисфункции (ЭД), если вы принимаете нитроглицерин. К ним относятся силденафил, варденафил и тадалафил.Это может вызвать опасное падение артериального давления. Сообщите своему врачу, если вы принимаете ЭД. лекарства.
Для лечения стенокардии можно использовать другие лекарства. Это включает бета-адреноблокаторы и блокаторы кальциевых каналов. Бета-адреноблокаторы блокируют выработку гормона, который увеличивает частота сердечных сокращений и артериальное давление. Это помогает расслабить кровеносные сосуды и улучшить кровь. поток. Блокаторы кальциевых каналов помогают открыть коронарные артерии.
Какие возможные осложнения при стенокардии?
Ангина означает, что какая-то часть вашего сердце не получает достаточно крови.Если у вас стенокардия, у вас повышенный риск острое сердечно-сосудистое заболевание.
Можно ли предотвратить стенокардию?
Ведение здорового образа жизни может помогают отсрочить или предотвратить стенокардию. К здоровому образу жизни относятся:
- Здоровое питание
- Физическая активность
- Управление стрессом
- Не курить
- Поддержание здорового веса
- Прием лекарств по назначению
- Лечение высокого кровяного давления, высокого холестерин, диабет и лишний вес
Жизнь со стенокардией
Если у вас стенокардия, обратите внимание на шаблоны ваших симптомов.Обратите внимание на то, что вызывает боль в груди. Обратите внимание, что это по ощущениям, как долго длится боль, и снимает ли ее лекарство. Позвоните в службу 911, если симптомы стенокардии изменятся. вдруг, внезапно. Это называется нестабильной стенокардией.
Важно работать с вашим поставщик медицинских услуг для лечения ишемической болезни сердца, вызывающей стенокардию. Тебе надо контролировать свои факторы риска. К ним относятся высокое кровяное давление, курение сигарет, высокий уровень холестерина в крови, отсутствие физических упражнений, избыточный вес и диета с высоким содержанием насыщенных толстый.Принимайте лекарства точно в соответствии с указаниями. Это важная часть жизни с стенокардия. Если вы принимаете нитроглицерин, обязательно имейте его при себе. Возьми это в соответствии с инструкциями, если у вас стенокардия.
Когда мне следует позвонить своему врачу?
Позвоните в службу 911, если у вас есть любое из следующего:
- Симптомы стенокардии, которые меняются внезапно
- Симптомы, возникающие, когда вы отдыхает
- Симптомы, сохраняющиеся после использования нитроглицерин
- Симптомы длятся дольше, чем обычный
- Начинающие проявляться симптомы непредсказуемо
Возможно, у вас сердечный приступ.Звоните 911. Водите , а не самостоятельно.
Немедленно позвоните своему врачу, если:
- Ухудшение симптомов стенокардии
- У вас появились новые симптомы
- У вас есть побочные эффекты от лекарства
Основные сведения о стенокардии
- Стенокардия — это боль или дискомфорт в груди это происходит, когда какая-то часть вашего сердца не получает достаточно крови и кислорода.
- Ангина — симптом коронарной артерии. болезнь. Это происходит, когда артерии, несущие кровь к сердцу, сужаются и заблокирован.
- Стенокардия может ощущаться как давящая, сжимающая или давящая боль в груди под грудиной. У вас может быть боль в верхняя часть спины, обе руки, шея или мочки ушей. У вас также может быть нехватка дыхание, слабость или утомляемость.
- Нитроглицерин — самый распространенный лекарство для лечения стенокардии
- Лечение стенокардии включает артериальное давление и высокий уровень холестерина в крови.Это также включает в себя здоровое питание, потеря веса, упражнения и отказ от курения.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Сердечный приступ и нестабильная стенокардия
Обзор темы
Что такое сердечный приступ?
Сердечный приступ возникает, когда кровоток к сердцу заблокирован.Без крови и кислорода, которое она несет, часть сердца начинает умирать. Сердечный приступ не обязательно должен быть смертельным. Быстрое лечение может восстановить приток крови к сердцу и спасти вам жизнь.
Ваш врач может назвать сердечный приступ инфарктом миокарда или ИМ. Ваш врач может также использовать термин острый коронарный синдром для обозначения сердечного приступа или нестабильной стенокардии.
Что такое стенокардия и почему нестабильная стенокардия вызывает беспокойство?
Стенокардия (скажем «ANN-juh-nuh» или «ann-JY-nuh») является симптомом ишемической болезни сердца.Стенокардия возникает при недостаточном притоке крови к сердцу. Стенокардия может быть опасной. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и знать, когда обращаться за помощью.
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди. Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
Существует два типа стенокардии:
- Стабильная стенокардия означает, что вы обычно можете предсказать, когда проявятся симптомы.Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию. Вы также знаете, как облегчить симптомы покоем или нитроглицерином.
- Нестабильная стенокардия означает, что ваши симптомы изменились по сравнению с типичной картиной стабильной стенокардии. Ваши симптомы не проявляются в предсказуемое время. Например, вы можете почувствовать стенокардию во время отдыха. Ваши симптомы могут не исчезнуть после отдыха или приема нитроглицерина.
Нестабильная стенокардия требует неотложной помощи.Это может означать, что у вас сердечный приступ.
Что вызывает сердечный приступ?
Сердечные приступы случаются, когда кровоток к сердцу блокируется. Обычно это происходит из-за того, что внутри коронарных артерий накопились жировые отложения, называемые бляшками, по которым кровь поступает в сердце. Если налет разрывается, организм пытается исправить это, образуя вокруг него сгусток. Сгусток может блокировать артерию, препятствуя притоку крови и кислорода к сердцу.
Этот процесс накопления бляшек в коронарных артериях называется ишемической болезнью сердца или ИБС.У многих людей зубной налет начинает формироваться в детстве и постепенно накапливается в течение всей жизни. Отложения зубного налета могут ограничивать приток крови к сердцу и вызывать стенокардию. Но слишком часто сердечный приступ является первым признаком ИБС.
Такие вещи, как интенсивные упражнения, внезапные сильные эмоции или употребление запрещенных наркотиков (например, стимуляторов, таких как кокаин), могут вызвать сердечный приступ. Но во многих случаях нет четкой причины, почему сердечные приступы происходят именно тогда, когда они происходят.
Каковы симптомы?
Симптомы сердечного приступа включают:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Вот еще несколько способов описать боль от сердечного приступа:
- Многие люди описывают боль как дискомфорт, давление, сдавливание или тяжесть в груди.
- Люди часто прикладывают кулак к груди, когда описывают боль.
- Боль может распространяться вниз по левому плечу и руке, а также к другим областям, таким как спина, челюсть, шея или правую руку.
Нестабильная стенокардия имеет симптомы, похожие на сердечный приступ.
Что делать, если вы думаете, что у вас сердечный приступ?
Если у вас есть симптомы сердечного приступа, действуйте быстро. Быстрое лечение может спасти вам жизнь.
Если врач прописал нитроглицерин при стенокардии:
- Примите 1 дозу нитроглицерина и подождите 5 минут.
- Если ваши симптомы не улучшатся или ухудшатся, позвоните по телефону 911 или в другие службы экстренной помощи . Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайся на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь. Не пытайтесь водить самостоятельно.
Если у вас , а не , есть нитроглицерин:
- Позвоните 911 или другие службы экстренной помощи сейчас .Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайся на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь. Не пытайтесь водить самостоятельно.
Лучший выбор — поехать в больницу на машине скорой помощи. Парамедики могут начать лечение, спасающее жизнь, еще до вашего прибытия в больницу.Если вы не можете добраться до службы экстренной помощи, попросите кого-нибудь отвезти вас в больницу. Не садитесь за руль, если у вас нет другого выбора.
Как лечится сердечный приступ?
Если вы поедете в больницу на машине скорой помощи, сразу же начнется лечение, чтобы восстановить кровоток и ограничить повреждение сердца. Вам могут дать:
- Аспирин и другие лекарства для предотвращения образования тромбов.
- Лекарства, разрушающие тромбы (тромболитики).
- Лекарства для уменьшения нагрузки на сердце и облегчения боли.
В больнице вам сдадут анализы, например:
- Электрокардиограмма (ЭКГ или ЭКГ). Он может обнаруживать признаки плохого кровотока, повреждения сердечной мышцы, аномального сердцебиения и других проблем с сердцем.
- Анализы крови, в том числе тесты на повышение уровня сердечных ферментов. Наличие этих ферментов в крови обычно является признаком повреждения сердца.
- Катетеризация сердца, если другие тесты показывают, что у вас может быть сердечный приступ. Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.
Если катетеризация сердца показывает, что артерия заблокирована, врач может сразу же провести ангиопластику, чтобы улучшить кровоток по артерии. Или врач может провести экстренное шунтирование, чтобы перенаправить кровь вокруг закупоренной артерии.
После этих процедур вы примете лекарства, которые помогут предотвратить повторный сердечный приступ.Правильно принимайте все лекарства. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, вы можете повысить риск повторного сердечного приступа.
После того, как у вас случился сердечный приступ, вероятность того, что у вас будет еще один, выше. Участие в программе кардиологической реабилитации помогает снизить этот риск. Программа кардиологической реабилитации разработана для вас и проводится под наблюдением врачей и других специалистов. Это может помочь вам научиться соблюдать сбалансированную диету и безопасно заниматься спортом.
После сердечного приступа часто возникает чувство беспокойства и страха. Но если вы чувствуете себя очень грустно или безнадежно, спросите своего врача о лечении. Лечение депрессии может помочь вам оправиться от сердечного приступа.
Можно ли предотвратить сердечный приступ?
Сердечные приступы обычно являются результатом сердечного приступа, поэтому принятие мер по отсрочке или обращению вспять ишемической болезни сердца может помочь предотвратить сердечный приступ. Болезни сердца являются основной причиной смерти как мужчин, так и женщин, поэтому эти шаги важны для всех.
Для улучшения здоровья сердца:
- Не курите и избегайте пассивного курения. Отказ от курения может быстро снизить риск повторного сердечного приступа или смерти.
- Придерживайтесь здоровой для сердца диеты, включающей большое количество рыбы, фруктов, овощей, бобов, зерновых и хлеба с высоким содержанием клетчатки, а также оливкового масла.
- Регулярно выполняйте физические упражнения. Ваш врач может посоветовать вам безопасный уровень упражнений.
- Поддерживайте здоровый вес.Похудейте, если нужно.
- Управляйте другими проблемами со здоровьем, такими как диабет, высокий уровень холестерина и высокое кровяное давление.
- Понизьте уровень стресса. Стресс может повредить ваше сердце.
- Если вы говорили об этом со своим врачом, принимайте малые дозы аспирина каждый день. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Причина
Сердечный приступ или нестабильная стенокардия вызваны внезапным сужением или закупоркой коронарной артерии.Эта закупорка не позволяет крови и кислороду попасть в сердце.
Эта закупорка возникает из-за проблемы, называемой атеросклерозом или затвердением артерий. Это процесс, при котором внутри артерий накапливаются жировые отложения, называемые бляшками. Артерии — это кровеносные сосуды, по которым кровь, богатая кислородом, проходит по всему телу. Когда в коронарных артериях возникает атеросклероз, это приводит к сердечным заболеваниям.
Если бляшка распадается, это может вызвать сердечный приступ или нестабильную стенокардию.Разрыв или разрыв бляшки заставляет организм восстанавливать поврежденную выстилку артерии так же, как тело может залечить порез на коже. Образуется сгусток крови, закрывающий эту область. Сгусток крови может полностью перекрыть приток крови к сердечной мышце.
При сердечном приступе из-за отсутствия кровотока клетки сердечной мышцы начинают умирать. При нестабильной стенокардии кровоток полностью не блокируется сгустком крови. Но сгусток крови может быстро разрастаться и перекрыть артерию.
Стент в коронарной артерии также может быть заблокирован и вызвать сердечный приступ.Стент может снова стать узким, если после установки стента вырастет рубцовая ткань. А тромб может застрять в стенте и заблокировать кровоток к сердцу.
Триггеры сердечного приступа
В большинстве случаев нет ясных причин, почему сердечные приступы происходят, когда они случаются. Но иногда ваше тело выделяет адреналин и другие гормоны в кровоток в ответ на сильные эмоции, такие как гнев, страх и импульс «бей или беги». Тяжелые физические нагрузки, эмоциональный стресс, недостаток сна и переедание также могут вызвать эту реакцию.Адреналин увеличивает кровяное давление и частоту сердечных сокращений и может вызвать сужение коронарных артерий, что может вызвать разрыв нестабильной бляшки.
Редкие причины
В редких случаях коронарная артерия сокращается и сокращается, вызывая симптомы сердечного приступа. В тяжелых случаях спазм может полностью заблокировать кровоток и вызвать сердечный приступ. В большинстве случаев в этих случаях также присутствует атеросклероз, хотя иногда артерии не сужаются. Спазмы могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами.Но во многих случаях неизвестно, что вызывает спазм.
Другой редкой причиной сердечного приступа может быть внезапный разрыв коронарной артерии или спонтанное расслоение коронарной артерии. В этом случае коронарная артерия разрывается без известной причины.
Симптомы
Сердечный приступ
Симптомы сердечного приступа включают:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Позвоните 911 или другие службы экстренной помощи немедленно , если вы подозреваете, что у вас сердечный приступ.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните 911. Не ждите, чтобы позвать на помощь.
Нестабильная стенокардия
Симптомы нестабильной стенокардии похожи на инфаркт.
Позвоните 911 или другие службы экстренной помощи немедленно , если вы подозреваете, что у вас сердечный приступ или нестабильная стенокардия.
Люди с нестабильной стенокардией часто описывают свои симптомы как:
- Отличается от типичной для них стабильной стенокардии. Их симптомы не проявляются в предсказуемое время.
- Внезапно становится более частым, тяжелым или продолжительным, или вызывается меньшими усилиями, чем раньше.
- Происходит в состоянии покоя без явного напряжения или стресса. Некоторые говорят, что эти симптомы могут разбудить вас.
- Не реагирует на покой или нитроглицерин.
Женские симптомы
У мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Женщины чаще мужчин откладывают обращение за помощью из-за возможного сердечного приступа. Женщины откладывают это по многим причинам, например, они не уверены, что это сердечный приступ, или не хотят беспокоить других. Но лучше перестраховаться.Если у вас есть симптомы возможного сердечного приступа, обратитесь за помощью. Когда вы попадете в больницу, не бойтесь говорить о том, что вам нужно. Чтобы получить необходимые вам анализы и лечение, убедитесь, что ваши врачи знают, что вы думаете, что у вас может быть сердечный приступ.
Другие способы описания боли в груди
Люди, страдающие сердечным приступом, часто по-разному описывают боль в груди. Боль:
- Может ощущаться как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение, резкая боль (реже) или тупая боль.При описании боли люди часто прикладывают кулак к груди.
- Может распространяться от груди вниз по левому плечу и руке (наиболее частое место), а также к другим областям, включая левое плечо, середину спины, верхнюю часть живота, правую руку, шею и челюсть.
- Может быть диффузным — обычно трудно указать точное место боли.
- Не становится хуже от глубокого вдоха или надавливания на грудь.
- Обычно начинается с низкого уровня, затем постепенно увеличивается в течение нескольких минут до пика.Дискомфорт может приходить и уходить. Боль в груди, которая достигает максимальной интенсивности в течение нескольких секунд, может представлять другую серьезную проблему, такую как расслоение аорты.
«Тихий сердечный приступ» без каких-либо симптомов возможен, но это случается редко.
Что увеличивает ваш риск
Факторы, повышающие риск сердечного приступа, — это то, что приводит к проблеме, называемой атеросклерозом, или укреплением артерий. Атеросклероз является отправной точкой для сердечных заболеваний, заболеваний периферических артерий, сердечного приступа и инсульта.
Ваш врач может помочь вам определить риск сердечного приступа. Знание своего риска — это только начало для вас и вашего врача. Знание своего риска может помочь вам и вашему врачу обсудить, нужно ли вам снизить риск. Вместе вы можете решить, какое лечение лучше всего подходит для вас.
Вещи, которые увеличивают риск сердечного приступа, включают:
- Высокий холестерин.
- Высокое кровяное давление.
- Диабет.
- Курение.
- Семейный анамнез ранних пороков сердца. Раннее заболевание сердца означает, что у вас есть член семьи мужского пола, которому был поставлен диагноз до 55 лет, или член семьи женского пола, которому был поставлен диагноз до 65 лет.
Ваш возраст, пол и раса также могут повысить ваш риск. Например, ваш риск увеличивается с возрастом.
Женщины и болезни сердца
У женщин есть уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью.Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
НПВП
Большинство нестероидных противовоспалительных препаратов (НПВП), которые используются для облегчения боли и лихорадки, уменьшения отека и воспаления, могут повышать риск сердечного приступа. Этот риск выше, если вы принимаете НПВП в более высоких дозах или в течение длительного периода времени. Люди старше 65 лет или имеющие заболевания сердца, желудка или кишечника чаще имеют проблемы.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Аспирин, в отличие от других НПВП, может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение. Посоветуйтесь со своим врачом, прежде чем начинать принимать аспирин каждый день.
Регулярное использование других НПВП, таких как ибупрофен, может снизить эффективность аспирина в предотвращении сердечного приступа и инсульта.
Информацию о том, как предотвратить сердечный приступ, см. В разделе «Профилактика» этого раздела.
Когда звонить
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьте его.
Позвоните 911 или другие службы экстренной помощи немедленно , если у вас есть симптомы сердечного приступа. Сюда могут входить:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
После того, как вы позвоните в службу 911, оператор может посоветовать вам жевать 1 таблетку для взрослых или 2–4 небольших дозы аспирина.Ждите скорую. Не пытайтесь водить самостоятельно.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните 911. Не ждите, чтобы позвать на помощь.
Женские симптомы. Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Зачем ждать скорую помощь?
Позвонив в службу 911 и доставив скорую помощь в больницу, вы можете начать лечение до прибытия в больницу. Если в пути возникают какие-либо осложнения, персонал скорой помощи обучен их оценивать и лечить.
Если скорая помощь недоступна, попросите кого-нибудь отвезти вас в отделение неотложной помощи. Не садитесь за руль в больницу.
CPR
Если вы стали свидетелем того, как человек потерял сознание, позвоните в службу 911 или в другую службу экстренной помощи и начните СЛР (сердечно-легочную реанимацию).Оператор службы экстренной помощи может научить вас, как выполнять СЛР.
Кого смотреть
Техники и фельдшеры скорой медицинской помощи могут начать лечение в машине скорой помощи. Специалисты по неотложной медицине оценивают и лечат вас в приемном покое. Интервенционный кардиолог или сердечно-сосудистый хирург может выполнить процедуру или операцию. Для лечения после сердечного приступа вы можете обратиться к кардиологу, другим врачам и медсестрам, специализирующимся на сердечных заболеваниях.
Экзамены
Экстренное обследование при сердечном приступе
После того, как вы позвоните в службу 911 в случае сердечного приступа, парамедики быстро оценят вашу частоту сердечных сокращений, артериальное давление и частоту дыхания.Они также поместят электроды на вашу грудь для электрокардиограммы (ЭКГ, ЭКГ), чтобы проверить электрическую активность вашего сердца.
Когда вы прибудете в больницу, врач отделения неотложной помощи изучит вашу историю болезни и проведет медицинский осмотр, а также сделает более полную ЭКГ. Техник возьмет кровь для проверки сердечных ферментов, которые попадают в кровоток, когда клетки сердца умирают.
Если ваши тесты показывают, что вы подвержены риску сердечного приступа или у вас есть риск сердечного приступа, ваш врач, вероятно, порекомендует вам катетеризацию сердца.Затем врач может увидеть, заблокированы ли ваши коронарные артерии и как работает ваше сердце.
Если артерия кажется заблокированной, во время катетеризации может быть выполнена ангиопластика — процедура по открытию закупоренных артерий. Или вас направят к сердечно-сосудистому хирургу для операции по аортокоронарному шунтированию.
Если ваши тесты показывают , а не , ясно показывают сердечный приступ или нестабильную стенокардию, и у вас нет других факторов риска (например, предыдущего сердечного приступа), вам, вероятно, придется пройти другие тесты.Они могут включать сканирование сердечной перфузии или визуализацию ОФЭКТ.
Обследование после сердечного приступа
Через 2–3 дня после сердечного приступа или после госпитализации по поводу нестабильной стенокардии вам могут быть сданы дополнительные анализы. (Даже если вам, возможно, сделали некоторые из этих тестов, когда вы были в отделении неотложной помощи, вы можете пройти некоторые из них снова.)
Врачи используют эти тесты, чтобы увидеть, насколько хорошо работает ваше сердце, и выяснить, получают ли все еще неповрежденные участки сердца достаточный кровоток.
Эти тесты могут включать:
- Эхокардиограмма (эхо). Эхо используется, чтобы узнать несколько вещей о сердце, включая его размер, толщину, движение и кровоток.
- Стресс-электрокардиограмма (например, тестирование на беговой дорожке). Этот тест сравнивает вашу ЭКГ, когда вы находитесь в состоянии покоя, с вашей ЭКГ после того, как ваше сердце подверглось нагрузке либо посредством физических упражнений (беговая дорожка или велосипед), либо с помощью лекарства.
- Стресс-эхокардиограмма.Стресс-эхокардиограмма может показать, возможно ли снижение притока крови к сердцу.
- Сканирование сердечной перфузии. Этот тест используется для оценки количества крови, попадающей в сердечную мышцу во время отдыха и физических упражнений.
- Катетеризация сердца. В этом тесте краситель (контрастное вещество) вводится в коронарные артерии, чтобы оценить ваше сердце и коронарные артерии.
- Сканирование пула сердечной крови. Этот тест показывает, насколько хорошо ваше сердце перекачивает кровь к остальному телу.
- Тест на холестерин. Этот тест показывает количество холестерина в крови.
Обзор лечения
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь.
При неотложной помощи кровь возвращается к сердцу. Это лечение похоже на нестабильную стенокардию и сердечный приступ.
- Лечение нестабильной стенокардии предотвращает сердечный приступ.
- Лечение сердечного приступа ограничивает повреждение сердца.
Скорая помощь
Лечение начинается в отделении скорой помощи и неотложной помощи. При необходимости вы можете получить кислород. Вы можете получить морфин, если вам нужно обезболивающее.
Цель вашей медицинской бригады — предотвратить необратимое повреждение сердечной мышцы, как можно быстрее восстановив приток крови к сердцу.
В обращение входит:
- Нитроглицерин. Он открывает сердечные артерии, чтобы помочь крови вернуться к сердцу.
- Бета-блокаторы . Эти препараты снижают частоту сердечных сокращений, артериальное давление и нагрузку на сердце.
Вы также получите лекарства, предотвращающие образование тромбов. Их дают, чтобы сгустки крови не увеличивались, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка в службу 911.
- Антиагрегантное средство .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb / IIIa .
- Тромболитики.
Ангиопластика или хирургия
Ангиопластика . Врачи стараются сделать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
Ангиопластика обеспечивает приток крови к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа.
Но ангиопластика доступна не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где доступна ангиопластика.
Если вы лечитесь в больнице, где есть соответствующее оборудование и персонал, вас могут направить в лабораторию катетеризации сердца.Вам будет проведена катетеризация сердца, также называемая коронарной ангиограммой. Ваш врач проверит ваши коронарные артерии, чтобы узнать, подходит ли вам ангиопластика.
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим вариантом из-за местоположения закупорки или из-за многочисленных закупорок.
Другое лечение в больнице
После сердечного приступа вы останетесь в больнице как минимум несколько дней.Ваши врачи и медсестры будут внимательно следить за вами. Они проверит вашу частоту сердечных сокращений и ритм, артериальное давление и лекарства, чтобы убедиться, что у вас нет серьезных осложнений.
Врачи посоветуют вам лекарства, которые снижают риск повторного сердечного приступа или осложнений и помогают дольше жить после сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Примеры включают:
Вы будете принимать эти лекарства в течение длительного времени, возможно, до конца жизни.
После того, как вы пойдете домой из больницы, примите все лекарства правильно. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, вы можете повысить риск повторного сердечного приступа.
Кардиологическая реабилитация
Кардиологическую реабилитацию можно начать в больнице или вскоре после того, как вы вернетесь домой. Это важная часть вашего восстановления после сердечного приступа. Кардиологическая реабилитация научит вас быть более активным и изменить образ жизни, чтобы укрепить сердце и улучшить здоровье.Кардиологическая реабилитация может помочь вам почувствовать себя лучше и снизить риск возникновения проблем с сердцем в будущем.
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Отказ от курения — это часть кардиологической реабилитации. Лекарства и консультации могут помочь вам навсегда бросить курить. У людей, которые продолжают курить после сердечного приступа, гораздо больше шансов, чем у некурящих, перенести инфаркт.Когда человек бросает курить, риск повторного сердечного приступа значительно снижается в первый год после отказа от курения.
Сходите к врачу
Ваш врач захочет внимательно следить за вашим здоровьем после сердечного приступа. Обязательно соблюдайте все свои встречи. Сообщите своему врачу о любых изменениях в вашем состоянии, таких как изменения в боли в груди, увеличение или уменьшение веса, одышка при физических упражнениях или без них и чувство депрессии.
Профилактика
Вы можете помочь предотвратить сердечный приступ, приняв меры, замедляющие или предотвращающие ишемическую болезнь сердца — основной фактор риска сердечного приступа.Здоровый для сердца образ жизни важен для всех, а не только для людей, имеющих проблемы со здоровьем. Это может помочь вам сохранить здоровье и снизить риск сердечного приступа.
Внести изменения в образ жизни
- Бросить курить . Возможно, это лучшее, что вы можете сделать для предотвращения болезней сердца. Вы можете сразу же начать снижать риск, бросив курить. Также избегайте пассивного курения.
- Упражнение .Активный образ жизни полезен для сердца и кровеносных сосудов, а также для всего тела. Активный образ жизни помогает снизить риск проблем со здоровьем. И это помогает тебе чувствовать себя хорошо. Старайтесь тренироваться не менее 30 минут в большинство, если не все дни недели. Поговорите со своим врачом, прежде чем начинать программу упражнений.
- Придерживайтесь здоровой для сердца диеты . То, как вы питаетесь, может снизить риск. Вы можете выбрать один из нескольких здоровых для сердца планов питания. Помните, что некоторые продукты, о которых вы можете слышать, — это просто причуды, которые вообще не предотвращают сердечных заболеваний.
- Сравнение диет, полезных для сердца
- Достигните здорового веса и сохраняйте его . Здоровый вес — это вес, который снижает риск проблем со здоровьем, включая сердечные заболевания. Употребление в пищу полезных для сердца продуктов и активность могут помочь вам контролировать свой вес и снизить риск.
Устранение других проблем со здоровьем
Управляйте другими проблемами со здоровьем, повышающими риск сердечного приступа. К ним относятся диабет, высокое кровяное давление и высокий уровень холестерина.Здоровый образ жизни поможет вам справиться с этими проблемами. Но также может потребоваться прием лекарств.
Справиться со стрессом и получить помощь от депрессии
- Управляйте стрессом. Стресс может ранить ваше сердце. Снижайте уровень стресса, рассказывая о своих проблемах и чувствах, а не скрывая свои чувства. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
- Помощь при депрессии .Лечение депрессии может помочь вам оставаться здоровым.
Принятие решения о приеме аспирина
Проконсультируйтесь с врачом перед тем, как начать принимать аспирин каждый день. Аспирин может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Вы и ваш врач можете решить, подходит ли вам аспирин, исходя из вашего риска сердечного приступа и инсульта, а также риска серьезного кровотечения.Если у вас низкий риск сердечного приступа и инсульта, преимущества аспирина, вероятно, не перевешивают риск кровотечения.
Узнайте о проблемах женщин
У женщин есть уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью. Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
Предотвращение нового сердечного приступа
После сердечного приступа вас больше всего беспокоит то, что у вас может быть еще один.Вы можете снизить риск повторного сердечного приступа, присоединившись к программе кардиологической реабилитации (реабилитации) и принимая лекарства.
Сделать кардиологическую реабилитацию
Возможно, вы начали кардиологическую реабилитацию в больнице или вскоре после того, как вернулись домой. Это важная часть вашего восстановления после сердечного приступа.
В кардиологической реабилитации вы получите образование и поддержку, которые помогут вам выработать новые здоровые привычки, такие как правильное питание и больше физических упражнений.
Сделайте полезные для сердца привычки
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа.Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Для получения дополнительной информации об изменении образа жизни см. «Жизнь после сердечного приступа».
Принимайте лекарства
После сердечного приступа принимайте все лекарства правильно. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, вы можете повысить риск повторного сердечного приступа.
Вы можете принимать лекарства по номеру:
- Предотвратить образование тромбов.Эти лекарства включают аспирин и другие антикоагулянты.
- Уменьшите нагрузку на сердце (бета-адреноблокатор).
- Снижает холестерин.
- Лечит нерегулярное сердцебиение.
- Пониженное артериальное давление.
Для получения дополнительной информации см. Лекарства.
История одного человека:
Алан, 73
«В какой-то момент моей жизни у меня должен был случиться сердечный приступ.Курение только ускорило процесс. Это случилось, когда я играл в баскетбол с парнями с работы. У меня заболела грудь. Следующее, что я помню, это то, что я лежу на полу »- Алан
Узнайте больше об Алане и о том, как он научился справляться с сердечным приступом.
Жизнь после сердечного приступа
Возвращение домой после сердечного приступа может быть тревожным. Ваше пребывание в больнице могло показаться слишком коротким.Вы можете нервничать из-за того, что окажетесь дома без врачей и медсестер после столь пристального наблюдения в больнице.
Но у вас есть анализы, которые говорят вашему врачу, что вы можете вернуться домой безопасно. Теперь, когда вы дома, вы можете предпринять шаги, чтобы вести здоровый образ жизни, чтобы снизить вероятность повторного сердечного приступа.
Сделать кардиологическую реабилитацию
Кардиологическая реабилитация (реабилитация) научит вас быть более активным и изменить образ жизни, который может привести к укреплению сердца и улучшению здоровья.
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность. Для получения дополнительной информации об изменении образа жизни см. Профилактика.
Приобретайте здоровые привычки
Внесение изменений в здоровый образ жизни может снизить вероятность повторного сердечного приступа. Отказ от курения, употребление полезных для сердца продуктов, регулярные физические упражнения и поддержание здорового веса — важные шаги, которые вы можете предпринять.
Для получения дополнительной информации о том, как внести изменения в здоровый образ жизни, см. Профилактика.
Управляйте стенокардией
Сообщите своему врачу о любых симптомах стенокардии, появившихся у вас после сердечного приступа. Многие люди страдают стабильной стенокардией, которую можно облегчить отдыхом или нитроглицерином.
Справиться со стрессом и получить помощь от депрессии
Депрессия и болезни сердца взаимосвязаны. Люди с сердечными заболеваниями чаще впадают в депрессию.А если у вас одновременно депрессия и болезнь сердца, вы не сможете оставаться настолько здоровым, насколько это возможно. Это может усугубить депрессию и сердечные заболевания.
Если вы думаете, что у вас депрессия, поговорите со своим врачом.
Стресс и гнев также могут ранить ваше сердце. Они могут усугубить ваши симптомы. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
Занимайтесь сексом, когда будете готовы
Вы можете возобновить половую жизнь после сердечного приступа, когда будете здоровы и готовы к этому.Вы можете быть готовы, если сможете выполнять легкую или умеренную активность, например быструю ходьбу, без симптомов стенокардии. Если у вас есть какие-либо проблемы, поговорите со своим врачом. Ваш врач может помочь вам узнать, достаточно ли здорово ваше сердце для секса.
Если вы принимаете нитраты, например нитроглицерин, не принимайте лекарства, усиливающие эрекцию. Сочетание нитрата с одним из этих лекарств может вызвать опасное для жизни падение артериального давления.
Получить поддержку
Независимо от того, восстанавливаетесь ли вы после сердечного приступа или меняете свой образ жизни, чтобы избежать нового, важна эмоциональная поддержка со стороны друзей и семьи.Подумайте о том, чтобы присоединиться к группе поддержки при сердечных заболеваниях. Спросите своего врача о типах поддержки, которые доступны там, где вы живете. Программы кардиологической реабилитации предлагают поддержку вам и вашей семье. Встречи с другими людьми с такими же проблемами могут помочь вам понять, что вы не одиноки.
Сделайте другие шаги, чтобы жить более здоровым
После сердечного приступа также важно:
- Принимайте лекарства точно в соответствии с указаниями. Не прекращайте принимать лекарство, пока врач не скажет вам об этом.
- Не принимайте безрецептурные лекарства, витамины или растительные продукты, предварительно не посоветовавшись с врачом.
- Если вы женщина и принимаете гормональную терапию, обсудите со своим врачом, следует ли вам продолжать ее прием.
- Держите уровень сахара в крови в целевом диапазоне, если у вас диабет.
- Делайте вакцину от гриппа каждый год. Это может помочь вам сохранить здоровье и предотвратить повторный сердечный приступ.
- Сделайте пневмококковую вакцину.Если вы принимали одну дозу раньше, спросите своего врача, нужна ли вам еще одна доза.
- Пейте алкоголь в умеренных количествах, если пьете. Это означает употребление 1 алкогольной порции в день для женщин или 2 порций в день для мужчин.
- Обратитесь за помощью при проблемах со сном. Ваш врач может захотеть проверить наличие апноэ во сне, распространенной проблемы со сном у людей с сердечными заболеваниями. Дополнительную информацию см. В разделе Апноэ во сне.
Лекарства
Принимайте все лекарства правильно.Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Прием лекарств может снизить риск повторного сердечного приступа или смерти от ишемической болезни сердца.
В приемном покое и реанимации
Лечение сердечного приступа или нестабильной стенокардии начинается с приема лекарств в отделении скорой и неотложной помощи. Это лечение одинаково для обоих. Цель состоит в том, чтобы предотвратить необратимое повреждение сердечной мышцы или предотвратить сердечный приступ, как можно быстрее восстановив приток крови к сердцу.
Вы можете получить:
- Морфин для обезболивания.
- Кислородная терапия для увеличения кислорода в крови.
- Нитроглицерин открывает артерии, ведущие к сердцу, и помогает крови течь к сердцу.
- Бета-адреноблокаторы для снижения частоты сердечных сокращений, артериального давления и нагрузки на сердце.
Вы также получите лекарства от тромбов, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка 911.
- Антиагрегантное средство .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb / IIIa .
- Тромболитики .
В больнице и дома
В больнице врачи назначат вам лекарства, снижающие риск осложнений или другого сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Они могут помочь вам прожить дольше после сердечного приступа. Вы будете принимать эти лекарства в течение длительного времени, возможно, до конца жизни.
Лекарство для снижения артериального давления и нагрузки на сердце
Вы можете принимать другие лекарства, если у вас есть другая проблема с сердцем, например сердечная недостаточность.Например, вы можете принять мочегонное средство, называемое антагонистом рецепторов альдостерона, которое помогает вашему организму избавляться от лишней жидкости.
Лекарство для предотвращения образования тромбов и повторного сердечного приступа
Лекарство для снижения холестерина
Другие лекарства от холестерина, такие как эзетимиб, могут использоваться вместе со статинами.
Лекарство для лечения симптомов стенокардии
Что думать о
Вы можете регулярно сдавать анализы крови, чтобы следить за тем, как лекарство действует в вашем организме.Ваш врач, скорее всего, сообщит вам, когда вам нужно будет сдать анализы.
Если ваш врач рекомендует ежедневный прием аспирина, не заменяйте аспирин нестероидными противовоспалительными препаратами (НПВП), такими как ибупрофен (например, Адвил) или напроксен (например, Алив). НПВП снимают боль и воспаление во многом так же, как аспирин, но они не влияют на свертываемость крови так, как аспирин. НПВП не снижают риск повторного сердечного приступа. Фактически, НПВП могут повысить риск сердечного приступа или инсульта.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Если вам необходимо принимать НПВП в течение длительного времени, например, от боли, поговорите со своим врачом, чтобы узнать, безопасно ли это для вас. Для получения дополнительной информации о ежедневном приеме аспирина и НПВП см. Аспирин для предотвращения сердечного приступа и инсульта.
Хирургия
Для открытия закупоренных артерий и улучшения кровотока к сердцу может быть сделана процедура ангиопластики или шунтирования.
Ангиопластика
Ангиопластика . Эта процедура возвращает кровь к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа. Врачи стараются делать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
Ангиопластика — это не операция. Это делается с помощью тонкой мягкой трубки, называемой катетером, которая вводится в вашу артерию. Он не требует больших надрезов (надрезов) и не требует анестезии, чтобы вы уснули.
В большинстве случаев стенты устанавливаются во время ангиопластики. Они держат артерию открытой.
Но ангиопластика проводится не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где она доступна.
Если вы находитесь в больнице, где есть необходимое оборудование и персонал для выполнения этой процедуры, вам может быть сделана катетеризация сердца, также называемая коронарной ангиограммой.Ваш врач проверит ваши коронарные артерии, чтобы узнать, подходит ли вам ангиопластика.
Шунтирование
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим выбором из-за местоположения закупорки или из-за того, что у вас много закупорок.
Кардиологическая реабилитация
После ангиопластики или шунтирования вас могут посоветовать принять участие в программе кардиологической реабилитации, чтобы снизить риск смерти от сердечных заболеваний.Дополнительную информацию см. В разделе «Кардиологическая реабилитация».
Лечение осложнений
Сердечные приступы, повреждающие критические или большие области сердца, как правило, впоследствии вызывают больше проблем (осложнений). Если умирает только небольшое количество сердечной мышцы, сердце может нормально функционировать после сердечного приступа.
Вероятность возникновения этих осложнений зависит от количества сердечной ткани, пораженной сердечным приступом, и от того, вводятся ли лекарства во время и после сердечного приступа, чтобы предотвратить эти осложнения.Ваш возраст, общее состояние здоровья и другие факторы также влияют на риск осложнений и смерти.
Около половины всех людей, перенесших сердечный приступ, будут иметь серьезные осложнения. Виды осложнений, которые могут возникнуть, зависят от локализации и степени повреждения сердечной мышцы. Наиболее частые осложнения:
- Проблемы с сердечным ритмом, называемые аритмиями. К ним относятся блокада сердца, фибрилляция предсердий, желудочковая тахикардия и фибрилляция желудочков.
- Сердечная недостаточность, которая может быть кратковременной или переходить в состояние на всю жизнь. Рубцовая ткань в конечном итоге заменяет участки сердечной мышцы, поврежденные сердечным приступом. Рубцовая ткань влияет на способность вашего сердца перекачивать кровь так, как должно. Повреждение левого желудочка может привести к сердечной недостаточности.
- Заболевание сердечного клапана.
- Перикардит — воспаление за пределами сердца.
Лечение нарушений сердечного ритма
Если сердечный приступ вызвал аритмию, вы можете принимать лекарства или вам может потребоваться кардиологическое устройство, например, кардиостимулятор.
Если ваш пульс слишком медленный (брадикардия), ваш врач может порекомендовать кардиостимулятор.
Если у вас ненормальный сердечный ритм или если вы подвержены риску нарушения сердечного ритма, которое может быть смертельным, ваш врач может порекомендовать имплантируемый кардиовертер-дефибриллятор (ИКД).
Информацию о различных типах аритмий см .:
Паллиативная помощь
Паллиативная помощь — это вид помощи людям с тяжелыми заболеваниями.Это отличается от лечения вашей болезни. Его цель — улучшить качество вашей жизни — не только в теле, но также в разуме и духе. Вы можете получить этот уход вместе с лечением, чтобы вылечить вашу болезнь.
Поставщики паллиативной помощи помогут контролировать боль или побочные эффекты. Они могут помочь вам решить, какое лечение вы хотите или не хотите. И они могут помочь вашим близким понять, как вас поддержать.
Если вас интересует паллиативная помощь, поговорите со своим врачом.
Уход за больными
Лечение сердечного приступа становится все более успешным для продления жизни и уменьшения количества осложнений и госпитализаций. Но сердечный приступ может привести к проблемам, которые со временем усугубляются, таким как сердечная недостаточность и нарушение сердечного ритма (аритмии).
Может быть трудно поговорить с врачом и семьей о конце вашей жизни. Но принятие этих решений сейчас может принести душевное спокойствие вам и вашей семье.Вашей семье не придется гадать, чего вы хотите. И вы можете уделять время своим отношениям.
Вам нужно будет решить, нужны ли вам меры жизнеобеспечения, если ваше здоровье станет очень плохим. Предварительное распоряжение — это юридический документ, в котором врачам рассказывается, как заботиться о вас в конце вашей жизни. Вы также можете сказать, где вы хотите получить помощь. И вы можете назвать кого-нибудь, кто будет следить за тем, чтобы ваши пожелания были выполнены.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Кэтлин Ромито, доктор медицины, семейная медицина
E.Грегори Томпсон, врач-терапевт
Мартин Дж. Габика, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Элизабет Т. Руссо, врач-терапевт
Джордж Филиппид, доктор медицины, кардиологияСтенокардия | Болезнь сердца. Причины и симптомы
Это стенокардия или сердечный приступ? Такие симптомы стенокардии, как стеснение в груди или дискомфорт, очень похожи на предупреждающие признаки сердечного приступа. Узнайте, почему симптомы так похожи, и узнайте, что делать при стенокардии.
Стенокардия возникает, когда сердце не получает достаточно крови, обычно из-за сужения коронарных артерий. Ваше сердце может пытаться улучшить кровоснабжение, бьясь сильнее и быстрее. Это вызывает симптомы стенокардии и является признаком того, что вашему сердцу нужен отдых.
Ключевое различие между стенокардией и сердечным приступом состоит в том, что стенокардия является результатом сужения (а не закупорки) коронарных артерий. Вот почему, в отличие от сердечного приступа, стенокардия не вызывает необратимого поражения сердца.
Некоторые люди испытывают приступы стенокардии до сердечного приступа и могут продолжать испытывать его после. У других людей никогда не бывает стенокардии до или после сердечного приступа.
Симптомы стенокардии
Симптомы стенокардии различаются от человека к человеку, но могут включать:
- Дискомфорт, тяжесть или стеснение в груди, которые могут распространяться на спину, плечи, шею или челюсть. Другие люди описывают это как тупую боль.
- Дискомфорт в руке, шее или челюсти без дискомфорта в груди.
- Дискомфорт может варьироваться от легкого или тупого до сильного.
Если вам не ставили диагноз стенокардия, но вы испытываете какие-либо из вышеперечисленных симптомов, возможно, у вас сердечный приступ. Прекратите то, что вы делаете, и позвоните 111 прямо сейчас.
Если вам поставили диагноз стенокардия, когда вы испытываете симптомы стенокардии или сердечного приступа, вы должны следовать своему плану действий при стенокардии.
План действий при стенокардии
Боль, дискомфорт или стеснение в груди могут быть симптомом стенокардии и сердечного приступа.
Если это стенокардия, она должна ослабнуть после нескольких минут отдыха или приема лекарств, прописанных врачом, таких как GTN (тринитрат глицерина).Если у вас сердечный приступ, симптомы вряд ли исчезнут после нескольких минут отдыха или приема лекарств.
Если у вас стенокардия, воспользуйтесь нашим планом действий, чтобы узнать, что делать при появлении симптомов стенокардии и когда звонить по телефону 111. Загрузите копию плана действий при стенокардии.
Шаг 1. Появление симптомов стенокардии
- Если у вас появились симптомы стенокардии, прекратите свои занятия и отдохните.
- Расскажите кому-нибудь, как вы себя чувствуете.
- Сделайте одну затяжку спрея GTN.
Шаг 2: Подождите пять минут
- Если через пять минут симптомы не исчезнут, сделайте еще одну затяжку спрея GTN.
Шаг 3. Подождите еще пять минут
- Если симптомы не исчезнут еще через пять минут, расценивайте это как сердечный приступ. Наберите 111 и вызовите скорую.
- Жуйте аспирин по совету фельдшера.
Если ваши симптомы исчезнут, вы можете спокойно продолжать свою деятельность.
Важно: Если стенокардия становится более частой, тяжелой, длится дольше или возникает, когда вы мало что делаете или отдыхаете, обратитесь к врачу в следующие 24 часа.
Что вызывает стенокардию?
Стенокардия обычно вызывается ишемической болезнью сердца (также называемой атеросклерозом), которая представляет собой образование бляшек на стенках артерий. Это нарастание может сузить одну или несколько коронарных артерий, которые питают кровь к сердцу, и затруднить перекачивание крови по телу сердцу.
Одна из самых важных вещей, которую вы можете сделать, — это узнать, что вызывает стенокардию, и спланировать, как справиться с этими триггерами. Например:
- Снизьте скорость или сделайте перерывы на отдых, если стенокардия возникает при физической нагрузке
- Избегайте больших приемов пищи и обильной пищи, которая вызывает чувство сытости, особенно если стенокардия возникает после тяжелой еды
- Старайтесь избегать ситуаций, которые вызывают вы расстраиваетесь или испытываете стресс, если стенокардия возникает из-за стресса, и изучаете способы справиться со стрессом, которого невозможно избежать
Тесты для выявления стенокардии
Тест на переносимость физической нагрузки — это наиболее распространенный тест, используемый для проверки наличия стенокардии.
Вас также могут попросить пройти коронарную ангиографию, которая позволяет получить рентгеновские снимки ваших артерий.
После того, как вам поставят диагноз стенокардия, вам дадут план действий, которым вы должны следовать при появлении симптомов.
Как лечить стенокардию
Существуют методы лечения, которые могут помочь контролировать стенокардию в долгосрочной перспективе. К ним относятся:
- Открытие артерий с помощью специального баллона и стента (ангиопластика)
- Создание нового пути для кровотока вокруг заблокированной артерии (операция по шунтированию сердца)
- Лекарства, помогающие предотвратить дальнейшие приступы стенокардии.
Жизнь со стенокардией — это не только устранение симптомов. Вы должны играть важную роль в своем здоровье, и сегодня вы можете сделать выбор, чтобы улучшить здоровье своего сердца.
Управление приступами стенокардии
Вы можете заметить закономерности в приступах стенокардии. Обычно симптомы начинаются, когда вы активны, холодны, обеспокоены или сердиты. Когда вы знаете, каковы ваши триггеры, вы можете предпринять шаги для предотвращения эпизодов. Например, если вы обнаружите, что у вас больше шансов заболеть стенокардией, когда вам холодно, вы можете надеть дополнительный слой одежды, прежде чем выходить на улицу зимой.Или, если для вас спусковым механизмом является физическая нагрузка, вы можете взять с собой спрей GTN, когда собираетесь заняться спортом.
Стабильная и нестабильная стенокардия
Стабильная стенокардия — это симптомы стенокардии при умеренной физической активности или при физических нагрузках. Эти симптомы проходят после отдыха и / или приема лекарств.
Нестабильная стенокардия — это симптомы стенокардии, когда вы мало делаете или отдыхаете. Это может случиться с людьми, которые никогда раньше не испытывали стенокардии.
Стабильная стенокардия может стать нестабильной.
Если стенокардия становится более частой, тяжелой, длится дольше или возникает, когда вы мало занимаетесь или отдыхаете, обратитесь к врачу в течение следующих 24 часов. Вам могут потребоваться дополнительные анализы или лечение.
Микроваскулярная стенокардия
Коронарные артерии снабжают кровью сердечную мышцу, направляя ее через сеть более мелких кровеносных сосудов. Когда проблема кровотока возникает в одном или нескольких более мелких кровеносных сосудах, снабжающих кровью сердце, это называется микрососудистой стенокардией, сердечным синдромом X или коронарной микрососудистой дисфункцией.
Из-за уменьшенного размера кровеносных сосудов, скорее всего, вам посоветуют начать комбинацию лекарств и изменить образ жизни, а не предлагать стент или операцию по шунтированию сердца.
Похоже, что женщины чаще, чем мужчины, страдают микрососудистой стенокардией. Причины этого еще не подтверждены.
Профилактика стенокардии
Стенокардия является симптомом ишемической болезни сердца или атеросклероза. Это процесс, который ускоряется рядом факторов, включая выбор нездорового образа жизни, например, курение, неправильное питание, избыточный вес, отсутствие физической активности и плохое психическое здоровье и благополучие.
Внесение изменений в факторы риска может замедлить или остановить повреждение артерий и снизить риск повторного сердечного приступа.
- Если вы курите, бросьте курить
- Принимайте лекарства в соответствии с предписаниями
- Выбирайте здоровую пищу и питье для сердца
- Двигайтесь больше
- Если у вас избыточный вес, худейте
Стенокардия — Диагностика, оценка и лечение
Стенокардия или стенокардия — это временная боль или дискомфорт в груди в результате снижения притока крови к сердечной мышце.Стенокардия — это не сердечный приступ, но это признак повышенного риска сердечного приступа. Стенокардия может быть стабильной (развивается во время физической активности, длится пять минут или меньше и проходит в покое) или нестабильной (возникает в периоды покоя, длится дольше и симптомы могут быть более серьезными).
Ваш врач может провести электрокардиограмму (ЭКГ), стресс-тест без визуализации или анализов крови, чтобы помочь диагностировать ваше состояние. Дополнительно могут быть выполнены рентген грудной клетки, КТ грудной клетки, коронарная КТ-ангиография, МРТ сердца, коронарная ангиография, эхокардиограмма или стресс-тест с визуализацией.Ваш врач может порекомендовать определенные изменения образа жизни в дополнение к другим вариантам лечения, таким как лекарства, хирургическое вмешательство или ангиопластика и стентирование сосудов.
Что такое стенокардия?
Стенокардия или просто стенокардия — это временная боль или дискомфорт в груди, вызванная снижением притока крови к сердечной мышце. Из-за пониженного кровотока сердечной мышце не хватает кислорода, что вызывает боль в груди. Ишемическая болезнь сердца, которая может привести к сужению коронарных артерий, которые переносят кровь и кислород к сердечной мышце, является одной из наиболее частых причин стенокардии.Хотя стенокардия не является сердечным приступом, она свидетельствует о повышенном риске сердечного приступа. Немедленно обратитесь за медицинской помощью, если вы испытываете боль или дискомфорт в груди.
Существует два основных типа стенокардии — стабильная и нестабильная. Стабильная стенокардия, наиболее распространенный тип, развивается во время физической активности и обычно длится непродолжительное время (примерно пять минут или меньше), если физическая активность закончилась. Нестабильная стенокардия встречается реже и обычно возникает в периоды покоя. Нестабильная стенокардия обычно длится дольше, и симптомы могут быть более серьезными.
Симптомы стенокардии включают:
- Боль или дискомфорт в груди, например сжатие в груди
- Дискомфорт в челюсти, шее, руках, верхней части живота, плечах или спине
- Усталость
- потеет
- Тошнота
- Головокружение
Существует множество факторов риска, связанных со стенокардией, включая, помимо прочего, высокое кровяное давление, диабет, ожирение, семейный анамнез, употребление табака, стресс и возраст.
вверх страницы
Как диагностируется и оценивается стенокардия?
Для диагностики причины стенокардии могут быть выполнены следующие анализы:
- Электрокардиограмма (ЭКГ): этот тест регистрирует электрическую активность сердца, которая используется для диагностики сердечных аномалий, таких как аритмии, или для выявления ишемии (недостатка кислорода и крови) сердца.
- Стресс-тест без визуализации: этот тест с мониторингом сердца используется для оценки того, насколько хорошо сердце работает при физической активности.Во время стресс-теста вас обычно просят выполнять физические упражнения, например, ходить на беговой дорожке. ЭКГ записывается во время тренировки. Ваш врач оценивает ЭКГ, чтобы увидеть, достигло ли ваше сердце соответствующей частоты сердечных сокращений и были ли какие-либо изменения, указывающие на снижение притока крови к вашему сердцу. Если вы не можете выполнять упражнения, можно использовать фармацевтические препараты, имитирующие реакцию сердца на упражнения.
- Анализы крови: тесты могут идентифицировать определенные ферменты, такие как тропонин, которые попадают в кровь после того, как ваше сердце перенесло тяжелую стенокардию или сердечный приступ.Анализы крови также могут выявить повышенный уровень холестерина, ЛПНП и триглицеридов, которые повышают риск ишемической болезни сердца и, следовательно, стенокардии.
Дополнительно могут быть выполнены следующие визуализационные тесты:
- Рентген грудной клетки : Этот неинвазивный визуализирующий тест помогает вашему врачу исключить другие источники боли в груди, такие как пневмония. Визуализация с помощью рентгеновских лучей включает облучение грудной клетки небольшой дозой радиации для получения изображений грудной клетки и сердца. Дополнительную информацию о рентгеновских лучах см. На странице «Безопасность». .
- КТ грудной клетки : КТ грудной клетки — более чувствительный тест, чем рентген грудной клетки, который может определить другие причины боли в груди, такие как заболевание аорты или сгустков крови в кровеносных сосудах легких. Этот визуальный тест сочетает в себе специальное рентгеновское оборудование со сложными компьютерами для получения нескольких изображений грудной клетки и сердца. Дополнительную информацию о рентгеновских лучах см. На странице «Безопасность». .
- Коронарная компьютерная томография (КТ), ангиография : Это исследование оценивает коронарные артерии (кровеносные сосуды, снабжающие сердце кровью и кислородом), чтобы определить степень сужения артерий из-за бляшки без необходимости инвазивный катетер вводится через артерии в сердце. Контрастное вещество вводится через небольшую линию в вене руки, похожую на те, которые используются для забора крови.
- Магнитно-резонансная томография (МРТ) : Основная цель этого исследования — определить, есть ли хороший кровоток в сердечной мышце.Если есть участки со сниженным кровотоком, это может указывать на бляшку с сужением кровеносных сосудов. Эта оценка кровотока может быть сделана дважды во время исследования с использованием контрастного вещества. Первый раз можно проводить после приема лекарственного препарата, который нагружает сердце, как физическая нагрузка. Второй раз будет в покое. Выполнение оценки как при стрессе, так и в состоянии покоя помогает определить, происходит ли снижение кровотока только при выполнении упражнений. Это обследование также позволяет оценить функцию сердца и определить, есть ли в сердечной мышце какой-либо рубец.Аппараты МРТ используют мощное магнитное поле, радиоволны и компьютер для получения детальных изображений. См. Страницу безопасности МРТ для получения дополнительной информации о МРТ .
- Катетерная ангиография : В этом инвазивном визуализирующем тесте тонкая длинная пластиковая трубка, называемая катетером, вводится в артерию в паху или руке с помощью иглы. Катетер вводится с помощью проволоки в коронарные артерии и используется для введения контрастного вещества непосредственно в коронарные артерии, чтобы определить, есть ли сужение кровеносных сосудов.Изображения контрастного вещества в кровеносных сосудах получают с помощью рентгеновских лучей. Суженные участки сосудов можно повторно открыть с помощью баллона или стентов.
- Эхокардиограмма: во время этого теста датчик, излучающий высокочастотные звуковые волны, используется для создания движущихся изображений сердца. Оценивается движение стенок сердца. Если в части стенки сердца наблюдается снижение движения, это может указывать на снижение кровотока из-за сужения коронарной артерии.Визуализацию также можно выполнять с фармацевтическим агентом, нагружающим сердце, для обнаружения уменьшения движения в части сердечной мышцы при нагрузке.
- Однофотонная эмиссионная компьютерная томография миокарда (ОФЭКТ): Этот стресс-тест с визуализацией выполняется с помощью индикатора ядерной медицины. Во время стресс-теста с визуализацией пациента обычно просят выполнить какое-либо физическое упражнение, например, пройтись по беговой дорожке. Если пациент по какой-либо причине не может выполнять упражнения, можно использовать препараты, имитирующие реакцию сердца на упражнения.Радиоактивный индикатор будет введен в кровь во время пика нагрузки, и будут сделаны снимки сердца. Радиоактивный индикатор течет вместе с кровью и покажет, есть ли в сердце область со сниженным кровотоком.
вверх страницы
Как лечится стенокардия?
Многие врачи могут порекомендовать определенные изменения образа жизни, такие как поддержание здорового веса, сбалансированное питание с низким содержанием жиров, отказ от табачных изделий и поиск способов снижения стресса.
Дополнительно вас могут лечить:
- Лекарства, такие как аспирин, статины, бета-блокаторы, блокаторы кальциевых каналов или нитраты.
- Ангиопластика и стентирование сосудов : В отдельных случаях после соответствующего обследования ваш врач может выполнить ангиопластику и стентирование. Эта процедура, при которой используются баллоны и / или стенты, выполняется для открытия закупорки коронарных артерий и улучшения кровотока к сердцу.
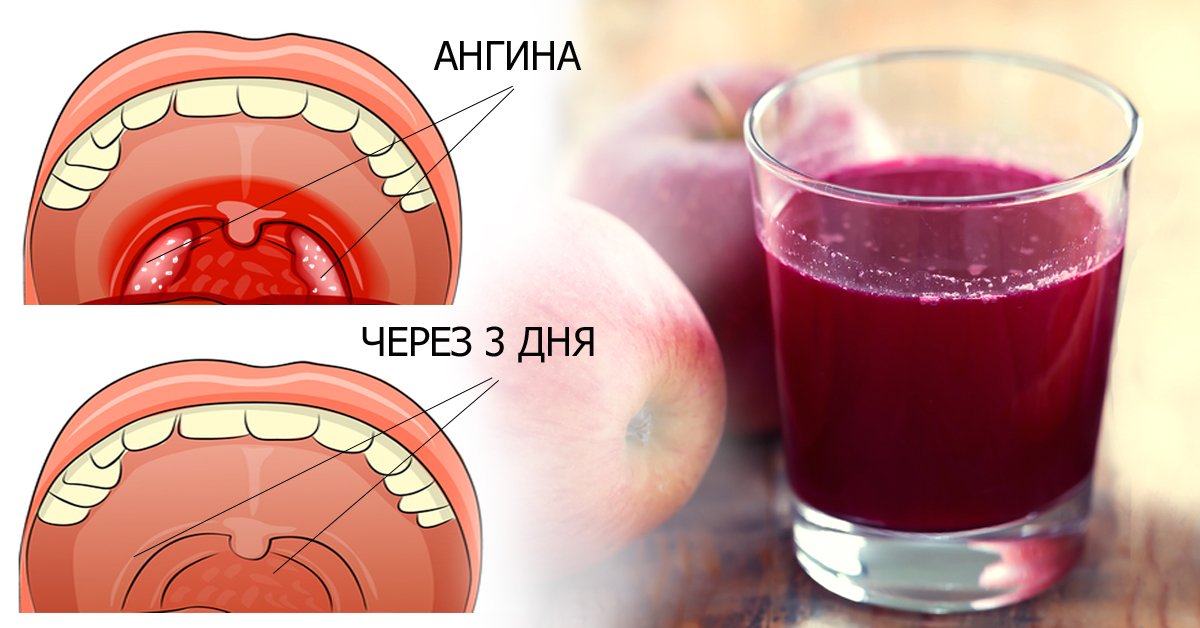


 Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент постоянный и обычно металлический. Он также может быть изготовлен из материала, который со временем впитывается вашим телом. В некоторых стентах также есть лекарство, которое помогает предотвратить повторную закупорку артерии.
Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент постоянный и обычно металлический. Он также может быть изготовлен из материала, который со временем впитывается вашим телом. В некоторых стентах также есть лекарство, которое помогает предотвратить повторную закупорку артерии.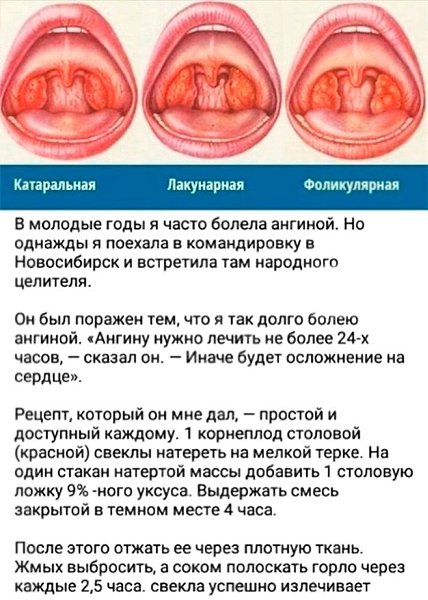 Когда они выходят за пределы нормы, повышается вероятность сердечных заболеваний. Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо и обезжиренные или нежирные молочные продукты.Ограничьте потребление соли, жира и сахара.
Когда они выходят за пределы нормы, повышается вероятность сердечных заболеваний. Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо и обезжиренные или нежирные молочные продукты.Ограничьте потребление соли, жира и сахара.
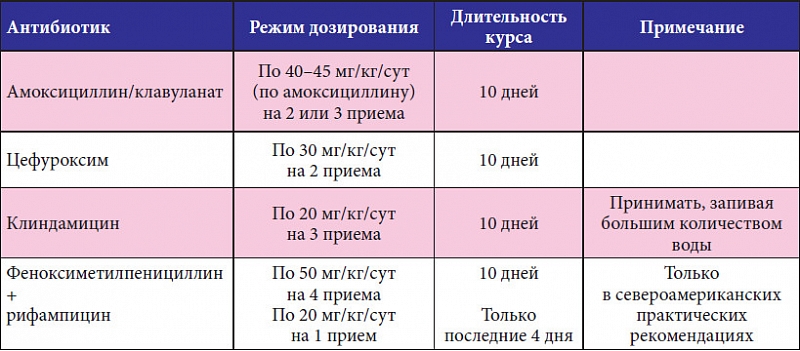
 Расслабляя коронарные артерии, он увеличивает кровоснабжение сердца.
Расслабляя коронарные артерии, он увеличивает кровоснабжение сердца.