в чем разница и чем лечить
«Ежемесячно вопрос о различие в понятиях «артроз» и «артрит» задает более 6000 человек», — по данным сервиса Яндекс.Wordstat.
Понимание основных симптомов этих заболеваний помогает своевременно получить правильное лечение и избежать осложнений, поэтому мы подробно описали различия в этой статье.
Постановка точного диагноза возможна после обследования:
-
общего анализа крови и мочи,
-
биохимического анализа крови,
-
ревмопробы и рентгена пораженного сустава
-
МРТ и исследование синовиальной жидкости — при необходимости.
Об артрите
Артрит — заболевание, которое провоцируется инфекцией, сбоем в работе иммунной системы или обмена веществ. Основным признаком артрита является воспалительный процесс: припухлость, покраснение кожи и повышение температуры в области пораженного сустава.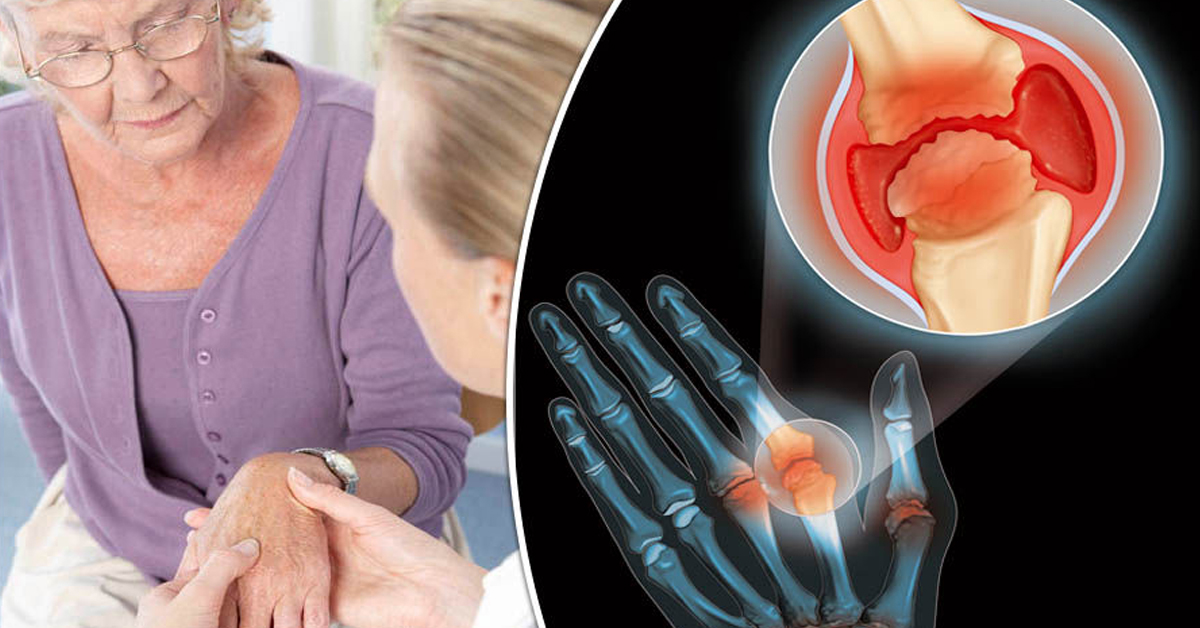
| 200 | 25-40 | 18% |
| Существует более двухсот видов артрита: с разным проявлением и причинами | В зоне риска люди молодого и среднего возраста | Инвалидностей приходится на артрит по статистике ВОЗ |
Симптоматика
Первыми признаками заболевания, как правило, становится:
-
резкая боль — в состоянии движения или покоя,
-
отек в области больного сустава — постоянный или возникающий периодически,
-
покраснение и повышенная температура пораженной области — можно почувствовать на ощупь,
-
скованность движений в утренние часы.

Также к симптомам относятся проявления воспалительного процесса в организме:
-
повышение температуры тела до 38-39 градусов;
-
упадок сил и озноб;
-
конъюктивит;
-
изменение показателея анализа крови: например повышение СОЭ и высокий лейкоциотоз;
-
боль при мочеиспускании.
Степень тяжести проявления артрита может быть разной, а прогресс не обязательно стремительным. Однако если не обращать внимание на проблему, артрит перетекает в хроническую форму и может приводить к нарушению работы внутренних органов и инвалидности: недееспособности, видоизменению суставов и конечностей.
Лечение и профилактика
Назначенное лечение будет зависеть от степени тяжести диагноза. Если в ходе диагностики у пациента не обнаружено поражение внутренних органов, лечение проходит относительно просто. Больному могут назначаться:
-
противовоспалительные и обезболивающие препараты,
-
физиотерапевтические процедуры,
-
соблюдение диеты и отказ от алкоголя,
-
снижение физической нагрузки на пораженный сустав.

В случае, когда заболевание затронуло органы, пациент проходит дополнительную к основной программу лечения, направленную на их поддержку:
-
дополнительные обследования,
-
медикаментозную терапию,
-
специальную диету.
Среди различных форм артрита встречаются некоторые серьезные заболевания, которые важно вовремя диагностировать:
- Ревматизм — воспалительное заболевание соединительной ткани, которое поражает крупные и средние суставы, а также имеет специфические проявления: может резко проявляться и проходить на разных суставах, как бы перемещаясь от одного к другому.
Ревматизм не деформирует суставы, но отсутствие лечения чревато серьезными осложнениями: например,болезнями почек и пороком сердца.
Причиной возникновения могут быть перенесенные инфекционные заболевания: ангина, отит и подобные. В группу риска чаще всего попадают дети в возрасте от 7 до 14 лет. Также на развитие заболевания влияет наследственность.
Также на развитие заболевания влияет наследственность.
- Ревматоидный артрит — хроническое заболевание, при котором воспалительный процесс поражает как суставы, так и многие органы. Например, глаза, легкие, сердце и кровеносные сосуды. Относится к группе системных заболеваний соединительной ткани. Наиболее часто заболеванием страдают женщины после 60 лет.
Прогрессирует медленно, поражает сразу несколько суставов и распространяется симметрично. По мере развития заболевания, суставы теряют подвижность, болят и опухают. На пораженных воспалением суставах появляются характерные узелки.
Особенностью диагностики ревматоидного является применение специальных лабораторных исследований, которые позволяют установить точных диагноз. Лечится ревматоидный артрит трудно, с применением сильнодействующих препаратов. Поэтому очень важно заподозрить и диагностировать эту болезнь на ранних стадиях.
- Подагрический артрит или подагра — прогрессирующее заболевание суставов, возникающее из-за нарушения обмена мочевой кислоты в крови и отложения солей в суставных тканях.
 Наиболее часто начинается с поражения больших пальцев ног.
Наиболее часто начинается с поражения больших пальцев ног.
Обычно подагрой страдают люди пожилого возраста, преимущественно мужчины. Но также встречаются случаи заболевания в более молодом возрасте.
Лечение ревматизма, системных заболеваний, подагры отличается от лечения, например, аллергического или реактивного артрита. Поставить правильный диагноз и назначить адекватное лечение может только врач.
Болезнь проще предупредить, чем лечить, поэтому рекомендуем озаботиться профилактикой и внимательно наблюдать за состоянием своего здоровья:
-
отказаться от вредных привычек — курения, употребления алкоголя, нерационального питания;
-
развить привычку к рациональному занятию спортом — зарядке, растяжке, сбалансированным тренировкам;
-
укреплять иммунитет — проконсультироваться с врачом относительно минерально-витаминных комплексов, прививок против гриппа.
Об артрозе
70% случаев заболевания приходится на людей старше 65 лет.
Артроз — заболевание, которое приводит к деформации и разрушению суставной капсулы. Суставная поверхность — это хрящ, который покрывает поверхность сустава и не позволяет костям соприкасаться друг с другом: обеспечивает свободное и безболезненное движение. Наиболее часто артроз развивается в пожилом возрасте.
Также его называют «болезнью пианистов и спортсменов», которые часто страдают артрозов из-за постоянной нагрузки на запястья и суставы ног: тазобедренные, коленные, голеностопные.
Артроз, в отличие от артрита, воздействует только на суставы и не носит воспалительный характер.
Симптоматика
Симптомы артроза появляются постепенно, по мере прогрессирования заболевания. В начале развития их нет вовсе. Это является основной причиной обращения к врачу на поздних стадиях.
Первые симптомы артроза проявляют себя:
-
неподвижностью сустава после сна или длительного отдыха, которая быстро проходит при движении;
-
хрустом, скрежетом и щелчками, которые сопровождаются глухим звуком;
-
болью при движении и нагрузке.

На поздних стадиях артроза симптомы становятся более заметными: усиливается неподвижность суставов и болевой синдром, также развивается синдром «твердого сустава» — замена мягкой хрящевой ткани на костные наросты.
Развитие хронической формы болезни приводит к невозможности двигать одним или несколькими суставами.
Лечение и профилактика
Артроз лучше поддается лечению в начальной стадии заболевания. Также шансы на выздоровление зависят от возраста — до 40 лет избавиться от недуга намного проще.
При этих условиях пациенту назначается контроль нагрузок на больной сустав, медикаментозная и ударно-волновая терапия — кратковременном воздействии на костную и соединительную ткани акустическими импульсами значительной амплитуды низкой частоты: от 16 до 25 Гц. Могут использоваться и другие процедуры: например, грязевые аппликации, электрофорез с лекарственными препаратами.
Хроническая форма заболевания, а также артроз в пожилом возрасте, не поддаются полному излечению. Однако грамотная и регулярная терапия помогает максимально контролировать заболевание: приостановить разрушение сустава и улучшить качество жизни пациента.
Однако грамотная и регулярная терапия помогает максимально контролировать заболевание: приостановить разрушение сустава и улучшить качество жизни пациента.
В ходе такой терапии врач назначает медикаментозное лечение, которое активирует процесс регенерации, а также дает рекомендации по образу жизни.
Первичная профилактика помогает предупредить развитие артроза. Основные принципы:
-
контроль веса — лишний вес увеличивает нагрузку на суставы;
-
регулярная физическая активность — гимнастика, растяжка и умеренные тренировки;
-
выбор качественной и удобной обуви — неправильное распределение нагрузки провоцирует усиленное давление на суставы;
-
укрепление иммунитета и защита от переохлаждений.
Наглядное сравнение
Выше мы описали основные причины, симптомы и способы лечения артрита и артроза. В этом блоке кратко отвечаем на вопрос различия заболеваний:
| Артрит | Артроз |
Воспалительное заболевание, которое поражает суставы и может влиять на нормальную работу внутренних органов. |
Заболевание носит дегенеративный, разрушающий, характер. Влияет только на работу суставов. |
| Развивается преимущественно у людей молодого и среднего возраста: 25-45 лет. Бывает также у детей. | В основном настигает людей пожилого возраста, а также людей, чья деятельность напрямую связана с нагрузкой на суставы: спортсменов, музыкантов, художников. |
| Проявляется воспалительными симптомами на начальной стадии: болью отеком, покраснением и повышением температуры в пораженном месте. | Может долго не давать о себе знать, медленно прогрессировать — этим усложняет процесс диагностики на ранней стадии. |
Будьте здоровы!
Почему болят суставы — причины, лечение и профилактика
Количество просмотров: 168 602
Дата последнего обновления: 20.01.2021 г.
Среднее время прочтения: 9 минут
Содержание:
Болезни, из-за которых возникают боли в суставах
Лечение боли в суставах
Медикаментозные методы
Препарат Мотрин® при болях в суставах
Образовательное видео «Боль в суставах»
Более половины людей старше 40 лет регулярно испытывают боль в суставах. Причины обусловлены механическими травмами, длительным переохлаждением, возрастными изменениями в костных тканях, чрезмерными физическими нагрузками, вирусными/инфекционными заболеваниями, генетической предрасположенностью, вредными привычками и др. Также появлению боли в суставах способствует работа во влажных условиях, на холоде и т. д.
Причины обусловлены механическими травмами, длительным переохлаждением, возрастными изменениями в костных тканях, чрезмерными физическими нагрузками, вирусными/инфекционными заболеваниями, генетической предрасположенностью, вредными привычками и др. Также появлению боли в суставах способствует работа во влажных условиях, на холоде и т. д.
Болезни, из-за которых возникают боли в суставах
Боль в суставе, которая возникает без объективной причины, носит название «артралгия». Она может появиться вследствие ревматических, инфекционных, аутоиммунных, неврологических заболеваниях и ряда других причин. Проявлять себя болью могут многие патологии:
- реактивный артрит – воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовых, ЖКТ). Возникает чаще всего у людей 20-40 лет. Проявляется острой болью при сгибании, покраснением кожи над пораженным суставом, отечностью тканей, повышенной температурой тела. Реактивный артрит, который включает в себя следующие симптомы: артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдромом Рейтера;
- ревматоидный артрит – относится к аутоиммунным заболеваниям, затрагивает коленные и локтевые суставы, стопы и кисти.
 Отличается постоянной болезненностью в пораженной области. Суставы деформируются, отекают, на коже появляются ревматоидные узелки. У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки;
Отличается постоянной болезненностью в пораженной области. Суставы деформируются, отекают, на коже появляются ревматоидные узелки. У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки; - псориатический артрит – считается генетически обусловленной патологией. Болезнь чаще всего распространяется на стопы и пальцы рук, причем правый и левый суставы поражаются несимметрично. Характерно наличие бляшек, багрово-синюшного оттенка на больных участках;
- остеоартроз – относится к наиболее распространенным болезням невоспалительного происхождения. Затрагивает тазобедренные, коленные, лучезапястные суставы. Основные проявления: ноющая боль, хруст и скованность, которая становится заметнее при нагрузке. Над больной областью отекают ткани, отмечается повышение температуры тела;
- подагра – болезнь, которая передается по наследству. В основе ее возникновения лежит нарушение обмена веществ, приводящее к отложению солей. Чаще всего патологические изменения наблюдаются в голеностопных суставах, на локтях и на больших пальцах ног.
 Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца;
Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца; - анкилозирующий спондилоартрит (или болезнь Бехтерева) – относится к воспалительным заболеваниям и характеризуется постепенным повреждением суставов различных отделов позвоночника. При этой патологии в суставах со временем образуется рубцовая ткань с отложившимися на ней солями, что значительно ограничивает подвижность. У человека держится температура, сильно страдает осанка, боли в крестце и пояснице более выражены по ночам. Спинные мышцы становятся скованными в состоянии покоя, отмечается болезненность в грудной клетке, особенно при глубоком вдохе. Причины до конца не ясны. Чаще встречается у мужчин 20–40 лет. При отсутствии лечения значительно нарушается подвижность позвоночника, вплоть до полной его неподвижности;
- посттравматический артрит – может затрагивать любые суставы: плечевые, голеностопные, тазобедренные, коленные и др.
 Является последствием вывихов, переломов и растяжения связок, повреждения сухожилий, сильных ушибов. При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений;
Является последствием вывихов, переломов и растяжения связок, повреждения сухожилий, сильных ушибов. При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений; - остеоартрит – встречается преимущественно у людей старше 50 лет, так как вызывается постоянными нагрузками на суставы. Проявляется болезнь болями, покраснением кожи и отеками.
Отдельно следует сказать о лекарственной артралгии, которая относится к временным болезненным состояниям. Она так же, как и описанные выше патологии, проявляется сильными болями в суставах, но ее причиной выступает прием определенных лекарств: антибиотиков, транквилизаторов и некоторых других групп. Особенно часто подобное осложнение отмечается при высокой дозировке препаратов.
Наверх к содержанию
Лечение боли в суставах
Боли в суставах могут быть обусловлены механическими травмами, длительным переохлаждением, возрастными изменениями в костных тканях, чрезмерными физическими нагрузками, вирусными/инфекционными заболеваниями, генетической предрасположенностью, вредными привычками и др. Поставить точный диагноз, проведя необходимые исследования, в состоянии только врач. Самостоятельно определить, как лечить боли в суставах в каждом конкретном случае, невозможно, так как причины появления разных болезней отличаются. Обращаться за помощью к специалистам нужно при первых признаках заболевания, это поможет вовремя провести лечение и избежать тяжелых необратимых деформаций.
Поставить точный диагноз, проведя необходимые исследования, в состоянии только врач. Самостоятельно определить, как лечить боли в суставах в каждом конкретном случае, невозможно, так как причины появления разных болезней отличаются. Обращаться за помощью к специалистам нужно при первых признаках заболевания, это поможет вовремя провести лечение и избежать тяжелых необратимых деформаций.
Наверх к содержанию
Медикаментозные методы
К этим методам относится применение мазей, таблеток, растворов для инъекций, пластырей, свечей. Рассмотрим более подробно медикаментозные методы лечения, которые врачи сегодня рекомендуют своим пациентам.
Нестероидные противовоспалительные средства. НПВС не содержат гормонов. Их главное назначение – устранить боль, уменьшить воспалительную реакцию. Они не влияют на скорость патологического процесса и не контролируют его, но хорошо убирают такие сопутствующие симптомы, как острая боль и местное повышение температуры. Обычно НПВС принимают в виде таблеток или наносят в виде кремов или мазей на больную область. При тяжелых состояниях лучший способ введения – инъекции непосредственно в пораженный сустав.
При тяжелых состояниях лучший способ введения – инъекции непосредственно в пораженный сустав.
Показания для применения НПВС: артриты всех типов, артроз, синдром Рейтера, остеоартроз, боли после хирургического вмешательства на суставах. Эти препараты помогают быстро обезболить беспокоящую область, если принимать их в нужных дозировках. Длительное применение НПВС в корректных дозировках возможно после консультации с врачом.
Глюкокортикоиды. Эти лекарства обладают обезболивающим, противовоспалительным, противоаллергическим и иммунорегулирующим эффектами. При болях в суставах они применяются двумя способами:
- системно – посредством внутримышечных или внутривенных инъекций;
- локально – путем внутрисуставных инъекций.
К показаниям к применению относятся ревматоидный артрит, подагра, остеоартроз, синовит и другие состояния, сопровождающиеся сильной болью. Глюкокортикоиды считаются второй линией лечения после НПВС, если они оказываются недостаточно эффективными по прошествии двух недель. Применение глюкокортикостероидов возможно только в соответствии с рекомендацией врача по указанной им схеме
Применение глюкокортикостероидов возможно только в соответствии с рекомендацией врача по указанной им схеме
Относительными противопоказаниями для использования глюкокортикоидов считаются язвенная болезнь, сахарный диабет, сердечная недостаточность, артериальная гипертензия, эпилепсия. Но даже при перечисленных противопоказаниях возможно применение глюкокортикостероидов строго под наблюдением врача, если потенциальная польза от лечения превышает риск развития нежелательных явлений.
Хондропротекторы. Эти лекарства относятся к средствам с недоказанной эффективностью и безопасностью. В их состав включены биологически активные добавки, которые теоретически должны замедлять течение болезни, однако на практике получить нужные результаты пока не удалось.
Физиотерапевтические методы лечения
В арсенал методов врачей входят также стимуляция электрическим током, холодо- и теплотерапия, ультразвук. Их эффективность во многом зависит от причины и стадии заболевания. В некоторых случаях физиотерапия позволяет вернуть поврежденным суставам подвижность и уменьшить болезненность.
В некоторых случаях физиотерапия позволяет вернуть поврежденным суставам подвижность и уменьшить болезненность.
Хирургические методы лечения
При значительных разрушениях суставов может потребоваться операция, чтобы восстановить анатомию органа. Чаще всего больным проводят гемиартропластику (частичную пересадку кости) или полную замену сустава путем протезирования. Грамотно проведенное хирургическое вмешательство избавляет от боли, восстанавливает функции сустава и возвращает пациенту трудоспособность. Обычно к хирургическим методам лечения прибегают на последних стадиях заболевания.
Лечебная физкультура
ЛФК часто назначается врачами после операций на суставах и в качестве составной части комплекса лечения болей в суставах. Лечебная физкультура под контролем специалиста помогает решать сразу несколько задач:
- поддерживать подвижность сустава на должном уровне;
- постепенно увеличивать силу мышц и укреплять связки;
- развивать гибкость тела и контролировать вес;
- повышать выносливость сердечно-сосудистой системы.

Наверх к содержанию
Препарат Мотрин® при болях в суставах
Мотрин® – лекарственный препарат, относящийся к группе НПВС и способствующий снятию болезненных ощущений в суставах. Его действие также направлено против воспаления, поэтому с его помощью можно достичь избавления от отеков. Средство разрешено к применению у взрослых и детей старше 12 лет. Перед использованием Мотрин® следует ознакомиться с инструкцией к препарату и проконсультироваться с врачом.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Образовательное видео «Боль в суставах»
Краткий справочник по ревматизму — Venäjän kielinen reuma-aapinen
Краткий справочник по ревматизму
на русском языке
перевод сведений о ревматических заболеваниях сделан со страницы:
Suomen Reumaliitto Ry
http://www. reumaliitto.fi/reuma-aapinen/reumataudit/
reumaliitto.fi/reuma-aapinen/reumataudit/
1. ФИБРОМИАЛГИЯ, 2. ПАДАГРА, 3. ДЕТСКИЙ РЕВМАТИЗМ, 4. ЛАЙМБОРЕЛЛИОЗ, 5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАН, 6. ПСОРИАЗ СУСТАВОВ, 7. СУСТАВНОЙ РЕВМАТИЗМ, 8. СУСТАВНОЙ РЕВМАТИЗМ II, 9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ, 10. ОСТЕОПОРОЗ, 11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ,12. ПОЛИМИОЗИТ, 13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА , 14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА 15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ 16. СИНДРОМ ШЕГРИНА 17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ 18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE) 19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ) 20. ВАСКУЛИТ
1. ФИБРОМИАЛГИЯ (МЫШЕЧНЫЙ РЕВМАТИЗМ)
Фибро – значит соединительная ткань, а миалгия – боль в мышцах. Фибромиалгия вызывает боль в мышцах, соединительных и внесуставных мягких тканях. Помимо болей в опорно-двигательном аппарате, пациенты страдают различными нарушениями сна: поверхностный сон, частые пробуждения по ночам, чувство разбитости и физического истощения по утрам. К тому же у них наблюдаются различные типы психических и неврологических симптомов, которые могут быть очень разнообразными.
К тому же у них наблюдаются различные типы психических и неврологических симптомов, которые могут быть очень разнообразными.
Чаще заболеванием страдают женщины среднего и пожилого возраста. Согласно оценкам фибромиалгией заболевает от 2 до 5% населения, у детей и молодежи заболевание встречается редко.
Причины
Причины возникновения фибромиалгии до сих пор не совсем ясны. На возникновение симптомов влияют многие факторы, вследствие которых болезнь развивается в виде различных изменений со стороны центральной нервной системы (ЦНС). У многих пациентов симптомы проявляются вместе с инфекцией, травмой или в других ситуациях, сопровождающихся болью. Иногда местные боли переходят в общую болевую чувствительность. Некоторые пациенты страдают от гиперподвижности суставов, у других к симптомам присоединяются социальные или психические проблемы. Часто у больных фибромиалгией встречаются другие сопутствующие болезни.
Одной из причин возникновения фибромиалгии является долговременный стресс, вызывающий плохое настроение и чувство угнетения. Причиной стресса может быть многократно повторяющийся и продолжительный внешний раздражитель: работа, чувство неудовлетворённости, спешка, движение, шум, человеческие отношения, денежные проблемы или безработица. У больных фибромиалгией подтверждены такие же гормональные изменения, как у людей, страдающих от долговременного стресса. Ещё неизвестно, является ли причиной возникновения фибромиалгии стресс или депрессия и беспокойство, скорее результат, чем причина фибромиалгии.
Причиной стресса может быть многократно повторяющийся и продолжительный внешний раздражитель: работа, чувство неудовлетворённости, спешка, движение, шум, человеческие отношения, денежные проблемы или безработица. У больных фибромиалгией подтверждены такие же гормональные изменения, как у людей, страдающих от долговременного стресса. Ещё неизвестно, является ли причиной возникновения фибромиалгии стресс или депрессия и беспокойство, скорее результат, чем причина фибромиалгии.
Другая причина болезни – недостаток сна или его плохое качество. Во время глубокого сна гипофиз вырабатывает гормон роста, который имеет анаболическое действие (укрепляющее ткани). Если происходит нехватка глубокого сна, гормон роста не выделяется. У больных подтверждено уменьшение выделения гормона роста. В то же время, похожие на фибромиалгию симптомы были выявлены в лабораторных условиях, когда у исследуемых людей был просто нарушен нормальный сон.
Стресс, нарушения сна и другие причины, влияющие на нарушения выделения гормонов, могут влиять на ЦНС таким образом, что боли усиливаются. Больные часто испытывают личностное и социальное давление, проявляющееся в виде физических симптомов, часто в виде боли.
Больные часто испытывают личностное и социальное давление, проявляющееся в виде физических симптомов, часто в виде боли.
Симптомы
Важнейшим симптомом фибромиалгии являются продолжительные боли в разных частях тела, на характер которых влияют различные внешние раздражители. Пациенты описывают боли: щиплющая, жгучая, режущая, ноющая, глубинная, изнуряющая, монотонная. Боль усиливают холод, влага, сквозняки и психические стрессы. В сауне боли уменьшаются, но после сауны вновь усиливаются.
Для больных фибромиалгией также характерны: усталость, утомляемость, слабость, отеки и чувство одеревенения. В добавление к болям опорно-двигательного аппарата, могут возникать головные боли, боли в животе, боли при месячных и при мочеиспускании. Многие пациенты чувствуют опухание суставов, хотя врач не диагностирует это. Больные быстро устают при нагрузке. И почти все пациенты жалуются на не дающий отдыха сон.
Диагностика
Диагностика фибромиалгии основана на жалобах пациента и врачебных клинических исследованиях. Для подтверждения заболевания берут во внимание большую группу других заболеваний, которые также вызывают болевые симптомы. Другие болезни не исключают возможности заболевания фибромиалгией.
Для подтверждения заболевания берут во внимание большую группу других заболеваний, которые также вызывают болевые симптомы. Другие болезни не исключают возможности заболевания фибромиалгией.
В беседе с пациентом врач обращает особое внимание как на характер болей в разных ситуациях, так и на качество сна. При врачебном обследовании отмечают болевую реакцию в известных чувствительных точках на теле. Некоторые участки тела очень болезненны. При фибромиалгии нет изменений в анализах крови.
При необходимости проводят дополнительные исследования для исключения других болезней, вызывающих утомляемость и боли, такие как анемия, нарушения функции щитовидной железы, мышечные боли или симптомы, вызванные климаксом. Гиперподвижность суставов также требует обследования.
Часто у больных фибромиалгией имеются сопутствующие болезни, которыми могут быть, например, воспаление кишечника, мочевого пузыря, эндометриоз, головные боли, признаки утомляемости и депрессия. Особенно у пожилых людей фибромиалгия может проявляться одновременно с заболеванием коронарных сосудов, диабетом, повреждением суставов и суставным ревматизмом. Это называется секундарной фибромиалгией.
Это называется секундарной фибромиалгией.
Лечение
У фибромиалгии нет единого, всем подходящего и приносящего результаты лечения, т.к. причины болезни различны. Очень важно собственное мнение пациента о результатах лечения.
Планирование, осуществление и наблюдение за результатами лечения – основная предпосылка тесной и доверительной совместной работы пациента и врача. Важно прекратить дальнейшие ненужные дополнительные исследования, которые в худшем случае приводят к напрасным хирургическим вмешательствам. Лечить пациента с фибромиалгией лучше всего способен врач поликлиники, который хорошо знает его проблемы.
Получение знаний о фибромиалгии – основа лечения. По возможности на ранней стадии пациенту следует пройти курс реабилитации, предназначенный для пациентов с фибромиалгией. Обычно удаётся совмещать его с трудовой деятельностью. Хорошие результаты даёт групповое обучение. На курсах помогают уменьшить утомляемость, сопутствующую заболеванию, поддерживают самолечение и тренинг. Избегание стресса и повышение настроения с помощью тёплых ванн, массажа и других способов физиотерапии, а также обсуждение в группах и психологическая поддержка, являются единой лечебной линией. Некоторым подходит закаливание организма (купание в проруби, холодные камеры) и постепенное увеличение физической нагрузки.
Избегание стресса и повышение настроения с помощью тёплых ванн, массажа и других способов физиотерапии, а также обсуждение в группах и психологическая поддержка, являются единой лечебной линией. Некоторым подходит закаливание организма (купание в проруби, холодные камеры) и постепенное увеличение физической нагрузки.
Физкультуру следует вводить осторожно. Подходящие виды спорта: ходьба, ходьба с палками, аква–аэробика, велосипед, танцы и лыжи. Физическая нагрузка направлена на включение организмом собственных защитных механизмов, облегчающих боль.
Специального лекарства для лечения фибромиалгии ещё нет. В качестве медикаментозного лечения можно попробовать лекарства, улучшающие качество сна и настроения, например, амитриптилин. Лечение следует начинать небольшими дозами для уменьшения побочных эффектов. Польза такого лечения наблюдается лишь спустя несколько недель. От обычных обезболивающих средств эффекта немного, иногда помогает парацетамол. Польза медикаментозного лечения должна превышать его побочные эффекты. Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
Прогноз
Прогноз благоприятный, хотя улучшающего лечения нет. Симптомы фибромиалгии сохраняются годами и десятилетиями, но повреждения органов или тканей организма не происходит и заболевание вполне совместимо с жизнью. Многие выходят на пенсию раньше срока по другим причинам. В настоящее время чиновники, решающие пенсионные вопросы, не считают фибромиалгию причиной потери трудоспособности и выхода на пенсию.
2. ПАДАГРА (греч. podos – нога, греч. agra – захват, дословно «нога в капкане»)
Падагрой заболевают чаще мужчины среднего возраста. В Финляндии падагрой болеет примерно 30000 человек. Появление заболевания может быть обусловлено изменением жизненных привычек и увеличением потребления алкоголя, небольших доз аспирина и диуретиков.
Падагра – заболевание, обусловленное нарушениями пуринового обмена, приводящего к повышению уровня мочевой кислоты (уратов) в крови и отложению их в тканях, в суставных хрящах, эпифизах костей, околосуставных тканях, почках и других органах. Увеличение показателей мочевой кислоты (гиперурекемия) может вызывать почечную недостаточность.
На фоне падагры могут возникать нарушения деятельности энзимов, передающиеся по наследству. Причиной болезни могут быть нарушения питания, переедание, употребление алкоголя, особенно пива, ожирение, сахарный диабет, высокие показатели жиров крови и артериальная гипертония. Падагра также может развиваться как побочное заболевание при приёме диуретиков и аспирина. Иногда падагра проявляется вместе с почечной недостаточностью или заболеваниями крови.
Симптомы
Первым симптомом падагры является острое воспаление в суставе большого пальца ноги. Позже воспаляются другие суставы – колени, шейный отдел позвоночника и суставы пальцев рук. Падагра вызывает постоянные суставные изменения и кристаллизацию мочевой кислоты в мягких тканях (тофусы), к ним могут присоединяться заболевания почек. В настоящее время падагра очень редко приводит к инвалидности.
В настоящее время падагра очень редко приводит к инвалидности.
Симптомы проявляются чаще при нагрузке на воспаленный сустав или при приёме алкоголя и пуриносодержащей пищи. Сустав становится горячим, красным и очень болезненным. Картина болезни не всегда типичная. В течение недели воспаление проходит само по себе, но при лечении – быстрее.
Диагностика
При диагностике падагры врач выявляет типичные симптомы и изменения питания пациента. Диагноз подтверждается на основе исследования суставной жидкости, в которой под микроскопом видны кристаллы уратов. У больных падагрой показатели мочевой кислоты обычно высокие. С другой стороны, они могут быть высокими и у здоровых людей. Низкие показатели также не исключают возможности заболевания падагрой. При исследованиях важно проверить работу почек, чтобы исключить нарушение их деятельности.
Лечение
В качестве лечения острого приступа падагры используют холод, обезболивающие и противовоспалительные лекарства, покой. Интенсивное лечение при остром приступе падагры – внутрисуставное введение кортизона.
Важнейшим элементом лечения является сбалансированность приёма лекарств, образа жизни и особенно питания пациента. При планировании лечения также необходима консультация врача–диетолога. При необходимости правильным питанием можно поддержать умеренное похудание.
Диету следует соблюдать уже после первого приступа падагры. Диета запрещает продукты питания, из-за которых образуется мочевая кислота и с её помощью можно значительно снизить приём основных лекарств.
Но иногда одной диеты недостаточно для лечения. Тогда после третьего приступа падагры начинают медикаментозное лечение, которое снижает синтез мочевой кислоты в крови. В таких случаях эффективен аллопуринол. Лечение аллопуринолом можно начинать только после подтверждения диагноза падагры. Его побочным эффектом могут быть нарушения работы печени и изменения картины крови, поэтому лечение проводится под контролем анализов крови. Если в течение года на фоне лечения не было приступов, можно прекращать приём препарата.
Прогноз
При грамотном лечении прогноз при падагре хороший, но если по каким-то причинам нельзя использовать аллопуринол могут возникнуть проблемы. Причиной неудачи лечения также может быть несоблюдение диеты.
Диета
Больным падагрой необходимо иметь список различных продуктов питания, содержащих пурин. Его можно найти в аптеках и в интернете. Ниже кратко о важнейших продуктах питания.
Полностью запрещены продукты, содержащие довольно много пурина:
рыба
мясо
горох, бобы, соя, грибы, спаржа
Другие вредные вещества:
все алкогольные напитки (препятствуют выведению мочевой кислоты), особенно пиво
аспириносодержащие жаропонижающие лекарства
Разрешённые продукты питания, содержащие небольшое количество пурина:
зерновые
молочные продукты
яйца, жиры, сахар
фрукты, почти все овощи, картофель
кофе, чай, какао, приправы
икра осетровых рыб
3. ДЕТСКИЙ РЕВМАТИЗМ
Детским ревматизмом называют воспаление суставов, возникающее по неизвестным причинам у детей до 16-летнего возраста, и которое длиться больше шести недель. Определение болезни условное, т.к. причины её возникновения неизвестны, такие же симптомы болезни могут возникать и после 16 лет. Заболевшие в детстве позднее сохраняют первоначальный диагноз.
Определение болезни условное, т.к. причины её возникновения неизвестны, такие же симптомы болезни могут возникать и после 16 лет. Заболевшие в детстве позднее сохраняют первоначальный диагноз.
Детский ревматизм в настоящее время делится на семь подтипов. Для всех видов используют название детский ревматизм или ювенальный идиопатический артрит. Ежегодно в Финляндии заболевает 100-150 детей, половина из которых – до 5 лет.
Причины
Причины возникновения неизвестны. Возможно, их несколько, а наследственные факторы увеличивают риск заболевания какой-либо формой ревматизма. Детский ревматизм напрямую не передаётся по наследству, и не ведёт себя так, как инфекционное заболевание. К детскому ревматизму относят детские болезни (олигоартрит) или формы, похожие на заболевания взрослых (суставной ревматизм, суставной псориаз, ревматизм позвоночника).
Симптомы
Обычно первым симптомом детского ревматизма является утренняя негибкость суставов, которую сразу замечают родители. Негибкость может проявляться либо во всех, либо только в больных суставах. Из-за болей дети хромают или оберегают суставы. Также у них могут быть проблемы со сном. Однако маленькие дети не всегда могут описать боль словами. Часто боль проявляется скверным настроением и обереганием больного сустава. Иногда колено или другой сустав так сильно опухает, что это легко заметить. Жар и слабое кожное воспаление на теле являются начальными опознавательными симптомами детского ревматизма.
Негибкость может проявляться либо во всех, либо только в больных суставах. Из-за болей дети хромают или оберегают суставы. Также у них могут быть проблемы со сном. Однако маленькие дети не всегда могут описать боль словами. Часто боль проявляется скверным настроением и обереганием больного сустава. Иногда колено или другой сустав так сильно опухает, что это легко заметить. Жар и слабое кожное воспаление на теле являются начальными опознавательными симптомами детского ревматизма.
Течение болезни
Сложность детского ревматизма в его переменчивости. Болезнь затягивается и разъедает хрящи суставов, кости и суставные связки. Вследствие этого суставы опухают, и их работа ограничена. В настоящее время полное окостенение суставов не встречается. Воспаление глаз могут протекать незаметно, вплоть до полной потери зрения.
У больных детским ревматизмом могут проявляться также задержки развития. Рост может замедлиться вследствие тяжёлого протекания болезни или лечения кортизоном в больших дозах. В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
Диагностика
Основной признак детского ревматизма – опухание одного или нескольких суставов, длящееся свыше шести недель. Ребёнок чувствует себя уставшим, плачет, у него может быть кожная сыпь и температура. Показатели воспаления в крови и CRP могут повышаться. При постановке диагноза также исследуют ревматический фактор и наличие антител в крови. Если анализ крови на антитела положительный, то с большой вероятностью речь идёт уже о детском ревматизме или системном заболевании соединительной ткани. Так как наследственность является важным фактором, необходимо выяснить у родителей, были ли в роду заболевания суставов или псориаз.
Лечение
Детский ревматизм диагностируется и наблюдается в университетских больницах и ревматологической больнице в г. Хейнола врачом–специалистом. Лечение и реабилитация больных проводятся в детском отделении ревматологической больницы.
Хейнола врачом–специалистом. Лечение и реабилитация больных проводятся в детском отделении ревматологической больницы.
Цель лечения – уменьшение симптомов и нормализация показателей воспаления в крови (СОЭ, CRP), которые достигаются путём подбора индивидуального медикаментозного лечения и лечебной физкультурой в повседневной жизни. В сложных случаях требуется более серьезное лечение.
Обычно в лечении детского ревматизма используют комплексный подход. Благодаря применению сильных лекарственных средств, результаты наступают быстрее, и время лечения можно сократить.
Детский ревматизм лечат теми же лекарствами, что и взрослый. При длительном лечении используют метотрексат – лекарственное вещество, влияющее на рост клеток. В настоящее время детский ревматизм можно лечить биологическими ТНФ — альфа-лекарствами. Поддерживающая терапия – препараты кортизона.
Лечение детского ревматизма направлено на обеспечение нормального роста ребёнка. Правильному положению конечностей можно помочь наложением лангет и шин. У маленьких пациентов наблюдают за ростом нижней челюсти и зубов и регулярно обследуют глаза. Физиотерапевт разрабатывает индивидуальные программы по поддержанию подвижности суставов и укреплениию мышц. В программу реабилитации входит обеспечение условий для получения ребёнком начального образования.
У маленьких пациентов наблюдают за ростом нижней челюсти и зубов и регулярно обследуют глаза. Физиотерапевт разрабатывает индивидуальные программы по поддержанию подвижности суставов и укреплениию мышц. В программу реабилитации входит обеспечение условий для получения ребёнком начального образования.
Прогноз
Современные методы лечения значительно улучшают прогноз детского ревматизма. Пожизненная инвалидность и преждевременная смертность редки. Амилоидоз (нарушение белкового обмена организма) больше не встречается. Большая часть больных способна с помощью лечения вести нормальную трудовую жизнь.
Классификация детского ревматизма
Обычный детский ревматизм
Ø жар, кожное воспаление, воспаление лимфатических узлов, симптомы внутренних болезней
Олигоартрит (воспаление редких суставов)
Ø от 1 до 4-х больных суставов
Серонегативный полиартрит
Ø в крови нет ревматического фактора, больных суставов 5 или больше
Суставной ревматизм взрослого типа
Ø «серопозитивный полиартрит»
Ø в крови присутствует ревматический фактор, больных суставов 5 или больше
Суставный псориаз
Ø кожный псориаз и воспаление суставов
Ø выражены псориатические изменения ногтей без кожных симптомов, сосискообразное воспаление пальцев рук и ног, псориаз у ближайших родственников
Ревматизм позвоночника
Ø «к энтеситу присоединяющийся артрит»
Ø воспаление суставов и энтесит (поражение связочного аппарата). Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Другие формы заболевания
Ø детский ревматизм, который не входит в другие групп
4. ЛАЙМБОРЕЛЛИОЗ (болезнь Лайма или клещево́й боррелио́з)
Болезнь Лайма – инфекционное заболевание, передающаяся через укус клеща. Возбудитель Borrelia burgdorferi бактерия, входящая в класс спирохет. У болезни Лайма нет никакой связи с детским ревматизмом или ревматическими болезнями.
В Финляндии природные очаги болезни Лайма находятся главным образом на островах и на побережьях, хотя клещи также живут по всей стране, включая Лапландию. Но далеко не все клещи являются переносчиками Borrelia-бактерии. В среднем, укус только одного клеща из 50-100 случаев вызывает болезнь. Ежегодно в Финляндии заболевает от укусов клещей примерно 3000 человек, а 10-20% из них – болезнью Лайма.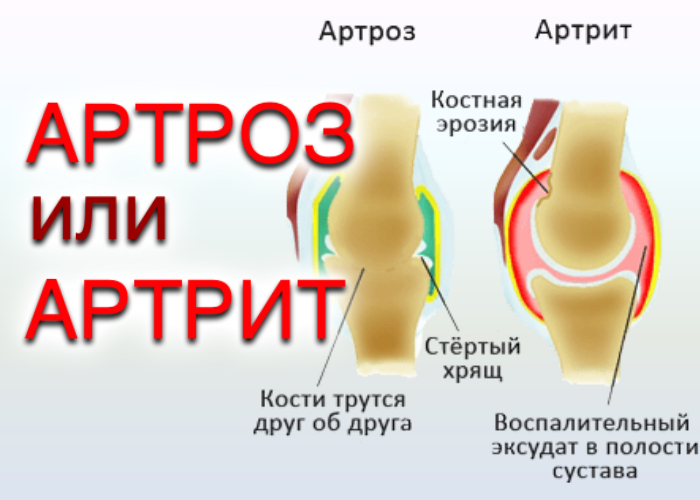 Заболевание может проявляться быстро проходящим кожным воспалением.
Заболевание может проявляться быстро проходящим кожным воспалением.
Профилактика
Болезнь Лайма можно предотвратить, если избегать укусов клещей. Клещи селятся во влажных местах, в которых часто играют дети, поэтому их кожу надо осматривать по вечерам. Это касается и взрослых, живущих в природных очагах. Клещи удаляются из кожи, например, клещевым пинцетом, приобретённым в аптеке. Лучший способ удаления – захватить клеща по возможности близко к коже и аккуратно, круговыми движениями тащить наружу.
Симптомы
Большая часть укусов клещей бессимптомна. Если человека укусил клещ, его необходимо быстро удалить из кожи, т.к. он может быть переносчиком Borrelia-бактерии. В этом случае вокруг укуса через несколько дней появляется покраснение кожи, которое распространяется по кругу от места укуса (кольцевидная эритема). Попавшие в организм бактерии могут вызвать заболевание, похожее на простуду, к которому присоединяются жар, усталость и боли в мышцах. Эта начальная стадия болезни Лайма, для лечения которой используют антибиотики.
Течение заболевания
При отсутствии лечения заболевание может проявиться в разных частях тела спустя месяцы или даже годы после заражения. Это могут быть симптомы поражения опорно-двигательного аппарата (мышечные боли и тугоподвижность), отёк одного или нескольких суставов, в тяжёлых случаях – симптомы поражения ЦНС: лицевой паралич и паралич различных нервов, менингит, неврологические болевые симптомы. Длительные мышечные боли напоминают сложную фибромиалгию. При заболевании, вызванном Borrelia-бактерией, можно наблюдать хроническое воспаление кожи, глаз и сердечной мышцы.
Диагностика
Начальная фаза болезни Лайма подтверждается воспалением кожи вокруг места укуса клеща, которое не проявляется на более поздних стадиях. Единственным симптомом может быть, например, опухание коленных суставов. На этой стадии врач пытается исключить другие болезни и подтвердить бореллиоз с помощью анализов крови. Изучение результатов лабораторных исследований иногда требует экспертизы в инфекционном отделении районной больницы. В диагностике очень помогают сведения о предыдущих укусах клещей, например, месячной давности.
В диагностике очень помогают сведения о предыдущих укусах клещей, например, месячной давности.
Лечение
Простой укус клеща не требует никакого лечения. Если вокруг укуса распространяется воспаление, следует немедленно обратиться к врачу. После явного укуса для лечения бореллиозного кожного воспаления назначается приём антибиотиков в течение двух недель. Инфекция поддается лечению хорошо и поздние симптомы не появляются. Если начальная фаза остается без лечения, и пациент заболевает настоящей болезнью Лайма, тогда требуется длительное и изнурительное лечение антибиотиками, которое чаще всего осуществляется в больничных условиях.
Прогноз
Как правило, от болезни Лайма пациенты излечиваются. При этом заболевании воспаление суставов доброкачественное и не приводит к их разрушению, но боли могут длиться долго. У маленьких детей болезнь протекает тяжелее. Годами длящиеся симптомы воспаления ЦНС встречаются редко. Они могут напоминать симптомы фибромиалгии.
5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
У больных системным заболеванием соединительной ткани наблюдаются симптомы многих ревматических заболеваний. Они могут напоминать системный склероз, аутоиммунное заболевание или полимиозит и воспаления суставов. Многие заболевания могут начинаться с симптомов, похожих на системное заболевание соединительной ткани, которые позднее необходимо уточнить. Большинство пациентов – женщины старше 40 лет.
Они могут напоминать системный склероз, аутоиммунное заболевание или полимиозит и воспаления суставов. Многие заболевания могут начинаться с симптомов, похожих на системное заболевание соединительной ткани, которые позднее необходимо уточнить. Большинство пациентов – женщины старше 40 лет.
Причины
Причины неизвестны, но на возникновение болезни влияет наследственность.
Симптомы
Обычно болезнь начинается с общих симптомов, таких как усталость, жар, боли в мышцах и суставах. Почти у всех пациентов выражен симптом Рейно (побледнение пальцев рук). Руки могут отекать так, что пальцы приобретают форму сосисок. Кожа рук уплотняется и позднее атрофируется. У пациента могут быть кожные воспаления и отёки в суставах, похожие на суставной ревматизм.
Течение болезни
Болезнь обычно или исчезает или переходит в какое-нибудь явно выраженное заболевание – суставной ревматизм, системный склероз, иммунное заболевание или полимиозит. Заболевание вызывает изменения во внутренних органах, таких как лёгкие, сердце и почки.
Диагностика
Диагностика проводится на основании анамнеза пациента и анализов крови.
Лечение
Лечение назначается индивидуально согласно симптомам пациента. В качестве лечения используются препараты кортизона и противоревматические препараты метотрексат, гидроксиклорокин. Если у пациента наблюдается побледнение пальцев, рекомендуются сосудосуживающие препараты, например, нифедепин, но лучше всего руки держать в тепле.
Прогноз
Симптомы проявления болезни могут длиться годами. Прогноз зависит от направления развития болезни. Если заболевание не затрагивает внутренние органы, прогноз благоприятный.
6. ПСОРИАЗ СУСТАВОВ (псориатический артрит)
Псориаз (чешуйчатый лишай) – хронический дерматоз, характеризующийся шелушащимися высыпаниями на коже. Псориазом болеет примерно 2% финского населения. Из них лишь у 10% наблюдается воспаление суставов. У половины, страдающих сложной формой кожного псориаза, имеется также псориаз суставов. Встречается как у женщин, так и у мужчин. Иногда картина заболевания схожа с псориазом суставов и диагностируется у пациентов, у которых нет кожного воспаления. Болезнь передаётся по наследству.
Иногда картина заболевания схожа с псориазом суставов и диагностируется у пациентов, у которых нет кожного воспаления. Болезнь передаётся по наследству.
Причины
Причины возникновения псориаза неизвестны, и не исследовано, почему у больных кожными заболеваниями часто проявляются суставные симптомы. При псориазе нарушается регуляция иммунологических защитных сил организма, и появляются кожные воспаления, например, после инфекции, при повреждениях кожи или после ожогов.
Псориаз – наследственное заболевание. Если оба родителя больны псориазом, риск развития заболевания у ребёнка около 50%. Если только один – риск развития заболевания снижается до 20%. Псориаз суставов встречается намного реже.
Симптомы
Выделяют 4 различных формы псориаза суставов. Наиболее часто встречаемая форма – воспаление нескольких суставов с симптомами заострения первых фаланг пальцев конечностей, которые могут проявляться и самостоятельно. Другая форма заболевания проявляется реже, как правило, это воспаление большого сустава. Это может быть только воспаление одного колена без других суставных симптомов. Заболевание, напоминающее ревматизм позвоночника, встречается редко.
Это может быть только воспаление одного колена без других суставных симптомов. Заболевание, напоминающее ревматизм позвоночника, встречается редко.
При суставном псориазе опухают пятка или ахилессово сухожилие, иногда палец руки или ноги опухает в виде сосиски (дактилит, сосискообразный палец). Симптомы заострения фаланговых суставов пальцев проявляются совместно с псориатическим изменением ногтей.
Течение болезни
У больного псориазом заболевание суставов развивается с течением времени. Часто кожный псориаз подтверждается лишь в том случае, если человек обращается к врачу из-за суставных симптомов или изменения ногтей. Обычно суставные симптомы проявляются в 30-50 лет, хотя кожное воспаление в данном случае уже длилось много лет. Суставной псориаз бывает и у детей, но довольно редко.
Диагностика
Псориаз суставов можно заподозрить, если у пациента обнаружены кожный псориаз и воспаление одного или нескольких суставов. Кожное воспаление может быть довольно обширным или ограничиваться только ногтями. Иногда проявляется на коже головы в виде шелушащихся пятен.
Иногда проявляется на коже головы в виде шелушащихся пятен.
При псориазе суставов в анализах крови нет повышенных показателей воспаления (СОЭ, CRP) и ревматического фактора, как при суставном ревматизме.
На рентгене в суставах отмечены такие же эрозивные изменения, как и при суставном ревматизме. У больных заостренные фаланги суставов пальцев разъедаются. Мутилирующий, обезображивающий артрит, обусловленный разрушением костной ткани фаланг пальцев, встречается довольно редко.
Лечение
Своевременное лечение кожных проявлений заболевания и солнечный свет облегчают также и суставные симптомы. В качестве начального лечения подходит укрепление физического состояния суставов и мышц. Для получения дополнительной помощи можно обратиться в отделение реабилитации больницы.
Для облегчения болевых симптомов применяют парацетамол или противовоспалительные и болеутоляющие препараты. Если воспаление суставов затягивается или на рентгене выявлены изменения суставов, в качестве лечения используются те же лекарства, что и при начальном лечении суставного ревматизма. Метотрексат эффективен при кожных воспалениях, и для лечения суставного псориаза он подходит лучше, чем для лечения суставного ревматизма. Подобное лекарство нового поколения – лефлуномид. При лёгком суставном псориазе, для устранения суставных симптомов, следует сначала попробовать сульфасалицилаты. Циклоспорин подходит для лечения, как сложных кожных воспалений, так и для лечения воспаления суставов. Инъекции кортизона используют для лечения опухших суставов. При мутилирующем, обезображивающем артрите делают операции артропластику или эндопротезирование.
Метотрексат эффективен при кожных воспалениях, и для лечения суставного псориаза он подходит лучше, чем для лечения суставного ревматизма. Подобное лекарство нового поколения – лефлуномид. При лёгком суставном псориазе, для устранения суставных симптомов, следует сначала попробовать сульфасалицилаты. Циклоспорин подходит для лечения, как сложных кожных воспалений, так и для лечения воспаления суставов. Инъекции кортизона используют для лечения опухших суставов. При мутилирующем, обезображивающем артрите делают операции артропластику или эндопротезирование.
Сложный суставной и кожный псориаз также можно лечить биологическими ревматическими лекарствами. В настоящее время в Финляндии используют ингибиторы (блокаторы) ФНО α: инфликсимаб, адалимумаб, этанерсепт. Они быстро снимают воспаление. Адалимумаб и этанерсепт пациент может колоть себе сам. Инфликсимаб вводится пациенту внутривенно–капельно в стационаре.
Прогноз
В среднем, псориаз суставов более лёгкое заболевание, чем ревматизм суставов. Долговременный прогноз чаще всего очень хороший. Лечение сложных, вызывающих изменения в суставах заболеваний, следует проводить как можно быстрее. Лечебная терапия в начальной стадии заболевания более эффективна. Без лечения псориаз суставов может привести к инвалидности, разрушению суставов или тугоподвижности позвоночника.
Долговременный прогноз чаще всего очень хороший. Лечение сложных, вызывающих изменения в суставах заболеваний, следует проводить как можно быстрее. Лечебная терапия в начальной стадии заболевания более эффективна. Без лечения псориаз суставов может привести к инвалидности, разрушению суставов или тугоподвижности позвоночника.
7. СУСТАВНОЙ РЕВМАТИЗМ
Суставной ревматизм (ревматоидный артрит, arthritis rheumatoides) – обычное воспалительное заболевание суставов. Ежегодно им заболевает 1700 финнов, обычно женщины 60-70 лет, реже молодые мужчины. В Финляндии больных суставным ревматизмом насчитывается примерно 35000 человек.
Причины
Причины возникновения суставного ревматизма неизвестны, но он входит в, так называемые, аутоиммунные заболевания, при которых иммунологическая защита организма направлена против своих же тканей. Суставной ревматизм не является наследственной болезнью, а восприимчивость к ней передаётся по наследству слабо. Курение, послеродовый период, всевозможные инфекции, психические факторы и травмы суставов способствуют возникновению суставного ревматизма. Явных связей между питанием и возникновением болезни не замечено, но при лечении следует обращать внимание на здоровое питание.
Явных связей между питанием и возникновением болезни не замечено, но при лечении следует обращать внимание на здоровое питание.
Сначала изменения в организме могут начинаться не в суставах, а в других местах. При воспалении суставная оболочка уплотняется, в ней вырастают новые кровеносные сосуды, в тканях циркулируют воспалительные клетки. Активные воспалительные клетки выделяют в окружающую среду иммунные комплексы (интерлейкины, простагландины, Tnf-alpha), которые вызывают в организме воспаление: усталость, жар, повышенные показатели крови и CRP.
Воспалённая ткань растёт и расширяется по поверхности суставных хрящей и костей. Она постепенно разъедает здоровые хрящи, кости и суставные связки. В связи с этим структура сустава разрушается, и его работа нарушается.
Симптомы
Суставной ревматизм начинается с небольшой боли в суставе, которая проявляется по утрам в виде болезненности и негибкости пальцев рук или подушечек ног. Видимый симптом – отёк сустава, возникает при увеличении количества суставной жидкости и утолщении суставной оболочки. При сильном воспалении сустав краснеет и становится горячим. Отёк начинается чаще всего в пальцах рук и запястьях. Суставной ревматизм обычно симметричное заболевание суставов пальцев ног и рук, но оно может распространяться на все суставы конечностей, а также на челюстные суставы и шейный отдел позвоночника. Не проявляется обычно в первых фалангах пальцев и пояснице. В начальной стадии болезнь вызывает ухудшение общего состояния, чувство недомогания, усталость и негибкость суставов по утрам.
При сильном воспалении сустав краснеет и становится горячим. Отёк начинается чаще всего в пальцах рук и запястьях. Суставной ревматизм обычно симметричное заболевание суставов пальцев ног и рук, но оно может распространяться на все суставы конечностей, а также на челюстные суставы и шейный отдел позвоночника. Не проявляется обычно в первых фалангах пальцев и пояснице. В начальной стадии болезнь вызывает ухудшение общего состояния, чувство недомогания, усталость и негибкость суставов по утрам.
Течение болезни
Если сопротивляемость организма побеждает болезнь, симптомы суставного ревматизма исчезают совсем или не проявляются длительное время. Чаще всего суставной ревматизм – это десятилетиями длящееся заболевание. Разъедание хрящей начинается уже через несколько месяцев с начала заболевания. С годами эрозии расширяются и захватывают большее количество суставов.
Сильнее всего пациенты страдают при повреждении крупных суставов конечностей (тазобедренного, колена, плечевого сустава) и шейного отдела позвоночника. Движение суставов затрудняется, но пациенты гораздо больше страдают от болей. Боль проявляется повышенной чувствительностью суставов, однако, в начальной стадии она не очень значительная.
Движение суставов затрудняется, но пациенты гораздо больше страдают от болей. Боль проявляется повышенной чувствительностью суставов, однако, в начальной стадии она не очень значительная.
При продолжительном суставном ревматизме симптомы проявляются также в других органах. Длительное воспаление высушивает ткани: кожа становится тоньше, мышцы отмирают, кости ломаются, и гемоглобин крови снижается. Сухость слизистых оболочек глаз, рта и половых органов происходит от синдрома Шенгрена. От трения в локтях, пальцах рук и ног могут вырастать ревматические шишки. Побледнение пальцев или симптом Рейно является сигналом заболевания сосудов. В лёгких развивается плеврит, ревматические узлы и иногда происходят серьёзные лёгочные изменения. Амилоидоз (нарушение белкового обмена) возникает, как следствие длительного активного воспаления, но поражение почек, вызываемое им, в настоящее время встречается редко.
Диагностика
В начале заболевания суставной ревматизм сложно диагностировать. При подозрении на суставной ревматизм, пациент направляется к врачу – специалисту. Симптомами заболевания являются явные отёки суставов, особенно пальцев и запястьев, чувствительность подушечек стопы, в крови повышенные показатели воспаления (СОЭ, CRP) и ревматический фактор. Суставной ревматизм оценивается по семи критериям. При наличии четырёх критериев из семи, пациенту ставится диагноз суставной ревматизм, и активное лечение следует начинать как можно раньше.
При подозрении на суставной ревматизм, пациент направляется к врачу – специалисту. Симптомами заболевания являются явные отёки суставов, особенно пальцев и запястьев, чувствительность подушечек стопы, в крови повышенные показатели воспаления (СОЭ, CRP) и ревматический фактор. Суставной ревматизм оценивается по семи критериям. При наличии четырёх критериев из семи, пациенту ставится диагноз суставной ревматизм, и активное лечение следует начинать как можно раньше.
Симптомы иммунологических нарушений подтверждает находящийся в крови ревматический фактор, а иногда и антитела. Ревматический фактор выявлен не у всех больных суставным ревматизмом. Он также может быть найден у больных другими заболеваниями или у совершенно здоровых людей. Следовательно, диагноз суставного ревматизма радикально не зависит от наличия ревматического фактора.
Классификация суставного ревматизма:
утренняя негибкость суставов, по меньшей мере, в течение часа
опухание, по меньшей мере, трёх суставов
отёк сустава руки
симметричный отёк сустава
ревматические шишки
ревматический фактор в крови
видимые на рентгене повреждения в суставах
Лечение
Лечение суставного ревматизма должно быть многосторонним. Больным хроническими заболеваниями важно больше знать о болезни и возможностях её лечения.
Больным хроническими заболеваниями важно больше знать о болезни и возможностях её лечения.
Течение суставного ревматизма не позволяет влиять на него иными средствами, кроме как лекарствами. Иногда для предотвращения инвалидности требуется операции и физиотерапия. Эффективное медикаментозное лечение особенно значимо на начальной стадии, и когда разрушение суставов прогрессирует.
На начальной стадии в лечение входят, прежде всего, препараты, замедляющее течение болезни. В комплексном лечении суставного ревматизма используют метотрексат, сульфасалицилат, гидроксиклорокин, препараты золота, лефлуномид и циклоспорин, можно попробовать биологические лекарства. Несмотря на побочные эффекты, приносимая ими польза намного больше, чем вред. Лечение, начатое на ранней стадии, даёт большей эффект.
Большинству пациентов требуется болеутоляющие препараты (парацетамол, противовоспалительные лекарства). Они не тормозят развитие болезни, но хорошее обезболивание улучшает качество жизни. Препараты кортизона используют в качестве поддерживающей терапии для уменьшения болей, а также для поддержания работы суставов. Инъекции кортизона непосредственно в сустав временно снимают отёк и значительно улучшают подвижность. У лечащего врача должны быть наготове необходимые пациенту шприцы с кортизоном.
Препараты кортизона используют в качестве поддерживающей терапии для уменьшения болей, а также для поддержания работы суставов. Инъекции кортизона непосредственно в сустав временно снимают отёк и значительно улучшают подвижность. У лечащего врача должны быть наготове необходимые пациенту шприцы с кортизоном.
Операционным лечением можно убрать из сустава или из сухожилия воспалённые ткани, не восприимчивые к лекарствам, а также исправить уже повреждённый сустав. Часто с помощью искусственного сустава можно предотвратить развитие инвалидности.
Физиотерапией лечат боли и сохраняют двигательную активность суставов с помощью специальных упражнений. В активной фазе нужно поддерживать подвижность суставов и физическое состояние мышц.
Специальный врач обучает щадящим двигательным навыкам. Различными шинами пробуют уменьшить боли в суставах и предотвратить их неправильное положение.
Реабилитация поддерживает трудовую и двигательную активность. На курсах реабилитации, сразу после выявления болезни, пациенты получают информацию о заболевании и его влиянии на повседневную жизнь. Следует уделить достаточно внимания профессиональной реабилитации работоспособного населения и молодёжи. KELA организует реабилитацию в особо тяжёлых случаях.
Следует уделить достаточно внимания профессиональной реабилитации работоспособного населения и молодёжи. KELA организует реабилитацию в особо тяжёлых случаях.
Прогноз
На начальной стадии суставного ревматизма делать прогноз довольно сложно. Поэтому даже к слабовыраженным симптомам суставного ревматизма нужно относиться серьёзно. В настоящее время большая часть больных живёт нормальной жизнью, заводит семью и сохраняет работоспособность. Хотя улучшающее лечение есть, суставной ревматизм прогрессирует десятилетиями и разрушает суставы, но угрозы полной потери двигательной активности нет.
8. СУСТАВНОЙ РЕВМАТИЗМ II
Артроз или остеоартрит распространённое заболевание суставов. Оно связано с увеличением среднего возраста населения. Почти у каждого пенсионера обнаружен остеоартрит, но только части из них он наносит значительный вред здоровью. Из-за неспособности пожилых людей самостоятельно передвигаться, общество несёт значительные расходы. Для сохранения двигательной способности пожилых людей, в Финляндии ежегодно делаются тысячи операций по замене тазобедренных и коленных суставов.
Чаще артроз проявляется в межпальцевых суставах стопы, первом плюснефаланговом суставе кисти, в суставах позвоночника, но наибольший вред здоровью приносит артроз тазобедренных и коленных суставов.
Причины
Возникновению артроза больших суставов способствуют пожилой возраст, тяжёлая работа, спорт с нагрузкой на суставы, ожирение, травмы и воспаления суставов, наследственность. Большая проблема – увеличение веса, которая вызывает и всегда осложняет большую часть коленных артрозов. Артроз пальцев стопы и кисти является, по большей части, наследственным заболеванием.
Симптомы
На начальной стадии артроза важнейшим симптомом является боль, которая усиливается при начале движения после отдыха (стартовая боль). Первичная боль возникает при спуске по лестнице вниз, в дальнейшем к ней присоединяется и боль при подъёме вверх. При развитии болезни уменьшается амплитуда движения сустава. Колени разворачиваются в стороны, и появляется кривоногость. В пальцах, на месте суставов, разрастаются костные шишки. Неровные хрящевые поверхности суставов хрустят при движении.
Неровные хрящевые поверхности суставов хрустят при движении.
Артроз ухудшается постепенно, с течением лет. Проблемы зависят от поражённого сустава. Артроз позвоночника приводит к образованию костных шпор и сдавливанию выходящих из спинного мозга нервов, вследствие чего спинная боль переходит в ноги (ишиас). Артроз тазобедренных и коленных суставов осложняет движения и может вызывать сильные боли.
Течение болезни
В начале возникновения артроза гладкий хрящ, покрывающий поверхность сустава, начинает разлагаться. На это организм реагирует разрастанием костной ткани хряща. Суставы становятся твёрдыми и соприкасаются друг с другом, объём их движения уменьшается. Обычно сустав принимает вынужденное положение. Постепенно внутренняя поверхность, покрывающая суставную оболочку повреждённого сустава, раздражается и воспаляется. В суставе появляется жидкость, и он может покраснеть. Сустав воспаляется, и артроз прогрессирует.
Диагностика
Врач ставит диагноз артроза на основании симптомов и рентгена. Тем не менее, множественный артроз может ошибочно лечиться, как подагра или суставной ревматизм. Анализ крови не диагностирует артроза.
Тем не менее, множественный артроз может ошибочно лечиться, как подагра или суставной ревматизм. Анализ крови не диагностирует артроза.
Лечение
Артроз нельзя вылечить. В качестве обезболивания применяют, в первую очередь, парацетамол и при необходимости противовоспалительные лекарства. Некоторым помогает глюкозамин. Противоревматические гелиевые мази, содержащие противовоспалительные лекарства, помогают при артрозе пальцев рук. В раздражённые и отёчные суставы врач может вводить препараты кортизона. Артроз коленей можно лечить инъекциями гиалуроната. Сложные и болезненные артрозы тазобедренных и коленных суставов лечат оперативным путём.
Следует предотвращать слишком большую нагрузку на больные суставы. Палочка или роллатор и стулья на высоких ножках облегчают повседневную жизнь. Также следует прекратить перенос тяжестей.
Контроль веса – важная часть лечения, т.к. лишний вес, в первую очередь, нагружает суставы. Работоспособность суставов поддерживается движением, а состояние мышц – регулярной лечебной физкультурой. Для выпрямления тазобедренных и коленных суставов нужно упражняться. Для выпрямления коленей можно упражняться сидя на стуле. Если чувствуется боль, выпрямительные движения можно делать лёжа на спине, подушка под коленями. Холодный компресс в острой фазе успокаивает воспалённые и болезненные суставы. В спокойной фазе заболевания согревание суставов приносит чувство облегчения. При лечении артроза пальцев рук регулярные упражнения сохраняют их подвижность.
Для выпрямления тазобедренных и коленных суставов нужно упражняться. Для выпрямления коленей можно упражняться сидя на стуле. Если чувствуется боль, выпрямительные движения можно делать лёжа на спине, подушка под коленями. Холодный компресс в острой фазе успокаивает воспалённые и болезненные суставы. В спокойной фазе заболевания согревание суставов приносит чувство облегчения. При лечении артроза пальцев рук регулярные упражнения сохраняют их подвижность.
Прогноз
Большая часть пациентов хорошо справляется со своей болезнью. Мучительнее протекают болезни, начинающиеся в молодом возрасте и в нескольких суставах одновременно. Артроз вызывает ухудшение нормальной жизни. Увеличение избыточного веса населения – причина возникновения артроза в будущем. Операцией по замене суставов можно избежать возникновения инвалидности у пациента.
9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ
Гиперподвижность суставов – это совокупность симптомов, при которых у суставов аномально широкая амплитуда движения. Гиперподвижность суставов особенно выражена у детей и молодых женщин. У пожилых людей встречается редко. Для некоторых профессий (музыкант, акробат) выгодна широкая амплитуда движения суставов, но она может причинять вред суставам.
Гиперподвижность суставов особенно выражена у детей и молодых женщин. У пожилых людей встречается редко. Для некоторых профессий (музыкант, акробат) выгодна широкая амплитуда движения суставов, но она может причинять вред суставам.
Причины
Ослабление или натяжение суставных связок у людей различны. Вероятно, в строении связующего белка, коллагена, соединительной ткани есть отличия. Часто гиперподвижность суставов – наследственная. Её трудно отличить от синдрома Элерса-Данлоса (гиперэластичность кожи).
Симптомы
Гиперподвижность суставов не обязательно вызывает вредные последствия. Частым симптомом является боль, которая локализуется в суставах (тазобедренный, колено, плечо, запястье) или спине. Обычные болевые состояния легко трактуют, как фибромиалгию, одной из причин которой может быть гиперподвижность какого-либо сустава. В сложных формах заболевания суставы могут легко выворачиваться. К совокупности симптомов могут присоединиться также грыжа, варикозное расширение вен, нарушение венозного кровообращения, опущение матки и проблемы мочеиспускания. Гиперподвижность может привести к артрозу.
Гиперподвижность может привести к артрозу.
Диагностика
Гиперподвижность суставов определяется по шкале Бейгтона. Если у человека имеются пять критериев из одиннадцати, суставы считаются гиперподвижными.
Шкала Бейгтона
пассивное тыльное сгибание мизинца руки более 90° (левая и правая рука)
пассивное приведение большого пальца руки к сгибательной поверхности предплечья (левая и правая рука)
переразгибание локтевых суставов более 10° (левая и правая рука)
переразгибание коленей более 10°(левая и правая нога)
наклон вперед, не сгибая коленей, с касанием пола ладонями
Лечение
Пациент должен знать о происхождении симптомов. Полного лечения нет, но симптомы можно облегчить с помощью лечебной физкультуры для суставов и мышц. Следует прекратить виды деятельности, увеличивающие риски и приводящие к широкой амплитуде движения суставов и вывихам. Обычные обезболивающие препараты уменьшают боли. Гиперподвижность суставов следует учитывать при выборе профессии.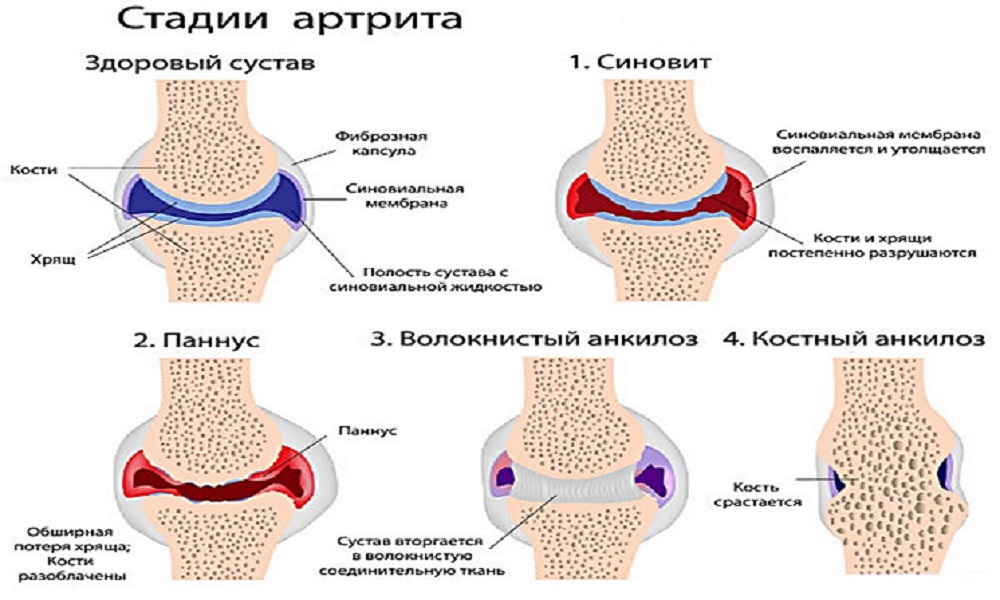
Прогноз
С возрастом амплитуда движения суставов уменьшается. Это улучшает долговременный прогноз.
10. ОСТЕОПОРОЗ
Остеопороз — прогрессирующее уменьшение плотности костей, приводящее к снижению их прочности и увеличению вероятности перелома. После 30 лет плотность костей начинает медленно уменьшаться. У пожилых людей увеличивается риск переломов костей в результате падения. В Финляндии более 400000 людей страдают остеопорозом, из них большая часть женщины старше 50 лет.
Причины
Возрастное уменьшение плотности костей является нормальным физиологическим процессом. Но резкое уменьшение плотности костной ткани приводит к заболеванию остеопорозом.Чаще остеопороз встречается у женщин, чем у мужчин. Риск заболевания у женщин увеличивается в климактерический период, когда уменьшается выработка женских половых гормонов (эстрагенов), регулирующих обмен веществ в костной ткани и предотвращающих остеопороз. Короткий период половой зрелости (позднее начало и раннее окончание месячных ) тоже является причиной остеопороза.
Худощавое телосложение, недостаток физкультуры, витамина D (солнечный свет) и/или кальция, курение, излишнее потребление соли, заболевания кишечника, ревматизм, диабет, заболевания почек, а также некоторые лекарства (кортизон, противоэпилептические препараты) увеличивают риск развития остеопороза. Избыточный вес хоть и является опасным заболеванием, но в какой-то мере защищает от остеопороза. Предрасположенность к остеопорозу является наследственной.
Симптомы
Остеопороз протекает бессимптомно. Проблемы возникают при переломах костей, самые распространённые из которых–переломы позвонков. В этом случае рост уменьшается и осанка изменяется. Сложными считаются переломы шейки бедра. За последние 15 лет в Финляндии количество переломов верхней части шейки бедра удвоилось. Хотя переломы, вызванные остеопорозом, лечатся оперативным методом, качество жизни пожилых людей ослабевает.
Диагностика
Опытный врач сможет быстро поставить диагноз пожилому человеку, измерив его рост.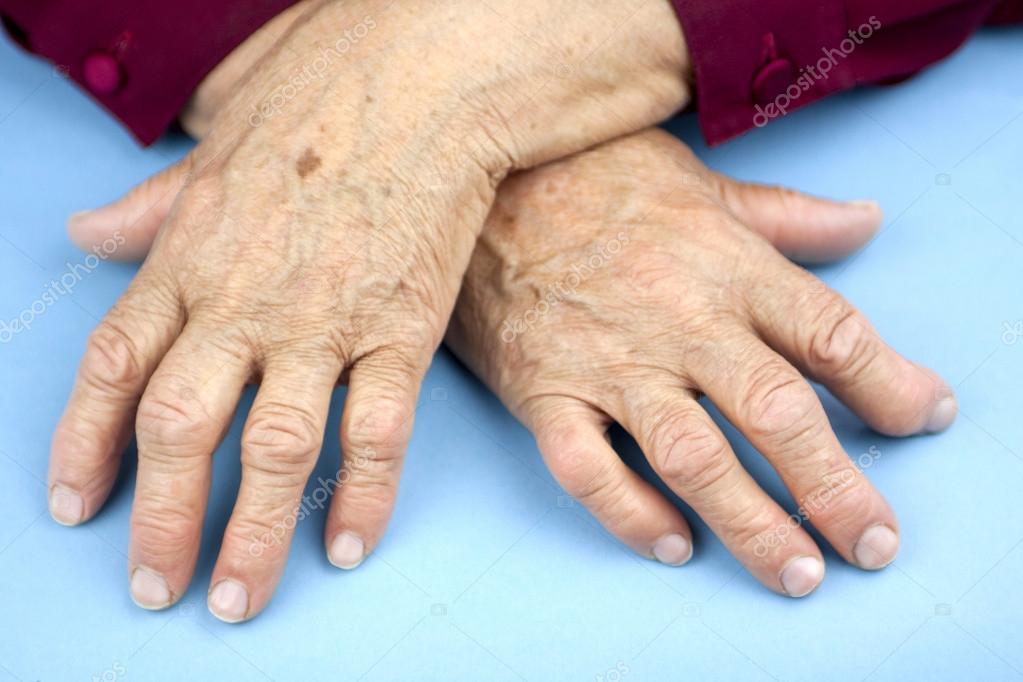 Если с годами рост уменьшился более чем на 5 сантиметров, и осанка стала сутулой, диагоз поставлен правильно.
Если с годами рост уменьшился более чем на 5 сантиметров, и осанка стала сутулой, диагоз поставлен правильно.
Плотность костей можно измерить. Измерение делается на основании анализа костей спины и верхней части бедренной кости.
В больницах и в частных клиниках есть приборы для обследования остеопороза. На основании международных критериев, у женщин диагоз констатируется при плотности костей ниже 2,5 ед. стандартного отклонения (standard deviation), чем в молодом возрасте. У мужчин граница – 3 ед. стандартного отклонения.
По обычному рентгеновскому снимку костей можно оценить начальную стадию остеопороза. На рентгеновском снимке хорошо виден перелом костей позвоночника. Плотность измеряют ультразвуковым исследованием пяточных костей, но таким способом невозможно установить точное место перелома.
Профилактика
Появление остеопороза можно предупредить. Молодые девушки должны повышать плотность костной ткани и наращивать костную массу, которая с возрастом защищала бы от возможных переломов.
Предотврати остеопороз:
Ÿ Постоянно двигайся
Ÿ Худей осторожно и избегай резкого падения веса
Ÿ Чаще бывай на свежем воздухе, таким образом получишь витамин D
Ÿ В рацион должны входить молоко, сыр, лесные грибы и рыба
Ÿ Не кури
Ÿ Потребляй ограниченное количество соли
Ÿ Заваривай чай, в состав которого входит флорид, укрепляющий кости
Ÿ Женщинам после 40 лет рекомендуется делать обследование на наличие эстрогенов
Ÿ В тёмное время года людям после 50 лет рекомендуется принимать витамин D и кальций
Ÿ В пожилом возрасте особенно опасны падения, поэтому рекомендуется носить специальную защищающую кости одежду.
Лечение
Остеопороз трудно лечится, потому что костная ткань медленно обновляется. Лечение кортизоном назначается людям, у которых были переломы и плотность костных тканей постоянно уменьшается.
Лечение предусматривает достаточное получение витамина D и кальция. Ежедневная норма кальция 800 мг, она содержится, например, в трёх стаканах молока или кефира. Сыр и другие молочные продукты тоже являются хорошими источниками кальция.
Ежедневная норма кальция 800 мг, она содержится, например, в трёх стаканах молока или кефира. Сыр и другие молочные продукты тоже являются хорошими источниками кальция.
Витамин D человек получает, находясь под солнцем, а также из продуктов питания, например, рыба и грибы богаты витамином D. Людям старше 70 лет рекомендуется принимать витамин D по15 микрограмм в день (600 единиц). Такое количество трудно получить из продуктов питания, поэтому пожилым людям его назначают в виде пищевых добавок.
Лечение остеопороза лекарственным методом постоянно развивается. Лечение продолжительное и достаточно дорогое. Важной лекарственной группой являются бифосфонаты (алендронат, этидронат, резидронат и ибандроновая кислота). В настоящее время дозировка лекарственных препаратов расчитана так, что их нужно принимать не чаще, чем раз в неделю или месяц. Лекарственные препараты есть в форме спрея для носа. Также женщины могут принимать препараты с содержанием гормона эстрогена или лекарственные препараты действующие таким же образом (ралоксифен). В трудных случиях используются стронтиум и терипаратид.
В трудных случиях используются стронтиум и терипаратид.
11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ
Полимеалгия – достаточно распространённое заболевание, которое вызывает мышечные боли. «Поли»- означает много, «миалгия» — мышечные боли.
Причины
Причины болезни не выяснены, но спровоцировать заболевание может вирусная инфекция. Чаще всего полимиалгией болеют женщины после 50 лет.
Симптомы
Симптомы болезни проявляются достаточно медленно. Появляются боли и онемение (окостенелость) в мышцах шеи, плеч, поясницы и бёдер. Мышцы становятся чувствительными и болезненными при движении и от прикосновения. Отёчность суставов наблюдается редко. Из-за появления мышечных и суставных болей затрудняется утренний подъём. Также у пациента может быть усталость и повышенная температура. В анализе крови повышены показатели воспаления, поэтому ранее здоровый и бодрый человек чувствует себя серьёзно больным.
Часто к мышечной форме ревматизма присоединяется воспаление артерий. Воспаление височной артерии вызывает боль в висках или в щеках, например, при разжёвывании пищи. Воспалённую артерию иногда можно увидеть в области виска, она напряжена и увеличена. Пульс в артерии может отсутствовать. Важно вовремя обнаружить воспаление височной артерии (темпоральный артерит), потому что ответвление височной артерии идёт в основания глаз. Непроходимость височной артерии может привести к потере зрения.
Воспаление височной артерии вызывает боль в висках или в щеках, например, при разжёвывании пищи. Воспалённую артерию иногда можно увидеть в области виска, она напряжена и увеличена. Пульс в артерии может отсутствовать. Важно вовремя обнаружить воспаление височной артерии (темпоральный артерит), потому что ответвление височной артерии идёт в основания глаз. Непроходимость височной артерии может привести к потере зрения.
Диагностика
Врач ставит диагноз на основании симптомов заболевания, возраста пациента, болей, общего состояния и анализа крови. Пожилым людям назначают и другие виды обследования. При подозрении на воспаление височной артерии, пациента направляют в Центральную больницу на обследование.
Лечение
Для лечения полимиалгии назначают препараты кортизона. Лечение длится минимум год и доза кортизона постепенно снижается на основании наблюдений за течением болезни, симптомами, формулой крови. Также для лечения используются и другие препараты, например, метотрексат. Воспаление височной артерии лечится в больнице.
Воспаление височной артерии лечится в больнице.
Прогноз
Прогноз полимиалгии хороший. При правильном подходе к лечению, через несколько лет почти ко всем заболевшим здоровье возвращается.
12. ПОЛИМИОЗИТ
Полимиозит – это достаточно редкое воспалительное заболевание мышц, которое проявляется как вместе с ревматизмом, так и самостоятельным заболеванием соединительной ткани. Также к заболеванию относятся кожный и инклюзивный миозиты.
В Финляндии ежегодно заболевает около 20 человек. Чаще болеют взрослые люди, но кожная форма миозита встречается и у детей.
Причины
Причины возникновения миозита неизвестны, но очевидно, речь идёт о нарушении функции аутоимунной системы, как и при других cистемных заболеваниях соединительных тканей. Воспаление мышц может проявляться легкой формой суставного ревматизма, заболеванием Шегрина или симптомами SLE. Кожная форма миозита может возникать на фоне рака.
Симптомы
Важным симптомом полимиозита является слабость мышц. Обычно симптомы проявляются медленно, и сначала боли появляются в бедренных, тазобедренных и плечевых мышцах. Появляются трудности при вставании и при поднятии рук вверх. Так же у пациентов появляются трудности при глотании пищи. При кожной форме миозита появляются симптомы на коже рук и лица. Инклюзивный миозит проявляется медленнее, чем другие формы миозита. У детей после воспаления кальций откладывается в рубцевую ткань. Воспаление вызывает усталость, снижение веса и лихорадку.
Обычно симптомы проявляются медленно, и сначала боли появляются в бедренных, тазобедренных и плечевых мышцах. Появляются трудности при вставании и при поднятии рук вверх. Так же у пациентов появляются трудности при глотании пищи. При кожной форме миозита появляются симптомы на коже рук и лица. Инклюзивный миозит проявляется медленнее, чем другие формы миозита. У детей после воспаления кальций откладывается в рубцевую ткань. Воспаление вызывает усталость, снижение веса и лихорадку.
Диагностика
Диагноз миозита ставят на основании анализа крови. Также делается биопсия. При необходимости делается электроневромиография (ENMG) и магнитно-резонансная томография. Пожилые люди, при необходимости проходят дополнительное обследование.
Лечение
Лечение начинается в больнице достаточно большими дозами кортизона. Если лечения кортизоном не достаточно, то назначается метотрексат. В трудных случаях назначаются новые биологические ревматические препараты.
Лечение длится годами, поэтому важно поддерживать тонус мышц в форме.
Профилактика
Раньше миозит был опасным заболеванием, но сейчас от него можно полностью излечится.
13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА
Инфекционные заболевания кишечника, мочевыводящих путей или венерические инфекции могут быть причиной воспаления суставов. В дальнейшем это приводит к реактивному воспалению суставов (артрит), то есть иммунологической реакции организма на инфекцию. При синдроме Рейтера у пациентов могут быть воспаления на слизистой глаз, кожи или рта, половых органах или мочевыводящих путей.
Причины
Оболочка сустава реагирует воспалением на бактерии-инфекции. Организм вырабатывает антитела (иммунная реакция) против самого себя. Реактивное воспаление суставов начинается, например, с хламидии, сальмонеллы или обычным расстройством кишечника. Велик риск заболевания кишечными инфекциями в больших туристических центрах жарких странан.
У заболевания есть наследственная предрасположенность. У большой части пациентов обнаружен HLA-B27-антиген. Реактивный артрит в основном проявляется у молодых людей.
Реактивный артрит в основном проявляется у молодых людей.
Симптомы
Симптомы реактивного артрита начинаются через неделю после кишечной или венерической инфекции и проявляются болями и отёками суставов. Первоначальная инфекция, как правило, уже проходит. Заболевание проявляется воспалением нескольких суставов. Обычно нижние конечности поражаются чаще, чем верхние. А также крестец и подвздошная кость становятся болезненными.
Реактивный артрит и синдром Рейтера вызывают шелушащиеся кожные покраснения на стопах, пальцах ног и на слизистой половых органов (баланит). Также у больных могут быть покраснения слизистой глаз или воспаление мочеточников. Повышенная температура и усталость являются обычными симптомами заболевания. Анализ крови свидетельствует о наличии инфекции в организме.
Диагностика
Диагносцировать реактивный артрит достаточно просто, если у пациента недавно была венерическая или кишечная инфекция. Иногда симптомов инфекции мало или нет вообще. Тогда причины инфекции выясняются посевом или анализом крови на антитела. Иногда возникает необходимость исключить другие заболевания, как, например, начинающийся суставной ревматизм.
Иногда возникает необходимость исключить другие заболевания, как, например, начинающийся суставной ревматизм.
Также делается ЭКГ , потому что есть риск воспаления сердца.
Лечение
Инфекция, вызвавшая воспаление суставов, лечится антибиотиками. Также назначается лечение хламидии. Назначаются противовоспалительные, обезболивающие и иногда кортизоносодержащие лекарственные препараты в виде инъекций в поражённый сустав или в виде таблеток. Отёкшие суставы нельзя перенагружать, но поддерживающая физкультура не противопоказана.
Также можно использовать лечение холодом, например, пакет со льдом, которое облегчает воспаление и боль.
Если в течение нескольких месяцев воспаление суставов не проходит, то назначаются ревматические препараты, один из них сульфасалацин.
Повторное воспаление можно избежать безопасными сексуальными контактами, соблюдением гигиены и правильным питанием.
Профилактика
Обычно реактивный артрит лечится за несколько месяцев, но суставные боли могут продолжаться длительное время. После венерической инфекции заболевание лечится труднее, чем после кишечной инфекции. У лиц, имеющих в наследственности антиген HLA- B 27, риск повторного заболевания повышен.
После венерической инфекции заболевание лечится труднее, чем после кишечной инфекции. У лиц, имеющих в наследственности антиген HLA- B 27, риск повторного заболевания повышен.
У некоторых больных реактивный артрит переходит в хроническую форму ревматизма спондилатропатию (болезнь Бехтерева), например, при ревматизме позвоночника.
14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА
Ревматизм позвоночника – это длительное воспалительное заболевание позвоночника, иногда проявляющееся и в суставах конечностей. К тому же может вызывать воспаления в местах крепления сухожилий и в глазах. Иногда воспаление может быть в сердце или на стенках аорты. Ревматизм позвоночника относится к спондилатропатии.
Ревматизм позвоночника встречается одинаково часто как у мужчин, так и у женщин, но у мужчин заболевание протекает в более серьёзной форме. В большей части пациентами больницы являются мужчины. Почти все женщины, заболевшие ревматизмом позвоночника, не знают о своей болезни. Наследственность является фактором риска. В Финляндии около 10000 пациентов, страдающих ревматизмом позвоночника, нуждаются в лечении. Но по статистике больные ревматизмом позвоночника могут составлять один процент от общего населения.
В Финляндии около 10000 пациентов, страдающих ревматизмом позвоночника, нуждаются в лечении. Но по статистике больные ревматизмом позвоночника могут составлять один процент от общего населения.
Причины
Причины возникновения заболевания неизвестны, но одним из факторов является инфекционные заболевания. Ревматизм позвоночника может появиться после перенесёного реактивного артрита. У 95% заболевших ревматизмом позвоночника обнаружен наследственный антиген HLA-B27.
Симптомы
Молодой человек, который начинает просыпаться по ночам от болей в поясничной области, является типичным пациентом. Боль может отдавать в заднюю часть бедра. По утрам спина не гнётся, но небольшая зарядка облегчает боль. У половины пациентов также воспаляются суставы рук и ног, опухают колени, голени и бёдра. Иногда заболевание начинается с отёков суставов рук и ног, реже с воспаления глаз. Достаточно часто заболевание сопровождается болью грудной клетки.
Симптомы ревматизма позвоночника могут быть кратковременными. Иногда заболевание проявляется через какое-то время снова. Появляются боли в позвоночнике при наклоне вперёд. Между позвонками растут костные мосты. Меняется осанка, и уменьшается гибкость позвоночника. Также поражаются суставы рук и ног. Особенно страдают суставы бёдер, колен и плеч.
Иногда заболевание проявляется через какое-то время снова. Появляются боли в позвоночнике при наклоне вперёд. Между позвонками растут костные мосты. Меняется осанка, и уменьшается гибкость позвоночника. Также поражаются суставы рук и ног. Особенно страдают суставы бёдер, колен и плеч.
На следующей стадии заболевания у некоторых пациенов появляется воспаление глаз – ирити. Один или два из ста больных ревматизмом позвоночника в дальнейшем заболевают воспалением сердца.
Диагностика
В связи с тем, что боли в спине являются обычным явлением, диагноз ревматизм позвоночника очень легко пропустить. На начальной стадии заболевания гибкость позвоночника сохраняется в хорошой форме, но со временем спина немеет, и гибкость позвоночника ухудшается. Иногда диагноз ревматизма позвоночника можно поставить только через пять или даже десять лет после проявления первых симптомов заболевания.
Заболевание подтверждается рентгеновским снимком крестцового отдела позвоночника, на котором видны воспалительные изменения. На ранних стадиях можно сделать магнитный снимок. Позже между позвонками видны костные мосты (синдесмофиты). В анализе крови отмечаются высокие показатели воспаления и низкий гемоглобин. В некоторых случиях анализ крови может быть нормальным. В крови нет ревматического фактора. Назначается исследование на наличие антигена HLA-B27.
На ранних стадиях можно сделать магнитный снимок. Позже между позвонками видны костные мосты (синдесмофиты). В анализе крови отмечаются высокие показатели воспаления и низкий гемоглобин. В некоторых случиях анализ крови может быть нормальным. В крови нет ревматического фактора. Назначается исследование на наличие антигена HLA-B27.
Лечение
Важным в лечении ревматизма спины является занятие физкультурой. Ревматизм поражает позвоночник, и формируется осанка с наклоном вперёд. Ежедневными занятиями спортом можно поддерживать хорошую осанку и гибкость позвоночника. Хотя бы раз в день нужно выпрямлять спину. Это можно сделать, подойдя стене, прижав к ней пятки, ягодицы и плечи. Грудную клетку можно поддерживать в хорошем состоянии, делая глубокие вдохи и выдохи. Желательно направить пациента на занятия физкультурой и объяснить, что нужно делать для поддержания тела в хорошой форме. Занятия с профессиональным инструктором особенно важно для молодых пациентов.
При лёгких формах заболевания назначаются болеутоляющие и противовоспалительные лекарства. Сульфасалацин назначают для предотвращения развития заболевания в позвоночнике. Также назначаются и другие лекарственные препараты. Например, новые биологические антиревматические препараты, которые являются эффективными в лечении ревматизма. Если ревматизм поражает суставы бёдер и колен, то пациентам делают операции по протезированию суставов.
Сульфасалацин назначают для предотвращения развития заболевания в позвоночнике. Также назначаются и другие лекарственные препараты. Например, новые биологические антиревматические препараты, которые являются эффективными в лечении ревматизма. Если ревматизм поражает суставы бёдер и колен, то пациентам делают операции по протезированию суставов.
Боль и покраснение глаз может быть признаком воспаления, для этого рекомендуется консультация окулиста.
Профилактика
Хорошее лечение – это профилактика. Ревматизм позвоночника не лечится, но его можно предотвратить. Острый период заболевания редко проявляется у людей старше 40 лет. У большинства людей сохраняется рабочая способность, и только небольшая часть заболевших получает инвалидность.
15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Соединительная ткань связывает все ткани в организме, она состоит из клеток, волокон, воды и межклеточного вещества. Волокна соединительной ткани – это белок или протеины, строение которых передаётся по наследству от отца и матери. Если в генах родителей была ошибка, то и в новом, рождённом гене тоже будет ошибка, что и приведёт к появлению заболевания.
Если в генах родителей была ошибка, то и в новом, рождённом гене тоже будет ошибка, что и приведёт к появлению заболевания.
Коллаген – это протеин организма. Это крепкие волокна, которые выдерживают растяжения. Сухожилия, связки и мышечные оболочки образуются из коллагена, также коллаген есть и в других тканях. Существует много видов коллагена. Коллаген I есть в костной ткани, коллаген II – в хрящевой ткани.
Эластин – это волокна, которые тянутся, как резина. Эластиновые волокна обвивают фибриллины так, как колготки в сеточку обвивают женскую ногу. Во всех протеиновых волокнах могут проявиться наследственные заболевания, вызванные ошибкой в генах.
Синдром Элерса-Данлоса (EDS)
В Финляндии около 1000 пациентов больны EDS- синдромом.
Причины
Причиной заболевания является наследственность. Если родители ребёнка больны синдромом Элерса-Данлоса, то вероятность болезни ребёнка возрастает на 50%. Но возможно, что поражённый ген одного из родителей так и не приведёт к заболеванию. Если гены поражены у обоих родителей, то возможность заболевания ребёнка составляет один к четырём. Синдром Элерса–Данлоса – это группа наследственных заболеваний соединительных тканей, которая поражает кожу, суставы и кровеносные сосуды, вызывая их повышенную растяжимость. При этом синдроме в строении коллагенов присутствуют нарушения.
Если гены поражены у обоих родителей, то возможность заболевания ребёнка составляет один к четырём. Синдром Элерса–Данлоса – это группа наследственных заболеваний соединительных тканей, которая поражает кожу, суставы и кровеносные сосуды, вызывая их повышенную растяжимость. При этом синдроме в строении коллагенов присутствуют нарушения.
Симптомы
Симптомы заболевания разнообразны: легко повреждаемая эластичная кожа, гиперподвижные суставы, варикозное расширение вен, грыжи, разрывы стенок кровеносных сосудов, воспаление дёсен и выпадение зубов. Симптомы зависят от типа заболевания.
В восстановительном центре Апила организованы курсы для EDS-пациентов, где людям с данным заболеванием помогают справиться со своими трудностями и проблемами: боли, гибкость суставов, проблемы с зубами, мышечная слабость, синяки и кровотечения, медленное заживление ран и образование рубцов, проблемы кишечника, вывихи, усталость и отёчность. У женщин – предотвращение выкидышей.
Виды EDS-синдрома
В настоящее время EDS-синдром делится на разные формы заболевания.
Сверхповышенная подвижность – гипермобильность (раньше тип III)
Основным симптомом гипермобильного типа является повышенная подвижность в крупных и мелких суставах, иногда вывихи и боли. Кожа тянущаяся и бархатистая. Заболевание может проявляется у родственников.
Классическая форма EDS (раньше формы I и II)
При классической форме заболевания у пациентов кожа мягкая и бархатистая, выраженная растяжимость кожи, склонность к повреждению при незначительной травме, а также к образованию кровоподтеков или гематом, рубцов, подкожных псевдоопухолей, повышенная подвижность в крупных и мелких суставах, частое варикозное расширение вен. У пациентов также встречаются паховые и диафрагмальные грыжи, синяки, мышечная слабость, геморои и воспаления дёсен. Заболевание является наследственным.
Сосудистая форма (раньше форма IV)
У пациентов эта форма заболевания проявляется гиперподвижностью суставов. Сосуды легко повреждаются, потому что стенки сосудов слабые, что является васкулитом , то есть воспалением стенок сосудов.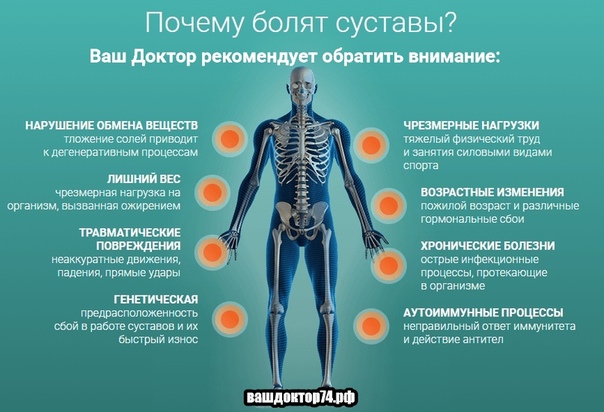
Кожа у этих людей тонкая, прозрачная с просвечивающими сосудами. Легко появляются синяки.
Кифосколиоз EDS( раньше тип VI)
Кифосколиоз является редким заболеванием, но в настоящее время поражённый ген тщательно исследуют. Этим заболеванием страдают около 60 человек на Земле. У них сильно выраженная мышечная слабость, которая приводит к неправильной осанке позвоночника – сколиозу. В некоторых случаях может быть повышенная ранимость глаз и утончение роговицы.
Артрохалазия тип EDS (раньше типы VII A и VII В)
В редкой форме артрохалазии типа EDS проявляются сильные изменения в соединительных тканях, которые ослабляют суставы, делают кожу легко повреждаемой, приводят к воспалениям суставов, ломкости костей и ортопедическим проблемам. На Земле болеют около 30 человек.
Дерматоспараксис EDS (раньше тип VII C)
Выраженная ранимость кожи и её повышенная эластичность. Создаётся впечатление, что кожи много. Распространено образование рубцов и грыж. Беременных женщины подвержены риску преждевременных родов из-за слабой оболочки плода.
Лечение
Изменить ген и устранить причину заболевания невозможно. Лечение направлено на уменьшение симптомов и предотвращение их ухудшения.
Важно определить причину заболевания и сообщить пациенту полную информацию о болезни. Зная о характере болезни, больной сам планирует свою жизнь так, чтобы болезнь не влияла на неё. Выбирая профессию, молодые люди должны принимать своё заболевание во внимание.
При болях в суставах можно принимать парацетамол и противовоспалительные препараты. При больших поражениях суставов делаются операции по имплонтации суставов.
Перед операцией EDS-пациентам нужно рассказать хирургу о своей болезни, чтобы избежать осложнений при заживлении ран.
В повседневной жизни EDS-пациентам могут помочь разные средства. Избегая опасных ситуаций, можно сохранить суставы целыми. На суставы можно надевать поддерживающие эластичные повязки. Мышцы нужно укреплять. Кожу надо увлажнять кремами. Рекомендуется ношение поддерживающих колготок и гольф для профилактики варикозного расширения вен. Постоянные посещения зубного врача помогут избежать проблем с зубами.
Постоянные посещения зубного врача помогут избежать проблем с зубами.
Пациенты сами знают, как важно получать информацию о характере заболевания. Спокойная жизнь, отдых и расслабление, а также поддержка близких помогают преодолеть жизненные трудности. Нужно избегать резких движений, использовать тугие повязки для суставов, систематически принимать лекарства, правильно питаться, попробовать Рэйки–лечение, йогу, зонатерапию и лимфомассаж. Стараться делать всё, что можешь и умеешь.
Другие повреждения строения коллагена
Синдром Стиклера является достаточно распространённым заболеванием, которое вызывается нарушением строения коллагена типа II. Заболевание часто проявляется в лёгкой форме. Синдром Стиклера — комплекс наследственных аномалий глаз и суставов. Первые симптомы появляются в детстве: врожденная выраженная близорукость, нередко слепота, в ослепшем глазу развиваются катаракта, вторичная глаукома, хронический увеит, кератопатия, сморщивание глазного яблока. Суставы становятся гиперподвижными, болезненными и предрасположены к переломам. В отдельных случаях отмечается нарушения в строении лица: маленький подбородок, расщепление челюстей.
В отдельных случаях отмечается нарушения в строении лица: маленький подбородок, расщепление челюстей.
Дисплазия соединительной ткани (MED) вызывана нарушением строения коллагена типа IX. Эти нарушения строений суставных хрящей ведут к задержке развития роста и разрушению суставов.
Остеогенезис имперфекта является заболеванием костей, вызванным мутацией коллагена типа I, которое может вызвать смерть зародыша ещё в матке. В лёгкой форме заболевания кости слабые и легко ломаются. Помимо этого могут быть проблемы в соединительной оболочке глаз, проблемы со слухом и глухота.
Другие генетические проблемы волокон протеина
Синдром Вильямса — синдром, возникающий как следствие хромосомной патологии эластина. Эластин и коллаген образуют волокнистый белок, с помощью которого стенки сосудов, лёгкие и другие органы способны растягиваться. Этим заболеванием болеет один ребёнок из 20000. У них появляются проблемы в сердечно-сосудистой системе. Аорта и лёгочная артерия суживаюся уже в детском возрасте, позже появляются проблемы с кровяным давлением.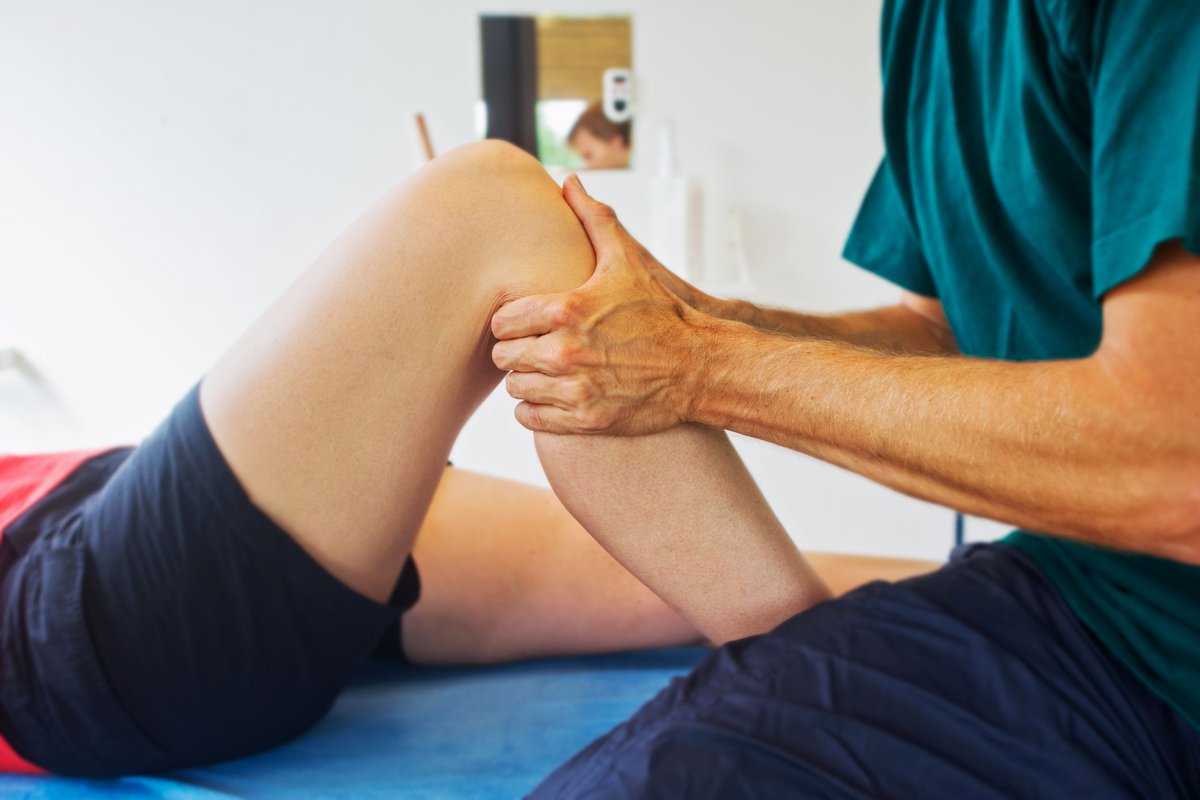 Дети рождаются маленького размера, появляются проблемы кормления, колики. Также появляются изменения строения зубов (большие промежутки между зубами), слабые мышцы, гиперподвижность суставов. У взрослых суставы менее подвижны.
Дети рождаются маленького размера, появляются проблемы кормления, колики. Также появляются изменения строения зубов (большие промежутки между зубами), слабые мышцы, гиперподвижность суставов. У взрослых суставы менее подвижны.
Синдром Марфана вызывается изменением фибриллина типа I. Фибриллин – это волокнистый белок.
В соединительной ткани он образует защитную сетку вокруг эластина. Помимо характерных изменений в органах опорно-двигательного аппарата (удлинённые кости скелета, гиперподвижность суставов), наблюдается патология в органах зрения и сердечно-сосудистой системе.
16. СИНДРОМ ШЕГРИНА
Синдром Шегрина является системным аутоиммунным заболеванием, характеризующимся сухостью слизистой глаз, рта и половых органов, вызванной поражением слёзных, слюнных и половых желез. Чаще всего болеют женщины. Синдромом Шегрина заболевают люди старше 50 лет. О заболевании нет достоверных сведений, но по оценкам специалистов 3-4% взрослых людей страдают синдромом Шегрина.
Причины
Основой механизмов развития болезни считаются аутоиммунные нарушения, при которых имунная система противостоит своим же тканям.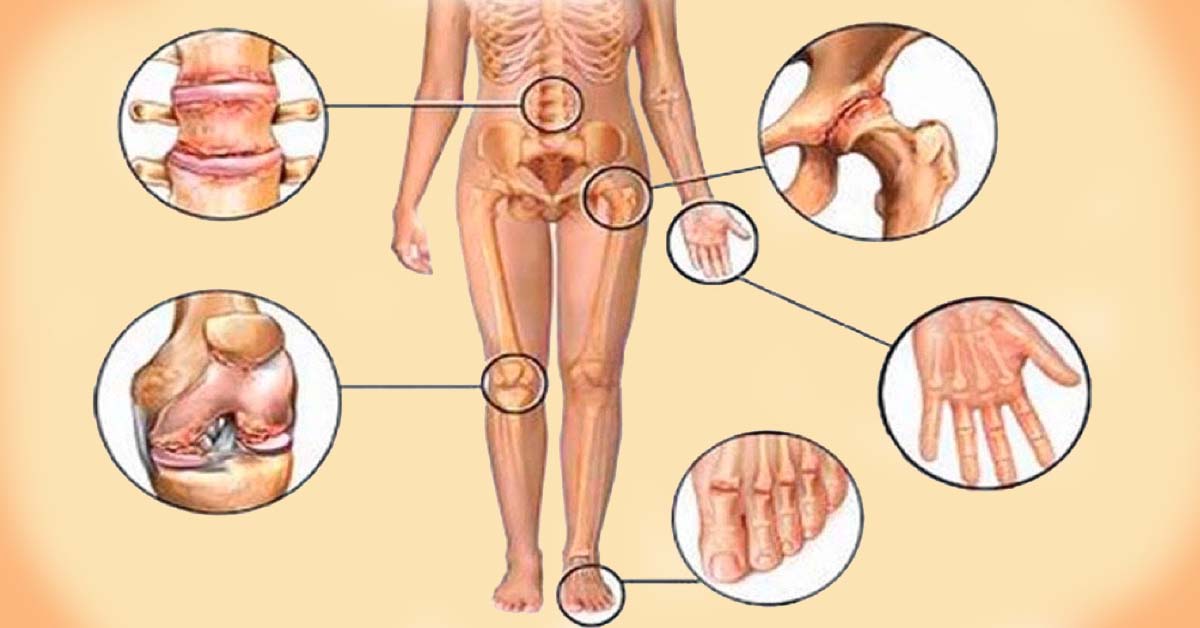 Синдром может развиваться самостоятельно (primaarinen) или вместе с другими ревматическими аутоимунными заболеваниями, в частности, суставным ревматизмом (sekundaarinen). Одной из причин заболевания считается изменение половых гормонов, потому что большей частью заболевших являются женщины.
Синдром может развиваться самостоятельно (primaarinen) или вместе с другими ревматическими аутоимунными заболеваниями, в частности, суставным ревматизмом (sekundaarinen). Одной из причин заболевания считается изменение половых гормонов, потому что большей частью заболевших являются женщины.
Симптомы
При синдроме Шегрина появляется сухость слизистых оболочек. Первыми признаками заболевания является раздражение и сухость в глазах. Появляется сухость во рту и трудности проглатывания пищи, возникает необходимость запивания еды. Садится голос. Из-за уменьшения слюноотделения, на зубах образуется кариес и воспаляются дёсны. Может возникнуть воспаление слюнных желёз. Сухость кожи вызывает зуд. Появляется сухость в носу и сухой кашель. У женщин появляется сухость слизистых половых органов. Нарушения работы желёз желудка и кишечника вызывает нарушения всасывания железа и витамина B12.
При синдроме Шегрина появляется усталость, боли в суставах напоминают фибромиалгию, появляются раздражения на коже и лихорадка. Возможны заболевания почек, отёк лимфатических желёз и нарушения со стороны нервной системы.
Возможны заболевания почек, отёк лимфатических желёз и нарушения со стороны нервной системы.
При синдроме Шегрина возрастает риск заболевания раком лимфатических желёз (лимфома). При сильном отёке лимфатических и слюнных желёз возникает необходимость в их обследовании.
Диагностика
Синдром Шегрина определяется по типичной для этого заболевания сухости слизистых оболочек. Слёзоотделение измеряется тестом Ширмера, при котором рассматривается скорость намокания впитывающей бумажки за нижним веком. Выделение слюнной жидкости измеряется сбором слюны. Микроскопическое исследование губ указывает на наличие воспалительного процесса. Показатели воспаления в крови повышены. Почти у всех пациентов в крови присутствует ревматический фактор синдрома Шегрина и антитела.
У пожилых людей сухость слизистых оболочек является возрастным показателем и не является симптомом болезни Шегрина.
Лечение
Если во вторичный синдром Шегрина входит ревматизм суставов или другое заболевание ревматизма, то оно лечится обычным способом. Нарушение работы желёз при синдроме Шегрина неизлечимо, но увлажнением можно облегчить сухость слизистых оболочек.
Нарушение работы желёз при синдроме Шегрина неизлечимо, но увлажнением можно облегчить сухость слизистых оболочек.
Увлажняющие капли для глаз и защитные очки предотвращают сухость глаз. Воздух в помещении не должен быть очень сухим. Увлажняющие капли закапывают регулярно через равные промежутки времени. Употребление жевательной резинки с ксилитолом, а также лекарственные препараты как пилокарпин и бромгексидин, увеличивают выделение слюны. Нужно следить за состоянием зубов. Грибковые инфекции рта и половых органов необходимо лечить противогрибковыми лекарствами. Женские половые органы обрабатываются специальными увлажняющими средствами.
Первичный синдром Шегрина лечится малыми дозами кортизона. В трудных случаях назначают метотрексат и другие новые ревматические лекарства.
Профилактика
Синдром Шегрина не лечится. Лечение замедляет развитие болезни, но с заболеванием нужно научиться жить. Инвалидность, вызванная болезнью, появляется редко. На профилактику больше влияет характер протекания первичного заболевания или ревматизма, чем сухость слизистых оболочек.
17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ
Спондилоартрит определяет группу заболеваний, точный диагноз не всегда можно определить. Речь идёт о серонегативном ревматизме позвоночника, при спондилоартрите в крови отсутствует ревматический фактор, но существует тенденция вызывать воспаления в суставах позвоночника.
К спондилоартритам относят:
ревматизм позвоночника (Spondylarthritis ancylopoetica, болезнь Бехтерева)
реактивное воспаление суставов и болезнь Рейтера
язвенное воспаление толстого кишечника и болезнь Кронина
часть детского ревматизма
суставной псориаз и воспаление позвонков
Все эти заболевания могут вызывать воспаления в суставах конечностей и позвоночника. Особенностью этих заболеваний является воспаление промежуточного сустава между крестцовой и подвздошной костью (сакроилит). При обследовании у больных обнаруживается наследственный антиген HLA-B27. Обычно эти заболевания развиваются в молодом возрасте, появляются воспаления глаз (ирит), сердца и стенок аорты. Одновременно все симптомы проявляются редко. В начале заболевания воспаления суставов приносят проблемы и боли, но в дальнейшем они могут исчезнуть даже без лечения.
Одновременно все симптомы проявляются редко. В начале заболевания воспаления суставов приносят проблемы и боли, но в дальнейшем они могут исчезнуть даже без лечения.
Спондилоартрит проявляется как и другие ревматические заболевания. Возможно причиной является перенесённая кишечная или венерическая инфекция, как и при реактивном воспалении суставов. Большое значение имеет наследственный фактор.
Финны живут в холодном климате и наличие у них антигена HLA-B27 достаточно распространено. У 15% финнов присутствует антиген HLA-B27, тогда как у жителей центральной Европы всего у 8%, у японцев 1% и у индейцев Южной-Америки ещё меньше. У людей, в организме которых обнаружен антиген HLA-B27, риск заболеть спондилоартритом в сто раз выше, чем у других.
Спондилоартрит является длительным заболеванием, но он редко приводит к инвалидности. В лёгких формах заболевания пациент обходится небольшими дозами лекарственных препаратов. В трудных случаях назначаются биологические ревматические препараты.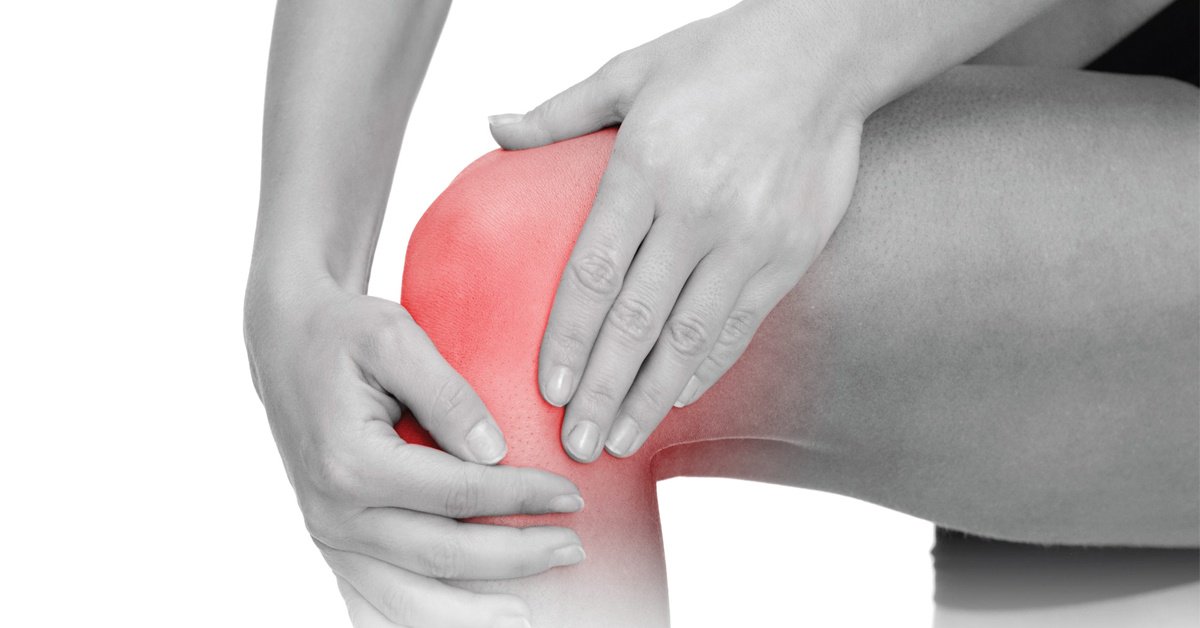
18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE)
Системный lupus erytematosus (SLE) – это системное аутоимунное заболевание соединительной ткани. Организм вырабатывает антитела, которые вместо того чтобы защищать, наоборот нападают на соединительные ткани организма. Признаки заболевания проявляются в различных частях организма. В Финляндии насчитывается около 2000 заболевших SLE, 90% из которых женщины. Половина из них в возрасте до 30 лет. У пожилых людей заболевание протекает в лёгкой форме.
Причины
Причины заболевания неизвестны. У женщин в зрелом половом возрасте на заболевание влияют половые гормоны. Наследственность тоже влияет на заболевание. Некоторые лекарства (гидралазин, прокаинамид), химикаты и ультрафиолет увеличивают риск заболевания SLE.
Симптомы
Общими симптомами SLE- заболевания являются усталость, потеря веса и повышенная температура. На открытых частях тела появляются кожные высыпания, вызванные воздействием солнечных лучей. На лице вокруг носа появляется красная сыпь в форме бабочки. Боли и воспаление суставов, выпадение волос, язвы во рту, заболевания почек, воспаление оболочек лёгких и сердца, а также неврологические заболевания. Боли или ревматические воспаления в суставах проявляются почти у всех пациентов, кожные высыпания – у достаточно большой части заболевших, а заболевания почек – почти у половины. Суставы не разрушаются, но могут деформироваться. Симптомы заболевания у разных людей проявляются по- разному. Чаще заболевание протекает в лёгкой форме и не влияет на образ жизни заболевшего. Выявить форму заболевания достаточно сложно.
Боли и воспаление суставов, выпадение волос, язвы во рту, заболевания почек, воспаление оболочек лёгких и сердца, а также неврологические заболевания. Боли или ревматические воспаления в суставах проявляются почти у всех пациентов, кожные высыпания – у достаточно большой части заболевших, а заболевания почек – почти у половины. Суставы не разрушаются, но могут деформироваться. Симптомы заболевания у разных людей проявляются по- разному. Чаще заболевание протекает в лёгкой форме и не влияет на образ жизни заболевшего. Выявить форму заболевания достаточно сложно.
Диагностика
Диагноз заболевания ставится на основании симптомов и лабораторных исследований. Существует 11 критериев заболевания. Если в заболевании проявились 4 или более критериев, то диагноз системный lupus erytematosus поставлен верно. Подсчёт критериев имеет больше теоретическое значение. В анализе крови повышаются показатели воспаления, но как и при других заболеваниях ревматизма ЦРБ не повышен. Почти у всех пациентов в крови присутствуют антитела. По количеству и качеству антител можно оценить стадию болезни и результат лечения. Лейкоциты и тромбоциты могут быть понижены. Возможна анемия.
По количеству и качеству антител можно оценить стадию болезни и результат лечения. Лейкоциты и тромбоциты могут быть понижены. Возможна анемия.
Лечение
При лёгких формах SLE- заболевания лечение не требуется. Заболевший сам заботится о себе, избегая солнечных лучей и пользуясь защитными кремами. Достаточно обойтись слабыми лекарственными препаратами, например, малыми дозами кортизона и гидроксиклорокина. В трудных случаях пациенту назначаются большие дозы кортизона.
Беременность может вызвать проблемы. О наблюдении и лечении SLE- заболевания во время беременности рекомендуется консультация врача–ревматолога. Инфекции также могут вызвать осложнения. Причину повышения температуры нужно обязательно выяснить, чтобы знать, чем она вызвана – инфекцией или обострением SLE-заболевания. Лечение направлено на поражённый орган. Почти всегда напоминает лечение остеопороза.
Профилактика
Профилактика системного lupus erytematosus постоянно развивается. Болезнь опасна для людей с серьёзными заболеваниями почек, лёгких или центральной-нервной системы. С возрастом болезнь затихает. SLE- заболевание, вызванное лекарственными препаратами, проходит при их отмене.
Болезнь опасна для людей с серьёзными заболеваниями почек, лёгких или центральной-нервной системы. С возрастом болезнь затихает. SLE- заболевание, вызванное лекарственными препаратами, проходит при их отмене.
SLE- критерии:
1. Красная сыпь в форме бабочки на носу и щеках
2. Шелушащиеся покраснения на коже
3. Покраснения кожи под воздействием солнечных лучей
4. Язвы во рту
5. Воспаление суставов
6. Воспаление оболочек лёгких и сердца
7. Заболевания почек
8. Неврологическте симптомы (судороги или психозы)
9. Изменения крови (анемия, уменьшения лейкоцитов или тромбоцитов)
10. Иммунные изменения крови (DNA, ошибочно позитивный кардиолипини-тест)
11. Антитела
19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ)
Системный склероз это ревматическое заболевание соединительных тканей. Одна из форм заболевания – склеродермия (склеро — твёрдый, дерма — кожа). При этом заболевании грубеет кожа. Также соединительная ткань внутренних органов рубцуется, но этот признак встречается редко. В Финляндии ежегодно заболевает 20-50 человек, из них большая часть женщины. Дети болеют редко.
Одна из форм заболевания – склеродермия (склеро — твёрдый, дерма — кожа). При этом заболевании грубеет кожа. Также соединительная ткань внутренних органов рубцуется, но этот признак встречается редко. В Финляндии ежегодно заболевает 20-50 человек, из них большая часть женщины. Дети болеют редко.
Причины
Причины заболевания системным склерозом неизвестны, но заболевание могут вызывать многие химикаты. Например, в 1981 году в Испании прошла волна этого заболевания, вызванная некачественным растительным маслом. Некачественный триптофан, продаваемый как натуральный продукт, вызвал вторую эпидемию в конце того же десятилетия. Также угольная и кварцевая пыль, винилхлорид, триклоритилен и другие химикаты могут вызывать заболевание. Одной из подозреваемых причин являются силиконовые имплонтанты. У большинства больных причины заболевания неизвестны.
Симптомы
Заболевание начинается с нарушения кровообращения пальцев рук и ног. Появляется симптом Рейно, когда сосуды сокращаются так сильно, что пальцы становятся белыми при прохладной температуре окружающей среды. На пальцах рук появляются кожные изменения. Кожа пальцев набухает и уплотняется. Кожные морщины и складки пропадают. С годами кожа становится тонкой и натянутой, иногда в коже откладывается кальций. Симптомы могут распространяться и по всему телу, кожа уплотняется и деформируется. Мышцы лица становятся неподвижными, рот сокращается. Видны расширенные подкожные сосуды.
На пальцах рук появляются кожные изменения. Кожа пальцев набухает и уплотняется. Кожные морщины и складки пропадают. С годами кожа становится тонкой и натянутой, иногда в коже откладывается кальций. Симптомы могут распространяться и по всему телу, кожа уплотняется и деформируется. Мышцы лица становятся неподвижными, рот сокращается. Видны расширенные подкожные сосуды.
Склеродермия может поражать не только кожу, но и внутренние органы. При поражении пищевода появляются проблемы при глотании. При поражении лёгких, почек и кишечника появляются серьёзные проблемы со здоровьем. К этим заболеваниям относятся и такие необычные формы заболевания, как эозинофильный фаскит. Когда воспаление проходит, кожа рубцуется и напоминает апельсиновую кожуру.
Распространённой формой системного склероза является CREST (от calcinosis – закальцевание кожи), симптом Рейно, эсофагус (рубцевание пищевода), склеродактилия и телеагниэктазия, то есть расширение подкожных сосудов.
Диагностика
Диагноз ставится на основании картины заболевания. В крови пациента обнаруживаюся показатели ревматизма и антитела. При CREST обнаруживаются антитела, свойственные этому заболеванию.
В крови пациента обнаруживаюся показатели ревматизма и антитела. При CREST обнаруживаются антитела, свойственные этому заболеванию.
Лечение
Лечение системного склероза трудное, потому что нет достаточно действенного лекарства. Пациенту надо защищать кожу от холода. Необходимо бросить курить. Назначаются сосудорасширяющие препараты (нифедипин). Для предотвращения сухости кожи используют увлажняющие крема. Для сохранения подвижности пальцев необходимо делать гимнастику для рук.
Ревматические лекарственные препараты тестируются, но их действие остаётся незначительным. Широко используются пенисилламин и циклоспорин. При лечении внутренних органов назначаются симптоматические лекарственные препараты.
Профилактика
Важным значением в профилактике системного склероза является ограничение заболевания на кожной стадии, когда другие органы ещё не поражены. Со временем кожа смягчается и заболевание переходит в лёгкую форму. Но поражение лёгких и почек остаётся серьёзным заболеванием.
20. ВАСКУЛИТ
Васкулит это воспаление стенок сосудов. Последствия васкулита зависят от количества поражённых сосудов и мест воспалений. В трудных случаях васкулит вызвает затруднения кровообращения. Это приводит к кровотечениям или омертвению тканей.
Васкулит классифицируется на основании размера поражённых сосудов. Васкулит поражает височную артерию, кожный васкулит малые кровеносные сосуды. При темпоральном артериите в стенке височной артерии под микроскопом видны большие и многоядерные клетки, из-за которых заболевание получило второе название – гигантоклеточный артериит.
Часто васкулиты проявляются редкими заболеваниями, как нодозный полиартериит. А также пурпура Шенлейна-Геноха, синдром Чарга-Штраусс, болезнь Кавасаки, гранулематоз Вегенера и артериит Такаяси.
Причины
Причинами заболевания могут быть инфекции, повреждения тканей, инородные вещества, которые вызывают иммунные реакции в организме. Механизм появления васкулита не определён. Наследственность тоже имеет значение. Васкулит может быть как самостоятельным заболеванием, так и относиться к группе ревматизмов, таких как суставной ревматизм или SLE-заболевание.
Васкулит может быть как самостоятельным заболеванием, так и относиться к группе ревматизмов, таких как суставной ревматизм или SLE-заболевание.
Симптомы
Васкулиту свойственны повышение температуры тела и потеря веса. Из-за заболеваний сосудов появляются кожные высыпания различного типа. Типичными симптомами заболевания являются мышечные и суставные боли, нарушения работы переферической нервной системы, носовые кровотечения, кашель с кровью, кровь в моче и боли в животе.
Особенности
У половины пациентов с диагнозом васкулит и темпоральный артериит проявляются симптомы полимиалгии. Симптомами артериита являются головные боли в височной области и боль в скулах при жевании. При заболевании возможен риск закупорки глазной артерии и потеря зрения, поэтому лечение необходимо начать как можно быстрее. В основном заболевают пожилые люди.
Болезнь Такаяси поражает аорту и исходящие из неё кровеносные сосуды. Основным симптомом заболевания является нарушение кровообращения. Поставить диагноз трудно. В основном заболевают молодые женщины.
Поставить диагноз трудно. В основном заболевают молодые женщины.
Нодозный полиартериит является редким заболеванием, при котором на стенках артерий образуются воспалительные бляшки. Проявляется у молодых людей. Встречаются серьёзные изменения внутренних органов, диагноз выясняется в процессе операции.
Начальными симптомами гранулематоза Вегенера являются нарушения в верхних дыхательных путях, воспаление пазух носа, заложенность носа и носовые кровотечения. Также могут быть воспаления среднего уха и глухота, ослабление зрения. К сложным формам относятся поражения почек и лёгких. Некоторые формы заболевания протекают достаточно лёгко. В крови присутствуют ANCA-антитела.
При вторичном васкулите в сочетании с другими аутоимунными заболеваниями, симптомы начинаются с поражения мелких кожных сосудов. На коже голеней или рук образуются раны и некрозы.
Диагностика
Постановка диагноза осуществляется на основании симптомов заболевания и биопсии кожи. Рентген кровеносных сосудов (ангиография) выявляет васкулит. Также постановка диагноза опирается на лабораторные исследования. ЦРБ повышено.
Лечение
Лечение направлено на устранение причины возникновения васкулита. Сначала снимается воспаление кровеносных сосудов лекарственными препаратами. После его прекращения основное заболевание лечится эффективнее. Назначается кортизон. Часто вместе с ним применяют цитостатические средства. В критических ситуациях назначают большие дозы кортизона. Хорошие результаты дают биологические лекарственные препараты.
Профилактика
Прогноз васкулита улучшается с развитием методов лечения. У большой части пациентов симптомы улучшаются. Хотя иногда болезнь может перейти в тяжёлую форму. Обширные поражения внутренних органов дают плохой прогноз заболевания и срочную госпитализацию.
© 2016 Lappeenrannan reumayhdistys ry.
Болезни суставов и их лечение
С наступлением холодов многие с удивлением замечают, что начинают чувствовать… свои суставы, которые вдруг начинают ныть, болеть и скрипеть. Как себе помочь?
Самые распространенные болезни суставов — артрит и артроз, но лечат их по-разному.
Артриты — это группа заболеваний, при которых первично воспаление сустава, иногда одного, а бывает что сразу нескольких. Причиной может быть инфекция, подчас вполне безобидная, вроде простуды. Артриты могут возникать в разном возрасте, нередко развиваются как следствие вирусной инфекции — гепатита, краснухи или эпидемического паротита (свинки). А этими инфекциями тоже можно заразиться в любом возрасте. Наиболее тяжелый и опасный артрит — ревматоидный — чаще всего поражает людей от 30 до 50 лет. Женщины болеют в три раза чаще мужчин, поскольку женские половые гормоны усиливают воспаление. При артрите сустав горячий, припухший, тугоподвижный. Если артрит не лечить, он может довести до инвалидности в течение 1–2 лет.
Артрозы — тоже целая группа заболеваний, для которых характерны первичные изменения тканей сустава, чаще всего они возникают с возрастом либо после травмы. Постепенно накапливаются микротравмы хряща, выстилающего сустав, возникает боль, ограничиваются движения. А уже потом нередко возникает воспаление.
К слову сказать, по утверждению врачей, артрозы молодеют — специалисты относят это на счет того, что мы меньше работаем физически, зато часто неграмотно нагружаем свои суставы при занятиях спортом, фитнесом, поднятии тяжестей. Бывает, что случаются травмы, а травмированном суставе нередко развивается артроз.
Суставные боли настолько распространены, что многие не обращают серьезного внимания на ранние признаки болезни. В ход идут всевозможные мази, растирания, прогревания, массажи. Поклонники народной медицины привязывают к больным суставам лопух, хрен, крапиву, парят их в сенных, скипидарных и прочих ваннах. Но на самом деле, чем раньше начато грамотное лечение, тем больше шансов на уменьшение успешное преодоление болезни.
Самолечение опасно
Самолечение артритов и артрозов опасно тем, что боль, если употреблять обезболивающие препараты, на время действительно можно снять, но саму болезнь это не вылечит.
По словам заведующего отделом ранних артритов Института ревматологии РАМН доктора медицинский наук Дмитрия Каратеева, очень часто пациенты обращаются к врачу, когда болезнь уже зашла очень далеко. Наиболее тяжелые артриты становятся хроническими в течение всего трех месяцев. Но если лечение начать своевременно, на раннем этапе, то пациентов вполне можно излечить — за последние несколько лет положительный результат достигнут примерно у половины больных. Запущенную болезнь лечить намного сложнее. Кроме того, народные средства никогда не сравнятся по эффективности с современными препаратами.
Конечно, для больного главное, чтобы врач помог снять суставную боль, подчас невыносимую. И для этого в лечении заболеваний суставов действительно широко используются нестероидные противовоспалительные средства — аспирин, диклофенак, целекоксиб, немесулид. Только вот назначать их и контролировать прием должен доктор. При возможных побочных эффектах (а среди них могут быть и такие серьезные осложнения, как желудочное кровотечение) врач сможет своевременно принять меры, заменить препарат. В целом же эти обезболивающие — спасение для больных, но будет ошибкой думать, что они излечивают болезнь. Лечат артриты и артрозы так называемые базисные препараты.
Лечение артритов и артрозов
Поскольку в основе артритов лежит усиленная реакция собственного иммунитета больного на инфекцию, то для этого заболевания базисными лекарствами являются иммуносупрессоры — препараты, подавляющие активность иммунного ответа.
В основе артрозов — патологическое изменение хрящевой ткани, поэтому для их лечения используются хондропротекторы, то есть препараты, которые восстанавливают эту ткань. Широко применяются лекарства из растительного сырья — вытяжки сои и авокадо, а также прапараты гиалуроновой кислоты. И те, и другие базисные лекарства чаще всего вводятся прямо в больной сустав при помощи инъекций. Выбрать, какое именно лекарство подходит пациенту, врач сможет лишь после подробного исследования. Иногда требуются не только многочисленные анализы, но и такая процедура, как артроскопия — в пораженный сустав вводится специальный зонд, чтобы при помощи волоконной оптики визуально исследовать его состояние.
Чтобы ускорить процесс выздоровления, следует:
- строго придерживаться всех рекомендаций лечащего врача;
- регулярно принимать лекарства;
- стараться не подхватить простудное заболевание, поскольку любое воспаление может стимулировать воспаление в суставах;
- избегать переохлаждения, держать суставы в тепле, но не увлекаться согревающими процедурами — они тоже могут вызвать обострение;
- вести подвижный образ жизни, но вопрос о нагрузках решается с врачом;
- придерживаться сбалансированного и полноценного питания.
МАКСИМОВ Н. П.
Болезни суставов — статьи о ревматологии
Подагра
Подагрой страдает примерно один человек из тысячи. Мужчины болеют в 20 раз чаще, чем женщины. Заболевание обычно развивается после 40 лет у мужчин и после менопаузы у женщин.
Деформирующий остеоартроз
Из всех заболеваний суставов это наиболее распространенное, по статистике от остеоартроза страдает от 10 до 16% населения земного шара.
Вальгусная деформация: причины, симптомы, лечение
Вальгусная деформация стопы (hallux valgus), или, как говорят в народе, «косточка» («шишка») у больших пальцев ног, довольно часто встречается у представительниц прекрасного пола.
Дисплазия тазобедренных суставов: диагностика и лечение
Иногда случается так, что мама, разглядывая своего новорожденного малыша, замечает странные признаки: одна ножка явно короче другой, складки бедер и ягодиц не симметричны.
Синдром Рейтера
Синдром Рейтера — сочетанное поражение суставов (артрит), мочеполовых органов (уретрит, простатит) и конъюнктивы глаз (коньюктивит).
Остеоартроз
Болезнь: остеоартроз
Какие органы поражает: хрящи, суставы, околосуставные связки и мышцы
Причины: внешние (травмы, нагрузки, операции) и внутренние (генетика, заболевания, аутоиммунные патологии)
Симптомы: боль в суставах, ограничение подвижности
Осложнения: деформация суставов, потеря подвижности, инвалидность
Врач: ревматолог
Лечение: медикаментозное, местное, физиотерапия, массаж, гимнастика, диета, хирургическое лечение
Профилактика: использование ортопедических изделий, снижение физических нагрузок, контроль здоровья
Боли в суставах: причины и лечение
Симптом: боль в суставах
Возможные причины: травмы, артрит, артроз, остеоартроз
Врач: терапевт фиксирует жалобы, отправит на обследование, и по его результатам направит пациента к врачу с более узкой специализацией
Лечение: индивидуально назначается в каждом конкретном случае
Профилактика: снижение нагрузки на суставы, ведение здорового образа жизни, своевременный осмотр у врача, диета
«Косточка на ноге»? Устраняем проблему
Длительное ношение неудобной обуви на каблуках нередко приводит к патологическим процессам в стопе. Связки и мышцы ослабляются, происходит расхождение костей — данное отклонение получило название вальгусной деформации, что в народе именуется «косточкой» либо «шишкой» на ноге. Впоследствии этот процесс может затронуть остальные пальцы стопы, поэтому крайне не рекомендуется пускать его на самотек. На сегодняшний день существует немало эффективных методик по борьбе с данной проблемой.
Дисплазия тазобедренных суставов: причины и проявления
Помочь выявить эту патологию могут просто внимательные мамы.
Основные поражения суставов
Специалисты считают, что заболевания суставов — одна самых древних проблем человечества.
Партнерский материал
Какие продукты полезны для суставов?
Когда у вас начали хрустеть суставы? Сколько лет вам было? 40? 30? 20? Раньше заболевания опорно-двигательной системы считались печальным уделом пожилых людей. Сейчас такие патологии нередко диагностируются у пациентов моложе 30 лет…
Партнерский материал
Ортопедия и травматология в венских частных клиниках компании PremiQaMed
Спорт и физическая нагрузка – залог здоровья, долголетия и хорошей физической формы. К сожалению, иногда занятия спортом могут быть источником травм, которым в первую очередь подвержены суставы и связки.
Партнерский материал
Косточка на ноге: как лечить вальгусную деформацию?
Выступающая косточка на ноге или деформация первого пальца стопы — очень распространенная проблема, особенно среди женщин.
Партнерский материал
Притормози, остеоартроз
«Мороз и солнце; день чудесный!» И вот вы уже скользите на лыжах по снежному насту. Впереди желанная горка, вы отталкиваетесь и едете на лыжах вниз по склону навстречу свежему ветру и впечатлениям — как здорово помечтать, что ты здоров и бодр, и не изменяешь своим пристрастиям и увлечениям. Пожалуй, остановить увлеченного романтика может только боль в колене или других суставах. Но можно ли мечте осуществиться вопреки своим болевым ощущениям? Попробуем ответить на этот вопрос.
Партнерский материал
Заболевания суставов: советы специалиста
Весенний период часто сопровождается обострением заболеваний опорно-двигательного аппарата, и одна из причин — повышение физической активности, особенно с началом дачного сезона.
Партнерский материал
НАНОПЛАСТ форте: рекомендуют врачи
Остеоартроз является одним из самых распространенных ревматических заболеваний и имеет наибольшее медико-социальное значение среди всех суставных болезней.
Партнерский материал
Артрофоон против болезней суставов
С конца 1980-х гг. активно разрабатывается идея использования сверхмалых доз антител к ряду факторов для лечения заболеваний и функциональных расстройств. На этой волне был разработан препарат Артрофоон, который нашел свое место в клинической практике.
Инфекционный артрит — Заболевания костей, суставов и мышц
-
Анализ и бактериологический посев синовиальной жидкости
-
Анализы крови
-
Иногда анализы мокроты, спинномозговой жидкости и мочи
-
Иногда рентгенологическое исследование, магнитно-резонансная томография (МРТ) или ультразвуковое исследование
Врачи обычно подозревают инфекционный артрит у людей с тяжелым или необъяснимым артритом, а также у людей с другими сочетаниями симптомов, которые могут отмечаться у больных с инфекционным артритом.
Обычно при первой возможности у них берут образец синовиальной жидкости с помощью иглы (процедура носит название аспирации сустава, или артроцентеза). Образец изучают на предмет повышенного числа лейкоцитов, наличия бактерий и других микроорганизмов. В лаборатории обычно есть возможность вырастить культуру бактерий-возбудителей из синовиальной жидкости и определить их (так называемый посев), за исключением случаев, когда больной недавно принимал антибиотики. Однако бактерии, которые вызывают гонорею, болезнь Лайма и сифилис, сложно выделить из синовиальной жидкости. Если бактерии способны расти при посеве, лаборатория определяет, какие антибиотики будут эффективны.
Врач обычно проводит анализ крови, так как бактерии, вызывающие инфекции суставов, часто попадают в кровоток. Мокрота, спинномозговая жидкость и моча также могут подвергаться бактериологическому анализу для определения источника инфекции и выявления инфекции в других местах.
Если врач подозревает, что возбудителем инфекционного артрита является гонококк, у пациента возьмут также образцы из уретры, шейки матки, прямой кишки и горла. Кроме того, проводятся анализы на хламидийную инфекцию гениталий (другое заболевание, передающееся половым путём), поскольку многие люди с гонореей также имеют хламидийную инфекцию.
Чтобы облегчить обнаружение и идентификацию бактерий, врач может назначить анализ суставной жидкости с использованием метода полимеразной цепной реакции (тип теста амплификации нуклеиновой кислоты [ТАНК]) для выявления ДНК гонококков и микобактерий.
Боли в суставах — ЮниМед
Боль в суставах может быть симптомом различных заболеваний костно–суставной системы человека, которые встречаются как в пожилом возрасте, так и у молодых людей и детей. В зависимости от того, в каком возрасте появились боли в суставах, а также какими симптомами они сопровождаются, можно предположить возможную причину их появления. Тем не менее, в большинстве случаев, для уточнения точной причины болей в суставах необходимо посетить врача, который при необходимости назначит дополнительные исследования и порекомендует лечение. Запомните: лечение боли в суставах зависит от причины их возникновения.
В каком случае следует немедленно обратиться к врачу?
– Если боль в суставе возникла в результате травмы, и сопровождается сильным отеком и деформацией контуров сустава. Эти симптомы могут указывать на наличие вывиха сустава или перелома кости. При развитии этих симптомов обратитесь к врачу–травматологу.
– Если боли в суставах сопровождаются повышением температуры тела или другими симптомами (сыпь на коже, конъюнктивит и т.д.)
– Если боли в суставах сильные, не проходят при приеме обезболивающих средств.
– Если боли в суставах не проходят самостоятельно в течение недели и их причина вам не известна.
Боли в суставах, которые возникли через некоторое время (несколько часов, сутки) после интенсивной физической нагрузки встречаются у всех людей без исключения и не требуют обращения за медицинской помощью.
Боли в суставах у взрослых
Боли в суставах у взрослых могут указывать на наличие некоторых серьезных заболеваний опорно–двигательного аппарата, в связи с чем важно как можно раньше выяснить причину болей и начать лечение.
Боль в суставах в сочетании с повышением температуры тела, слабостью и утомляемостью встречается при ревматоидном артрите. Если же температуры нет, но боли в суставах сопровождаются болями в спине и пояснице, то это может быть болезнь Бехтерева – хроническое заболевание, которое начинается, как правило, в молодом возрасте.
Часто на боли в суставах жалуются пожилые и тучные пациенты: в этих случаях симптомы связаны с медленным разрушением хрящевой ткани. Такие заболевания также называют дегенеративными, к ним относят, например, остеоартроз (остоартрит).
Серьезными проблемами оборачиваются боли в плечевом или коленном суставе у взрослых дееспособных людей –они могут нарушить повседневную деятельность человека. Если боль возникла внезапно и вам неизвестны ее причины (не было травм или чрезмерной физической нагрузки), то обратите внимание на другие имеющиеся симптомы.
В случаях, когда боль в плече сочетается с болями в спине или шее, периодическими «простреливающими» болями, отдающими в руку, то вероятная причина болей в плечевом суставе –остеохондроз. Если эти же симптомы возникли после чрезмерной физической нагрузки, либо травмы, не исключено наличие плексита –воспаления нервных корешков, проходящих в области плечевого сустава.
Если боль в колене сочетается с покраснением, отеком кожи в области сустава, а также повышением температуры тела или сыпью на коже, не исключен ревматоидный артрит, инфекционный артрит или реактивный артрит. Если сильные боли в колене возникли внезапно, имеется нарушение подвижности в коленном суставе, или больной не может опереться на больную ногу, возможной причиной является подагра.
Обследование при боли в суставах
При обращении к врачу пациента, жалующегося на боли в суставах, врач может назначить общий клинический анализ крови, который в большинстве случаев свидетельствует о различных отклонениях, в зависимости от характера поражения суставов и степени его выраженности. Для диагностики некоторых воспалительных заболеваний суставов и позвоночника назначается и биохимический анализ крови, в частности, определение содержания С–реактивного белка (СРБ) и других показателей. Хотя все эти тесты не указывают на специфичность патологического процесса, при сопоставлении с другими клиническими и рентгенологическими данными они оказывают помощь при диагностике в ранних стадиях болезней опорно–двигательной системы и позволяют судить об уровне активности процесса.
К надежным методам исследования суставов относится рентгенография. Фактически без неё врач не может установить диагноз и провести дифференциальную диагностику. Еще более полно помогает представить картину томография, которая позволяет точно определить очаговые поражения.
Симптоматическое лечение: как снять боли в суставах
Лечение боли в суставах во многом зависит от причины их появления, поэтому нужно постараться как можно скорее посетить врача, который поставит диагноз. До визита к врачу обеспечьте воспаленному суставу покой –это снизит боль и ускорит выздоровление. В некоторых случаях поможет эластичный бинт, наложенный в области сустава. Боли можно снять с помощью обезболивающих лекарств в виде таблеток, уколов и мазей с противовоспалительным и обезболивающим эффектом. Отличным способом избавления от боли являются внутрисуставные инъекции или «блокады».
Не рекомендуется проводить самостоятельное лечение народными средствами ни при каких болях в суставах до постановки предварительного или окончательного диагноза лечащим врачом. Самолечение может привести к стойким необратимым функциональным нарушениям сустава.
К какому врачу обратиться при боли в суставах
С болями в суставах следует обращаться к хирургу, ортопеду–травматологу, ревматологу.
Профилактика заболеваний суставов
Для того чтобы избежать появления всех вышеперечисленных заболеваний, каждый человек должен следить за своим весом, правильно питаться и активно двигаться.
Для профилактики прогрессирования артроза очень помогает лечебная гимнастика, способствующая улучшению кровоснабжения тканей вокруг пораженного сустава и обеспечению хрящей кислородом. Полезно заниматься велоспортом, плаванием, лыжным спортом и особенно ходьбой – самым полезным и щадящим видом спорта, способствующим укреплению мышечного корсета и улучшению обмена веществ. А вот бегать, прыгать, приседать и поднимать тяжести врачи не рекомендуют.
Из препаратов для профилактики можно порекомендовать хондопротекторы – специальные препараты, стимулирующие регенерацию тканей. Их применяют при артрозах, болях в суставах, болях в шее, пояснице, плохой подвижности суставов, радикулите, остеохондрозе позвоночника.
Врач травматолог–ортопед Юрий Николаевич Ветлугин
Реактивный артрит | Сидарс-Синай
Не то, что вы ищете?Что такое реактивное артрит?
Реактивный артрит — это тип артрита, который возникает из-за инфекции. Артрит — это воспаление и болезненность суставов. Реактивный артрит не заразен. Он чаще поражает мужчин, чем женщин. Чаще всего развивается в возрасте от 20 до 50 лет.
Причины реактивного артрит?
Реактивный артрит не заразен, но его вызывают некоторые инфекции, заразительный.Инфекции, которые чаще всего вызывают заболевание, передаются половым путем. контакт. Бактерии Chlamydia trachomatis. Это может вызвать инфекции мочевого пузыря, уретра, половой член или влагалище.
Другое инфекции, которые могут вызвать реактивный артрит, поражают кишечник. Одна из причин — сальмонелла. Эта инфекция может возникнуть в результате употребления пищи или прикосновения к предметам, в которых есть бактерии.
Реактивный артрит также может быть связан с генами.Люди с реактивным артритом часто имеют ген HLA-B27. Но у многих людей этот ген не проявляется. артрит.
Кто подвержен риску реактивной артрит?
Риск Факторы реактивного артрита включают:
- Имея инфекция от полового контакта
- Имея болезнь от зараженной пищи
- Бытие мужской
Каковы симптомы реактивного артрит?
Реактивный артрит может вызывать симптомы артрита, такие как боль в суставах и воспаление.Он также может вызывать симптомы мочевыводящих путей и глазную инфекцию (конъюнктивит). Симптомы может длиться от 3 до 12 месяцев. У небольшого числа людей симптомы могут превратиться в хроническое заболевание. Симптомы могут проявляться по-разному у каждого человека и могут включают:
Симптомы артрита |
|
Симптомы со стороны мочевыводящих путей | мужчин:
Женщин:
|
Глазные симптомы |
|
Симптомы реактивного артрита могут походите на другие состояния здоровья.Обязательно обратитесь к своему врачу по поводу диагноз.
Как протекает реактивный артрит поставлен диагноз?
процесс начинается с истории болезни и медицинского осмотра. Диагностика бывает сложной. Это потому, что не существует специальных тестов, которые могли бы подтвердить это состояние. Немного крови могут быть выполнены тесты, чтобы исключить другие состояния, такие как ревматоидный артрит и волчанка.Другие тесты могут включать:
- Эритроцит скорость седиментации (СОЭ или скорость седиментации). Этот тест показывает, насколько быстро красный клетки крови падают на дно пробирки. Когда отек и воспаление В настоящее время белки крови слипаются и становятся тяжелее, чем обычно. Oни упасть и быстрее осесть на дне пробирки. Чем быстрее клетки крови падать, тем сильнее воспаление.
- Тесты для инфекции. Включает тест на хламидиоз. Он также может включать тесты на другие инфекции, связанные с реактивным артритом.
- Сустав аспирация (артроцентез). Взят небольшой образец синовиальной жидкости. от стыка. Его проверяют на наличие кристаллов, бактерий или вирусов.
- Моча и образцы стула. Они используются для поиска бактерий или других признаков болезнь.
- Рентген. В этом тесте используется небольшое количество излучения для создания изображений тканей, кости и органы. Рентген используется для поиска отека или повреждения сустава. Эта может проверить наличие признаков спондилита или сакроилеита.
- Джин тестирование. Может быть проведен тест для проверки HLA-B27.
Вы также можете пройти тестирование, чтобы исключить другие формы артрита.
Как протекает реактивный артрит обрабатывали?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от насколько тяжелое состояние. Лечение также может включать:
- Антибиотики для лечения инфекции
- Нестероидные противовоспалительные препараты для уменьшения воспаления
- Кортикостероиды для уменьшения воспаления
- Иммунодепрессивные препараты, такие как метотрексат для контроля воспаления
- Сильный биологические иммунодепрессанты в виде инъекции
- Отдых в облегчить боль и воспаление
- Упражнение для укрепления мышц и улучшения работы суставов
Какие осложнения реактивный артрит?
Основные симптомы реактивного артрита часто проходят через несколько месяцев.Некоторые люди могут иметь легкие симптомы артрита на срок до года. Другие могут развиваться в легкой, длительной форме. артрит. До половины людей будут иметь обострение реактивного артрита в будущее. В редких случаях заболевание может привести к тяжелому хроническому артриту. Это может привести к повреждению суставов.
Когда мне следует позвонить в медицинское учреждение провайдер?
Если ваши симптомы ухудшаются или у вас появляются новые симптомы, сообщите об этом своему врачу.
Ключевые моменты о реактивном артрит
- Реактивный артрит — это тип артрита, вызванного инфекцией. Это может быть вызвано Chlamydia trachomatis, сальмонелла или другая инфекция.
- г. Состояние может вызвать симптомы артрита, такие как боль в суставах и воспаление. Это может также вызывают симптомы со стороны мочевыводящих путей и глаз.
- Лечение включает антибиотики от инфекции, а также лекарства для уменьшения суставов. боль и воспаление.
- Мост люди полностью выздоравливают от реактивного артрита.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- название теста или процедуры
- г. причина, по которой вы проходите тест или процедуру
- Что ожидаемые результаты и их значение
- г. риски и преимущества теста или процедуры
- Что возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто проведет тест или процедуру и какова квалификация этого человека
- Что произошло бы, если бы у вас не было теста или процедуры
- Любые альтернативные тесты или процедуры, чтобы подумать о
- Когда и как получить результат
- Кому позвоните после теста или процедуры, если у вас есть вопросы или проблемы
- Сколько Вы должны будете заплатить за тест или процедуру
Причина моей боли в суставах — ревматоидный артрит (РА) или другое аутоиммунное заболевание?
Некоторые аутоиммунные заболевания могут вызывать боль в суставах и другие симптомы, имитирующие ревматоидный артрит (РА).Эти заболевания чаще всего включают волчанку, системную склеродермию и ревматическую полимиалгию.
См. Анализы крови для диагностики ревматоидного артрита (РА)
Волчанка против ревматоидного артрита
Сложное аутоиммунное заболевание, волчанка, может вызывать широкий спектр симптомов, различающихся по степени тяжести, что затрудняет диагностику. Многие люди называют волчанку ее полным медицинским названием — системная красная волчанка (СКВ).
Чем он похож на РА? Один из наиболее распространенных симптомов волчанки — боль и отек в руках, коленях и других суставах.Люди часто жалуются на усталость, жар и общее недомогание.
См. Симптомы ревматоидного артрита (РА)
Чем он отличается? Человеку с волчанкой может быть больно делать глубокий вдох. У него может быть чувствительность к свету, выпадение волос, язвы во рту и / или кожная сыпь, особенно на лице. Также возможны проблемы с пищеварением и неврологические проблемы, такие как головные боли и покалывание.
См. Диагноз ревматоидного артрита (РА)
объявление
Системный склероз vs.Ревматоидный артрит
Системный склероз, иногда называемый склеродермией, является редким и сложным аутоиммунным заболеванием. Он производит накопление коллагена в организме, что может вызывать самые разные симптомы.
Чем он похож на РА? Запястья, пальцы, стопы и другие суставы могут стать болезненными, опухшими и жесткими. Люди с системным склерозом могут испытывать усталость и потерю веса.
Чем он отличается? Склеродермия обычно вызывает изменения кожи.(По-гречески sclero означает твердый, а derma означает кожу.) Например, кожа может казаться утолщенной и неоднородной или блестящей и плотной. Системная склеродермия также может поражать внутренние органы, приводя к проблемам с дыханием и / или пищеварительным трактом.
В этой статье:
Ревматическая полимиалгия против ревматоидного артрита
Это аутоиммунное заболевание сложно диагностировать по двум причинам. Во-первых, его симптомы совпадают со многими другими воспалительными и аутоиммунными заболеваниями.Во-вторых, он может вызывать множество симптомов, и человек может испытывать лишь несколько симптомов, которые не считаются типичными для болезни.
Чем он похож на РА? Ревматическая полимиалгия. Боль в суставах часто бывает симметричной (например, затрагивает как правое, так и левое плечо) 1 и наиболее заметна после того, как встанет с постели утром. В одном исследовании исследователи обнаружили воспаление слизистой оболочки суставов — состояние, называемое синовитом, классическим признаком РА — в 23% случаев ревматической полимиалгии. 2
Люди с ревматической полимиалгией также могут чувствовать, что у них грипп, лихорадка, слабость или потеря веса.
объявление
И РА, и ревматическая полимиалгия чаще встречаются у женщин европеоидной расы. 1 , 3
См. Лечение ревматоидного артрита (РА)
Чем он отличается? Ревматическая полимиалгия обычно сначала поражает плечи, шею или бедра, тогда как РА обычно сначала поражает руки, ноги или колени.Люди с ревматической полимиалгией обычно также испытывают мышечную боль: миалгия означает мышечную боль, а полимиалгия означает мышечную боль в нескольких местах.
Ревматическая полимиалгия редко диагностируется у людей в возрасте до 50 лет и чаще всего диагностируется у людей в возрасте от 70 до 80 лет. 1 , 4 РА чаще диагностируется у людей в возрасте от 30 до 60 лет.
По крайней мере, 10% людей с ревматической полимиалгией также имеют связанное заболевание, называемое гигантоклеточным артериитом. 4 Это состояние может вызвать головные боли, боль и болезненность кожи головы, проблемы со зрением, боль в челюсти, головокружение и снижение координации.
Список литературы
- 1. Клиффорд А. и Хоффман Г.С. Ревматическая полимиалгия и гигантоклеточный артериит. Кливлендская клиника. http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/rheumatology/polymyalgia-rheumatica-and-giant-cell-arteritis/#bib6. Опубликовано в июне 2014 г. Проверено 24 марта 2016 г.
- 2.Кутоло М., Чиммино А., Солли А. Ревматическая полимиалгия против ревматоидного артрита с поздним началом. Ревматология (2009) 48 (2): 93-95. http://rheumatology.oxfordjournals.org/content/48/2/93.full. Доступ 24 марта 2016 г.
- 3. Вопросы и ответы о ревматической полимиалгии и гигантоклеточном артериите. Национальный институт артрита, скелетно-мышечных и кожных заболеваний. http://www.niams.nih.gov/Health_Info/Polymyalgia/#poly1 Опубликовано в апреле 2015 г. По состоянию на 24 марта 2016 г.
- 4.Cantini F, Niccoli L, Storri L, Nannini C, Olivieri I, Padula A, Боярди Л., Сальварани К.Ревматическая полимиалгия и гигантоклеточный артериит — одно и то же заболевание? Semin Arthritis Rheum. 2004 апр; 33 (5): 294-301. Обзор. PubMed PMID: 15079760. Как цитируется в Unwin B, Williams CM, Gilliland W. Ревматическая полимиалгия и гигантоклеточный артериит. Я семейный врач. 2006 г., 1 ноября; 74 (9): 1547-54. Обзор. PubMed PMID: 17111894.
Реактивный артрит — NORD (Национальная организация по редким заболеваниям)
У некоторых людей с реактивным артритом может развиться только легкий артрит без поражения глаз или мочевыводящих путей.У других людей может развиться тяжелый случай реактивного артрита, который может резко ограничить повседневную активность. Симптомы обычно длятся от 3 до 12 месяцев и могут появляться и исчезать. Примерно у 30-50 процентов пациентов симптомы могут вернуться позже или стать хронической (более 6 месяцев) долгосрочной проблемой. Важно отметить, что у пораженных людей могут быть не все симптомы, описанные ниже. Пострадавшие должны поговорить со своим врачом и медицинской командой о своем конкретном случае, связанных с ним симптомах и общем прогнозе.Специфические симптомы и их тяжесть могут сильно различаться от одного человека к другому.
Симптомы реактивного артрита могут появляться и исчезать в течение периода времени от нескольких недель до нескольких месяцев. Симптомы обычно развиваются через одну-шесть недель после желудочно-кишечной или мочеполовой инфекции. Воспаление суставов, мочевыводящих путей и глаз — наиболее частые проявления. Также могут развиться дополнительные симптомы.
Артрит может возникать до или одновременно с симптомами со стороны глаз и мочевыводящих путей или после их исчезновения.Артрит обычно поражает суставы голеней, вызывая боль, покраснение и припухлость в коленях, лодыжках и ступнях. Другие суставы, такие как запястья, локти и пальцы, поражаются реже. Начало обычно быстрое, в течение нескольких дней вовлекаются от двух до четырех суставов. Боль в пятке также обычна. Боль в пятке вызвана энтезитом — состоянием, характеризующимся воспалением в месте прикрепления сухожилия к кости. В некоторых случаях пальцы рук и ног могут воспаляться и опухать (дактилит), так что они становятся большими и короткими.Также могут возникать боли в пояснице или ягодицах.
Поражение мочевыводящих путей при реактивном артрите может не вызывать никаких симптомов (бессимптомно). В других случаях воспаление мочевыводящих путей может быть первым симптомом, особенно у мужчин. Симптомы со стороны мочевыводящих путей у женщин часто отсутствуют. У некоторых мужчин воспаление мочевыводящих путей может вызывать боль или жжение при мочеиспускании, учащенное мочеиспускание или выделения жидкости при мочеиспускании. В тяжелых случаях может возникнуть воспаление предстательной железы (простатит).Несмотря на эти симптомы, посев мочи обычно будет отрицательным.
У женщин с воспалением мочевыводящих путей из-за реактивного артрита может развиться воспаление шейки матки, воспаление маточных труб (сальпингит) или воспаление вульвы и влагалища (вульвовагинит). Некоторые пострадавшие женщины могут испытывать жжение при мочеиспускании.
У некоторых пораженных людей развивается воспаление оболочки (конъюнктивы), выстилающей веки (конъюнктивит). У некоторых людей также может развиться воспаление передней сосудистой оболочки глаза (увеит), части глаза, состоящей из радужной оболочки, сосудистой оболочки и цилиарного тела.Конъюнктивит и увеит могут вызывать покраснение и отек глаз, боль в глазах, помутнение зрения, аномальную чувствительность к свету (светобоязнь) и образование корок по утрам. Затуманенное зрение и светобоязнь чаще встречаются при увеите. Глазные симптомы могут возникать на ранней стадии реактивного артрита. В некоторых случаях симптомы могут появляться и исчезать во время болезни (нарастание и убыль).
Общие, расплывчатые симптомы, которые могут быть связаны со многими различными заболеваниями, также могут возникать у людей с реактивным артритом.Такие симптомы, как усталость, жар, непреднамеренная потеря веса и общее плохое самочувствие (недомогание).
Дополнительные симптомы могут потенциально повлиять на людей с реактивным артритом. У некоторых мужчин на половом члене могут образовываться небольшие неглубокие безболезненные язвы; это называется циркулярным баланитом. Эти язвы могут предшествовать развитию артрита. Иногда эти язвы могут образовывать бляшки и приобретать хронический характер. Кроме того, у некоторых людей могут развиваться небольшие поверхностные язвы во рту, особенно на языке или твердом небе.Эти поражения могут появляться и исчезать, обычно безболезненны и часто остаются незамеченными. Острая диарея может возникнуть в случаях, которые развиваются после заражения Shigella, Yersinia, Campylobacter или Salmonella. Диарея может предшествовать развитию скелетно-мышечных симптомов на срок до одного месяца.
У некоторых людей с реактивным артритом развивается кожное заболевание, называемое бленноррагией кератодермии. Это поражение кожи обычно поражает ладони или подошвы и может состоять из красноватых, приподнятых восковых бугорков или узелков.Эти бугорки обычно распространяются, со временем сливаясь (сливаясь), образуя одну более крупную чешуйчатую сыпь, которая может напоминать псориаз. У некоторых людей с реактивным артритом ногти могут утолщаться.
Псориатический артрит
Лечение псориатического артрита направлено на:- Остановить прогрессирование болезни.
- Уменьшение воспаления.
- Лечение кожных симптомов.
- Снятие боли.
- Обеспечение максимальной подвижности суставов.
Лечение псориаза
Лекарства от псориаза, отпускаемые без рецепта (OTC) и по рецепту, включают:
- Лекарства для местного применения, изготовленные из витамина D, производных витамина А, салициловой кислоты, каменноугольной смолы или кортикостероидов.
- Процедуры с использованием солнечного света или специального ультрафиолета.
- Лекарства, поражающие кожу.
- Лекарства, нацеленные на иммунную систему.
Лекарства от псориатического артрита, отпускаемые без рецепта (OTC) и по рецепту, включают:
НПВП. Нестероидные противовоспалительные препараты (НПВП) обычно принимают внутрь, хотя некоторые из них можно наносить на кожу. Популярные безрецептурные препараты, такие как ибупрофен и напроксен натрия, помогают облегчить боль.Многие назначаемые по рецепту НПВП также помогают уменьшить воспаление.
Кортикостероиды. Эти мощные противовоспалительные лекарства можно принимать внутрь (перорально) или вводить в сустав в кабинете врача. В случае пероральных кортикостероидов врачи стараются использовать эти препараты в минимальных дозах в течение как можно более короткого времени из-за побочных эффектов, которые могут включать отек лица, легкие синяки, увеличение веса и слабость костей.
DMARD. Противоревматические препараты, модифицирующие болезнь (DMARD), являются мощными лекарствами, которые уменьшают воспаление и могут остановить прогрессирование ПсА.Они доступны в виде таблеток, могут вводиться самостоятельно или вводиться в виде инфузии. Есть три типа DMARD:
- Традиционные DMARD используются дольше всех и обладают широким иммуносупрессивным эффектом. Чаще всего используется метотрексат. Эти лекарства обычно принимают внутрь, и для их полного действия может потребоваться до трех месяцев.
- Biologics прерывают определенные химические вещества или этапы воспалительного процесса, и обычно они действуют быстрее, чем традиционные DMARD.Их вводят самостоятельно или вводят в виде инфузии в кабинете врача.
- Целевые DMARD , как и биопрепараты, также блокируют определенные стадии воспалительного процесса, но эти лекарства принимаются внутрь.
Каждый человек с ПсА индивидуален. Врачи рекомендуют определенные лекарства в зависимости от:
- Сколько и какие части тела поражены.
- Насколько тяжело заболевание.
- Сколько суставов поражено.
- Лекарственная аллергия и другие состояния здоровья.
- Текущее употребление лекарств.
Воспалительный артрит: причины, симптомы и лечение
Воспалительный артрит — это название, используемое для описания группы заболеваний, вызванных сверхактивной иммунной системой, которая приводит к воспалению. Многие формы этих заболеваний проявляются в основном воспалением суставов, которое проявляется в виде боли и скованности в суставах, но воспалительный артрит может также поражать другие соединительные ткани, включая легкие, сердце, глаза, кожу и другие органы.Важно отметить, что воспаление, поражающее любую часть тела, может привести к необратимым повреждениям.
Воспаление — это
реакция на раздражитель,
вызывает покраснение,
отек и боль.
В обычных ситуациях организм реагирует на инфекцию или присутствие инородного вещества, такого как бактерии, вирус или грибок, производя специальные клетки, называемые лимфоцитами , которые убивают и очищают от вредных «захватчиков». Воспаление — это обычно процесс, который происходит, когда организм привлекает эти особые клетки и использует сложные белки («цитокины и другие химические посредники») для выполнения этой работы.Термин «воспаление» происходит от латинского слова velomare , что означает «поджечь».
Признаки и симптомы воспаления включают:
- тепло
- набухание
- нежность
- Измененная функция пораженного участка
У здорового человека воспаление — это ограниченная и, в конечном счете, полезная реакция для борьбы с инородным веществом. После того, как инфекция или вирус были устранены, воспаление и сопровождающие их отек, жар и болезненность проходят.(Например, рассмотрим незначительную инфекцию пореза или царапины, которая становится нежной, розовой и опухшей, а затем восстанавливает свой нормальный вид и ощущения, когда тело борется с инфекцией.)
У человека с воспалительным артритом иммунная реакция «пошла не так» и неспособна саморегулироваться или останавливаться, и иммунная система включается самостоятельно. Это означает « аутоиммунитет ». Различные виды воспалительного артрита отражают набор «аутоиммунных» заболеваний, при которых организм не может различить собственные здоровые клетки и ткани (т.е. сам) и постороннее вещество.
Аутоиммунитет означает, что
иммунная система задействовала
самостоятельно.
В результате воспаление возникает там, где оно «не нужно», и может периодически и хронически поражать ткани суставов других органов, таких как сухожилия, кожа, глаза или даже сердце и легкие. Продолжительное проникновение в ткань иммунных клеток (таких как лимфоциты или макрофаги) — а также производимых этими клетками веществ-посредников и эффекторов — начинает повреждать пораженные участки, обычно суставные структуры.Люди, которые болеют воспалительным артритом, чаще всего будут испытывать боль, скованность и ограниченное движение в одном или нескольких суставах, а при некоторых типах воспалительного артрита — даже в позвоночнике. В зависимости от типа воспалительного артрита они также могут чувствовать усталость; у них обычно возникают трудности с функционированием. Как уже упоминалось, все типы воспалительного артрита могут поражать другие органы и ткани.
Воспалительный артрит часто можно хорошо контролировать с помощью лекарств и, при более раннем лечении, вызвать ремиссию.Первоначально люди с воспалительным артритом могут испытывать периодические симптомы ( вспышек, ) своего состояния, чередующиеся с разрешением, периоды, когда они не испытывают симптомов. Однако в большинстве случаев заболевание в конечном итоге переходит в хроническую форму, и требуется постоянная медицинская помощь.
Воспалительный артрит — это не то же самое заболевание, что и остеоартрит, тип артрита, который многие люди связывают со старением. (См. Дополнительную информацию об этих различиях на боковой панели.)
Воспалительный артрит vs.Остеоартроз
Важно понимать разницу между этими двумя типами артрита. Остеоартрит — который многие люди обычно называют просто артритом — это состояние, при котором разрушение хряща происходит в одном или нескольких суставах, что приводит к боли, а также некоторой жесткости и воспалению, но это не происходит в результате измененный иммунный ответ организма. Хотя причина всех остеоартритов до конца не изучена, обычно они связаны со старением, «износом» или, в некоторых случаях, с травматическим повреждением сустава.В отличие от воспалительного артрита , остеоартрит ограничивается суставами, включая мелкие суставы позвоночника. Однако ограниченная подвижность, являющаяся следствием остеоартрита, может повлиять на общее состояние здоровья. Например, если остеоартрит поражает колени, и человек не может двигаться так же легко, может произойти увеличение веса, что, в свою очередь, может повлиять на риск высокого кровяного давления или диабета.
Лица с диагнозом остеоартрит проходят лечение у различных специалистов, включая физиотерапевтов, врачей спортивной медицины и физиотерапевтов.Когда потребуется операция, хирурги-ортопеды будут лечить это состояние. Однако большинство людей с воспалительным артритом должны быть осмотрены ревматологом, врачом, специализирующимся на аутоиммунных заболеваниях, и, при необходимости, другими специалистами, которые могут устранить симптомы заболевания, которые влияют на определенные органы или части тела, кроме суставов. Вполне возможно, что у людей, страдающих воспалительным артритом в течение длительного времени, разрушение суставов будет настолько велико, что потребуется ортопедическая операция.Это чаще встречается у тех, кто заболел этим заболеванием много лет назад, до того, как стали доступны более эффективные схемы лечения воспалительного артрита.
Кто такой ревматолог?
Ревматологи — опытные врачи, специализирующиеся на диагностике и лечении воспалительного артрита и аутоиммунных заболеваний, при которых могут быть поражены суставы. Они также заботятся о людях с другими заболеваниями соединительной ткани и остеопорозом. При необходимости ревматолог координирует уход, который получают его пациенты от хирургов и других специалистов, а также от других медицинских работников.
Во многих, но не во всех случаях люди узнают о воспалительном артрите, когда у них появляются симптомы воспаления в одном или нескольких суставах. На простом уровне суставы — это места, где прикреплены две кости. Сустав может быть фиброзным и простым соединением без движения, например суставами в тазу. Однако большинство суставов представляют собой «шарнирные суставы», которые покрыты гладким слоем специальной ткани, называемой хрящом , что обеспечивает плавное движение; примерами являются колени, локти, плечи, бедра или локти.Другие структуры, которые прикрепляют кости друг к другу и к мышцам, включают сухожилия , , ткань, которая прикрепляет мышцы к костям, и связки , , ткани, которые прикрепляют кость к кости. Они также могут быть мишенями воспаления при воспалительном артрите. Кроме того, суставы скрепляются капсулой, своего рода защитным контейнером, который покрыт мембраной, называемой синовиальной оболочкой . При воспалительном артрите воспаление синовиальной оболочки обычно вызывает боль, скованность и припухлость.Это называется «синовит».
Также полезно понимать, что не все суставы одинаковы. Они различаются по форме и размеру, а также по способу передвижения. Например, колено, которое представляет собой шарнирный сустав, позволяет двигаться только в одном направлении, сгибаясь и выпрямляясь. Бедра и плечи, которые являются шаровыми шарнирами, обеспечивают больший диапазон движений. Запястье и средняя часть стопы представляют собой сложные суставы с множеством костей и суставов в одной области.
Типы воспалительных артритов
Для того, чтобы поставить точный диагноз, ревматологи полагаются на анамнез пациента, его или ее суставы и другие симптомы, физическое обследование, анализы крови и, при необходимости, методов визуализации .Визуализация может включать рентген, УЗИ суставов или МРТ, если требуется лучшее понимание болезни пациента. Если повреждение суставов уже заметно, это указывает на то, что тип воспалительного артрита может быть более агрессивным с более высоким риском большего повреждения. Есть много типов воспалительного артрита. Однако наиболее распространены следующие состояния:
Ревматоидный артрит (РА): наиболее распространенная форма воспалительного артрита, как правило, поражаются мелкие суставы рук и ног, и чаще всего поражается более одного сустава.Очаг воспаления находится в синовиальной оболочке (слизистой оболочке сустава или сухожилия), которая может стать опухшей, горячей, болезненной и жесткой и в конечном итоге повреждается при длительном воспалении. У 30-60% пациентов с РА положительные анализы крови, такие как ревматоидный фактор (RF) или антициклических цитруллинированных пептидных антител (анти-CCP), помогают подтвердить диагноз. РА может быть очень разрушительной и обезображивающей формой артрита. Чтобы предотвратить разрушение суставов, важно контролировать воспаление в синовиальной оболочке.При РА также могут быть поражены другие органы и системы организма, включая сердце, легкие и глаза.
Спондилоартропатии составляют еще одну группу типов воспалительных артритов, при которых воспаление связок, прикрепляющихся к позвонкам, — костей позвоночника — часто выражено. Очень часто воспаление связок возникает в месте их прикрепления к костям. Эти типы артрита также могут поражать суставы по всему позвоночнику, связки вокруг пальцев ног и пальцев рук, а также поражать как большие, так и мелкие суставы.Помимо поражения периферических суставов и суставов таза или позвоночника, у людей со спондилоартропатиями могут быть задействованы и другие системы органов. Например, у них также может быть воспалительное заболевание кишечника, которое поражает толстую и тонкую кишку, вызывая боль и другие желудочно-кишечные симптомы. Это может быть воспаление глаз или поражение кожи, состояние, известное как псориаз.
Хотя пациенты со спондилоартропатиями могут иметь признаки всех подтипов, их обычно называют в соответствии с преобладающей картиной артрита и других вовлеченных органов.К ним относятся:
- Псориатический артрит: форма воспалительного артрита, возникающая при псориазе, кожное заболевание, которое проявляется в виде красной чешуйчатой, иногда зудящей сыпи, которая обычно возникает на коленях, локтях и коже черепа, но может возникать на любом участке тела, в том числе внутри ушей, паха и ягодичных складок. Это также может вызвать изменения самого ногтя.
Заболевание может поражать как крупные суставы, так и дистальные мелкие суставы кистей или стоп, и может вызывать полный отек пальца руки или ноги, состояние, которое также называется дактилитом .(Диагноз псориаза относится только к кожному заболеванию.) У людей с псориатическим артритом также может быть воспаление спинного мозга.
- Реактивный артрит: воспалительный артрит, который возникает после заражения инфекцией, такой как диарейные заболевания, вызванные определенными бактериями, некоторые из которых связаны с пищевым отравлением, или инфекцией, передающейся половым путем, например хламидиозом. Реактивный артрит — наименее распространенная из спондилоартропатий и может полностью исчезнуть в течение 12 месяцев.Это отличается от болезни Лайма (и не включает).
- Анкилозирующий спондилит (AS): эта форма воспалительного артрита в первую очередь поражает позвоночник и тазовые суставы, грудину (грудную кость) и крупные суставы тела. Со временем воспаление может привести к заметному снижению подвижности позвоночника.
- Сакроилеит : ревматологи часто делают снимки задних тазовых суставов, также известных как крестцово-подвздошные суставы. Воспаление суставов называется «сакроилеит ».Люди, у которых это было много лет, будут иметь аномальные крестцово-подвздошные суставы на определенных рентгеновских снимках этих суставов. Если результаты не могут быть видны на рентгеновском снимке, врачи могут сделать МРТ, чтобы подтвердить наличие сакроилеита. Примерно от одной трети до половины людей с AS имеют ген под названием HLAB27, наличие которого может помочь диагностировать это состояние. Однако до 10% всего населения имеют этот ген, поэтому наличие гена без симптомов воспалительной боли в спине не имеет смысла и не обязательно означает наличие или развитие АС.
- Подагра: эта форма воспалительного артрита возникает в результате избытка мочевой кислоты (химического вещества, которое образуется в результате расщепления в организме определенных веществ, называемых пуринами) в крови. У людей, страдающих подагрой, мочевая кислота кристаллизуется в суставах, вызывая болезненные приступы в пораженной части тела — часто сначала в большом пальце ноги. Другие суставы, которые могут быть поражены, включают лодыжку, стопу или колени, а в тяжелых случаях — запястья, локти и пальцы. При подагре, как и при CPPD (см. Ниже), когда белые кровяные тельца окружают кристаллы, выделяются химические вещества, которые вызывают воспалительный процесс.Мочевая кислота также может кристаллизоваться в виде камней в почках и может повредить почки. Людям, страдающим приступами подагры, часто необходимы пожизненные лекарства для предотвращения избыточного образования мочевой кислоты.
- CPPD (болезнь отложения дегидрата пирофосфата кальция): это еще одна форма артрита, вызванного кристаллами. CPPD возникает, когда соли кальция образуются в суставах и поглощаются лейкоцитами, вызывая воспалительную реакцию. Чаще всего поражаются запястья и колени.
- Ревматическая полимиалгия (PMR): эта форма воспалительного артрита вызывает боль и скованность во многих частях тела. Слово полимиалгия относится к влиянию заболевания на несколько (поли) групп мышц и областей суставов (-алгия означает боль). Обычно поражаются плечевые зоны, поясница, бедра и бедра; иногда воспаляются и другие суставы, например запястье или колено. Начало может быть медленным или внезапным и, в частности, связано с выраженной скованностью по утрам, что затрудняет функционирование пациентов.Врач диагностирует это состояние на основе истории болезни пациента и физического обследования, а также путем анализа крови на маркеры воспаления, такие как скорость оседания эритроцитов (СОЭ) или С-реактивный белок (СРБ), которые обычно высоки. состояние. ПМР обычно возникает у людей старше 50 лет и чаще у людей в возрасте от 70 до 90 лет. Считается, что ПМР влияет на кровеносные сосуды. Следовательно, до 15% людей, у которых развивается это состояние, также имеют височный артериит (TA), состояние, при котором височная артерия (артерия у виска) воспаляется и становится болезненной.Временная боль может проявляться как головная боль, болезненность кожи головы, боли в челюсти, языке или руке.
Воспалительный артрит
может поражать людей в любом возрасте,
даже детей. - Ювенильный воспалительный артрит (ЮИА): воспалительный артрит, поражающий молодых людей в возрасте до 16 лет. Большинство форм воспалительного артрита, наблюдаемого у взрослых, могут начаться в детстве или подростковом возрасте, хотя начало и проявления могут немного отличаться у молодых пациентов. Используются аналогичные подходы к лечению.Однако у детей и подростков могут быть уникальные формы воспалительного артрита. Как и у взрослых, ЮИА вызывает воспаление суставов, а иногда и позвоночника и связок. Когда поражены суставы, опухоль или проблемы с подвижностью могут быть единственными признаками этого заболевания. Например, у маленького ребенка первыми признаками этого состояния может быть хромота. Поскольку молодые люди все еще растут, особое беспокойство вызывает повреждение суставов, которое может препятствовать росту. ЮИА может быть связан с другими осложнениями.Больше всего беспокоит воспаление глаз, поскольку его нелегко обнаружить, оно часто протекает бессимптомно и может вызвать слепоту. Дети с ЮИА могут страдать в течение ограниченного периода в несколько месяцев или на всю жизнь. Важно, чтобы дети и подростки с ЮИА были обследованы детским ревматологом.
Ревматологи и исследователи определили дополнительные формы воспалительного артрита; однако многие из них встречаются редко. Эти формы рассматриваются, когда клиническая информация (история болезни, тесты и изображения) не подтверждают один из наиболее распространенных типов заболевания.
Хотя приведенные выше категории полезны для описания воспалительного артрита и выявления наиболее распространенных форм, у многих людей с воспалительным артритом на самом деле смешанные диагнозы (то есть более одного состояния) и множество различных симптомов. Например, у некоторых пациентов с РА может быть синдром Шегрена, аутоиммунное заболевание желез, производящих влагу, таких как слюнные и слезные железы. Кроме того, у человека может быть диагностирован единственный тип воспалительного артрита, а затем со временем могут развиться другие формы заболевания.Например, у пациентов с анкилозирующим спондилитом могут развиться признаки псориатического артрита или воспаления глаз. Поэтому лечение должно быть адаптировано к конкретным потребностям пациента в любой момент времени. Это означает, что человеку с воспалительным артритом необходимо регулярно посещать ревматолога, и ему, возможно, потребуется регулярно посещать более одного врача, чтобы контролировать симптомы и поддерживать хорошее качество жизни.
Лекарства от воспалительного артрита
Хотя в настоящее время не существует лекарства от воспалительного артрита, врачи и другие поставщики медицинских услуг могут давать рекомендации по образу жизни и назначать лекарства, которые направлены на контроль воспалительного процесса и, следовательно, на уменьшение его симптомов и признаков.У пациентов, у которых процесс хорошо контролируется, прогрессирование — и потенциальный ущерб в результате заболевания — можно замедлить, а часто и остановить. Лечение наиболее эффективно, если оно начинается на ранней стадии заболевания. За последние два десятилетия исследования в этой области привели к значительному улучшению медицинской помощи. Недавние разработки в стратегиях лечения также значительно улучшили долгосрочные результаты воспалительного артрита.
Лекарства от воспалительного артрита делятся на одну из следующих категорий:
- Нестероидные противовоспалительные препараты (НПВП): , как следует из названия, эта группа лекарств уменьшает воспаление, в частности, препятствуя выработке простагландинов , химических веществ, вызывающих боль и воспаление.
- Кортикостероиды , такие как , преднизон , обладают множественным действием. Они могут уменьшить воспаление и подавить иммунную систему, но также могут повлиять на прочность костей и сделать человека более восприимчивым к инфекциям, диабету и гипертонии. Ревматологи предпочитают ограничивать продолжительность терапии этими сильнодействующими препаратами из-за множества побочных эффектов или вообще не использовать их.
При лечении почти
всех форм воспалительного артрита,
НПВП и / или кортикостероидная терапия
временно используются для контроля
обострений и симптомов заболевания. - Противоревматические препараты, изменяющие болезнь (DMARD): Эта группа лекарств необходима для лечения воспалительного артрита. Было показано, что они замедляют или изменяют прогрессирование поражения суставов (как видно на рентгеновском снимке) у людей с такими формами воспалительного артрита, как ревматоидный артрит, псориатический артрит или ювенильный воспалительный артрит. БПВП — это лекарства, которые используются в течение длительного времени для контроля воспалительного артрита или в стадии ремиссии, и во многих случаях известно, что они предотвращают повреждение от болезни.Обычно они не действуют сразу на воспалительную реакцию, но могут потребоваться недели или даже несколько месяцев, чтобы они стали полностью эффективными. Одним из наиболее часто используемых и хорошо зарекомендовавших себя лекарств в этом классе является метотрексат , который эффективен не только при ревматоидном артрите, но также при ювенильном воспалительном артрите и, возможно, при псориатическом артрите. Другие используемые традиционные DMARD включают гидроксихлорохин, сульфасалазин, миноциклин и лефлуномид .Доступные дополнительные типы DMARD включают новое поколение лекарств, называемых biologics (см. Ниже), обычно называемых биологическими DMARD, чтобы отличить их от традиционных DMARD. Традиционные DMARD часто используются в сочетании с другими традиционными DMARD или биологическими препаратами, чтобы контролировать заболевание. Биопрепараты никогда не сочетаются.
- Biologics : Эти новые типы DMARD обладают более быстрым действием, чем традиционно используемые препараты этой категории. Биологические препараты нацелены на конкретную молекулу или белок, который участвует в воспалительном процессе.Большинство DMARD представляют собой настоящие антитела, которые представляют собой белки, и их следует вводить в виде инъекций либо под кожу (с интервалом от одной до четырех недель), либо путем внутривенной инфузии (с интервалом от одного до шести месяцев). Хотя биопрепараты более дорогостоящие и иногда более сложные в использовании из-за вызываемой ими иммуносупрессии, известно, что они значительно улучшают прогноз и функции людей, живущих с воспалительным артритом, особенно тех, кто не отвечает на лечение традиционными DMARD.
Поскольку лекарства, используемые для лечения воспалительного артрита, влияют на иммунную систему и могут иметь побочные эффекты, ревматологи внимательно следят за своими пациентами на протяжении всего лечения.Это может включать регулярные посещения врача и анализы крови.
Помимо медикаментозного лечения, люди с воспалительным артритом получают пользу от здорового сбалансированного питания и поддержания оптимального веса, чтобы минимизировать нагрузку на суставы.
В случаях, когда лечение и другие меры не помогли справиться с болезнью и произошло повреждение суставов, некоторым людям с постоянной болью и ограничениями движений может потребоваться операция. Хирургия обычно включает восстановление или замену полностью поврежденных суставов или восстановление разорванных сухожилий или связок.Однако пациенты с воспалительным артритом имеют сложные периоперационные потребности, так как у них могут быть повреждены несколько суставов, что может создать проблемы для их медицинской бригады. Во время операции может потребоваться изменить схемы приема лекарств, используемые для борьбы с артритом, чтобы снизить риск кровотечения и инфекции.
Комбинированная программа лечения артрита , или CAP, в HSS состоит из хирургов и ревматологов, которые занимаются лечением пациентов с воспалительным артритом и другими ревматическими заболеваниями, которым требуется ортопедическая хирургия, которые знакомы с хирургическими, медицинскими и реабилитационными методами. потребности пациентов с воспалительным артритом.Это сотрудничество привело к превосходным результатам для этих сложных пациентов [1, 2]
Вопросы и информация для ревматолога
Планируете ли вы первоначальный визит к ревматологу для оценки или собираетесь посетить своего давнего поставщика медицинских услуг, чтобы получить максимум от посещения кабинета врача, примите во внимание следующее:
- Принесите полный список лекарств, которые вы принимаете, а также любые витамины или добавки (даже если вы раньше посещали этого врача, если вы посещаете других врачей, ваши лекарства или добавки могли измениться с момента вашего последнего посещения).
- Если вы уже принимаете лекарства, сделайте заметки о любых реакциях или побочных эффектах, которые, по вашему мнению, могут быть связаны с принимаемыми вами лекарствами.
- Будьте готовы сообщить о любых физических или эмоциональных изменениях, которые вы испытываете, независимо от того, связаны ли они строго с вашим воспалительным артритом, и
- Принесите отчеты или копии любых анализов крови или визуализаций (рентгеновские снимки, ультразвук, МРТ суставов, которые были сделаны для лучшего понимания вашего артрита.
- Принесите список любых вопросов, которые у вас есть по любому аспекту вашего лечения.
- Если это ваш первый визит, будьте готовы предоставить список всех состояний здоровья, перенесенных ранее операций и любых аллергий.
Некоторые люди также считают полезным взять с собой на прием к врачу любимого человека, друга или опекуна, чтобы иметь второй «набор ушей» для получения любой новой информации или инструкций. Иногда близкие члены семьи не могут полностью понять влияние воспалительного артрита, и им может быть полезно присоединиться к вам на визите к ревматологу.
Заключительная записка
Диагноз воспалительного артрита поначалу может показаться несколько сложным. Могут потребоваться недели или даже месяцы, чтобы смириться и понять, что может означать воспалительный артрит в жизни человека. Однако, установив тесные рабочие отношения со своим ревматологом и другими опекунами, вы можете многое сделать для контроля воспалительного артрита и поддержания независимого, продуктивного и активного образа жизни.
В дополнение к предоставлению передовой медицинской помощи Центр воспалительного артрита предлагает услуги по эмоциональным / психологическим аспектам заболевания и имеет группу поддержки, где люди с воспалительным артритом могут встречаться и учиться друг у друга.Узнайте больше о Центре воспалительного артрита.
Бикерк В.П. . Управление ревматоидным артритом: недавно диагностированный пациент. Целевое лечение ревматоидных заболеваний. изд. IBSN: 978-1-4160-9993-2. 2009. 17-26
Bykerk VP , Crow MP: Введение в ревматическое заболевание. Редактор: Учебник медицины Сесила, ожидает публикации, представлен в 2014 г.
Гудман С.М. . Ревматоидный артрит: предоперационная оценка операции по полной замене тазобедренного сустава и коленного сустава. J Clin Rheum 2013 июн; 19 (4): 187-92. DOI: 10.1097 / RHU.0b013e318289be22.
Гудман С.М. , Фигги М. Артропластика нижних конечностей при воспалительном артрите: предоперационное и периоперационное ведение. J Am Acad Orthop Surg. июнь 2013; 21 (6): 355-63. DOI: 10.5435 / JAAOS-21-06-355.
Резюме Нэнси Новик
Изображения любезно предоставлены ACR Imagebank
Добавлено: 07.04.2015
Авторы
Инфекционный артрит | UW Orthopaedics and Sports Medicine, Сиэтл
Следите за нашим блогом
http: // плечевой артрит.blogspot.com/
В этой статье
Основы инфекционного артрита
Инфекционный артрит — это форма артрита, вызванная инфекцией. Его еще называют «септический артрит».
Инфекции
Инфекция — это болезнь, вызываемая определенными типами микробов. Есть три основных вида микробов, которые могут вызывать инфекции: бактерии, вирусы или грибки.
Обычно эти микробы не встречаются в организме человека. Они могут жить в воздухе в сырой пище, растениях, почве, животных или мусоре.Попадая в организм человека, эти микробы обычно вызывают заболевание. Врачи называют болезнь, непосредственно вызванную одним из этих микробов, «инфекцией».
Артрит
Артрит означает воспаление суставов («артр-» = сустав; «-ит» = воспаление). Существует более 100 видов артрита. Как человек узнает, есть ли у него воспаление в суставе или другой части тела. ? Обычно эта область становится теплой, болезненной, опухшей, красной и / или жесткой.
Прогноз
В отличие от других видов артрита, инфекционный артрит обычно не является длительным заболеванием.При своевременном и правильном лечении это обычно излечимая форма артрита. Однако без надлежащего лечения инфекционный артрит может привести к серьезным повреждениям пораженных суставов и распространиться на другие части тела. Вот почему важно распознать симптомы инфекционного артрита и получить своевременное лечение.
Анатомия
Инфекционный артрит может развиться без какой-либо другой инфекции. Однако обычно это результат предыдущей инфекции. Микроб сначала вызывает инфекцию в другом месте тела, а затем распространяется на один или несколько суставов, вызывая инфекционный артрит.
Микроб может проникнуть практически через любое место в теле человека. Наиболее частыми местами проникновения являются кожа человека, горло, уши или нос. Попав внутрь организма, микробы могут попасть в кровоток. Оттуда они могут добраться до суставов человека (или в любое место, подходящее для их проживания). Иногда бактерия, вирус или грибок могут попасть в сустав человека прямо через рану.
Чаще всего поражается только один сустав. Иногда вовлекаются два или три сустава.Чаще всего поражаются крупные суставы, особенно плечи, бедра и колени, хотя могут поражаться и другие суставы.
Иногда состояние, называемое узловатой эритемой, может возникать вместе с инфекцией. Хотя это чаще всего связано с туберкулезом и инфекциями, вызываемыми определенными грибами, это не связано непосредственно с этими инфекционными микробами. Самый заметный симптом узловатой эритемы — красные болезненные шишки размером с четверть на коже голеней, а иногда и на других частях тела.Другие симптомы, которые могут появиться, включают воспаление голеностопного сустава (а иногда и других суставов) и лихорадку.
Причины инфекционного артрита
Инфекционный артрит может быть вызван бактериями, вирусами или грибками.
Бактерии
Большинство видов инфекционного артрита вызывается бактериями. Есть много разных видов бактерий, вызывающих самые разные инфекции. Бактерии, которые могут вызывать инфекционный артрит, включают: гонококк, некоторые грамположительные бактерии, некоторые грамотрицательные бактерии, спирохеты и туберкулез.Описание этих бактерий и вызываемых ими симптомов приводится ниже.
Гонококк
Гонококк — это название бактерии, вызывающей гонорею. Гонорея — болезнь, передающаяся половым путем. В первую очередь это влияет на область гениталий. Однако бактерия гонококка может перемещаться через кровоток в другие части тела. Если он оседает в одном или нескольких суставах, инфекционный артрит может развиться в этих суставах и в области, окружающей суставы. Гонококк обычно поражает коленные суставы, а также может поражать сухожилия и сумку, вызывая тендинит и бурсит.
Этот инфекционный артрит может развиться в течение нескольких дней или недель после появления симптомов гонореи. У женщин встречается чаще, чем у мужчин. Для женщин симптомы гонореи не так очевидны. Поэтому женщины обычно обращаются за лечением позже мужчин. Такая задержка в лечении дает бактериям больше времени на прохождение через кровоток.
Симптомы инфекционного артрита, вызванного гонококком, могут включать:
- лихорадка
- озноб
- Боль в животе у женщин
- Выделения из полового члена или влагалища
- сыпь, которая проявляется в виде нескольких красных пятен, заполненных гноем размером с десять центов, которые возвышаются в центре
- Воспаление сухожилий (связок, соединяющих кости с мышцами)
- Артрит, развивающийся в суставах, таких как колени или запястья
Этот тип артрита следует лечить немедленно — как только вы заметили симптомы — чтобы предотвратить серьезное повреждение суставов.
Гонорея передается от человека к человеку половым путем. Поэтому следует проявлять осторожность в сексуальных отношениях, где есть вероятность заразиться. Распространение гонореи обычно можно предотвратить, правильно используя презервативы. Каждому, кто думает, что он или она может быть заражен гонореей, следует как можно скорее обратиться к врачу. Соответствующее лечение антибиотиками может предотвратить повреждение суставов и других частей тела.
Грамположительные бактерии
Существует несколько различных видов грамположительных бактерий.Они называются грамположительными, потому что при смешивании в лаборатории с раствором, называемым «пятно по Граму», они приобретают синевато-пурпурное пятно или цвет. Некоторые из грамположительных бактерий, которые могут вызывать инфекционный артрит: стафилококк, стрептококк и пневмококк.
Эти грамположительные бактерии вызывают другие заболевания, такие как менингит, пневмония или абсцесс. Часто у людей с этими заболеваниями развивается инфекционный артрит, когда бактерии распространяются на сустав и вызывают воспаление.В других случаях грамположительные бактерии вызывают инфекционный артрит, но никаких других заболеваний не обнаруживается.
Стафилококк — вторая по частоте причина инфекционного артрита. Его часто называют «стафилококковой инфекцией». Инфекция стафилококка может возникнуть в результате инфекции кожи или носовых пазух или после операции. Люди, страдающие ревматоидным артритом или принимающие стероиды или иммунодепрессанты (такие как имуран, цитоксан и метотрексат), более склонны к инфекционному артриту от бактерий стафилококка.
Симптомы «инфекции стафилококка» в суставе могут включать:
- лихорадка
- покраснение, припухлость, сильная болезненность в одном суставе
- Гной (желтовато-белое вещество), вытекающий из раны или абсцесса
Грамотрицательные бактерии
Эти бактерии называются грамотрицательными, потому что они не приобретают синевато-пурпурный цвет при смешивании с окраской по Граму. У них меньше шансов вызвать инфекционный артрит, чем у грамположительных бактерий.Грамотрицательные бактерии обычно заражают людей, чья система защиты от бактерий (иммунная система) уже ослаблена.
Hemophilus — это грамотрицательная бактерия, вызывающая сильную боль в горле и менингит. Это основная причина инфекционного артрита у младенцев, но редко вызывает его у взрослых.
Болезнь спирохет-Лайма
Спирохеты — это бактерии, которые под микроскопом кажутся спиралевидными. Есть много разных видов спирохет. Один из видов (называемый боррелиями) вызывает форму инфекционного артрита, называемую болезнью Лайма.Заболевание возникает у людей в результате укуса клеща. Болезнь Лайма может любой человек, но чаще она встречается у детей.
Спирохеты Borrelia переносятся маленьким клещом (Ixodes), который живет на оленях и мышах. Весной и в начале лета встречается в лесных районах. Во многих районах страны зарегистрированы случаи болезни Лайма. Однако большинство случаев заболевания происходит в семи штатах: Нью-Йорк, Нью-Джерси, Род-Айленд, Коннектикут, Массачусетс, Висконсин и Миннесота.
Зараженные люди могли не заметить клеща, потому что он очень маленький.Он овальной формы, имеет восемь ножек и часто не больше булавочной или спичечной головки.
Когда клещ кусает кого-то, он вводит спирохету в кровоток человека. Симптомы инфекции обычно проявляются не раньше, чем через 1-3 недели после укуса.
Возможно, вы захотите защитить себя и других от болезни Лайма, когда будете посещать лесные районы или озерные районы, как предложено ниже.
Следующие меры могут помочь предотвратить укусы клещей:
- носить длинные рукава и брюки
- носки через штанины
- носить закрытую обувь
- носить шляпу
- использовать средство от клещей на одежде
- После этого примите душ и проверьте на наличие клещей, в частности, проверьте руки, ноги и линию роста волос
Симптомы ранней болезни Лайма включают:
- Кожная сыпь диаметром 5-20 дюймов.Он белый в центре и ярко-красный снаружи. Центр твердый и горячий на ощупь. Это может произойти вокруг укуса и на разных частях тела. Это может длиться до месяца.
- Гриппоподобные симптомы: лихорадка и озноб, утомляемость, головная боль, рвота и болезненность во всем.
- Боль и припухлость в суставах обычно в коленях, а иногда также в бедрах, плечах и лодыжках.
- Боль в горле, сухой кашель, ригидность шеи, опухшие железы.
- Головокружение и чувствительность к солнечному свету.
При отсутствии лечения спирохета может распространиться на мозг, сердце и нервную систему человека. Это может привести к появлению таких симптомов, как:
- Временный паралич лица
- Онемение и покалывание в руках или ногах
- сильные головные боли, депрессия, провалы памяти
- нарушение координации мышц
- проблемы с сердцем.
При правильном лечении болезнь Лайма обычно проходит в короткие сроки. Однако, если не диагностировать и не лечить должным образом, симптомы могут стать более серьезными и повторяться несколько раз в течение года и более.
Бактерии туберкулеза
Бактерия, вызывающая туберкулез, также может вызывать инфекционный артрит. Сегодня это гораздо менее распространено, чем было много лет назад. Когда это действительно происходит, он часто очень медленно развивается и обычно распространяется из легких, поражая только один сустав.
Вирусы
Инфекционный артрит также может быть вызван вирусами. Обычно это вызвано вирусной инфекцией, которая уже присутствует в организме человека. Инфекционный гепатит, эпидемический паротит и инфекционный мононуклеоз — это вирусные инфекции, которые могут привести к короткому приступу инфекционного артрита.Обычно воспаление суставов длится не более одной-двух недель. Немецкая корь также может вызывать инфекционный артрит, который иногда может длиться до одного года после исчезновения кори.
Грибы
Грибы — наименее частая причина инфекционного артрита. Артрит, вызванный грибком, обычно развивается очень медленно. Типы грибов, которые могут вызывать артрит, обычно встречаются в почве, птичьем помете и некоторых растениях (особенно розах). Фермеры и садоводы, выращивающие курятины, особенно подвержены этому типу артрита.
Различия между видами инфекций
Бактериальные, вирусные и грибковые инфекции отличаются друг от друга следующим образом:
Бактериальная инфекция:
- Обычно находится в одном месте или районе
- Обычно сопровождается лихорадкой и дрожащим ознобом
- Обычно начинается внезапно
- Обычно излечивается приемом антибиотиков
Вирусная инфекция:
- Боль по всей поверхности
- Обычно умеренная температура или ее отсутствие
- Не лечится антибиотиками
- Обычно уходит сам по себе
Грибковая инфекция:
- Может быть в одной области или по всему телу
- Может быть субфебрильная температура или совсем ее нет
- Обычно начинается довольно медленно в течение недель или месяцев
- Обычно лечится противогрибковыми препаратами
Может ли операция на пародонте вызвать инфекционный артрит?
Любые значительные манипуляции с деснами могут вызвать попадание бактерий в кровоток — даже чистка зубов при заболеваниях десен.Здоровье пародонта очень важно. В редких случаях заболевание пародонта может вызвать инфекционный артрит, особенно когда проводится обширная стоматологическая работа. Мы беспокоимся об этом, в частности, о тех, у кого есть искусственные суставы, поскольку они не могут бороться с бактериями, которые могут попасть в кровоток. Инфекционный артрит чаще встречается у людей с аномальными суставами, особенно у людей с ревматоидным артритом, у людей с искусственными суставами или у людей с диабетом. Тем, у кого артрит или установлены искусственные суставы, проконсультируйтесь с ревматологом или ортопедом перед выполнением стоматологической работы.Может быть, подойдет антибиотик за 1 час до и через 8 часов.
Диагностика инфекционного артрита
Чтобы определить, есть ли у человека инфекционный артрит, врач сначала спросит о его симптомах и любых других заболеваниях.
Врач захочет узнать о недавних поездках, болезнях или контактах с людьми, перенесшими инфекции. Условия работы или дома также могут дать врачу подсказку о болезни.
После изучения истории болезни врач проведет медицинский осмотр и назначит специальные анализы.Можно сделать рентген, чтобы определить, есть ли повреждение сустава. Чтобы определить наличие инфекции, можно провести различные лабораторные исследования.
Очень важно определить конкретный микроб, вызывающий инфекцию. Бактерии и грибки обычно можно определить по суставной жидкости, крови, моче или инфицированной области. Врач почти всегда захочет удалить и исследовать жидкость из инфицированного сустава. При подозрении на туберкулез или грибок необходимо удалить крошечный кусочек ткани сустава.Это называется биопсией. В лаборатории жидкость или ткань исследуют под микроскопом, чтобы определить, какие бактерии или грибки присутствуют.
Вирусная инфекция обычно диагностируется на основании симптомов и истории болезни человека. После того, как инфекция присутствует в течение нескольких недель или дольше, анализы крови могут показать наличие и количество собственных антивирусных белков (антител) человека в ответ на вирусную инфекцию.
Лечение инфекционного артрита
Чаще всего люди с инфекционным артритом нуждаются в госпитализации для диагностики и лечения; лечение и продолжительность пребывания будут варьироваться в зависимости от типа имеющегося инфекционного артрита.
Лечение бактериальных инфекций
Почти всем людям, чей инфекционный артрит вызван бактериями, назначают антибиотики. Антибиотики — это лекарства, которые борются с бактериями. Разные антибиотики уничтожают разные бактерии. Следовательно, назначаемый антибиотик зависит от типа присутствующих бактерий.
Антибиотики можно принимать внутрь или вводить через вену. При введении через вену это называется внутривенной или внутривенной инъекцией. При внутривенном введении антибиотик попадает прямо в кровоток.Это позволяет лекарству для борьбы с инфекцией быстрее перемещаться в более высокой концентрации прямо к инфицированному суставу.
Часто антибиотики могут уничтожить инфекцию за несколько дней или недель. В некоторых случаях антибиотики необходимо принимать в течение нескольких месяцев. Не забывайте принимать антибиотики в течение указанного количества дней, даже если симптомы исчезнут. Многие люди думают, что могут прекратить прием лекарства, когда симптомы исчезнут. Даже если симптомы исчезнут, бактерии все еще могут присутствовать. Если не уничтожить антибиотик, бактерии могут повторно заразить этот участок.
Лечение вирусных инфекций
Как правило, инфекционный артрит, вызванный вирусом, проходит сам по себе. Лекарств для лечения вирусных инфекций нет. Обычно рекомендуется отдых в постели и обильное питье.
Лечение грибковых инфекций
Грибковые инфекции часто трудно поддаются лечению. Врачи могут назначить лекарство от грибка. Это может потребоваться в течение нескольких месяцев. Иногда проводится операция по очистке инфицированного сустава.Грибковые инфекции трудно полностью устранить. Даже после успешного лечения они могут повториться.
Лечение воспаления
При всех типах инфекционного артрита врач может назначить лекарство для снятия боли и воспаления. Это так называемые противовоспалительные препараты.
Во многих случаях врачу может потребоваться дренировать один или несколько суставов. Это делается путем введения иглы в сустав и забора жидкости. Эта процедура обычно проста и обычно безболезненна.Это делается для удаления любых вредных веществ, выделяемых бактериями или клетками, борющимися с бактериями. Отток жидкости из суставов может потребоваться несколько раз. В большинстве случаев повторный дренаж вместе с высокими дозами антибиотиков внутривенно может предотвратить необходимость хирургического вмешательства.
Другие виды лечения
Лечение артрита может также включать отдых и защиту суставов. Шины можно использовать для ограничения движения. Это помогает уменьшить боль и повреждение тканей.
После того, как инфекция пройдет, врач будет часто рекомендовать упражнения для наращивания мышечной силы.Могут быть рекомендованы другие упражнения для увеличения диапазона движений сустава. Физиотерапевт может продемонстрировать упражнения, которые можно выполнять дома, и помочь с ними.
Краткое описание инфекционного артрита
- Инфекционный артрит — это форма артрита, вызываемая бактериями, вирусами или грибками.
- Воспаление суставов может вызывать множество различных инфекций. Этот тип артрита почти всегда излечим.
- Если инфекция диагностируется и проводится своевременное лечение, стойкого повреждения суставов обычно не наблюдается.Если инфекцию не лечить на ранней стадии, это может привести к необратимому повреждению суставов. Бактериальные и грибковые инфекции обычно лечатся лекарствами. Вирусная инфекция обычно проходит сама по себе.
- Чаще всего люди с инфекционным артритом могут вернуться к своей обычной деятельности после того, как инфекция пройдет.
Кредиты
Некоторые из этих материалов также могут быть доступны в брошюре Arthritis Foundation.
Адаптировано из брошюры, первоначально подготовленной для Фонда артрита Фрэнком Р.Шмид MD. Этот материал защищен авторским правом.
Что такое мигрирующий артрит?
Что такое мигрирующий артрит?
Мигрирующий артрит возникает, когда боль распространяется от одного сустава к другому. При этом типе артрита первый сустав может почувствовать себя лучше до того, как начнется боль в другом суставе. Хотя мигрирующий артрит может поражать людей с другими формами артрита, он также может быть результатом серьезного заболевания.
Артрит — это широкий термин, обозначающий воспаление (отек) суставов.Боль возникает, когда суставное пространство между костями опухает. Это может происходить в течение многих лет или может произойти внезапно. Мигрирующий артрит чаще всего встречается в следующих случаях:
- Остеоартрит: разрушение хряща, покрывающего кости в суставах
- Ревматоидный артрит (РА): аутоиммунное заболевание, при котором ваше тело атакует здоровые ткани
- Подагра: форма вызванного артрита за счет накопления кристаллов между суставами
- Волчанка: воспалительное заболевание, при котором ваша иммунная система атакует суставы и ткани вашего тела
Хроническое воспаление часто является определяющим фактором распространения артрита.При РА разрушение суставных тканей может увеличить риск мигрирующего артрита. Хронический отек, связанный с волчанкой, может в любой момент вызвать миграцию боли. Пациенты с подагрой часто испытывают боль из-за кристаллизации между суставами пальцев ног, прежде чем она переместится в другие суставы.
Вы не можете предсказать, когда артрит распространится, поэтому важно начать лечение как можно скорее.
Наличие артрита, безусловно, увеличивает риск мигрирующей боли в суставах, но это не означает, что это единственная причина мигрирующего артрита.Ревматическая лихорадка, воспалительное заболевание, является частой причиной мигрирующего артрита. Эта лихорадка возникает из-за ангины и может вызвать отек суставов и боль, а также другие осложнения.
Другие воспалительные заболевания, которые могут вызвать мигрирующий артрит:
Боль часто является первым симптомом, который вы замечаете, когда что-то не так с вашим телом. Боль в определенном суставе может привести к подозрению на артрит или другое заболевание. Когда боль прекращается и переходит в сустав другой части тела, возможно, у вас мигрирующий артрит.Мигрирующий артрит также может вызывать:
- покраснение от заметно опухших суставов
- высыпания
- лихорадку
- изменение веса
Прекращение боли часто является единственным приоритетом для пациентов с артритом. Но для настоящего облегчения также важно вылечить воспаление, которое вызывает у вас боль. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут быть эффективными при лечении как боли, так и воспаления. Напроксен — это распространенное лекарство, отпускаемое по рецепту, которое используется для лечения отека артрита.Для немедленного облегчения боли врач может также назначить кремы для местного применения.
Заблаговременное лечение боли в суставах и воспалений может снизить вероятность миграции.
Лекарства играют ключевую роль в лечении мигрирующего артрита. Ваш образ жизни также может помочь определить долгосрочные перспективы вашего состояния.
 Наиболее часто начинается с поражения больших пальцев ног.
Наиболее часто начинается с поражения больших пальцев ног.
 Отличается постоянной болезненностью в пораженной области. Суставы деформируются, отекают, на коже появляются ревматоидные узелки. У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки;
Отличается постоянной болезненностью в пораженной области. Суставы деформируются, отекают, на коже появляются ревматоидные узелки. У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки; Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца;
Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца; Является последствием вывихов, переломов и растяжения связок, повреждения сухожилий, сильных ушибов. При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений;
Является последствием вывихов, переломов и растяжения связок, повреждения сухожилий, сильных ушибов. При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений;