МРТ позвоночника и возможные заболевания внутренних органов
Современная медицина доказала связь поражения отдельных позвонков и различных заболеваний внутренних органов. МРТ- исследование позвоночника позволяет выявить нарушения. При поражении отдельных позвонков можно определить: какой орган при этом страдает в организме.
Шейный отдел позвоночника
Первый шейный позвонок (С 1, атлант): Головные боли, мигрень, ослабление памяти, хроническая усталость, головокружение, артериальная гипертензия, недостаточность мозгового кровообращения.
Второй шейный позвонок (С 2, осевой позвонок). Воспалительные и застойные явления в придаточных пазухах носа, боли в области глаз, ослабление слуха, боли в ушах.
Третий шейный позвонок (С З). Лицевые невралгии, шум, свист в ушах, угри и прыщи на коже лица, зубная боль, кариес, кровоточивость десен.
Четвертый шейный позвонок (С 4). Хронический ринит, ослабление слуха, трещины в области губ, судороги мышц оральной области.
Пятый шейный позвонок (С 5). Хриплый голос, боли в горле, хронический фарингит.
Шестой шейный позвонок (С 6). Хронический тонзиллит, напряжение мышц и боли в области затылка, боли в верхней части рук, увеличение щитовидной железы.
Седьмой шейный позвонок (С 7). Заболевания щитовидной железы, простуда, заболевания плечевого сустава, депрессии, страхи.
Грудной отдел позвоночника
Первый грудной позвонок (Тh 1). Напряжение мышц затылка, боли в плечах, в предплечье и кисти, чувство онемения в пальцах рук.
Второй грудной позвонок (Тh 2). Кардиалгии, нарушения сердечного ритма, страхи.
Третий грудной позвонок (Тh З). Боли в области грудной клетки, кашель, бронхит, астма, плевро -пневмония, различные нарушения дыхания.
Четвертый грудной позвонок (Th 4). Дискинезия желчевыводящих путей, желчный конкремент, желтуха, боли в правой боковой части головы и правого плеча.
Пятый грудной позвонок (Тh 5). Боли в области печени, артериальная гипотония, малокровие, хроническая усталость, недостаточность кровообращения, артриты.
Шестой грудной позвонок (Th 6). Изжога, различная патология желудочно-кишечного тракта, сахарный диабет.
Седьмой грудной позвонок (Тh 7). Тошнота, изжога, икота, недостаток «жизненной энергии», чувство слабости, язва двенадцатиперстной кишки, заболевания желудка.
Восьмой грудной позвонок (Тh 8). Нарушения функции селезенки, ослабление защитных сил организма, иммунодефицит.
Девятый грудной позвонок (Th 9). Аллергии, крапивница.
Десятый грудной позвонок (Th 10). Различные заболевания почек, нарушение солевого обмена, кальциноз артерий, хроническая усталость.
Одиннадцатый грудной позвонок (Th 11). Кожные заболевания: угри, прыщи, экзема, фурункулы, шершавость кожи, псориаз.
Двенадцатый грудной позвонок (Тh 12). Метеоризм, ревматизм, нарушения роста, бесплодие.
Поясничный отдел позвоночника
Первый поясничный позвонок (L 1). Запоры, понос и Т.д., вялость кишечника, различная патология толстой кишки.
Второй поясничный позвонок (L 2). Спазмы в животе, вздутие кишечника, проблемы со слепой кишкой, варикозное расширение вен.
Спазмы в животе, вздутие кишечника, проблемы со слепой кишкой, варикозное расширение вен.
Третий поясничный позвонок (L З). Нарушения менструального цикла, патология беременности, патология переходного возраста, заболевания мочевого пузыря, боли в коленях (часто вместе с мочевым пузырем), импотенция, ночное недержание мочи.
Четвертый поясничный позвонок (L 4). Ишиас, поясничный прострел, патология предстательной железы, болезненное или частое мочеиспускание.
Пятый поясничный позвонок (L 5). Нарушения кровообращения в голенях и ступнях, холодные ноги, судороги в икроножных мышцах, отечность ног и стоп.
Крестец (S). Ишиас, проблемы в области малого таза, хронический запор, боли в ногах и стопах.
Стоимость МРТ-исследование позвоночника и возможные заболевания внутренних органов
В стоимость исследования на магнитно-резонансном томографе входит:
- Проведение исследования
- Выдача результатов исследования (снимков) на CD-диске и описания исследования на бумажном носителе.

Распечатка снимков на рентгеновской пленке в стоимость исследования не входит и оплачивается отдельно согласно действующему в ООО «КСД» на момент оплаты прайс-листу.
Радикулопатия — симптомы, диагностика, лечение.
ОпределениеРадикулопатия — это симптом, а не самостоятельное заболевание, симптом заболевания периферической нервной системы, причина которого в большинстве случаев протрузия или грыжа межпозвонкового диска и артроз позвоночных суставов. И прежде чем продолжить, хотелось бы начать с анатомии позвоночника и строения нервной системы.
Согласно классификации позвонков выделяют свободные позвонки:
- шейные позвонки – 7шт.
- грудные позвонки – 12шт.
- поясничные позвонки – 5шт.
и сросшиеся:
- крестцовые позвонки – 5шт.
- копчиковые позвонки – 3-5шт.
Отличительным признаком шейных позвонков является наличие отверстия в поперечном отростке – через него проходят позвоночные артерии. Еще один отличительны признак – атлант и осевой позвонок (1 и 2 позвонки) они являются атипичными, у них отсутствуют тело, остистые и суставные отростки. 3 — 7 шейные позвонки — типичные.
Еще один отличительны признак – атлант и осевой позвонок (1 и 2 позвонки) они являются атипичными, у них отсутствуют тело, остистые и суставные отростки. 3 — 7 шейные позвонки — типичные.
У любого типичного позвонка различают тело, дугу и отросток, а соответственно частям позвонка выделяют их соединения.
Тела позвонков соединяются между собой посредством межпозвоночных дисков, передней и задней продольной связки.
Дуги соединяются посредством желтой связки.
Среди отростков выделяют остистые, поперечные и суставные (верхние и нижние). Остистые отростки соединяются посредством межостистой связки, поперечные – межпоперечной связкой, суставные – межпозвоночными суставами.
Все позвонки формируют между собой позвоночный столб, а при соединении позвонков образуются межпозвоночные отверстия (справа и слева), через которые проходят спинномозговые нервы и сосуды.
Позвоночный столб не занимает строго вертикального положения, у него имеются физиологические изгибы. Изгиб обращенный кзади называется кифозом, а кпереди – лордозом.
Изгиб обращенный кзади называется кифозом, а кпереди – лордозом.
Спинной мозг расположенный внутри позвоночного канала начинается от большого затылочного отверстия и заканчивается до первого поясничного позвонка (LI) мужчин, 2 поясничного позвонка (LII) у женщин.
На протяжении спинного мозга отходят 124 корешка. 62 задних и 62 передних, из которых формируется 31 пара спинномозговых нервов.
Разобравшись с анатомией позвоночника и формированием нервных корешков можно перейти к заболеванию.
Все боли в спине можно разделить на специфические, неспецифические и корешковые.
Так вот, радикулопатия
– это заболевание, вызванное сдавлением (повреждением) нервного корешка,
вызывающая корешковые боли в спине. Сдавление происходит за счет того что межпозвоночный
диск, выполняющий в позвоночнике амортизирующую функцию, под действием нагрузок
из вне и нефункционирующим мышечным корсетом, начинает выпячивать. Формируя,
таким образом, протрузию, а в дальнейшем грыжу межпозвоночного диска.
Для понимания приведем статистку распространённости болей в спине:
- специфические – 85% (обусловлены мышцами, связками, сухожилиями, мелкими суставами),
- неспецифические – 10% (перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и др.)
- корешковые до 4%.
Другими словами, частота распространенности радикулопатии — 4% от всех болевых синдромов в спине.
Причины возникновения радикулопатииПричины формирования заболевания:
- малоподвижный образ жизни
- сидячая работа
- избыточные физически нагрузки
- возрастные изменения в позвоночнике
- травмы
- новообразования
- генетическая предрасположенность.
На туловище области
кожи с повышенной болевой чувствительностью поделены на определенные участки —
дерматомы, или они еще называются зоны Захарьина-Геда, по фамилиям
исследователей клиницистов, обнаруживших этот феномен – русского терапевта Г.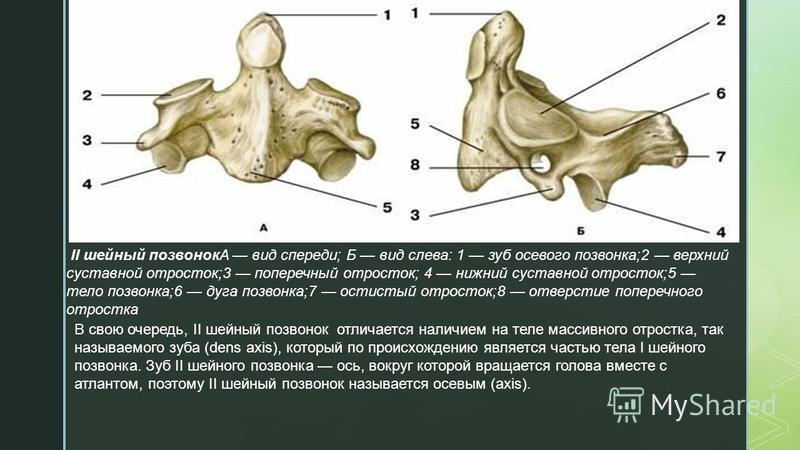 А.
Захарьина и английского врача невропатолога Г. Геда.
А.
Захарьина и английского врача невропатолога Г. Геда.
При радикулопатии возникает периферический вариант расстройства чувствительности. Он характеризуется нарушениями, возникающими при поражении чувствительных путей (периферические нервы, сплетения, корешки). И периферический паралич или парез, представляющий собой расстройства произвольных движений. В результате возникает нарушение чувствительности в соответствующем дерматоме. А мышцы, иннервируемые пораженным корешком, становятся слабыми и гипотоничными, что способствует их атрофии.
Клинические проявления радикулопатии характеризуются внезапным началом, с постоянной или периодической стреляющей, пронизывающей, интенсивной болью, которая хоть изредка иррадиирует в дистальную зону дерматома, соответствующего пораженного нервного корешка.
Болевой синдром может появляться и усиливаться при движении, натуживании, подъеме тяжести, сидении в глубоком кресле, длительном пребывании в одной позе, кашле и чихании и ослабевает в покое, особенно если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах.
Во время осмотра пациент чаще занимает вынужденное положение. Движения в пораженном сегменте позвоночника и иннервируемой им конечности резко ограничен. При пальпации отмечается выраженное напряжение паравертебральных мышц.
В дифференциальной диагностике большое значение имеет неврологический осмотр пациента. В связи с поражением нервного корешка нарушается его функция, поэтому при радикулопатии характерны нарушение болевой, температурной, вибрационной и другой чувствительности (в том числе в виде парестезий, гипер- или гипоалгезии, аллодинии, гиперпатии) в соответствующем дерматоме, снижение или выпадение сухожильных рефлексов, замыкающихся через соответствующий сегмент спинного мозга, гипотония и слабость мышц, иннервируемых данным корешком.
ПатогенезНачалом развития заболевания
служат два фактора, которые связаны друг с другом: механическое раздражение
корешка и/или спинномозгового ганглия и воспалительные изменения в
периневральной ткани, которые возникают вследствие проникновения диска в эпидуральное
пространство.
При этом факторами компрессии корешка могут быть как грыжи дисков, так и костные разрастания (унковертебральные, спондилоартрозные). Также сдавление может осуществляться гипертрофированными связками и периартикулярными тканями, сосудистыми структурами (эпи- и субдуральными гематомами, артерио-венозными мальформациями, эпидуральными гемангиомами).
До настоящего времени в патофизиологической концепции радикулярной боли остаются «белые пятна». Предполагается, что в основе радикулярной боли лежит аксональная дисфункция, обусловленная различными этиологическими факторами, включая невральную компрессию, ишемию, повреждение воспалительными и другими биологически активными субстанциями. Спинномозговые корешки (в отличие от периферических нервов) имеют слабый гематоневральный барьер, что делает аксон более восприимчивым к компрессионному повреждению.
Повышенная васкулярная проницаемость вследствие механической компрессии корешка приводит к эндоневральному отеку. В результате возникает прецедент, препятствующий полноценному капиллярному кровоснабжению и формирования интерневрального фиброза. Спинномозговой корешок получает до 58% питания из окружающей спинномозговой жидкости (СМЖ). Периневральный фиброз препятствует полноценному обеспечению аксональной ткани питательными веществами за счет диффузии из СМЖ, что также способствует повышенной чувствительности волокна к давлению.
Спинномозговой корешок получает до 58% питания из окружающей спинномозговой жидкости (СМЖ). Периневральный фиброз препятствует полноценному обеспечению аксональной ткани питательными веществами за счет диффузии из СМЖ, что также способствует повышенной чувствительности волокна к давлению.
Исследования с помощью экспериментальной компрессии корешка показали, что уже при минимальном давлении (5–10 мм рт. ст.) наступает прекращение венозного кровотока.
Окклюзионное давление радикулярных артериол существенно выше (приблизительно соответствует среднему АД), но зависит от потенциального венозного застоя. Ишемия нервных волокон или венозный застой приводят к биохимическим изменениям, которые способны поддерживать болевые ощущения.
Работы с экспериментальной компрессией корешка демонстрируют, что компенсаторная диффузияпитательных веществ из СМЖ ухудшается в условиях эпидурального воспаления или при наличии фиброза.
Недавние исследования показали, что дегенеративные изменения пульпозного ядра и фиброзного кольца могут привести к локальным невральным изменениям и синтезу альгогенных агентов, таких как металлопротеиназы, фактор некроза опухоли (ФНО), интерлейкин (ИЛ)-6 и простагландин E2.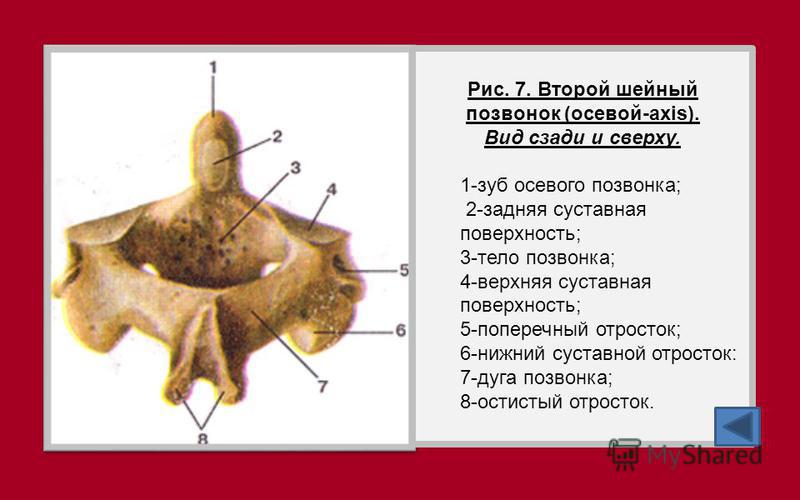
С годами в нашем теле происходят изменения, например кожа малыша нежная и упругая, а в 30 лет уже не такая. То же самое То же самое происходит с нашим позвоночником. Дегенеративные и дистрофические процессы в позвоночнике способствую формированию протрузий и грыж которые в дальнейшем могут и приводит к радикулопатии.
Различают дискогенную и вертеброгенную форму заболевания. Вертеброгенная радикулопатия является заболеванием вторичного типа, при котором корешок спинного мозга оказывается сдавленным в своеобразном туннеле, образованным различными патологическими процессами. Это может быть отек мягких тканей, опухоль, остеофиты, грыжа диска.
По мере развития дегенеративного воспалительного процесса туннель сужается, появляется вдавливание и сильная боль.
В зависимости от локализации различают следующие формы радикулопатии:
- шейную;
- пояснично-крестцовую;
- смешанную.

Заболевание может возникнуть у взрослых людей любого возраста, если запустить болезнь, она может привести к инвалидности. Другое название этого заболевания — корешковый синдром. В народе сложные названия не прижились, поэтому чаще можно услышать, что человек страдает от радикулита. Хотя это название не совсем верное.
Чаще других встречается пояснично-крестцовая радикулопатия. Она затрагивает позвонки L5, L4, S1. Чтобы понять, какие именно позвонки вовлечены в процесс воспаления, необходимо запомнить, что все отделы позвоночника обозначаются латинскими названиями. Крестцовый отдел — Os Sacrum, следовательно, позвонки обозначаются буквой S c 1 по 5. Поясничный отдел — Pars Lumbalis (L1-L5). Шейный отдел — Pars Cervicalis (C1-C7). Грудной отдел позвоночника — Pars Thoracalis (Th2-12).
Ознакомившись с этой
классификацией, легко понять, что Th4 означает повреждение третьего позвонка в
грудном отделе, а C2 — повреждение второго шейного позвонка. Уровень поражения
определяется при помощи рентгенограммы.
Существует международная классификация заболеваний — МКБ 10. Она является общепринятой для кодирования всех медицинских диагнозов. По МКБ радикулотерапии присваивается код М 54.1.
При отсутствии должного подхода к лечению и профилактике данного заболевания, корешковый синдром быстро переходит в хроническую форму. В результате такие изменения как резкое движение, переохлаждение или стресс могут вызвать приступ боли.
Другим осложнением может быть стойкое нарушение двигательной и чувствительной функции пораженной конечности и привести к инвалидности. Например, грыжа в поясничном отделе позвоночника без своевременного лечения вызывает периферический парез и парилич нижней конечности, нарушает функцию тазовых органов.
ДиагностикаДля установления уровня поражения большое значение имеет топическая диагностика. Основные корешковые синдромы представлены в таблице: [6]
| Корешок | Сенсорные нарушения | Двигательные нарушения | Рефлексы |
| С3, С4 | Надплечье | Диафрагма | |
| С5 | Передняя поверхность плеча, дельтовидная область | Дельтовидная мышца и частично двуглавая мышца плеча | Снижение рефлекса с двухглавой мышцы плеча |
| С6 | Лучевая поверхность плеча и предплечья, большой палец | Трехглавая мышца плеча, круглый пронатор, большая грудная мышца, часто мышцы возвышения большого пальца | Снижение или отсутствие рефлекса с двухглавой мышцы плеча |
| С7 | Средний и указательный пальцы | Мелкие мышцы кисти, особенно возвышения мизинца | Снижение или отсутствие рефлекса с трехглавой мышцы плеча |
| С8 | Мизинец | Четырехглавая мышца бедра | Снижение рефлекса с трехглавой мышцы плеча |
| L3 | Передняя поверхность бедра | Четырёхглавая мышца бедра, передняя большеберцовая мышца | Снижение коленного рефлекса |
| L4 | Медиальная поверхность голени | Разгибатели большого пальца стопы | |
| L5 | Медиальная поверхность стопы, большой палец | Сгибатели стопы | Снижение или выпадение ахиллова рефлекса |
| S1 | Латеральная поверхность стопы, мизинец |
Радикулопатия требует
проведения КТ или МРТ пораженного уровня позвоночника. Для того чтобы оценить
уровень исследования необходимо выяснить симптомы заболевания неврологический
статус во время приема. Если уровень поражения установить не возможно,
назначается электромиография, которая помогает топировать пораженный корешок,
но не позволяет установить причину.
Для того чтобы оценить
уровень исследования необходимо выяснить симптомы заболевания неврологический
статус во время приема. Если уровень поражения установить не возможно,
назначается электромиография, которая помогает топировать пораженный корешок,
но не позволяет установить причину.
Если нейровизуализация не выявляет атомических изменений, необходимо исследование спинномозговой жидкости для исключения инфекционных и воспалительных причин, а так же определение уровня глюкозы в крови для исключения диабета.
Лечение радикулопатииЛечением грыжи межпозвоночных дисков занимается врач невролог. Специалисты медицинского центра «Я здоров» имеют большой опыт лечения таких заболеваний. Все этапы лечения вы сможете пройти под контролем лечащего врача, который ответит на все ваши вопросы.
У большинства пациентов с корешковой болью консервативное лечение эффективно, тем не менее у 2% больных имеются абсолютные показания (прогрессирование чувствительных и моторных нарушений, синдром конского хвоста) к хирургическому лечению.
В целом можно сказать, что консервативная тактика ведения пациентов с таким заболеванием в большинстве случаев оказывается благоприятной и должна рассматриваться как приоритетная при отсутствии верифицированного компримирующего субстрата.
Первым этапом лечения назначаются нестероидные противовоспалительные препараты (НПВП). Они обладают анальгетическим и противовоспалительным эффектам. Инъекции с кортикостероидами (КС) могут рассматриваться как альтернативный использованию НПВП метод лечения радикулярной боли. Периневральные инъекции (трансламирные, эпидуральные, трансфораминальные или селективная блокада корешка) должны проводиться только после нейровизуализации (МРТ) клинического топического диагноза. Для воздействия на нейропатический компонент радикулярной боли могут быть использованы некоторые препараты из группы антиконвульсантов (карбамазепин, габапептин, прегабалин, ламотриджин).
Согласно проведенным исследованиям для оценки эффективности системными местными анальгезирующими препаратами лидокаина, мексилетина, токаинида и флекаинида показали хорошие результаты.
Необходимо рекомендовать больному по возможности быстрее возвращаться к привычной дневной активности, поскольку неадаптивное болевое поведение является основным барьером к выздоровлению. Кроме того, сопутствующая депрессия также негативно влияет на результаты лечения. При сохранении боли >4–6 нед целесообразно к анальгетической терапии добавить антидепрессанты. Патогенетически наиболее оправданно использовать для лечения болевых симптомов антидепрессанты, воздействующие на обе нейромедиаторные системы (серотонин- и норадренергическую). Трициклические антидепрессанты (ТЦА), блокирующие обратный захват серотонина и норадреналина, обладают бóльшими, чем селективные антидепрессанты, потенциальными возможностями. ТЦА успешнее воздействуют на болевые симптомы и приводят к более полноценной ремиссии депрессии. Новый класс препаратов – антидепрессанты двойного действия, блокирующие обратный захват серотонина и норадреналина, обладают высокой анальгетической эффективностью и более благоприятным спектром побочных эффектов, чем ТЦА. Соотношение эффективность/безопасность оптимальное именно у антидепрессантов двойного действия (дулоксетин, венлафаксин). В восстановительном периоде рекомендуются активные упражнения для укрепления мышечного корсета.
Соотношение эффективность/безопасность оптимальное именно у антидепрессантов двойного действия (дулоксетин, венлафаксин). В восстановительном периоде рекомендуются активные упражнения для укрепления мышечного корсета.
Axis — Physiopedia
Contents loading…
Editors loading…
Categories loading…
Ссылаясь на доказательства в академическом письме, вы всегда должны ссылаться на первичный (оригинальный) источник. Обычно это журнальная статья, в которой информация была впервые изложена. В большинстве случаев статьи Physiopedia являются вторичным источником и поэтому не должны использоваться в качестве ссылок. Статьи из Physiopedia лучше всего использовать для поиска первоисточников информации (см. список литературы внизу статьи).
Если вы считаете, что эта статья Physiopedia является основным источником информации, на которую вы ссылаетесь, вы можете использовать кнопку ниже, чтобы получить доступ к соответствующему заявлению о цитировании.
Перейти к:навигация, поиск
Оригинальный редактор — Рэйчел Лоу
Ведущие участники — Мандипа Кумават , Администратор , Ким Джексон , Джордж Прудден и WikiSysop
Содержание
- 1 Введение
- 2 Структура
- 2.1 Зубовидный отросток
- 2.2 Тело позвонка
- 2.3 Прочие конструкции
- 2.4 Приложения
- 2.5 Клиническое значение
- 3 Каталожные номера
Ось (позвонок C2), также известная как epistropheus, образует стержень, на котором вращается первый шейный позвонок (атлант), несущий голову. [1] Ось состоит из тела позвонка, тяжелых ножек, пластинок и поперечных отростков, которые служат точками прикрепления мышц. Ось сочленяется с атлантом посредством его верхних суставных фасеток, которые выпуклы и обращены вверх и наружу.
Вид сбоку Вид задневерхнийЗубовидный отросток[править | править исходный код]
Наиболее характерной чертой этой кости является сильный зубовидный отросток (также известный как «логово»), который поднимается перпендикулярно верхней поверхности тела. Это выступающий закругленный верхний выступ тела. Это зубообразное возвышение служит стабильной точкой, вокруг которой вращается атласная кость. Сзади зубовидный отросток уплощен в месте сочленения с поперечной связкой. [2]
Это выступающий закругленный верхний выступ тела. Это зубообразное возвышение служит стабильной точкой, вокруг которой вращается атласная кость. Сзади зубовидный отросток уплощен в месте сочленения с поперечной связкой. [2]
Тело позвонка[править | править код]
Тело глубже спереди, чем сзади, и вытянуто вниз вперед, так что перекрывает верхнюю и переднюю части третьего позвонка. Спереди он представляет собой срединный продольный гребень, разделяющий две латеральные впадины для прикрепления длинных мышц шеи. Его нижняя поверхность вогнута спереди назад и выпукла из стороны в сторону.
Прочие сооружения[править | править источник]
ножки широкие и крепкие, особенно спереди, где они сливаются с боками тела и корнем зубовидного отростка. Сверху они прикрыты верхними суставными поверхностями.
пластинки толстые и прочные, а позвоночное отверстие большое, но меньше, чем у атланта.
поперечных отростков очень маленькие, и каждый заканчивается одним бугорком; каждая перфорирована поперечным отверстием, которое направлено косо вверх и латерально.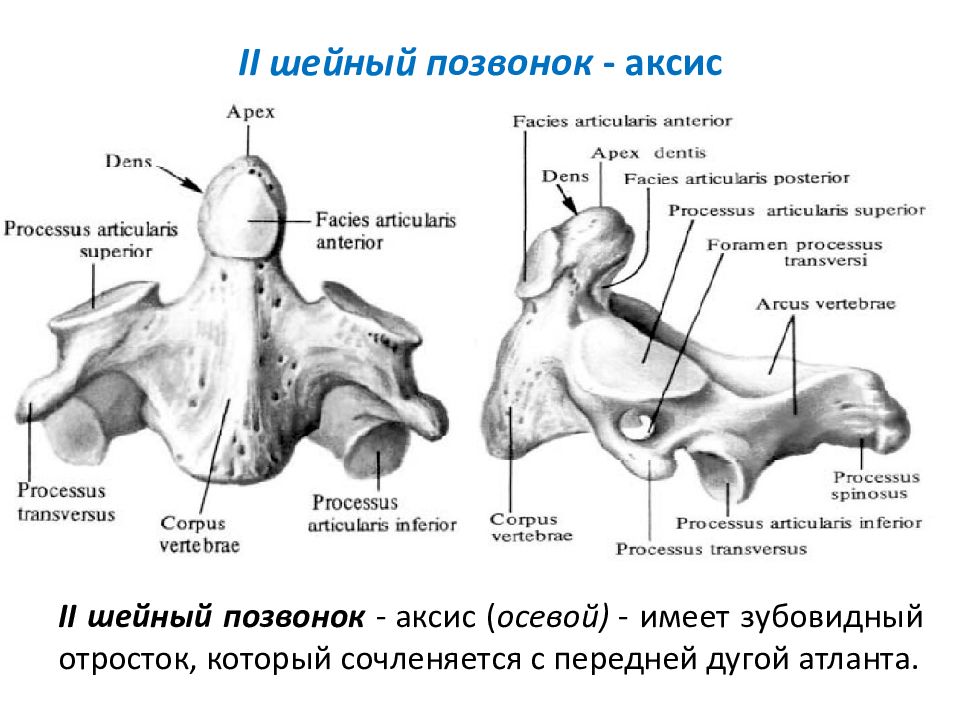
верхних суставных фасеток круглые, слегка выпуклые, направлены вверх и латерально. Они сочленяются с нижней суставной фасеткой на верхнеберцовой кости выше (С1), образуя атлантоаксиальный сустав.
Нижняя суставная фасетка лежит кзади от поперечного отростка и направлена вниз и вперед для сочленения с третьим шейным позвонком.
верхних позвоночных вырезок очень мелкие и лежат позади суставных отростков; нижние лежат впереди суставных отростков, как и у других шейных позвонков.
Остистый отросток большой, очень сильный, с глубокими каналами на нижней поверхности и раздвоенный. [3]
Вложения[править | править источник]
- Зубовидный отросток обеспечивает прикрепление на своей вершине к апикальной связке и с каждой стороны ниже вершины к крыловидным связкам. [3]
- Поперечные отростки служат местами прикрепления мышц, способствующих вращению головы. Это поднимающая лопатку, средняя мышечная мышца спереди и шейная мышца сзади.

- Через отверстия (отверстия) проходят позвоночная артерия и позвоночная вена.
- Остистый отросток служит местом прикрепления многих мышц позвоночника, особенно близких к черепу, а также выйной связки. К мышцам относятся полуостистая служебная, большая задняя прямая мышца головы, нижняя косая, остистая шейная, межостистая и многораздельная.
- Пластинка обеспечивает прикрепление к желтой связке.
Клиническое значение[править | править источник]
- Переломы зубовидного отростка
- Состояние, при котором зуб отделен от тела аксиса, называется os odontoideum и может вызвать синдром компрессии нервов и кровообращения.
- ↑ Axis (анатомия) — Wikiwand/www.wikiwand.com/en/Axis_(anatomy) (по состоянию на 26 июня 2018 г.)
- ↑ Анатомия шейного отдела позвоночника: обзор, общая анатомия https://emedicine.medscape.com/article/1948797-обзор № a2 (по состоянию на 26 июня 2018 г.)
- ↑ 3.
 0 3.1 B D Chaurasia’s Human Anatomy Региональное и прикладное вскрытие и клинический том 3 Голова, шея и мозг Четвертое издание CBS Издатели и дистрибьюторы
0 3.1 B D Chaurasia’s Human Anatomy Региональное и прикладное вскрытие и клинический том 3 Голова, шея и мозг Четвертое издание CBS Издатели и дистрибьюторы
Axis — Physiopedia
Contents loading…
Editors loading…
Categories loading…
Ссылаясь на доказательства в академическом письме, вы всегда должны ссылаться на первичный (оригинальный) источник. Обычно это журнальная статья, в которой информация была впервые изложена. В большинстве случаев статьи Physiopedia являются вторичным источником и поэтому не должны использоваться в качестве ссылок. Статьи из Physiopedia лучше всего использовать для поиска первоисточников информации (см. список литературы внизу статьи).
Если вы считаете, что эта статья Physiopedia является основным источником информации, на которую вы ссылаетесь, вы можете использовать кнопку ниже, чтобы получить доступ к соответствующему заявлению о цитировании.
Перейти к:навигация, поиск
Оригинальный редактор — Рэйчел Лоу
Ведущие участники — Мандипа Кумават , Администратор , Ким Джексон , Джордж Прудден и WikiSysop
Содержание
- 1 Введение
- 2 Структура
- 2.
 1 Зубовидный отросток
1 Зубовидный отросток - 2.2 Тело позвонка
- 2.3 Прочие конструкции
- 2.4 Приложения
- 2.5 Клиническое значение
- 2.
- 3 Каталожные номера
Ось (позвонок C2), также известная как epistropheus, образует стержень, на котором вращается первый шейный позвонок (атлант), несущий голову. [1] Ось состоит из тела позвонка, тяжелых ножек, пластинок и поперечных отростков, которые служат точками прикрепления мышц. Ось сочленяется с атлантом посредством его верхних суставных фасеток, которые выпуклы и обращены вверх и наружу.
Вид сбоку Вид задневерхнийЗубовидный отросток[править | править исходный код]
Наиболее характерной чертой этой кости является сильный зубовидный отросток (также известный как «логово»), который поднимается перпендикулярно верхней поверхности тела. Это выступающий закругленный верхний выступ тела. Это зубообразное возвышение служит стабильной точкой, вокруг которой вращается атласная кость.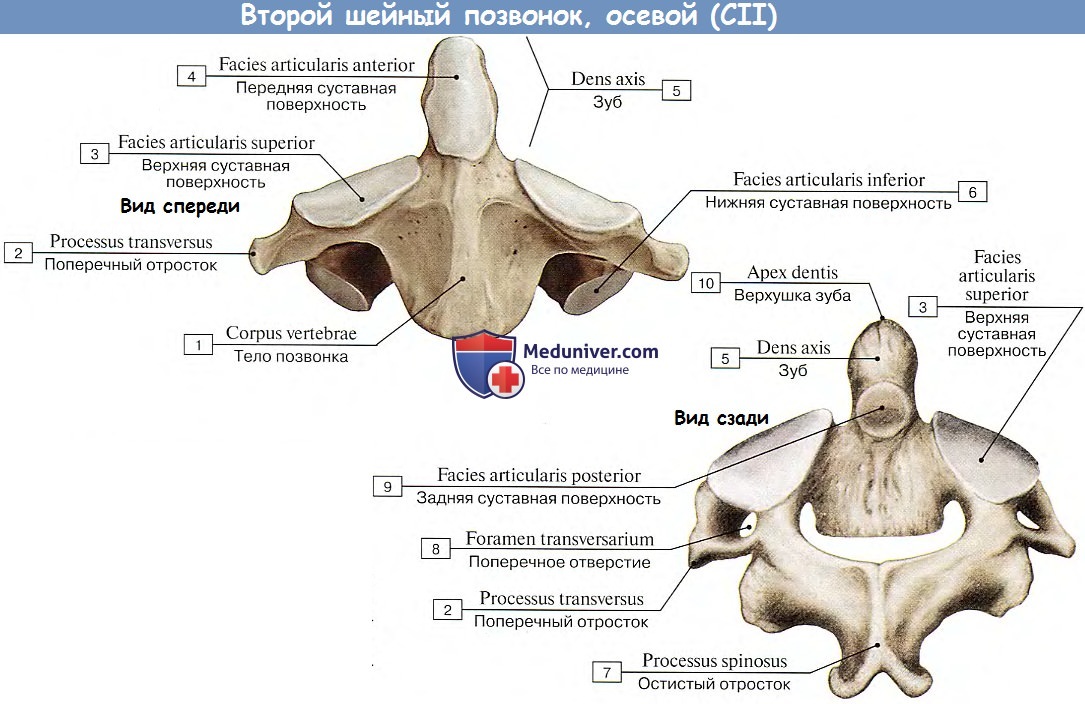 Сзади зубовидный отросток уплощен в месте сочленения с поперечной связкой. [2]
Сзади зубовидный отросток уплощен в месте сочленения с поперечной связкой. [2]
Тело позвонка[править | править код]
Тело глубже спереди, чем сзади, и вытянуто вниз вперед, так что перекрывает верхнюю и переднюю части третьего позвонка. Спереди он представляет собой срединный продольный гребень, разделяющий две латеральные впадины для прикрепления длинных мышц шеи. Его нижняя поверхность вогнута спереди назад и выпукла из стороны в сторону.
Прочие сооружения[править | править источник]
ножки широкие и крепкие, особенно спереди, где они сливаются с боками тела и корнем зубовидного отростка. Сверху они прикрыты верхними суставными поверхностями.
пластинки толстые и прочные, а позвоночное отверстие большое, но меньше, чем у атланта.
поперечных отростков очень маленькие, и каждый заканчивается одним бугорком; каждая перфорирована поперечным отверстием, которое направлено косо вверх и латерально.
верхних суставных фасеток круглые, слегка выпуклые, направлены вверх и латерально. Они сочленяются с нижней суставной фасеткой на верхнеберцовой кости выше (С1), образуя атлантоаксиальный сустав.
Нижняя суставная фасетка лежит кзади от поперечного отростка и направлена вниз и вперед для сочленения с третьим шейным позвонком.
верхних позвоночных вырезок очень мелкие и лежат позади суставных отростков; нижние лежат впереди суставных отростков, как и у других шейных позвонков.
Остистый отросток большой, очень сильный, с глубокими каналами на нижней поверхности и раздвоенный. [3]
Вложения[править | править источник]
- Зубовидный отросток обеспечивает прикрепление на своей вершине к апикальной связке и с каждой стороны ниже вершины к крыловидным связкам. [3]
- Поперечные отростки служат местами прикрепления мышц, способствующих вращению головы. Это поднимающая лопатку, средняя мышечная мышца спереди и шейная мышца сзади.




 0 3.1 B D Chaurasia’s Human Anatomy Региональное и прикладное вскрытие и клинический том 3 Голова, шея и мозг Четвертое издание CBS Издатели и дистрибьюторы
0 3.1 B D Chaurasia’s Human Anatomy Региональное и прикладное вскрытие и клинический том 3 Голова, шея и мозг Четвертое издание CBS Издатели и дистрибьюторы 1 Зубовидный отросток
1 Зубовидный отросток