Шейный отдел позвоночника МРТ
Данный модуль анатомии разработан для интернов и студентов, желающих получить базовые знания в области МРТ-анатомии шейного отдела позвоночника на аппарате 1.5 Тесла.
В модуле представлены Т1-ВИ в сагиттальной проекции и Т2-ВИ с последующей реконструкцией в трех проекциях (сагиттальной, коронарной и аксиальной) с толщиной среза 1 мм.
Метод позволяет различить позвонки, нервную систему, межпозвоночные диски, дугоотростчатые суставы и васкуляризацию.
Обозначение анатомических структур было реализовано Пьером Забарино (Pierre Zabarino) и Мишель-Роксаном Сперта-Мерль (Michel-Roxan Sperta-Merle), под научным руководством Антуана Мишо (Dr Antoine Micheau) и Дени Хоа (Dr Denis Hoa).
Менеджер переводческих проектов — Барбара Стоклер (Barbara Stockler).
Шейный отдел позвоночника Сагиттальный T1
шейный отдел позвоночника , Аксиальный
шейный отдел позвоночника , Аксиальный , Спинномозговые нервы , Позвонок
Анатомия шейного отдела позвоночника (МРТ) , Фронтальный T2
Шейный отдел позвоночника, Спинной мозг
Библиографические ссылки
Terminologia anatomica: international anatomical terminology By the Federative Committee on Anatomical Terminology (FCAT).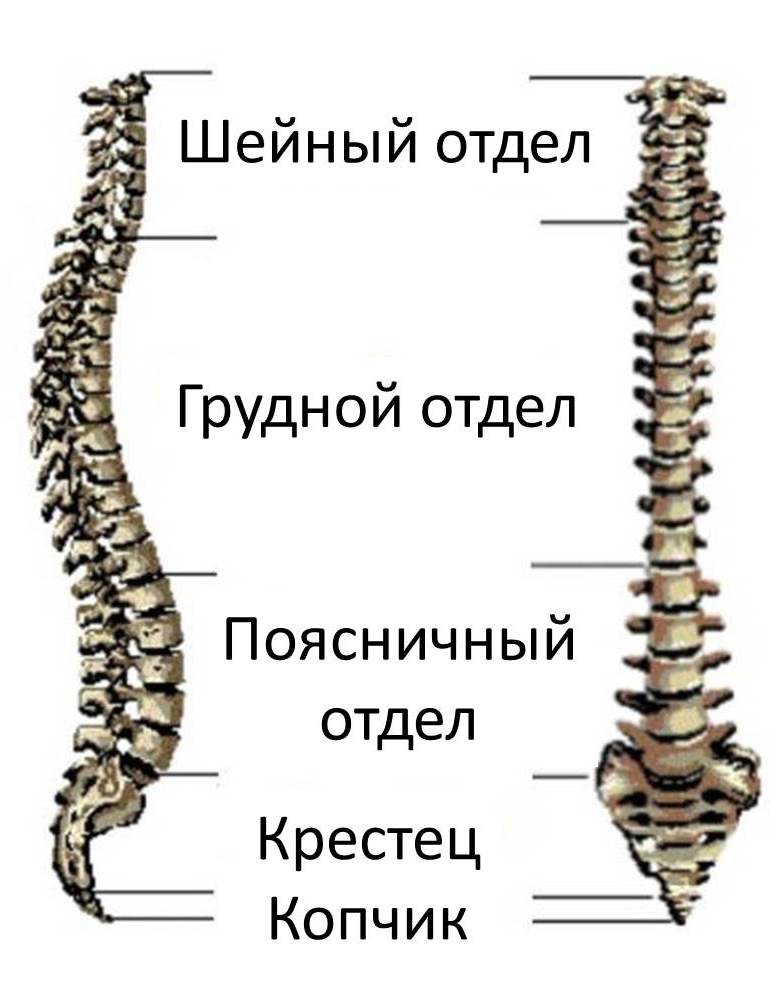
Netter, Frank H. (2011) Atlas of human anatomy 5th Edition /Philadelphia, PA : Saunders/Elsevier (ISBN :978-1-4160-5951-6)
Pocket Atlas of Human Anatomy: 5th edition — W. Dauber, Founded by Heinz Feneis (ISBN 978-2-2571-2250-6)
Atlas d’Anatomie Prométhée : tête, cou et neuro-anatomie. Ouvrage original :Prometheus. LernAtlas der Anatomie. Kopf, Hals und Neuroanatomie, Published by Georg Thieme Verlag. RüdigerstraBe 14, D-70469 Stuttgart in 2011 (ISBN 978-8041-8552-7).
Ссылки
Gray Anatomy : définition intègre le texte d’une édition du domaine public de Gray’s Anatomy (20th U.S. edition of Gray’s Anatomy of the Human Body, published in 1918 – from http://www.bartleby.com/107/).
Wikipedia : Cette définition incorpore le texte du site Web de wikipedia: The free encyclopedia. (2004, July 22). FL: Wikimedia Foundation, Inc. Retrieved August 10, 2004, from http://www.wikipedia.org
Остеохондроз и его профилактика
Погорелова Любовь Николаевна
заведующая отделением общей неврологии,
врач-невролог высшей квалификационной категории
Остеохондроз и его профилактика
Забота о собственном здоровье — это непосредственная обязанность каждого, он не вправе перекладывать ее на окружающих. Ведь нередко бывает и так, что человек неправильным образом жизни, вредными привычками, гиподинамией, перееданием уже к 20-30 годам доводит себя до катастрофического состояния.
Какой бы совершенной ни была медицина, она не может избавить каждого от всех болезней. Человек — сам творец своего здоровья, за которое надо бороться. С раннего возраста необходимо вести активный образ жизни, закаливаться, заниматься физкультурой и спортом, соблюдать правила личной гигиены — словом, добиваться разумными путями подлинной гармонии здоровья.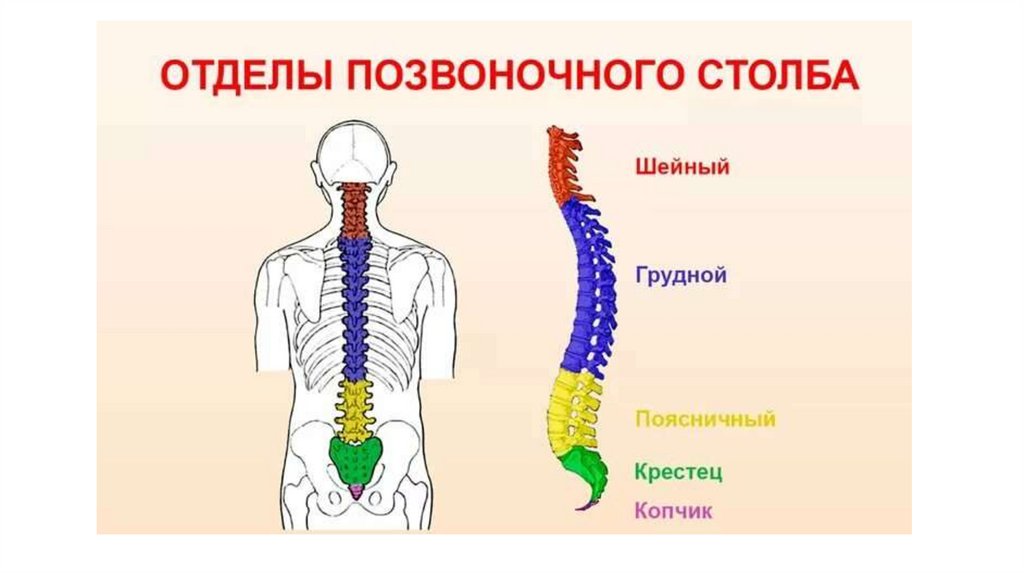
Остеохондроз и причины его возникновения
Остеохондроз — заболевание хрящевых поверхностей костей опорно-двигательного аппарата, преимущественно позвоночника (а так же тазобедренных и коленных суставов). Остеохондроз имеет четыре стадии развития.
Чтобы понять суть этого заболевания, необходимо хотя бы в общих чертах разобраться в строении позвоночника. Позвонки соединены друг с другом связками и межпозвоночными дисками. Отверстия в позвонках образуют канал, в котором находится спинной мозг; его корешки, содержащие чувствительные нервные волокна, выходят между каждой парой позвонков. При сгибании позвоночника межпозвоночные диски несколько уплотняются на стороне наклона, а их ядра смещаются в противоположную сторону. Проще говоря, межпозвоночные диски — это амортизаторы, смягчающие давление на позвоночник при нагрузках. Массовая заболеваемость связана, прежде всего, с вертикальным положением человека, при котором нагрузка на позвоночник и межпозвоночные диски значительно выше, чем у животных. Если не научится правильно сидеть, стоять, лежать, то диск потеряет способность к выполнению своей функции (амортизация) и спустя некоторое время внешняя оболочка диска растрескается, и образуются грыжевые выпячивания. Они сдавливают кровеносные сосуды (что приводит к нарушению спинального кровообращения) или корешки спинного мозга, а в редких случаях и сам спинной мозг. Эти изменения сопровождаются болевыми ощущениями и рефлекторным напряжением мышц спины.
ОДНА ИЗ САМЫХ ЧАСТЫХ ПРИЧИН БОЛЕЙ В СПИНЕ — ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА С ПОРАЖЕНИЕМ МЕЖПОЗВОНОЧНЫХ ДИСКОВ
|
Тела позвонков на разрезе |
Амортизирующая функция межпозвоночного диска |
|
|
|
При остеохондрозе диски теряют упругость, расплющиваются, растрескиваются |
По статистике чуть ли не каждый второй человек в возрасте от 25 до 55 лет страдает остеохондрозом. Но в основном люди начинают чувствовать проявления остеохондроза после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют статические и динамические перегрузки, а также вибрация.
Но в основном люди начинают чувствовать проявления остеохондроза после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют статические и динамические перегрузки, а также вибрация.
Это может быть вызвано:
- работой, связанной с частыми изменениями положения туловища — сгибаниями и разгибаниями, поворотами, рывковыми движениями,
- подниманием тяжелых грузов,
- неправильной позой в положении стоя, сидя, лежа и при переноске тяжестей,
- занятиями физкультурой и спортом без учета влияния больших физических нагрузок,
- неблагоприятными метеоусловиями — низкая температура при большой влажности воздуха.
Но нельзя сказать, что если вы будете в точности следовать всем указаниям, то остеохондроз вам не грозит. Ведь причиной возникновения этого заболевания могут быть травматические повреждения.
ВИДЫ ОСТЕОХОНДРОЗА
По локализации различают шейный, грудной, поясничный, крестцовый и распространенный остеохондроз. Чаще всего диагностируется поясничный остеохондроз (свыше 50% случаев), шейный (более 25%) и распространенный (около 12%).
Остеохондроз шейного отдела позвоночника
Родители часто говорят расхожую фразу, обращенную к малышам: «Не верти головой!». Врачи призывают к обратному: «непременно вертите головой». В любом возрасте. Только так вы сможете избежать опасного заболевания — остеохондроза шейного отдела позвоночника.
Шея предназначена природой не только для того, чтобы удерживать голову и поворачивать ее в разные стороны, что, кстати, с годами для людей нетренированных, не следящих за своим здоровьем, становится делом довольно сложным. Через область шеи проходят спинной мозг, артерии, питающие головной мозг, нервные корешки и стволы, осуществляющие нервную связь с руками, сердцем, легкими.
Жалобы при этом виде остеохондроза самые разнообразные: боли в сердце, головные боли, головокружение с кратковременной потерей сознания (из-за нарушений кровоснабжения головного мозга), боли в плечевом суставе или по всей руке.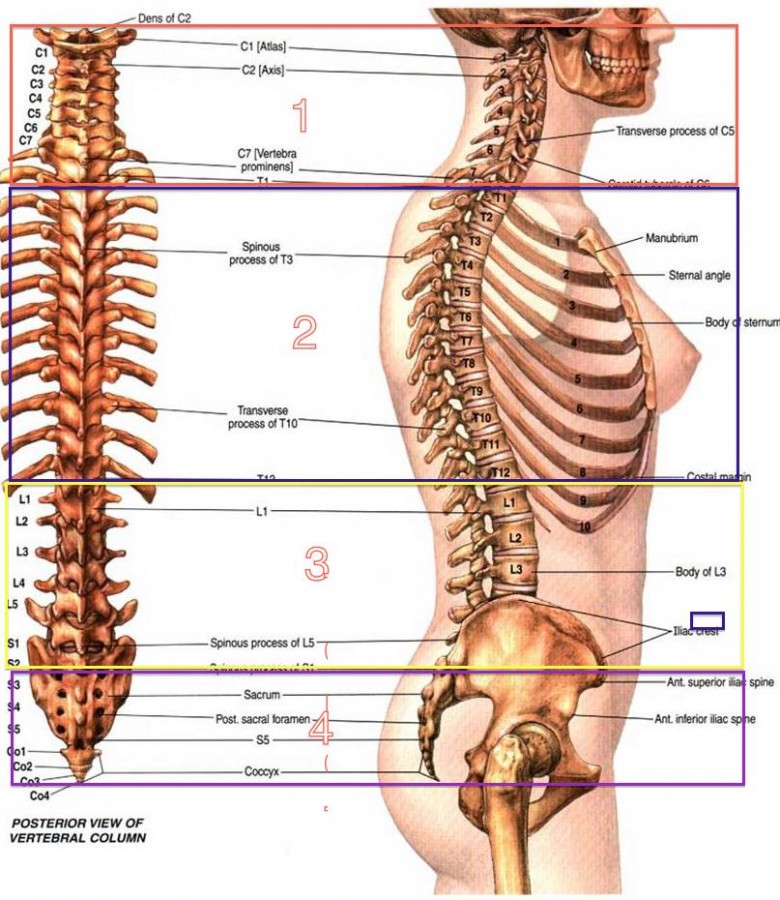
Остеохондроз грудного отдела позвоночника
Боль, возникающая время от времени в грудном отделе позвоночника, знакома каждому, кто занимается тяжелым физическим трудом. Как правило, эти болезненные, неприятные ощущения служат первым признаком того, что в организме начинает развиваться достаточно неприятное заболевание – остеохондроз грудного отдела позвоночника. Часто этот недуг поражает лиц, так называемых сидячих профессий: конструкторов, операторов ЭВМ, водителей автомашин.
Но совсем необязательно, что у вас, даже если вы каждый день перетаскиваете тяжелые предметы или вынуждены долгие часы сидеть за письменным столом, будет остеохондроз.
Надежная преграда болезни — правильная осанка. Спину при ходьбе старайтесь держать прямой, плечи — расправленными. Формировать осанку, как вы сами понимаете, надо с раннего возраста. Но можно этим заняться и в 30, и в 40 лет. Вот уж действительно — лучше поздно, чем никогда!
Остеохондроз поясничного отдела позвоночника
Вначале возникают тупые боли в области поясницы и в ногах, затем обычно отмечаются онемение конечностей, значительное увеличение болей при резких движениях туловищем, при тряске.
ПРОФИЛАКТИКА
Профилактика остеохондроза шейного отдела позвоночника
Выполнение упражнений в течение длительного времени — надежная профилактика остеохондроза шейного отдела позвоночника. Вот ряд упражнений для профилактики этого вида остеохондроза:
- Надавите лбом на ладонь и напрягите мышцы шеи. Упражнение выполните 3 раза по 7 секунд. Затем на ладонь надавите затылком также 3 раза по 7 секунд.
- Напрягая мышцы шеи, надавите левым виском на левую ладонь (3 раза по 7 секунд), а затем правым виском надавите на правую ладонь (3 раза по 7 секунд).
- Голову слегка запрокиньте назад. Преодолевая сопротивление напряженных мышц шеи, прижмите подбородок к яремной ямке. Выполните упражнение не менее 5 раз.
- Голову и плечи держите прямо.
 Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево.
Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево. - Подбородок опустите к шее. Поверните голову сначала 5 раз вправо, а затем 5 раз влево.
- Голову запрокиньте назад. Постарайтесь коснуться правым ухом правого плеча (5 раз). Выполните это же движение, стараясь левым ухом коснуться левого плеча (5 раз).
Эти упражнения рекомендуется включать в утреннюю гигиеническую гимнастику, а также выполнять их в течение рабочего дня. Делать их можно и сидя и стоя. Однако совершать круговые вращательные движения головой нельзя ни в коем случае. Это может привести к травме.
Профилактика остеохондроза грудного отдела позвоночника
Если вы к тому же будете регулярно выполнять упражнения (указанные ниже) развивающие и поддерживающие тонус мышц спины и живота, обеспечивающие нормальную подвижность всех сегментов грудного отдела позвоночника, то остеохондрозу вас не одолеть.
- И.п. – стоя; делая вдох, встаньте прямо, руки вниз, ноги вместе. Вытяните руки вверх — выдох. Прогнитесь назад и сделайте глубокий вдох. Затем опустите руки, наклонитесь вперед, чуть скруглив спину, опустите плечи и голову — выдох. Повторите 8 — 10 раз.
- И.п. – сидя на стуле. Заведите руки за голову — вдох, максимально прогнитесь назад 3 — 5 раз, опираясь лопатками о спинку стула, — выдох.
- И.п. – встаньте на четвереньки. Максимально прогните спину и задержитесь на 2 — 3 секунды в этом положении. Голову держите прямо. Вернитесь в и.п. и снова проделайте то же упражнение 5 — 7 раз.
- И.п. – лягте на живот и упритесь руками в пол. Силой максимально прогнитесь назад, стараясь оторвать корпус от пола.
- И.п. – лежа на животе, руки вдоль тела. Прогнитесь в грудном отделе позвоночника, пытаясь максимально поднять вверх голову и ноги.
Эти упражнения, разгружающие грудной отдел позвоночника, советуют выполнять на протяжении дня во время коротких перерывов в работе.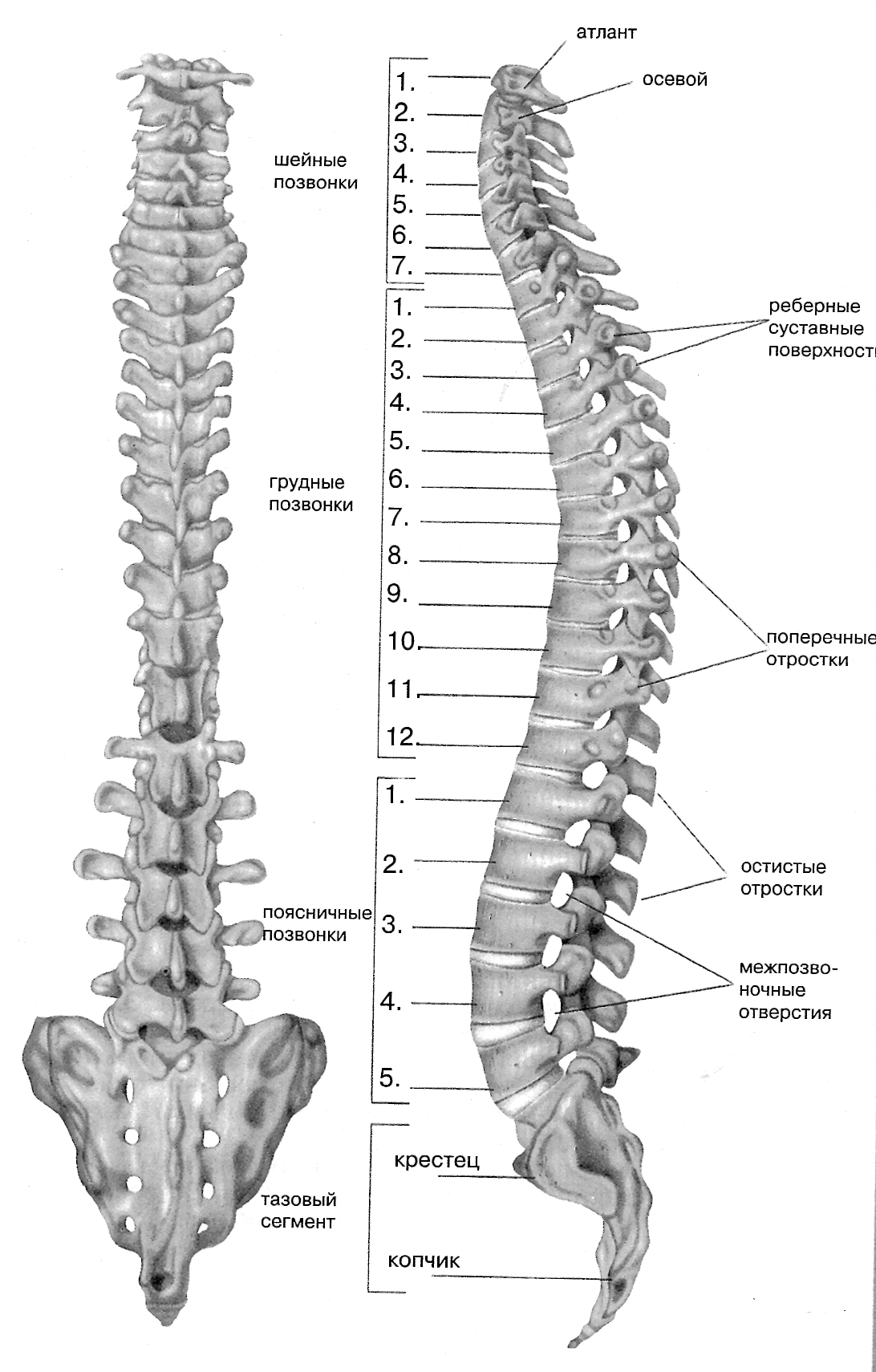 В упражнениях с 3 по 5-е дыхание произвольное. 4-е и 5-е упражнения выполняйте 5 — 8 раз. Эти упражнения можно включать в утреннюю гимнастику. Очень полезно выполнить несколько движений после работы. Главное, чтобы профилактический комплекс вы делали ежедневно, тогда вы надежно застрахуете себя от остеохондроза.
В упражнениях с 3 по 5-е дыхание произвольное. 4-е и 5-е упражнения выполняйте 5 — 8 раз. Эти упражнения можно включать в утреннюю гимнастику. Очень полезно выполнить несколько движений после работы. Главное, чтобы профилактический комплекс вы делали ежедневно, тогда вы надежно застрахуете себя от остеохондроза.
ОРТОПЕДИЧЕСКИЙ РЕЖИМ
Как правильно сидеть
- избегайте слишком мягкой мебели — она не для вас. Чтобы масса тела чрезмерно не давила на позвоночник, корпус должен поддерживаться седалищными буграми, а это возможно только на жестких сиденьях.
- к той мебели, на которой вам приходится сидеть подолгу, предъявляются следующие требования: высота стула, кресла должна соответствовать длине голени — надо чтобы нога упиралась в пол; для людей маленького роста рекомендуется подставить под ноги скамеечку; максимальная глубина сиденья приблизительно 2/3 длины бедер.
- под столом должно быть достаточное пространство для ног, чтобы их не надо было сильно сгибать.
- если вы вынуждены долго сидеть, старайтесь примерно каждые 15 — 20 мин. немного размяться, поменять положение ног.
- следите за тем, чтобы спина плотно прилегала к спинке стула.
- сидите прямо, не сильно наклоняя голову и не сгибая туловище, чтобы не напрягать мышцы тела.
- если по роду деятельности вам приходится подолгу ежедневно читать, сделайте приспособление на столе (пюпитр) поддерживающее книгу на достаточной высоте и наклонно к столу, чтобы верхнюю часть туловища вам не надо было наклонять вперед.
- за рулем автомобиля старайтесь сидеть без напряжения. Важно чтобы спина имела хорошую опору. Для этого между поясницей и спинкой кресла положите тонкий валик, что позволит сохранить поясничный сгиб. Голову держите прямо. После нескольких часов вождения выйдите из машины и сделайте элементарные гимнастические упражнения: повороты, наклоны, приседания — по 8-10 раз каждое.
- перед экраном телевизора не сидите и не лежите долго в одной позе.
 Периодически меняйте ее, вставайте, чтобы поразмяться. Посидели 1-1,5 часа, откиньтесь на спинку стула или кресла, расслабьте мышцы, сделайте несколько глубоких вдохов.
Периодически меняйте ее, вставайте, чтобы поразмяться. Посидели 1-1,5 часа, откиньтесь на спинку стула или кресла, расслабьте мышцы, сделайте несколько глубоких вдохов.
Как правильно стоять
Когда человек долго стоит, позвоночник испытывает значительные нагрузки, особенно поясничный его отдел.
- меняйте позу через каждые 10-15 мин., опираясь при этом то на одну то на другую ногу, это уменьшит нагрузку на позвоночник.
- если есть возможность, ходите на месте, двигайтесь.
- время от времени прогибайтесь назад, вытянув руки вверх, сделайте глубокий вдох. Этим можно несколько снять усталость с мышц плечевого пояса, шеи, затылка, спины.
- если вы моете посуду, гладите белье, попеременно ставьте то одну, то другую ногу на небольшую скамеечку или ящик. Страдающим остеохондрозом гладить лучше сидя или поставив гладильную доску так, чтобы не приходилось низко наклоняться.
- во время уборки квартиры, работая с пылесосом, также старайтесь низко не наклоняться, лучше удлините шланг дополнительными трубками. Убирая под кроватью, под столом встаньте на одно колено.
- чтобы поднять предмет с пола опуститесь на корточки или наклонитесь, согнув колени и опираясь рукой о стул или стол. Так вы не перегружаете поясничный отдел позвоночника.
Как правильно лежать
Спать лучше не на мягкой постели, но и не на досках. Постель должна быть полужесткой, чтобы тело, когда человек лежит на спине, сохраняло физиологические изгибы (шейный лордоз, грудной кифоз и поясничный лордоз). Для этого:
- на всю ширину кровати или дивана положите щит, а сверху поролон толщиной 5-8 см. Накройте его шерстяным одеялом и стелите простыню.
- при отдаче боли в ногу можно под коленный сустав подкладывать валик из пледа — это уменьшает растяжение седалищного нерва и снимает боль в ноге.
- когда болит спина, многие пациенты предпочитают спать на животе.
 Чтобы поясница сильно не прогибалась, что вызывает еще большую боль, под низ живота подкладывайте небольшую подушку.
Чтобы поясница сильно не прогибалась, что вызывает еще большую боль, под низ живота подкладывайте небольшую подушку. - любителям сна на боку можно спать, положив одну ногу на другую, а руку — под голову.
Встать с постели утром больным с острыми проявлениями остеохондроза бывает очень трудно. Поступайте так:
- сначала сделайте несколько простых упражнений руками и ногами;
- затем если вы спите на спине, повернитесь на живот;
- опустите одну ногу на пол;
- опираясь на эту ногу и руки, перенесите вес тела на колено и постепенно вставайте, не делая резких движений.
И еще один совет. Тем, кто любит баню, предпочтительнее сухой пар (сауна), а во время обострения и от сауны придется отказаться.
Как правильно поднимать и перемещать тяжести
Одна из основных причин обострения остеохондроза и образования грыж межпозвоночного диска, особенно в пояснично-крестцовом отделе — подъем и перенос тяжестей. Остро, неожиданно возникает боль в пояснице в тех случаях, когда поднимают тяжести резко, рывком, а затем переносят тяжелый предмет в сторону, поворачивая при этом туловище.
Как правильно переносить тяжести
- тяжелую ношу не носите в одной руке, особенно на большое расстояние, чтобы не перегружать позвоночник, разделите груз и несите его в обеих руках. Недопустимо держать тяжесть, резко сгибаться и разгибаться (наклоняться назад).
- вообще больному с остеохондрозом поднимать и переносить тяжести более 15 кг нежелательно. Советуем приобрести тележку или сумку на колесиках.
- для переноски тяжестей на значительные расстояния очень удобен рюкзак с широкими лямками. Вес полного рюкзака распределяется на вес позвоночника, да и руки остаются свободными.
Как правильно поднимать тяжести
- наденьте, если у вас есть, пояс штангиста или любой широкий пояс;
- присядьте на корточки, при этом спина должна быть прямой, шея выпрямлена;
- ухватив двумя руками тяжесть, поднимайтесь, не сгибая спину.

И в заключение, самый важный совет. Если возникла острая боль в любом отделе позвоночника, не стоит заниматься самолечением таблетками и мазями. Обратитесь за помощью к квалифицированному неврологу — следует установить точный диагноз, снять болевой синдром и разработать план дальнейшего лечения.
Повреждения грудного и поясничного отдела позвоночника
Статистика
Частота травмы позвоночника около 100 человек на 1 млн. населения в год. Из них 70% приходится на повреждения грудопоясничного отдела позвоночника. Около 3% больных остаются глубокими инвалидами.
Описание
Грудной отдел состоит из 12 позвонков. От тел позвонков с каждой стороны отходят ребра, которые спереди соединяются с грудиной. Эта часть позвоночного столба менее подвижна по сравнению с шейным и поясничным отделами позвоночника. Ниже располагается поясничный отдел, состоящий из 5 позвонков. Он несет наибольшую нагрузку. Если посмотреть на позвоночный столб сбоку, то видно, что по форме он напоминает пружину, один изгиб которой плавно переходит в другой. Такая форма необходима для лучшего удержания равновесия и равномерного распределения нагрузки. В грудопоясничном отделе, между 11-м грудным позвонком и 2-м поясничным грудной кифоз переходит в поясничный лордоз, и ось вертикальной нагрузки проходит через тела этой области позвонков. Поэтому при травмах позвоночника наибольшее количество повреждений приходиться на эту зону. Верхне-грудной и нижний поясничный отделы страдают гораздо реже. Исключения составляют компрессионные переломы тел позвонков при остеопорозе, при которых больше страдает грудной отдел позвоночника.
Механизмы и причины травмы
Переломы позвоночника относятся к высокоэнергетической травме, поскольку для ее наступления необходимо приложение большой силы. Наиболее частые причины это автодорожная травма и падение с высоты. Переломы позвоночника практически всегда происходят не за счет прямого воздействия на место перелома (за исключением огнестрельных ранений), а за счет опосредованного воздействия на позвоночник в целом. От характера и направления действия силы повреждения бывают за счет резкого сжатия позвоночника по оси (падение с высоты на ноги или ягодицы), сгибания (удар пассажира о спинку переднего сидения), разгибания (наезд на пешехода сзади), растяжения (попадание в движущиеся механизмы) и скручивание (мотоциклетная травма). Также возможен сдвиг позвонков и сочетание всех этих механизмов.
От характера и направления действия силы повреждения бывают за счет резкого сжатия позвоночника по оси (падение с высоты на ноги или ягодицы), сгибания (удар пассажира о спинку переднего сидения), разгибания (наезд на пешехода сзади), растяжения (попадание в движущиеся механизмы) и скручивание (мотоциклетная травма). Также возможен сдвиг позвонков и сочетание всех этих механизмов.
Виды повреждений позвоночника
Исходя из механизма травмы, возникает тот или иной вид перелома. Современная международная классификация, предложенная в 1994 г. Магерлом, разделила все повреждения на три группы: А – повреждения тел позвонков в результате компрессии по оси позвоночника; В – повреждения, возникающие в результате сгибания – разгибания; С – повреждения двух предыдущих групп в сочетании со сдвигом позвонков и ротацией. В зависимости от объема и особенностей травмы указанные группы повреждений разделяются еще на три вида. Такая классификация дает врачу представление о стабильности или нестабильности повреждения и определяет особенности лечения в каждом конкретном случае.
Диагностика
Прежде всего, пациент должен быть тщательно осмотрен на предмет наличия неврологической симптоматики и выявления зоны предполагаемой травмы. В связи с тем, что внешняя картина не всегда соответствует объему повреждений, на первом этапе обследования проводится обзорная рентгенография. При тяжелых травмах (автодорожная, падение с высоты, поездная травма) необходимо рентгенологическое обследование всего позвоночника, поскольку из-за тяжести состояния пациент не всегда может четко указать на источник боли. Вторым этапом, когда выявлен поврежденный позвонок (или несколько) выполняется мультиспиральная компьютерная томография, благодаря которой можно сделать заключение о характере костных повреждений, смещении отломком и стабильности повреждения. Дополнительное представление о повреждении мягко-тканных структур позвоночника – связок, межпозвоночных дисков, спинного мозга может дать магнитно-резонансная томография. Но если МР-томографа в стационаре нет, то транспортировать пациента с переломом позвоночника в другое учреждение для выполнения МРТ не целесообразно. Перекладывание, транспортировка очень опасны при нестабильных переломах и могут привести к необратимым неврологическим нарушения за счет смешения отломков и сдавливания нервной ткани.
Но если МР-томографа в стационаре нет, то транспортировать пациента с переломом позвоночника в другое учреждение для выполнения МРТ не целесообразно. Перекладывание, транспортировка очень опасны при нестабильных переломах и могут привести к необратимым неврологическим нарушения за счет смешения отломков и сдавливания нервной ткани.
Лечение
Стабильные неосложненные компрессионные переломы тел позвонков со снижением высоты в передних отделах до 50% лечатся консервативно. Рекомендуется ношение ортопедического корсета в течение 4-6 месяцев. В ряде случаев, если пациент хочет быстрого восстановления без длительной внешней фиксации, могут быть рассмотрены варианты хирургического лечения с использованием минимально инвазивных технологий. Все осложненные и нестабильные переломы подлежат хирургическому лечению. В зависимости от характера травмы и вида перелома применяются различные варианты оперативных вмешательств. Общий принцип хирургического лечения – устранить сдавливание спинного мозга, нервных корешков, восстановить правильную ось позвоночника, создать необходимые условия для консолидации перелома и надежно закрепить поврежденный сегмент позвоночника. Мы применяем самые современные фиксаторы, максимально стремимся уйти от больших разрезов и травмирующих операций, широко используем микрохирургическую технику и эндоскопию.
Клинические случаи
Минимально инвазивная транспедикулярная фиксация компрессионно-оскольчатого перелома L1 позвонка с пункционным восстановлением тела позвонка биоактивным остеоиндуктивным материалом.
Передний спондилодез аутокостью с фиксацией пластиной из трансторакального доступа при мнгооскольчатом переломе восьмого грудного позвонка.
Передний поясничный спондилодез с установкой протеза тел позвонков и фиксацией пластиной при осложненном взрывном переломе тел второго и третьего поясничных позвонков.
Ультразвуковая диагностика структур шейного отдела позвоночника.
01/08/15
У большинства новорожденных детей причиной неврологических нарушений является натальная- спинальная травма и наиболее частая локализация перинатального поражения- шейный отдел позвоночника и спинной мозг.
Причинами родовой травмы у новорожденного может быть: быстрые, стремительные и затяжные роды, крупная масса плода, несоответствие размеров костей таза матери и головы плода, ягодичное предлежание, переношенность и недоношенность, маловодие. Во время кесарева сечения также могут произойти травматические провреждения позвонков, спинного мозга , мягких тканей шеи и сосудов. Поражение шейных позвонков может произойти с вовлечением в процесс спинного мозга и это может послужить причиной акушерских параличей и детского церебрального паралича.
Дети, перенесшие натальную травму и не получившие адекватной терапии, являются группой риска по развитию отсроченных осложнений. К отсроченным осложнениям перинатального поражения позвоночника, спинного мозга и артерий относятся: ранеее развитие хондроза и остеохондроза, формирование посттравматической и дегенеративной нестабильности шейного отдела позвоночника, сколиоз, острые и преходящие нарушения спинального и церебрального кровообращения по ишемическому типу. У детей различные дислокации шейных сегментов являются причиной развития нейрогенной кривошеи. В начале заболевания имеется повышенный тонус паравертебральных мышц, который приводит к их переутомлению. В мышцах происходит нарушение микроциркуляции, развитие гипотрофии и снижение тонуса. Клинические проявления спинальной травмы многочисленны и разнообразны. Динамика неврологической картины, подтвержденная данными лучевого исследлования, имеет высокую диагностическую ценность при определении степени тяжести, как самой перинатальной травмы, так и результатов терапии.
Сейчас возможно с помощью ультразвукового исследования провести оценку шейного отдела позвоночника, совершенно без вреда для здоровья,так как этот метод не вреден, нет лучеой нагрузки и проводится безболезненно.
Ультразвуковое исследование необходимо провести если у вашего ребенка (и чем раньше, тем лучше):
— неврологические признаки перинатальной травмы ЦНС
— если есть неврологическая симптоматика при нормальных результатах нейросонографии
— новорожденные дети с массой тела менее 2500 гр. и более 4000 гр.
— ишемические — геморрагические поражения головного мозга и (или) кровоизлияния в головном мозге любой локализации.
— обвитие вокруг шеи любой степени выраженности
— длительный безводный период
— стремительные роды, крупный плод
— тазовое предлежание плода
— мраморный рисунок кожных покровов у ребенка 1 года жизни
— повышение мышечного тонуса , понижение мышечного тонуса
— поджимание пальцев стоп и перекрест ног.
— с-м » короткой шеи»
— тремор подбородка и конечностей
— преимущественное расположение головы в какую либо из сторон.
Как показали множественные исследования в данной области- УЗИ у детей с травмой и ее последствиями является высокоинформативной, не инвазивной, не обладающей радиационной нагрузкой методикой, позволяющей получить объективную информацию о дислокациях сегментов позвоночника и изменение мягкотканных элементов шеи. Она позволяет проводить превичную диагностику перинатальной травмы шеи,а также осуществлять динамический контроль за лечением. Методика имеет высокую диагностическую ценность при дифференциации нейрогенной и ортопедической кривошеи и может применяться в условиях амбулаторной (поликлинической ) помощи.
Направление на УЗИ исследование структур шейного отдела позвоночника (ШОП) делает неонатолог, детский невролог, педиатр, травматолог- ортопед.
В нашу клинику можно приходить и без направления от врача.
Специальной подготовки не требуется, но желательно у новорожденных детей выбрать время между кормлениями, но не ранее часа после кормления во избежании срыгивания, и не перед очередным кормлением, потому, что новорожденный может быть беспокойным.
Если ребенок младшего возраста (от 3 лет до 5-6 лет) категорически противиться исследованию и не поддается на уговоры родителей то исследование ШОП производить нельзя!
МРТ грудного отдела позвоночника | центр «Аперто клиник»
Магнитно-резонансную томографию грудного позвоночного отдела проводят заметно реже по сравнению с обследованиями других зон. Причина в том, что развитие грыж и различного рода патологий в грудном отделе, наблюдается реже, нежели в шейном или поясничном. Однако ряд ситуаций требует назначения МРТ – это может быть, как подозрительный симптом, так и необходимость наблюдения за пациентом во время лечения патологии, проведение послеоперационного контроля либо предоперационное планирование.
Когда требуется назначение МРТ
МРТ грудного отдела становится необходимой процедурой при наличии или необходимости подтверждения остеохондроза, протрузий и грыж, различных дефектов – врожденных и приобретенных – строения позвоночника, рассеянного склероза, новообразований и метастазирования, переломов и травм. Если говорить о симптоматике, диагностика необходима при:
- — Проявлении болезненности в груди либо между ребрами, что может указывать на развивающийся инфаркт и стенокардию.
- — Затрудненном дыхании и ощущении проблем с легкими.
- — «Прострелах» в спинном отделе.
- — Ощущении онемения или «мурашек».
Что покажет процедура
Этот метод диагностики наиболее эффективен при необходимости оценить состояние мягких и костных тканей, выявить формирующиеся патологии, в точности определить место локализации дефекта, его размеров и структуры. Томография сможет выявить:
- — Наличие травм, грыж.
- — Дегенеративные изменения, затронувшие позвонки и диски.
-
— Новообразования доброкачественного и злокачественного характера.

- — Нарушенный кровоток.
- — Смещение позвонков.
- — Аномалии развития и структуры хрящевой ткани.
МРТ помогает диагностировать неопухолевые кисты, не проводя при этом пункцию субарахноидальной области. Полученные снимки позволяют рассмотреть не только мягкие ткани и кости, но и кисты с их внутренним содержимым и турбулентное движение в них, спинномозговой канал – если он перекрыт, появляются сильные боли, слабость в мышечных тканях груди.
Противопоказания к проведению МРТ грудного отдела позвоночника
Процедура противопоказана в случаях, когда у пациента в теле присутствуют элементы из металла – кардиостимуляторы, инсулиновые помпы либо сосудистые клипсы. Затруднения могут возникнуть при клаустрофобии, также МРТ с контрастом не проводится при:
- — аллергических реакциях, в ответ на введение вещества;
- — в период вынашивания ребенка и при грудном вскармливании;
- — почечной недостаточности хронического характера, поскольку в этом случае нарушается выведение контраста из организма.
ABC-медицина
Суть МРТ позвоночника состоит в том, чтобы получить изображения его внутренней структуры, воздействуя на организм электромагнитными волнами. Это полностью неинвазивное исследование, отличающееся высокой информативностью. Оно позволяет судить о состоянии в первую очередь мягких, но также и некоторых костных тканей. Часто для лучшей визуализации процедура выполняется с введением контрастного вещества на основе гадолиния или оксидов железа.
Показания и противопоказания к проведению МРТ пояснично-крестцового отдела позвоночника
Показаниями к МРТ пояснично-крестцовой зоны являются восстановление после травм позвоночника, «слабость» мочевого пузыря, жалобы пациента на боли в спине и пояснице. Также процедура может быть назначена при подозрении на опухолевые заболевания.
Хотя МРТ в общем случае является самым безопасным на данный момент видом медицинской диагностики, у него все же есть свои особенности и противопоказания:
- Для пациентов, страдающих клаустрофобией, важно использование открытой модели томографа. В случае, если применяется наиболее распространенный вариант в виде трубы, рекомендуется прием седативных препаратов.
- Как правило, томограф рассчитан на вес до 120 кг. Существуют модели для пациентов весом до 180 кг.
- Грудное вскармливание не следует проводить после МРТ с контрастным веществом в течение 48 часов. При беременности МРТ пояснично-крестцового отдела не назначают, поскольку точных данных о воздействии электромагнитных волн на плод в настоящее время нет, а контрастные вещества способны проникать сквозь плаценту.
- Возможна индивидуальная непереносимость контрастного вещества, аллергические реакции. Кроме того, при почечной недостаточности контраст имеет тенденцию накапливаться в организме. Оба случая являются противопоказаниями для контрастной МРТ.
- При наличии кардиостимулятора, ферромагнитных имплантатов или осколков МРТ абсолютно противопоказана. Если у пациента в поясничной области есть цветная татуировка, при воздействии магнитного поля возможны ожоги, поскольку красители содержат металлические соединения.
- ·Процедура длится около получаса, поэтому ее не назначают при острых травмах, для срочной диагностики и в случаях, когда боли в позвоночнике не позволяют пациенту лежать на спине неподвижно все это время. Детям в возрасте до семи лет МРТ как правило не назначается, поскольку маленькому ребенку психологически сложно провести без движения такое долгое время. В этих случаях для замены данного вида диагностики применяют компьютерную томографию (КТ).
Что показывает МРТ пояснично-крестцового отдела позвоночника
С помощью МРТ диагностируют межпозвонковые грыжи, остеохондроз, переломы и другие травмы, артроз, болезни спинного мозга, распространение патологических процессов с органов малого таза, онкологии.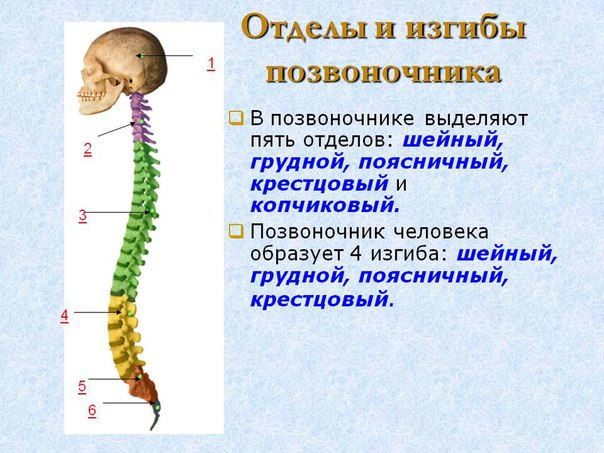
На мониторе компьютера можно увидеть:
- сдавливание спинного мозга и нервных корешков;
- опухоли, воспаления;
- трещины и переломы;
- врожденные анатомические дефекты позвонков;
- изменения межпозвонковых дисков;
- повреждения оболочек спинного мозга.
По итогам расшифровки данных пациенту назначается комплексное лечение, включающее прием медикаментозных средств, физиотерапию, лечебную физкультуру, иногда — вправление или вытягивание позвоночника. В сложных случаях может потребоваться хирургическое вмешательство.
Где лучше сделать МРТ пояснично-крестцового отдела позвоночника в Москве
Клиники «АВС-медицина» предлагают услуги магнитно-резонансной томографии пояснично-крестцового отдела позвоночника по доступным ценам. Вы можете пройти процедуру в любой день недели, включая выходные. Томографы установлены в клиниках, расположенных у метро «Парк Культуры» и в Балашихе.
Остеохондроз пояснично-крестцового отдела позвоночника: аспекты патогенеза, диагностики и лечения
П.В. Галкин
кандидат медицинских наук
Боль в пояснице (люмбаго) и боль, отдающая в ногу по ходу седалищного нерва (ишиас) являются одной из самых распространенных жалоб, с которыми пациенты обращаются за медицинской помощью. В связи с тем, что эти симптомы встречаются довольно часто в общей популяции, а также отмечается их неуклонный рост, диагностика и лечение таких больных будет оставаться одним из основных направлений деятельности нейрохирургических стационаров. Несмотря на широкое распространение данной патологии, хирургическое удаление грыжи межпозвонкового диска (МПД) требуется лишь у 10% пациентов с клинической картиной люмбоишалгии. У оставшейся части больных лучший эффект оказывает консервативное лечение, включающее медикаментозную терапию, лечебную физкультуру, использование физиотерапевтических методов лечения, а также возвращение к прежней повседневной физической активности.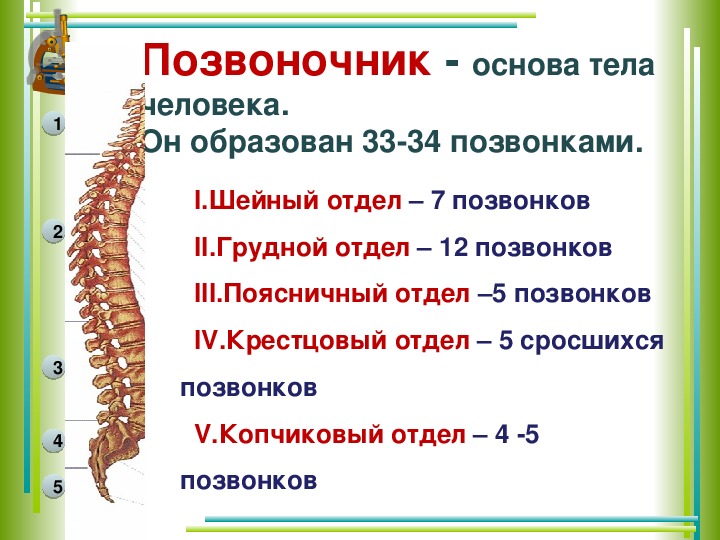
Хирургическое лечение оправдано лишь в тех случаях, когда уровень компрессии спинномозгового корешка, определенный клинически, соответствует данным обследования, подтверждающим разрыв фиброзного кольца с «выпадением» грыжи МПД в просвет позвоночного канала [3–6]. Результаты хирургического лечения у пациентов с небольшими протрузиями диска, как правило, разочаровывают доктора и самого пациента. Методом, позволяющим установить точный диагноз, является магнитно–резонансная томография (МРТ). Приблизительно у 10% людей общей популяции невозможно проведение рутинного МРТ по причине клаустрофобии (боязни закрытых пространств). У этой категории лиц возможно использование так называемого «открытого» МРТ, правда, с соответствующей потерей качества полученных изображений. Больным, ранее перенесшим хирургическое лечение, требуется проведение МРТ с контрастным усилением для отграничения послеоперационных рубцово–спаечных изменений от истинного грыжевого выпячивания диска. У больных с подозрением на грыжевое выпячивание МПД, когда выполнение МРТ невозможно, либо полученные результаты малоинформативны, компьютерно–томографическая (КТ) миелография приобретает особую диагностическую ценность.
Специалисты лучевой диагностики, интерпретирующие результаты полученных исследований, как правило, преувеличивают степень поражения диска по причине невозможности сопоставления клинических данных с «находками» при томографии. Такие заключения, как «изменения соответствуют возрасту пациента», практически никогда не встречаются в протоколах исследований. Несмотря на совершенствование нейровизуализационных методик, ответственность за правильно постановленный диагноз лежит на плечах клинициста, поскольку лишь он может сопоставить клиническую картину с данными, полученными при томографии. Повышение разрешающей способности томографов незначительно улучшило исходы хирургического лечения, зато стали выявляться отклонения от нормы у асимптомных больных.
Изучение процессов, сопровождающих дегенеративно–дистрофическое поражение позвоночника, претерпело серьезный прогресс за последние годы. Артропатия дугоотростчатых суставов широко распространена в общей популяции и выявляется довольно часто у лиц средней и старшей возрастной группы при проведении КТ–исследований. Дегенеративные изменения МПД, также имеющие широкое распространение, довольно часто обнаруживаются, и более специфичным методом для их диагностики является МРТ. При этом нередки выраженные изменения МПД, не сопровождающиеся разрывом фиброзного кольца, а лишь проявляющеися незначительным «выбуханием» диска в просвет позвоночного канала либо межпозвонковых отверстий. В ряде случаев дегенеративные процессы, происходящие в МПД, могут приводить к разрушению фиброзного кольца с последующими разрывами, что вызывает миграцию части пульпозного ядра за пределы диска со сдавлением прилежащих корешков спинного мозга. Утверждение, что если отмечается боль в ноге, то обязательно должно быть ущемление корешка спинного мозга, не совсем верно. К болям в ягодице с иррадиацией по задней поверхности бедра может приводить как дегенерация самого МПД, так и дугоотростчатых межпозвонковых суставов. Для истинного приступа ишалгии, вызванного компрессией корешка нерва грыжей МПД, характерна боль, иррадиирующая по задней поверхности бедра и голени. Боли неопределенного характера, ограничивающиеся лишь ягодичной областью либо областью бедра без распространения по ходу седалищного нерва, а также двусторонняя боль в ягодичных областях либо бедрах, боли, меняющие свою локализацию (то справа, то слева), чаще обусловлены артропатией дугоотростчатых суставов либо диффузной дегенерацией МПД. Симулировать клиническую картину компрессии корешка грыжей МПД может и сопутствующая патология (например, артроз коленных суставов). У больных с такими болями хирургическое лечение не окажет должного эффекта независимо от того, какая патология будет обнаружена при томографическом исследовании. Другими словами, у больных только лишь с клиникой болей в спине удаление грыжи МПД будет неэффективным, даже если на томограммах определяются протрузии МПД, как это обычно и случается.
Артропатия дугоотростчатых суставов широко распространена в общей популяции и выявляется довольно часто у лиц средней и старшей возрастной группы при проведении КТ–исследований. Дегенеративные изменения МПД, также имеющие широкое распространение, довольно часто обнаруживаются, и более специфичным методом для их диагностики является МРТ. При этом нередки выраженные изменения МПД, не сопровождающиеся разрывом фиброзного кольца, а лишь проявляющеися незначительным «выбуханием» диска в просвет позвоночного канала либо межпозвонковых отверстий. В ряде случаев дегенеративные процессы, происходящие в МПД, могут приводить к разрушению фиброзного кольца с последующими разрывами, что вызывает миграцию части пульпозного ядра за пределы диска со сдавлением прилежащих корешков спинного мозга. Утверждение, что если отмечается боль в ноге, то обязательно должно быть ущемление корешка спинного мозга, не совсем верно. К болям в ягодице с иррадиацией по задней поверхности бедра может приводить как дегенерация самого МПД, так и дугоотростчатых межпозвонковых суставов. Для истинного приступа ишалгии, вызванного компрессией корешка нерва грыжей МПД, характерна боль, иррадиирующая по задней поверхности бедра и голени. Боли неопределенного характера, ограничивающиеся лишь ягодичной областью либо областью бедра без распространения по ходу седалищного нерва, а также двусторонняя боль в ягодичных областях либо бедрах, боли, меняющие свою локализацию (то справа, то слева), чаще обусловлены артропатией дугоотростчатых суставов либо диффузной дегенерацией МПД. Симулировать клиническую картину компрессии корешка грыжей МПД может и сопутствующая патология (например, артроз коленных суставов). У больных с такими болями хирургическое лечение не окажет должного эффекта независимо от того, какая патология будет обнаружена при томографическом исследовании. Другими словами, у больных только лишь с клиникой болей в спине удаление грыжи МПД будет неэффективным, даже если на томограммах определяются протрузии МПД, как это обычно и случается.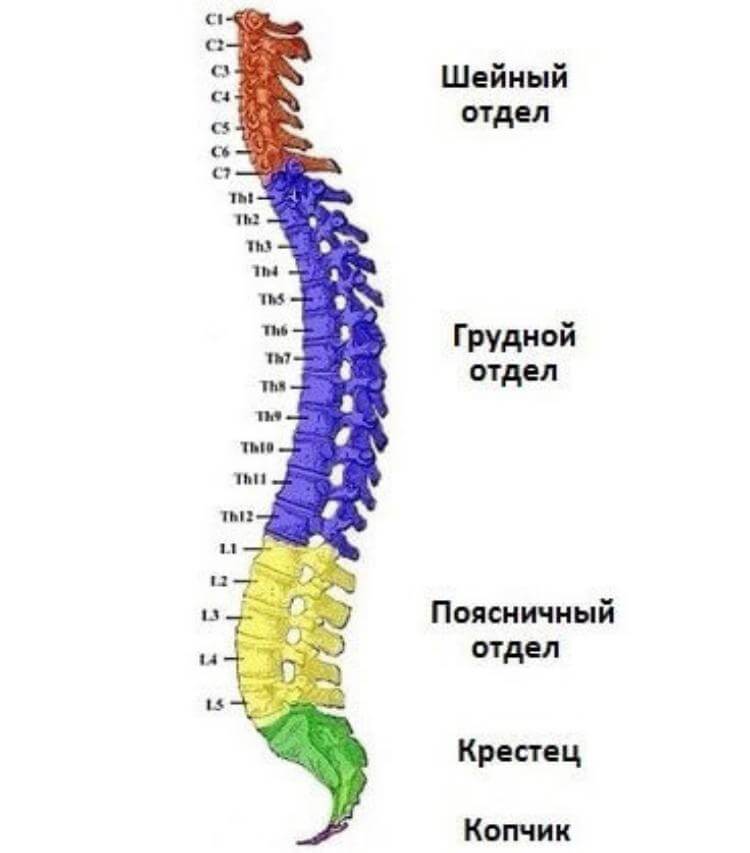 Но встречаются и такие пациенты, у которых типичная картина ишиаса сопровождается выраженным инвалидизирующим болевым синдромом, тогда как при исследованиях, выполненных с использованием высокоразрешающих томографов, не определяется сдавление корешков спинного мозга. Этой категории больных нецелесообразно выполнение хирургического вмешательства, так как со временем корешковая симптоматика у них, как правило, стихает.
Но встречаются и такие пациенты, у которых типичная картина ишиаса сопровождается выраженным инвалидизирующим болевым синдромом, тогда как при исследованиях, выполненных с использованием высокоразрешающих томографов, не определяется сдавление корешков спинного мозга. Этой категории больных нецелесообразно выполнение хирургического вмешательства, так как со временем корешковая симптоматика у них, как правило, стихает.
Необходимо четко представлять себе механизмы, ведущие к развитию грыжевого выпячивания МПД, чтобы рекомендовать пациентам объем допустимых движений, не забывая о рабочей деятельности. Силы, способствующие формированию грыжевого выпячивания, являются следствием дегенеративных изменений в МПД и снижения вертикальных размеров (высоты) как фиброзного кольца, так и пульпозного ядра. Выбухающий фрагмент МПД в 80% смещается в задне–боковом направлении, внедряясь при этом в просвет позвоночного канала и медиальные отделы межпозвонкового отверстия. Такому смещению грыжи МПД в сторону от средней линии способствует удерживающая сила задней продольной связки. До 10% грыжевых выпячиваний локализуются латерально и распространяются в межпозвонковое отверстие (фораминальные грыжи) либо у наружного края отверстия, где из него выходит спинномозговой корешок, тем самым сдавливая его.
В процессе жизнедеятельности дегидратационные и дегенеративные изменения приводят к потере высоты МПД. Эти патологические процессы вовлекают как фиброзное кольцо, так и пульпозное ядро. Более выраженное разрушение пульпозного ядра на фоне сопутствующей дегенерации фиброзного кольца, как правило, ведет лишь к потере высоты МПД без его значимых выбуханий. При преимущественных изменениях в фиброзном кольце вертикальные силы, воздействующие на сохранившееся пульпозное ядро и являющиеся производной собственного веса, а также сил мышц спины, действующих на диск в боковом направлении, оказывают избыточное давление на оставшийся фрагмент пульпозного ядра, удержать который на месте не в состоянии дегенеративно измененные волокна фиброзного кольца.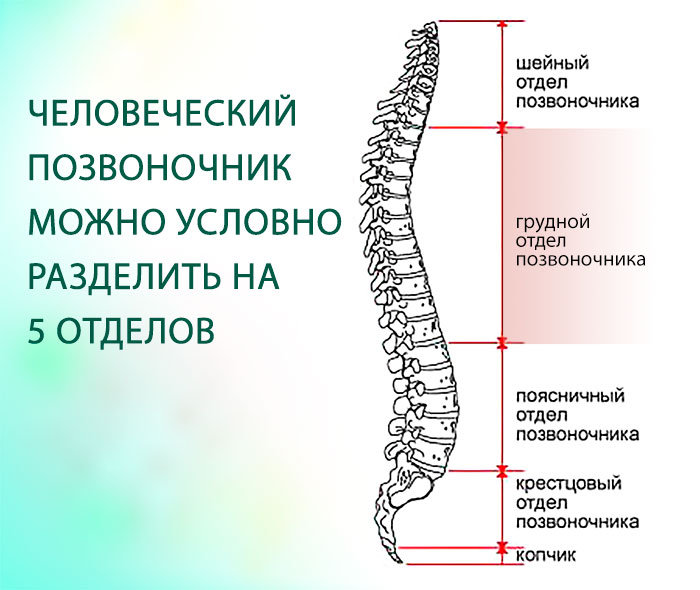 Суммирование этих двух сил приводит к росту центробежного давления на МПД, которое совместно с растягивающей составляющей, действующей на волокна фиброзного кольца, может приводить к его разрыву и выбуханию фрагментов оставшегося пульпозного ядра. После того, как сформировалось грыжевое выпячивание, а «избыточный» фрагмент пульпозного ядра оказался за пределами фиброзного кольца, структура МПД вновь становится стабильной [2]. В результате силы, воздействующие на дегенеративно измененное ядро и фиброзное кольцо МПД, уравновешиваются, а их вектор, способствующий дальнейшему выпячиванию фрагментов ядра, угасает. В ряде случаев частичные дегенеративные изменения пульпозного ядра способствуют газообразованию внутри МПД с последующим избыточным давлением на его оставшийся фрагмент. Формирование грыжи также сопровождается процессом газообразованием внутри диска.
Суммирование этих двух сил приводит к росту центробежного давления на МПД, которое совместно с растягивающей составляющей, действующей на волокна фиброзного кольца, может приводить к его разрыву и выбуханию фрагментов оставшегося пульпозного ядра. После того, как сформировалось грыжевое выпячивание, а «избыточный» фрагмент пульпозного ядра оказался за пределами фиброзного кольца, структура МПД вновь становится стабильной [2]. В результате силы, воздействующие на дегенеративно измененное ядро и фиброзное кольцо МПД, уравновешиваются, а их вектор, способствующий дальнейшему выпячиванию фрагментов ядра, угасает. В ряде случаев частичные дегенеративные изменения пульпозного ядра способствуют газообразованию внутри МПД с последующим избыточным давлением на его оставшийся фрагмент. Формирование грыжи также сопровождается процессом газообразованием внутри диска.
Избыточная и резкая физическая нагрузка, оказываемая на спину пациента, на фоне существующего дегенеративно–дистрофического поражения позвоночника, как правило, является лишь пусковым моментом, который приводит к развернутой клинической картине компрессионного корешкового синдрома, что нередко и ошибочно расценивается самим больным, как первопричина люмбоишалгии. Клинически грыжа МПД может проявляться рефлекторными и компрессионными синдромами. К компрессионным относят синдромы, при которых над грыжевым выпячиванием натягивается, сдавливается и деформируется корешок, сосуды или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием грыжи диска на рецепторы указанных структур, главным образом окончания возвратных спинальных нервов, что приводит к развитию рефлекторно–тонических нарушений, проявляющихся вазомоторными, дистрофическими, миофасциальными расстройствами.
Как было отмечено выше, хирургическое лечение при дегенеративно–дистрофическом поражении позвоночника целесообразно лишь у 10% больных, остальные 90% хорошо реагируют на консервативные мероприятия. Основными принципами использования последних являются:
1) купирование болевого синдрома;
2) восстановление правильной осанки для поддержания фиксационной способности измененного МПД;
3) ликвидация мышечно–тонических расстройств;
4) восстановление кровообращения в корешках и спинном мозге;
5) нормализация проводимости по нервному волокну;
6) устранение рубцово–спаечных изменений;
7) купирование психо–соматических расстройств.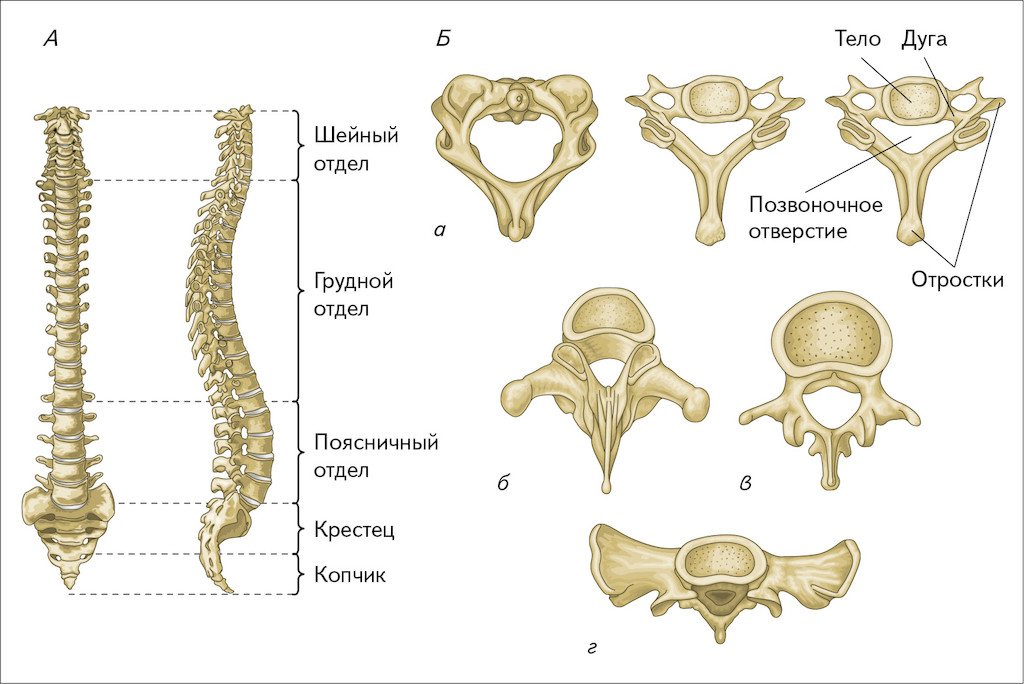
Методы консервативного лечения включают различные ортопедические воздействия на позвоночник (иммобилизация корсетом, вытяжение, мануальная терапия), физиотерапию (лечебный массаж, лечебная физкультура, иглорефлексотерапия, электролечение, грязелечения, различного рода прогревания), паравертебральные, перидуральные блокады и медикаментозную терапию. Лечение дегенеративно–дистрофического поражения позвоночника должно быть комплексным и поэтапным. Как правило, общим принципом консервативных мероприятий является назначение анальгетиков, нестероидных противовоспалительных препаратов (НПВП), миорелаксантов и физиопроцедур.
Анальгетический эффект достигается назначением диклофенака, кетопрофена, лорноксикама, трамадола. Выраженным анальгетическим и противовоспалительным эффектом обладает лорноксикам, существующий как в инъекционной, так и таблетированной формах. В острой стадии воспаления возможно назначение до 16 мг лорноксикама в сутки, по стихании болевого синдрома; обычно через 5–7 дней целесообразно перейти на таблетированную форму с приемом до 2–х недель.
НПВП являются самыми широко применяемыми лекарственными средствами при дегенеративно–дистрофическом поражении позвоночника. Они оказывают противовоспалительное, анальгезирующее и жаропонижающее действие, связанное с подавлением фермента циклооксигеназы (ЦОГ–1 и ЦОГ–2), регулирующего превращение арахидоновой кислоты в простагландины, простациклин, тромбоксан. У пожилых и пациентов с факторами риска побочных эффектов терапию НПВП целесообразно проводить под «прикрытием» гастропротекторов (омепразол, ранитидин). У таких больных по завершении курса инъекционной терапии НПВП целесообразен переход на таблетированные формы ингибиторов ЦОГ–2, имеющих меньшую выраженность побочных эффектов со стороны желудочно–кишечного тракта (нимесулид, мелоксикам).
Для устранения болей, связанных с повышением мышечного тонуса, в комплексную терапию целесообразно включать миорелаксанты центрального действия: тизанидин по 2–4 мг 3–4 раза в сутки либо толперизон внутрь по 50–150 мг 3 раза в сутки или в внутримышечно по 100 мг 2 раза в сутки.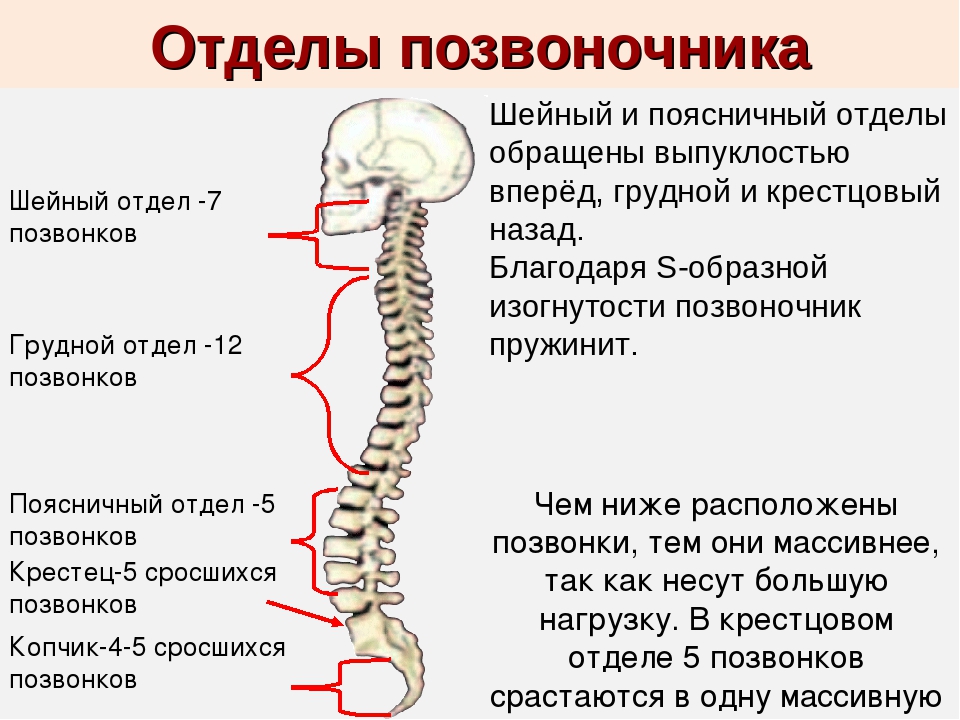
Механизм действия тизанидина существенно отличен от механизмов действия других препаратов, используемых для снижения повышенного мышечного тонуса, поэтому его применение обосновано, когда отсутствует антиспастический эффект других средств. Преимуществом тизанидина по сравнению с другими миорелаксирующими препаратами, использующимися по тем же показаниям, является то, что при снижении мышечного тонуса на фоне назначения тизанидина не происходит уменьшения мышечной силы. Тизанидин является производным имидазола, и его эффект связан со стимуляцией α2–адренергических рецепторов. Он избирательно угнетает полисинаптический компонент рефлекса растяжения и оказывает независимое антиноцицептивное и умеренное противовоспалительное действие. Тизанидин снижает сопротивление пассивным движениям, уменьшает спазмы и клонические судороги, а также повышает силу произвольных сокращений скелетной мускулатуры. Тизанидин также обладает гастропротективным действием, что оправдывает его применение в комбинации с НПВП.
Хирургическое лечение дегенеративно–дистрофического поражения позвоночника оправдано при неэффективности комплексных консервативных мероприятий (в течение 2–3 недель) у больных с грыжами МПД (как правило, размером более 10 мм) и некупирующейся корешковой симптоматикой. Существуют экстренные показания к оперативному вмешательству при «выпавшем» секвестре в просвет позвоночного канала и выраженном сдавлении корешков спинного мозга. Развитию каудального синдрома способствует острая радикуломиелоишемия, приводящая к выраженному гипералгическому синдрому, когда даже назначение наркотических анальгетиков, использование блокад (с глюкокортикоидными и анестезирующими средствами) не уменьшает выраженности болей. Важно заметить, что абсолютный размер грыжи диска не имеет определяющего значения для принятия окончательного решения об оперативном вмешательстве и должен рассматриваться в связи с клинической картиной и находками, обнаруженными при томографическом исследовании.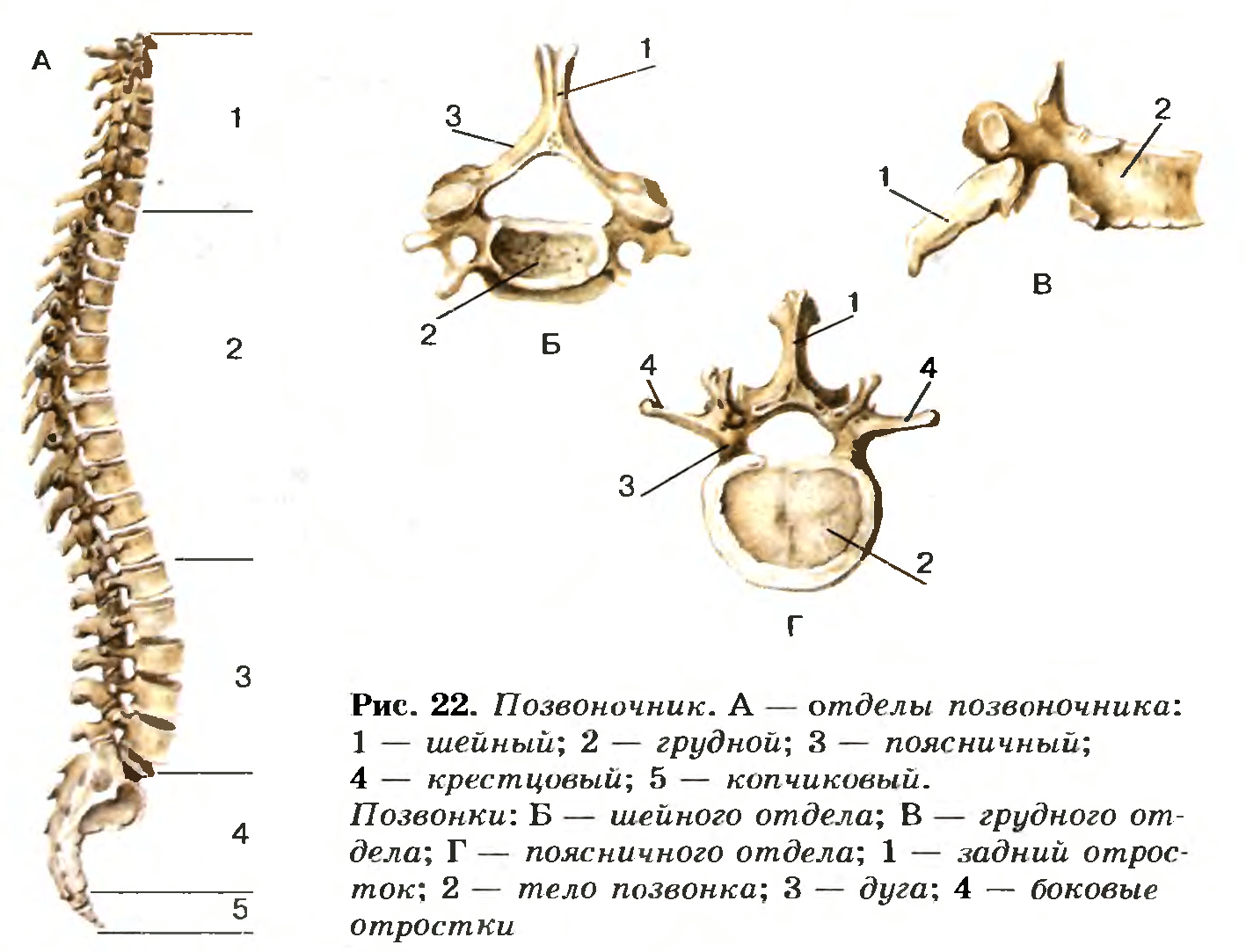
В 95% случаев при грыжах МПД используется открытый доступ в позвоночный канал. Различные дископункционные методики (холодноплазменная коагуляция, лазерная реконструкция и т.д.) не нашли в настоящее время широкого применения, а их использование оправдано лишь при протрузиях МПД. Классическое открытое микрохирургическое удаление грыжи диска проводится с использованием микрохирургического инструментария, бинокулярной лупы либо операционного микроскопа. Анализ отдаленных результатов лечения (в сроки более 2–х лет) 13 359 пациентов, перенесших удаление грыжи МПД, 6135 из которых было выполнено удаление секвестра, а 7224 проводилась агрессивная дискэктомия, показал, что рецидив болевого синдрома встречался в 2,5 раза чаще (27,8% против 11,6%) у больных, перенесших агрессивную дискэктомию, тогда как рецидив грыжеобразования был отмечен в 2 раза чаще (7% против 3,5%) у пациентов, которым проводилось лишь удаление секвестра. Авторы делают вывод: качество жизни снижается больше у больных, испытывающих болевой синдром, тогда как повторное грыжеобразование не всегда проявляется клинически.
В заключение еще раз хотелось бы подчеркнуть необходимость тщательного клинического обследования и анализа томограмм для принятия оптимального решения о выборе тактики лечения конкретного пациента.
ФОРМА записи на приём…
Джастин Росс имеет еще одно препятствие для здоровья после травмы позвоночника
ЗАКРЫТЬШирокий приемник Клемсона и главный проспект НФЛ Джастину Россу нужно преодолеть еще одно препятствие, прежде чем он сможет вернуться в полный контакт.
Росс, которому прошлым летом потребовалась операция по восстановлению врожденного сращения позвоночника, в прошлый четверг провел виртуальную встречу со своим врачом, а в июне в Питтсбурге назначен очный медицинский осмотр в течение одного года.
Это будет переломный момент для Росса, который участвует в весенних тренировках, но не имеет права заниматься им.
«Это будет последний вопрос, готовый ли я уехать к осени», — сказал Росс в среду. «… Я не знаю, что он собирается сказать».
«… Я не знаю, что он собирается сказать».
Росс из Феникс-Сити, штат Алабама, получил травму шеи во время весенней тренировки в марте прошлого года.
Защитник Клемсона Джастин Росс в желтой майке, что означает отсутствие контакта во время весенней тренировки. (Фото: КЕН РУИНАРД / USA Today Sports)
«Я не мог ничего делать около трех месяцев, — сказал Росс. «Мне просто пришлось сидеть и ждать.После этой отметки я смог немного поднять. Вероятно, примерно в октябре или ноябре я смог надеть шлем и пробежать маршруты и все такое ».
Одна только возможность сделать это, даже с вопросами о его футбольном будущем, дала ему счастье и надежду, сказал он.
«Было приятно», — сказал Росс. «Год назад я думал, что больше никогда не смогу надевать прокладки. Я очень благодарен. Я пользуюсь каждым повторением … Я просто улыбаюсь. Я понял, как быстро игру можно отобрать.
Росс, второй по счету приемник в стране по версии Rivals, когда он подписал контракт с Клемсоном, возглавил команду с 1000 ярдов и девятью приземлениями на первом курсе в 2018 году. У него были лучшие команды 66 уловов, когда он второкурсник с 865 ярдов и еще восемь ПД.
Pro Football Network в феврале прошлого года перечислил Росса третьим лучшим ресивером драфта НФЛ 2021 года с потенциалом занять первое место на своей позиции и войти в пятерку лучших. В январе Росс решил вернуться в Клемсон, чтобы учиться на первом курсе, и отложил свои мечты о НФЛ.
«НФЛ будет там», — сказал он. «Меня больше беспокоит свое здоровье».
Тодд Шэнси — 30-летний ветеран журнала Spartanburg Herald-Journal, теперь специализирующийся на легкой атлетике Клемсона для сети USA Today.
Что такое позвонок T7 и что происходит при его травме? 2 эксперта объясняют
Премьер-министр Виктории Дэниел Эндрюс получил травму во вторник, поскользнувшись и упав на мокрой лестнице в доме отдыха на полуострове Морнингтон.
Согласно сообщениям, он сломал несколько ребер и сломал позвонок T7 и сейчас проходит лечение в травматологическом центре больницы Альфреда в Мельбурне.
Давайте посмотрим, что на самом деле означает травма T7 позвонка.
Позвоночник
Травмы позвоночника могут быть особенно тяжелыми, потому что позвоночник действует как центральная опора, на которой мы стоим.
Он также защищает некоторые жизненно важные структуры нашего тела, такие как нервы, кровеносные сосуды и спинной мозг. Эти нервы передают импульсы от нашего мозга к мышцам и передают информацию обратно в мозг от наших конечностей. Таким образом, определенные травмы позвоночника потенциально могут быть очень опасными, если они нарушают эти функции.
Хотя мы можем не воспринимать позвоночник так же легко, как сердечные или другие заболевания, как причину болезни, он представляет собой серьезное бремя болезней для австралийской системы здравоохранения.
Позвоночник часто описывают как состоящий из пяти основных частей. ShutterstockОколо четырех миллионов австралийцев, или каждый шестой, страдают от проблем со спиной. Многие из них связаны с костями, составляющими позвоночник.
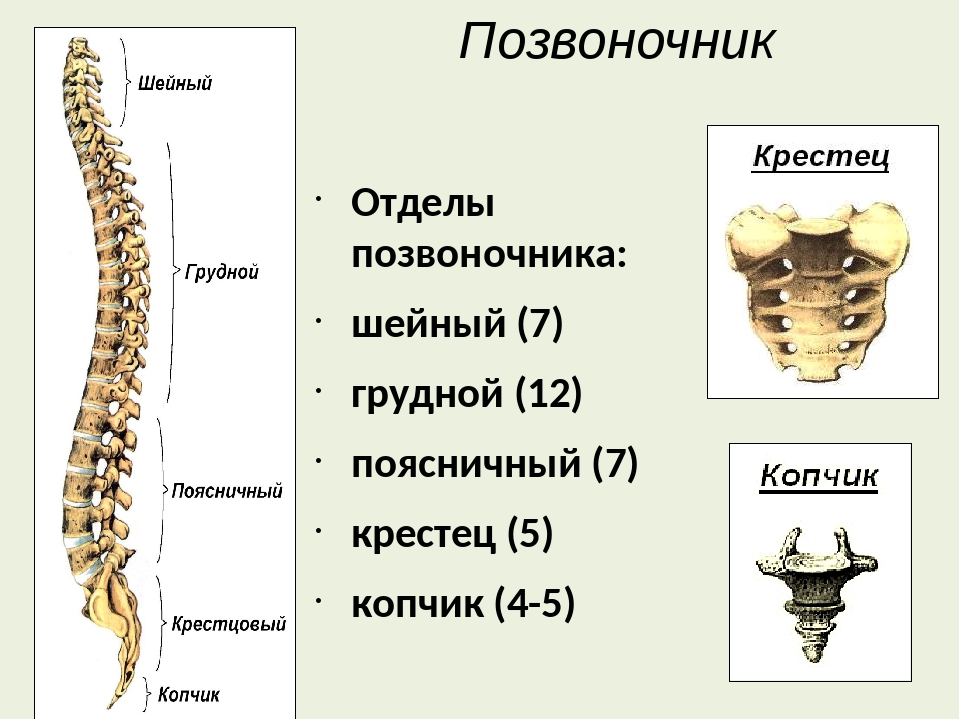
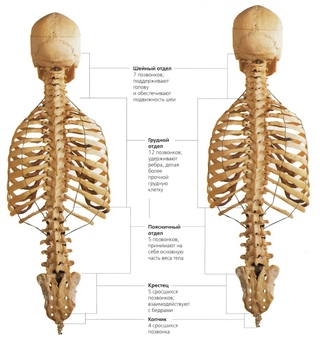
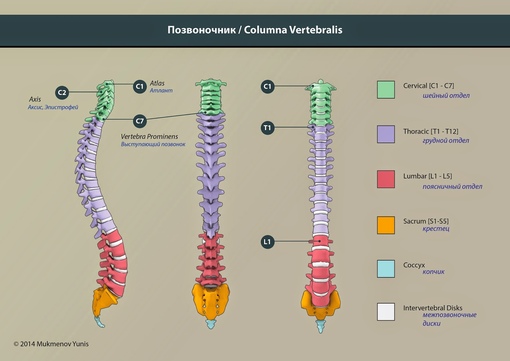
Каждая из отдельных костей в этой области называется «позвонком».Позвоночный столб (или позвоночник) состоит из пяти основных областей: шейного отдела позвоночника (шеи), грудного отдела позвоночника (где прикрепляются ребра), поясничного отдела позвоночника и, наконец, крестца и копчика.
Есть семь шейных позвонков (C1-C7), 12 грудных позвонков (T1-T12) и пять поясничных позвонков (L1-L5). Область, которую травмировал Эндрюс, грудной отдел позвоночника, образует полужесткую клетку из-за ее прикрепления к ребрам. Эти крепления означают, что эта область позвоночника намного более жесткая и менее гибкая, чем другие области.
Перелом, замеченный в случае Эндрюса, по-видимому, касается седьмого грудного позвонка (Т7), который находится примерно на полпути вниз по спине. Поскольку к этой кости также прикреплена пара ребер, неудивительно, что его сообщенные травмы также включают переломы ребер.
Переломы позвонков и путь к выздоровлению
Переломы (переломы) костей позвоночника становятся более вероятными с возрастом и чаще встречаются у женщин старше 60 лет, кости которых могут быть слабее в результате остеопороза.
У более молодых пациентов переломы позвоночника гораздо чаще возникают в результате несчастного случая. Часто это автомобильная авария или падение с большой энергией, например, падение с лестницы. В этой группе мужчины значительно чаще получают травмы.
Подробнее: Отделения неотложной помощи викторианской эпохи во время COVID-19: общее количество презентаций снизилось, но количество нападений увеличилось
Как правило, пациент с переломом T7 будет испытывать боль при движении и с трудом может стоять в течение длительного времени.Пациенты с сопутствующими переломами ребер иногда могут даже испытывать боль при дыхании (особенно при больших вдохах).
Если нет сопутствующей травмы спинного мозга или повреждения нервов в этой области, вероятно полное выздоровление, но это может занять недели или месяцы. Этот процесс часто включает реабилитацию с участием физиотерапевтов и других медицинских работников.
Мы не знакомы с подробностями дела Эндрюса. Но его медицинская бригада, вероятно, провела серию сканирований и оценок, чтобы установить полную степень любого повреждения и выбрать наиболее подходящий курс лечения.
Восстановление после травмы позвоночника может занять время. ShutterstockВодопады обычные
В среднем около 220 000 австралийцев ежегодно госпитализируются из-за падений (это более 600 человек в день).
Падения, достаточно серьезные, чтобы доставить вас в больницу, становятся все более распространенными в Австралии. Национальные данные показывают, что количество обращений в больницы из-за падений увеличивается почти на 2% каждый год. В некоторых конкретных группах, например, у мужчин старше 65 лет, частота падений еще выше (3%).
Подробнее: Бесполезное лечение: операция по сращению позвоночника при боли в пояснице стоит дорого и мало доказательств того, что она будет работать
В 2016-17 годах 41% госпитализаций с травмами произошли в результате падений. Падения с лестницы или с лестницы составляют 7% из них.
Эндрюс явно получил серьезную травму, которая может быть очень болезненной. Желаем ему скорейшего выздоровления.
Замечательная и сложная анатомия позвоночника: области и функции
Базовое понимание анатомии позвоночника и его функций чрезвычайно важно для пациентов с заболеваниями позвоночника.В этой статье дается прямой обзор замечательной и сложной анатомии позвоночника. Он начинается с предоставления «общей картины» функций позвоночника, его областей и основных изгибов. Далее следует подробная информация о конкретных анатомических элементах, таких как позвоночные структуры, межпозвонковые диски, спинной мозг и нервные корешки, суставы, мышцы и связки.
Функции позвоночника
Три основных функции позвоночника:
- Защищает спинной мозг, нервные корешки и некоторые внутренние органы тела.
- Обеспечивает структурную поддержку и баланс для поддержания вертикального положения.
- Включить гибкое движение.
Области позвоночника
Обычно позвоночник делится на четыре основных отдела: шейный, грудной, поясничный и крестцовый. У каждого региона есть свои особенности и функции.
Шейный отдел позвоночника
Шейный отдел позвоночника известен как шейный отдел позвоночника. Эта область состоит из семи позвонков, которые обозначаются сокращенно с С1 по С7 (сверху вниз).Эти позвонки защищают ствол головного мозга и спинной мозг, поддерживают череп и обеспечивают широкий диапазон движений головы.
Первый шейный позвонок (С1) называется Атласом. Атлас имеет форму кольца и поддерживает череп. C2 называется осью. Он имеет круглую форму с тупой структурой в форме штифта (называемой Одонтоидным отростком или «логовом»), которая выступает вверх в кольцо Атласа. Вместе Атлас и Ось позволяют голове вращаться и поворачиваться. Другие шейные позвонки (от C3 до C7) имеют форму коробок с небольшими остистыми отростками (пальцеобразными выступами), которые отходят от задней части позвонков.
Атлас имеет форму кольца и поддерживает череп. C2 называется осью. Он имеет круглую форму с тупой структурой в форме штифта (называемой Одонтоидным отростком или «логовом»), которая выступает вверх в кольцо Атласа. Вместе Атлас и Ось позволяют голове вращаться и поворачиваться. Другие шейные позвонки (от C3 до C7) имеют форму коробок с небольшими остистыми отростками (пальцеобразными выступами), которые отходят от задней части позвонков.
Грудной отдел
Под последним шейным позвонком находятся 12 позвонков грудного отдела позвоночника. Они обозначаются сокращенно от Т1 до Т12 (сверху вниз). Т1 — самый маленький, а Т12 — самый большой грудной позвонок. Грудные позвонки больше шейных костей и имеют более длинные остистые отростки.
Помимо более длинных остистых отростков, ребра укрепляют грудной отдел позвоночника. Эти структуры делают грудной отдел позвоночника более стабильным, чем шейный или поясничный отделы.Кроме того, система грудной клетки и связок ограничивает диапазон движений грудного отдела позвоночника и защищает многие жизненно важные органы.
Поясничный отдел
В поясничном отделе позвоночника 5 позвонков, сокращенно от L1 до L5 (самые большие). Размер и форма каждого поясничного позвонка рассчитаны на то, чтобы выдерживать большую часть веса тела. Каждый структурный элемент поясничного позвонка больше, шире и шире, чем аналогичные компоненты в шейном и грудном отделах.
У поясничного отдела позвоночника больше подвижности, чем у грудного, но меньше, чем у шейного.Поясничные фасеточные суставы позволяют значительно сгибать и разгибать мышцы, но ограничивают вращение.
Крестцовый отдел позвоночника
Крестец находится за тазом. Пять костей (сокращенно от S1 до S5), сросшиеся в треугольную форму, образуют крестец. Крестец проходит между двумя тазобедренными костями, соединяющими позвоночник с тазом. Последний поясничный позвонок (L5) сочленяется (движется) с крестцом. Сразу под крестцом находятся пять дополнительных костей, сросшихся вместе, образуя копчик (копчик).
Таз и череп
Хотя обычно таз и череп не рассматриваются как часть позвоночника, они представляют собой анатомические структуры, которые тесно взаимосвязаны с позвоночником и оказывают значительное влияние на равновесие пациента.
Спинальные плоскости
Чтобы лучше понять и описать анатомию, специалисты по позвоночнику часто обращаются к конкретным плоскостям тела. Плоскость тела — это воображаемая плоская двумерная поверхность, которая используется для определения определенной области анатомии.
Стол 1
| Срок | Значение |
| Фронтальная или корональная плоскость | Делит переднюю и заднюю половинки всего тела. |
| Срединная или сагиттальная плоскость | Разделяет левую и правую стороны всего тела. |
| Поперечная или осевая плоскость | Разделяет туловище в области талии (верхняя и нижняя половины туловища). |
Искривления позвоночника
При осмотре спереди (корональная плоскость) здоровый позвоночник прямой.(Боковой изгиб позвоночника известен как сколиоз.) Если смотреть сбоку (в сагиттальной плоскости), зрелый позвоночник имеет четыре отчетливых изгиба. Эти кривые описываются как кифотические или лордотические.
Кифотическая дуга — это выпуклая дуга позвоночника (т. Е. Выпуклость по направлению к задней части позвоночника). Изгибы грудного и крестцового отделов позвоночника кифотические.
Лордотическая дуга является вогнутой (т. Е. Вогнутой к задней части позвоночника) и обнаруживается на шейном и поясничном уровнях позвоночника.
Позвоночные структуры
Все позвонки состоят из одних и тех же основных элементов, за исключением первых двух шейных позвонков.
Наружная оболочка позвонка состоит из кортикальной кости. Кость этого типа плотная, твердая и крепкая.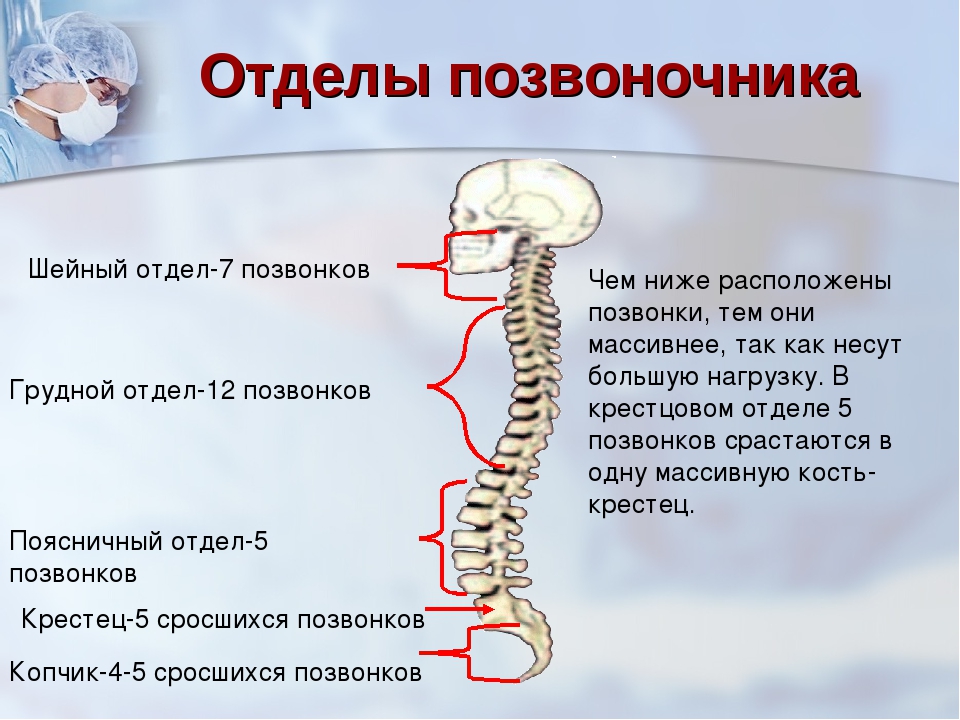 Внутри каждого позвонка находится губчатая кость, которая слабее кортикальной кости и состоит из слабо связанных структур, напоминающих соты. Костный мозг, который образует красные кровяные тельца и некоторые типы белых кровяных телец, находится в полостях губчатого вещества кости.
Внутри каждого позвонка находится губчатая кость, которая слабее кортикальной кости и состоит из слабо связанных структур, напоминающих соты. Костный мозг, который образует красные кровяные тельца и некоторые типы белых кровяных телец, находится в полостях губчатого вещества кости.
Позвонки состоят из следующих общих элементов:
- Тело позвонка: Самая большая часть позвонка. Если смотреть сверху, он обычно имеет несколько овальную форму. Если смотреть сбоку, то тело позвонка имеет форму песочных часов, толще на концах и тоньше посередине. Тело покрыто прочной кортикальной костью, внутри которой находится губчатая кость.
- Ножки: это два коротких отростка, состоящих из прочной кортикальной кости, которые выступают из задней части тела позвонка.
- Пластинки: две относительно плоские костные пластинки, которые отходят от ножек с обеих сторон и соединяются по средней линии.
- Отростки: Есть три типа отростков: суставные, поперечные и остистые. Отростки служат точками соединения связок и сухожилий.
Четыре суставных отростка соединяются с суставными отростками соседних позвонков, образуя фасеточные суставы. Фасеточные суставы в сочетании с межпозвоночными дисками позволяют двигаться в позвоночнике.
Остистый отросток проходит кзади от места соединения двух пластинок и действует как рычаг, влияющий на движение позвонка.
- Концевые пластины: верхняя (верхняя) и нижняя (нижняя) тела каждого позвонка «покрыты» концевой пластиной. Замковые пластинки представляют собой сложные структуры, которые «сливаются» с межпозвоночным диском и помогают поддерживать диск.
- Межпозвоночное отверстие: ножки имеют небольшую выемку на верхней поверхности и глубокую выемку на нижней поверхности.Когда позвонки накладываются друг на друга, выемки на ножке образуют область, называемую межпозвонковым отверстием. Эта область имеет решающее значение, поскольку нервные корешки выходят из спинного мозга через эту область к остальной части тела.

Фацетные соединения
Суставы позвоночного столба расположены кзади от тела позвонка (на тыльной стороне). Эти суставы помогают позвоночнику сгибаться, скручиваться и растягиваться в разных направлениях. Хотя эти суставы позволяют движение, они также ограничивают чрезмерное движение, такое как гиперэкстензия и гиперфлексия (т.е. хлыстовая).
Каждый позвонок имеет два фасеточных сустава. Верхняя суставная фасетка обращена вверх и работает как шарнир с нижней суставной фасеткой (внизу).
Как и другие суставы в организме, каждый фасеточный сустав окружен капсулой из соединительной ткани и производит синовиальную жидкость для питания и смазки сустава. Поверхности сустава покрыты хрящом, который помогает каждому суставу плавно двигаться (сочленяться).
Межпозвонковые диски
Между телами каждого позвонка находится «подушка», называемая межпозвоночным диском.Каждый диск поглощает напряжение и удары, возникающие во время движения тела, и предотвращает трение позвонков друг о друга. Межпозвоночные диски — самые большие структуры в организме без кровоснабжения. Благодаря осмосу каждый диск поглощает необходимые питательные вещества.
Каждый диск состоит из двух частей: фиброзного кольца и пульпозного ядра.
Фиброзное кольцо
Кольцо представляет собой прочную шиноподобную структуру, которая окружает гелеобразный центр, пульпозное ядро.Кольцо увеличивает вращательную стабильность позвоночника и помогает противостоять сжимающему напряжению.
Кольцо состоит из воды и слоев прочных эластичных коллагеновых волокон. Волокна ориентированы под разными углами по горизонтали, аналогично конструкции радиальной шины. Коллаген получает свою силу из прочных волокнистых пучков белка, которые связаны между собой.
Пульпозное ядро
Центральная часть каждого межпозвоночного диска заполнена гелеобразным эластичным веществом.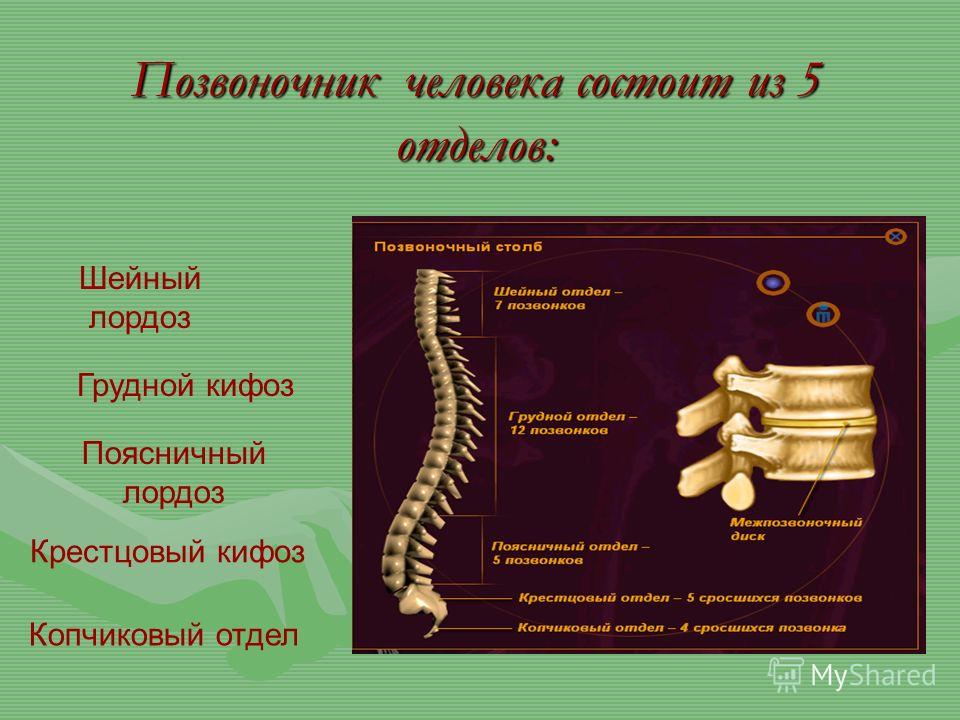 Пульпозное ядро вместе с фиброзным кольцом передает нагрузку и вес от позвонка к позвонку. Как и фиброзное кольцо, пульпозное ядро состоит из воды, коллагена и протеогликанов. Однако доля этих веществ в пульпозном ядре различна. Ядро содержит больше воды, чем кольцевое пространство.
Пульпозное ядро вместе с фиброзным кольцом передает нагрузку и вес от позвонка к позвонку. Как и фиброзное кольцо, пульпозное ядро состоит из воды, коллагена и протеогликанов. Однако доля этих веществ в пульпозном ядре различна. Ядро содержит больше воды, чем кольцевое пространство.
Спинной мозг и корни нервов
Спинной мозг представляет собой тонкую цилиндрическую структуру размером примерно с мизинец. Спинной мозг начинается сразу под стволом головного мозга и простирается до первого поясничного позвонка (L1).После этого пуповина сливается с мозговым конусом, который становится конским хвостом, группой нервов, напоминающих хвост лошади. Корешки спинномозговых нервов отвечают за стимулирование движений и чувств. Нервные корешки выходят из позвоночного канала через межпозвонковые отверстия, небольшие отверстия между каждым позвонком.
Головной и спинной мозг составляют центральную нервную систему (ЦНС). Нервные корешки, которые выходят из спинного мозга / спинномозгового канала, разветвляются в тело, образуя периферическую нервную систему (ПНС).
Между передней и задней частями позвонка (то есть средней областью) находится спинномозговой канал, в котором находится спинной мозг и межпозвонковое отверстие. Отверстия — это небольшие отверстия, образованные между каждым позвонком. Эти «отверстия» предоставляют пространство для выхода нервных корешков из позвоночного канала и дальнейшего разветвления с образованием периферической нервной системы.
Стол 2
| Тип нейронной структуры | Роль / Функция |
| Ствол мозга | Соединяет спинной мозг с другими частями головного мозга. |
| Спинной мозг | Передает нервные импульсы между головным мозгом и спинным мозгом. |
| Шейные нервы (8 пар) | Эти нервы питают голову, шею, плечи, руки и кисти.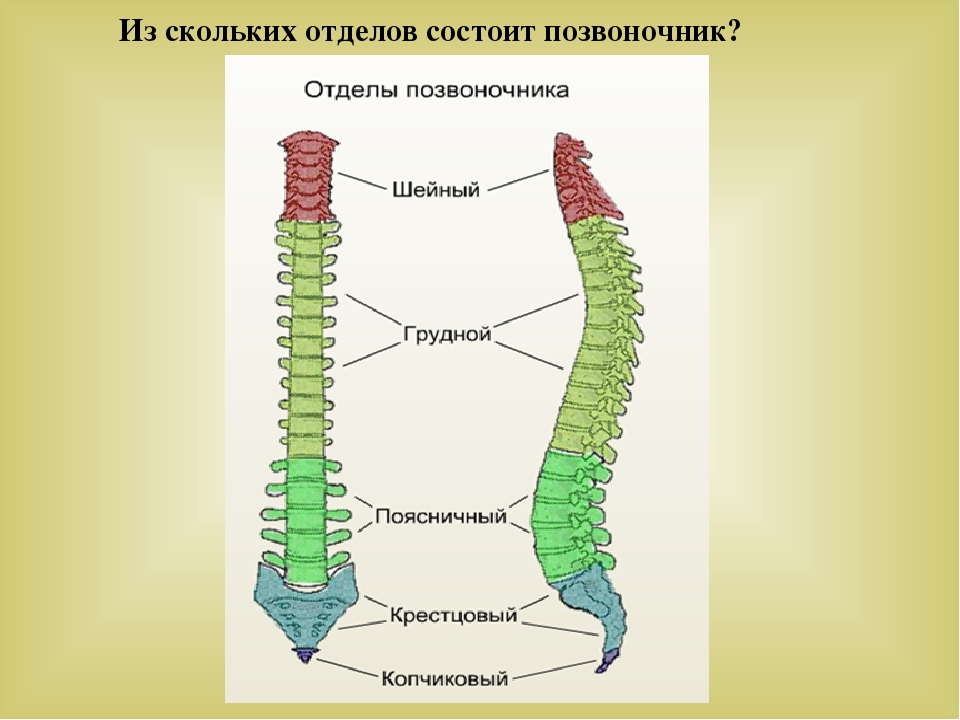 |
| Грудные нервы (12 пар) | Соединяет части верхней части живота и мышцы спины и груди. |
| Поясничные нервы (5 пар) | Питает поясницу и ноги. |
| Крестцовые нервы (5 пар) | Обеспечивает ягодицы, ноги, ступни, анальные и генитальные области тела. |
| Дерматомы | Участки на поверхности кожи, снабженные нервными волокнами от одного корешка спинного мозга. |
Связки, мышцы и сухожилия
Связки
Связки и сухожилия — это волокнистые связки соединительной ткани, которые прикрепляются к кости. Связки соединяют две или более кости вместе, а также помогают стабилизировать суставы. Сухожилия прикрепляют мышцу к кости. Они различаются по размеру и несколько эластичны.
Система связок позвоночника в сочетании с сухожилиями и мышцами обеспечивает естественный тип ортезы, помогающей защитить позвоночник от травм.Связки обеспечивают устойчивость сустава во время отдыха и движения. Кроме того, связки помогают предотвратить травмы из-за гиперразгибательных и сгибательных движений.
Стол 3
| Название связки | Описание |
| Передняя продольная связка (ВСЕ) Основной стабилизатор позвоночника | Около одного дюйма шириной, ALL проходит по всей длине позвоночника от основания черепа до крестца.Он соединяет переднюю (переднюю) часть тела позвонка с передней частью фиброзного кольца. |
| Задняя продольная связка (PLL) Основной стабилизатор позвоночника | Около одного дюйма шириной, PLL проходит по всей длине позвоночника от основания черепа до крестца. Он соединяет заднюю (заднюю) часть тела позвонка с задней частью фиброзного кольца. |
| Надостной связки | Эта связка прикрепляет концы каждого остистого отростка друг к другу. |
| Межостистая связка | Эта тонкая связка прикрепляется к другой связке, называемой желтой связкой, которая проходит глубоко в позвоночный столб. |
| Желтая связка Самая прочная связка | Эта желтая связка — самая прочная. Он проходит от основания черепа к тазу, спереди и сзади пластинки и защищает спинной мозг и нервы. Желтая связка также окружает капсулы фасеточного сустава. |
Мышцы и сухожилия
Мышечная система позвоночника сложна, важную роль играют несколько различных мышц. Основная функция мышц — поддерживать и стабилизировать позвоночник. Определенные мышцы связаны с движением частей анатомии. Например, грудинно-ключично-сосцевидная мышца помогает движению головы, а большая поясничная мышца отвечает за сгибание бедра.
Мышцы, индивидуально или группами, поддерживаются фасцией.Фасция — это прочная соединительная ткань. Сухожилие, прикрепляющее мышцу к кости, является частью фасции. Мышцы позвоночного столба называются сгибателями, вращателями или разгибателями.
О травме поясничного отдела спинного мозга
Поясничный отдел включает нижнюю большую часть спинного мозга, пять позвонков (L1-L5) ниже грудного отдела и выше малого крестцового отдела позвоночника. Поясничный отдел позвоночника несет наибольшую нагрузку из всех отделов позвоночника и, следовательно, имеет более крупные позвонки, чем грудной и шейный отделы позвоночника.
Травмы спинного мозга пяти поясничных позвонков (от L-1 до L-5) обычно приводят к некоторой потере функции бедер и ног, но не влияют на функциональность верхней части тела.
Общие последствия травмы поясничных нервов (L-1 — L-5)
- Травмы обычно приводят к некоторой потере функции бедер и ног.
- Люди с травмами поясничного отдела спинного мозга практически не контролируют свой кишечник или мочевой пузырь или не контролируют его, но могут справиться самостоятельно с помощью специального оборудования
- В зависимости от силы ног пострадавшему может потребоваться инвалидная коляска, и он может ходить с подтяжками
| Пораженный спинномозговой нерв: | Затронутые специфические мышечные функции: |
| L-1 и L-2 | Сгибание и сгибание бедра |
| Л-3 | Выпрямление колена |
| Л-4 | Согнуть ступню вверх |
| Л-5 | Пальцы удлиненные |
Восстановление и прогноз после травмы поясничного отдела спинного мозга
После того, как опухоль уменьшится и будет проведена необходимая операция при травмах, пациенты могут начать процесс выздоровления.
- Уровень и продолжительность восстановления будут зависеть от того, какие нервы были поражены, степени тяжести и от того, было ли повреждение полным или неполным.
- Несмотря на то, что все травмы спинного мозга серьезны, травмы поясничного отдела спинного мозга редко бывают опасными для жизни.
- Большинство людей, получивших травму поясничного отдела спинного мозга, могут восстановить свою независимость и подвижность с помощью программ реабилитации и вспомогательных средств передвижения, таких как инвалидные коляски.
Уход за позвоночником — Баптистская больница Новой Англии
В баптистской больнице Новой Англии (NEBH) мы понимаем, как боль или потеря функций в спине, шее или позвоночнике могут серьезно повлиять на качество вашей жизни. Наша команда по уходу, включая наших специалистов по физиотерапии, ортопедии и неврологии, обладает целенаправленным опытом, чтобы помочь вам вернуться к любимым занятиям.
Подход NEBH к лечению боли в спине, шее и позвоночнике основан на десятилетиях исследований новых методов лечения и результатов лечения пациентов.Как правило, мы стараемся избегать хирургического вмешательства. Общие безоперационные методы лечения, включая обезболивающие, продуманное использование лекарств и физиотерапию, доступны в нашем Центре позвоночника. Даже если вы пробовали эти методы лечения где-то еще, вам следует проконсультироваться с одним из наших физиотерапевтов и узнать, подходит ли вам один из наших протоколов лечения. 90% пациентов, получающих лечение в нашем Центре позвоночника, не нуждаются в хирургическом вмешательстве.
Однако, если операция — лучший вариант для облегчения боли и / или восстановления функции, вы можете быть спокойны, зная, что NEBH выполняет больше процедур для спины, шеи и позвоночника, чем любая другая больница в Массачусетсе.Мы предлагаем полный спектр ортопедических и нейрохирургических процедур, включая малоинвазивные операции, деформации и ревизии.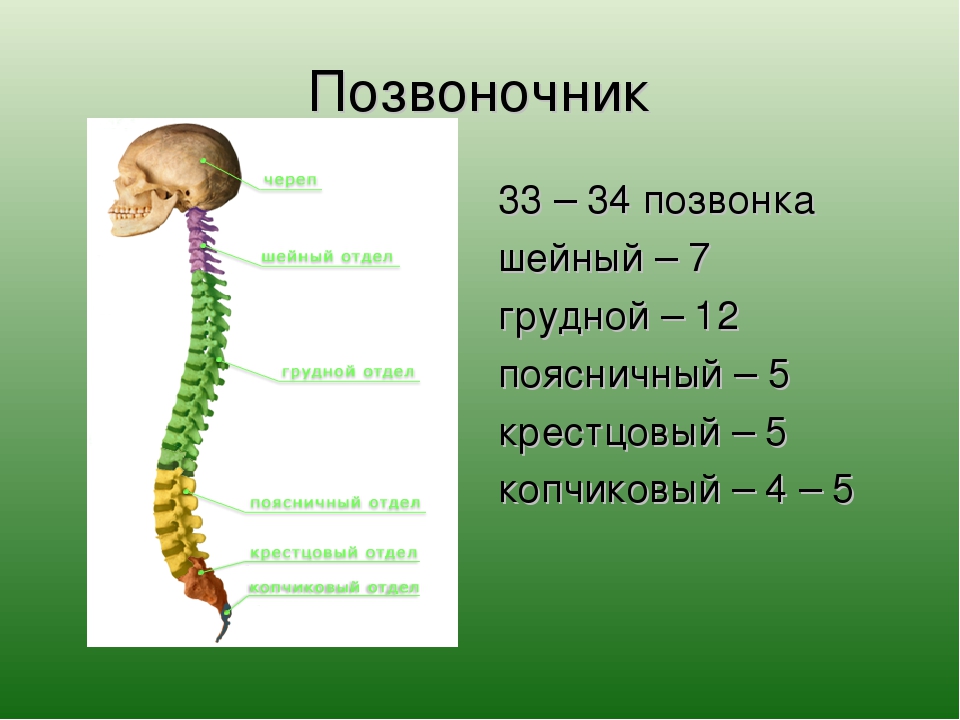 В каждом случае мы стремимся к тому, чтобы у вас был максимально возможный долгосрочный результат.
В каждом случае мы стремимся к тому, чтобы у вас был максимально возможный долгосрочный результат.
Некоторым пациентам NEBH предлагает операции с роботизированным управлением, что позволяет хирургам точно спланировать операцию заранее, а затем выполнить этот план с большей точностью. Это может быть особенно полезно во время сложных или малоинвазивных процедур.
Что мы лечим
Боль в пояснице
80% американцев в то или иное время испытывают боли в спине; это вторая по частоте причина посещения врача.Узнайте об общих причинах, диагностике и вариантах лечения.
Узнать больше
Боль в шее
Травма шеи может вызвать боль и ограничить движение. Узнайте причины, диагноз и варианты лечения.
Узнать больше
Стеноз позвоночного канала
Стеноз обычно является следствием нормального старения. Узнайте больше о том, что такое стеноз и как его лечить.
Узнать больше
Библиотека анатомии позвоночника | Прецизионный уход за позвоночником — Центр позвоночника в Тайлер, штат Техас, с филиалами по всему Восточному Техасу — специалисты по боли в спине, шее и неврологии позвоночника
Чтобы общаться со своим врачом-терапевтом, полезно знать термины, которые ваш врач может использовать для объяснения и описания вашего состояния.Подобно тому, как стоматологи используют номер для обозначения каждого зуба, врач-ортопед имеет систему маркировки для каждого звена цепи, составляющего позвоночник. Чтобы немного прояснить ситуацию, вот «ускоренный курс» в анатомия позвоночника.
Спинальный столбец
При взгляде сбоку здоровый позвоночник имеет слегка S-образную форму.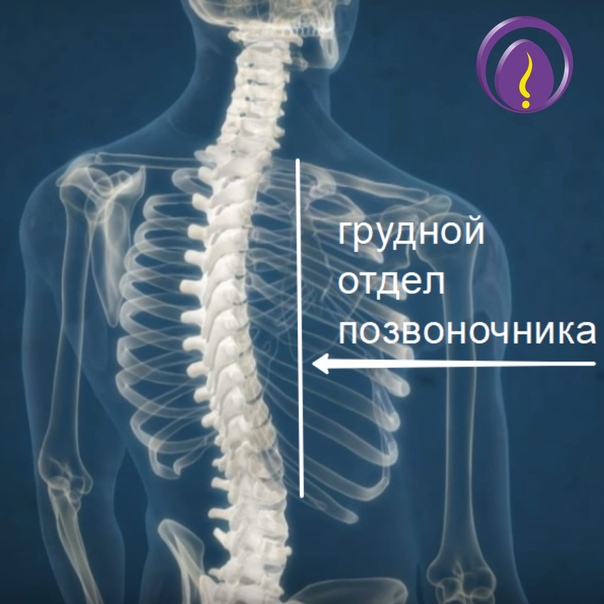 Семь верхних позвонков известны как шейные позвонки, обозначенные
С C1 по C7.
Семь верхних позвонков известны как шейные позвонки, обозначенные
С C1 по C7.
В области грудной клетки находятся грудные позвонки, от Т-1 до Т-12. Грудные позвонки вращаются не так сильно, как шея и низ спины. Следовательно, эта область позвоночника более стабильна и как правило, менее подвержены травмам.Относительно немного случаев боли в спине вовлекают позвонки на уровне T.
Ниже грудных позвонков пять поясничных позвонков, а ниже — крестец. Поясничные позвонки обозначены от L1 до L5. Эта область наиболее подвержена травмам, так как на ней приходится больше всего вес, когда вы сидите, стоите, толкаете, тянете или поднимаете.
Ниже поясничного отдела позвоночника находится ряд сросшихся костей. известный как крестец.В нижней части структуры позвоночного столба копчик или копчик.
У каждого округлого тела позвонка есть ножки и пластинки, фасеточные суставы, а также костные поперечные и остистые отростки, которые узкие, похожие на пальцы шипы, торчащие сбоку и задняя часть позвонка.
Этот позвоночник удерживается на месте окружающими мышцами,
связки и сухожилия, которые действуют как поддерживающие оттяжки.При работе
правильно, позвоночник способен сгибаться и скручиваться. Когда мышцы и связки
слабеют, возникают проблемы со стабильностью позвоночника. Мышцы и связки
может растянуться, а диски и фасеточные суставы могут быть травмированы.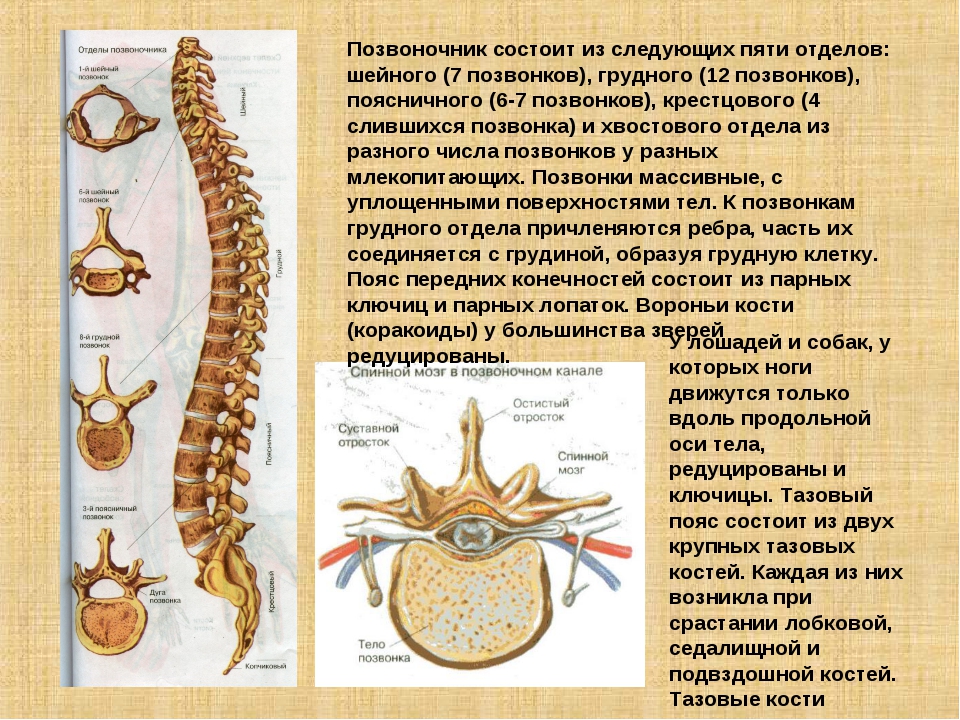
Шейный отдел позвоночника
Шейные позвонки составляют шею.Каждый позвонок в шейном отделе область обозначена от C-1 до C-7. Шейные позвонки защищают спинной мозг, который прикрепляется к головному мозгу.
Позвоночник шнур
Внутри этой колонны позвонков находится спинной мозг, идущий от ствол мозга вниз через спину.Спинной мозг является нашим основным система электропроводки и защищена костными позвонками. В на каждом уровне позвонков есть нервные корешки, которые отходят от позвоночника шнур. Когда диск грыжается, он может сдавливать или сдавливать эти нервные корешки, которые могут вызвать мучительную боль, которая иррадирует в руку или ногу.
Поражение нервов в шейной области может вызывать боль излучать в плечо и руку.Когда диски повреждены в в области поясницы, боль может отдавать в ноги.
Поясничный отдел позвоночника и крестец
Поясничная область или поясница содержит от L-1 до L-5, самую большую,
самая крепкая группа позвонков. Потому что он несет большую часть тела
вес, когда мы сидим, стоим, толкаем, тянем, поднимаем и движемся, поясничный отдел
считается наиболее подверженным травмам участком позвоночника. Спинной мозг
нити от головного мозга вниз по позвоночнику и заканчиваются примерно на уровне L-2,
где он образует пучок нервов, известный как конский хвост (лат.
для «конского хвоста»). От области шеи до копчика 31 пара.
нервных корешков, которые выходят из позвоночного канала и направляются в отдаленные районы
тела через позвоночные порталы, называемые отверстиями.На базе
L-5 представляет собой твердую массу из пяти сросшихся костей, называемую крестцом (произносится
‘say-crum’). Наконец, позвоночный столб заканчивается у копчика (произносится
‘петух-шесть’) или копчик, который на самом деле представляет собой несколько сросшихся мелких костей
все вместе.
Потому что он несет большую часть тела
вес, когда мы сидим, стоим, толкаем, тянем, поднимаем и движемся, поясничный отдел
считается наиболее подверженным травмам участком позвоночника. Спинной мозг
нити от головного мозга вниз по позвоночнику и заканчиваются примерно на уровне L-2,
где он образует пучок нервов, известный как конский хвост (лат.
для «конского хвоста»). От области шеи до копчика 31 пара.
нервных корешков, которые выходят из позвоночного канала и направляются в отдаленные районы
тела через позвоночные порталы, называемые отверстиями.На базе
L-5 представляет собой твердую массу из пяти сросшихся костей, называемую крестцом (произносится
‘say-crum’). Наконец, позвоночный столб заканчивается у копчика (произносится
‘петух-шесть’) или копчик, который на самом деле представляет собой несколько сросшихся мелких костей
все вместе.
Здоровый диск
Позвоночный диск похож на пончик с желе.«Желе» из пончик представляет собой «ядро диска», а материал который покрывает «желе», называется «дисковым кольцом». В Диск действует как резиновый амортизатор между позвонками. В фасеточные соединения действуют как шарниры, которые позволяют скручивать и поворачивать позвоночник. Спинной мозг проходит сверху вниз, как телефонная проводка.
Грыжа и выпуклость диска
Позвоночник состоит из множества позвонков, расположенных друг над другом.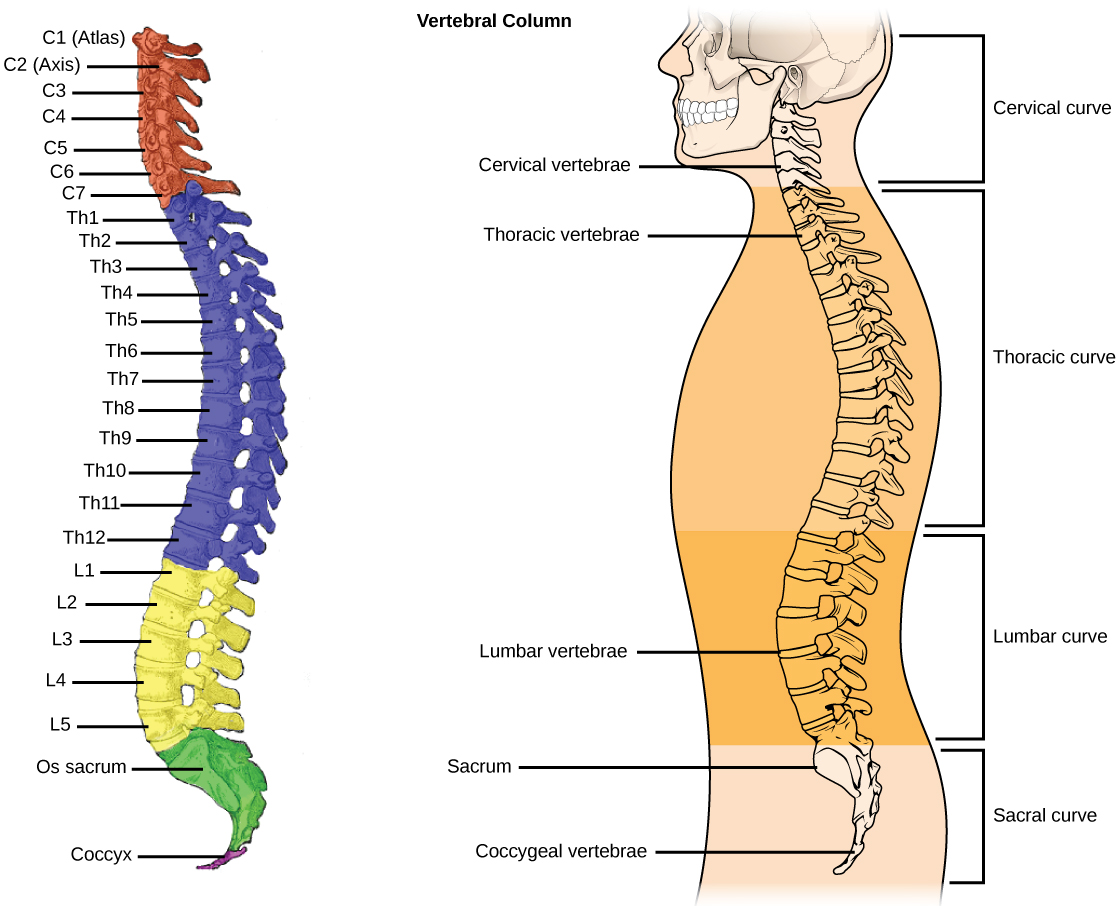 Между этими костями расположены диски, которые действуют как амортизаторы.Амортизирующие диски напоминают желеобразные пончики, каждый с желеобразным центром. С возрастом диски естественным образом становятся менее гибкими и более хрупкими. Нормальная дегенерация диска, которая естественным образом возникает в пожилом возрасте, также может вызывать боль. Грыжи межпозвоночных дисков могут образовываться в любом направлении — вперед, по центру или, чаще всего, назад и в сторону по направлению к спинномозговым нервам.
Грыжа межпозвоночного диска является причиной небольшого процента болей в спине.
Между этими костями расположены диски, которые действуют как амортизаторы.Амортизирующие диски напоминают желеобразные пончики, каждый с желеобразным центром. С возрастом диски естественным образом становятся менее гибкими и более хрупкими. Нормальная дегенерация диска, которая естественным образом возникает в пожилом возрасте, также может вызывать боль. Грыжи межпозвоночных дисков могут образовываться в любом направлении — вперед, по центру или, чаще всего, назад и в сторону по направлению к спинномозговым нервам.
Грыжа межпозвоночного диска является причиной небольшого процента болей в спине.
Хотя грыжи межпозвоночных дисков часто называют «соскользнувшими дисками», это на самом деле неточно, потому что диски никогда не выходят из своего положения.На самом деле они прикреплены соединительной тканью к позвонкам сверху и снизу. Грыжа диска может быть «сдерживаемой» или «неизлечимой». Например, при выпуклости центр желе остается внутри стенки диска. «Не содержащий» означает, что центр студня прорвался через стенку кольца, но остается связанным с пульпозным ядром. Или грыжа может быть «изолирована», когда она вырывается из ядра и уходит от диска.
Выпуклый диск образуется, когда стенка диска деформирована, но не обязательно грыжа.Ядро все еще находится в стене. Хотя многие выпуклые диски можно лечить без хирургического вмешательства, некоторые из них могут сдавливать спинной мозг, что может вызвать такие симптомы, как онемение или слабость в руке или ноге, и может потребоваться хирургическое вмешательство, чтобы эти симптомы не стали ПОСТОЯННЫМИ и ПОЖИЗНЕННЫМИ.
Костная шпора
А
костная шпора, или остеофит, представляет собой проекцию кости, которая развивается
и растет по краям суставов.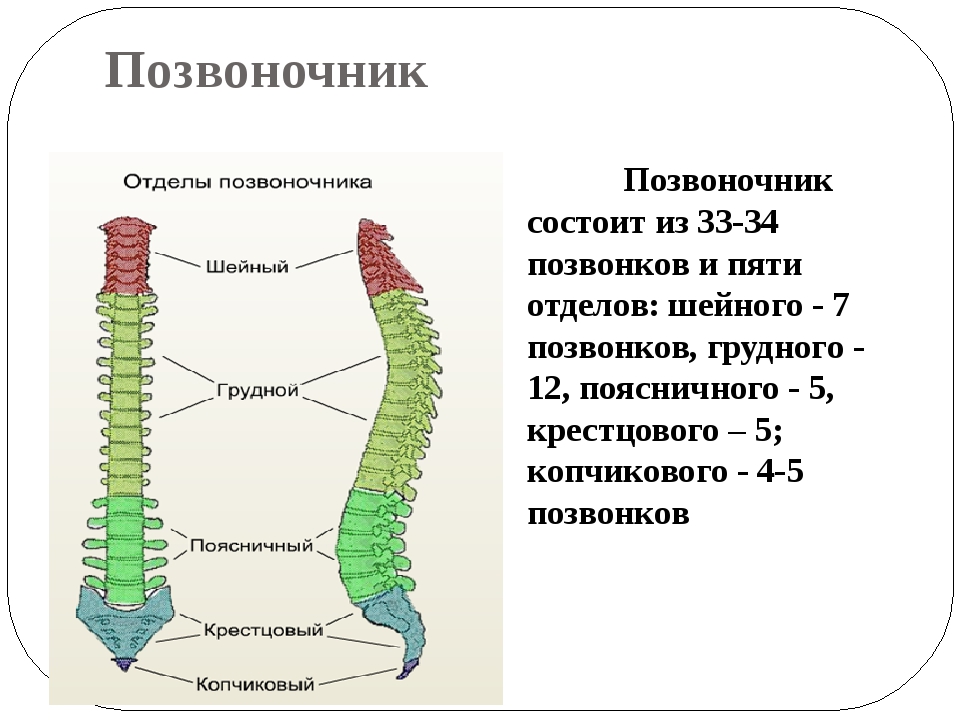 Костные шпоры встречаются довольно часто
в людях
старше 60 лет. Это не сама костная шпора.
настоящая проблема; боль и воспаление начинают возникать, когда
костная шпора
трется о нервы и кости.
Костные шпоры встречаются довольно часто
в людях
старше 60 лет. Это не сама костная шпора.
настоящая проблема; боль и воспаление начинают возникать, когда
костная шпора
трется о нервы и кости.
Спондилолиз и спондилолистез
Спондилолиз относится к нестабильности определенных костей нижней части спины.Это очень частая причина болей в спине, особенно у подростков. Гимнастки, выполняющие упражнения со сгибанием и выгибанием спины, часто жертвы спондилолиза или спондилолистеза.
Стеноз
Стеноз — это заболевание, которое может развиваться с возрастом, особенно с возрастом. в тех, кому за 50.Характеризуется сужением позвоночника. канал, который оказывает давление на спинной мозг и нервы, потому что им не хватает места. Это похоже на надевание кольца на твой палец. Если палец травмирован или воспаляется, кольцо сужает и вызывает боль. Боль, вызванная стенозом, обычно сосредоточены в области поясницы и могут стрелять по ногам и вспыхивать встать после ходьбы или тренировки.
Сколиоз
Сколиоз — это заболевание, характеризующееся аномальным искривлением
позвоночник, в котором позвонки закручиваются как загнутый штопор. Менее
В тяжелых случаях сколиоз может привести к небольшому перекручиванию костей, в результате чего
бедра или ребра кажутся неровными.Когда это происходит, проблема в том,
больше косметики и меньше риска для здоровья.
Менее
В тяжелых случаях сколиоз может привести к небольшому перекручиванию костей, в результате чего
бедра или ребра кажутся неровными.Когда это происходит, проблема в том,
больше косметики и меньше риска для здоровья.
Сколиоз представляет опасность для здоровья, если кости таковы. сильно скручены, что сжимают жизненно важные органы, или, если позвоночник деформация настолько серьезна, что угрожает здоровью и осанке позвоночника. В этом случае может потребоваться операция. Если не лечить, тяжелый случаи сколиоза могут сократить продолжительность жизни человека.
Кифоз
Кифоз и лордоз — разновидности деформации позвоночника. Хотя небольшой искривление позвоночника нормальное и здоровое, бывают случаи где он чрезмерно выражен и может вызвать как косметическую деформацию, так и риск для здоровья.Когда позвоночник слишком сильно выгибается внутрь в пояснице, это называется лордозом. Когда позвоночник в лопатке или средней части позвоночника область имеет слишком большой изгиб вперед или слишком много горба, это называется кифоз. Кифоз чаще всего возникает в грудном отделе позвоночника.
Опухоли позвоночника
Опухоли спинного мозга — это аномальные разрастания ткани, обнаруженные внутри
костный столб позвоночника, который является одним из основных компонентов
центральная нервная система (ЦНС). Доброкачественные опухоли бывают доброкачественными, и
злокачественные опухоли являются злокачественными. ЦНС расположена внутри жесткой костной ткани.
четверти (то есть черепа и позвоночника), поэтому любой аномальный рост,
доброкачественные или злокачественные, могут оказывать давление на чувствительные ткани
и ухудшают функцию. Опухоли головного или спинного мозга
пуповины называются первичными опухолями.
Доброкачественные опухоли бывают доброкачественными, и
злокачественные опухоли являются злокачественными. ЦНС расположена внутри жесткой костной ткани.
четверти (то есть черепа и позвоночника), поэтому любой аномальный рост,
доброкачественные или злокачественные, могут оказывать давление на чувствительные ткани
и ухудшают функцию. Опухоли головного или спинного мозга
пуповины называются первичными опухолями.
Диск дегенеративный
Дегенеративная болезнь диска обычно возникает с возрастом, когда диски становятся больше хрупкие, менее эластичные и более склонные к образованию грыж.Дегенеративный диск заболевание — единственный наиболее распространенный диагноз, связанный с серьезными заболеваниями боль в шее. При образовании грыжи межпозвоночного диска в позвоночнике хирург иногда может просто удалите часть диска. В других случаях, когда диск более поврежден и должен быть удален, что-то должно быть помещено в диск космос. В противном случае два позвонка сложатся друг на друга, давление на нервные корешки, ответвляющиеся от спинного мозга.
Мышцы
Мышцы спины обеспечивают поддержку позвоночника, позволяя нам с комфортом
выполнять нашу повседневную деятельность. Мышцы спины можно сгруппировать в
три основные категории.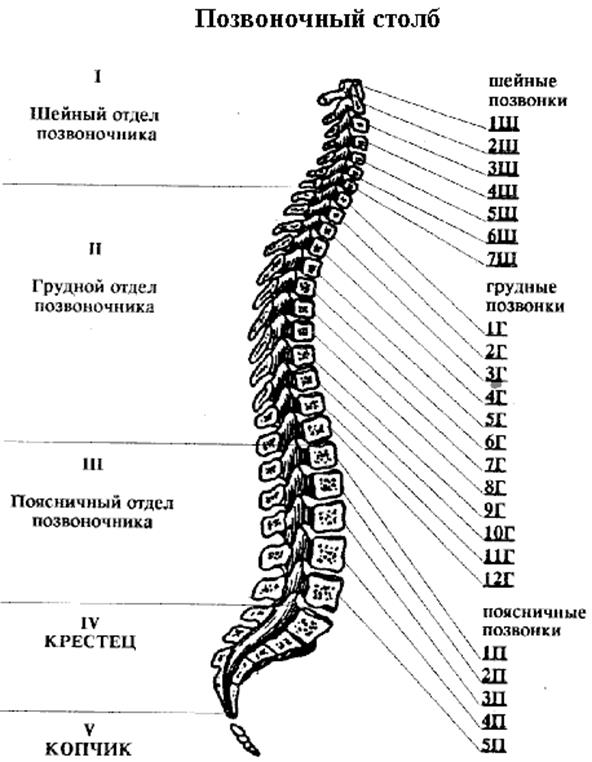 Во-первых, мышцы-разгибатели позволяют нам стоять.
прямо вверх.Во-вторых, мышцы-сгибатели позволяют наклоняться вперед.
Наконец, косые мышцы позволяют нам вращаться из стороны в сторону.
и держите все стабильным и выровненным.
Во-первых, мышцы-разгибатели позволяют нам стоять.
прямо вверх.Во-вторых, мышцы-сгибатели позволяют наклоняться вперед.
Наконец, косые мышцы позволяют нам вращаться из стороны в сторону.
и держите все стабильным и выровненным.
Если представить позвоночник как высокую радиомачту, должен выдерживать силу бокового ветра, мышцы и связки сзади — оттяжки, которые поддерживают башню. Разгибатель мышцы позволяют прогибать спину и расположены в спине.Сгибатель мышцы также известны как мышцы живота (живота) и расположены перед позвоночником. Косые мышцы располагаются по бокам, вокруг талии, они помогают стабилизировать торс и контролировать таз.
Соединения
Фацетные суставы — это основные «петли» в нашей спине, позволяющие чтобы мышцы и позвонки двигались правильно.Суставы могут потерять смазку, опухать и становиться болезненными, но если «хорошо смазаны» упражнениями и щадящей растяжки суставы останутся здоровыми.
Анатомия позвоночника | Информационные страницы о травмах спинного мозга
Позвоночник — это центральная опора тела. Он обеспечивает основу для поддержки туловища и жесткую защиту спинного мозга. Части позвоночника окружают спинной мозг, обеспечивая костную защиту спинного мозга, так же как череп защищает мозг костной оболочкой.
Позвоночник Позвоночник состоит из 24 сегментов, называемых позвонками. Эти кости уложены друг на друга.
Эти кости уложены друг на друга.
В шее семь позвонков, называемых шейными позвонками. Их часто называют от C1 до C7 (сверху вниз). Череп находится на вершине C1.
12 позвонков в области груди называются грудными позвонками. Сверху вниз они обозначаются от T1 до T12. С каждым грудным позвонком соединены два ребра, по одному с каждой стороны.Все ребра и грудные позвонки вместе образуют грудную клетку, которая окружает и защищает сердце и легкие.
Брюшная часть позвоночника образована пятью поясничными позвонками, обозначаемыми от L1 до L5. Эти позвонки намного больше, чем позвонки грудного отдела позвоночника, которые, в свою очередь, больше и сильнее шейных позвонков. Позвонки увеличиваются в размерах сверху вниз, чтобы приспособиться к увеличению веса тела.
Вид сверху на позвонкиВсе позвонки, кроме С1 и С2, похожи по строению.Здесь показаны типичные позвонки. Каждый позвонок имеет переднюю часть в форме барабана, называемую телом. Назначение тела — поддерживать вес. К задней части позвонков костная дуга (пластинка) окружает пространство, называемое позвоночным каналом. Спинной мозг и нервные корешки расположены в позвоночном канале. Костные выступы от дуги, называемые отростками, служат точками прикрепления связок и мышц. Самый задний выступ каждого позвонка называется остистым отростком и является единственной частью позвонка, которую можно прощупать через кожу (гребень посередине спины).
Вид сбоку на позвонки Здесь показано расположение позвонков. Между телами позвонков расположены небольшие хрящевые подушки, называемые дисками. Отчасти они действуют как амортизаторы. Крепкие связки связывают позвонки вместе. Несмотря на то, что связки растягиваются, обеспечивая ограниченное движение, они достаточно жесткие, чтобы поддерживать выравнивание позвоночного канала при его прохождении через каждый позвонок. Позвонки, диски и связки способны поддерживать правильное положение и, следовательно, защищать спинной мозг от любых травм, кроме самых серьезных.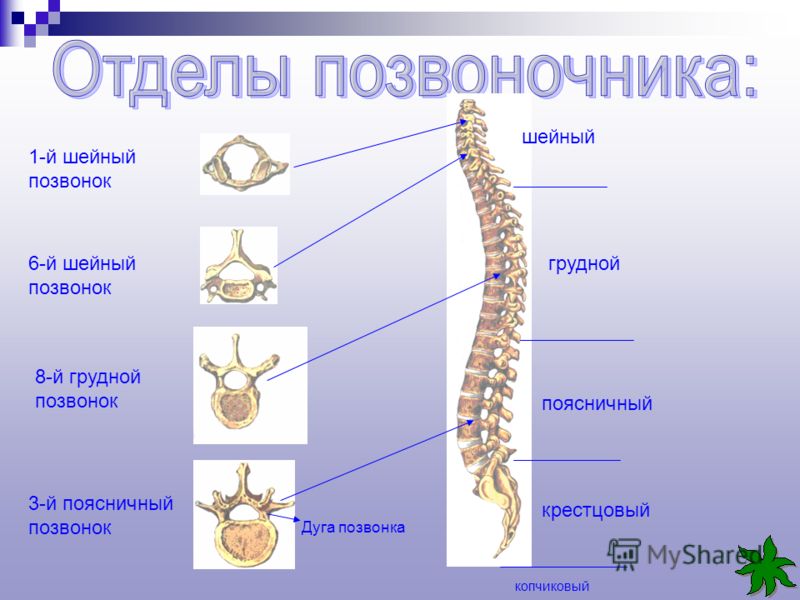
 Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево.
Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево.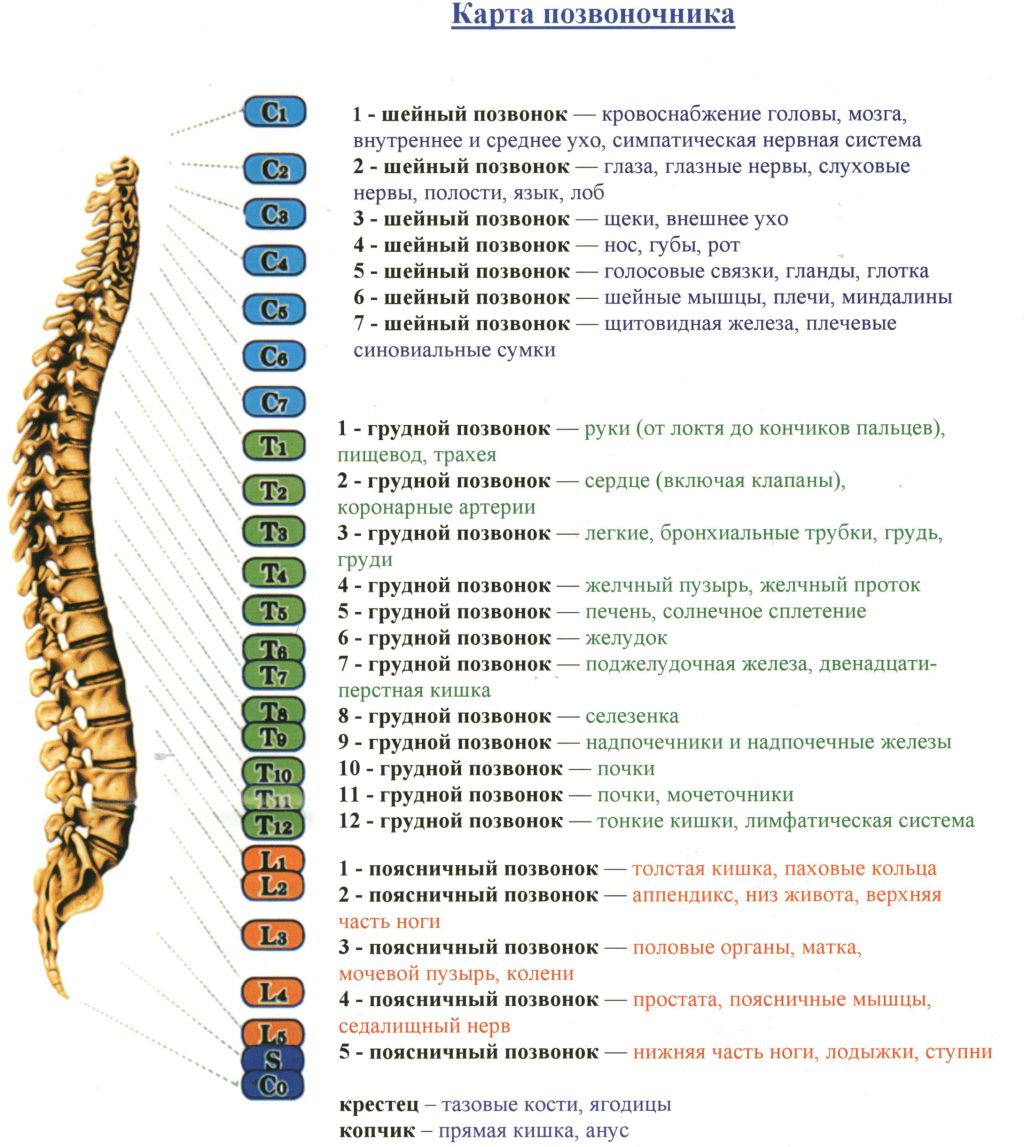 Периодически меняйте ее, вставайте, чтобы поразмяться. Посидели 1-1,5 часа, откиньтесь на спинку стула или кресла, расслабьте мышцы, сделайте несколько глубоких вдохов.
Периодически меняйте ее, вставайте, чтобы поразмяться. Посидели 1-1,5 часа, откиньтесь на спинку стула или кресла, расслабьте мышцы, сделайте несколько глубоких вдохов. Чтобы поясница сильно не прогибалась, что вызывает еще большую боль, под низ живота подкладывайте небольшую подушку.
Чтобы поясница сильно не прогибалась, что вызывает еще большую боль, под низ живота подкладывайте небольшую подушку.