Лечение ангины у детей в домашних условиях
Если случилась ангина у ребенка, лечение в домашних условиях возможно, но только с разрешения врача и под его строгим наблюдением. В обязательном порядке нужно учитывать процесс протекания болезни. Не следует ограничиваться только народными методами лечения, так как терапия ангины должна быть комплексной.
Если симптомы ангины не становятся менее выраженными на третий день после начала лечения, нужно вызвать врача повторно. Если ребенку до 3 лет, то ему обязательно нужно лечиться в больнице, под присмотром медперсонала.
Медикаменты при лечении ангины в домашних условиях
Во времена бабушек бытовало мнение, что лечение ангины у детей в домашних условиях не обойдется без смазывания горла йодом или раствором Люголя. Однако сейчас известно, что такие средства разрушают защитный слой слизистой, то есть микробы получают возможность проникнуть в миндалины. Кроме того, нередко оказывается, что у ребенка на йод аллергия. Поэтому лучше обрабатывать детское горло различными спреями и аэрозолями (это может быть Ингалипт, Гексорал и др.).
Как лечить ангину в домашних условиях ребенку, если его мучает сильная лихорадка? Нужно помнить, что высокая температура является защитной реакцией организма и знаком, что он борется с инфекцией. Если температура выше 38 градусов не поднялась, сбивать ее не стоит. Если же она превысит эту отметку, то возникнет необходимость в жаропонижающем. Эффективность парацетамола при ангине относительно невелика, так что лучше дать ребенку нурофен.
Антибиотики при лечении детей
При такой проблеме, как ангина у ребенка, лечение в домашних условиях практически всегда проходит с применением антибиотиков. При фолликулярной и лакунарной форме заболевания такие препараты назначаются абсолютно всем детям независимо возраста. Если ангина катаральная, то иногда допускается лечение без антибиотиков (при условии, что ребенку больше 3 лет и сопутствующие осложнения отсутствуют).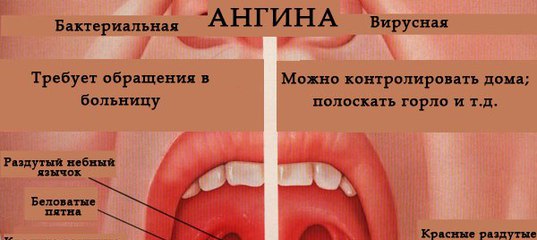
Обычно лечение начинается со средств широкого спектра действия, то есть пенициллинов или цефалоспоринов. Стандартная длительность приема составляет от пяти до семи дней. Лекарственную форму выбирают в зависимости от возраста ребенка. Для совсем маленьких детей антибиотики выпускают в виде порошка, из которого дома можно приготовить суспензию, или сиропа с приятным вкусом.
Если лекарство не дает эффекта на вторые сутки, его заменяют препаратом другой группы (то есть из макролидов). При этом курс лечения увеличивают до десяти дней. Общее состояние в большинстве случаев существенно улучшается на вторые-четвертые сутки. Однако если в этот период прекратить прием лекарства, возможно обострение болезни.
Важно, чтобы назначением антибиотиков занимался опытный лечащий врач. А помочь найти наиболее выгодные предложения и забронировать лекарства по скидочной цене в аптеках рядом с вами может наш сервис DOC.ua.
Полоскания горла при ангине
Если регулярно полоскать больное горло, то выздоровление наступит быстрее. Детям при ангине подходят следующие средства:
- сода;
- фурацилин;
- марганцовка;
- лекарственные растения (эвкалипт, шалфей, ромашка, календула).
Классическим средством от болей в горле является раствор соды питьевой. На 200-250 мл воды обычно берется 5 грамм. Полоскать горло ребенку нужно не меньше 5 раз в день, а лучше 8.
Чтобы приготовить солевой раствор для полоскания, на стакан кипяченой воды нужно взять одну чайную ложку соли. Для приготовления лечебного раствора марганцовки следует на полстакана воды взять столько кристаллов, чтобы окрас получился бледно-розовым.
Можно залить 20 грамм луковой шелухи водой в количестве 500 мл, прокипятить несколько минут и настоять 3 часа. Для приготовления эффективного противовирусного полоскания нужно измельчить 100 грамм чеснока, залить половиной стакана воды и настоять 5 часов. Полоскать горло необходимо теплым настоем. Также для полоскания подходят имбирный чай и раствор прополиса.
Питание при лечении ангины
Так как лечение ангины у детей в домашних условиях подразумевает постоянное употребление большого количества напитков, подбирать их нужно продуманно. Кислое питье, к примеру, клюквенный морс, при этой болезни противопоказано. Оно раздражает горло и способно усилить болевой синдром. Лучше давать ребенку травяные чаи с медом, молоко с маслом, некислые соки, разбавленные водой наполовину.
Кормить больного лучше мягкой или перетертой пищей без специй. Основой рациона в период болезни могут стать картофельные супы и пюре, а также паровые котлеты. Необходимо отказаться от грубой пищи: яблок, орешков, сухариков, печенья. Не стоит давать ребенку горячие соусы, сметану, йогурты, а также жареную пищу. Такие продукты раздражают горло, в результате воспаление и боль могут усилиться. Когда ребенку станет лучше, нужно будет обеспечить ему полноценное питание. Основой рациона в этот период должны стать свежие фрукты и овощи, орехи, цельное зерно.
Когда нужно повторно обратиться к врачу
Если осуществляемое с соблюдением всех инструкций лечение не дает эффекта в положенный срок и ребенку становится не лучше, а хуже, то нужно снова обратиться к педиатру. Также его помощь необходима в следующих ситуациях:
- у ребенка на теле появляется сыпь, щеки стали красными, язык распух;
- во время сна ребенок начал храпеть;
- в ходе лечения у вас возникают дополнительные вопросы по уходу за больным.
В некоторых ситуациях необходимо вызывать скорую помощь. Делать это нужно, если у ребенка возникают затруднения с дыханием или глотанием, а также сильное слюнотечение. Опасными симптомами являются невнятная речь, увеличение отека либо болевой синдром в области челюсти, проблемы с открытием рта, отсутствие мочеиспускания в течение 12 часов. Также скорую нужно вызывать, если ребенок из-за боли не способен есть или пить.
Последствия ангины
Если не воздействовать на бактериальную инфекцию антибиотиками, она может распространиться на уши либо носовые пазухи. У ребенка возникнут проблемы с дыханием или глотанием.
У ребенка возникнут проблемы с дыханием или глотанием.
Последствиями ангины бывают серьезные заболевания, в частности менингит, перитонзиллярный абсцесс, ревматическая лихорадка. Если гной с гланд попадет в легкие, то вследствие инфицирования может развиться пневмония. Осложнения, которые ангина дает на почки, проявляются в виде пиелонефрита.
Ангина
Ангина — острое инфекционное заболевание, вызываемое стрептококками или стафилококками, реже другими микроорганизмами, характеризующееся воспалительными изменениями в лимфаденоидной ткани глотки, чаще в нёбных миндалинах, проявляющееся болями в горле и умеренной общей интоксикацией.
Чаще всего воспалительный процесс при ангине локализуется в нёбных миндалинах, поэтому принято под названием «ангина» подразумевать острое воспаление нёбных миндалин.
По числу дней нетрудоспособности ангина занимает третье место после гриппа и острых респираторных заболеваний. По данным литературы, у 3% переболевших ангиной развивается ревматизм, а у больных ревматизмом после ангины в 20-30% случаев формируется порок сердца. У больных хроническим тонзиллитом ангина наблюдается в 10 раз чаще, чем у практически здоровых людей. Следует отметить, что примерно каждый пятый, перенёсший ангину, в последующем страдает хроническим тонзиллитом.
Профилактика
Важнейшее значение имеют лечебно-профилактические мероприятия, такие, как санация полости рта, своевременное лечение (при необходимости хирургическое) хронического тонзиллита, восстановление нормального носового дыхании (при необходимости аденотомия, лечение заболеваний околоносовых пазух, септопластика и т.п.).
Наибольшая опасность заражения существует в первые дни заболевания, однако человек, перенёсший ангину, бывает источником инфекции в течение первых 10 дней после ангины, а иногда и дольше. Возбудитель передаётся воздушно-капельным путём; источником заражения обычно становятся больные или носители.
Среди различных клинических форм ангины чаще других встречаются банальные ангины, а среди них — катаральная, фолликулярная, лакунарная. Разделение этих форм сугубо условно, по существу это единый патологический процесс, который может быстро прогрессировать или остановиться на одной из стадий своего развития.
Катаральная ангина — наиболее лёгкая форма заболевания. Заболевание начинается остро; появляется ощущение жжения, сухость, першение, затем умеренная боль в горле, усиливающаяся при глотании. Больной жалуется на недомогание, разбитость, головную боль. Температура тела обычно субфебрильная, у детей может повышаться до 38,0 °С. Возможно незначительное увеличение регионарных лимфатических узлов.
Фолликулярная ангина — более тяжёлая форма воспаления, протекающая с вовлечением в процесс не только слизистой оболочки, но и самих фолликулов. Заболевание начинается остро, с повышения температуры до 38-39 °С. Появляется выраженная боль в горле, резко усиливающаяся при глотании, нередко возможна иррадиация в ухо. Выражены интоксикация, головная боль, слабость, лихорадка, озноб, иногда боль в пояснице и суставах. Фарингоскопически для фолликулярной ангины характерно появление на поверхности миндалин округлых, несколько возвышающиеся над поверхностью желтовато-белые точек величиной 1-3 мм.
Лакунарная ангина характеризуется более выраженной клинической картиной с развитием гнойно-воспалительного процесса в устьях лакун с дальнейшим распространением на поверхность миндалины. Начало заболевания и клиническое течение практически такие же, как и при фолликулярной ангине, однако лакунарная ангина протекает тяжелее. Явления интоксикации выступают па первый план. При лакунарной ангине сначала видны разнообразной формы желтовато-белого цвета налёты.
При неблагоприятном течении ангины возможно развитие местных и общих осложнений.
К местным осложнениям относят паратонзиллит, паратонзиллярный абсцесс, парафарингит, флегмона парафарингеальной клетчатки. У маленьких детей ангина может привести к развитию заглоточного абсцесса. Среди общих осложнений, развивающихся чаще после перенесённой стрептококковой ангины, вызванной в-гемолитическим стрептококком группы А, наиболее тяжёлые — ревматизм с последующим ревматическим поражением сердца и суставов и гломерулонефрит.
У маленьких детей ангина может привести к развитию заглоточного абсцесса. Среди общих осложнений, развивающихся чаще после перенесённой стрептококковой ангины, вызванной в-гемолитическим стрептококком группы А, наиболее тяжёлые — ревматизм с последующим ревматическим поражением сердца и суставов и гломерулонефрит.
В группу атипичных ангин включены сравнительно редко встречающиеся формы, что в ряде случаев усложняет их диагностику. Возбудители — вирусы, грибы, симбиоз веретенообразной палочки и спирохеты. Важно учитывать особенности клиники и диагностики заболевания, потому что верификации возбудителя лабораторными методами не всегда возможна при первом обращении больного к врачу, результат обычно удаётся получить лишь через несколько дней.
Обследование
Для уточнения диагноза необходимо проведение лабораторных исследований:
- Бактериологическое исследование мазка с поверхности миндалины или задней стенки глотки
- Методы экспресс-диагностики В-гемолитического стрептококка группы А, позволяющие обнаруживать антигены данного возбудителя в мазках с поверхности миндалин или задней стенки глотки.
- Наличие в-гемолитического стрептококка подтверждается также при определении анти-стрептолизина О и других антител.
- Серологические методы исследования (определение в крови антител класса M и G к вирусам, микоплазмам, хламидиям).
- Для дифференциальной диагностики дифтерии берут мазок из зева на BL.
Лечение
Как правило, лечение проводят амбулаторно с изоляцией больного в домашних условиях. При тяжёлых формах ангины, особенно при появлении налётов на миндалинах, больного госпитализируют в инфекционное отделение.
В первые дни назначают строгий постельный режим. Больному необходимо выделить отдельную посуду, полотенце, максимально ограничить контакт с окружающими, особенно с детьми.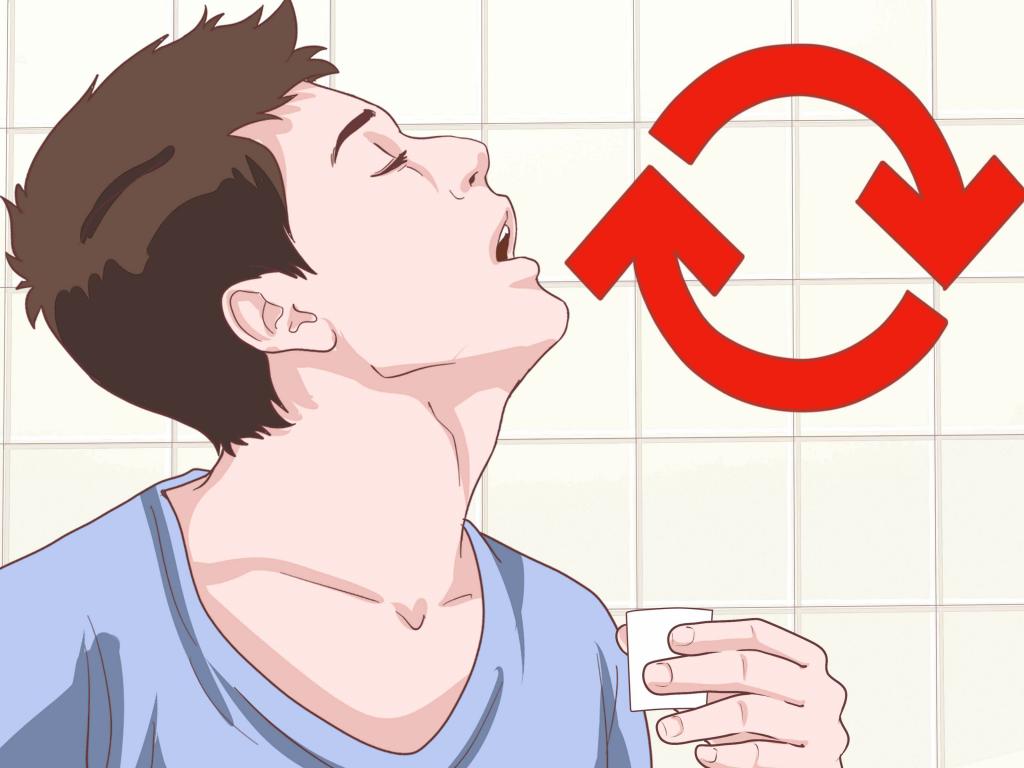 Рекомендуют обильное питьё, щадящую, нераздражающую, преимущественно молочно-растительную диету, богатую витаминами.
Рекомендуют обильное питьё, щадящую, нераздражающую, преимущественно молочно-растительную диету, богатую витаминами.
Медикаментозное лечение
- Основу медикаментозного лечения ангины составляет системная антибактериальная терапия.
- Обосновано также назначение местного симптоматического лечения.
- Одновременно с антибактериальной терапией целесообразно назначение аитигистаминных препаратов.
Опасность развития осложнений у больных, перенесших ангину, требует настороженности врача в период выздоровления. Выписка должна осуществляться не ранее 7 дня после нормализации температуры. Полное клиническое выздоровление наступает при нормализации основных показателей в анализах крови, мочи, ЭКГ. Даже после клинического выздоровления некоторые лица, перенёсшие ангину, остаются носителями инфекции и могут заражать окружающих. Выявить носителя инфекции можно при бактериологическом исследовании материала с поверхности миндалин и задней стенки глотки.
Ангина у детей, симптомы, лечение
Ангина – инфекционное воспаление миндалин, с развитием общей интоксикацией организма. Вызывают данное заболевание различные микроорганизмы: вирусы, бактерии, грибы.
Самыми часто встречаемыми микробами выступают стрептококки – это бактерии. Они попадают в организм с вдыхаемым воздухом, и в случае недостаточно сильного локального иммунитета, остаются в миндалинах и начинают активно размножаться. При этом токсичные продукты их жизнедеятельности, всасываясь в кровь, вызывают местную и общую воспалительную реакцию организма.
Основные проявления (симптомы) АНГИНЫ:
- боль в горле, усиливающаяся при глотании,
- высокая температура (38, 5 – 39,0 градусов и выше),
- сильная слабость, недомогание – проявления общей интоксикации организма,
- при осмотре — покраснение миндалин, выраженные налёты.

Также необходимо знать, что иммунная система у детей несовершенна. Она постепенно созревает и становится сильнее. При встрече с различными вирусами, бактериями иммунная система определенным образом «тренируется», но это происходит медленно, весь период взросления.
Не менее часто поражение миндалин осуществляется респираторными вирусами. Клинические проявления болезни очень схожи со стрептококковой ангиной, но имеются характерные отличия. Определить их может только опытный доктор. Так же помогает в диагностике специфический тест – стрептатест. Этот тест проводится врачом на приеме, готовность результата в течение 5-7 минут.
В случае бактериальной (стрептококковой) ангины применение антибиотиков оправдано, в случае вирусного поражения миндалин применение антибиотиков не показано, назначаются противовирусные препараты.
Выраженное воспаление миндалин развивается и при вирусном и при бактериальном поражениях миндалин.
Применение местных процедур значительно ускоряет процесс выздоровления и профилактирует такие осложнения как паратонзиллярный абсцесс, флегмона и т.д.
Процедуры для лечения АНГИНЫ:
1) Ультразвуковое орошение слизистой (РОСА) горла, миндалин с антисептическими лекарствами (диоксидин, мирамистин, хлоргексидин), а также с озонированным физиологическим раствором, который является природным антибактериальным и противовирусным средством.
«ЭКСТРЕННАЯ ПОМОЩЬ при АНГИНЕ!» – так написано в руководстве к ультразвуковому аппарату РОСА.
2) Тубус-кварц или УФО (ультрафиолетовое облучение) — применение ультрафиолета на слизистую глотки и миндалин.
Всем известны лечебные свойства ультрафиолета — противомикробный, противовирусный и противовоспалительный эффекты.
Как правило эти процедуры назначает врач курсом от 3 до 7 (10) процедур.
В любом случае необходимо помнить, что своевременное и комплексное начало лечения в значительной степени снижает риск возникновения серьёзных осложнений со стороны суставов, почек, сердца.
катаральная, лакунарная, фолликулярная, герпетическая, флегмонозная симптомы и лечение
По данным статистики, несвоевременное обращение к врачу чревато осложнениями в 90% случаев. Многие совершают огромную ошибку, пытаясь вылечить симптомы болезни, не подозревая, что последствия ангины могут себя проявить через 2-3 недели, даже после антибактериального курса.
Подрастающее поколение больше подвержено риску болезни, но взрослые болеют ангиной чаще, чем дети, окруженные родительской заботой.
Ангина может появиться, как самостоятельное заболевание или развивается на фоне другой болезни. Заражение происходит воздушно-капельным путем, при контакте с заболевшим, а также при использовании общей посуды, вещей и продуктов питания.
Самые распространенные факторы — провокаторы ангины:
злоупотребление алкоголем и табакокурение.В любом случае, острое воспалительное заболевание сопровождается двухсторонним покраснением миндалин, больному трудно глотать, горло болит и саднит. В зависимости от формы ангины, к основным признакам добавляется ряд специфических симптомов.
Формы ангины и симптомы заболевания у взрослых
Каждая форма ангины проявляет себя по-разному. Важно выяснить, какой патогенный микроорганизм стал причиной заболевания. Но в домашних условиях это определить невозможно. Только квалифицированный врач, может точно выявить природу возбудителя и назначить адекватное лечение ангины, способствующее скорейшему и полному выздоровлению.
Катаральная ангина
Приобретается при контакте с инфицированным человеком, начинается остро, с небольшим повышением температуры тела и ощущением слабости. Миндалины и подчелюстные лимфатические узлы увеличены незначительно. Сухость во рту и горле сопровождается першением, глотать больно и трудно. Не остановленное вовремя заболевание может перейти в тяжелую форму с последующими осложнениями.
Сухость во рту и горле сопровождается першением, глотать больно и трудно. Не остановленное вовремя заболевание может перейти в тяжелую форму с последующими осложнениями.
Лакунарная ангина
Гнойная форма ангины отличается очень быстрым проявлением симптомов. Лимфатические узлы увеличиваются и припухают, миндалины выраженно отечны и покрываются бело-желтым гнойным налетом. Горло при лакунарной ангине болит особенно сильно.
Повышение температуры до 40 градусов сопровождается головной, мышечной и суставной болями, иногда отдающими в сердце. На фоне лихорадки могут появиться судороги, рвота и спутанность сознания.
При отсутствии должного лечения лакунарная ангина может перерасти в фибринозную, когда начинается тяжелая гнойная интоксикация организма, в некоторых случаях вызывающая поражения мозга.
Фолликулярная ангина
Гнойная форма имеет схожие с лакунарной ангиной симптомы. Миндалины покрываются множеством гнойных фолликулов. Иногда больной жалуется на боль в пояснице, суставы ломит, как при гриппе. Нестерпимая боль в горле отдает и в ухо.
Данная форма гнойной ангины опасна широким спектром осложнений, а также разрывом фолликулов внутрь с последующим гнойным абсцессом.
Герпетическая ангина
Опасная вирусная форма, приобретаемая при пользовании общим туалетом, при рукопожатии и любом виде тактильного контакта с носителем заболевания —человеком или животным. На миндалинах, горле и небе появляются мелкие серозные пузырьки. Горло болит невыносимо, шейные лимфоузлы припухают и болезненны на ощупь.
Одновременно появляются все симптомы, характерные для гриппа: лихорадка, озноб, головная боль, тошнота, диарея.
Подтвердить диагноз «герпетическая ангина» возможно только обратившись к доктору. Квалифицированный специалист в первую очередь направит пациента сдать анализы на серологическое исследование и вирусологию, после чего назначит курс необходимых антибиотиков.
Квалифицированный специалист в первую очередь направит пациента сдать анализы на серологическое исследование и вирусологию, после чего назначит курс необходимых антибиотиков.
В противном случае, неправильное лечение может иметь серьезные последствия: энцефалит, менингит, а также миокардит.
Флегмонозная ангина у взрослых
Это гнойная форма заболевания, характерная для возрастной категории 20-40 лет. Возбудителем являются стрептококки, а причиной — не давняя катаральная или фолликулярная ангина. При данной форме ангины наблюдается покраснение не только неба и миндалин, но и околоминдального пространства.
Горло болит с одной стороны, очаг нагноения не имеет четких границ и требует хирургического вмешательства.
Больного знобит и лихорадит, голос сиплый или полностью пропадает. В результате гнойного расплавления миндалины изо рта идет характерный, неприятный запах.
Лечение флегмонозной ангины не терпит промедления. При отсутствии своевременной помощи специалистов в большинстве случаев возникают шейные или мозговые абсцессы, гнойный менингит, а также общее заражение крови.
Лечение ангины должно происходить под строгим контролем врача, который сможет вовремя заметить и предотвратить развитие осложнений, имеющих самый неожиданный характер.
Осложнения после ангины: откуда ждать удар?
Прежде всего под удар попадают ближайшие к очагу воспаления ЛОР-органы, особенно уязвимые после перенесенной ангины. Поэтому период выздоровления, проходящий под наблюдением специалиста, исключит развитие ряда опасных заболеваний:
- лимфаденит (воспаление лимфоузлов) может сопровождать любую форму ангины. При нагноении лимфоузлов требуется незамедлительное хирургическое вмешательство;
- хронический тонзиллит возникает после тяжелого течения или частых повторений ангины.
 Разрастание тканей миндалин лечится медикаментозно, хотя в некоторых случаях требуется операция;
Разрастание тканей миндалин лечится медикаментозно, хотя в некоторых случаях требуется операция; - отек гортани является следствием чрезмерной отечности миндалин и может распространиться дальше, на голосовые связки. Быстро развивающееся удушье представляет серьезную угрозу для жизни пациента;
- медиастинит может возникнуть в результате нагноения задней стенки глотки. Воспалительный процесс захватывает глубокие шейные отделы, вплоть до средостения.
Поэтому так важно доверить лечение ангины квалифицированному врачу, который определит форму заболевания и назначит антибиотики, обязательные при лечении ангины.
Курс терапии должен проходить под наблюдением специалиста, способного быстро и правильно среагировать на любые изменения в организме и предотвратить развитие необратимых последствий.
При беременности ангина представляет особую опасность. Интоксикация организма матери может навредить ребенку, а на ранних сроках (до 12 недель) часто возникает угроза выкидыша.
Ангина у взрослых: методы доврачебной помощи
До обращения в клинику, необходимо соблюдать постельный режим в изолированном помещении, пользоваться индивидуальной посудой, свести к минимуму контакты со здоровыми членами семьи.
При лихорадке и ознобе принимать жаропонижающие средства, согласно предписанным рекомендациям. Пить как можно больше жидкости: чай, сладкие соки, настои трав.
Каждые полчаса желательно полоскать горло любыми антисептическими растворами.
Курс антибиотиков будет назначен врачом на основании осмотра пациента и результатов лабораторных исследований. При необходимости специалист порекомендует курс лечения микротоками, УВЧ, а в случае хронического течения болезни — лазерную лакунотомию.
Нельзя шутить с ангиной и пускать болезнь на самотек, а также переносить заболевание на ногах или пытаться вылечить народными средствами!
Здоровье превыше всего, поэтому доверять лечение ангины можно только опытным врачам высокой квалификации.
Ангина вирусная и бактериальная — (клиники Di Центр)
Слово ангина произошло от латинского «ango» — сжимать и душить. И хотя в ходе ангины еще никто не погиб от удушья, название прижилось не только среди врачей, но и среди пациентов.
Второе название болезни — острый тонзиллит. Острый тонзиллит (ангина) — это воспаление небных миндалин глоточного лимфоидного кольца, и реже — других лимфоидных образований глотки (небные валики, аденоиды). Он может быть одно и двух сторонним. Более половины всех тонзиллитов вызывается вирусами, остальные — различными бактериями, самая значимая из которых — бета-гемолитический стрептококк группы, А (современное название — Streptococcus pyogenes). Ангина, вызванная этим микробом, может давать разнообразные осложнения на внутренние органы. В небольшом проценте случаев, ангина может быть вызвана грибками или паразитами.
Кто чаще всего болеет ангиной?
Острая ангина (тонзиллит) широко распространена, особенно среди детей. возрасте 5 — 15 лет чаще встречается бактериальный (стрептококковый) тонзиллит, в то время как вирусный поражает в основном детей младше 5 лет и взрослых.
Виды ангиныНаибольшее значение имеет отличие ангины, вызванной стрептококком, от ангины, вызванной другими микробами. В зависимости от этого различают стрептококковый и не стрептококковый тонзиллит, поскольку это имеет принципиальное значение для дальнейшего лечения.
В Российской медицине принята классификация ангины, основанная на стадии воспалительного процесса и внешнем виде миндалин.
Различают следующие виды ангины:
-
Катаральная ангина — миндалины увеличены, красные, налетов нет, считается самой легкой формой.
-
Фолликулярная ангина — появляется мелкоточечный гнойный налет.
-
Лакунарная ангина — лакуны миндалин заполнены гноем, считается самой тяжелой формой.
В европейской и американской медицине этому виду классификации значения не придают. В России часто можно услышать слово «ангина», как обозначение именно стрептококкового тонзиллита, хотя на самом деле такого значения у этого слова нет.
В зависимости от того, воспалены одна или обе миндалины, ангина может быть одно- и двусторонней. Во многих случаях ангина сочетается с фарингитом — воспалением задней стенки глотки, также могут вовлекаться язычная миндалина, небные валики и др.
Лечение вирусной и бактериальной ангины
Лечение ангины (например, катаральной), вызванной вирусом, заключается в облегчении симптомов болезни, т.к. вирусная ангина как правило проходит сама. В этом случае для облегчения симптомов заболевания рекомендуется: полоскать горло соленой водой, обильно пить теплый чай, принимать обезболивающие препараты, а также использовать другие методы лечения в домашних условиях.
В случае, если причина заболевания ангиной стал стрептокок, то для лечения ангины (например, фолликулярной или лакунарной) необходима антибиотикотерапия. Прием антибиотиков поможет справиться с распространением инфекции и предотвратить возникновение редких, но серьезных осложнений (например, ревматизма, миокардита).
При возникновении частых рецидивов ангин, заболевание переходит в хроническую форму, при этом создаются условия для местного разрушения миндалин. Что в свою очередь ведет к несостоятельности миндалин в выполнении своих защитных функций иммунной системы. Кроме того, постоянное присутствие инфекции в миндалинах способствует попаданию микробов в общий кровоток, тем самым поражая другие органы и системы. Для исключения осложнений связанных с этим явлением, врачи рекомендуют удаление патологически изменённых миндалин.
Что в свою очередь ведет к несостоятельности миндалин в выполнении своих защитных функций иммунной системы. Кроме того, постоянное присутствие инфекции в миндалинах способствует попаданию микробов в общий кровоток, тем самым поражая другие органы и системы. Для исключения осложнений связанных с этим явлением, врачи рекомендуют удаление патологически изменённых миндалин.
Противопоказаниями для операции удаления миндалин являются: пороки сердца 2−3 степени тяжести; гемофилия — нарушение свертываемости крови; сахарный диабет с тяжелым течением.
Как лечить ангину в домашних условиях — лекарства, полоскания, народные средства
2 декабря 2019, 09:08
Победить ангину можно в домашних условиях
Осенне-зимний сезон – время простуд, а также бактериальных и вирусных инфекций, которые легко поражают ослабленные организмы детей и взрослых. Чем лечить ангину у взрослого, чтобы выздоровление наступило побыстрее и обошлось без осложнений? На помощь приходят средства как народной, так и официальной медицины.
В Минздраве пояснили связь мороженого и ангины – смотрите видео:
Что такое ангина
Ангина – это болезнь, которая требует особого отношения и внимательного лечения. Самолечение не рекомендуется – слишком серьезными могут быть последствия неграмотной терапии.
Ангина, или острый тонзиллит, – это воспаление горла (небных миндалин), вызванное инфекцией. Различается несколько видов тонзиллита:
- Катаральная ангина – самая «безобидная». Сопровождается небольшой, субфебрильной температурой. Для нее характерны першение и не очень сильные боли в горле, которые проходят за несколько дней.
- Фолликулярная ангина сопровождается подъемом температуры тела до 38-39 градусов. Боли в горле сильные, часто они иррадируют в ухо.
 Выражены симптомы общей интоксикации организма – слабость, тошнота, головная боль, «ломота» в пояснице. На поверхности воспалившихся красных миндалин видны многочисленные белые или желтые точки. Они могут появляться не в первый день заболевания, а позже. Продолжительность тонзиллита – около недели.
Выражены симптомы общей интоксикации организма – слабость, тошнота, головная боль, «ломота» в пояснице. На поверхности воспалившихся красных миндалин видны многочисленные белые или желтые точки. Они могут появляться не в первый день заболевания, а позже. Продолжительность тонзиллита – около недели. - Проявления лакунарной ангины во многом аналогичны проявления фолликулярной, но протекает заболевание тяжелее, а на поверхности миндалин появляются не точки, а светлый налет.
- Фибринозная ангина может быть первичной или вторичной – развившейся из лакунарной. Для первого случая характерны острое начало и тяжелое течение, выраженные явления интоксикации организма. На миндалинах образуется сплошной желтовато-белый налет.
- Флегмонозная ангина появляется в результате гнойного поражения миндалины. Это довольно редкое заболевание.
- Герпетическая ангина у взрослых встречается сравнительно редко, обычно этим заразным заболеванием болеют в детском возрасте.
- Язвенно-пленчатая ангина – специфическое заболевание, которое характеризуется продолжительностью до трех недель, гнилостным запахом изо рта и ощущением инородного тела в горле.
Как правильно лечить ангину
Фото: freepik.comКакие бывают осложнения у ангины
Если с катаральной ангиной можно справиться самостоятельно, то повышение температуры тела выше 38 градусов – повод немедленно обратиться к врачу. Во-первых, необходимо выяснить, что боли в горле вызваны именно тонзиллитом, а не инфекционным мононуклеозом. Во-вторых, ангина сама по себе является опасным заболеванием. В грозном списке осложнений после ангины – абсцессы глотки, распространение инфекции в легкие, менингит, заражение крови, инфекционно-токсический шок, серьезные воспаления почек, миокардит и ревматическая лихорадка.
Лечение ангины антибиотиками
Как правило, при тонзиллите врачи рекомендуют терапию антибиотиками. Если точный возбудитель неизвестен, назначаются антибиотики широкого спектра действия. Самостоятельно их себе выписывать нельзя, поскольку такое лечение должно проводиться под наблюдением врача.
Если точный возбудитель неизвестен, назначаются антибиотики широкого спектра действия. Самостоятельно их себе выписывать нельзя, поскольку такое лечение должно проводиться под наблюдением врача.
В лечении антибиотиками самое важное – продолжать лечиться до конца. Кроме того, необходимо пить лекарства в соответствии с рекомендациями врача. Например, некоторые средства необходимо пить только во время еды или после нее.
Кроме антибиотиков при тонзиллите назначаются еще и местные средства, облегчающее состояние больного. Это могут быть растворы для полоскания горла, обладающие антисептическим, очищающим и обезболивающим эффектом.
Предусматривает лечение тонзиллита и прием жаропонижающих и противовоспалительных препаратов. В случае проведения антибиотикотерапии такие средства могут и не назначаться.
Народные средства от ангины
Если самочувствие в целом неплохое, температура невысокая, а боли в горле не слишком сильные, то можно попробовать справиться с проявлениями тонзиллита самостоятельно в домашних условиях. Но если такое лечение не помогает, и боли в горле лишь усиливаются, плюс к ним добавляются новые симптомы – визита к врачу не миновать.
Вызванная вирусом катаральная ангина может пройти и самопроизвольно, но домашние методы ускорят выздоровление. Прежде всего необходимо пить как можно больше, причем питье обязательно должно быть теплым. Оптимально подойдет чай с лимоном, многим становится легче после теплого молока или бульона (особенно куриного).
Горло желательно как можно чаще полоскать соленой водой, содовым раствором или отварами трав – ромашки, шалфея, календулы. Раствор для полоскания должен быть теплым и процедуру необходимо повторять регулярно – например, каждый час или хотя бы каждые полтора часа.
Как лечить ангину народными средствами
Фото: PexelsПосле полоскания можно рассасывать конфетки от боли в горле – они продаются в любой аптеке без рецепта. Такие конфеты содержат обычно обеззараживающие и антивоспалительные компоненты, они оказывают слабый обезболивающий эффект.
В далекие времена, когда подобных конфет в аптеках еще не продавали, люди для лечения ангины жевали мед в сотах. Это средство хорошо борется с инфекцией и улучшает состояние. Кроме того, мед в сотах – это натуральное и вкусное средство.
Не лишними будут противовоспалительные препараты, такие как парацетамол или ибупрофен. Но злоупотреблять ими не стоит. Что же касается более сильных лекарственных средств, например антибиотиков или сульфаниламидных препаратов, то их себе назначать самостоятельно ни в коем случае нельзя.
Средства для полоскания от ангины
Хороший эффект дает полоскание горла отваром луковой шелухи. Достаточно трех чайных ложек чисто вымытой шелухи на два стакана воды. Смесь доводится до кипения и настаивается в течение четырех часов. После этого ее можно использовать для полоскания горла.
Специальный раствор для полоскания можно приготовить и из меда. Для этого пару ложек сладкого лакомства нужно растворить в стакане теплой воды. Важно, чтобы вода была именно теплой – не больше сорока градусов, иначе мед потеряет свои полезные свойства.
Ранее мы выясняли, какая первая помощь необходима при термических ожогах: что категорически нельзя делать.
Подпишись на наш telegram
Только самое важное и интересное
Подписаться
Читайте Segodnya.ua в Google News Источник: womenclub.ruАнгина. Клиника, диагностика и алгоритм лечебных мероприятий. Выбор местной антибактериальной терапии | Дергачев В.С.
Ангина – острое неспецифическое инфекционно–аллергическое общее заболевание с местными проявлениями в лимфатическом кольце Вальдейера–Пирогова. Самой частой по локализации формой ангины являются небные миндалины, поэтому обычно под словом «ангина» подразумевают острое воспаление небных миндалин или острый тонзиллит.
Источником инфекции являются больные, а также выздоровевшие после ангины, которые еще в течение 10–12 дней являются носителями вирулентных штаммов бактерий.
Наиболее распространенный путь передачи — воздушно–капельный, но заражение может происходить из полости рта или глотки (хроническое воспаление, кариозные зубы). Источником инфекции могут быть гнойные заболевания носа и его придаточных пазух. Несомненное значение для развития ангины имеет воздействие различных факторов, снижающих сопротивляемость организма. Так, общее и местное переохлаждение организма, особенно у людей незакаленных, может привести к возникновению заболевания. Наиболее велика заболеваемость ангиной в осенне–зимний и весенний периоды.
Этиология
Чаще всего возбудителями инфекции являются бактерии – ?–гемолитический стрептококк группы А (Streptococcus pyogenes, БГСА), стрептококки группы C и G, стафилококк, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского–Плаута–Венсана), крайне редко – микоплазмы и хламидии, грибы. Кроме того, в состав вирусно–бактериальных ассоциаций при остром тонзиллите могут входить аденовирусы, риновирус, коронавирус, вирусы гриппа и парагриппа, вирус Эпштейн–Барра, вирус Коксаки А и другие. Воспалительные и некротические изменения в области миндалин отмечаются при некоторых системных заболеваниях крови (инфекционный мононуклеоз, агранулоцитоз, острый и хронический лейкоз). Поражение миндалин и слизистой оболочки полости рта и глотки при указанных заболеваниях нередко является первым симптомом и поэтому имеет важное диагностическое значение.
Классификация ангин основана на фарингоскопических признаках (Б.С. Преображенского):
• катаральная
• фолликулярная
• лакунарная
• фибринозная
• герпетическая
• флегмонозная (интра–тонзиллярный абсцесс)
• язвенно–некротическая (гангренозная)
• смешанные формы.
Выраженность клинических проявлений заболевания зависит от формы ангины. Ангина обычно начинается остро, с повышения температуры иногда до 39–40°С, озноба. С первых часов заболевания отмечаются явления общей интоксикации: головная боль, недомогание, слабость, разбитость, боли в мышцах конечностей и в суставах. Боль в горле при глотании появляется обычно одновременно с повышением температуры, нередко ей предшествует ощущение сухости, першения, саднения, сдавления в горле; эта боль может быть односторонней или двусторонней, иногда она неодинакова справа и слева – в зависимости от выраженности воспалительного изменения в миндалинах. Иногда боль в горле при глотании иррадиирует в ухо, висок. Может появляться тризм жевательной мускулатуры, изменение тембра голоса (гнусавость) при инфильтрации мягкого неба.
Увеличиваются шейные лимфатические узлы, болезненные при пальпации. Со стороны крови при ангине наблюдаются увеличение количества лейкоцитов, нейтрофильный сдвиг влево, ускорение СОЭ. Наиболее характерные изменения, которые позволяют дифференцировать форму ангины, выявляются при осмотре глотки. Гиперемия небных миндалин и прилегающих к ним краев дужек и мягкого неба, особенно отчетливые в первые 2–3 дня заболевания, характерна для катаральной ангины. Миндалины при этом умеренно, иногда значительно набухшие, язык обложен, сухой. Эта форма ангины наиболее легкая, протекает с поражением преимущественно покрова миндалин, однако следует учитывать, что и после катаральной ангины могут возникать осложнения.
В случае фолликулярной ангины воспаление начинается в области лимфаденоидных фолликулов, которые нагнаиваются и затем вскрываются, оставляя на поверхности миндалин быстро заживающие язвочки. При осмотре глотки у больного в разгар фолликулярной ангины на фоне гиперемированных и набухших небных миндалин видны нечетко оформленные или округлые желтовато–белые точки.
Лакунарная ангина характеризуется появлением в устьях лакун налетов или экссудата, которые выступают на поверхность миндалины и покрывают ее в виде желтовато–белых островков. Из фолликулярной или лакунарной ангины может развиться фибринозная, при которой налеты сплошь покрывают всю миндалину, принимая фибриноидный характер.
Из фолликулярной или лакунарной ангины может развиться фибринозная, при которой налеты сплошь покрывают всю миндалину, принимая фибриноидный характер.
Ухудшается общее состояние – понижен аппетит, окружающие ощущают гнилостный запах изо рта больного, иногда появляются разлитая боль в животе, понос, запоры. Возможно развитие острого или обострение хронического аппендицита.
Флегмонозная ангина развивается в результате проникновения гноеродных микробов в клетчатку за миндалину с образованием там нарыва. Абсцессы могут развиваться и в самой миндалине, но чаще они находятся в клетчатке сверху, позади миндалины, у нижнего ее полюса либо кнаружи от него. При этой форме ангины боль в горле резко усиливается, больной испытывает ее даже в перерывах между глотательными движениями; он с трудом раскрывает рот, держит голову неподвижно, наклоненной в больную сторону. Мягкое небо отекает, голос становится гнусавым; принятие пищи затруднено или становится совсем невозможным. Флегмонозная ангина, как правило, бывает односторонней. При осмотре глотки обращают на себя внимание гиперемия и припухлость миндалины, отечность или инфильтрация дужек и мягкого неба.
Ангина нестрептококкового происхождения имеет свои особенности в зависимости от вида возбудителя. Вспышки ангины вирусного (вирус Коксаки) происхождения характеризуются герпетическими высыпаниями на миндалинах, дужках и мягком небе. Такая ангина часто сопровождается нарушениями деятельности желудочно–кишечного тракта и нередко протекает с менингеальными явлениями. При аденовирусной ангине, особенно часто наблюдаемой у детей, воспалительные явления в ротоглотке не ограничиваются слизистой оболочкой только миндалин и дужек, а захватывают всю поверхность верхних дыхательных путей. Белесоватый налет покрывает миндалины и распространяется за их пределы. При этом заболевании часто наблюдается ринит и конъюнктивит.
Ангина Симановского–Венсана, возбудителями которой являются веретенообразная палочка и спирохета полости рта, чаще поражается одна миндалина.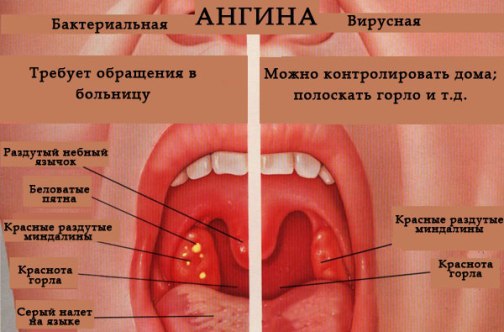 На ее поверхности появляется изъязвление, покрытое серым налетом. Общее состояние при этом заболевании обычно нарушено нерезко.
На ее поверхности появляется изъязвление, покрытое серым налетом. Общее состояние при этом заболевании обычно нарушено нерезко.
Вторичная (агранулоцитарная) ангина, развивающаяся при заболеваниях кроветворных органов, характеризуется поверхностным или глубоким некрозом слизистой оболочки миндалин. Распространение некротического процесса может привести к разрушению не только самой миндалины, но и мягкого неба, а также стенок глотки с последующим рубцеванием дефекта. Тяжелое общее состояние больного обычно обусловлено основным заболеванием. Для постановки диагноза в этих случаях необходимы гематологические исследования.
Осложнения ангины разнообразные, как местные так и общие, могут нанести серьезный ущерб здоровью больного. Местные осложнения – острый паратонзиллярный абсцесс, острый средний отит, острый ларингит, шейный лимфаденит. К общим относятся ревматизм, ревматоидный артрит, миокардит, инфекционный полиартрит, пиелонефрит, аппендицит, пневмония, гломерулонефрит, системная красная волчанка, сепсис и др.. Своевременное начало лечения ангины, его обоснованность и достаточная по времени продолжительность позволяют избежать как местных, так и общих осложнений.
С целью исключения дифтерии обязателен мазок на бацилы Леффлера.
Лечение ангины
Лечение больного ангиной преследует цель добиться быстрого выздоровления, предотвратить осложнения, а также предупредить распространение заболевания среди окружающих.
Ангина – инфекционное заболевание, поэтому необходима изоляция больного на дому или в стационаре с момента его выявления и до снижения температуры. Помещение, в котором находится больной ангиной, следует чаще проветривать и проводить ультрафиолетовое облучение, а также необходимо проводить в нем влажную уборку. Для больного необходимо выделить отдельную посуду и кипятить ее после каждого употребления. Совершенно недопустимо, чтобы больной пользовался общим полотенцем.
В первые дни заболевания назначается строгий постельный режим, который выдерживается до снижения температуры. Рекомендуется обильное питье, щадящая, нераздражающая, богатая витаминами, преимущественно молочно–растительная диета, с ограничением углеводов (табл.1).
Рекомендуется обильное питье, щадящая, нераздражающая, богатая витаминами, преимущественно молочно–растительная диета, с ограничением углеводов (табл.1).
Лекарственная терапия складывается из: антибактериальных препаратов общего действия, нестероидных противовоспалительных, десенсибилизирующих, симптоматических лекарственных средств, местной терапии – полоскания гипертоническими растворами натрия хлорида, натрия гидрокарбоната, антисептиков, местных антибактериальных препаратов.
На сегодняшний день антибактериальными препаратами выбора являются пенициллины последнего поколения, макролиды, которые назначаются на среднетерапевтический курс лечения. Одновременно с антибиотикотерапией показан прием внутрь нестероидных противовоспалительных и десенсибилизирующих средств.
Местное применение гипертонических растворов необходимо сочетать с оральными антисептиками: фюзафюнжин, диоксизоль, ацетиламинонитропропоксибензол, амбазон и др.
Особенно необходимо остановиться на применении местного антибактериального препарата Граммидин.
Фармакологическое действие Граммидина в отличие от многих оральных антисептиков связано с бактериостатическим и бактерицидным (в высоких концентрациях) действием на Streptococcus spp., Staphylococcus spp., Streptococcus pneumoniae, менингококки, гонококки, возбудителей анаэробной инфекции. Повышает проницаемость мембраны микробной клетки для неорганических катионов за счет формирования сети каналов в липидных структурах мембраны, что обусловливает осмотическую неустойчивость клетки.
Выпускается в форме буккальных таблеток и показан при фарингите, афтозном стоматите, гингивите и разных формах тонзиллита. Граммидин часто используется в комбинации с другими антибиотиками. Усиливает эффекты других противомикробных средств.
Выписывают больного на работу после клинического выздоровления, нормализации картины крови и мочи, но не ранее 7–го дня нормальной температуры, так как только с этого срока начинается восстановление функциональной полноценности сердечно–сосудистой системы. После выписки на работу перенесшему ангину еще в течение 10–15 дней рекомендуется избегать тяжелой физической работы.
После выписки на работу перенесшему ангину еще в течение 10–15 дней рекомендуется избегать тяжелой физической работы.
После выздоровления пациент, перенесший ангину, обязательно должен быть осмотрен оториноларингологом.
Меры, направленные на предупреждение возникновения и распространения ангины, включают общественную и индивидуальную профилактику этого заболевания.
Общественная профилактика ангины направлена на оздоровление условий труда и быта, а индивидуальная?– на повышение устойчивости организма к инфекционным воздействиям и неблагоприятным условиям внешней среды. Важное значение имеет общее и местное закаливание организма: систематические занятия физкультурой и спортом, утренняя гигиеническая гимнастика, воздушные ванны, обтирания и души с постепенно снижающейся температурой воды. Полезны холодные обтирания шеи (конечно, не в периоде острого заболевания ангиной и обострения хронического тонзиллита).
С целью повышения устойчивости к охлаждению слизистой оболочки глотки проводится местное закаливание – полоскание горла водой постепенно снижающейся температуры (от теплой к холодной). Необходимо помнить основные правила закаливания: постепенность, систематичность и учет индивидуальных особенностей. Повышению защитных свойств организма способствуют общие УФ–облучения, особенно в осеннее–зимний период.
Санация полости рта и носа также имеет важное значение в предупреждении ангины. Кариозные зубы, больные десны, гнойные поражения придаточных пазух носа предрасполагают к возникновению ангины. Различные патологические состояния полости носа и носоглотки, препятствующие носовому дыханию (искривление перегородки носа, полипы, аденоиды, гипертрофический ринит и т.д.), заставляют больного дышать ртом, а при этом происходит охлаждение и пересыхание слизистой оболочки ротоглотки.
.
Почему диагноз стенокардии может спасти вам жизнь
Диагноз стенокардия может пугать. Но это также может быть тревожным звонком, необходимым для изменения образа жизни, который потенциально может спасти вашу жизнь.
Но это также может быть тревожным звонком, необходимым для изменения образа жизни, который потенциально может спасти вашу жизнь.
Ангина — синдром; набор симптомов, которые могут включать боль или дискомфорт в груди и других частях тела. Обычно это вызвано ишемической болезнью сердца.
Когда ваши коронарные артерии сужаются, они не пропускают к сердцу достаточно насыщенной кислородом крови в то время, когда этого требуется больше, чем обычно, например, когда вы физически активны.
Стенокардия — важный предупреждающий знак, потому что ишемическая болезнь сердца может привести к сердечному приступу. Сердечный приступ случается, когда коронарная артерия блокируется тромбом. Обычно это происходит из-за того, что жировой материал, называемый атеромой, в стенке артерии стал нестабильным. Кусок может отломиться (разорваться), и вокруг него может образоваться сгусток крови, блокирующий артерию и лишающий сердечную мышцу крови и кислорода. Это может привести к необратимому повреждению части сердечной мышцы.
Внесение изменений в свой образ жизни может помочь предотвратить ухудшение состояния стенокардии и спасти вас от сердечного приступа.
В чем разница между стенокардией и сердечным приступом?
Может быть очень сложно определить, являются ли ваша боль или симптомы стенокардией или они вызваны сердечным приступом, поскольку симптомы могут быть похожими. Если это стенокардия, ваши симптомы обычно ослабевают или проходят после нескольких минут отдыха или после приема лекарств, прописанных вам врачом или медсестрой, таких как лекарство тринитрата глицерина (GTN). Если у вас сердечный приступ, ваши симптомы вряд ли уменьшатся или исчезнут после отдыха или приема лекарств.
Вы можете многое сделать, чтобы снизить риск сердечного приступа.
Вы можете многое сделать, чтобы предотвратить обострение стенокардии или ишемической болезни сердца, ведущее к сердечному приступу.
Какой тип лечения вам будет предложен, будет зависеть от степени тяжести вашей стенокардии.
Хотя и не существует лекарства от ишемической болезни сердца или способа удаления атеромы, скопившейся в артериях, лечение и изменения в вашем образе жизни могут помочь предотвратить ухудшение вашего состояния и ваших симптомов.
Если вы курите, бросьте.
Курение — основная причина ишемической болезни сердца. Любое курение ухудшит ваше состояние. Сюда входят сигареты, трубки и сигары, а также все другие виды табачных изделий, такие как кальян. Отказ от курения — самый важный шаг, который вы можете сделать, чтобы жить дольше.
Контроль высокого кровяного давления
Высокое кровяное давление заставляет сердце работать тяжелее и может повредить слизистую оболочку артерий. Если у вас уже есть стенокардия, высокое кровяное давление может усугубить ваши симптомы и увеличить риск сердечного приступа.Если у вас высокое кровяное давление, важно постараться его снизить.
Ваш врач может назначить некоторые лекарства, которые снизят нагрузку на ваше сердце и помогут контролировать ваше кровяное давление. Вы также можете снизить кровяное давление, поддерживая здоровый вес и форму, ведя активный образ жизни и сокращая потребление соли и алкоголя.
В 1989 году мы помогли профинансировать первое крупное исследование, в котором изучали, могут ли статины помочь снизить риск развития ишемической болезни сердца у людей с высоким уровнем холестерина.Люди, принимавшие статины, почти на треть снизили риск первого сердечного приступа. существенно улучшить качество жизни.Придерживайтесь здоровой и сбалансированной диеты.
Здоровое сбалансированное питание может помочь снизить риск ишемической болезни сердца.
- Ежедневно съедайте не менее пяти порций различных фруктов и овощей
- Выбирайте более полезные жиры. Это повысит уровень холестерина и защитит ваше сердце.
- Старайтесь есть две порции рыбы в неделю.Одной из этих порций должна быть жирная рыба, например форель, сардины, сельдь, скумбрия или свежий тунец
- Ешьте продукты с высоким содержанием клетчатки, особенно овес, бобы и чечевицу
- Уменьшите количество потребляемой соли и сахара
Может быть трудно понять, каким советам по здоровому питанию следовать. Наш буклет «Факты, а не причуда» поможет вам взять под контроль свою цель — похудеть.
Наш буклет «Факты, а не причуда» поможет вам взять под контроль свою цель — похудеть.
Поддерживать физическую активность
Физическая активность поможет сохранить здоровье сердца и предотвратить ухудшение состояния.Это также:
- помогает контролировать уровень глюкозы в крови и артериальное давление
- помогает повысить уровень холестерина
- помогает достичь и поддерживать нормальный вес, а
- снижает уровень стресса.
Снижение стресса
Если у вас стенокардия, важно научиться расслабляться. Некоторые люди считают, что физическая активность, йога или другие методы расслабления помогают. Вам также необходимо определить ситуации, которые вызывают у вас стресс, и научиться эффективно с ними справляться.
В нашем 10-минутном руководстве «Возьмите тайм-аут» есть множество советов и идей, которые помогут вам снизить уровень стресса и сохранить здоровье тела и разума.
История Джонатана
46-летний Джонатан Киркман из Питерборо был здоровым парнем, который регулярно играл в регби и гольф. Но в 2002 году, когда ему было 33 года, у него начались приступы дискомфорта в груди.
«Я думала, что это изжога, поэтому принимала лекарства от несварения желудка. Но я тоже почувствовал сильную усталость. Однажды в 2003 году моя мама сказала, что я поседела, и настояла на том, чтобы я сходила к врачу.У нас есть семейная история ишемической болезни сердца, так как у моего отца случился сердечный приступ в возрасте 50 лет.
Меня направили к кардиологу. Они сделали стресс-тест и ангиограмму, которые показали, что мне нужна операция тройного шунтирования сердца.
«Операция изменила мою жизнь и образ мышления. Я бросил курить и начал хорошо есть ».
«Команда кардиологической реабилитации оказала мне большую поддержку в моем путешествии. Я регулярно тренирую регби, и теперь мне нравится кататься на велосипеде.Я живу хорошо и наслаждаюсь ею в полной мере, потому что жизнь слишком коротка ».
Жизнь с сердечными заболеваниями и стенокардией: MedlinePlus Medical Encyclopedia
Eckel RH, Jakicic JM, Ard JD, et al. Руководство AHA / ACC 2013 г. по управлению образом жизни для снижения риска сердечно-сосудистых заболеваний: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации о практических рекомендациях. Джам Колл Кардиол . 2014; 63 (25, часть B): 2960-2984. PMID: 24239922 pubmed.ncbi.nlm.nih.gov/24239922/.
Fihn SD, Blankenship JC, Александр К.П. и др. 2014 ACC / AHA / AATS / PCNA / SCAI / STS обновленное руководство по диагностике и ведению пациентов со стабильной ишемической болезнью сердца: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Американская ассоциация торакальной хирургии, Ассоциация профилактических сердечно-сосудистых медсестер, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов. Джам Колл Кардиол . 2014; 64 (18): 1929-1949. PMID: 25077860 pubmed.ncbi.nlm.nih.gov/25077860/.
Morrow DA, de Lemos JA. Стабильная ишемическая болезнь сердца. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 61.
Мозаффарян Д. Питание, сердечно-сосудистые и метаболические заболевания. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2018: глава 49.
Stone NJ, Robinson JG, Lichtenstein AH, et al. Руководство ACC / AHA 2013 г. по лечению холестерина в крови для снижения риска атеросклеротических сердечно-сосудистых заболеваний у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации о практических рекомендациях. Джам Колл Кардиол . 2014; 63 (25, часть B): 2889-2934. PMID: 24239923 pubmed.ncbi.nlm.nih.gov/24239923/.
Джам Колл Кардиол . 2014; 63 (25, часть B): 2889-2934. PMID: 24239923 pubmed.ncbi.nlm.nih.gov/24239923/.
Thompson PD, Ades PA. Комплексная кардиологическая реабилитация на основе физических упражнений. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 54.
10 домашних средств от боли в сердце
Сердечный приступ может быть первым, о чем человек думает, когда у него боль в груди. Однако существует множество потенциальных причин боли в области груди.Независимо от причины, человек обычно хочет быстро избавиться от боли.
Домашние средства от боли в сердце предназначены для лечения нечастой боли в груди, связанной с проблемами пищеварения, такими как газы, растяжение мышц и беспокойство.
Может быть нелегко отличить эту доброкачественную боль от более серьезных состояний. В случае сомнений следует всегда обращаться за медицинской помощью.
Человек должен получить неотложную медицинскую помощь, если:
- Боль в сердце или груди ощущается сдавливающей, стянутой, сдавливающей или тяжелой
- Человек подозревает, что у него сердечный приступ
- Одышка возникает вместе с болью в груди
Есть несколько вещей, которые человек может попробовать дома, чтобы облегчить боль в сердце, когда она возникает, и предотвратить ее появление в будущем.
Приведенные ниже домашние средства следует использовать только в том случае, если человек был осмотрен врачом и уверен, что боль в груди не вызвана чем-то серьезным, например, сердечным приступом.
Кроме того, эти средства не предназначены для людей со стенокардией. Больные стенокардией должны следовать назначенному им врачу лечению.
1. Миндаль
Когда кислотный рефлюкс является причиной сердечной боли, может помочь съесть несколько миндальных орехов или выпить чашку миндального молока.
Существует не так много научных доказательств, подтверждающих эти утверждения о миндале. Напротив, большая часть свидетельств анекдотична, когда люди передают свои знания или опыт другим.
Следует иметь в виду, что миндаль богат жиром, который может вызвать кислотный рефлюкс. Если это так, миндаль действительно может усугубить боль.
Однако некоторые исследования показывают, что употребление миндаля может помочь предотвратить сердечные заболевания. Хотя миндаль не может остановить немедленную боль, он может положительно повлиять на общее состояние здоровья сердца.
2. Холодные компрессы
Распространенной причиной боли в сердце или груди является растяжение мышц. В этих случаях у человека может возникнуть боль в груди из-за напряжения от упражнений, других действий или тупой травмы.
В любом из этих случаев обледенение области холодным компрессом — широко распространенный метод, помогающий уменьшить отек и прекратить боль.
3. Горячие напитки
Горячий напиток может помочь избавиться от газов, когда боль у человека вызвана газами или вздутием живота. Горячая жидкость также может улучшить пищеварение.
Некоторые напитки в этом отношении могут быть лучше других. Например, было обнаружено, что чай из гибискуса имеет несколько преимуществ, помимо помощи при вздутии живота.
Гибискус также может играть роль в снижении артериального давления и холестерина. Эти дополнительные преимущества могут помочь предотвратить сердечные осложнения.
4. Пищевая сода
Еще одна популярная рекомендация от боли в сердце — добавлять пищевую соду в теплую или прохладную воду. В результате получается щелочной раствор, который может помочь снизить кислотность в желудке, если она вызывает боль.
Однако исследование, проведенное в 2013 году, показало, что пищевая сода может хорошо лечить изжогу, но может иметь неблагоприятные последствия для сердца в целом.
5. Чеснок
Считается, что чеснок является лекарством от боли в груди, хотя научных данных, подтверждающих это, нет.
Люди могут смешать один или два зубчика измельченного чеснока со стаканом теплого молока. Вместо того, чтобы пить чеснок, им следует пережевывать кусочки, чтобы получить максимальную пользу.
Исследования показали, что чеснок может помочь обратить вспять болезни сердца и уменьшить образование бляшек в артериях.
6. Яблочный уксус
Яблочный уксус — еще одно домашнее средство, помогающее при кислотном рефлюксе. Люди утверждают, что употребление его до или после еды может предотвратить кислотный рефлюкс. Хотя это популярная теория, существует мало доказательств, подтверждающих ее утверждения.
Яблочный уксус имеет минимальные побочные эффекты, но люди, принимающие разбавитель крови, могут не использовать его, так как он также может разжижать кровь.
7. Аспирин
Человек может захотеть принять аспирин, если у него боль в груди.Обезболивающее, такое как аспирин, может помочь облегчить сердечную боль, связанную с менее тяжелыми случаями.
Исследования также показывают, что постоянное употребление низких доз аспирина может помочь предотвратить сердечные приступы. Но аспирин остается спорным из-за повышенного риска кровотечения.
8. Лягте
Когда возникает боль в сердце, можно сразу же лечь с поднятой головой над телом. Это может принести некоторое облегчение. Немного вертикальное положение помогает, когда боль вызвана рефлюксом.
9.Имбирь
Считается, что имбирь, как и другие травы, обладает противовоспалительным действием. Что еще более важно, исследования показывают, что имбирь может помочь облегчить проблемы с желудком и предотвратить рвоту.
10. Молоко с куркумой
Куркума обладает противовоспалительными свойствами, которые могут облегчить симптомы боли в груди.
Молоко с куркумой содержит примерно чайную ложку специи куркумы и чашку теплого молока. Смесь следует пить перед сном, чтобы облегчить боль.
Исследования показывают, что при длительном использовании куркума помогает предотвратить сердечные заболевания. Было также показано, что специя снижает уровень холестерина.
Было также показано, что специя снижает уровень холестерина.
Стенокардия (боль в груди): типы, симптомы и многое другое
Стенокардия — это чувство боли, сдавливания или давления в груди. Это случается, когда часть сердца не получает достаточно кислорода.
Из этой статьи вы узнаете о типах стенокардии, которые врачи классифицируют, по крайней мере частично, в зависимости от характера их возникновения.
Мы также описываем симптомы, характерные для женщин, когда кому-либо следует обратиться к врачу, признаки чрезвычайной ситуации и спектр лечения.
Стенокардия — это ощущение стеснения, сдавливания, давления или боли в груди. Это происходит, когда область сердечной мышцы получает меньше кислорода в крови, чем обычно.
Стенокардия — это не болезнь, а симптом. Обычно это происходит из-за ишемии, когда одна или несколько коронарных артерий сужаются или блокируются. Часто это симптом ишемической болезни сердца (ИБС).
Сама по себе стенокардия не опасна для жизни, но может напоминать симптомы сердечного приступа и является признаком сердечного приступа.
Обратитесь за медицинской помощью, если стенокардия возникает неожиданно, не проходит или не реагирует на отдых или лекарства.
Что еще может вызывать боль в груди? Узнай здесь.
Существует несколько типов стенокардии, в том числе:
Стабильная стенокардия
Стабильная стенокардия возникает, когда сердце работает с большей нагрузкой, чем обычно, например, во время физических упражнений. Обычно это длится около 5 минут.
Он имеет регулярный характер, и человек может испытывать его месяцами или годами.Отдых или прием лекарств часто облегчают симптомы.
Нестабильная стенокардия
Нестабильная стенокардия не имеет регулярного характера и обычно возникает в покое. В основном это вызвано атеросклерозом, который заключается в закупорке, препятствующей попаданию крови в сердце.
Боль длится более 5 минут и со временем может усилиться. Сами по себе отдых и лекарства не могут улучшить симптомы.
Сами по себе отдых и лекарства не могут улучшить симптомы.
Нестабильная стенокардия может указывать на риск сердечного приступа. Любой человек с неожиданной стенокардией должен получить неотложную помощь.
Микроваскулярная стенокардия
Микрососудистая стенокардия может возникать при ишемической микрососудистой болезни (МВД). Это влияет на мельчайшие коронарные артерии.
Помимо боли в груди, человек может испытывать:
Микроваскулярная стенокардия имеет тенденцию быть более стойкой, чем стабильная стенокардия. Часто это длится более 10 минут, а иногда и более 30 минут.
Вариант стенокардии
Вариант стенокардии встречается редко. Врачи иногда называют это стенокардией Принцметала, и она может развиться, когда организм находится в состоянии покоя, часто около полуночи или раннего утра.
Это случается, когда возникает спазм в коронарных артериях. Возможные триггеры включают переохлаждение, стресс, лекарства, курение или употребление кокаина.
Это хроническое заболевание, но лекарства могут помочь с ним справиться.
Стенокардия включает в себя любое из следующих ощущений в груди:
- сдавливание
- давление
- тяжесть
- сжатие
- жжение или боль в груди, обычно начинающаяся за грудиной
Боль часто распространяется на шею , челюсть, руки, плечи, горло, спина или зубы.
Другие возможные симптомы включают:
Продолжительность этих симптомов зависит от типа стенокардии.
Всем, кто испытывает сильную или постоянную боль в груди, следует позвонить в службу 911 или иным образом обратиться за неотложной помощью.
Стенокардия у любого человека может быть вызвана ИБС или МВД.
MVD поражает женщин чаще, чем мужчин, и в результате, как объясняет Американская кардиологическая ассоциация (AHA), женщины могут испытывать различные симптомы, сопровождающие стенокардию.
Помимо боли в груди, которая может быть острой, женщина со стенокардией может испытывать:
AHA призывает женщин обращаться за помощью при симптомах сердечных заболеваний. Они подчеркивают, что сердечно-сосудистые заболевания являются основной причиной смерти женщин в США и встречаются почти у половины чернокожих американских женщин.
Они подчеркивают, что сердечно-сосудистые заболевания являются основной причиной смерти женщин в США и встречаются почти у половины чернокожих американских женщин.
Узнайте больше о боли в груди у женщин.
Лечение направлено на уменьшение боли, предотвращение симптомов и предотвращение или снижение риска сердечного приступа. Врач может порекомендовать лекарства, изменить образ жизни, хирургическую процедуру или их комбинацию.
Изменение образа жизни
Следующие стратегии могут помочь:
- отказ от курения
- контроль веса
- регулярная проверка уровня холестерина
- отдых при необходимости
- регулярные физические упражнения
- обучение тому, как справляться со стрессом или избегать его
- наличие диета, богатая фруктами, овощами, цельнозерновыми продуктами, нежирными или обезжиренными молочными продуктами и постными источниками белка
Лекарства
Врачи часто назначают нитраты, такие как нитроглицерин, при стенокардии.Нитраты предотвращают или уменьшают интенсивность стенокардии, расслабляя и расширяя кровеносные сосуды.
Другие варианты лекарств включают:
Лекарства для контроля высокого кровяного давления могут помочь при стенокардии. Они направлены на снижение артериального давления и уровня холестерина, снижение частоты сердечных сокращений, расслабление кровеносных сосудов, снижение нагрузки на сердце и предотвращение образования тромбов.
Существуют ли натуральные антикоагулянты? Узнай здесь.
Альтернативы, кроме хирургии
Если лекарства не помогают, другие методы лечения включают:
- Расширенная внешняя контрпульсационная терапия: Это включает ношение устройства, такого как манжета для измерения кровяного давления, для улучшения притока кислорода к сердцу.
- Стимуляторы спинного мозга: Они блокируют ощущение боли, но не улучшают здоровье сердца напрямую.

- Трансмиокардиальная лазерная терапия: Стимулирует рост новых кровеносных сосудов или иным образом усиливает кровоток в сердце.
Хирургические процедуры
В некоторых случаях процедура необходима. Кардиолог может порекомендовать ангиопластику, возможно, с установкой стента.
Подробнее о стентах можно узнать здесь.
В качестве альтернативы кардиолог может порекомендовать аортокоронарное шунтирование, при котором хирург использует здоровую артерию или вену из другой части тела для обхода суженных артерий в сердце.
Стенокардия обычно возникает в результате основного заболевания коронарной артерии.
Коронарные артерии снабжают сердце богатой кислородом кровью. Когда холестерин собирается на стенке артерии и образует твердые бляшки, это эффективно сужает артерии.
Другие факторы, включая повреждение артерий и курение, увеличивают риск образования бляшек.
Когда артерии сужаются, богатой кислородом крови становится труднее добраться до сердца. Кроме того, бляшки могут отламываться и образовывать сгустки, блокирующие артерии.
Если кровь не может переносить кислород к сердцу, сердечная мышца не может работать должным образом. Это вызывает стенокардию.
Стенокардия может развиться в результате:
- стресса
- чрезмерного употребления алкоголя или рекреационных наркотиков
- курения
- воздействия твердых частиц, например, на работе
- низкой физической активности
- нездоровой диеты
- высокий уровень холестерина
- избыточный вес или ожирение
- генетические факторы
- состояния, такие как сердечные заболевания, диабет, низкое кровяное давление, метаболический синдром и анемия
- возраст старше 45 лет для мужчин или 55 лет для женщин
- определенные лечение и процедуры
Стенокардия возникает в результате снижения подачи кислорода к сердцу.У людей со стабильной стенокардией приступ может спровоцировать следующее:
- физическое напряжение
- стресс
- воздействие низких температур
Правильный диагноз важен, поскольку он может предсказать вероятность сердечного приступа.
Врач:
- проведет медицинский осмотр
- спросит о симптомах
- обсудит любые факторы риска
- проверит личную и семейную историю болезни человека
Если врач считает, что проблема в стенокардии, он может порекомендовать один или несколько из следующих тестов:
- анализы крови для проверки уровней жира, холестерина, сахара и белка
- ЭКГ, для записи электрической активности сердца и выявления недостатка кислорода
- стресс-тест, включающий физическая активность, показания артериального давления и ЭКГ
- ядерный стресс-тест для обнаружения нарушений кровотока к сердцу во время физической активности
- рентген грудной клетки, чтобы увидеть структуры внутри грудной клетки
- коронарная ангиография, которая включает использование красителя и специальные рентгеновские лучи, чтобы показать внутреннюю часть коронарных артерий
Следующие стратегии могут помочь предотвратить стенокардию:
900 41Люди должны получать последовательное и эффективное лечение сердечно-сосудистых заболеваний и других аспектов обмена веществ. синдром, такой как высокий уровень холестерина в крови, высокое кровяное давление, диабет и ожирение.
Стенокардия связана с ощущением боли, сдавливания или давления в груди и возникает из-за недостаточного поступления кислорода в сердечную мышцу. Это не обязательно опасно, но может быть признаком болезни сердца.
Эффективное лечение и изменение образа жизни могут помочь справиться со стенокардией или предотвратить ее повторное появление.
Любой, кто испытывает внезапную, необъяснимую или ухудшающуюся боль в груди, должен немедленно получить медицинскую помощь.
Естественный подход к лечению стенокардии
Стенокардия часто является симптомом ишемической болезни сердца или другого сердечного заболевания, когда сердечная мышца не получает достаточно крови. Хотя стенокардия обычно сопровождается дискомфортом в груди, боль также может затрагивать плечи, руки, шею, челюсть или спину.
Хотя стенокардия обычно сопровождается дискомфортом в груди, боль также может затрагивать плечи, руки, шею, челюсть или спину.
Симптомы
Стенокардия часто ощущается как несварение желудка (особенно в случае стабильной стенокардии) и может включать следующие симптомы:
- Боль или дискомфорт в груди (обычно с ощущением сдавливания или давления), возможно, сопровождающиеся болью в руках, шее, челюсти, плече или спине
- Тошнота
- Усталость
- Одышка
- Беспокойство
- потеет
- Головокружение
Лечение
Поскольку усиление симптомов стенокардии может указывать на ухудшение здоровья сердца или угрозу сердечного приступа, важно внимательно следить за своим состоянием и уведомлять врача о любых изменениях.Вам также следует немедленно обратиться за медицинской помощью, если боль в груди длится дольше нескольких минут и не проходит после приема лекарств от стенокардии.
Лечение стенокардии включает использование лекарств (таких как нитраты, бета-блокаторы и ингибиторы АПФ) и медицинских процедур (таких как ангиопластика и аортокоронарное шунтирование). Врачи также рекомендуют изменить образ жизни (например, придерживаться здоровой для сердца диеты и безопасной программы упражнений), чтобы контролировать стенокардию.
Альтернативные методы лечения
Учитывая серьезный характер стенокардии, очень важно работать с врачом для лечения этого состояния.Было доказано, что традиционные методы лечения, основанные на уникальных потребностях и условиях человека, снижают смертность при правильном применении. Есть несколько альтернативных методов лечения, которые могут дополнять назначенное вами лечение, но имейте в виду, что до сих пор нет научной поддержки этих методов лечения. Поговорите со своим врачом об использовании этих вариантов, чтобы контролировать симптомы стенокардии:
- Боярышник: Часто используемый травниками при высоком кровяном давлении, в предварительных исследованиях было обнаружено, что трава боярышника помогает сердечной функции у людей с сердечными заболеваниями.

- L-карнитин: Полученный из аминокислоты лизина, L-карнитин естественным образом присутствует в организме и также продается в качестве пищевой добавки. По словам практикующих альтернативной медицины, L-карнитин может помочь уменьшить отек, вызывающий сужение артерий.
- Йога: В исследовании, проведенном в 1999 году с участием 93 человек со стенокардией или факторами риска ишемической болезни сердца, исследователи обнаружили, что 14-недельная программа йоги помогла улучшить здоровье сердца. Другие методы релаксации (например, медитация и тай-чи) могут помочь справиться со стенокардией, снизив уровень стресса.
Причины
Для большинства людей снижение кровотока, связанное со стенокардией, является результатом атеросклероза (накопление жировых отложений в артериях). Накопление, достаточное для возникновения стенокардии, является потенциально опасным для жизни состоянием, требующим медицинской помощи. Существует три разных типа стенокардии:
- Стабильная стенокардия: , которая имеет тенденцию обостряться в периоды физических нагрузок или стресса
- Нестабильная стенокардия: Не следует шаблону и может сигнализировать о надвигающемся сердечном приступе
- Вариант Стенокардия: Обычно возникает в периоды покоя
Стабильная стенокардия — наиболее частая форма заболевания.Каждый тип стенокардии требует отдельного лечения.
Слово Verywell
Если вы рассматриваете возможность использования какой-либо альтернативной медицины, сначала поговорите со своим лечащим врачом. Самостоятельное лечение заболевания и отказ от стандартного лечения или его откладывание могут иметь серьезные последствия.
10 стратегий лечения стенокардии | Профилактика
Многие люди путают симптомы стенокардии с сердечным приступом. (Вот 7 признаков сердечного приступа.) Стенокардия не так уж и серьезна, но близка. Думайте об этом как о предупреждающем знаке того, что вашему сердцу нужна нежная и любящая забота. Стенокардия (полное название — стенокардия) возникает, когда сердце получает недостаточное количество крови и кислорода, что может привести к временной тошноте, головокружению, жгучей или сжимающей боли в груди.
Думайте об этом как о предупреждающем знаке того, что вашему сердцу нужна нежная и любящая забота. Стенокардия (полное название — стенокардия) возникает, когда сердце получает недостаточное количество крови и кислорода, что может привести к временной тошноте, головокружению, жгучей или сжимающей боли в груди.
Стенокардия сама по себе не болезнь. Это симптом основных проблем, обычно ишемической болезни сердца. «Когда у вас хроническое обострение стенокардии (это означает, что ваши приступы учащаются или происходят с меньшей активностью), вы подвергаетесь гораздо более высокому риску внезапного« сердечного приступа », такого как сердечный приступ или внезапная остановка сердца», — говорит Дэвид М.Капуцци, доктор медицинских наук. «К сожалению, до 50% людей, которые переживают сердечный приступ, не имеют предшествующей стенокардии в качестве предупреждения».
Все, что увеличивает потребность сердца в кислороде, например физические упражнения или эмоциональный стресс, может вызвать приступы стенокардии. Это особенно вероятно, если кровоснабжение сердца снижается из-за сужения одного или нескольких кровеносных сосудов сердца. Приступы обычно длятся менее 5 минут и вряд ли приведут к необратимому повреждению сердца. Однако основные проблемы могут быть опасными для жизни.
БОЛЬШЕ: 7 Disease Doctors Miss
Дискомфорт при стенокардии можно уменьшить с помощью нитроглицерина, бета-адреноблокаторов или других лекарств, которые расширяют артерии или удовлетворяют потребность сердца в кислороде. Помимо этих методов лечения стенокардии, важно внести некоторые изменения в образ жизни, чтобы уменьшить количество приступов стенокардии и предотвратить усугубление проблемы.
Держите холестерин и триглицериды под контролем
Наряду с другими жирными веществами в крови холестерин медленно накапливается на слизистой оболочке артерий и ограничивает приток крови к сердцу.«Если у вас приступ стенокардии, это, вероятно, означает, что жировые отложения достигли опасного уровня», — говорит доктор Ховард Вейц. Держите общий холестерин ниже 200. Кроме того, уровень липопротеинов низкой плотности (ЛПНП, или «плохой» холестерин) в идеале должен быть ниже 100.
«Помимо использования лекарств, уменьшение количества насыщенных жиров в вашем рационе и увеличение количества клетчатки из цельного зерна — два наиболее эффективных способа контролировать холестерин», — говорит Кристин Гербштадт, доктор медицинских наук.Насыщенные жиры в основном содержатся в жирном мясе, цельножирных молочных продуктах (таких как цельное молоко, сыры, масло, сливки и мороженое), жирных десертах и закусках. Если у вас высокий уровень холестерина, ограничьте употребление красного мяса постными нарезками не чаще двух раз в неделю и избегайте закусок, приготовленных с маслом или другими жирами, советует Гербштадт. (Вот продукты, которые естественным образом снижают уровень холестерина.)
Увеличьте количество клетчатки в вашем рационе
Клетчатка, содержащаяся в цельнозерновых, бобовых, фруктах и других растительных продуктах, помогает предотвратить проникновение холестерина через стенку кишечника в кровоток.Продукты с высоким содержанием клетчатки также сытны, а это значит, что вы, естественно, будете есть меньше других, более жирных продуктов.
БОЛЬШЕ: 7 вещей, которые происходят, когда вы начинаете есть больше клетчатки
Загрузка фруктов и овощей
Обезжиренная диета без мяса подходит не всем, но это идеальный способ для тех, кто страдает стенокардией, частично контролировать основную болезнь коронарной артерии. Большинство вегетарианских диет, как правило, содержат меньше жиров, а также содержат большое количество антиоксидантов. Эти химические соединения помогают предотвратить прилипание холестерина к стенкам артерий.«Одна только диета может снизить уровень холестерина до 20%», — говорит Вайц. «В то же время это снижает риск сердечного приступа на целых 25%, если вы можете снизить уровень ЛПНП до 100 или ниже, что делает артериальные бляшки более стабильными и менее склонными к разрыву и образованию сгустков. Пациентам часто требуется как диета, так и лекарства, снижающие уровень холестерина, чтобы помочь им в достижении этой цели.
Двигайтесь
«Физические упражнения — важный компонент образа жизни для предотвращения ишемической болезни сердца, хотя мы обычно следим за тем, чтобы люди также принимали соответствующие лекарства», — говорит Вайц.Старайтесь выполнять упражнения от умеренной до интенсивной, такие как быстрая ходьба по 30 минут в день, 7 дней в неделю. Если вы какое-то время не занимались спортом, начните с 5 минут в день, предлагает Гербштадт, и продолжайте с этого момента. (Вот 25 простых способов выжимать по 10 минут каждый день.)
Если вы испытали стенокардию, обязательно поговорите со своим врачом, прежде чем приступать к выполнению плана упражнений. Вам будет рекомендовано наращивать физическую форму постепенно — например, начав с коротких прогулок или ходьбы с сопротивлением (в бассейне), и увеличивая нагрузку в течение нескольких недель или месяцев.«Плавание может быть добавлено, если базовый тест в течение нескольких месяцев не покажет признаков стенокардии во время занятий», — говорит Гербштадт.
Упражнение днем
Утро может быть опасным временем для людей со стенокардией, потому что гормоны «дерись или беги», такие как кортизол и норадреналин, повышаются за ночь и достигают пика утром, — говорит Гербштадт. Уровни остаются повышенными примерно до полудня, и интенсивные утренние упражнения, вероятно, не являются хорошей идеей для большинства пациентов со стенокардией. «Не бегайте по утрам, не поднимайте тяжести или не делайте других стрессовых упражнений», — говорит Гербштадт.«Расслабьтесь утром и следуйте советам врача. Некоторым людям со стенокардией никогда не следует заниматься тяжелыми весами или силовыми тренировками, которые требуют надавливания, потому что это препятствует оттоку крови от тела к сердцу, что может вызвать стенокардию ».
Избегайте физических упражнений после еды
Обильные приемы пищи, особенно те, которые содержат насыщенные жиры из жирного мяса или жареной пищи, являются частым триггером стенокардии, поскольку кровь, попадающая в кишечник во время пищеварения, не доступна сердцу, говорит Вейц.
Сохраняйте здоровый вес
Те лишние килограммы, которые с годами накапливаются, ложатся невероятной нагрузкой на сердце. Во-первых, сердцу приходится усерднее работать, чтобы снабжать кровью все эти лишние ткани тела. Более того, лишний вес может привести к повышению уровня холестерина, что затрудняет циркуляцию крови.
Держитесь подальше от дыма
Курите ли вы сами или регулярно подвергаетесь пассивному курению, сейчас самое время очистить воздух.Выкуривание даже одной сигареты временно снижает снабжение сердца кислородом, что может вызвать болезненную стенокардию.
БОЛЬШЕ: 7 больших ошибок сердца, которые вы делаете прямо сейчас
Примите аспирин
Эксперты в целом сходятся во мнении, что один прием 81 миллиграмма аспирина в день может обеспечить некоторую защиту. Это не купирует боль при стенокардии, но снижает риск образования тромбов, которые могут привести к сердечным приступам. FDA рекомендует проконсультироваться с врачом перед началом ежедневного приема аспирина, потому что в некоторых случаях риски могут перевешивать преимущества.«Раньше врачи могли рекомендовать более высокие дозы (до 325 миллиграммов), но с более высокой дозой, как правило, увеличивается вероятность кровотечения», — говорит Ральф Фелдер, доктор медицины, и, вероятно, это не стоит риска.
Успокойся в жизни
Эмоциональный стресс — неизбежная часть повседневной жизни, но когда напряжение и тревога резко возрастают, потребность организма в крови и кислороде возрастает, что может привести к стенокардии. Регулярные упражнения — отличный способ снизить стресс. Некоторые люди медитируют.Другие практикуют йогу или глубокое дыхание. Поэкспериментируйте, чтобы найти то, что лучше всего подходит для вас.
7 продуктов, которые нужно есть ежедневно для лечения сердечных заболеваний
В течение многих лет писатель и кардиолог Фелдер ел то, что он называет продуктами «7 бонусных лет», каждый день: красное вино (5 унций в день), темный шоколад (2 унции в день), фрукты и овощи (4 чашки в день), рыбу (три чашки в день). 5 унций в неделю), чеснок (один зубчик в день) и орехи (2 унции в день). «Ешьте эти семь продуктов каждый день в рекомендуемых дозах, и вы прибавите к своей жизни в среднем от 5 до 6 лет», — говорит он.Фактически, исследование, опубликованное в British Medical Journal , предполагает, что люди, которые регулярно едят эти продукты, могут снизить риск сердечных заболеваний более чем на 75%.
БОЛЬШЕ: 10 смехотворно здоровых продуктов для вашего сердца
«Темный шоколад, фрукты и овощи снижают кровяное давление. Чеснок и орехи снижают уровень холестерина ЛПНП (плохого). Рыба защищает от сердечной аритмии, свертывания крови и воспалений », — говорит Фелдер. «Вместе эти продукты помогают защитить эндотелий (тефлоновое покрытие вокруг кровеносных сосудов) и снизить риск сердечных заболеваний.”
Когда звонить врачу
Большинство людей со стенокардией имеют форму, называемую хронической стабильной стенокардией. Это означает, что это происходит предсказуемым образом — например, во время упражнений или во время эмоционального стресса — с болью продолжительностью 5 минут или меньше. В большинстве случаев хроническая стабильная стенокардия легко поддается лечению с помощью лекарств и изменения образа жизни. С другой стороны, нестабильная стенокардия гораздо серьезнее. Дискомфорт может возникнуть неожиданно и длиться 20 минут и более. «Если есть какие-либо изменения в вашей обычной картине стенокардии — если боль или одышка усиливаются — немедленно отправляйтесь в отделение неотложной помощи», — говорит Капуцци.Пока вы находитесь в пути, жуйте 2 таблетки аспирина. «Аспирин разжижает кровь и может помочь растворить сгустки крови, которые могут блокировать кровообращение в сердце», — говорит Капуцци.
Панель советников
Дэвид М. Капуцци, доктор медицины, доктор философии, — профессор медицины, биохимии и молекулярной фармакологии и директор Центра профилактики сердечно-сосудистых заболеваний при университетской больнице Томаса Джефферсона в Филадельфии.
Ральф Фелдер, доктор медицины, доктор философии, — кардиолог и автор книги «Диета бонусных лет».
Christine Gerbstadt, MD, RD, — национальный представитель Американской диетической ассоциации и президент Nutronics Health.
Говард Вайц, доктор медицины, — директор Института сердца Джефферсона при университетской больнице Томаса Джефферсона и старший вице-председатель кафедры медицины Медицинского колледжа Джефферсона в Филадельфии.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Сердечный приступ и нестабильная стенокардия
Обзор темы
Что такое сердечный приступ?
Сердечный приступ возникает, когда кровоток к сердцу заблокирован. Без крови и кислорода, которое она несет, часть сердца начинает умирать. Сердечный приступ не обязательно должен быть смертельным. Быстрое лечение может восстановить приток крови к сердцу и спасти вам жизнь.
Ваш врач может назвать сердечный приступ инфарктом миокарда или ИМ. Ваш врач может также использовать термин острый коронарный синдром для обозначения сердечного приступа или нестабильной стенокардии.
Что такое стенокардия и почему нестабильная стенокардия вызывает беспокойство?
Стенокардия (скажем «ANN-juh-nuh» или «ann-JY-nuh») является симптомом ишемической болезни сердца. Стенокардия возникает при недостаточном притоке крови к сердцу. Стенокардия может быть опасной. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и знать, когда обращаться за помощью.
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди. Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
Существует два типа стенокардии:
- Стабильная стенокардия означает, что вы обычно можете предсказать, когда проявятся ваши симптомы. Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.Вы также знаете, как облегчить симптомы покоем или нитроглицерином.
- Нестабильная стенокардия означает, что ваши симптомы изменились по сравнению с типичной картиной стабильной стенокардии. Ваши симптомы не проявляются в предсказуемое время. Например, вы можете почувствовать стенокардию во время отдыха. Ваши симптомы могут не исчезнуть после отдыха или приема нитроглицерина.
Нестабильная стенокардия требует неотложной помощи. Это может означать, что у вас сердечный приступ.
Что вызывает сердечный приступ?
Сердечные приступы случаются, когда кровоток к сердцу заблокирован.Обычно это происходит из-за того, что внутри коронарных артерий накопились жировые отложения, называемые бляшками, по которым кровь поступает в сердце. Если налет разрывается, организм пытается исправить это, образуя вокруг него сгусток. Сгусток может блокировать артерию, препятствуя притоку крови и кислорода к сердцу.
Этот процесс накопления бляшек в коронарных артериях называется ишемической болезнью сердца или ИБС. У многих людей зубной налет начинает формироваться в детстве и постепенно накапливается в течение всей жизни.Отложения зубного налета могут ограничивать приток крови к сердцу и вызывать стенокардию. Но слишком часто сердечный приступ является первым признаком ИБС.
Такие вещи, как интенсивные упражнения, внезапные сильные эмоции или употребление запрещенных наркотиков (например, стимуляторов, таких как кокаин), могут вызвать сердечный приступ. Но во многих случаях нет четкой причины, почему сердечные приступы происходят именно тогда, когда они происходят.
Каковы симптомы?
Симптомы сердечного приступа включают:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Вот еще несколько способов описать боль от сердечного приступа:
- Многие люди описывают боль как дискомфорт, давление, сдавливание или тяжесть в груди.
- Люди часто прикладывают кулак к груди, когда описывают боль.
- Боль может распространяться вниз по левому плечу и руке, а также в другие области, например, на спину, челюсть, шею или правую руку.
Нестабильная стенокардия имеет симптомы, похожие на сердечный приступ.
Что делать, если вы думаете, что у вас сердечный приступ?
Если у вас есть симптомы сердечного приступа, действуйте быстро. Быстрое лечение может спасти вам жизнь.
Если ваш врач прописал нитроглицерин при стенокардии:
- Примите 1 дозу нитроглицерина и подождите 5 минут.
- Если ваши симптомы не улучшатся или ухудшатся, позвоните по телефону 911 или в другие службы экстренной помощи . Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайтесь на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь. Не пытайтесь водить самостоятельно.
Если у вас , а не нитроглицерин:
- Позвонить 911 или другие службы экстренной помощи сейчас .Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайтесь на телефоне. Оператор службы экстренной помощи подскажет, что делать. Оператор может посоветовать вам разжевать 1 дозу аспирина для взрослых или 2–4 небольших дозы аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Ждите скорую помощь. Не пытайтесь водить самостоятельно.
Лучше всего поехать в больницу на машине скорой помощи. Парамедики могут начать лечение, спасающее жизнь, еще до вашего прибытия в больницу.Если вы не можете добраться до службы экстренной помощи, попросите кого-нибудь отвезти вас в больницу. Не садитесь за руль, если у вас нет другого выбора.
Как лечится сердечный приступ?
Если вы поедете в больницу на машине скорой помощи, сразу же начнется лечение, чтобы восстановить кровоток и ограничить повреждение сердца. Вам могут дать:
- Аспирин и другие лекарства для предотвращения образования тромбов.
- Лекарства, разрушающие тромбы (тромболитики).
- Лекарства для уменьшения нагрузки на сердце и облегчения боли.
В больнице вам сдадут анализы, например:
- Электрокардиограмма (ЭКГ или ЭКГ). Он может обнаруживать признаки плохого кровотока, повреждения сердечной мышцы, аномального сердцебиения и других проблем с сердцем.
- Анализы крови, в том числе тесты на повышение уровня сердечных ферментов. Наличие этих ферментов в крови обычно является признаком повреждения сердца.
- Катетеризация сердца, если другие тесты показывают, что у вас может быть сердечный приступ. Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.
Если катетеризация сердца показывает, что артерия заблокирована, врач может сразу же провести ангиопластику, чтобы улучшить кровоток по артерии. Или врач может провести экстренное шунтирование, чтобы перенаправить кровь вокруг закупоренной артерии.
После этих процедур вы примете лекарства, которые помогут предотвратить новый сердечный приступ.Правильно принимайте все лекарства. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, вы можете повысить риск повторного сердечного приступа.
После того, как у вас случился сердечный приступ, вероятность того, что у вас будет еще один, выше. Участие в программе кардиологической реабилитации помогает снизить этот риск. Программа кардиологической реабилитации разработана для вас и проводится под наблюдением врачей и других специалистов. Это может помочь вам научиться соблюдать сбалансированную диету и безопасно заниматься спортом.
После сердечного приступа часто возникает чувство беспокойства и страха. Но если вы чувствуете себя очень грустно или безнадежно, спросите своего врача о лечении. Лечение депрессии может помочь вам оправиться от сердечного приступа.
Можно ли предотвратить сердечный приступ?
Сердечные приступы обычно являются результатом сердечного приступа, поэтому принятие мер по отсрочке или обращению вспять ишемической болезни сердца может помочь предотвратить сердечный приступ. Болезни сердца являются основной причиной смерти как мужчин, так и женщин, поэтому эти шаги важны для всех.
Для улучшения здоровья сердца:
- Не курите и избегайте пассивного курения. Отказ от курения может быстро снизить риск повторного сердечного приступа или смерти.
- Придерживайтесь здоровой для сердца диеты, включающей большое количество рыбы, фруктов, овощей, бобов, зерновых и хлеба с высоким содержанием клетчатки, а также оливкового масла.
- Регулярно выполняйте физические упражнения. Ваш врач может посоветовать вам безопасный уровень упражнений.
- Поддерживайте здоровый вес.Похудейте, если нужно.
- Управляйте другими проблемами со здоровьем, такими как диабет, высокий уровень холестерина и высокое кровяное давление.
- Понизьте уровень стресса. Стресс может повредить ваше сердце.
- Если вы говорили об этом со своим врачом, принимайте малые дозы аспирина каждый день. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Причина
Сердечный приступ или нестабильная стенокардия вызваны внезапным сужением или закупоркой коронарной артерии.Эта закупорка не позволяет крови и кислороду попасть в сердце.
Эта закупорка возникает из-за проблемы, называемой атеросклерозом или затвердением артерий. Это процесс, при котором внутри артерий накапливаются жировые отложения, называемые бляшками. Артерии — это кровеносные сосуды, по которым кровь, богатая кислородом, проходит по всему телу. Когда в коронарных артериях возникает атеросклероз, это приводит к сердечным заболеваниям.
Если бляшка распадается, это может вызвать сердечный приступ или нестабильную стенокардию.Разрыв или разрыв бляшки заставляет организм восстанавливать поврежденную выстилку артерии так же, как тело может залечить порез на коже. Образуется сгусток крови, закрывающий эту область. Сгусток крови может полностью перекрыть приток крови к сердечной мышце.
При сердечном приступе из-за отсутствия кровотока клетки сердечной мышцы начинают умирать. При нестабильной стенокардии кровоток полностью не блокируется тромбом. Но сгусток крови может быстро разрастаться и перекрыть артерию.
Стент в коронарной артерии также может заблокироваться и вызвать сердечный приступ.Стент может снова стать узким, если после установки стента вырастет рубцовая ткань. А тромб может застрять в стенте и заблокировать приток крови к сердцу.
Триггеры сердечного приступа
В большинстве случаев нет четких причин, по которым сердечные приступы происходят, когда они происходят. Но иногда ваше тело выделяет адреналин и другие гормоны в кровоток в ответ на сильные эмоции, такие как гнев, страх и импульс «бей или беги». Тяжелые физические нагрузки, эмоциональный стресс, недостаток сна и переедание также могут вызвать эту реакцию.Адреналин повышает кровяное давление и частоту сердечных сокращений и может вызвать сужение коронарных артерий, что может вызвать разрыв нестабильной бляшки.
Редкие причины
В редких случаях коронарная артерия сокращается и сокращается, вызывая симптомы сердечного приступа. В тяжелых случаях спазм может полностью заблокировать кровоток и вызвать сердечный приступ. В большинстве случаев в этих случаях также присутствует атеросклероз, хотя иногда артерии не сужаются. Спазмы могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами.Но во многих случаях неизвестно, что вызывает спазм.
Другой редкой причиной сердечного приступа может быть внезапный разрыв коронарной артерии или спонтанное расслоение коронарной артерии. В этом случае коронарная артерия разрывается без известной причины.
Симптомы
Сердечный приступ
Симптомы сердечного приступа включают:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Позвонить 911 или другие службы экстренной помощи немедленно , если вы подозреваете, что у вас сердечный приступ.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните 911. Не ждите, чтобы позвать на помощь.
Стенокардия нестабильная
Симптомы нестабильной стенокардии похожи на инфаркт.
Позвонить 911 или другие службы экстренной помощи немедленно , если вы подозреваете, что у вас сердечный приступ или нестабильная стенокардия.
Люди, у которых нестабильная стенокардия , часто описывают свои симптомы как:
- Отличается от их типичной картины стабильной стенокардии. Их симптомы не проявляются в предсказуемое время.
- Внезапно становится более частым, тяжелым или продолжительным, или вызывается меньшими усилиями, чем раньше.
- Происходит в состоянии покоя без явного напряжения или стресса. Некоторые говорят, что эти симптомы могут разбудить вас.
- Не реагирует на отдых или нитроглицерин.
Женские симптомы
Для мужчин и женщин наиболее частым симптомом является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Женщины чаще, чем мужчины откладывают обращение за помощью из-за возможного сердечного приступа. Женщины откладывают это по многим причинам, например, они не уверены, что это сердечный приступ, или не хотят беспокоить других. Но лучше перестраховаться.Если у вас есть симптомы возможного сердечного приступа, обратитесь за помощью. Когда вы попадете в больницу, не бойтесь говорить о том, что вам нужно. Чтобы получить необходимые вам анализы и лечение, убедитесь, что ваши врачи знают, что вы думаете, что у вас может быть сердечный приступ.
Другие способы описания боли в груди
Люди, страдающие сердечным приступом, часто по-разному описывают боль в груди. Боль:
- Может ощущаться как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение, резкая боль (реже) или тупая боль.При описании боли люди часто прикладывают кулак к груди.
- Может распространяться от груди вниз по левому плечу и руке (наиболее частое место), а также к другим областям, включая левое плечо, середину спины, верхнюю часть живота, правую руку, шею и челюсть.
- Может быть диффузным — обычно трудно указать точное место боли.
- Не становится хуже от глубокого вдоха или надавливания на грудь.
- Обычно начинается с низкого уровня, затем постепенно увеличивается в течение нескольких минут до пика.Дискомфорт может приходить и уходить. Боль в груди, которая достигает максимальной интенсивности в течение нескольких секунд, может представлять собой еще одну серьезную проблему, такую как расслоение аорты.
«Тихий сердечный приступ» без каких-либо симптомов возможен, но это случается редко.
Что увеличивает ваш риск
То, что увеличивает риск сердечного приступа, — это то, что приводит к проблеме, называемой атеросклерозом, или укреплением артерий. Атеросклероз является отправной точкой для сердечных заболеваний, заболеваний периферических артерий, сердечного приступа и инсульта.
Ваш врач может помочь вам определить риск сердечного приступа. Знание своего риска — это только начало для вас и вашего врача. Знание своего риска может помочь вам и вашему врачу обсудить, нужно ли вам снизить риск. Вместе вы можете решить, какое лечение лучше всего подходит для вас.
Вещи, которые увеличивают риск сердечного приступа, включают:
- Высокий холестерин.
- Высокое кровяное давление.
- Диабет.
- Курение.
- Семейный анамнез ранних пороков сердца. Раннее заболевание сердца означает, что у вас есть член семьи мужского пола, которому был поставлен диагноз до 55 лет, или член семьи женского пола, которому был поставлен диагноз до 65 лет.
Ваш возраст, пол и раса также могут повысить ваш риск. Например, ваш риск увеличивается с возрастом.
Женщины и болезни сердца
У женщин есть уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью.Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
НПВП
Большинство нестероидных противовоспалительных препаратов (НПВП), которые используются для облегчения боли и лихорадки, уменьшения отека и воспаления, могут повышать риск сердечного приступа. Этот риск выше, если вы принимаете НПВП в более высоких дозах или в течение длительного периода времени. Люди старше 65 лет или имеющие заболевания сердца, желудка или кишечника чаще имеют проблемы.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Аспирин, в отличие от других НПВП, может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение. Посоветуйтесь со своим врачом, прежде чем начинать принимать аспирин каждый день.
Регулярное использование других НПВП, таких как ибупрофен, может снизить эффективность аспирина в предотвращении сердечного приступа и инсульта.
Информацию о том, как предотвратить сердечный приступ, см. В разделе «Профилактика» этого раздела.
Когда звонить
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьте его.
Позвонить 911 или другие службы экстренной помощи немедленно , если у вас есть симптомы сердечного приступа. Сюда могут входить:
- Боль в груди или давление, или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
После того, как вы позвоните в службу 911, оператор может посоветовать вам жевать 1 дозу аспирина для взрослых или 2–4 низких дозы аспирина.Ждите скорую. Не пытайтесь водить самостоятельно.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии, и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните 911. Не ждите, чтобы позвать на помощь.
Симптомы могут быть разными. Наиболее частый симптом — боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота, боль в спине или челюсти.
Зачем ждать скорую помощь?
Позвонив в службу 911 и доставив скорую помощь в больницу, вы можете начать лечение до того, как попадете в больницу. Если в пути возникают какие-либо осложнения, персонал скорой помощи обучен их оценивать и лечить.
Если скорая помощь недоступна, попросите кого-нибудь отвезти вас в отделение неотложной помощи. Не садитесь за руль в больницу.
кпр
Если вы видите, что кто-то потерял сознание, позвоните в службу 911 или в другую службу экстренной помощи и начните СЛР (сердечно-легочную реанимацию).Оператор службы экстренной помощи может научить вас, как выполнять СЛР.
Экзамены и тесты
Экстренное обследование при сердечном приступе
После того, как вы позвоните в службу 911 в случае сердечного приступа, парамедики быстро оценят вашу частоту сердечных сокращений, артериальное давление и частоту дыхания. Они также поместят электроды на вашу грудь для электрокардиограммы (ЭКГ, ЭКГ), чтобы проверить электрическую активность вашего сердца.
Когда вы прибудете в больницу, врач отделения неотложной помощи изучит вашу историю болезни и проведет медицинский осмотр, а также сделает более полную ЭКГ.Техник возьмет кровь для проверки сердечных ферментов, которые попадают в кровоток, когда клетки сердца умирают.
Если ваши анализы показывают, что вы подвержены риску сердечного приступа или у вас есть риск сердечного приступа, ваш врач, вероятно, порекомендует вам катетеризацию сердца. Затем врач может увидеть, заблокированы ли ваши коронарные артерии и как работает ваше сердце.
Если артерия кажется заблокированной, во время катетеризации может быть проведена ангиопластика — процедура по открытию закупоренных артерий.Или вас направят к сердечно-сосудистому хирургу для операции по аортокоронарному шунтированию.
Если ваши тесты не показывают , а однозначно показывают сердечный приступ или нестабильную стенокардию, и у вас нет других факторов риска (например, предыдущего сердечного приступа), вам, вероятно, придется пройти другие тесты. Они могут включать сканирование сердечной перфузии или визуализацию ОФЭКТ.
Обследование после сердечного приступа
Через 2–3 дня после сердечного приступа или после госпитализации по поводу нестабильной стенокардии вам могут быть сданы дополнительные анализы.(Даже если вам, возможно, сделали некоторые из этих тестов, когда вы были в отделении неотложной помощи, вы можете пройти некоторые из них снова.)
Врачи используют эти тесты, чтобы увидеть, насколько хорошо работает ваше сердце, и выяснить, получают ли все еще неповрежденные участки сердца достаточный кровоток.
Эти тесты могут включать:
- Эхокардиограмма (эхо). Эхо используется, чтобы узнать несколько вещей о сердце, включая его размер, толщину, движение и кровоток.
- Стресс-электрокардиограмма (например, тестирование на беговой дорожке). Этот тест сравнивает вашу ЭКГ, когда вы находитесь в состоянии покоя, с вашей ЭКГ после того, как ваше сердце подверглось нагрузке либо посредством физических упражнений (беговая дорожка или велосипед), либо с помощью лекарств.
- Стресс-эхокардиограмма. Стресс-эхокардиограмма может показать, возможно ли снижение притока крови к сердцу.
- Сканирование сердечной перфузии. Этот тест используется для оценки количества крови, попадающей в сердечную мышцу во время отдыха и физических упражнений.
- Катетеризация сердца. В этом тесте краситель (контрастное вещество) вводится в коронарные артерии, чтобы оценить ваше сердце и коронарные артерии.
- Сканирование пула сердечной крови. Этот тест показывает, насколько хорошо ваше сердце перекачивает кровь к остальному телу.
- Тест на холестерин. Этот тест показывает количество холестерина в крови.
Обзор лечения
Не ждите, если вам кажется, что у вас сердечный приступ.Быстрая помощь может спасти вам жизнь.
Скорая помощь заставляет кровь возвращаться к сердцу. Это лечение похоже на нестабильную стенокардию и сердечный приступ.
- При нестабильной стенокардии лечение предотвращает сердечный приступ.
- Лечение сердечного приступа ограничивает повреждение сердца.
Скорая помощь
Лечение начинается в отделении скорой помощи и неотложной помощи. При необходимости вы можете получить кислород.Вы можете получить морфин, если вам нужно обезболивающее.
Цель вашей медицинской бригады — предотвратить необратимое повреждение сердечной мышцы, как можно быстрее восстановив приток крови к сердцу.
В обращение входит:
- Нитроглицерин. Он открывает сердечные артерии, чтобы помочь крови течь обратно к сердцу.
- Бета-блокаторы . Эти препараты снижают частоту сердечных сокращений, артериальное давление и нагрузку на сердце.
Вы также получите лекарства, предотвращающие образование тромбов. Их дают, чтобы сгустки крови не увеличивались, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка 911.
- Антиагрегантное средство .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb / IIIa .
- Тромболитики.
Ангиопластика или хирургия
Ангиопластика . Врачи стараются сделать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
Ангиопластика обеспечивает приток крови к сердцу.Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа.
Но ангиопластика доступна не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где доступна ангиопластика.
Если вы лечитесь в больнице, где есть соответствующее оборудование и персонал, вас могут направить в лабораторию катетеризации сердца.Вам будет проведена катетеризация сердца, также называемая коронарной ангиограммой. Ваш врач проверит ваши коронарные артерии, чтобы узнать, подходит ли вам ангиопластика.
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим вариантом из-за местоположения закупорки или из-за многочисленных закупорок.
Другое лечение в больнице
После сердечного приступа вы останетесь в больнице как минимум несколько дней.Ваши врачи и медсестры будут внимательно следить за вами. Они проверит вашу частоту сердечных сокращений и ритм, артериальное давление и лекарства, чтобы убедиться, что у вас нет серьезных осложнений.
Врачи посоветуют вам лекарства, которые снижают риск повторного сердечного приступа или осложнений и помогают дольше жить после сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Примеры включают:
Вы будете принимать эти лекарства в течение длительного времени, возможно, до конца жизни.
После того, как вы пойдете домой из больницы, примите все лекарства правильно. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, вы можете повысить риск повторного сердечного приступа.
Кардиологическая реабилитация
Кардиологическую реабилитацию можно начать в больнице или вскоре после того, как вы вернетесь домой. Это важная часть вашего восстановления после сердечного приступа. Кардиологическая реабилитация научит вас быть более активным и изменить образ жизни, чтобы укрепить сердце и улучшить здоровье.Кардиологическая реабилитация может помочь вам почувствовать себя лучше и снизить риск возникновения проблем с сердцем в будущем.
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Отказ от курения — это часть кардиологической реабилитации. Лекарства и консультации могут помочь вам навсегда бросить курить. Люди, которые продолжают курить после сердечного приступа, гораздо чаще, чем некурящие, могут перенести еще один сердечный приступ.Когда человек бросает курить, риск повторного сердечного приступа значительно снижается в первый год после отказа от курения.
Сходите к врачу
Ваш врач захочет внимательно следить за вашим здоровьем после сердечного приступа. Обязательно соблюдайте все свои встречи. Сообщите своему врачу о любых изменениях в вашем состоянии, таких как изменения в боли в груди, увеличение или уменьшение веса, одышка при физических упражнениях или без них и чувство депрессии.
Профилактика
Вы можете помочь предотвратить сердечный приступ, приняв меры, замедляющие или предотвращающие ишемическую болезнь сердца — основной фактор риска сердечного приступа.Здоровый для сердца образ жизни важен для всех, а не только для людей, имеющих проблемы со здоровьем. Это может помочь вам сохранить здоровье и снизить риск сердечного приступа.
Внести изменения в образ жизни
- Бросить курить . Возможно, это лучшее, что вы можете сделать для предотвращения сердечных заболеваний. Вы можете сразу же начать снижать риск, бросив курить. Также избегайте пассивного курения.
- Упражнение .Активный образ жизни полезен для сердца и кровеносных сосудов, а также для всего тела. Активный образ жизни помогает снизить риск проблем со здоровьем. И это помогает тебе чувствовать себя хорошо. Старайтесь тренироваться не менее 30 минут в большинство, если не все дни недели. Поговорите со своим врачом, прежде чем начинать программу упражнений.
- Соблюдайте диету, полезную для сердца . То, как вы питаетесь, может снизить риск. Есть несколько вариантов здорового питания для сердца. Помните, что некоторые продукты, о которых вы можете слышать, — это просто причуды, которые вообще не предотвращают сердечных заболеваний.
- Сравнение диет, полезных для сердца
- Достигните здорового веса и сохраняйте его . Здоровый вес — это вес, который снижает риск проблем со здоровьем, включая сердечные заболевания. Употребление в пищу полезных для сердца продуктов и активность могут помочь вам контролировать свой вес и снизить риск.
Устранение других проблем со здоровьем
Управляйте другими проблемами со здоровьем, повышающими риск сердечного приступа. К ним относятся диабет, высокое кровяное давление и высокий уровень холестерина.Здоровый образ жизни поможет вам справиться с этими проблемами. Но также может потребоваться прием лекарств.
Справиться со стрессом и получить помощь от депрессии
- Управляйте стрессом. Стресс может ранить ваше сердце. Снижайте уровень стресса, рассказывая о своих проблемах и чувствах, вместо того, чтобы скрывать свои чувства. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
- Помощь при депрессии .Лечение депрессии может помочь вам оставаться здоровым.
Принятие решения о приеме аспирина
Проконсультируйтесь с врачом перед тем, как начать ежедневный прием аспирина. Аспирин может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Вы и ваш врач можете решить, подходит ли вам аспирин, исходя из вашего риска сердечного приступа и инсульта, а также риска серьезного кровотечения.Если у вас низкий риск сердечного приступа и инсульта, польза от аспирина, вероятно, не перевешивает риск кровотечения.
Узнайте о проблемах женщин
У женщин есть уникальные факторы риска сердечных заболеваний, включая гормональную терапию и проблемы, связанные с беременностью. Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
Предотвращение нового сердечного приступа
После сердечного приступа вас больше всего беспокоит то, что у вас может быть еще один.Вы можете снизить риск повторного сердечного приступа, присоединившись к программе кардиологической реабилитации (реабилитации) и принимая лекарства.
Сделать кардиологическую реабилитацию
Возможно, вы начали кардиологическую реабилитацию в больнице или вскоре после того, как вернулись домой. Это важная часть вашего восстановления после сердечного приступа.
В кардиологической реабилитации вы получите образование и поддержку, которые помогут вам выработать новые здоровые привычки, такие как правильное питание и больше физических упражнений.
Приобретайте полезные для сердца привычки
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа.Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность.
Для получения дополнительной информации об изменении образа жизни см. «Жизнь после сердечного приступа».
Принимайте лекарства
После сердечного приступа правильно принимайте все лекарства. Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Если вы перестанете принимать лекарство, вы можете повысить риск повторного сердечного приступа.
Вы можете принимать лекарства по номеру:
- Предотвратить образование тромбов.Эти лекарства включают аспирин и другие антикоагулянты.
- Снизить нагрузку на сердце (бета-адреноблокатор).
- Понижает холестерин.
- Лечит нерегулярное сердцебиение.
- Пониженное артериальное давление.
Для получения дополнительной информации см. Лекарства.
История одного человека: Алан, 73 «В какой-то момент моей жизни у меня должен был случиться сердечный приступ.Курение только ускорило процесс. Это случилось, когда я играл в баскетбол с парнями с работы. У меня заболела грудь. Следующее, что я помню, это то, что я лежал на полу »- Алан Узнайте больше об Алане и о том, как он научился справляться с сердечным приступом. |
Жизнь после сердечного приступа
Возвращение домой после сердечного приступа может быть тревожным.Ваше пребывание в больнице могло показаться слишком коротким. Вы можете нервничать из-за того, что окажетесь дома без врачей и медсестер после столь пристального наблюдения в больнице.
Но у вас есть анализы, которые говорят вашему врачу, что вы можете вернуться домой безопасно. Теперь, когда вы дома, вы можете предпринять шаги, чтобы вести здоровый образ жизни, чтобы снизить вероятность повторного сердечного приступа.
Сделать кардиологическую реабилитацию
Кардиологическая реабилитация (реабилитация) научит вас быть более активным и изменить образ жизни, который может привести к укреплению сердца и улучшению здоровья.
Если вы не проводите программу кардиологической реабилитации, вам все равно нужно будет узнать об изменениях в образе жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление полезных для сердца продуктов и активность. Для получения дополнительной информации об изменении образа жизни см. Профилактика.
Приобретайте здоровые привычки
Внесение изменений в здоровый образ жизни может снизить вероятность повторного сердечного приступа. Отказ от курения, употребление полезных для сердца продуктов, регулярные физические упражнения и поддержание здорового веса — важные шаги, которые вы можете предпринять.
Для получения дополнительной информации о том, как внести изменения в здоровый образ жизни, см. Профилактика.
Управляйте стенокардией
Сообщите своему врачу о любых симптомах стенокардии, появившихся у вас после сердечного приступа. Многие люди страдают стабильной стенокардией, которую можно облегчить отдыхом или нитроглицерином.
Справиться со стрессом и получить помощь от депрессии
Депрессия и болезни сердца взаимосвязаны. Люди с сердечными заболеваниями чаще впадают в депрессию.А если у вас одновременно депрессия и болезнь сердца, вы не сможете оставаться настолько здоровым, насколько это возможно. Это может усугубить депрессию и сердечные заболевания.
Если вы думаете, что у вас депрессия, поговорите со своим врачом.
Стресс и гнев также могут ранить ваше сердце. Они могут усугубить ваши симптомы. Попробуйте разные способы уменьшить стресс, например, упражнения, глубокое дыхание, медитацию или йогу.
Занимайтесь сексом, когда будете готовы
Вы можете возобновить половую жизнь после сердечного приступа, когда будете здоровы и готовы к этому.Вы можете быть готовы, если сможете выполнять легкую или умеренную активность, например быструю ходьбу, без симптомов стенокардии. Если у вас есть какие-либо проблемы, поговорите со своим врачом. Ваш врач может помочь вам узнать, достаточно ли здорово ваше сердце для секса.
Если вы принимаете нитраты, например нитроглицерин, не принимайте лекарства, усиливающие эрекцию. Сочетание нитрата с одним из этих лекарств может вызвать опасное для жизни падение артериального давления.
Получить поддержку
Неважно, восстанавливаетесь ли вы после сердечного приступа или меняете свой образ жизни, чтобы избежать нового, важна эмоциональная поддержка со стороны друзей и семьи.Подумайте о присоединении к группе поддержки при сердечных заболеваниях. Спросите своего врача о типах поддержки, которые доступны там, где вы живете. Программы кардиологической реабилитации предлагают поддержку вам и вашей семье. Встречи с другими людьми с такими же проблемами могут помочь вам понять, что вы не одиноки.
Сделайте другие шаги, чтобы жить более здоровым
После сердечного приступа также важно:
- Принимайте лекарства точно в соответствии с указаниями. Не прекращайте принимать лекарство, пока врач не скажет вам об этом.
- Не принимайте лекарства, витамины или растительные продукты, отпускаемые без рецепта, без предварительной консультации с врачом.
- Если вы женщина и принимаете гормональную терапию, обсудите со своим врачом, следует ли вам продолжать ее прием.
- Держите уровень сахара в крови в целевом диапазоне, если у вас диабет.
- Делайте вакцину от гриппа каждый год. Это может помочь вам сохранить здоровье и предотвратить повторный сердечный приступ.
- Сделайте пневмококковую вакцину.Если вы принимали одну дозу раньше, спросите своего врача, нужна ли вам другая доза.
- Пейте алкоголь в умеренных количествах, если пьете. Это означает употребление 1 алкогольной порции в день для женщин или 2 порций в день для мужчин.
- Обратитесь за помощью при проблемах со сном. Ваш врач может захотеть проверить наличие апноэ во сне, распространенной проблемы со сном у людей с сердечными заболеваниями. Дополнительную информацию см. В разделе Апноэ во сне.
Лекарства
Принимайте все лекарства правильно.Не прекращайте принимать лекарство, пока врач не скажет вам об этом. Прием лекарств может снизить риск повторного сердечного приступа или смерти от ишемической болезни сердца.
В приемном покое
Лечение сердечного приступа или нестабильной стенокардии начинается с приема лекарств в отделении скорой помощи и неотложной помощи. Это лечение одинаково для обоих. Цель состоит в том, чтобы предотвратить необратимое повреждение сердечной мышцы или предотвратить сердечный приступ, как можно быстрее восстановив приток крови к сердцу.
Вы можете получить:
- Морфин для обезболивания.
- Кислородная терапия для увеличения кислорода в крови.
- Нитроглицерин открывает артерии, ведущие к сердцу, и помогает крови течь к сердцу.
- Бета-адреноблокаторы для снижения частоты сердечных сокращений, артериального давления и нагрузки на сердце.
Вы также получите лекарства от тромбов, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают тромбы, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно жевать как можно скорее после звонка 911.
- Антиагрегантное средство .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb / IIIa .
- Тромболитики .
В больнице и дома
В больнице врачи назначат вам лекарства, снижающие риск осложнений или другого сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Они могут помочь вам прожить дольше после сердечного приступа. Вы будете принимать эти лекарства в течение длительного времени, возможно, до конца жизни.
Лекарство для снижения артериального давления и сердечной нагрузки
Вы можете принимать другие лекарства, если у вас есть другая проблема с сердцем, например сердечная недостаточность.Например, вы можете принять мочегонное средство, называемое антагонистом рецепторов альдостерона, которое помогает вашему организму избавляться от лишней жидкости.
Лекарство для предотвращения образования тромбов и повторного сердечного приступа
Лекарство для снижения холестерина
Другие лекарства от холестерина, такие как эзетимиб, могут использоваться вместе со статинами.
Лекарство от симптомов стенокардии
Что думать о
Вы можете регулярно сдавать анализы крови, чтобы следить за тем, как лекарство действует в вашем организме.Ваш врач, скорее всего, сообщит вам, когда вам нужно будет сдать анализы.
Если ваш врач рекомендует ежедневный прием аспирина, не заменяйте аспирин нестероидными противовоспалительными препаратами (НПВП), такими как ибупрофен (например, Адвил) или напроксен (например, Алив). НПВП снимают боль и воспаление во многом так же, как аспирин, но они не влияют на свертываемость крови так, как аспирин. НПВП не снижают риск повторного сердечного приступа. Фактически, НПВП могут повысить риск сердечного приступа или инсульта.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Если вам необходимо принимать НПВП в течение длительного времени, например, от боли, поговорите со своим врачом, чтобы узнать, безопасно ли это для вас. Для получения дополнительной информации о ежедневном приеме аспирина и НПВП см. Аспирин для предотвращения сердечного приступа и инсульта.
Хирургия
Для открытия закупоренных артерий и улучшения кровотока к сердцу может быть сделана процедура ангиопластики или шунтирования.
Ангиопластика
Ангиопластика . Эта процедура возвращает кровь к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа. Врачи стараются делать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть сделана при нестабильной стенокардии, особенно если есть высокий риск сердечного приступа.
Ангиопластика — это не операция. Это делается с помощью тонкой мягкой трубки, называемой катетером, которая вводится в вашу артерию. Он не требует больших надрезов (надрезов) и не требует анестезии, чтобы вы уснули.
В большинстве случаев стенты устанавливаются во время ангиопластики. Они держат артерию открытой.
Но ангиопластика проводится не во всех больницах. Иногда скорая помощь доставит человека в больницу, где проводят ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, в которой не проводится ангиопластика, его или ее могут перевести в другую больницу, где она доступна.
Если вы находитесь в больнице, где есть необходимое оборудование и персонал для выполнения этой процедуры, вам может быть сделана катетеризация сердца, также называемая коронарной ангиограммой.Ваш врач проверит ваши коронарные артерии, чтобы узнать, подходит ли вам ангиопластика.
Шунтирование
Операция шунтирования . Если ангиопластика вам не подходит, может быть выполнено экстренное аортокоронарное шунтирование. Например, операция шунтирования может быть лучшим выбором из-за местоположения закупорки или из-за того, что у вас много закупорок.
Кардиологическая реабилитация
После ангиопластики или шунтирования вас могут посоветовать принять участие в программе кардиологической реабилитации, чтобы снизить риск смерти от сердечных заболеваний.Дополнительную информацию см. В разделе «Кардиологическая реабилитация».
Лечение осложнений
Сердечные приступы, повреждающие критические или большие области сердца, как правило, впоследствии вызывают больше проблем (осложнений). Если умирает лишь небольшое количество сердечной мышцы, сердце может нормально функционировать после сердечного приступа.
Вероятность возникновения этих осложнений зависит от количества сердечной ткани, пораженной сердечным приступом, и от того, вводятся ли лекарства во время и после сердечного приступа, чтобы предотвратить эти осложнения.Ваш возраст, общее состояние здоровья и другие факторы также влияют на риск осложнений и смерти.
Около половины всех людей, перенесших сердечный приступ, будут иметь серьезные осложнения. Виды осложнений, которые могут возникнуть, зависят от локализации и степени повреждения сердечной мышцы. Наиболее частые осложнения:
- Проблемы с сердечным ритмом, называемые аритмиями. К ним относятся блокада сердца, фибрилляция предсердий, желудочковая тахикардия и фибрилляция желудочков.
- Сердечная недостаточность, которая может быть кратковременной или переходить в состояние на всю жизнь. Рубцовая ткань в конечном итоге заменяет участки сердечной мышцы, поврежденные сердечным приступом. Рубцовая ткань влияет на способность вашего сердца перекачивать кровь так, как должно. Повреждение левого желудочка может привести к сердечной недостаточности.
- Заболевание сердечного клапана.
- Перикардит — воспаление за пределами сердца.
Лечение нарушений сердечного ритма
Если сердечный приступ вызвал аритмию, вы можете принимать лекарства или вам может потребоваться кардиологическое устройство, например, кардиостимулятор.
Если ваш пульс слишком медленный (брадикардия), ваш врач может порекомендовать кардиостимулятор.
Если у вас ненормальный сердечный ритм или если вы подвержены риску нарушения сердечного ритма, которое может быть смертельным, ваш врач может порекомендовать имплантируемый кардиовертер-дефибриллятор (ИКД).
Информацию о различных типах аритмий см .:
Паллиативная помощь
Паллиативная помощь — это вид помощи людям с тяжелыми заболеваниями.Это отличается от лечения вашей болезни. Его цель — улучшить качество вашей жизни — не только в теле, но также в разуме и духе. Вы можете получить этот уход вместе с лечением, чтобы вылечить вашу болезнь.
Поставщики паллиативной помощи помогут контролировать боль или побочные эффекты. Они могут помочь вам решить, какое лечение вы хотите или не хотите. И они могут помочь вашим близким понять, как вас поддержать.
Если вас интересует паллиативная помощь, поговорите со своим врачом.
Уход за больными
Лечение сердечного приступа становится все более успешным в плане продления жизни, уменьшения количества осложнений и госпитализаций. Но сердечный приступ может привести к проблемам, которые со временем усугубляются, таким как сердечная недостаточность и нарушение сердечного ритма (аритмии).
Может быть трудно поговорить с врачом и семьей о конце вашей жизни. Но принятие этих решений сейчас может принести душевное спокойствие вам и вашей семье.Вашей семье не придется гадать, чего вы хотите. И вы можете уделять время своим отношениям.
Вам нужно будет решить, нужны ли вам меры жизнеобеспечения, если ваше здоровье станет очень плохим. Предварительное распоряжение — это юридический документ, в котором врачам рассказывается, как заботиться о вас в конце вашей жизни. Вы также можете сказать, где вы хотите получить помощь. И вы можете назвать кого-нибудь, кто будет следить за тем, чтобы ваши пожелания были выполнены.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Кэтлин Ромито, доктор медицины, семейная медицина
E.Грегори Томпсон, врач-терапевт
Мартин Дж. Габика, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Элизабет Т. Руссо, врач-терапевт
Джордж Филиппидес, доктор медицины, кардиология

 Разрастание тканей миндалин лечится медикаментозно, хотя в некоторых случаях требуется операция;
Разрастание тканей миндалин лечится медикаментозно, хотя в некоторых случаях требуется операция; Выражены симптомы общей интоксикации организма – слабость, тошнота, головная боль, «ломота» в пояснице. На поверхности воспалившихся красных миндалин видны многочисленные белые или желтые точки. Они могут появляться не в первый день заболевания, а позже. Продолжительность тонзиллита – около недели.
Выражены симптомы общей интоксикации организма – слабость, тошнота, головная боль, «ломота» в пояснице. На поверхности воспалившихся красных миндалин видны многочисленные белые или желтые точки. Они могут появляться не в первый день заболевания, а позже. Продолжительность тонзиллита – около недели./145897359-56a6fcfc3df78cf772914cbc.jpg)
