Калий в сыворотке
Калий – минеральный элемент, являющийся важной частью большинства клеток человеческого организма. Это основной внутриклеточный ион. Вместе с натрием он способствует поддержанию необходимого кислотно-щелочного равновесия и обеспечивает нормальное функционирование нервов и мышц.
Синонимы русские
К, ионы калия, калий в крови.
Синонимы английские
Potassium, K, Serum.
Метод исследования
Ионселективные электроды.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Калий – это катион, взаимодействующий с другими электролитами: натрием, хлором, бикарбонатом; вместе они регулируют обмен воды в организме, сокращения мышц, обеспечивают проведение нервного импульса и поддерживают кислотно-основное равновесие.
Электролит содержится в основном в клетках, только небольшая его часть находится во внеклеточной жидкости и в жидкой части крови (плазме), эта доля составляет 2 % от его общего содержания в организме. Концентрация калия в плазме очень мала, поэтому любые, даже небольшие, изменения будут иметь выраженные последствия. При значительном повышении или понижении его уровня здоровью человеку грозит опасность: от развития шока до формирования дыхательной недостаточности или нарушений сердечного ритма. Отклонения данного показателя от нормы могут нарушать передачу импульса в мышечной ткани и между нейронами, например сердечная мышца может утратить способность сокращаться.
Для чего используется исследование?
- Для выявления повышения или понижения уровня калия – гипер- или гипокалиемии – при стандартном биохимическом анализе крови.

- Для контроля за уровнем калия после назначения лекарств, способных повлиять на него, например диуретиков, частое употребление которых чревато гипокалиемией.
- Для оценки состояния пациента при некоторых хронических заболеваниях, приводящих к сдвигам концентрации калия в крови, к примеру при хронической почечной недостаточности.
Когда назначается исследование?
- При подозрении на какое-либо серьезное заболевание, связанное с нарушением содержания калия.
- Совместно с тестами на другие электролиты для комплексной оценки электролитного баланса, особенно при назначении мочегонных, сердечных препаратов или при проблемах с давлением.
- При артериальной гипертензии, хроническом заболевании почек.
- При сеансах диализа, терапии диуретиками, любой внутривенной терапии.
- При симптомах гиперкалиемии: возбудимости, поносе, судорогах, олигурии, сердечной аритмии с острыми зубцами Т и прогрессирующей желудочной фибрилляции.

- При симптомах гипокалиемии: недомогании, жажде, полиурии, анорексии, пульсе слабого наполнения, низком давлении, рвоте, сниженных рефлексах, изменениях в ЭКГ со сниженными зубцами Т.
Что означают результаты?
Референсные значения: 3,5 — 5,1 ммоль/л.
Повышенный уровень калия – гиперкалиемия – может указывать на:
- острую или хроническую почечную недостаточность (нарушение концентрационной и выделительной функции почек),
- болезнь Аддисона (недостаточную выработку минералкортикоидов, отвечающих за гормональную регуляцию уровня калия),
- гипоальдостеронизм (альдостерон отвечает за выведение калия из организма),
- обширное повреждение ткани (массивный выход калия из клетки),
- инфекционные заболевания,
- сахарный диабет,
- дегидратацию (происходит сгущение крови),
- большое поступление калия с пищей, например с фруктами и овощами (бананами, грейпфрутами, апельсинами, помидорами, дыней, картофелем) или соками,
- дефицит минералкортикоидов (АКТГ, кортизона и гидрокортизона),
- гипорениновый гипоальдостеронизм.

Понижение концентрации калия встречается при таких патологических состояниях, как:
- проблемы с ЖКТ (рвота, понос, передозировка слабительными, фистулы, синдром мальабсорбции), ведущие к потере из организма жидкости, богатой электролитами,
- диабетический кетоацидоз,
- первичный и вторичный гиперальдостеронизм,
- синдром Барттера,
- осмотический/постобструкционный диурез,
- синдром Кушинга (повышенная выработка глюкокортикоидов, тормозящих реабсорбцию калия в почках),
- недостаток поступления калия с пищей (редко).
Гипокалиемия может приводить к серьезным сердечным нарушениям: желудочковым экстрасистолам, пароксизмальной предсердной тахикардии, желудочковой тахикардии.
Что может влиять на результат?
- Некоторые лекарственные препараты способствуют повышению уровня калия: нестероидные противовоспалительные средства, бета-блокаторы (пропранолол, атенолол), ингибиторы ангиотензин-превращающего фермента (каптоприл, эналаприл, лизиноприл), калийсберегающие диуретики (амилорид, триамтерен, спиронолактон), гепарин, гистамин, маннитол, литий.

- У человека с диабетом уровень калия может снизиться после введения инсулина, особенно если заболевание долго оставалось бесконтрольным. Кроме того, недостаточная концентрация калия зачастую связана с приемом диуретиков. Вызывать снижение концентрации калия в крови способны и некоторые лекарства: глюкокортикостероиды, бета-агонисты (изопреналин), альфа-агонисты (клонидин), антибиотики (гентамицин, карбенициллин), противогрибковые (амфотерицин В).
- К ложноповышенным результатам может приводить выраженный тромбоцитоз/лейкоцитоз.
Особенности питания пожилых людей
По многовековым наблюдениям, продолжительность жизни землян постоянно растет. Если в начале прошлого века средняя продолжительность жизни составляла 35-40 лет и 50- летние считались глубокими стариками, то к концу 20 века средняя продолжительность жизни увеличилась до 70-75 лет.
Согласно возрастной классификации Всемирной организации здравоохранения, биологический возраст в настоящее время существенно изменился.
Ученые не пришли к единому мнению относительно причин столь резкого увеличения продолжительности жизни. Одни связывают это с развитием цивилизации: от пещерной жизни человек перешел в теплые жилища, обеспечил себя достаточным количеством пищи, медицинским обслуживанием и т.п. Другие объясняют это эволюционным развитием рода человеческого…
Как бы там ни было, но немаловажное влияние на жизнедеятельность человека любого возраста, а тем более пожилого, оказывает питание.
Изменения, происходящие в организме пожилых людей
Процесс старения человека проявляется закономерным развитием изменений структуры и функции различных органов, в том числе и органов пищеварительной системы. Наиболее выраженные изменения наблюдаются со стороны ротовой полости:
- Сохранившиеся зубы имеют желтоватый оттенок и различную степень стертости.

- Уменьшается объем ротовой полости, слюнных желез, исчезают нитевидные сосочки языка, атрофируются мимические и жевательные мускулатура, кости лицевого черепа.
- С возрастом снижается продукция слюны, поэтому у пожилых и старых людей довольно часто наблюдается сухость во рту, трещины губ и языка.
- По мере старения человека пищевод несколько удлиняется и искривляется вследствие увеличения кифоза грудного отдела позвоночника, расширения дуги аорты.
- Увеличивается общая длина кишечника, чаще наблюдается удлинение отдельных участков толстой кишки.
- Изменяется микрофлора кишечника: увеличивается количество бактерий гнилостной группы, уменьшается — молочно – кислых, что способствует росту продукции эндотоксинов и в конечном итоге нарушению функционального состояния кишечника и развитию патологического процесса.

- Происходит уменьшение массы печени.
- Желчный пузырь увеличивается в объеме за счет удлинения, увеличения тонуса мускулатуры стенки пузыря, что также способствует застою желчи. Этот фактор в сочетании с повышенным выделением холестерина создает предпосылки для развития желчнокаменной болезни у людей пожилого и старческого возраста.
- Атрофические изменения поджелудочной железы развиваются уже после 40 лет.
Неправильное питание в пожилом возрасте нередко приводит к таким серьезным заболеваниям, как хронический гастрит,язвенная болезнь, хронический гепатит, хронический панкреатит, хронический колит, сахарный диабет и др.
Во избежание таких болезней необходимо: строго соблюдать принципы питания,удовлетворять потребность организма в пищевых веществах, придерживаться режима питания.
Соблюдения принципов питания
При организации питания пожилых людей необходимо учитывать прежде всего снизившиеся возможности пищеварительной системы. В связи с этим основными требованиями к питанию пожилых людей являются:
В связи с этим основными требованиями к питанию пожилых людей являются:
- умеренность,т.е. некоторое ограничение питания в количественном отношении.
- обеспечениевысокой биологической полноценности питанияза счет включения достаточных количеств витаминов, биомикроэлементов, фосфолипидов, полиненасыщенных жирных кислот, незаменимых аминокислот и др.
- обогащениепитания естественными антисклеротическими веществами, содержащимися в значительном количестве в некоторых пищевых продуктах.
Потребность в пищевых веществах
Полное удовлетворение потребностей стареющего организма в пищевых веществах – гарантия защиты от болезней. В чем проявляется эта потребность?
- Потребность в белках.Снижениеобщей работоспособности в пожилом возрасте и нередко прекращение интенсивной физической работы является основанием для уменьшения нормы белка. Однако у пожилых людей сохраняется потребность в регенерации восстановления изношенных, отживающих клеток, для чего требуется белок (тем больше, чем выше изнашиваемость тканей).

- Потребность в жирах. Жиры в питании лиц пожилого возраста необходимо ограничивать. Установлена связь обильного потребления жира с развитием атеросклеротического процесса. Наряду со сливочным маслом необходимо использовать и растительное. Оно в количестве 20-25 г в сутки обеспечивает достаточное поступление тех веществ, которые необходимы в пожилом возрасте (полиненасыщенные жирные кислоты и др.).
- Потребность в углеводах. В общепринятой формуле сбалансированного питания количество углеводов в среднем в 4 раза превышает количество белка.Такое соотношение белка и углеводов приемлемо для лиц пожилого возраста только при активном, подвижном образе жизни. При малой физической нагрузке количество углеводов должно быть снижено. Желательны в качестве источников углеводов продукты из цельного зерна (ржаной и пшеничный хлеб из обойной муки и др.), а также картофель и другие овощи. Следует использовать также продукты, в которых содержится много клетчатки и пектиновых веществ.
 Клетчатка способствует выведению из организма холестерина.
Клетчатка способствует выведению из организма холестерина.
Особую ценность представляют сырые овощи и фрукты, которые оказывают наиболее активное биологическое действие.
- Потребность в витаминах.Витамины, благодаря своим свойствам, способны в известной степени тормозить процессы старения. Особое значение имеют витамины, оказывающие нормализующее влияние на состояние сосудистой и нервной систем, а также витамины, участвующие в реакциях, связанных с торможением развития склеротического процесса, это витамины: С, Р, В12,В6.
- Потребность в минеральных веществах.Сбалансированность минеральных веществ в питании лиц пожилого возраста необходима в меньшей степени, чем в зрелом и среднем возрасте.
Особое значение в минеральном обмене пожилых людей имеет кальций. Его избыток приводит к отложению солей в стенках кровеносных сосудов, в суставах, хрящах и других тканях.
В настоящее время общепризнанной нормой кальция для пожилых людей является норма, принятая для взрослых, т. е. 800 мг. в сутки.
е. 800 мг. в сутки.
- Важным минеральным элементом в пожилом возрасте является магний.Он оказывает антиспазматическое и сосудорасширяющее действие, стимулирует перистальтику кишечника и способствует повышению желчевыделения. Установлено влияние магния на снижение холестерина в крови. При недостатке магния повышается содержание кальция в стенках сосудов. Основными источниками магния в питании человека служат злаковые и бобовые продукты. Суточная потребность в магнии составляет 400 мг.
- Калий также играет большую роль в пожилом возрасте и старости .Он повышает выделение из организма воды и хлорида натрия.Кроме того, калий усиливает сердечные сокращения. В повседневном обеспечении калием участвуют все продукты пищевого рациона. Однако, в пожилом возрасте наиболее выгодным источником калия являются изюм, урюк, картофель.
- Для людей пожилого возрастажелательно усиление щелочной ориентации питания за счет повышенного потребления молока и молочных продуктов, картофеля, овощей и фруктов.

- Для Беларуси в целомхарактерна йододефицитная недостаточность. Поэтому поступление йода в стареющий организм имеет важное значение. Необходимо проводить профилактику йододефицита путем применения йодированной соли или употребления суточной дозы йодида калия – 150 мкг.
Режим питания
В пожилом возрасте режим питания имеет особое значение для профилактики старения организма. Основными принципами режима питания пожилых людей являются:
- прием пищи строго в одно и то же время;
- ограничение приема большиого количеств пищи;
- исключение длительных промежутков между приемами пищи.
Рекомендуется четырехразовое питание. Может быть установлен режим питания с приемом пищи пять раз в день. Такой режим наиболее рационален в старческом возрасте, когда пищу следует принимать меньшими порциями и чаще обычного. При 4-х разовом питании пищевой рацион распределяется следующим образом:на первый завтрак – 25 %,на второй завтрак –15 %,на обед –35 % и на ужин –25 % от суточного рациона.
Примерный дневной рацион для людей пожилого возраста
Первый завтрак: омлет – 100г., каша овсяная молочная – 150г., чай с молоком – 150/50г.
Второй завтрак: свежие фрукты или ягоды – 150г., печеное яблоко – 130 г.
Обед: салат из морковки со сметаной – 100г., щи вегетарианские (с растительным маслом) – 250 г., рыба отварная, запеченная с картофельным пюре -85/150г., компот – 150г.
Полдник: отвар шиповника — 150 мл.. овощной или фруктовый сок – 200 мл.
Ужин: Творожный пудинг – 100г., голубцы, фаршированные овощами (на растительном масле) – 150 г.
На ночь: Кефир – 200 мл.
На весь день: хлеб – 250-300г., сахар – 30 г., масло сливочное – 10г.
В чем же секрет активного долголетия?
По мнению генетиков, биологический возраст человека «заведен» на 150 лет.
Что же не надо и что надо делать, чтобы прожить хотя бы 100 лет?
Лень и переедание – наиболее опасные пороки, укорачивающие жизнь.
Злоба, зависть, уныние, тоска, нетерпимость – основные причины, приводящие к болезням и укорачивающие жизнь.
Что помогает человеку жить долго и счастливо?
Сильная привязанность к свободе и независимости. Всегда оставаться внутренне свободным и независимым.
- Придерживаться принципов здорового образа жизни.
- Соблюдать режим труда, активного отдыха и рационального питания.
- Хочешь не болеть и прожить подольше – двигайся.
- Несложные физические упражнения и прогулки – необходимы пожилому человеку больше, чем еда.
- Умеренные и посильные физические нагрузки могут дать пятикратное увеличение выработки эндорфинов — гормонов счастья.
- Отказ от вредных привычек (курение, потребление алкогольных напитков и др.).
- Активная работа мозга для сохранения памяти и ясности ума. Не давать одряхлению мозга: продолжать профессионально работать, помогать молодым коллегам, писать статьи, книги, учить иностранные языки, решать кроссворды, заучивать стихи и т.
 п.
п. - Следить за пульсом и артериальным давлением. В норме частота сердечных колебаний равна 60-70 ударам в минуту. Артериальное давление в 60 лет и старше не должно превышать 160 на 80-90 мм.рт.ст.
Необходимо всегда помнить:
Долго может жить только счастливый человек, а это зависит от него самого!
Семь полезных продуктов с высоким содержанием калия
https://rsport.ria.ru/20210318/kaliy-1601695434.html
Семь полезных продуктов с высоким содержанием калия
Семь полезных продуктов с высоким содержанием калия — РИА Новости Спорт, 18.03.2021
Семь полезных продуктов с высоким содержанием калия
Калий — один из важнейших минералов, необходимых человеческому организму. Он снижает высокое кровяное давление и риск инсульта, предотвращает камни в почках и… РИА Новости Спорт, 18.03.2021
2021-03-18T03:00
2021-03-18T03:00
2021-03-18T03:00
зож
продукты
питание
здоровье
фрукты
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21. img.ria.ru/images/36198/80/361988071_0:54:1024:630_1920x0_80_0_0_0f3310fc33c088428fd34a32686520e3.jpg
img.ria.ru/images/36198/80/361988071_0:54:1024:630_1920x0_80_0_0_0f3310fc33c088428fd34a32686520e3.jpg
МОСКВА, 18 мар — РИА Новости. Калий — один из важнейших минералов, необходимых человеческому организму. Он снижает высокое кровяное давление и риск инсульта, предотвращает камни в почках и остеопороз, а также не дает кальцию вымываться из костной ткани. Принято считать, что банан – в числе лидеров по содержанию калия. Однако есть продукты, которые значительно превосходят его в этом компоненте. О самых полезных из них Real Simple рассказала диетолог Эми Шапиро.В первую очередь специалист рекомендует включить в рацион авокадо. Половинка этого фрукта содержит десять процентов дневной потребности в калии. Также в авокадо много клетчатки и полезных для сердца жиров.Немало калия и в сладком картофеле. Вдобавок популярный продукт богат витамином А, который улучшает зрение и состояние кожи. Полезен для глаз и шпинат, который вместе с калием имеет в своем арсенале лютеин, зеаксантин, клетчаку и фолиевую кислоту. Летом и осенью восполнить недостаток калия поможет арбуз. В ягоде также много витаминов А, С и клетчатки. Более того, арбуз богат антиоксидантами, которые снижают риск некоторых видов рака, утверждает Эми Шапиро.Диетолог также советует добавить в меню бобы, сушеные абрикосы и гранат.
Летом и осенью восполнить недостаток калия поможет арбуз. В ягоде также много витаминов А, С и клетчатки. Более того, арбуз богат антиоксидантами, которые снижают риск некоторых видов рака, утверждает Эми Шапиро.Диетолог также советует добавить в меню бобы, сушеные абрикосы и гранат.
https://rsport.ria.ru/20210317/kishechnik-1601631047.html
https://rsport.ria.ru/20210311/zheludok-1600819723.html
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
продукты, питание, здоровье, фрукты
МОСКВА, 18 мар — РИА Новости. Калий — один из важнейших минералов, необходимых человеческому организму. Он снижает высокое кровяное давление и риск инсульта, предотвращает камни в почках и остеопороз, а также не дает кальцию вымываться из костной ткани. Принято считать, что банан – в числе лидеров по содержанию калия. Однако есть продукты, которые значительно превосходят его в этом компоненте. О самых полезных из них Real Simple рассказала диетолог Эми Шапиро.
В первую очередь специалист рекомендует включить в рацион авокадо. Половинка этого фрукта содержит десять процентов дневной потребности в калии. Также в авокадо много клетчатки и полезных для сердца жиров.
17 марта, 14:30ЗОЖПять самых полезных продуктов для здоровья кишечникаНемало калия и в сладком картофеле. Вдобавок популярный продукт богат витамином А, который улучшает зрение и состояние кожи. Полезен для глаз и шпинат, который вместе с калием имеет в своем арсенале лютеин, зеаксантин, клетчаку и фолиевую кислоту.
Летом и осенью восполнить недостаток калия поможет арбуз. В ягоде также много витаминов А, С и клетчатки. Более того, арбуз богат антиоксидантами, которые снижают риск некоторых видов рака, утверждает Эми Шапиро.
Диетолог также советует добавить в меню бобы, сушеные абрикосы и гранат.
11 марта, 17:50ЗОЖЭндокринолог рассказала, как восстановить слизистую желудкаЙодная профилактика
При радиационной аварии с выбросом радиоактивных веществ выполнение ряда простейших защитных мероприятий позволяет предотвратить или ослабить радиоактивные поражения.
Одним из самых важных медицинских мероприятий по предупреждению поражения аварийными радиоактивными выбросами в первое время является йодная профилактика. Ее проведение преследует главную цель – не допустить поражения щитовидной железы. Это обусловлено тем, что в аварийных выбросах АЭС содержится большое количество радиоактивного йода. Концентрируясь в щитовидной железе, радиоактивный йод облучает ее и вызывает функциональные нарушения, которые по прошествии нескольких месяцев исчезают.
Такое предположение может создать мнение, что попадание в организм радиойода не столь опасно. Однако это ошибочно, т.к. отдаленные последствия проявляются через несколько лет и выражаются увеличением или уменьшением железы, образованием опухолей, требующих хирургического лечения.
Для проведения йодной профилактики используют препараты стабильного йода – таблетки или порошки йодистого калия. Однократный прием установленной дозы препарата обеспечивает высокий защитный эффект в течение 24 часов. Для поддержания нужной концентрации йодистого калия в щитовидной железе, особенно при наличии вероятности повторных поступлений в организм радиоактивного йода, необходимы повторные приемы стабильного йода один раз в сутки в течение всего срока, когда возможно его поступление, но не более 10 суток для взрослых, не более 24 суток – для беременных женщин и детей до 3-х летнего возраста.
Для поддержания нужной концентрации йодистого калия в щитовидной железе, особенно при наличии вероятности повторных поступлений в организм радиоактивного йода, необходимы повторные приемы стабильного йода один раз в сутки в течение всего срока, когда возможно его поступление, но не более 10 суток для взрослых, не более 24 суток – для беременных женщин и детей до 3-х летнего возраста.
Если йодная опасность будет сохраняться более указанного срока, необходимо применять другие меры защиты, вплоть до эвакуации.
Йодистый калий применяется в следующей дозировке:
Взрослым и детям старше 2-х лет – по одной таблетке по 0,125 г. на прием.
Детям до 2-х лет – по 1 таблетке по 0,04 г. на прием.
Беременным женщинам – по 1 таблетке по 0,125 г. с одновременным приемом перхлората калия 0,75 г. (3 таблетки по 0,25г.)
Новорожденные, находящиеся на грудном вскармливании, получают необходимую дозу препарата с молоком матери, принявшей 125 мг. Стабильного йода.
Стабильного йода.
Препарат применяется внутрь после еды вместе с киселем, чаем или водой один раз в сутки.
При отсутствии йодистого калия для профилактики могут использоваться другие препараты йода – раствор Люголя и 5 %-я настойка йода. Взрослые и подростки старше 14-ти лет принимают препарат в следующей дозировке:
Раствор Люголя по 22 капли 1 раз в день или по 10 – 11 капель 2 раза в день на полстакана молока или воды после еды;
5 %-ю настойку йода по 44 капли 1 раз в день или 20-22 капли 2 раза в день на полстакана молока или воды после еды.
Детям до 5 лет раствор Люголя и 5 %-я настойка йода для внутреннего употребления не назначается и не применяется.
Настойка йода может также применяться путем нанесения на кожу. Настойка наносится тампоном в виде полос на предплечье, голени. Защитный эффект сопоставим с приемом тех же доз внутрь. Этот способ защиты особенно приемлем для детей до 5 летнего возраста. Для исключения ожогов кожи целесообразно использовать 2,5 %-ю настойку йода. Детям от 2-х до 5-ти лет ее наносят из расчета 20-22 капли в день, детям до 2 лет по 10-11 капель в день.
Детям от 2-х до 5-ти лет ее наносят из расчета 20-22 капли в день, детям до 2 лет по 10-11 капель в день.
Эффективность йодной профилактики в зависимости от времени приема препаратов стабильного йода:
За 6 часов до ингаляции – 100%;
во время ингаляции – 90%;
через 2 часа после разового поступления – 10%;
через 6 часов после разового поступления – 2%.
Запоздание с началом йодной профилактики на сутки от момента начала поступления радиоактивного йода в организм практически сводит ее результат на нет. Это должны знать все и это принципиально важно.
Проведение йодной профилактики организуют и осуществляют органы и учреждения здравоохранения с привлечением санитарного актива (санитарных постов на объектах ГО). В первые 10 дней после аварии на АЭС йодная профилактика крайне необходима.
Чем грозит нехватка магния в организме и в каких продуктах он содержится?
Беда подкралась незаметно: чем грозит нехватка магния в организме и в каких продуктах он содержится?
6 Июня 2019
Зачем нужен магний?Он участвует в самых важных функциях, а именно:
• нормализует пульс, расширяет сосуды, снижает давление, регулирует уровень кислорода и сахара в крови;
• благодаря магнию снижается риск образования тромбов;
• магний оказывает антистресс-эффект, нормализует твой сон, снижает утомительность и раздражительность;
• этот микроэлемент снимает спазмы мышц и расслабляет их, особенно после пережитого стресса;
• он улучшает работу пищеварительной и мочеполовой систем;
• он участвует в дыхательных процессах;
• без магния невозможно полноценное формирование костей и зубов;
• магний способствует благоприятному течению беременности.

Кроме того, без магния в организме не будет полноценного усвоения витаминов группы В, кальция, витамина С, фосфора, калия и натрия.
Из-за чего уровень магния понижается и каковы симптомы его нехватки?
Суточная норма магния составляет 400-500 мг в день. Этот показатель может падать в связи с неполноценным питанием и недостатком продуктов с магнием, из-за больших физических нагрузок, вследствие сильного стресса и злоупотребления алкоголем. Также усвоение магния снижается при избытке в рационе жиров, кальция, некоторых металлов, кофе, алкоголя и антибиотиков.
Как проявляется нехватка магния в организме?
Прежде всего, тревожными симптомами являются постоянная усталость и перепады настроения, головокружения и плохая координация, потеря аппетита, тошнота и рвота, запоры, головная боль, мышечные судороги и онемение рук и ног, выпадение волос и ломкость ногтей и прочее. Как видишь, недостаток магния сказывается на всех системах организма и неизменно приводит к хроническим болезням.

Самый очевидный способ избежать недостатка магния в организме — полноценное питание. Конечно, в идеале не нужно стрессовать и пить слишком много кофе, но мы понимаем, что в условиях современного темпа жизни — это сложно. Поэтому, давай акцентируем внимание на питании, чтобы исключить главную причину нехватки магния.
Итак, в каких продуктах есть магний?
Прежде всего, это крупы, злаки и бобовые. Именно из них в организм должна поступать половина суточной нормы магния. Магний содержится также в листовых овощах, авокадо, ягодах (малине, ежевике, клубнике), бананах, лимонах, грейпфруте, яблоках, кураге, кунжуте и зародышах пшеницы. Также магнием богаты молочные продукты, орехи, семечки подсолнуха, желатин, соя и гречишный мёд. Источником магния является также рыба, например, морской окунь, селёдка, треска, скумбрия, карп, камбала и креветки.
Раз мы выяснили, в каких продуктах есть магний, теперь — дело за тобой! Отрегулируй свой рацион, вводя в него ежедневное употребление круп и злаков, молочных продуктов, орехов, а также овощей и рыбы.
 Если вышеперечисленные симптомы нехватки магния будут проявляться, тогда бегом к терапевту! А пока, чтобы предвидеть проблему — питайся правильно, обогащая рацион продуктами, содержащими магний, не злоупотребляй кофе и научись
Если вышеперечисленные симптомы нехватки магния будут проявляться, тогда бегом к терапевту! А пока, чтобы предвидеть проблему — питайся правильно, обогащая рацион продуктами, содержащими магний, не злоупотребляй кофе и научись
противостоять стрессовым ситуациям!
Медицинский центр «Полимед» предлагает самый широкий спектр анализов, в том числе и анализ на магний.
Подробная информация по телефонам: +375(29)388-30-30 или +375(33)388-60-70
Значение калия для растений и его содержание в почве
Оглавление
Значение калия для растений
Физиологические функции калия
Калий в почве
Необменно-поглощенный (фиксированный) калий
Обменно-поглощенный калий
Водорастворимый калий
Значение калия для растений
Калий является одним из основных элементов питания, наряду с азотом и фосфором. Функция калия в растениях, как и других необходимых для них элементов, строго специфична.
Первые предположения о необходимости калия растениям выразил Ссср в 1804 г. на основании анализа золы растений, в которой всегда присутствовал калий. Затем Либих сделал вывод о необходимости применения калийных удобрений. Первые экспериментальные данные об абсолютной необходимости калия растениям были получены Сальм-Хорстмар в 1846 г.
В отличие от азота и фосфора калий не входит в состав органических соединений в растениях, а находится в клетках растений в ионной форме в виде растворимых солей в клеточном соке и частично в виде недолговечных комплексов с коллоидами цитоплазмы.
Калия значительно больше в молодых жизнеспособных частях и органах растений, чем в старых. Около 80% калия находится в клеточном соке и может легко вымываться водой (дождями и при поливе). Молодые органы растения содержат калия в 3-5 раз больше, чем старые: его больше в тех органах и тканях, где идут интенсивно процессы обмена веществ и деления клеток. При недостатке калия в питательной среде происходит отток его из старейших органов и тканей в молодые растущие органы, где он подвергается повторному использованию (реутилизации).
| Культуры | Продукция | Содержание элементов питания | ||
|---|---|---|---|---|
| N | P2O5 | K2O | ||
| Пшеница озимая | Зерно | 2.8 | 0.85 | 0.5 |
| Пшеница озимая | Солома | 0.45 | 0.2 | 0.9 |
| Пшеница яровая | Зерно | 3.4 | 0.85 | 0.6 |
| Пшеница яровая | Солома | 0.67 | 0.2 | 0.75 |
| Ячмень | Зерно | 2.1 | 0.85 | 0.55 |
| Ячмень | Солома | 0.5 | 0.2 | 1 |
| Кукуруза | Зерно | 1.91 | 0.57 | 0.37 |
| Кукуруза | Солома | 0.75 | 0.3 | 1.64 |
| Горох | Зерно | 4.5 | 1 | 1.25 |
| Горох | Солома | 1.4 | 0.35 | 0.5 |
| Лен | Семена | 4 | 1. 35 35 | 1 |
| Лен | Солома | 0.62 | 0.42 | 0.97 |
| Подсолнечник | Семена | 2.61 | 1.39 | 0.96 |
| Подсолнечник | Целое растение | 1.56 | 0.76 | 5.25 |
| % на сырую массу | ||||
|---|---|---|---|---|
| Картофель | Клубни | 0.32 | 0.14 | 0.6 |
| Картофель | Ботва | 0.3 | 0.1 | 0.85 |
| Сахарная свекла | Корни | 0.24 | 0.08 | 0.25 |
| Сахарная свекла | Ботва | 0.35 | 0.1 | 0.5 |
| Капуста | Кочаны | 0.33 | 0,09-0,12 | 0,27-0,44 |
| Томаты | Плоды | 0.26 | 0.07 | 0,29-0,36 |
Физиологические функции калия
Физиологические функции калия в растительном организме разнообразны. Он оказывает положительное влияние на физическое состояние коллоидов цитоплазмы, повышает их обводненность, набухаемость и вязкость, что имеет большое значение для нормального обмена веществ в клетках, а также для повышения устойчивости растений к засухе. При недостатке калия и усилении транспирации растения быстрее теряют тургор и увядают.
При недостатке калия и усилении транспирации растения быстрее теряют тургор и увядают.
Калий положительно влияет на интенсивность фотосинтеза, окислительных процессов и образования органических кислот в растениях, участвует в углеводном и азотном обмене. При недостатке калия в растении тормозится синтез белка, в результате нарушается весь азотный обмен.
Недостаток калия особенно сильно проявляется при питании растений аммонийный азотом. Внесение высоких норм аммонийного азота при недостатке калия приводит к накоплению в растениях большого количества не переработанного аммиака, который оказывает вредное действие на растение. При недостатке калия задерживается превращение простых углеводов в более сложные (олиго- и полисахариды).
Калий повышает активность ферментов, участвующих в углеводном обмене, в частности сахаразы и амилазы. Этим объясняется положительное влияние калийных удобрений на накопление крахмала в клубнях картофеля, сахара в сахарной свекле и других корнеплодах. Под влиянием калия повышается морозоустойчивость растений, что связано с большим содержанием сахаров и увеличением осмотического давления в клетках.
Под влиянием калия повышается морозоустойчивость растений, что связано с большим содержанием сахаров и увеличением осмотического давления в клетках.
При достаточном калийном питании повышается устойчивость растений к различным заболеваниям, например в зерновых хлебов — к мучнистой росе и ржавчине, в овощных культур, картофеля и корнеплодов — к возбудителям гнилей. Значительно улучшает лежкость плодов и овощей. Калий положительно влияет на прочность стеблей и устойчивость растений к полеганию, на выход и качество волокна льна и конопли.
Содержание калия в клетках растения значительно выше, чем других катионов. Внутриклеточная концентрация калия в растениях в 100-1000 раз превышает его концентрацию в почвенном растворе.
Критический период в потреблении калия растениями приходится на первые 15 дней после всходов. Период максимального потребления совпадает с периодом интенсивного прироста биомассы. Поступление калия заканчивается у льна в фазу цветения, у зерновых и зернобобовых — до цветения, молочной спелости. У других культур период поступления калия в растения более растянут, и проходит в течение всего вегетационного периода (картофель, сахарная свекла, капуста).
У других культур период поступления калия в растения более растянут, и проходит в течение всего вегетационного периода (картофель, сахарная свекла, капуста).
Относительное содержание элементов минерального питания в основной и побочной продукции различных сельскохозяйственных культур определяется, прежде всего, их видовыми особенностями, но зависит также от сорта и условий выращивания. Содержание азота и фосфора значительно выше в хозяйственно ценной части урожая — зерне, корне и клубнеплодов, чем в соломе и ботве. Калия же больше содержится в соломе и ботве, чем в товарной части урожая.
Калиелюбивые культуры (сахарная и кормовая свекла, картофель, капуста и кукуруза) потребляют этот элемент гораздо больше, чем зерновые и зернобобовые культуры, лен и травы. Также много калия потребляет подсолнечник.
Общий вынос калия с урожаем сельскохозяйственных культур сильно различается. Это обусловлено особенностями химического состава растений, колебаниями в уровне формирования урожая и изменением его структуры.
Недостаток калия вызывает множество нарушений обмена веществ у растений. В результате производительность растения падает, качество продукции снижается, растения начинают чаще поражаться различными болезнями.
Внешние признаки калийного голодания проявляются в побурении краев листовых пластинок — `краевом запале`. Края и кончики листьев приобретают `обожженный` вид на пластинках появляются мелкие ржавые пятна. При недостатке калия клетки растут неравномерно, что вызывает гофрированность, куполообразное закручивание листьев. В картофеле на листьях появляется также характерный бронзовый налет. Особенно часто недостаток калия проявляется при выращивании более требовательных к этому элементу картофеля, корнеплодов, капусты, силосных культур и многолетних трав. Зерновые злаки менее чувствительны к недостатку калия. Но и они при остром дефиците калия плохо кустятся, междоузлия стеблей укорачиваются, а листья, особенно нижние, вянут даже при достаточном количестве влаги в почве.
Чрезмерное калийное питание растений также негативно сказывается на их росте и развитии. Проявляется оно в возникновении между жилками листьев бледных музыкальных пятен, которые со временем буреют, а затем листья опадают. Поэтому оптимально разработанный план калийного питания растений в значительной степени будет влиять на производительность и качество урожая.
Проявляется оно в возникновении между жилками листьев бледных музыкальных пятен, которые со временем буреют, а затем листья опадают. Поэтому оптимально разработанный план калийного питания растений в значительной степени будет влиять на производительность и качество урожая.
Калий в почве
Содержание калия (K2О) в различных почвах колеблется от 0.5 до 3% и зависит от механического состава. Больше калия содержится в глинистой фракции почвы. Поэтому тяжелые глинистые и суглинистые почвы богаче калием (2-3%), чем песчаные и супесчаные (1.5-2%). Очень бедные калием торфянистые почвы (0.03-0.05%). В большинстве суглинистых почв калия содержится 2-2.5%, то есть значительно больше, чем азота и фосфора. Общий (валовый) калий содержится:
- в составе первичных и вторичных минералов (не менее 91%),
- в обменно-поглощенном (0,5-2%) и необменно-поглощенном (до 9%) состояниях,
- в виде солей почвенного раствора (0.05-0.2%),
- в составе пожнивно-корневых остатков, микроорганизмов (до 0.
 05%).
05%).
По степени подвижности и доступности для растений содержащиеся в почве соединения калия можно разделить на следующие основные формы.
Необменно-поглощенный (фиксированный) калий
Bходит в состав крепких алюмосиликатных минералов, главным образом полевого шпата (ортоклаз и др.) И слюды (мусковит, биотит и др.). Калий полевого шпата малодоступен для растений. Однако под воздействием воды и растворенной в ней углекислоты, изменений температуры среды и деятельности почвенных микроорганизмов происходит постепенное разложение этих минералов с образованием растворимых солей калия. Калий мусковита и биотита доступный растениям.
Обменно-поглощенный калий
Поглощенный почвенными коллоидами, составляет 0.8-1.5% общего содержания калия в почве. Ему принадлежит основная роль в питании растений. Хорошая доступность обменного калия для растений обусловлена его способностью при обмене с другими катионами легко переходить в раствор, из которого он усваивается растениями. При усвоении растениями калия из раствора новые порции его переходят из поглощенного состояния в почвенный раствор. По мере использования обменного калия этот процесс все больше замедляется, а остаточный калий все прочнее удерживается в поглощенном состоянии. Содержание обменного калия может служить показателем степени обеспеченности почвы усваиваемым калием. Обычные и мощные черноземы и сероземы богаче обменным калием, чем дерново-подзолистые почвы, особенно песчаные и супесчаные.
При усвоении растениями калия из раствора новые порции его переходят из поглощенного состояния в почвенный раствор. По мере использования обменного калия этот процесс все больше замедляется, а остаточный калий все прочнее удерживается в поглощенном состоянии. Содержание обменного калия может служить показателем степени обеспеченности почвы усваиваемым калием. Обычные и мощные черноземы и сероземы богаче обменным калием, чем дерново-подзолистые почвы, особенно песчаные и супесчаные.
Водорастворимый калий
Представлен различными солями, растворимыми в почвенной влаге (нитраты, фосфаты, сульфаты, хлориды, карбонаты), которые непосредственно усваиваются растениями. Содержание его в почве обычно незначительное (около 1/10 от обменного), так как калий из раствора немедленно переходит в поглощенное состояние и потребляется растениями. В некоторых почвах водорастворимый калий (а также калий, внесенный в почву как удобрение) может поглощаться в необменной форме, в результате снижается доступность его для растений. Необменная фиксация калия, как и иона аммония, наиболее сильно выражена на черноземах и серозёмах, особенно при их попеременном увлажнении и высушивании.
Необменная фиксация калия, как и иона аммония, наиболее сильно выражена на черноземах и серозёмах, особенно при их попеременном увлажнении и высушивании.
Между различными формами калия в почвах существует динамическое равновесие. Количество водорастворимых форм калия может пополняться за счет обменно-поглощенных, уменьшение которых через некоторое время может возмещаться за счет фиксированной формы. Следует иметь в виду, что при внесении водорастворимых калийных удобрений их трансформация может протекать в обратном направлении. Часть калия теряется из корневого слоя за счет инфильтрации (процесса пропитки и просачивания) от 2% в тяжелых и до 5% на легких почвах от внесенного количества удобрений. Также потери могут происходить от водной или ветровой эрозии.
Итак, главным условием для поддержания оптимального баланса питательных веществ в почве, в том числе и калия, является компенсация затрат за счет применения минеральных и органических удобрений.
Руководство для пациентов с хронической болезнью почек
В основу настоящего руководства для пациентов легло подготовленное в 2017 году эстонское руководство по лечению «Профилактика и ведение больных с хронической болезнью почек» и обсуждаемые в нем темы вместе с рекомендациями. Рекомендации руководства для пациентов были составлены с учетом результатов анализа научной литературы, основанной на принципах доказательной медицины. В данном руководстве для пациентов Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Рекомендации руководства для пациентов были составлены с учетом результатов анализа научной литературы, основанной на принципах доказательной медицины. В данном руководстве для пациентов Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Руководство для пациентов предназначено для больных хронической болезнью почек, а также для их близких. В руководстве для пациентов объясняются сущность заболевания и его возможные причины, диагностика, виды лечения и возможные осложнения. Также в руководстве стараются ответить на вопросы о питании и ежедневном образе жизни.
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб.
 В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. Если у Вас диагностирована хроническая болезнь почек, то может случиться, что в Ваш образ жизни и режим питания нужно ввести изменения, чтобы удержать почечную функцию на должном уровне. Вы сами можете сделать очень много, чтобы помочь лечению.
В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. Если у Вас диагностирована хроническая болезнь почек, то может случиться, что в Ваш образ жизни и режим питания нужно ввести изменения, чтобы удержать почечную функцию на должном уровне. Вы сами можете сделать очень много, чтобы помочь лечению.
|
Обычно у человека две почки, которые напоминают по форме фасоль и прилегают к задней брюшной стенке под ребрами. Обе почки имеют размер сжатого мужского кулака.
Здоровые почки:
- занимаются удалением из тела конечных продуктов обмена веществ и лишней жидкости
- помогают удерживать кровяное давление под контролем
- помогают вырабатывать красные кровяные тельца
- помогают сохраняться костям здоровыми
 Когда готовят кофе, фильтр удерживает в себе кофейный порошок, но в то же время позволяет жидкости двигаться через него.
Когда готовят кофе, фильтр удерживает в себе кофейный порошок, но в то же время позволяет жидкости двигаться через него.Почки делают нечто подобное – они удерживают, оставляют необходимые вещества в организме, но в то же время фильтруют из организма ненужные ему вещества. Конечные продукты обмена веществ, которые отфильтровывают почки, появляются в организме в ходе процессов расщепления, связанных с питанием, питьем, приемом лекарств, и нормальной мышечной работой.
В каждой почке находится около миллиона маленьких фильтров, которые называются клубочками. В клубочках формируется первичная моча, которая протекает через небольшие канальцы, где часть жидкости всасывается обратно. Функциональной единицей почки является нефрон – специфическая структура, состоящая из клубочка и системы канальцев. Нефроны удаляют из крови остаточные вещества и излишнюю жидкость в виде мочи в почечную лоханку, далее моча переносится в мочеточники, а после этого – в мочевой пузырь.
В случае хронической почечной болезни ухудшаются почечные функции – почки больше не могут фильтровать в достаточной степени остаточные вещества и очищать кровь. Способность почек к фильтрованию оценивают на основании специального показателя — скорости клубочковой фильтрации (СКФ).
Способность почек к фильтрованию оценивают на основании специального показателя — скорости клубочковой фильтрации (СКФ).
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек.
В ходе международных исследований почечной функции у многих людей было обнаружено, что почти у каждого десятого было найдено нарушение работы почек в той или иной степени.
Тремя самыми распространенными причинами хронических почечных заболеваний являются диабет, повышенное кровяное давление и гломерулонефрит.
- Диабет – в случае данной болезни повреждаются разные органы, в том числе почки и сердце, а также кровеносные сосуды, нервы и глаза.
 При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение.
При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение. - Повышенное кровяное давление (гипертония, первичная артериальная гипертензия) – в ходе гипертонии кровяное давление невозможно контро- лировать и оно начинает превышать пределы нормы (более 140/90 мм рт. ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.
- Гломерулонефрит – заболевание, возникающее вследствие нарушения работы иммунной системы, в ходе которого фильтрационную функцию почек нарушает иммунное воспаление. Болезнь может поражать только почки, а может распространяться на весь организм (васкулиты, волчаночный нефрит). Гломерулонефрит часто сопровождается повышенным кровяным давлением.
Многие другие состояния могут стать причиной хронической почечной болезни, например:
- наследственные заболевания – как, например, поликистозная болезнь почек, вследствие которой на протяжении лет в почках возникает большое количество кист, которые повреждают функционирующую почечную ткань и поэтому развивается почечная недостаточность.
 Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.)
Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.) - проблемы, обусловленные препятствиями, находящимися в почках и моче- выводящих путях – как, например, врожденный порок мочеточника, камни в почках, опухоли или увеличение предстательной железы у мужчин
- повторные инфекции мочевыводящих путей или пиелонефриты.
Хроническая болезнь почек может развиться в любом возрасте. Самый большой риск заболеть возникает у тех людей, у который присутствуют один или несколько следующих факторов риска:
- диабет
- повышенное кровяное давление
- у членов семьи ранее встречались болезни почек
- возраст старше 50 лет
- длительное потребление лекарств, которые могут повредить почки
- лишний вес или ожирение
Если хроническая болезнь почек прогрессирует, то в крови повышается уровень содержания конечных продуктов обмена веществ. Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
При прогрессировании болезни основными симптомами могут быть:
- слабость, чувство обессиленности
- одышка
- проблемы со сном
- отсутствие аппетита
- сухая кожа, зуд кожи
- мышечные спазмы, особенно по ночам
- отеки в ногах
- отеки вокруг глаз, особенно по утрам
 От стадии тяжести хронической болезнью почек зависит дальнейшее лечение.
От стадии тяжести хронической болезнью почек зависит дальнейшее лечение.Таблица 1. Стадии тяжести болезни почек
| Стадия тяжести |
Описание | СКФ |
| 1 | Имеет место повреждение почек (альбуминурия или белок в моче), но при этом СКФ в пределах нормы. |
СКФ > 90 мл/мин |
| 2 | Небольшое снижение СКФ | СКФ 60–89 мл/мин |
| 3A 3B |
Умеренное снижение СКФ (возникают ранние симптомы почечной недостаточности) | СКФ 45-59 мл/мин СКФ 30-44 мл/мин |
| 4 | Тяжелое снижение СКФ (т. е. стадия предиализа, возникают поздние симптомы почечной недостаточности). е. стадия предиализа, возникают поздние симптомы почечной недостаточности). |
СКФ 15-29 мл/мин |
| 5 | Конечная, терминальная стадия почечной недостаточности (возникает уремия, необходима почечно-заместительная терапия). |
СКФ |
|
Анализ крови: скорость клубочковой фильтрации (СКФ) и уровень креатинина в сыворотке.
 Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см.
Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см. таблицу 1).
таблицу 1).
Анализ мочи: в моче определяется содержание альбумина, кроме этого опре- деляется отношение к друг другу значений альбумина и креатинина в моче. Альбумин — это такой белок в моче, который обычно попадает в мочу в минимальных количествах. Даже небольшое увеличение уровня альбумина в моче у некоторых людей может быть ранним признаком начинающейся болезни почек, особенно у тех, у кого есть диабет и повышенное кровяное давление. В случае нормальной функции почек альбумина в моче должно быть не больше чем 3 мг/ ммоль (или 30 мг/г). Если выделение альбумина увеличивается еще больше, то это уже говорит о болезни почек. Если выделение альбумина превышает 300 мг/г, то в мочу выделяются и другие белки и это состояние называют протеинурией.
|
Если после получения результатов анализа мочи у врача появится подозрение, что имеет место болезнь почек, то дополнительно проводится повторный анализ мочи на альбумин. Если альбуминурия или протеинурия обнаруживается повторно в течение трех месяцев, то это говорит о хронической болезни почек. Дополнительные обследования
Ультразвуковое обследование почек: при диагностике хронической болезни почек является обследованием первичного выбора. Ультразвуковое обследование позволяет оценивать форму почек, их размер, расположение, а также определить возможные изменения в ткани почек и/или другие отклонения, которые могут препятствовать нормальной работе почек. Ультразвуковое обследование почек не требует специальной подготовки и не имеет рисков для пациента.
При необходимости и при подозрении на урологическое заболевание могут назначить ультразвуковое обследование мочевыводящих путей (а также анализ остаточной мочи), для мужчин могут назначить и ультразвуковое обследование предстательной железы и направить на консультацию к урологу. При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу.
Такие диагностические обследования, как магнитно-резонансная томография, компьютерная томография и ангиография используются для диагностики и лечения разных заболеваний и травм. Во многих случаях используются внутривенные и внутриартериальные контрастные вещества (с содержанием йода или гадолиния), что позволяет увидеть исследуемые органы или кровеносные сосуды.
Если Вам назначили обследование с контрастным веществом, то нужно определить свою СКФ.
Вместе с лечащим врачом Вы сможете обсудить и оценить пользу или вред своему здоровью. Если обследование все же необходимо провести, соблюдайте следующие правила подготовки:
- За день до обследования и день после обследования пейте много жидкости (воду, чай и др.). Если Вы находитесь на лечении в больнице, то Вам через вену инфузионным путем введут необходимое количество жидкости. При нахождении на больничном лечении после обследования с контрастным веществом (в течение 48-96 часов) обычно назначается определение уровня креатинина в крови для оценки почечной функции. В амбулаторном обследовании с контрастным веществом Вашу почечную функцию сможет оценить Ваш семейный врач.
- Обсудите со своим лечащим врачом вопросы о том, какие лекарства нельзя принимать до обследования с контрастным веществом. Некоторые лекарства (антибиотики, лекарства против повышенного давления и др.) вместе с контрастными веществами начинают действовать как яд. За день до и день после обследования ни в коем случае нельзя принимать метформин – лекарство от диабета.
- Между двумя обследования с контрастным веществом при первой же воз- можности нужно оставить достаточно времени, что контрастное вещество, которое использовали при первом обследовании, успело выйти из организма. Важно исключать повторные обследования с большим объемом контрастного вещества.
Иногда контрастное вещество может повредить работу почек. Самым большим риском является повреждение почек именно у больных хронической болезнью почек. Существует два редко встречающихся, но очень серьезных заболевания, которые могут возникнуть вследствие введения контрастного вещества: нефро- патия и нефрогенный системный фиброз.
Что такое нефропатия, возникшая вследствие введения контрастного вещества? Нефропатия, возникшая вследствие введения контрастного вещества, встре- чается редко, она может возникнуть у примерно 6% пациентов. Риск заболеть особенно высок у диабетиков, а также у людей с хронической болезнью почек.
В случае нефропатии, вызванной контрастным веществом, возникает резкое снижение функции почек в течение 48-72 часов после обследования. В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе.
Что такое нефрогенный системный фиброз? Нефрогенный системный фиброз является очень редким, но тяжелым заболеванием, которое повреждает кожу и другие органы. Нефрогенный системный фиброз представлен у некоторых пациентов с хронической болезнью почек на последних стадиях развития (4%), которые прошли магнитно-резонансную томографию с контрастным веществом, включающим гадолиний. Болезнь может развиться в течение периода от 24 часов до 3 месяцев начиная со дня проведения с контрастным веществом, включающим гадолиний.
Данное заболевание является очень редким и у людей с легким нарушением функций почек или с нормальной функцией почек возникновение нефрогенного системного фиброза замечено не было.
|
Возможности лечения хронической болезни почек зависят от стадии тяжести болезни почек, от сопутствующих заболеваний и других проблем со здоровьем.
Лечение может включать в себя:
- Лечение повышенного кровяного давления
- Лечение диабета
- В случае лишнего веса – его снижение.
- Изменение образа жизни: здоровое питание, уменьшение количества по- требляемой соли, достаточная физическая активность, отказ от курения, ограничение потребления алкоголя (см. Чем Вы сами можете помочь лечению?).
- Лечение диализом и пересадка почки в случае хронической болезни почек на последних стадиях тяжести развития (стадия тяжести 5).
- Психологическая консультация и поддержка.
Диастолическое давление или нижнее значение давления, означает уровень давления крови в момент, когда сердце находится в моменте расслабления.
Повышенное кровяное давление (гипертония) является распространенным заболеванием и часто сам человек не знает, что его показатель давления выше нормы. При прогрессировании болезни основными симптомами могут быть:
• головная боль
• учащенное сердцебиение
• усталость
• нарушение равновесия
Нелеченое повышенное давление может стать причиной поражения почек, заболеваний сердечно-сосудистой системы, инсульта или глазных болезней. Повышенное кровяное давление может стать причиной повреждения почечных артерий и снизить функциональную способность почек. Почки с поврежденными артериями больше не могут выводить из организма конечных продуктов обмена веществ или излишнюю жидкость. Из-за излишней жидкости давление начинает повышаться еще больше.
Важно удерживать давление крови в пределах нормы. Независимо от возраста давление крови не должно превышать 140/90 мм рт.ст..
Если у Вас есть хроническая болезнь почек и присутствуют дополнительные факторы риска (например альбуминурия, диабет, заболевания сердечно- сосудистой системы), то давление крови нужно удерживать на уровне 130/80 мм рт.ст..
Лучшим способом для измерения кровяного давления и для удержания его под контролем является самостоятельное измерение кровяного давления на дому (и в аптеке) при помощи аппарата для измерения кровяного давления.
Обсудите план лечения со своим лечащим врачом. При необходимости врач направит Вас на контрольное обследование к кардиологу или глазному врачу. Кроме приема лекарств в виде таблеток и контроля кровяного давления важную роль в лечении играет здоровый образ жизни (см. Чем Вы сами можете помощь лечению?).
Лечение диабета в случае хронической болезни почек
Что такое диабет?
Диабет является хронической болезнью, в ходе которой содержание сахара в крови превышает нормальные показатели. Также возникают нарушения обмена углеводов, жиров и белков. В норме у здорового человек поджелудочная железа выделяет инсулин в количестве, достаточном для уравновешивании уровня содержания сахара в крови. В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
Диабет I типа
Обычно начинается в детстве и возникает, если организм не может продуцировать инсулин в нужном количестве. Для удержания уровня сахара в крови под контро- лем всегда используется лечение инсулином.
Диабет II типа
Может формироваться медленно и сначала без симптомов. Причинами развития диабета II типа преимущественно являются наследственность (наличие заболе- вания у близких родственников), излишний вес, метаболический синдром (повышенное давление, ожирение в поясничной области, повышенное кровяное давление), а также диабет беременных. Если у человека диабет II типа, его организм по-прежнему продуцирует инсулин, но его уровень очень низок или его нельзя использовать правильным способом.
В случае диабета II типа уровень сахара иногда возможно удерживать под контролем при помощи правильного питания/диеты или физической активности, но обычно все же необходимо лечение таблетками и/или инсулином.
Для профилактики повреждения почек и/или при замедления прогрессирования заболеваний очень важно удерживать уровень сахара в крови под контролем. По результатам многих обследований лучшее значение гликированного гемоглобина (HbA1c) у людей с диабетом было 53 ммоль/моль или менее 7%.
Уровень крови в крови можно измерить самостоятельно при помощи глюкометра. Так Вы сможете сами измерить уровень сахара в крови и следить за удержанием его на правильном уровне. Спросите совета и дополнительной информации у своего семейного врача/медсестры, эндокринолога или мед- сестры, специализирующейся на диабете.
Для измерения уровня сахара в крови лучше всего подходит время перед едой (натощак) или через 1,5-2 часа после приема пищи. Ниже приведены рекомендуемые значения уровня сахара в крови.
| Сахар в крови (ммоль/л) | В норме | Слишком высокий |
| До еды | > 6,5 | |
| 1,5–2 часов после еды | > 8,0 | |
| Гликогемоглобин HbA1C (в %) | > 8,0 | |
| Гликогемоглобин HbA1C (в ммоль/моль) | > 64 |
|
Что нужно знать о лекарствах, если у Вас хроническая болезнь почек?
Лекарства от гипертонии
В случае хронической почечной болезни для лечения гипертонии используются ингибиторы ангиотензинпревращающего фермента (АПФ) – эналаприл, рами- прил, фозиноприл, каптоприл и др., или блокаторы рецепторов ангиотензина II (БРА) — например, валсартан, тельмисартан, лосартан, олмесартан, кандесартан. Исследования показали, что данные лекарства задерживают прогрессирование хронической болезни почек.
В то же время данные лекарства повышают риск возникновения гипрекалиемии (содержание калия в сыворотке крови поднимается на опасный уровень), риск увеличивается при одновременном употреблении обоих групп лекарств. Риск гиперкалиемии увеличивается в связи с уменьшением показателем почечной функции (СКФ).
Всем людям с хронической болезнью почек рекомендуются регулярные проверки уровня СКФ у семейного врача или другого лечащего врача, частота проверок зависит от функций почек и сопутствующих рисков.
Лекарства против диабета
Первичным выбором лекарств при лечении диабета II типа является метформин. Метформин применяют с целью контроля уровня сахара в крови и уменьшения содержания холестерина, и кроме этого он уменьшает риск возникновения сердечно- сосудистых заболеваний. В случае хронической болезни почек из-за нарушенной функции почек присутствует риск возникновения ацидоза, обусловленного приемом лекарств.
Если Ваш СКФ от 30 до 45 мл/мин/1,73 м2 (стадия G3B), то дозу принимаемого метформина нужно уменьшить, если Ваш СКФ меньше 30 мл/мин/1,73 м2 (стадия G4–G5), то прием лекарства нужно уменьшить и использовать для этого другие лекарства. Обсудите план лечения со своим лечащим врачом.
Другие распространенные лекарства, которые используют для лечения разных заболеваний
Статины
Статины используются для профилактики заболеваний сердечно-сосудистых заболеваний. Статины уменьшают содержание холестерина в крови. Использование статинов у пациентов с хронической болезнью почек дает хорошие результаты при профилактике серьезных сердечно-сосудистых заболеваний.
Аспирин
Аспирин часто используют в первичной профилактике сердечно-сосудистых заболеваний. Аспирин обладает разжижающим кровь свойством и поэтому вместе с потреблением аспирина повышается риск кровотечений. Если у Вас есть какое-либо заболевание сердечно-сосудистой системы, то при приеме аспирина Вы должны оценить вместе с врачом соотношение возможной пользы и риска кровотечения, при этом надо учитывать состояние своего здоровья и сопутствующие заболевания.
Нестероидные противовоспалительные средства
Если Вы регулярно употребляете нестероидные противовоспалительные средства (НПВС) — например, ибупрофен, напроксен, диклофенак или целекоксиб, то желательно проводить проверку функции почек не реже раза в год. Избегайте прием НПВС, если Ваш показатель СКФ слишком низок (до 30 мл/мин/1,73 м2). Не принимайте НПВС вместе с аспирином. Если кардиолог назначил Вам аспирин, проконсультируйтесь с врачом, какие лекарства для лечения болезней суставов и лечения боли можно будет безопасно принимать вместе с ним.
Дигоксин
Дигоксин — это широко используемое лекарство для лечения сердечной недостаточности и определенных типов нерегулярной сердечной деятельности. В случае хронической болезни почек дигоксин нужно принимать осторожно и учитывать состояние почечной функции. При уменьшении почечной функции концентрация дигоксина в крови может увеличится и вследствие этого может возникнуть накопление дигоксина в организме.
Антибиотики
Аминогликозиды являются антибиотиками определенного типа, которые используются для лечения разнообразных бактериальных заболеваний (например воспаление легких, острый бронхит и другие воспалительные заболевания). Использование аминогликозидов является распространенной причиной токсического повреждения почек, возникающего из-за приема лекарств (нефротоксических лекарств). Иногда все же прием аминогликозидов необходим. Аминогликозиды назначает врач, который при помощи анализа крови контро- лирует и концентрацию лекарства в крови.
Витамин D
До начала приема витамина D обязательно проконсультируйтесь со своим семейным или лечащим врачом. В случае недостатка витамина D и хронической болезни почек желателен прием витамина D, исходя из определенного уровня содержания витамина D (25-OH).
Чтобы избежать передозировки витамина D, нужно отслеживать уровень витамина D в крови, частоту контрольных обследований назначает семейный врач.
| Уровень витамина D в сыворотке: | |
| авитаминоз | |
| 25–50 nmol/L | тяжелый гиповитаминоз |
| 50–75 nmol/L | гиповитаминоз |
| > 75 nmol/L | достаточный уровень |
| > 300 nmol/L | токсичный уровень |
Источник: Haiglate Liit
При приеме витамина D могут возникнуть побочные действия, которые могут зависеть от стадии тяжести хронической болезни почек (излишнее количество кальция в крови, быстрое прогрессирование хронической болезни почек и др.).
|
Осложнения хронической болезни почек
Возникновение осложнений хронической болезни почек зависит напрямую от тяжести нарушения функций почек, что может быть обнаружено при помощи определения уровня СКФ и числовых показателей альбуминурии/протеинурии. При уменьшении СКФ осложнения встречаются чаще и они становятся более тяжелыми.
Основные осложнения:
- Недоедание, одной из причин которого может быть недостаточное количество калорий и/или белка в пище.
- Метаболический ацидоз – это нарушение кислотно-щелочного баланса, причиной которого является нарушенная работа почек. Почки не фильтруют достаточно крови и из-за этого уменьшается выделение кислоты (ионов водорода).
- Содержание в крови калия начинает превышать норму (гиперкалиемия), если выделение калия уменьшается из-за нарушения функций почек. Причиной этого может быть потребление продуктов с большим содержанием калия и прием лекарств, которые нарушают выделение калия (например, ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина II, диуретики и др).
- Нарушения баланса минеральных веществ (недостаток кальция и витамина D и излишнее содержание фосфора) и болезни костной системы (ренальная остеодистрофия). Риск появления заболеваний костной системы больше всего тогда, когда хроническая болезнь почек достигает стадии тяжести 3a-5. Уровень в крови фосфора, витамина D и кальция оценивается при проведении анализа крови.
Заболевания костной системы являются частыми осложнениями хронической болезни почек, поскольку из-за повреждения почек из организма через кровь не выделяются излишние фосфаты и таким образом возникает гиперфункция паращитовидной железы (увеличивается уровень гормона паращитовидной железы – паратгормона), что, в свою очередь, является причиной вымывания кальция из костей.
Такие нарушения баланса содержания кальция и фосфора приводят в случае отсутствия лечения к нарушению окостенения, болям в костях и переломам. В случае нарушения баланса кальция и фосфора образования костной ткани (кальцификаты) начинают покрывать внутренние органы и кровеносные сосуды, что является причиной нарушения функционирования данных органов.
- Анемия может возникнуть вследствие нарушенного эритропоэза (эритро- поэзом называют процесс образования красных кровяных телец или эритро- цитов) и низкого уровня железа в крови.
- Заболевания сердечно-сосудистой системы, которые способствуют дисли- пидемии (увеличение содержания холестерина в крови и изменение его структуры).
Хроническая болезнь почек часто сопровождается заболеваниями сердца. Из-за небольшой физической активности, неправильного питания и лишнего веса может увеличиться уровень холестерина в крови, что в свою очередь, может повредить артериальные кровеносные сосуды во всех органах и увеличить риск появления сердечно-сосудистых заболеваний.
Анемия в случае хронической болезни почек
Если почки заболели или повреждены, они не продуцируют в достаточном количестве эритропоэтин (ЭПО). Эритропоэтин, выработанный почками, не- обходим для формирования в костном мозге красных кровяных телец (эритроцитов). Эритроциты занимаются транспортировкой кислорода в организме. Если почки не вырабатывают в достаточном количестве эритропоэтин, и из-за этого уменьшается количество эритроцитов, то начинает развиваться малокровие или анемия. Анемия возникает у большинства пациентов с хронической болезнью почек.
Другой распространенной причиной возникновения анемии является недостаточное содержание железа, витамина В и фолиевой кислоты.
Симптомы анемии:
- бледность
- чувство усталости
- нехватка энергии в ежедневной деятельности
- отсутствие аппетита
- нарушения сна
- снижение концентрации внимания
- головокружения и боли в голове
- учащенное сердцебиение
- одышка и нехватка воздуха
Анемия встречается чаще всего у пациентов:
- с умеренно и тяжело пораженной функцией почек (стадия тяжести хрони- ческой болезни почек 3 или 4)
- с конечной стадией почечной недостаточности (стадия тяжести 5)
Не у всех людей с хронической болезнью почек появляются симптомы анемии. Если у Вас хроническая болезнь почек, то для проверки на возможную анемию нужно определять уровень гемоглобина (Hb) в крови не реже одного раза в год. Гемоглобин является частью красных кровяных телец, которые переносят кислород по всему телу. При слишком низком уровне гемоглобина мы имеем дело с анемией — важно выяснить причину анемии, чтобы запланировать правильную схему лечения.
Лечение анемии зависит от видов вызывающих ее причин. Лечение анемии очень важно, так как оно помогает предупреждать заболевания сердца и возникновение других проблем со здоровьем. Если у Вас уже есть какое-либо заболевание сердца, то лечение анемии поможет уменьшить риск его прогрессирования.
Возможности лечения анемии:
- Специальное лечение лекарствами, стимулирующими эритропоэтин (ESA). Врач обсудит с Вами пользу и риски ESA до начала лечения и проконтролирует действие ESA во время лечения. Лечение ESA не всегда оправдано, иногда достаточно приема препаратов с железом.
- Железосодержащие препараты. Для большинства людей прием железо-содержащих препаратов безопасен. Если у Вас аллергия на некоторые лекарства, сообщите об этом врачу. В некоторых редких случаях побочными действиями препаратов железа могут быть низкое кровяное давление, тошнота, рвота, понос, и возникновение избытка железа в организме. Некоторые реакции могут быть опасными и повредить здоровью.
- Врач сделает анализ Вашей крови для контроля содержания в ней железа и вынесет решение по поводу более безопасного и правильного метода для приема препаратов с железом. Железо можно принимать как в виде еды, таблеток, так и через инъекции.
- Витамин B12 или фолиевая кислота. Эти препараты помогают сбалансировать лечение анемии. Для того, чтобы помочь обеспечить согласованное и безопасное лечение, врач может в случае хронической болезни почек и анемии порекомендовать Вам прием витамина В12 и фолиевой кислоты или добавить в Ваш рацион содержащие их продукты.
- Переливание крови. Если уровень гемоглобина в Вашей крови упадет на слишком низкий уровень, то Вам могут назначить переливание крови (красных кровяных телец). Красные кровяные тельца вводят в Ваш организм через вену и это увеличит их содержание в крови, что, в свою очередь, увеличит и снабжение организма кислородом.
|
Определите свой интервал здорового веса и старайтесь удерживать Ваш вес в его пределах. Интервал здорового веса можно легко рассчитать при помощи формулы индекса массы тела (ИМТ) (вес человека в килограммах делят на возведенный в квадрат рост человека в метрах). Лучше обсудить дополнительно с врачом, насколько действительны для Вас полученные значения.
Индекс массы тела:
- до 19 – недостаточная масса телa
- 19-24,9 – нормальный вес
- 25-29,9 – избыточная масса тела
- более 30 – ожирение
Натрий
Натрий – это минеральное вещество, которое помогает регулировать обмен жидкости между кровью и тканями в организме, функции нервной системы и сохранять кислотно-щелочной баланс. Излишний натрий влияет на объем жидкости в организме и это может быть причиной увеличения кровяного давления, а также отека ног. В случае хронической болезни почек нужно ограничить содержание натрия в пище.
Натрий находится в большом количестве в соли, а также в продуктах, в которые добавлена соль. Больше всего соли находится в готовых соусах (например соевый соус), в приправах (чесночная или луковая соль), в готовых продуктах (супы в банках, консервы, сухие супы, бульоны), в обработанных продуктах (например ветчина, бекон, колбасы, копченая рыба), в соленых снэках, картофельных чипсах, соленых орехах и печеньях, в большинстве продуктов быстрого приготовления.
Некоторые рекомендации для уменьшения потребления соли:
- Покупайте свежие продукты и готовьте из них дома.
- Выбирайте продукты с меньшим содержанием соли. Не используйте при приготовлении продуктов соли больше, чем одну щепотку.
- Избегайте добавления соли во время еды.
- При добавлении приправ используйте свежие или сушеные травы и пряности, лимонный сок, ароматический уксус.
- Не используйте заменители соли, если врач их не рекомендовал. Большинство заменителей соли содержит излишнее количество калия.
- Старайтесь не есть фастфуд и готовые продукты, так как они содержат много скрытой соли.
- Внимательно читайте этикетки, чтобы выбирать продукты с меньшим содержанием соли.
Белки
Белки необходимы для нормальной деятельности мышц и тканей, для заживания ран и борьбы с инфекциями. Белки могут быть животного и растительного происхождения. Для ежедневной деятельности необходимы оба вида белков. Источниками животных белков являются, например, яйца, рыба, курица, красное мясо, молочные продукты и сыр. Источниками растительных белков являются овощи и зерновые культуры, бобовые и орехи.
В случае хронической болезни почек потребление как слишком большого, так и слишком малого количества белка может ухудшить состояние Вашего здоровья. Сбалансированное потребление белков поможет Вам уменьшать как нагрузку на почки, так и содержание конечных продуктов обмена веществ в крови, и таким образом замедлить прогрессирование заболевания. В то же время белковые продукты нельзя полностью исключать из рациона, так как безбелковая диета может стать причиной слабости, усталости и недоедания. Врач поможет Вам определить, сколько белка должна содержать Ваша пища в зависимости от состояния функции почек. Если из-за хронической болезни почек в пище ограничено содержание белков, то это значит, что может существенно уменьшиться и источник калорий. В таком случае Вы должны получать недостающие калории из других источников, которые не содержат белка. Например, можно увеличить потребление углеводов или добавить в свой рацион растительные жиры.
Некоторые рекомендации для разумного потребления белков:
- Вы должны знать, какое количество белков Вы можете потреблять за один день.
- Изучите, какие продукты содержат белок и выберите среди них наиболее подходящие для Вас.
- Старайтесь съедать за один раз небольшое количество белка.
Калий
Калий является важным минеральным веществом, которое помогает правильной работе мышц, нервов и сердца. Слишком высокое или слишком низкое количество калия в крови может быть опасным для организма. Обычно излишний калий удаляется из организма через почки. Если хроническая болезнь почек прогрессирует, то уровень калия в крови начинает расти, поскольку почки не способны более выводить из организма излишний калий (см. “Осложнения хронической болезни почек”). Уровень в крови калия оценивается регулярно при проведении анализа крови. Если содержание калия в крови слишком низкое, Ваш врач может назначить заменители калия. В случае, если содержание калия слишком высокое, назначаются лекарства, которые могут сбалансировать уровень калия в крови. Содержание калия в организме можно успешно регулировать и при помощи изменения диеты.
Если Вы должны ограничить потребление продуктов, содержащих калий, то:
- Изучите, какие продукты содержат наибольшее и наименьшее количество калия и делайте выбор в сторону здорового рациона.
- Внимательно читайте этикетки, чтобы выбирать продукты, не содержащие хлорид калия.
Фосфор и кальций
Фосфор является минеральным веществом, играющим важную роль в функционировании клеток, в регуляции мышечной работы, деятельности мозга и нервной системы, в формировании зубов и костей. Фосфор получают прежде всего из продуктов животного происхождения. Здоровые почки выделяют из организма излишние фосфаты, но в случае хронической болезни почек на далеко зашедших стадиях почки могут не справляться с этой задачей.
Кальций является минеральным веществом, важным для формирования цельных, здоровых костей и зубов, для свертывания крови и для функционирования сердца и нервов. Несколько продуктов, которые являются хорошими источниками кальция, часто содержат слишком много фосфора.
Если содержание фосфора в крови слишком большое, то содержание кальция уменьшается и кальций вымывается из костей. Кальций начинает накапливаться в кровеносных сосудах, суставах, мышцах и сердце – там, где обычно он не должен быть (см. “Осложнения хронической болезни почек”).
Для того, чтобы предупредить вымывание кальция из костей и уменьшить уровень фосфатов в крови, нужно ограничить потребление продуктов, которые содержат в большом количестве фосфор (например молочные продукты, бобы, горох, орехи, семена, продукты из зерновых культур, кока-кола).
Врач может назначить Вам лекарства, которые называют фосфор-связывающими препаратами. Лекарство нужно принимать во время еды согласно назначенной врачом частоте. Лекарство связывает фосфор таким образом, что он не может попасть в кровь.
- В некоторые упакованные продукты добавляется фосфор. Чтобы избежать потребление излишнего фосфора, обязательно прочитайте этикетку.
Потребление жидкости
В случае легкой и умеренной стадии тяжести хронической болезни почек потребление жидкости обычно не ограничивают. Обсудите с врачом или медсестрой, сколько Вы должны потреблять жидкости. Если Вы чувствуете, что в теле начи- нает накапливаться жидкость и ноги опухают, обязательно проинформируйте об этом врача. Если болезнь почек все больше прогрессирует, может понадобится ограничение суточных объемов потребляемой воды.
Если врач предписал Вам ограниченное потребления жидкости, то:
- Уточните, какое максимальное количество жидкости Вы можете потреблять за сутки. Каждый день начинайте с наполнения кувшина разрешенным количеством воды. Если в течение дня Вы пьете также кофе или чай, вылейте из кувшина соответствующее количество жидкости. Если кувшин опустел, то это значит, что уже Вы использовали назначенный лимит жидкости.
- Нужно помнить, что многие твердые продукты также содержат жидкость, также нужно для расчета потребляемой жидкости необходимо учитывать и жидкость в супах.
- Старайтесь выбирать полезные здоровью напитки. Контролируйте содер- жание сахара, фосфора и кальция в напитках.
- Если иногда Вы едите консервы, то жидкость из консервов также учитывайте в расчете дневного лимита или сливайие лишнюю жидкость из консервной банки перед едой.
Если Вы вегетарианец
Если Вы вегетарианец, то oбязательно проинформируйте об этом своего врача. Диета вегетарианцев может содержать продукты со слишком большим количеством калия и фосфора, и, в то же время, содержать меньше белка. С каждодневной пищей нужно получать сбалансированное и правильно скомбинированное количество растительных белков и необходимое количество калорий. В то же время нужно держать под контролем уровень калия и фосфора в крови. Если еда недостаточно калорийна, то для производства энергии организм начинает потреблять белки.
|
Курение может оказывать серьезное долговременное действие на функции почек. Курение повреждает кровеносные сосуды. Люди с хронической болезнью почек чаще подвержены заболеваниям сердечно-сосудистой системы, чем здоровые люди. Курение играет при этом роль вспомогательного фактора риска. Если у Вас хроническая болезнь почек, то вместе с врачом нужно найти лучший способ бросить курить.
В случае хронической болезни почек потребление алкоголя не противопоказано полностью. Однако принимать алкоголь можно только в очень умеренных количествах. Излишнее потребление алкоголя может повредить печень, сердце и мозг и стать причиной серьезных проблем со здоровьем.
Женщинам не рекомендуется употреблять алкоголь в количестве более 1-2 единиц, а мужчинам – более 2-3 единиц за день. В течение одной недели по крайней мере три дня подряд нужно сделать безалкогольными. Одна единица алкоголя приравнивается с 10 граммами абсолютного алкоголя. Одной единицей является, например, крепкий алкогольный напиток (4 сл), рюмка вина (12 сл) или 250 мл 4% пива.
Физическая активность
Физическая активность и занятия спортом в случае хронической болезни почек не противопоказаны. Наоборот, достаточный объем физической активности помогает лучше справляться с болезнью.
Умеренная физическая активность важна, так как:
- дает Вам энергию
- улучшается сила и упругость мышц
- помогает Вам расслабиться
- помогает удерживать кровяное давление под контролем
- уменьшает содержание холестерина и триглицеридов в крови
- улучшает сон, делает его более глубоким
- помогает удерживать здоровый вес
- помогает предупреждать возникновение заболеваний сердца и диабета
- растет уверенность в себе и улучшается общее самочувствие
Каждый день Вы можете тренироваться только небольшой период времени, но влияние тренировки длится весь день. До начала регулярных тренировок обязательно поговорите со своим врачом. Врач может помочь Вам выбрать подходящие виды спорта исходя из Вашего состояния здоровья и раннего опыта тренировок. При необходимости лечащий врач направит Вас на консультацию к врачу восстановительной медицины.
Хорошо подходят аэробные тренировки – ходьба, скандинавская ходьба, походы, плавание, водная гимнастика, езда на велосипеде (как в помещениях, так и на открытом воздухе), езда на лыжах, аэробика или другая деятельность, где необходима работа большой группы мышц. Если предпочитаются более спокойные тренировки, то для этого хорошо подходит йога.
Если Вы ранее не занимались спортом регулярно, то начинайте с легких тренировок, которые длятся 10-15 минут в день. Постепенно увеличивая нагрузку, Вы можете увеличить продолжительность тренировки до 30-60 минут и Вы тренироваться в большинстве дней недели. Начните свою тренировку с разминки и заканчивайте растяжкой, эти упражнения помогут Вам предупредить травмы. Старайтесь встроить свой график тренировок в план дня — тренировки можно проводить, например, утром или вечером. После основного приема пищи нужно подождать с тренировкой примерно один час. Также не рекомендуется проводить тренировки непосредственно перед сном (приблизительно один час).
Самым простым способом контролировать то, насколько Вам подходит трени- ровка:
- во время тренировки Вы должны быть способны говорить с компаньоном без одышки.
- в течение приблизительно одного часа после тренировки пульс должен восстановиться, самочувствие должно обычным. Если данные пункты не выполнены, то в следующий раз нужно тренироваться в более спокойном режиме
- мышцы не должны болеть настолько, чтобы это было препятствием для следующей тренировки
- интенсивность тренировки должна быть на уровне удобной нагрузки
И все же есть некоторые знаки, говорящие о том, что Вы должны отказаться от тренировок или прервать их:
- чувствуете себя очень уставшим
- во время тренировки возникает одышка
- чувствуете боль в груди, частота сердцебиений учащается внезапно или становится нерегулярной.
- чувствуете боль в животе
- в мышцах ног возникают спазмы
- возникает головокружение или сонливость
Помните, что регулярная физическая активность не дает “разрешение” на неконтролируемое потребление продуктов, которые должны быть ограничены. Диета и тренировка должны действовать совместно. Если Вы чувствуете, что кроме увеличения физической активности вырос и Ваш аппетит, обсудите это с врачом или диетологом. Они помогут изменить рацион так, чтобы количество потребляемых калорий было бы достаточным.
|
Человек может рассердиться, обвинять других и отрицать ситуацию – это первичные нормальные эмоции, но по прошествии некоторого времени человек должен начать признавать болезнь и привыкнуть к ней. После этого уже можно справится с необходимыми изменениями жизни, исходящих из хронической болезни почек. Если негативные чувства остаются сильными на протяжении времени и являются причиной ежедневных проблем, о них обязательно нужно рассказать врачу. На приеме у врача легче говорить о том, что является причиной физического неудобства: усталость, плохое самочувствие, головокружение и др. О своих чувствах всегда говорить сложнее и этого стараются избегать. Забота о психологическом состоянии также важна, признание своих чувств и воз- можность высказаться о них позволяют нам освободиться от них, и врач сможет найти возможность Вам помочь.
Стресс в основном появляется из-за изменений, которые нужно вводить в свою жизнь: менять рацион питания, зависимый от состояния почечной функции, привыкнуть к заболеванию, помнить о приеме лекарств. Вы можете получить много новой информации одновременно, и понимание ее может быть сложным. Лучший способ справиться со стрессом – признать, что проблема существует, ей нужно заниматься и это займет время. Общее плохое самочувствие и усталость (как физическая, так и эмоциональная) могут в какой-то момент довольно частыми. Вы можете чувствовать себя усталым и легко уязвимым вплоть до слез. Может быть представлено несколько симптомов – например, раздражительность, потеря личности, потеря интереса к происходящему вокруг, проблемы со сном. Эмоциональное истощение является причиной общей усталости. Такое состояние может возникнуть и прогрессировать медленно и практически незаметно. Если чувство печали уже становится отчаянным или безнадежным, из-за усталости нет больше мотивации делать что-либо, и такое состояние длится дольше чем 2 недели, то нужно проинформировать об этом врача.
Не смотря на то, что Вы не можете изменить диагноз, со своей стороны Вы можете сделать много для того, чтобы лучше справиться с болезнью:
- Обратите внимание на свои эмоции, не отрицайте их. Даже если Вы думаете, что эти эмоции не связаны с болезнью, расскажите о них, так как удержание в себе эмоций увеличивает стресс. Поделитесь ими с людьми, которым Вы доверяете – близкими, друзьями, своим врачом, медсестрой. Никто не может читать Ваши мысли, но люди всегда могут прийти Вам на помощь.
- Находите и читайте информацию о хронической болезни почек и о ее лечении, будьте активны при принятии решений, касающихся плана лечения. Не бойтесь задавать вопросы. До визита к врачу запишите все свои возникшие вопросы. Многие пациенты признают, что информированность о своей болезни и лечении помогает им чувствовать себя задействованным в процессе лечения. Если Вам кажется, что Вы не можете запомнить всю сказанное доктором, возьмите с собой на прием близкого человека или запишите полученную важную информацию.
- Старайтесь активно менять свой образ жизни и придерживайтесь реко- мендаций врача.
- Позаботьтесь о себе. Порадуйте себя любимыми занятиями: слушайте успокаивающую музыку, читайте любимую литературу или журналы, посещайте театр, совершайте прогулки на природе. Совершенно нормально сообщать людям о том, что Вы чувствуете, что не хотите и не успеваете участвовать в социальной деятельности.
- Если Вы чувствуете, что не хотите говорить о своих тревогах и обсуждать их, ведите дневник. Иногда запись своих мыслей помогает лучше справиться со своими чувствами и это в какой-то момент может облегчить и разговоры о них.
- При необходимости нужно прибегнуть к профессиональной помощи. В случае постоянных социальных проблем и перепадов настроения спросите врача, к какому специалисту Вы должны обратиться.
- Принимайте помощь, если Вы нуждаетесь в ней. Если люди предлагают помощь, значит они действительно хотят Вам помочь. Это придает им уверенность в том, что они участвуют в Вашей жизни и Вы нуждаетесь в них. Ваши близкие и друзья могут быть основным опорным пунктом Вашей поддержки.
- Местные объединения пациентов с хронической болезнью почек или группы поддержки являются хорошими местами для общения с другими пациентами. Там Вы можете получить и практические советы, обучающие курсы и эмо- циональную поддержку.
Свободное время и отпуск
Не отказывайтесь от своих любимых занятий и хобби. Они помогут Вам расслабиться, держать контакт с друзьями и отвлечься. Вы сами можете решить, насколько много Вы хотите говорить о своей болезни. Отдых является важным, так как это то время, которое Вы можете провести со своими близкими вдалеке от ежедневных обязанностей. Если Вы планируете путешествие, проинформируйте об этом врача. Проконтролируйте, сделаны ли Вам необходимые анализы, запасены ли все необходимые лекарства, и узнайте, в какие медицинские учреждения при необходимости можно будет обратиться.
Возможность работы является для всех людей важным источником хорошей самооценки и удовлетворенности своей жизнью. Диагноз хронической болезни почек еще не значит, что Ваша трудоспособность потеряна вплоть до того момента, когда заболевание начнет непосредственно влиять на деятельность, связанную с работой и ежедневными обязанностями (например, ограничения во время заместительного лечения для почек, которые становятся необходимыми в последних стадиях тяжести хронической болезни почек). Конечно, Вы должны обсудить с врачом и допустимые в случае Вашей болезни продолжительность рабочих часов и виды работы (например, поднятие тяжести). Ваш лечащий врач сможет направить Вас на прием к врачу восстановительного лечения, который научит Вас правильным движениям или рабочим приемам. Вашего работодателя нужно проинформировать о том, нуждаетесь ли Вы в изменениях рабочего режима.
Медицинское страхование В Эстонии действует система медицинского страхования, работающая на принципах солидарного страхования. Принцип солидарности означает, что все лица, имеющие медицинскую страховку, получают одинаковую медицинскую помощь, независимо от объема их денежного вклада, личных медицинских рисков или возраста. Право на медицинское страхование есть у людей, которые являются постоянными жителями Эстонии или находятся в Эстонии на основании срочного вида на жительство, или права на жительство, если за них выплачивается социальный налог. Кроме этих категорий, право на медицинское страхование имеют дети в возрасте до 19 лет, школьники, студенты, военнослужащие срочной службы, беременные, безработные, находящиеся в отпуске по уходу за ребенком, супруги-иждивенцы, пенсионеры, опекуны инвалидов, лица с частичной или отсутствующей трудоспособностью и лица, заключившие договор о добровольном страховании. Расходы на лечение застрахованного человека оплачивает Больничная касса. Статус медицинского страхования Вы можете проконтролировать на государственном портале www.eesti.ee в рубрике “Данные о медицинском страховании и семейном враче”.
Денежные компенсации Больничная касса платит застрахованным лицам многие денежные компенсации, такие как компенсации по нетрудоспособности, дополнительная компенсация за лекарства и компенсации за услуги лечение зубов и искусственного оплодотворения. Подробную информацию о денежных компенсациях Вы можете прочитать на интернет-странице http://haigekassa.ee/ru/cheloveku/denezhnye-kompensacii Лекарства, медицинские вспомогательные средства и вспомогательные средстваЛьготные лекарства
Не смотря на то, что лекарства сейчас очень дорогие, часть их стоимости помогает компенсировать Больничная касса. Льготная скидка на лекарства, т.е. полная и частичная оплата лекарств является одним из способов обеспечения населения доступными по цене лекарствами. Это помогает избегать такой ситуации, когда человек не может начать необходимое лечение из-за слишком высокой цены на него. При покупке каждого рецепта покупатель должен оплатить обязательную долю самофинансирования, которая зависит от льготной ставки на данном рецепте. Ее величина составляет около 1-3 евро. К оставшейся части цены рецепта применяется льготная ставка согласно проценту выписанного рецепта. Таким образом покупатель дополнительно к обязательной доле финансирования платит и оставшуюся после вычета льготы часть цены. В случае, если для данного лекарства установлена предельная цена и цена покупаемого лекарства превышает предельную цену, то кроме доли обязательного финансирования и доли, оставшейся после вычета льготы, покупатель должен оплатить и часть цены, превышающей предельную цену. Последнюю долю называют часть стоимости рецепта, оплату которой невозможно избежать при выборе дорогой лекарственной упаковки. Покупатель рецепта при рациональном выборе лекарства с таким же действующим веществом, но со стоимостью не выше предельной цены может сэкономить значительные суммы.
Медицинские вспомогательные средстваБольничная касса компенсирует застрахованным необходимые медицинские вспомогательные средства, которые используются на дому и с помощью которых можно лечить болезни и травмы или применение которых препятствует углублению болезни. Потребность в медицинских вспомогательных средствах оценивает лечащий врач и оформляет дигитальную карту для приобретения медицинского вспомогательного средства со льготой. Для покупки медицинского вспомогательного средства нужно обратиться в аптеку или в фирму, заключившую договор с Больничной кассой и предоставить взятый с собой документ, удостоверяющий личность.
Подробную информацию о льготных лекарствах и медицинских вспомогательных средствах Вы можете прочитать на интернет-странице.
Вспомогательные средства можно купить или взять в прокат на основании личной карты вспомогательных средств.
Основанием ходатайства о получении личной карты вспомогательных средств является справка от врача или потребность в вспомогательном средстве, которое было установлено реабилитационной группой специалистов. Потреб- ность во вспомогательном средстве не должна быть зафиксирована в справке врача или реабилитационном плане с точностью кода ISO, но должна быть записана в понятной для всех форме. Из нее должно быть ясно, в каком именно вспомогательном средстве нуждается человек. В случае некоторых вспомогательных средств (например протезы голени, инвалидные кресла, инвароллеры и др.) потребность смогут определить только врач-специалист или реабилитационная группа специалистов.
Точную информацию по поводу вспомогательных средств Вы можете найти на интернет-странице.
Оценка работоспособности Начиная с 1 января 2017 года вместо нетрудоспособности оценивается трудоспособность. Трудоспособность и/или порок здоровья определяют индивидуально для каждого человека соответственно его состоянию здоровья. Трудоспособность оценивает касса по безработице и порок здоровья определяет департамент социального страхования.
Оценка трудоспособности — это окончательное установление трудоспособ- ности человека, при этом учитывается состояние здоровья человека и оценка своей трудоспособности самим человеком. Касса по безработице подтверждает частичную трудоспособность или ее отсутствие на срок до пяти лет, до не дольше года вступления в пенсионный возраст. Дополнительную информацию об оценке трудоспособности Вы можете найти на интернет-странице кассы по безработице.
Определение порока здоровья
Порок, недостаток здоровья – это возникшая по причине состояния здоровья ущербность или отклонение, в случае которых у человека возникают препятст- вия и проблемы со способностью справится с ежедневной деятельностью и участием в жизни общества.
Ходатайствовать об установлении порока здоровья возможно, если:
- из-за проблем со здоровьем Вам трудно справиться с ежедневной деятел ностью и участвовать в жизни общества
- по сравнению с Вашими ровесниками Вы чаще нуждаетесь в руководстве, контроле и помощи
- About Chronic Kidney Disease: a Guide for Patients. National Kidney Foundation. 2013–2014.
- Chronic Kidney Disease (CKD). National Institute of Diabetes and Digestive and Kidney Diseases.
- Description of High Blood Pressure.
- Diabeet. Patsiendi infomaterjal. Ida-Tallinna Keskhaigla.
- D-vitamiinist. Patsiendijuhend. TÜ Kliinikum 2014.
- End Stage Renal Disease. New Patient Education Manual 2012. Carolinas HealthCare System Renal Services. Charlotte, North Carolina.
- Kidney Disease Education. DaVita Inc.
- Hidden Health Risks. Kidney Disease, Diabetes, and High Blood Pressure. National Kidney Foundation, 2014.
- Kroonilise neeruhaiguse ennetus ja käsitlus, RJ-N/16.1-2017 Ravijuhendite nõukoda. 2017.
- Kuidas tervislikult toituda.
- Living with Kidney Disease A comprehensive guide for coping with chronic kidney Disease. Second edition. Ministry of Health and Kidney Health New Zealand. 2014. Wellington: Ministry of Health.
- National Kidney Foundation. A to Z Health Guide.
- Rosenberg, M., Luman, M., Kõlvald, K., Telling, K., Lilienthal K., Teor, A., Vainumäe, I., Uhlinova, J., Järv, L. (2010). Krooniline neeruhaigus – vaikne ja salajane haigus. Tartu Ülikooli Kirjastus.
- Sprague, S.M. (2012). The value of measuring Bone Mineral Density in CKD non-dialysis & dialysis patients. Compact Renal.
- The Emotional Effects of Kidney Failure.
- Täiskasvanute kõrgvererõhktõve patsiendijuhend, PJ-I/4.1-2015 Ravijuhendite Nõukoda. 2015
- Virtanen, J. Metaboolne atsidoos. Eesti Arst 2016; 95 (10): 650–655.
Низкий уровень калия (гипокалиемия) — Клиника Мэйо
Низкий уровень калия (гипокалиемия) означает более низкий, чем обычно, уровень калия в кровотоке. Калий помогает передавать электрические сигналы клеткам вашего тела. Это критически важно для правильного функционирования нервных и мышечных клеток, особенно клеток сердечной мышцы.
Обычно уровень калия в крови составляет от 3,6 до 5,2 миллимолей на литр (ммоль / л). Очень низкий уровень калия (менее 2,5 ммоль / л ) может быть опасным для жизни и требует срочной медицинской помощи.
Получите самые свежие советы по здоровью от клиники Мэйо. в ваш почтовый ящик.
Зарегистрируйтесь бесплатно и будьте в курсе новостей достижения, советы по здоровью и актуальные темы о здоровье, например, COVID-19, плюс советы экспертов по поддержанию здоровья.
Узнайте больше о нашем использовании данныхЧтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие Информация выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другими информация, которая у нас есть о вас.Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию (PHI). Если мы объединим эту информацию с вашей PHI, мы будем рассматривать всю эту информацию как PHI, и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о конфиденциальности. практики. Вы можете отказаться от рассылки по электронной почте. в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
Подписывайся!
Спасибо за подписку
Наша электронная рассылка Housecall будет держать вас в курсе на последней информации о здоровье.
Сожалеем! Наша система не работает. Пожалуйста, попробуйте еще раз.
Что-то пошло не так на нашей стороне, попробуйте еще раз.
Пожалуйста, попробуйте еще раз
11 июля 2020 г. Показать ссылки- Адамс Дж. Калий. В: Экстренная медицина: основы клинической практики. 2-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2013. https://www.clinicalkey.com. По состоянию на 5 мая 2017 г.
- Гипокалиемия.Руководства Merck: Руководство Merck для специалистов в области здравоохранения. http://www.merckmanuals.com/professional/endocrine_and_metabolic_disorders/electrolyte_disorders/hypokalemia.html. По состоянию на 5 апреля 2017 г.
- Mount DB и др. Причины гипокалиемии у взрослых. http://www.uptodate.com/home. По состоянию на 5 апреля 2017 г.
- Mount DB и др. Клинические проявления и лечение гипокалиемии у взрослых. http://www.uptodate.com/home. По состоянию на 5 апреля 2017 г.
- Калий, сыворотка.Медицинские лаборатории Мэйо. http://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/81390. По состоянию на 28 апреля 2017 г.
.
Гиперкалиемия (высокий уровень калия в крови): симптомы, причины и лечение
Обзор
Что такое гиперкалиемия (высокий уровень калия)?
Гиперкалиемия возникает, когда уровень калия в крови становится слишком высоким.Калий — это важное питательное вещество, содержащееся в продуктах питания. Это питательное вещество помогает вашим нервам и мышцам функционировать. Но слишком много калия в крови может повредить сердце и вызвать сердечный приступ. Вы не всегда можете сказать, когда у вас высокий уровень калия.
Что такое безопасный или нормальный уровень калия?
Типичный уровень калия для взрослого человека составляет от 3,5 до 5,0 миллимолей на литр (ммоль / л). Гиперкалиемия возникает, когда уровень превышает 5,5 ммоль / л. Показатель выше 6,5 ммоль / л может вызвать проблемы с сердцем, требующие немедленной медицинской помощи.
У кого может быть гиперкалиемия (высокий уровень калия)?
Гиперкалиемией может заболеть любой человек, даже дети. Вы можете подвергнуться большему риску, если у вас есть:
Симптомы и причины
Что вызывает гиперкалиемию (высокий уровень калия)?
Ваши почки фильтруют калий из продуктов и напитков, которые вы потребляете. Когда вы писаете, ваше тело избавляется от избытка калия. При гиперкалиемии в вашем организме слишком много калия, чтобы почки могли его вывести. В результате в крови накапливается калий.
Помимо таких состояний, как заболевание почек, эти факторы также способствуют гиперкалиемии:
- Диета с высоким содержанием калия, которая может быть результатом добавок калия и заменителей соли.
- Лекарства, содержащие калий, например, некоторые лекарства от высокого кровяного давления.
Каковы симптомы гиперкалиемии (высокий уровень калия)?
Многие люди с легкой гиперкалиемией не имеют симптомов или симптомов, которые легко игнорировать. Симптомы часто приходят и уходят и могут постепенно проявляться в течение недель или месяцев.Опасно высокий уровень калия влияет на сердце и вызывает внезапное появление опасных для жизни проблем. Симптомы гиперкалиемии включают:
Диагностика и тесты
Как диагностируется гиперкалиемия (высокий уровень калия)?
Поскольку у большинства людей симптомы отсутствуют, вы можете не знать, что у вас высокий уровень калия, пока не сдадите обычный анализ крови. Тест на калий в сыворотке измеряет уровень калия в крови. Ваш лечащий врач также может назначить электрокардиограмму (ЭКГ). Этот тест показывает изменения сердечного ритма, вызванные гиперкалиемией.
Ведение и лечение
Каковы осложнения гиперкалиемии (высокий уровень калия)?
Тяжелая гиперкалиемия может возникнуть внезапно. Это может вызвать опасные для жизни изменения сердечного ритма (аритмию), которые вызывают сердечный приступ. Даже легкая гиперкалиемия может со временем повредить ваше сердце, если вы не будете лечиться.
Как управляется или лечится гиперкалиемия (высокий уровень калия)?
Лечение зависит от уровня калия. Варианты включают:
- Мочегонные средства: Эти препараты, также называемые водными таблетками, заставляют вас чаще мочиться.Ваше тело избавляется от калия в основном с мочой.
- Внутривенная (IV) терапия: Чрезвычайно высокий уровень калия требует немедленного лечения. Вы получите внутривенное вливание кальция, чтобы защитить свое сердце. Затем вы получите инфузию инсулина, который помогает перемещать калий в клетки крови. Вы также можете вдыхать лекарство от астмы под названием альбутерол, чтобы еще больше снизить уровень калия.
- Медикаментозное лечение: Многие люди видят улучшение после прекращения или смены определенных лекарств от артериального давления или других препаратов, повышающих уровень калия.Ваш лечащий врач может определить, какие лекарства следует изменить.
- Связующие калий: Ежедневное лекарство связывает избыток калия в кишечнике. Вы выделяете калий, когда кормите. Ваш врач может порекомендовать связующие, если другие методы лечения не снижают уровень калия. Связывающие калий препараты бывают пероральными и в форме клизм.
- Диализ: Если уровень калия остается высоким или у вас наблюдается почечная недостаточность, вам может потребоваться диализ. Это лечение помогает почкам удалять из крови избыток калия.
Профилактика
Как предотвратить гиперкалиемию (высокий уровень калия)?
Если у вас была гиперкалиемия или вы находитесь в группе риска, диета с низким содержанием калия — лучший способ защитить ваше здоровье. Возможно, вам придется сократить или полностью исключить некоторые продукты с высоким содержанием калия, например:
- Спаржа.
- Авокадо.
- Бананы.
- Цитрусовые и соки, например апельсины и грейпфруты.
- Вареный шпинат.
- Дыни, такие как медвяная роса и дыня.
- Нектаринов.
- Картофель.
- Чернослив, изюм и прочие сухофрукты.
- Тыква и кабачки зимой.
- Заменители соли, содержащие калий.
- Помидоры и продукты на основе томатов, такие как соусы и кетчуп.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гиперкалиемией (высоким содержанием калия)?
Изменения в диете и лекарствах часто помогают в легких случаях гиперкалиемии.При правильном уходе у большинства людей не возникает долгосрочных осложнений от гиперкалиемии. Ваш лечащий врач может назначить более частые анализы крови, чтобы убедиться, что ваш уровень калия находится в пределах здорового диапазона.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затрудненное дыхание.
- Сильная мышечная слабость или утомляемость.
- Сильная боль в животе, рвота или диарея.
- Слабый пульс, боль в груди или признаки сердечного приступа.
Какие вопросы я должен задать своему врачу?
Если у вас гиперкалиемия (высокий уровень калия), вы можете спросить своего врача:
- Почему я заболела гиперкалиемией?
- Как часто мне следует сдавать анализ крови для проверки на гиперкалиемию?
- Сколько калия мне следует получать в ежедневном рационе?
- Каких продуктов или добавок мне следует избегать?
- Какие заменители соли я могу использовать?
- Каковы риски лечения и побочные эффекты?
- Могу ли я получить почечную недостаточность или другие проблемы из-за гиперкалиемии?
- Какая последующая помощь мне понадобится после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Поскольку гиперкалиемия редко вызывает симптомы, вы можете быть удивлены, когда анализ крови покажет, что у вас высокий уровень калия.Диета с низким содержанием калия может защитить ваше здоровье. Ваш лечащий врач может определить, сколько калия вам нужно, или при необходимости свяжет вас с диетологом. Диетолог может помочь вам составить план питания, который обеспечит поступление в ваш рацион нужного количества калия. Ваш поставщик также может изменить ваши лекарства. Уровень калия, который достигает опасно высокого уровня, может быть опасным для жизни. Если вы подвержены риску гиперкалиемии, ваш врач будет внимательно следить за уровнем калия.
Гиперкалиемия (высокий уровень калия в крови): симптомы, причины и лечение
Обзор
Что такое гиперкалиемия (высокий уровень калия)?
Гиперкалиемия возникает, когда уровень калия в крови становится слишком высоким.Калий — это важное питательное вещество, содержащееся в продуктах питания. Это питательное вещество помогает вашим нервам и мышцам функционировать. Но слишком много калия в крови может повредить сердце и вызвать сердечный приступ. Вы не всегда можете сказать, когда у вас высокий уровень калия.
Что такое безопасный или нормальный уровень калия?
Типичный уровень калия для взрослого человека составляет от 3,5 до 5,0 миллимолей на литр (ммоль / л). Гиперкалиемия возникает, когда уровень превышает 5,5 ммоль / л. Показатель выше 6,5 ммоль / л может вызвать проблемы с сердцем, требующие немедленной медицинской помощи.
У кого может быть гиперкалиемия (высокий уровень калия)?
Гиперкалиемией может заболеть любой человек, даже дети. Вы можете подвергнуться большему риску, если у вас есть:
Симптомы и причины
Что вызывает гиперкалиемию (высокий уровень калия)?
Ваши почки фильтруют калий из продуктов и напитков, которые вы потребляете. Когда вы писаете, ваше тело избавляется от избытка калия. При гиперкалиемии в вашем организме слишком много калия, чтобы почки могли его вывести. В результате в крови накапливается калий.
Помимо таких состояний, как заболевание почек, эти факторы также способствуют гиперкалиемии:
- Диета с высоким содержанием калия, которая может быть результатом добавок калия и заменителей соли.
- Лекарства, содержащие калий, например, некоторые лекарства от высокого кровяного давления.
Каковы симптомы гиперкалиемии (высокий уровень калия)?
Многие люди с легкой гиперкалиемией не имеют симптомов или симптомов, которые легко игнорировать. Симптомы часто приходят и уходят и могут постепенно проявляться в течение недель или месяцев.Опасно высокий уровень калия влияет на сердце и вызывает внезапное появление опасных для жизни проблем. Симптомы гиперкалиемии включают:
Диагностика и тесты
Как диагностируется гиперкалиемия (высокий уровень калия)?
Поскольку у большинства людей симптомы отсутствуют, вы можете не знать, что у вас высокий уровень калия, пока не сдадите обычный анализ крови. Тест на калий в сыворотке измеряет уровень калия в крови. Ваш лечащий врач также может назначить электрокардиограмму (ЭКГ). Этот тест показывает изменения сердечного ритма, вызванные гиперкалиемией.
Ведение и лечение
Каковы осложнения гиперкалиемии (высокий уровень калия)?
Тяжелая гиперкалиемия может возникнуть внезапно. Это может вызвать опасные для жизни изменения сердечного ритма (аритмию), которые вызывают сердечный приступ. Даже легкая гиперкалиемия может со временем повредить ваше сердце, если вы не будете лечиться.
Как управляется или лечится гиперкалиемия (высокий уровень калия)?
Лечение зависит от уровня калия. Варианты включают:
- Мочегонные средства: Эти препараты, также называемые водными таблетками, заставляют вас чаще мочиться.Ваше тело избавляется от калия в основном с мочой.
- Внутривенная (IV) терапия: Чрезвычайно высокий уровень калия требует немедленного лечения. Вы получите внутривенное вливание кальция, чтобы защитить свое сердце. Затем вы получите инфузию инсулина, который помогает перемещать калий в клетки крови. Вы также можете вдыхать лекарство от астмы под названием альбутерол, чтобы еще больше снизить уровень калия.
- Медикаментозное лечение: Многие люди видят улучшение после прекращения или смены определенных лекарств от артериального давления или других препаратов, повышающих уровень калия.Ваш лечащий врач может определить, какие лекарства следует изменить.
- Связующие калий: Ежедневное лекарство связывает избыток калия в кишечнике. Вы выделяете калий, когда кормите. Ваш врач может порекомендовать связующие, если другие методы лечения не снижают уровень калия. Связывающие калий препараты бывают пероральными и в форме клизм.
- Диализ: Если уровень калия остается высоким или у вас наблюдается почечная недостаточность, вам может потребоваться диализ. Это лечение помогает почкам удалять из крови избыток калия.
Профилактика
Как предотвратить гиперкалиемию (высокий уровень калия)?
Если у вас была гиперкалиемия или вы находитесь в группе риска, диета с низким содержанием калия — лучший способ защитить ваше здоровье. Возможно, вам придется сократить или полностью исключить некоторые продукты с высоким содержанием калия, например:
- Спаржа.
- Авокадо.
- Бананы.
- Цитрусовые и соки, например апельсины и грейпфруты.
- Вареный шпинат.
- Дыни, такие как медвяная роса и дыня.
- Нектаринов.
- Картофель.
- Чернослив, изюм и прочие сухофрукты.
- Тыква и кабачки зимой.
- Заменители соли, содержащие калий.
- Помидоры и продукты на основе томатов, такие как соусы и кетчуп.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гиперкалиемией (высоким содержанием калия)?
Изменения в диете и лекарствах часто помогают в легких случаях гиперкалиемии.При правильном уходе у большинства людей не возникает долгосрочных осложнений от гиперкалиемии. Ваш лечащий врач может назначить более частые анализы крови, чтобы убедиться, что ваш уровень калия находится в пределах здорового диапазона.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затрудненное дыхание.
- Сильная мышечная слабость или утомляемость.
- Сильная боль в животе, рвота или диарея.
- Слабый пульс, боль в груди или признаки сердечного приступа.
Какие вопросы я должен задать своему врачу?
Если у вас гиперкалиемия (высокий уровень калия), вы можете спросить своего врача:
- Почему я заболела гиперкалиемией?
- Как часто мне следует сдавать анализ крови для проверки на гиперкалиемию?
- Сколько калия мне следует получать в ежедневном рационе?
- Каких продуктов или добавок мне следует избегать?
- Какие заменители соли я могу использовать?
- Каковы риски лечения и побочные эффекты?
- Могу ли я получить почечную недостаточность или другие проблемы из-за гиперкалиемии?
- Какая последующая помощь мне понадобится после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Поскольку гиперкалиемия редко вызывает симптомы, вы можете быть удивлены, когда анализ крови покажет, что у вас высокий уровень калия.Диета с низким содержанием калия может защитить ваше здоровье. Ваш лечащий врач может определить, сколько калия вам нужно, или при необходимости свяжет вас с диетологом. Диетолог может помочь вам составить план питания, который обеспечит поступление в ваш рацион нужного количества калия. Ваш поставщик также может изменить ваши лекарства. Уровень калия, который достигает опасно высокого уровня, может быть опасным для жизни. Если вы подвержены риску гиперкалиемии, ваш врач будет внимательно следить за уровнем калия.
Гиперкалиемия (высокий уровень калия в крови): симптомы, причины и лечение
Обзор
Что такое гиперкалиемия (высокий уровень калия)?
Гиперкалиемия возникает, когда уровень калия в крови становится слишком высоким.Калий — это важное питательное вещество, содержащееся в продуктах питания. Это питательное вещество помогает вашим нервам и мышцам функционировать. Но слишком много калия в крови может повредить сердце и вызвать сердечный приступ. Вы не всегда можете сказать, когда у вас высокий уровень калия.
Что такое безопасный или нормальный уровень калия?
Типичный уровень калия для взрослого человека составляет от 3,5 до 5,0 миллимолей на литр (ммоль / л). Гиперкалиемия возникает, когда уровень превышает 5,5 ммоль / л. Показатель выше 6,5 ммоль / л может вызвать проблемы с сердцем, требующие немедленной медицинской помощи.
У кого может быть гиперкалиемия (высокий уровень калия)?
Гиперкалиемией может заболеть любой человек, даже дети. Вы можете подвергнуться большему риску, если у вас есть:
Симптомы и причины
Что вызывает гиперкалиемию (высокий уровень калия)?
Ваши почки фильтруют калий из продуктов и напитков, которые вы потребляете. Когда вы писаете, ваше тело избавляется от избытка калия. При гиперкалиемии в вашем организме слишком много калия, чтобы почки могли его вывести. В результате в крови накапливается калий.
Помимо таких состояний, как заболевание почек, эти факторы также способствуют гиперкалиемии:
- Диета с высоким содержанием калия, которая может быть результатом добавок калия и заменителей соли.
- Лекарства, содержащие калий, например, некоторые лекарства от высокого кровяного давления.
Каковы симптомы гиперкалиемии (высокий уровень калия)?
Многие люди с легкой гиперкалиемией не имеют симптомов или симптомов, которые легко игнорировать. Симптомы часто приходят и уходят и могут постепенно проявляться в течение недель или месяцев.Опасно высокий уровень калия влияет на сердце и вызывает внезапное появление опасных для жизни проблем. Симптомы гиперкалиемии включают:
Диагностика и тесты
Как диагностируется гиперкалиемия (высокий уровень калия)?
Поскольку у большинства людей симптомы отсутствуют, вы можете не знать, что у вас высокий уровень калия, пока не сдадите обычный анализ крови. Тест на калий в сыворотке измеряет уровень калия в крови. Ваш лечащий врач также может назначить электрокардиограмму (ЭКГ). Этот тест показывает изменения сердечного ритма, вызванные гиперкалиемией.
Ведение и лечение
Каковы осложнения гиперкалиемии (высокий уровень калия)?
Тяжелая гиперкалиемия может возникнуть внезапно. Это может вызвать опасные для жизни изменения сердечного ритма (аритмию), которые вызывают сердечный приступ. Даже легкая гиперкалиемия может со временем повредить ваше сердце, если вы не будете лечиться.
Как управляется или лечится гиперкалиемия (высокий уровень калия)?
Лечение зависит от уровня калия. Варианты включают:
- Мочегонные средства: Эти препараты, также называемые водными таблетками, заставляют вас чаще мочиться.Ваше тело избавляется от калия в основном с мочой.
- Внутривенная (IV) терапия: Чрезвычайно высокий уровень калия требует немедленного лечения. Вы получите внутривенное вливание кальция, чтобы защитить свое сердце. Затем вы получите инфузию инсулина, который помогает перемещать калий в клетки крови. Вы также можете вдыхать лекарство от астмы под названием альбутерол, чтобы еще больше снизить уровень калия.
- Медикаментозное лечение: Многие люди видят улучшение после прекращения или смены определенных лекарств от артериального давления или других препаратов, повышающих уровень калия.Ваш лечащий врач может определить, какие лекарства следует изменить.
- Связующие калий: Ежедневное лекарство связывает избыток калия в кишечнике. Вы выделяете калий, когда кормите. Ваш врач может порекомендовать связующие, если другие методы лечения не снижают уровень калия. Связывающие калий препараты бывают пероральными и в форме клизм.
- Диализ: Если уровень калия остается высоким или у вас наблюдается почечная недостаточность, вам может потребоваться диализ. Это лечение помогает почкам удалять из крови избыток калия.
Профилактика
Как предотвратить гиперкалиемию (высокий уровень калия)?
Если у вас была гиперкалиемия или вы находитесь в группе риска, диета с низким содержанием калия — лучший способ защитить ваше здоровье. Возможно, вам придется сократить или полностью исключить некоторые продукты с высоким содержанием калия, например:
- Спаржа.
- Авокадо.
- Бананы.
- Цитрусовые и соки, например апельсины и грейпфруты.
- Вареный шпинат.
- Дыни, такие как медвяная роса и дыня.
- Нектаринов.
- Картофель.
- Чернослив, изюм и прочие сухофрукты.
- Тыква и кабачки зимой.
- Заменители соли, содержащие калий.
- Помидоры и продукты на основе томатов, такие как соусы и кетчуп.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гиперкалиемией (высоким содержанием калия)?
Изменения в диете и лекарствах часто помогают в легких случаях гиперкалиемии.При правильном уходе у большинства людей не возникает долгосрочных осложнений от гиперкалиемии. Ваш лечащий врач может назначить более частые анализы крови, чтобы убедиться, что ваш уровень калия находится в пределах здорового диапазона.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затрудненное дыхание.
- Сильная мышечная слабость или утомляемость.
- Сильная боль в животе, рвота или диарея.
- Слабый пульс, боль в груди или признаки сердечного приступа.
Какие вопросы я должен задать своему врачу?
Если у вас гиперкалиемия (высокий уровень калия), вы можете спросить своего врача:
- Почему я заболела гиперкалиемией?
- Как часто мне следует сдавать анализ крови для проверки на гиперкалиемию?
- Сколько калия мне следует получать в ежедневном рационе?
- Каких продуктов или добавок мне следует избегать?
- Какие заменители соли я могу использовать?
- Каковы риски лечения и побочные эффекты?
- Могу ли я получить почечную недостаточность или другие проблемы из-за гиперкалиемии?
- Какая последующая помощь мне понадобится после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Поскольку гиперкалиемия редко вызывает симптомы, вы можете быть удивлены, когда анализ крови покажет, что у вас высокий уровень калия.Диета с низким содержанием калия может защитить ваше здоровье. Ваш лечащий врач может определить, сколько калия вам нужно, или при необходимости свяжет вас с диетологом. Диетолог может помочь вам составить план питания, который обеспечит поступление в ваш рацион нужного количества калия. Ваш поставщик также может изменить ваши лекарства. Уровень калия, который достигает опасно высокого уровня, может быть опасным для жизни. Если вы подвержены риску гиперкалиемии, ваш врач будет внимательно следить за уровнем калия.
Гиперкалиемия (высокий уровень калия в крови): симптомы, причины и лечение
Обзор
Что такое гиперкалиемия (высокий уровень калия)?
Гиперкалиемия возникает, когда уровень калия в крови становится слишком высоким.Калий — это важное питательное вещество, содержащееся в продуктах питания. Это питательное вещество помогает вашим нервам и мышцам функционировать. Но слишком много калия в крови может повредить сердце и вызвать сердечный приступ. Вы не всегда можете сказать, когда у вас высокий уровень калия.
Что такое безопасный или нормальный уровень калия?
Типичный уровень калия для взрослого человека составляет от 3,5 до 5,0 миллимолей на литр (ммоль / л). Гиперкалиемия возникает, когда уровень превышает 5,5 ммоль / л. Показатель выше 6,5 ммоль / л может вызвать проблемы с сердцем, требующие немедленной медицинской помощи.
У кого может быть гиперкалиемия (высокий уровень калия)?
Гиперкалиемией может заболеть любой человек, даже дети. Вы можете подвергнуться большему риску, если у вас есть:
Симптомы и причины
Что вызывает гиперкалиемию (высокий уровень калия)?
Ваши почки фильтруют калий из продуктов и напитков, которые вы потребляете. Когда вы писаете, ваше тело избавляется от избытка калия. При гиперкалиемии в вашем организме слишком много калия, чтобы почки могли его вывести. В результате в крови накапливается калий.
Помимо таких состояний, как заболевание почек, эти факторы также способствуют гиперкалиемии:
- Диета с высоким содержанием калия, которая может быть результатом добавок калия и заменителей соли.
- Лекарства, содержащие калий, например, некоторые лекарства от высокого кровяного давления.
Каковы симптомы гиперкалиемии (высокий уровень калия)?
Многие люди с легкой гиперкалиемией не имеют симптомов или симптомов, которые легко игнорировать. Симптомы часто приходят и уходят и могут постепенно проявляться в течение недель или месяцев.Опасно высокий уровень калия влияет на сердце и вызывает внезапное появление опасных для жизни проблем. Симптомы гиперкалиемии включают:
Диагностика и тесты
Как диагностируется гиперкалиемия (высокий уровень калия)?
Поскольку у большинства людей симптомы отсутствуют, вы можете не знать, что у вас высокий уровень калия, пока не сдадите обычный анализ крови. Тест на калий в сыворотке измеряет уровень калия в крови. Ваш лечащий врач также может назначить электрокардиограмму (ЭКГ). Этот тест показывает изменения сердечного ритма, вызванные гиперкалиемией.
Ведение и лечение
Каковы осложнения гиперкалиемии (высокий уровень калия)?
Тяжелая гиперкалиемия может возникнуть внезапно. Это может вызвать опасные для жизни изменения сердечного ритма (аритмию), которые вызывают сердечный приступ. Даже легкая гиперкалиемия может со временем повредить ваше сердце, если вы не будете лечиться.
Как управляется или лечится гиперкалиемия (высокий уровень калия)?
Лечение зависит от уровня калия. Варианты включают:
- Мочегонные средства: Эти препараты, также называемые водными таблетками, заставляют вас чаще мочиться.Ваше тело избавляется от калия в основном с мочой.
- Внутривенная (IV) терапия: Чрезвычайно высокий уровень калия требует немедленного лечения. Вы получите внутривенное вливание кальция, чтобы защитить свое сердце. Затем вы получите инфузию инсулина, который помогает перемещать калий в клетки крови. Вы также можете вдыхать лекарство от астмы под названием альбутерол, чтобы еще больше снизить уровень калия.
- Медикаментозное лечение: Многие люди видят улучшение после прекращения или смены определенных лекарств от артериального давления или других препаратов, повышающих уровень калия.Ваш лечащий врач может определить, какие лекарства следует изменить.
- Связующие калий: Ежедневное лекарство связывает избыток калия в кишечнике. Вы выделяете калий, когда кормите. Ваш врач может порекомендовать связующие, если другие методы лечения не снижают уровень калия. Связывающие калий препараты бывают пероральными и в форме клизм.
- Диализ: Если уровень калия остается высоким или у вас наблюдается почечная недостаточность, вам может потребоваться диализ. Это лечение помогает почкам удалять из крови избыток калия.
Профилактика
Как предотвратить гиперкалиемию (высокий уровень калия)?
Если у вас была гиперкалиемия или вы находитесь в группе риска, диета с низким содержанием калия — лучший способ защитить ваше здоровье. Возможно, вам придется сократить или полностью исключить некоторые продукты с высоким содержанием калия, например:
- Спаржа.
- Авокадо.
- Бананы.
- Цитрусовые и соки, например апельсины и грейпфруты.
- Вареный шпинат.
- Дыни, такие как медвяная роса и дыня.
- Нектаринов.
- Картофель.
- Чернослив, изюм и прочие сухофрукты.
- Тыква и кабачки зимой.
- Заменители соли, содержащие калий.
- Помидоры и продукты на основе томатов, такие как соусы и кетчуп.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гиперкалиемией (высоким содержанием калия)?
Изменения в диете и лекарствах часто помогают в легких случаях гиперкалиемии.При правильном уходе у большинства людей не возникает долгосрочных осложнений от гиперкалиемии. Ваш лечащий врач может назначить более частые анализы крови, чтобы убедиться, что ваш уровень калия находится в пределах здорового диапазона.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Затрудненное дыхание.
- Сильная мышечная слабость или утомляемость.
- Сильная боль в животе, рвота или диарея.
- Слабый пульс, боль в груди или признаки сердечного приступа.
Какие вопросы я должен задать своему врачу?
Если у вас гиперкалиемия (высокий уровень калия), вы можете спросить своего врача:
- Почему я заболела гиперкалиемией?
- Как часто мне следует сдавать анализ крови для проверки на гиперкалиемию?
- Сколько калия мне следует получать в ежедневном рационе?
- Каких продуктов или добавок мне следует избегать?
- Какие заменители соли я могу использовать?
- Каковы риски лечения и побочные эффекты?
- Могу ли я получить почечную недостаточность или другие проблемы из-за гиперкалиемии?
- Какая последующая помощь мне понадобится после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Поскольку гиперкалиемия редко вызывает симптомы, вы можете быть удивлены, когда анализ крови покажет, что у вас высокий уровень калия.Диета с низким содержанием калия может защитить ваше здоровье. Ваш лечащий врач может определить, сколько калия вам нужно, или при необходимости свяжет вас с диетологом. Диетолог может помочь вам составить план питания, который обеспечит поступление в ваш рацион нужного количества калия. Ваш поставщик также может изменить ваши лекарства. Уровень калия, который достигает опасно высокого уровня, может быть опасным для жизни. Если вы подвержены риску гиперкалиемии, ваш врач будет внимательно следить за уровнем калия.
Калий (K) в анализе крови
Обзор теста
Тест на калий проверяет количество калия в крови.Калий является одновременно электролитом и минералом. Это помогает сохранить воду (количество жидкости внутри и вне клеток тела) и электролитный баланс тела. Калий также важен для работы нервов и мышц.
Уровень калия часто меняется в зависимости от уровня натрия. Когда уровень натрия повышается, уровень калия понижается, а когда уровень натрия понижается, уровень калия повышается. На уровень калия также влияет гормон альдостерон, который вырабатывается надпочечниками.
Уровень калия может зависеть от того, как работают почки, pH крови, количество потребляемого калия, уровень гормонов в вашем теле, сильная рвота и прием определенных лекарств, таких как диуретики и добавки калия. Некоторые методы лечения рака, которые разрушают раковые клетки, также могут повысить уровень калия.
Многие продукты богаты калием, включая бананы, апельсиновый сок, шпинат и картофель. В сбалансированной диете достаточно калия для потребностей организма.Но если у вас низкий уровень калия, вашему организму может потребоваться некоторое время, чтобы начать удерживать калий. Тем временем калий по-прежнему выводится с мочой, поэтому в конечном итоге уровень калия в организме может быть очень низким, что может быть опасно.
Слишком высокий или слишком низкий уровень калия может быть серьезным. Аномальный уровень калия может вызывать такие симптомы, как мышечные судороги или слабость, тошнота, диарея, частое мочеиспускание, обезвоживание, низкое кровяное давление, спутанность сознания, раздражительность, паралич и изменения сердечного ритма.
Другие электролиты, такие как натрий, кальций, хлорид, магний и фосфат, можно проверять в образце крови одновременно с анализом крови на калий.
Почему это делается
Анализ крови на калий сдают по номеру:
- Проверяйте уровни у людей, получающих лечение такими лекарствами, как диуретики, и у людей, находящихся на диализе почек.
- Проверьте, работает ли лечение слишком низкого или слишком высокого уровня калия.
- Проверьте людей с высоким кровяным давлением, у которых могут быть проблемы с почками или надпочечниками.
- Проверьте влияние дополнительного питания (общего парентерального питания [TPN]) на уровень калия.
- Проверьте, не вызывают ли определенные виды лечения рака слишком много клеток разрушения (лизис клеток). Синдром лизиса клеток вызывает очень высокий уровень некоторых электролитов, в том числе калия.
Как подготовить
В общем, вам ничего не нужно делать перед этим тестом, если только ваш врач не скажет вам об этом.
Как это делается
Медицинский работник использует иглу для взятия пробы крови, обычно из руки.
Часы
Каково это
При взятии пробы крови игла может вообще ничего не чувствовать. Или вы можете почувствовать укол или ущипнуть.
Риски
Вероятность возникновения проблемы из-за этого теста очень мала. При заборе крови на месте может образоваться небольшой синяк.
Результаты
Тест на калий проверяет количество калия в крови. Калий — это электролит и минерал.
Нормальные значения, перечисленные здесь, называемые контрольным диапазоном, являются лишь ориентировочными. Эти диапазоны варьируются от лаборатории к лаборатории, и ваша лаборатория может иметь другой диапазон от нормального. Отчет вашей лаборатории должен содержать диапазон, который использует ваша лаборатория. Кроме того, ваш врач оценит ваши результаты на основе вашего здоровья и других факторов. Это означает, что значение, выходящее за пределы нормальных значений, перечисленных здесь, может быть нормальным для вас или вашей лаборатории.
Уровни калия в крови также меняются с возрастом.
Результат готов за 1 день.
На уровень калия могут влиять многие состояния. Ваш врач поговорит с вами о любых отклонениях от нормы, которые могут быть связаны с вашими симптомами и состоянием здоровья в прошлом.
Высокие значения
- Высокий уровень калия в крови может быть вызван повреждением почек. Это мешает почкам нормально выводить калий из крови.
- Высокий уровень калия в крови также может быть вызван условиями, при которых калий перемещается из клеток организма в кровь. Эти состояния включают тяжелые ожоги, тяжелые травмы, сердечный приступ и диабетический кетоацидоз.
- Прием слишком большого количества добавок калия также может вызвать высокий уровень калия в крови.
- Слишком много кислоты (pH) в крови повышает уровень калия, заставляя калий в клетках организма «просачиваться» из клеток в кровь.
- Некоторые лекарства, такие как антагонисты альдостерона и ингибиторы ангиотензинпревращающего фермента (АПФ), могут вызывать высокий уровень калия.
Низкие значения
- Низкий уровень калия в крови может быть вызван высоким уровнем альдостерона (гиперальдостеронизм), вырабатываемым надпочечниками.
- Другие состояния, которые могут вызвать низкий уровень калия в крови, включают тяжелые ожоги, муковисцидоз, расстройство, связанное с употреблением алкоголя, синдром Кушинга, обезвоживание, недоедание, рвоту, диарею и некоторые заболевания почек, такие как синдром Барттера.Синдром Барттера — это состояние, характеризующееся увеличением определенных клеток почек. Это чаще встречается у детей и может быть связано с аномально низким ростом (карликовостью). Причина синдрома Барттера до конца не известна.
- Лекарства, такие как диуретики, являются частой причиной низкого уровня калия.
Список литературы
Цитаты
- Пагана К.Д., Пагана Т.Дж. (2010). Руководство Мосби по диагностическим и лабораторным испытаниям , 4-е изд. Сент-Луис: Мосби Эльзевьер.
Кредиты
Текущий по состоянию на: 23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Адам Хусни, доктор медицины, семейная медицина,
, Э. Грегори Томпсон, врач, терапевт,
, Мартин Дж.Габица MD — Семейная медицина
По состоянию на: 23 сентября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Адам Хусни, доктор медицины — семейная медицина и Э. Грегори Томпсон, доктор медицины — внутренняя медицина, и Мартин Дж. Габика, доктор медицины — семейная медицина
Что вызывает низкий уровень калия? Как лечить гипокалиемию
Вы, несомненно, слышали, что одно яблоко в день отпугнет врача.Но как насчет банана в день? Вашему организму необходим калий для функционирования. Это один из незаменимых минералов для здоровья. Он помогает регулировать баланс жидкости в организме, поддерживает электролитную систему организма, снижает кровяное давление и снижает риск инсульта.
Однако, когда дело доходит до калия, важен баланс.
Избыток калия, называемый гиперкалиемией, может вызвать слабость, утомляемость, потерю мышечной функции и замедление сердцебиения. Недостаток калия, называемый гипокалиемией, может вызвать мышечную слабость, мышечные подергивания, учащенное сердцебиение и судороги, а также может привести к параличу и дыхательной недостаточности.
Низкий уровень калия может вызвать серьезные проблемы со здоровьем, такие как высокое кровяное давление и камни в почках, поэтому полезно знать, как определить симптомы низкого уровня калия и что может быть его причиной. К счастью, вы часто можете самостоятельно поднять уровень калия с помощью диеты и пищевых добавок. Вот что вам нужно знать.
Что считается с низким содержанием калия?
Низкий уровень калия — это уровень калия в крови ниже 3,5 мг-экв / л; менее 2,5 мг-экв / л может быть опасным для жизни.Согласно клиническим данным за 2018 год, нормальный уровень калия для большинства людей составляет от 3,5 до 5,0 мг-экв на литр (мг-экв / л). Все, что выше 5,0 мэкв / л, считается высоким, а уровни выше 6,0 могут быть опасными и могут потребовать немедленной медицинской помощи.
Примечание. Гипокалиемия редко встречается у людей с нормальной функцией почек.
Большинство людей не обращаются к врачу из-за низкого уровня калия или потому, что думают, что у них гипокалиемия. Обычно это обнаруживается, когда у вас делают анализ крови, потому что у вас есть симптомы другого заболевания, такого как расстройство надпочечников, или когда у вас есть рутинная лабораторная работа, которая часто необходима, если вы принимаете мочегонное средство.
Каковы симптомы низкого уровня калия?
Многие люди не испытывают никаких симптомов гипокалиемии, пока она не станет тяжелой, и количество калия упадет ниже 3,0 мэкв / л.
Люди с умеренным дефицитом калия могут испытывать:
- Запор
- Слабость мышц
- Усталость
- Общее недомогание
Симптомы тяжелой недостаточности калия включают:
- Мышцы подергиваются
- Мышечные судороги
- Слабость мышц
- Паралич
- Нарушение сердечного ритма или учащенное сердцебиение
- Проблемы с почками
- Потеря аппетита, тошнота и рвота
- Вздутие живота и запор
- Усталость
- Покалывание или онемение
- Высокое кровяное давление
- Обморок
Как диагностируется гипокалиемия?
Низкий уровень калия — это не болезнь сама по себе, а скорее симптом основного состояния или заболевания.При обнаружении низкого уровня калия врач может предложить дополнительное тестирование для определения причины. Дальнейшие анализы крови могут проверить на глюкозу, магний, кальций, натрий, фосфор, гормоны щитовидной железы и альдостерон. Ваш врач может также назначить электрокардиограмму (ЭКГ), чтобы проверить электрическую активность вашего сердца.
Есть четыре основные цели при лечении низкого уровня калия:
- Снижение потерь калия
- Пополнение калия
- Оценка потенциальной токсичности
- Установление причины для предотвращения будущих эпизодов
Также важно лечить основные заболевания или устранять причину.Например, если чрезмерное употребление слабительных вызывает гипокалиемию, то устранение физической или психологической потребности в слабительных должно быть частью плана лечения. Если пациенту требуется мочегонное средство, его врач может обсудить замену, которая позволяет калию оставаться в организме (калийсберегающий диуретик), или может прописать ежедневные добавки калия.
Людям с очень низким содержанием калия врач может порекомендовать внутривенное лечение.
Что вызывает низкий уровень калия?
Хотя калий — это питательное вещество, которое мы получаем с пищей, одна только диета редко вызывает гипокалиемию.Существует несколько возможных причин гипокалиемии и определенные группы населения, у которых повышен риск дефицита. К ним относятся:
- Частая рвота или диарея (в том числе от булимии или злоупотребления слабительными)
- Чрезмерное потоотделение
- Слишком много алкоголя
- Плохое питание и другие недостаточности питательных веществ, такие как дефицит магния или фолиевой кислоты
- Заболевания надпочечников, такие как болезнь Кушинга
- Хроническая болезнь почек
- Редкие заболевания, такие как синдром Лиддла, синдром Барттера, синдром Гительмана
- Лейкемия
- Воспалительное заболевание кишечника
- Люди с пикой (особенно если едят глину, так как глина связывает калий в желудочно-кишечном тракте и может вызвать повышенное выведение калия)
- Люди, принимающие определенные лекарства, например диуретики
Гипокалиемия, вызванная лекарствами
Некоторые лекарства также могут вызывать низкий уровень калия, в том числе:
- Диуретики: Около 80% людей, принимающих диуретики, имеют дефицит калия из-за учащенного мочеиспускания.Диуретики или «водные таблетки» могут быть прописаны пациентам с высоким кровяным давлением, сердечной недостаточностью и заболеванием почек. Диуретики — самая частая причина гипокалиемии.
- Слабительные: Слабительные могут вызвать потерю калия в стуле.
- Бета-адренергические агонисты: Бронходилататоры, стероиды или теофиллин (используемые при астме, эмфиземе и ХОБЛ) могут влиять на уровень калия в сыворотке и уровень глюкозы в крови.
- Некоторые антибиотики: В больших дозах некоторые антибиотики могут увеличивать выведение калия через почки.
- Инсулин: Большие дозы инсулина, которые могут лечить гиперосмолярный гипергликемический некетотический синдром (ГГНС), опасное состояние, вызванное очень высоким уровнем сахара в крови, часто дополняются внутривенным введением калия.
Опасен ли низкий уровень калия?
Гипокалиемия может способствовать или вызывать другие проблемы со здоровьем, в том числе:
- Высокое артериальное давление
- Камни в почках
- Снижение минеральной плотности костей
- Непереносимость глюкозы с повышенным риском развития диабета 2 типа
- Выведение кальция с мочой
- Соляная чувствительность
Очень низкий уровень калия может вызвать более серьезные проблемы со здоровьем, например проблемы с сердечным ритмом, и вызвать остановку сердца.
СВЯЗАННЫЕ: 13 признаков проблем с сердцем, о которых стоит беспокоиться
Как поднять уровень калия
В легких случаях гипокалиемии уровень калия может нормализоваться в течение нескольких дней после того, как вы начнете увеличивать потребление калия. Ежедневное употребление достаточного количества продуктов, богатых калием, может помочь повысить и поддерживать здоровый уровень калия. Рекомендуемая суточная доза калия по данным Национальной академии наук, инженерии и медицины (NASEM) составляет:
- Здоровые взрослые: 3400 мг в день для мужчин, 2600 для женщин (в возрасте 19 лет и старше)
- Подростки в возрасте от 14 до 18 лет: 3000 мг мужчины, 2300 мг женщины
- Дети в возрасте от 9 до 13 лет: 2500 мг мужчины, 2300 мг женщины
- Дети в возрасте от 4 до 8 лет: 2300 мг мужчины, 2300 мг женщины
- Дети в возрасте от 1 до 3 лет: 2000 мг для мужчин и женщин
- Младенцы в возрасте от 7 до 12 месяцев: 860 мг для мужчин и женщин
- От рождения до 6 месяцев: 400 мг для мужчин и женщин
Продукты, богатые калием
Пять продуктов с самым высоким содержанием калия:
| Сушеные абрикосы | ½ стакана | 1,101 мг | 32.3% -42,3% |
| Вареная чечевица | 1 стакан | 731 мг | 21,5% -28,1% |
| Чернослив сушеный | ½ стакана | 699 мг | 20,5% -26,8% |
| Пюре из кабачков из желудей | 1 стакан | 644 мг | 18,9% -24,7% |
| Изюм | ½ стакана | 618 мг | 18,1% -23,7% |
* Для взрослых
К другим продуктам с высоким содержанием калия относятся:
- Картофель печеный
- Фасоль
- Апельсины / Апельсиновый сок
- Соевые бобы
- Бананы
- Авокадо
- Отруби
- Морковь
- Молоко
- Арахисовое масло
- Лосось
- Шпинат
- Помидоры
- Зародыши пшеницы
Калийные добавки
«Лучший способ быстро поднять уровень калия — принимать добавки калия, многие из которых отпускаются без рецепта», — говорит Линда Гирджис, доктор медицины, сертифицированный семейный врач, практикующий частную практику в Саут-Ривер, штат Нью-Джерси. .«Как только уровень достигнет нормального уровня, вы сможете прекратить прием добавок и поддерживать уровень калия с помощью диеты».
Однако прием пищевых добавок может быть рискованным. Добавки калия могут вызывать незначительные побочные эффекты со стороны желудочно-кишечного тракта или очень высокий уровень калия.
«Слишком высокий уровень калия может быть так же опасен, как и слишком низкий. Любая крайность может привести к сердечной аритмии и другим проблемам », — говорит д-р Гиргис. «При приеме добавок лучше всего проконсультироваться с врачом, чтобы контролировать уровень калия, чтобы убедиться, что он находится в безопасном диапазоне.”
Добавок, отпускаемых без рецепта, может быть недостаточно, если у вас очень низкий уровень калия. FDA ограничивает добавки до менее 100 мг калия, что составляет лишь часть рекомендуемой суточной дозы. Врачи могут назначить пациентам с гипокалиемией более сильные добавки калия.
Есть также несколько различных видов добавок калия:
Может быть непросто узнать, какая добавка калия лучше всего подходит для вас.







 Клетчатка способствует выведению из организма холестерина.
Клетчатка способствует выведению из организма холестерина.
 п.
п. 05%).
05%). Некоторые лекарства могут повредить почки. Знайте наименования своих лекарств и их дозы. Принимайте их только так, как это было предписано врачом.
Некоторые лекарства могут повредить почки. Знайте наименования своих лекарств и их дозы. Принимайте их только так, как это было предписано врачом. Это очень важно для защиты почек.
Это очень важно для защиты почек.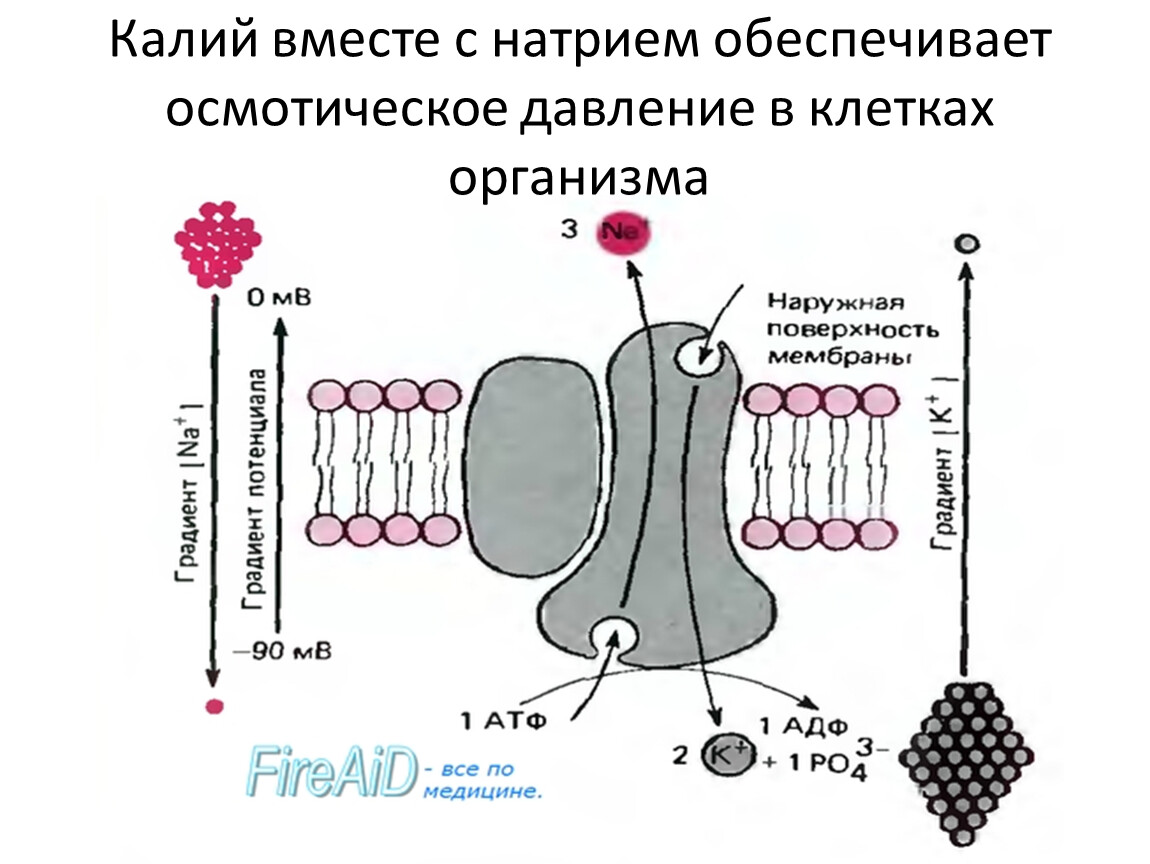
 Для этого очень важны и соблюдение диеты, активного образа жизни, удержание веса на нормальном для Вас уровне и прием лекарств.
Для этого очень важны и соблюдение диеты, активного образа жизни, удержание веса на нормальном для Вас уровне и прием лекарств.
 При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение.
При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение. Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.)
Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.)